Почему в солярии кожа становится синей
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтые пятна на коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кожа – это самый большой орган человеческого организма, который выполняет ряд функций: защитную (барьерную), секреторную, терморегуляционную, дыхательную, иммунную, экскреторную. Кроме того, кожа - важнейшее рецепторное поле нашего организма, поскольку в ней находится множество нервных окончаний.
Цвет кожи определяется несколькими факторами - количеством пигмента, вырабатываемого специальными клетками кожи (меланоцитами), кровенаполнением сосудов кожи (чем меньше кровоток в поверхностных сосудах, тем бледнее кожа), а также отложением в ней различных веществ, поступающих в организм извне или образующихся в процессе жизнедеятельности человека.
Разновидности пятен на коже
При описании различных изменений кожи, в том числе пятен, используется множество характеристик.
Пятна различаются по цвету - желтоватые, красноватые, коричневые, «кофе с молоком» и даже зеленые и синюшные.
Элементы могут быть единичными или множественными, располагаться локально на отдельной части тела или диффузно по всей его поверхности.
Желтые пятна могут возникать первично или как результат развития других морфологических элементов (папул, пузырьков и т.д.).
Возможные причины появления желтых пятен на коже
Изменение цвета кожи чаще всего обусловлено чрезмерной продукцией меланина. Это происходит из-за увеличения количества меланоцитов на определенном участке кожи, их местной активации (в результате, например, воспалительных процессов в данной области) и общей активации – под действием ультрафиолетовых лучей, гормонов и других биологически активных веществ, образующихся в организме.
При нарушении работы эндокринной системы сначала изменения цвета носят локальный характер и имеют вид небольших пятен, которые далее распространяются по всей поверхности тела.
Чрезмерное потребление продуктов и биологических добавок, содержащих каротин, может приводить к появлению желтоватого оттенка кожи диффузно или локально.
Желтые пятна на коже могут сформироваться у заядлых курильщиков. Как правило, они располагаются на пальцах, которыми человек держит сигарету. Их образование связано с местным токсическим действием никотина и смол, содержащихся в сигаретах.
Стоит упомянуть и о веснушках, которые, конечно, не являются заболеванием, но имеют желтый или желтовато-рыжий цвет.
Как правило, они появляются еще в детском возрасте у людей со светлой кожей.
Заболевания, при которых могут появиться желтые пятна на коже
Гиперпигментированные желтовато-коричневые пятна могут стать следствием разрешения первичных кожных элементов на коже после кори или грибковых инфекций.
Хлоазма (желтоватые пятна, часто локализующиеся на коже лица) формируется при патологиях печени (хроническом гепатите, циррозе), женских половых органов (эндометрите, сальпингите и др.), при нарушении менструального цикла, а также часто возникают во время беременности.

Линейная (так называемая темная линия) или мелкопятнистая гиперпигментация на лбу, похожая на хлоазму, цвета «кофе с молоком» может быть ассоциирована с опухолями головного мозга и сирингомиелией.
Другим заболеванием, для которого характерно наличие пятен цвета «кофе с молоком», является нейрофиброматоз. Кроме специфической гиперпигментации кожи могут появиться нейрофибромы и другие доброкачественные новообразования.
Желтоватые пятна вокруг рта (пигментный околоротовой дерматоз Брока) нередко возникают на фоне заболеваний желудочно-кишечного тракта и неврозов.
Одним из проявлений синдрома Блоха–Сульцбергера (наследственное недержание пигмента) становится появление желтых пятен, расположенных по боковым поверхностям туловища и на конечностях.
Гиперпигментированные пятна могут быть проявлением новообразований кожи, крови и других органов и систем, а также различных эндокринных заболеваний – например, болезни Аддисона (недостаточности надпочечников) и патологий щитовидной железы.
К каким врачам обращаться при появлении желтых пятен на коже
Чтобы разобраться в причинах появления желтых пятен на коже, потребуется консультация дерматолога или эндокринолога .
Диагностика и обследования при появлении желтых пятен на коже
Установление причин локального пожелтения кожи начинается с выяснения возможных провоцирующих факторов. Затем врач назначает исследования, которые помогут установить или дифференцировать диагноз.
-
Клинический анализ крови с определением лейкоцитарной формулы позволяет выявить анемию и другие поражения системы крови, в т.ч. заподозрить лейкозы, а также признаки воспалительного процесса в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Загар в России по-прежнему в моде. Но есть ли польза от загара в солярии? Рассказывает специалист.
Загар в России по-прежнему в моде. Особенно среди жителей средней полосы и более холодных регионов, которым солнце удается видеть всего несколько месяцев в году. Именно для них практически в каждом городе предоставляются услуги соляриев – в фитнес-центрах, салонах красоты и даже в банях и саунах. Но есть ли польза от загара в солярии? Рассказывает Сергей Чуб, кандидат медицинских наук, сотрудник Центрального научно-исследовательского кожно-венерологического института Минздравсоцразвития России.
Что думают о соляриях ученые?
Как сохранить кожу здоровой? Питание и вода, солнце и вредные привычки, сон и здоровье организма в целом – о факторах, влияющих на здоровье кожи, рассказывает директор Государственного научного центра дерматовенерологии Анна Кубанова.
«Хороший пример воздействия ультрафиолета, или, по-другому - УФ-лучей – применение «синих» ламп для обеззараживания медицинских инструментов, операционных и других больничных помещений, - рассказывает Чуб. - УФ-лучи убивают большинство бактерий». По данным разных исследований, пристрастие к загару в соляриях у людей в возрасте до 30 лет на 75 процентов повышает риск развития одного из самых опасных видов злокачественных опухолей - меланомы. Именно поэтому несколько лет назад в Великобритании запретили предоставлять услуги соляриев несовершеннолетним. А в 2009 году Всемирная организация здравоохранения (ВОЗ) отнесла солярии к категории наиболее значимых факторов риска развития рака. В эту же категорию входят табак, асбест, мышьяк и другие признанные канцерогены. Теперь ВОЗ категорически не рекомендует использовать солярии в косметических целях.
Почему вредят солярии?
Достигающие поверхности Земли ультрафиолетовые лучи делятся на два типа: А (UVA) и В (UVB). UVB-лучи в основном вызывают термические солнечные ожоги. Лучи типа А могут проникать в глубокие слои кожи — дерму. Они способны подавлять работу иммунной системы, разрушать ДНК клеток и вызывать появление раковых опухолей. При бесконтрольном облучении ультрафиолетовые лучи становятся фактором №1 в развитии рака кожи. Причем не важно, каково происхождение UVA-лучей — от солнца или лампы в солярии — они одинаково опасны. Излучение ламп в соляриях, как и солнечный свет, содержит в основном UVA-лучи. Однако в соляриях человек получает дозу ультрафиолетового излучения, которая более чем в 10 раз превышает нормальную солнечную. По разным оценкам, 10 минут – стандартное время, проведенное в солярии – можно приравнять к двум часам пребывания на южном солнце. UVA-лучи провоцируют усиленное образование пигмента меланина, окрашивающего кожу в коричневый цвет. А это приводит к развитию меланомы – наиболее распространенной злокачественной опухоли, частые случаи которой как раз и связывают с увлечением загаром.
Почему солярии не улучшают внешность?
UVA-лучи разрушают коллаген и эластин, отвечающие за эластичность кожи, и пересушивают ее. Косметологи считают, что у любителей загара в солярии кожа постепенно становится тусклой и после схода загара приобретает сероватый оттенок. А сам загар из солярия часто оказывается неестественного оттенка. Кроме того, на коже становятся хорошо заметны все морщинки и пигментные пятна. Солярий не улучшает ее состояние – не помогает от прыщей и других кожных проблем. «Солярий прыщи не лечит, - говорит Чуб. - Просто стимуляция иммунной системы избыточным UVA-излучением на какое-то время устраивает ей встряску и позволяет уменьшить количество высыпаний. Но если постоянно находиться под инсоляцией, кожа еще больше страдает».
Кому совсем нельзя загорать в солярии?
Людям с бледной кожей, веснушками и рыжими волосами. Женщинам во время менструаций. Людям с кожными заболеваниями. Беременным и кормящим. Людям с большим количеством родинок и пигментных пятен. При приеме некоторых лекарств. Обязательно посоветуйтесь с назначившим препарат врачом, и внимательно читайте инструкции к лекарствам. При острой простуде, астме, гипертонии, атеросклерозе, заболеваниях крови и ряде других заболеваний. Если у вас есть острые или хронические заболевания, проконсультируйтесь с врачом, можно ли вам пользоваться солярием.
Если вы все таки решили загорать в солярии
Посетите дерматолога и получите его разрешение на загар под ультрафиолетовыми лампами. Это же специалист определит тип вашей кожи и сообщит, как долго и с какой регулярностью вы можете загорать в солярии. Перед посещением солярия примите душ, смойте всю декоративную косметику, духи и следы дезодоранта. Косметические средства под воздействием ультрафиолетовых лучей могут привести к появлению раздражения на коже и даже аллергии. Используйте солнцезащитный крем, предназначенный для загара в солярии, обязательно нанесите его на тонкую кожу век и губ. Не обнажайте грудь. Идеально загорать в купальнике, допустимо - с наклейками на соски и ареалы. Помните, что после 30 лет риск развития опухолей молочных желез многократно увеличивается, а солярий дополнительно повышает этот риск. Не забывайте использовать после загара в солярии увлажняющие средства, специально предназначенные для такого типа загара.
Самое главное
Следует помнить, что загар в солярии не только не полезен, но и опасен для здоровья из-за повышенной дозы ультрафиолетовых лучей. Но если вы все-таки собираетесь загорать именно таким способом, проконсультируйтесь с врачом и будьте предельно осторожны.
Золотистая кожа, обласканная солнечными лучами, — настоящий тренд нашего времени. К сожалению, не все могут позволить себе загорать на пляже под пальмами, особенно зимой. Но современные технологии дают возможность решить и эту проблему на радость многочисленным модницам. Да, мы говорим о солярии, который давно стал для женщин настоящей палочкой-выручалочкой.
Солярий: что он собой представляет
Кожа человека приобретает тёмный оттенок в процессе активной выработки меланина — высокомолекулярного пигмента. В солярии этому способствует длинноволновое излучение, действующее так же, как лучи солнца. Однако в данном случае интенсивность облучения регулируется, что влияет и на насыщенность цвета.
Виды соляриев
В настоящее время в салонах красоты и других подобных заведениях посетителям предлагают солярии трёх видов:
- Горизонтальный — классический вариант, предполагающий инсоляцию в положении лёжа. Он идеально подходит для людей, желающих не просто получить загар, а отдохнуть от нескончаемых хлопот и расслабиться.
- Вертикальный — традиционно оснащается лампами с большой мощностью, позволяющими сокращать время сеанса без ущерба для качества загара. В таком солярии приходится стоять, но, как отмечают многие клиенты, это не создаёт дискомфорта. Правда, чтобы загар ложился равномерно, нужно поворачиваться.
- Турбосолярий — оборудован специальной системой кондиционирования, предотвращающей ожоги и делающей пребывание внутри капсулы более комфортным. Солярии такого типа могут различаться по типу размещения, но результат всегда один — насыщенный, равномерный загар.
Выбор солярия — личное дело каждого, но, чтобы определить для себя лучший, стоит позагорать в каждом. Следует также изучить плюсы и минусы всех вариантов, а только потом делать выводы.
Польза и вред
Уверять, что загар в солярии несёт исключительно пользу или вред, — неправильно, хотя споров вокруг этого ведётся немало. На самом деле такая процедура имеет отрицательные и положительные стороны, о которых мы расскажем подробнее.
В чём заключается польза
Нам с детства говорят, что солнечные ванны очень полезны. Но если летом с «купанием в лучах» не возникает проблем, то в период осень–весна рассчитывать на такое благо не приходится. Поэтому люди вне сезона используют солярий, полезный по нескольким причинам:
- Способствует синтезу витамина D. Он укрепляет ткани и благотворно сказывается на общем состоянии, поэтому загорелые люди меньше жалуются на проблемы со здоровьем.
- Помогает бороться с депрессией и хронической усталостью. Загар в солярии в холодное время года повышает настроение, так как в процессе такой процедуры вырабатывается эндорфин — «гормон счастья». Последний очень важен для нервной системы человека.
- Улучшает состояние кожи, страдающей от угрей и акне. Но солярий в этом случае может быть бесполезен, если воспаления обусловлены гормональным сбоем.
- Укрепляет иммунитет. Искусственный ультрафиолет, как и естественный, повышает защитный барьер организма, помогая ему эффективнее противостоять простудным и другим заболеваниям.
- Обеспечивает более ровный и красивый загар.
В чём заключается вред
Рассказывая о пользе солярия, мы не можем проигнорировать его отрицательные стороны, поскольку ультрафиолетовые лучи не так безопасны, как многим бы хотелось. К минусам искусственного загара относят:
- Частичное разрушение структуры верхних слоёв кожи, что приводит к обезвоживанию и старению клеток.
- Огрубение кожи и закупоривание пор.
- Ухудшение состояния волос.
- Риск получить сильный ожог.
- Развитие опухолей (при частом использовании солярия).
- Обострение некоторых хронических заболеваний.
Важно! Если соблюдать правила безопасности использования солярия и не злоупотреблять им, перечисленные минусы можно свести на нет. А чтобы проблем не возникало, рекомендуется проконсультироваться с опытным специалистом.
Противопоказания
Практически все косметические процедуры имеют противопоказания, и солярий не является исключением. Он категорически не рекомендован при наличии:
- онкологических заболеваний;
- большого количества крупных родинок;
- астмы;
- сердечно-сосудистых патологий;
- болезней щитовидной железы и кожного покрова.
Кроме того, солярий противопоказан беременным, кормящим женщинам, детям в возрасте до 16 лет. При этом многие специалисты сходятся во мнении, что процедуру лучше использовать после совершеннолетия, чтобы исключить возможные риски.
Правила применения солярия
Чтобы получить роскошный, ровный загар, необходимо соблюдать ряд правил и определённую последовательность этапов:
Кожа — очень капризный орган человеческого тела. Она требует специальной подготовки перед походом в солярий, которая включает:
- тщательное очищение. В этом случае недостаточно ополоснуться в душе, поскольку загар может отшелушиваться вместе с отмершими клетками. Поэтому нужно за пару дней до сеанса очистить кожу деликатным скрабом, мочалкой, а за 2–3 часа до сеанса — вымыться под проточной водой без геля, мыла;
- увлажнение. Ультрафиолет очень сушит кожу, чего многие люди не учитывают. Чтобы предотвратить обезвоживание и минимизировать другие возможные риски, рекомендуется использовать увлажняющие средства. Не забывайте о губах и волосах, которые тоже нуждаются в защите! В этом случае используйте бальзам и маску с увлажняющими компонентами;
- активация. В солярии крем для загара крайне необходим. Сегодня можно найти спецсредства, рассчитанные на искусственный загар, но к их выбору следует подходить очень ответственно. Не приобретайте дешёвые кремы с сомнительным составом, поскольку они не способны помочь коже приобрести насыщенный цвет и могут навредить её здоровью;
- сбалансированное питание. Как ни странно, но полезные блюда, насыщенные витаминами, тоже важны для качественного загара, поскольку в нашем организме всё взаимосвязано.
- Процесс загара.
Если вы хотите после процедуры выглядеть шикарно, выполните несколько важных действий:
- защитите глаза. Наши веки — ненадёжная преграда для искусственного ультрафиолета. Он легко проникает сквозь них и негативно влияет на сетчатку глаз. Поэтому нужно не просто закрывать глаза, а использовать специальные защитные очки, плотно прилегающие к коже;
- полностью удалите макияж. Ваша кожа должна быть чистой, готовой к дозированному облучению. В противном случае вы сотрёте загар вместе с косметикой;
- укройте волосы специальной шапочкой. Она убережёт их от пересыхания, которое способно даже роскошную шевелюру сделать похожей на солому. Если вы часто балуете себя солярием, обязательно используйте маски для увлажнения;
- приберегите парфюмерию для другого случая. После приёма душа перед процедурой не наносите на кожу духи, дезодоранты, туалетную воду.
- Уход.
Даже при использовании защитных средств кожа сушится излучением, поэтому увлажняющие продукты вам обязательно пригодятся. Отдельного внимания заслуживает ухаживающая косметика с альфа-токоферолом, рекомендованная к нанесению сразу после загара. Она снимет раздражение и нивелирует вред, наносимый свободными радикалами.
FAQ: ответы на распространённые вопросы
Как правило, у многих людей возникают вопросы по поводу солярия, поскольку у него имеются не только сторонники, но и противники. Мы рассмотрим самые распространённые из них и дадим исчерпывающие ответы.
Сколько времени можно находиться в солярии?
Продолжительность облучения для каждого человека определяется индивидуально. При этом специалисты берут во внимание фототип кожи, мощность ламп, их количество и т.д. Но в среднем процедура ограничивается 5–10 минутами.
Какова оптимальная частота посещения солярия?
Важно понимать, что описываемая процедура небезопасна и если ею злоупотреблять, вред здоровью будет гарантирован. Поэтому загорать в капсуле больше одного раза в сутки нельзя! Кроме того, не рекомендуется баловать себя искусственным и естественным ультрафиолетом в один день.
Сколько раз в неделю разрешается нежиться в солярии?
Для обеспечения роскошного загара и закрепления результата, достаточно пройти полный курс. Если говорить о недельной периодичности, то хватит пары дней для достижения цели. Конечно, нельзя забывать и об особенностях своей кожи. Если вы видите, что она сильно сушится, грубеет и приобретает неестественный цвет, сократите количество походов в солярий до возможного минимума.
Загорать в капсуле через день — не опасно?
В теории — да, но лучше перестраховаться, выдерживая паузу в 3 дня.
Можно ли не использовать защитный крем?
Нет и ещё раз нет! Иначе вы сильно пересушите кожу и не сможете получить стойкий, красивый загар.
Какой крем выбрать?
Сегодня продаются спецсредства, защищающие кожу при искусственном загаре. Базовые масла в их список не входят! При выборе кремов обязательно учитывайте свой фототип и другие особенности кожи, чтобы избежать нежелательных последствий.
Можно ли загорать без нижнего белья (нагишом)?
Нет! Бельё предохраняет нежную кожу интимных зон от ожогов и защищает её от микробов (в капсуле может быть грязно).
Разрешается ли брать в кабинку телефон?
Строго запрета на это нет, но лучше оставить мобильное устройство в сумке. В солярии вы должны расслабляться, сосредотачивать своё внимание на загаре, а не на играх или переписках с друзьями.
Как быстро появляется загар?
Всё зависит от индивидуальных особенностей кожи: у одних людей она приобретает насыщенный цвет через час, а у других — через 8 и более часов. И ключевую роль в этом играет фототип загорающих.
Сколько держится искусственный загар?
Обычно результат радует мужчин и женщин в течение 3 недель, но при должном уходе этот срок можно увеличить.
Стоит ли бриться перед сеансом?
Даже самая щадящая эпиляция приводит к раздражению кожи, поэтому удалять волосы лучше за пару дней до процедуры.
Сколько сеансов требуется для качественного загара?
Обычно хватает 3–4 сеансов для получения стойкого и хорошо заметного результата. Но, чтобы добиться максимального эффекта, рекомендуется проходить весь курс.
Можно ли принимать ванну после процедуры?
Да, выдержав паузу в 2–3 часа. При этом желательно наполнять ванну тёплой, а не горячей водой. Скрабы и другие подобные средства использовать нельзя!
Через сколько дней идти в солярий, если сделан пилинг?
При отсутствии раздражения и ранок можно идти загорать через 3–4 дня.
Можно ли загорать, не снимая линз?
Разрешается, но не рекомендуется. Лучше возьмите свою ёмкость для линз и снимите их перед заходом в кабинку.
Допустимо ли не использовать очки?
Нет! Без них вы рискуете повредить сетчатку глаза, поскольку веки от ультрафиолета не защищают.
Можно ли в капсуле открывать глаза?
Только при крайней необходимости.
Можно ли после солярия тренироваться?
Да, никаких противопоказаний для этого нет. Но, если вы успели при загаре расслабиться и организм ещё хочет насладиться покоем, лучше перенесите тренировку.
Можно ли сочетать естественный и искусственный загар?
Нет. Избыток ультрафиолета негативно скажется на состоянии кожи, независимо от её подготовки и защиты.
Можно ли не использовать стикини?
Они являются важным защитным атрибутом, поэтому при загаре очень нужны.
Как быть, если стикини нет?
Если так случилось, что у вас не оказалось стикини, замените их специальной помадой.
Подходит ли солярий людям со светлой кожей?
К сожалению, светлая кожа весьма капризна и может покрыться ожогами, если находиться в кабинке более 3 минут. Но в целом загар в салоне ей не противопоказан, как считают некоторые люди.
Что будет, если пойти загорать с температурой?
Ничего, но такой симптом не возникает на ровном месте и сигнализирует о том, что организм борется с каким-то заболеванием. Поэтому не стоит давать ему дополнительную нагрузку в виде искусственного ультрафиолета.
Есть ли ограничения по возрасту для загара в солярии?
Процедура противопоказана детям в возрасте до 16 лет, так как их кожа ещё остаётся уязвимой. Многие специалисты и вовсе считают, что разрешать загар в солярии можно только совершеннолетним людям.
Могут ли татуировки пострадать от солярия?
Да, если их не защищать плотными стикерами. Тату под искусственными лучами обесцвечиваются, но наклейки, которые предлагаются в салонах красоты, способны этому помешать.
Можно ли беременным ходить в солярий?
Гормональный фон у женщин, вынашивающих плод, очень нестабилен, поэтому солярий им противопоказан.
Патологии и солярий совместимы?
Однозначного ответа на этот вопрос никто не даст. При наличии различных патологий необходимо обращаться к лечащему врачу, поскольку только он может одобрить искусственный загар или запретить его.
Что важно соблюдать при первом загаре?
Если вы посещаете солярий впервые, то:
- не задерживайтесь в кабинке более 3 минут;
- обязательно используйте специальный крем;
- время загара продлевайте постепенно по рекомендации специалиста;
- консультируйтесь перед процедурой с лечащим врачом и не забывайте о противопоказаниях.
Пользуемся солярием правильно
Что может быть сложного в искусственном загаре, когда в салонах для этого сегодня созданы все условия? Это действительно так, но, чтобы не разочароваться, воспользуйтесь нижепредставленной инструкцией:
- Выберите салон и сам солярий с учётом своих предпочтений.
- Прежде чем загорать, внимательно осмотрите капсулу. Если она грязная или имеет следы долговременной эксплуатации, найдите другое заведение.
- Задайте все вопросы специалистам. Кстати, они должны ознакомить вас с техникой безопасности и кнопками управления в кабинке.
- Наденьте защитные очки (выдаются сотрудниками салона).
- Лягте в капсулу или зайдите в неё (при вертикальном размещении), закройте крышку/дверцу.
- После загара выйдите из кабинки, а через 2–3 часа примите душ.
Солярий давно перестал быть роскошью, поэтому его использование не потребует больших финансовых затрат. Да и заведений, где можно воспользоваться такой услугой, сегодня предостаточно. Если вы хотите получить красивый загар быстро и без риска для здоровья, смело доверяйте современным технологиям! Главное — соблюдайте рекомендации врачей, специалистов, и тогда вам не придётся сталкиваться с проблемами, вызываемыми искусственным загаром.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
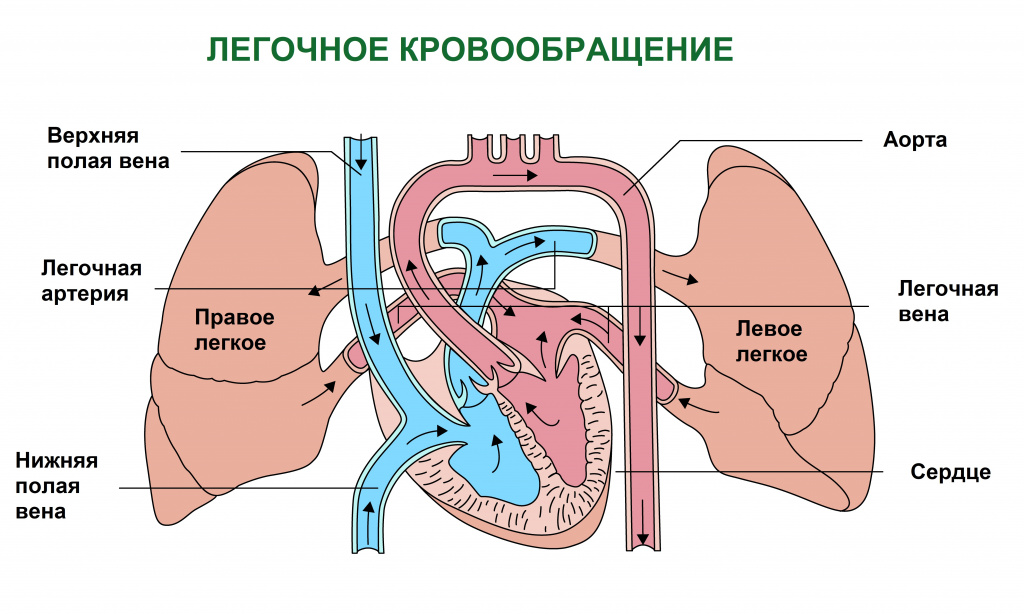
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

