Почему у человека соленая кожа
Обновлено: 18.04.2024
Муковисцидоз - это наследственное заболевание, которое обычно проявляется в первые 2 года жизни ребенка. Муковисцидоз затрагивает практически все органы, которые выделяют слизь: легкие, печень, поджелудочную железу, кишечник.
Выделяемые секреты становятся густыми, накапливаются в бронхах и железистых протоках, что ведет к формированию кист (новообразований в виде полостей, заполненных жидкостью или воздухом), поэтому болезнь называют иногда кистозным фиброзом 1 .
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
- отсутствие аппетита, крики и громкий плач у грудничков и новорожденных;
- вздутие живота;
- ощущение сухости во рту.
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких 1 :
- частые респираторно-вирусные заболевания;
- постоянный приступообразный кашель с густой и плохо отделяемой мокротой;
- склонность к воспалению легких и бронхитам на фоне ОРВИ * ;
- жесткое дыхание, появления свистящих хрипов при простудах и вирусных заболеваниях;
- появление одышки, признаков гипоксии;
- снижение веса, авитаминозы;
- изменение формы грудной клетки, которая приобретает вид лодочного киля, может становиться бочкообразной;
- ногтевые пластины, кончики пальцев приобретают вид барабанных палочек.
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится "жирным", могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
У детей кишечная форма муковисцидоза протекает с повышенной вязкостью слюны и сильной жаждой. Аппетит может быть снижен из-за нарушения пищеварения, постоянных болей в животе и метеоризма. С первых дней жизни ребенок может страдать кишечной непроходимостью, которая обусловлена нехваткой фермента трипсина, отвечающего за расщепление белков. В результате в тонком кишечнике происходит накопление мекония - плотной, густой массы темно-коричневого цвета. У ребенка появляются запоры и частые срыгивания, возможно возникновение рвоты. Помимо симптомов со стороны желудочно-кишечного тракта (ЖКТ) заболевание может сказываться на общем состоянии организма, поскольку качественное питание оказывает прямое влияние на развитие ребенка. Из-за нехватки полезных веществ могут появляться слабость, ломкость костей, ухудшаться состояние кожи, ногтей, волос 1 .
Смешанная форма заболевания характеризуется сочетанием поражения кишечника и бронхолегочной системы. Это проявляется и в симптомах: люди со смешанной формой муковисцидоза страдают от частых вирусных заболеваний, затяжного кашля и одновременно от нарушения пищеварения, метеоризма 1 .
Независимо от формы болезни одним из частых симптомов муковисцидоза является соленый вкус кожи больного. Это объясняется повышенным содержанием хлоридов в поте и на протяжении долгого времени являлось ключевым признаком для постановки диагноза 1 .
Причины муковисцидоза
Основная причина муковисцидоза — это наследственная патология, которая возникает в результате мутации гена — трансмембранного регулятора муковисцидоза 1 . Этот ген участвует в обмене эпителиальных тканей, выстилающих пищеварительный тракт, печень, поджелудочную железу, репродуктивные и бронхолегочные органы.

Мутация гена приводит к нарушению структуры синтезируемого белка, он становится вязким и густым. Из-за застоя слизи и повышения в ней уровня хлора и натрия, эпителий желез начинает уменьшаться в размере, замещаться соединительной тканью 1 .
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели 1 :
- наличие пороков бронхов или присутствие в бронхах густой и вязкой мокроты;
- положительные результаты потового теста;
- наличие ферментной недостаточности поджелудочной железы;
- случаи муковисцидоза в семье.
Лечение муковисцидоза
Полностью вылечить муковисцидоз на сегодняшний день невозможно. Современная медицина может только смягчить проявление заболевания и увеличить продолжительность и качество жизни больного 1 .
Лечение муковисцидоза должно быть комплексным и направленным на основные симптомы болезни: борьбу с инфекционными заболеваниями, очищение бронхов от мокроты, восполнение недостающих ферментов поджелудочной железы.
Часть терапии обязательно должна быть направлена на поддержку бронхолегочной системы, предупреждение осложнений от повторяющихся бронхитов и пневмоний. При развитии инфекционных заболеваний показано лечение антибиотиками. Обязательно используют методы и средства, которые способствуют разжижению мокроты и ее свободному удалению из бронхов и легких. Муколитики – препараты, разжижающие мокроту, используют длительными курсами, делая небольшие перерывы.
При кишечной форме муковисцидоза ключевой задачей становится восстановление нарушенного пищеварения. Как мы уже выяснили, поджелудочная железа, которая отвечает на выработку ферментов, у пациента с муковисцидозом - неактивна. Это значит, что ребенок не имеет возможности получать энергию из пищи. Именно поэтому прием ферментных препаратов для таких пациентов является ключевым и во многом определяющим продолжительность жизни. Только подумайте, сколько времени можно существовать без качественного питания? Дозировка подбирается индивидуально, в зависимости от состояния и массы тела ребенка. Пищеварительные ферменты позволяют компенсировать недостаточную секреторную активность поджелудочной железы, помогая поддерживать пищеварения за счет доставки ферментов извне.
Диета при муковисцидозе – это не временные ограничения, а пожизненный образ питания. В рационе человека должно быть большое количество белка, получаемого из нежирного мяса, качественной рыбы, творога и яиц. Желательно, чтобы диета была высококалорийной, но необходимо ограничить количество поступающих жиров животного происхождения, трансжиров и грубой клетчатки, которая раздражает воспаленные стенки желудочно-кишечного тракта.
При развитии непереносимости лактозы из рациона исключают молоко. Из-за сухости слизистых оболочек и нарушения секреции слизи рекомендуется повышенный питьевой режим, особенно в жаркие месяцы.
При муковисцидозе очень полезны физиопроцедуры: вибрационный массаж, аэрозольные ингаляции, лечебная физкультура позволяют улучшить состояние больного и предупредить развитие осложнений 1 .
Препарат Креон ® при муковисцидозе
Креон ® – ферментный препарат, разработанный специально для поддержания пищеварения и широко применяющийся при муковисцидозе 1 . Креон ® – единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер 2 . Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах 3,4,5 . Маленький размер частиц позволяет препарату Креон ® воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Благодаря минимикросферам Креон ® равномерно перемешивается с пищей в желудке и одновременно с каждой ее порцией попадает в кишечник, где уже происходит ключевой этап пищеварения и усвоения питательных веществ 6 . Креон ® разрешен детям с рождения, его капсулы удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком, подбирая индивидуальную дозу 6 .
Также в линейке Креон ® есть специальная форма – Креон ® Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.

Монитор пота- такой прибор создали ученые в 2016 году. Небольшое устройство крепится на поверхности кисти и отслеживает химический состав пота, ориентируясь на который можно оценить риск развития обезвоживания или повышения уровня сахара в крови. Информация передаётся на смартфон через Bluetooth. Интересное изобретение, но пока такие датчики малодоступны. Разбираемся без специальных устройств, о чем может рассказать пот.
Функция пота - охлаждение тела
Не очень приятное чувство вызывает пот, выделяющийся после пробежки, во время спешки, переживания, следы на одежде, желтые пятна на рубашках. Но пот организму нужен. Это главная система охлаждения тела. Когда температура тела повышается, нервная система дает потовым железам сигнал, на коже появляется влага, охлаждающая организм во время испарения.
Во время беременности и в менопаузе «особенно весело»
Под воздействием избыточной выработки гормонов, стимулирующих работу потовых желез, пота образуется больше чем обычно. Многие беременные женщины и женщины в менопаузе отмечают у себя это симптом.
Гормональные колебания изменяют работу центра терморегуляции мозга, ошибочно заставляя человека думать, что ему жарко. В этот момент запускается естественная реакция охлаждения.
Потовые железы работают по-разному
Есть два основных вида потовых желез и третий - смешанный. Апокриновые и эккриновые. Эккриновые железы расположены по всему телу и работают когда человеку жарко, выделяя воду и соль. Апокриновые железы работают в основном тогда, когда человек испытывает страх, нервное напряжение, стресс. Эти железы сосредоточены в определенных областях, например в подмышечных впадинах, вырабатывают пот, содержащий белок и жир, и при смешивании с бактериями на теле, приобретает специфический, чаще неприятный запах.
Когда пота много и когда мало
Летняя прогулка может закончиться головокружением. Ангидроз (гипогидроз) или неспособность нормально потеть может быть опасным, поскольку препятствует естественному охлаждению тела. В таком случае организму нужно помочь избежать теплового удара, увеличив объём жидкости.
Однако есть ангидроз, который вызван повреждением нервов, приемом некоторых лекарств или наследственным заболеванием, что также может увеличить риск нарушения терморегуляции и проблем с сердцем.
Ещё одно состояние - гипергидроз или чрезмерная потливость. Это состояние сильно мешает повседневной деятельности. Пот проявляется даже в кондиционируемом помещении, даже в прохладную погоду. Решается проблема инъекциями ботулотоксина или хирургически. Гипергидроз может сигнализировать о заболеваниях, например о подагре или гипертиреозе.
О чем говорит запах тела?
У каждого человека свой уникальный запах, который может меняться в зависимости от состава пота и некоторых других факторов.
Питание: Крестоцветные овощи семейства брокколи, в состав которых входят цветная и белокочанная капуста, содержат много серы, которая выводится из организма в составе пота. Для многих этот запах знаком. Отваривая капусту в подсоленной воде можно уменьшить этот эффект после употребления капусты. “Похмельный” пот также имеет специфический запах.
Болезни: генетическая патология - триметиламинурия, или «синдром запаха рыбы»: при этом заболевании не хватает фермента, который расщепляет соединение, называемое триметиамином.
Очень сильный специфический сырный прогорклый запах в подмышечных и паховых областях- последствие бромгидроза. Состояние может появиться после приема определенных пищевых продуктов, таких как чеснок или лук, при бактериальной деградации кератина, при нарушении обмена веществ и гипергидрозе.
Люди с дефицитом метионин-аденозилтрансферазы I / III имеют запах пота, напоминающий запах прогорклого масла или варёной капусты.
При заболевании почек нарушается расщепление мочевины, которую организм выводит с мочой или потом. В таком случае пот может иметь запах уксуса. Также запах уксуса отмечается при диабете.
Причина запаха - болезнь или питание?
Найти ответ на этот вопрос поможет врач, оценив рацион, пищевые предпочтения, назначив определенный спектр исследований, среди которых будет исследование функции щитовидной железы, гормонов.
Изменения гормонального баланса, диеты и метаболические сдвиги меняют количество, и на химический состав пота. Любые изменения в микробиоте кожи, и бактериальные инфекции могут изменить состав пота. Неприятный запах будеть меньше, если регулярно принимать душ, при необходимости использовать дезодорант или антиперспирант, выбирать одежду из натуральных тканей и следить за её чистотой.
Муковисцидоз - генетическое заболевание, передающееся от родителей к детям. Болезнь на сегодняшний день считается неизлечимой. Возможные современные методы лечения способны продлить жизнь больным на десятки лет, по сравнению с серединой 20 века, когда средняя продолжительность детей с муковисцидозом составляла 6 месяцев.
Что такое муковисцидоз
Заболевание возникает из-за мутации гена, регулирующего функции субклеточных структур, называемых ионные каналы. В данном случае из-за неправильного кодирования белка - структурного компонента каналов в клеточных мембранах - нарушается перенос хлора в клетках, вырабатывающих слизистый секрет. Из-за этого железы, вырабатывающие слизь, выделяют секрет, содержащий намного меньше воды, чем в норме.
Этот патологический секрет имеет высокую вязкость, что приводит к закупорке выводящих протоков желёз. Закупорка приводит к кистозным изменениям в тканях поражённых органов, патологический секрет является хорошим субстратом для возникновения инфекций. Немаловажную роль играет нарушение иммунитета.
Железы, вырабатывающие слизь, находятся в дыхательных путях, кишечнике, протоках поджелудочной железы и печени, в мочеполовых органах. Этим объясняется разнообразие симптомов, возникающих при муковисцидозе.
Заболеваемость
Несмотря на то, что фактически заболевание считается достаточно редким, 1 из 25 человек в Европе - носитель мутации. Представители азиатских регионов болеют гораздо реже, так как только 1 человек из 90 является носителем патологического гена. В среднем, в Европе, на каждые 2500 новорожденных рождается 1 больной ребёнок. В Азии диагноз муковисцидоз ставиться 1 из 32000 новорожденных. Таким образом, муковисцидоз является одним из самых распространённых заболеваний, укорачивающих жизнь больным.
Если носительство патологического гена достаточно распространено, почему заболевание считается редким? Ответ кроется в механизмах передачи дефектного гена, который требует одновременного присутствия мутации и у матери, и у отца. Более того, при наличии у родителей мутантного гена, законы генетики позволяют объяснить механизм наследования как вероятность, будет ли ребёнок носителем, или же будет больным. От того, как "легли карты", зависит и тяжесть заболевания.
Формы муковисцидоза
Существующие формы муковисцидоза зависят от того, железы каких органов поражены больше. В основном различают легочную, кишечную и смешанную формы муковисцидоза.
Легочная форма протекает с преимущественным поражением дыхательной системы, кишечная - с поражением желудочно-кишечного тракта.
Смешанная форма - одновременное поражение дыхательной системы и желудочно-кишечного тракта. Заболевание также поражает мочеполовую систему, приводя к бесплодию у мужчин и женщин, больных муковисцидозом.
Бесплодие у мужчин с этим диагнозом обусловлено двухсторонним отсутствием семявыносящего протока яичек, у женщин - высокой вязкостью шеечной слизи, что препятствует оплодотворению. Однако люди, страдающие от муковисцидоза, не стерильны.
При использовании вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение, беременность возможна. Более того, дети у больных муковисцидозом могут быть абсолютно здоровы.
Признаки муковисцидоза
Основные признаки муковисцидоза зависят от того, какие органы поражены, какие осложнения возникли. По симптомам, возникающим в раннем детском возрасте, уже можно подозревать заболевание. Это такие симптомы, как:
- отставание в физическом развитии;
- недостаток массы тела;
- частые инфекции нижних дыхательных путей;
- невозможность переваривать грудное молоко и, особенно, смеси для кормления;
- редкий обильный зловонный стул;
- солёная кожа.
Признаки муковисцидоза в старшем возрасте могут включать в себя симптомы поражения желудочно-кишечного тракта. Воспаление поджелудочной железы - панкреатит, сопровождается кистозно-фиброзными изменениями органа. Из-за частых обострений происходит повреждение клеток, вырабатывающих инсулин - важнейший гормон в организме, регулирующий уровень глюкозы в крови. Развивается сахарный диабет первого типа.
Из-за повреждения поджелудочной железы нарушается выработка пищеварительных ферментов. Такие же нарушения возникают в желудке, кишечнике. Нарушается процесс пищеварения и усвоения питательных веществ. В результате наблюдаются диспепсические явления: запоры, боли и тяжесть в животе.
Нарушения пищеварения приводят к потере калорий, недостатку питательных веществ. Наблюдается недостаток массы тела, замедление физического и психического развития, снижение количества белков в организме, отёки.
Закупорка желчевыводящих протоков приводит к застою желчи, что становится причиной развития цирроза печени. При этом наблюдаются боли в правой подреберной области, желтуха, кожный зуд. Цирроз печени - необратимое состояние, приводящее к печёночной недостаточности и смерти.
Из-за поражения печени нарушается процесс обезвреживания токсинов, что приводит к хронической интоксикации организма. Нарушается синтез белков, необходимых для свёртывания крови, в результате наблюдается склонность к кровотечениям. Из-за нарушения моторики кишечника у пациентов с муковисцидозом часто происходит кишечная непроходимость - острое хирургическое осложнение, требующее немедленной операции.
При лёгочной форме муковисцидоза вязкий клейкий секрет перекрывает бронхи, тем самым создавая препятствие для свободного прохождения воздуха к дыхательным мешочкам - альвеолам.
Слизистая оболочка бронхов в норме имеет способность выводить секрет, бороться с инфекциями. При муковисцидозе эта способность нарушена. Возникают частые инфекционные заболевания нижних дыхательных путей - бронхит и воспаление лёгких - пневмония.
Из-за этого ткань лёгких, с каждым эпизодом инфекции, подвергается необратимым изменениям, возникают очаги уплотнения лёгких - склероз лёгочной ткани. Бронхи неравномерно расширяются, с образованием мелких мешотчатых полостей, забитых клейким секретом или гноем.
Больные жалуются на кровохарканье, кашель со скудной мокротой, одышку, недостаток воздуха. Возникает дыхательная недостаточность, постепенно приводящая к повреждению сердца, гипоксии - недостатку кислорода.
Часто наблюдаются синуситы - воспаление придаточных пазух носа. Возможны переломы, из-за сниженного содержания кальция в организме.
Диагностика муковисцидоза
Скрининг на муковисцидоз - это метод, позволяющий выявлять новорожденных с заболеванием уже в первые дни жизни. Для этого у детей берут анализ крови из пяточки. В крови определяют уровень фермента - трипсина. При муковисцидозе количество фермента снижено. Скрининг на муковисцидоз проводят всем новорожденным.
В более старшем возрасте при подозрении на заболевание проводится потовая проба на муковисцидоз. Метод основан на том, что у больных повышено содержание хлорида натрия (соли) в отделяемом потовых желёз. Пот собирается и отправляется на анализ.
Генетическая диагностика позволяет диагностировать муковисцидоз с высокой точностью. Для диагностики используется полимеразная цепная реакция (ПЦР). Метод определяет наличие мутаций, характерных для болезни.
Помощь больным муковисцидозом
Лечение муковисцидоза - непростая задача. Так как причиной заболевания являются генетические нарушения, лечения, направленного непосредственно на причину, нет. Доступные методы направлены на борьбу с осложнениями.
Обязательна диета: высококалорийная, с низким содержанием жиров и сладостей. Необходимо больше минералов, витаминов, белков. Из-за их недостатка дети с этим тяжёлым заболеванием отстают в физическом развитии. Пищу необходимо досаливать, так как большое количество соли теряется с потом.
Для улучшения пищеварения и разгрузки поджелудочной железы назначаются ферментные препараты: креон, панкреатин, мезим, фестал.
Больным назначают ферменты, расщепляющие вязкий секрет в лёгких и кишечнике. Ацетилцистеин - основной препарат, который применяется для этого. Он дает отхаркивающий эффект, что очень важно для профилактики инфекций дыхательных путей.
Любая инфекция лечится антибиотиками в высоких дозах. У больных муковисцидозом иммунная система ослаблена. Это даёт шанс инфекции вызвать осложнения. Антибиотики назначают при первых признаках простуды. Следует избегать контактов с больными ОРВИ, простудой, одеваться по сезону, не допускать переохлаждения, вовремя делать прививки от гриппа.
Обязательно делают гимнастику по утрам. Это улучшает отток слизи из бронхов, увеличивает газообмен. Проводят вибрационный массаж грудной клетки, что также улучшает отток слизи.
Для борьбы с муковисцидозом все средства хороши. Санаторно-курортное лечение, активный образ жизни, физические упражнения улучшают состояние больных. В тяжёлых случаях, при поражении лёгких, сердца и печени необходима трансплантация донорских органов.
Помощь больным муковисцидозом требует больших финансовых затрат. Не все семьи способны оплачивать дорогостоящее лечение. В связи с этим, для обеспечения квалифицированной медицинской помощи и информационной поддержки больным и семьям больных были созданы центры муковисцидоза по всем регионам России.
Центр муковисцидоза - медицинское учреждение, оказывающий помощь только больным муковисцидозом. Головной центр муковисцидоза находится в Москве. Информация о центрах муковисцидоза в регионах находится на сайте центра.
Профилактика муковисцидоза
Профилактика муковисцидоза возможна только методами генетической диагностики и при экстракорпоральном оплодотворении.
Генетическая диагностика проводится до зачатия ребёнка, или после наступления беременности. В первом случае родители проходят генетическое обследование. При этом определяют, являются ли они носителями гена муковисцидоза и какова вероятность рождения больного ребёнка.
Во втором случае, после зачатия, проводят биопсию клеток плаценты. Для этого во втором триместре беременности проводят амниоцентез - прокол плодных оболочек и забор на анализ участков плаценты или околоплодной жидкости. В случае наличия патологии обычно прерывают беременность.
ЭКО выгодно отличается от этих методов, так как перед переносом эмбрионов в матку можно провести предимплантационную генетическую диагностику. Так можно исключить наличие многих патологий, передающихся по наследству, в том числе и муковисцидоз.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
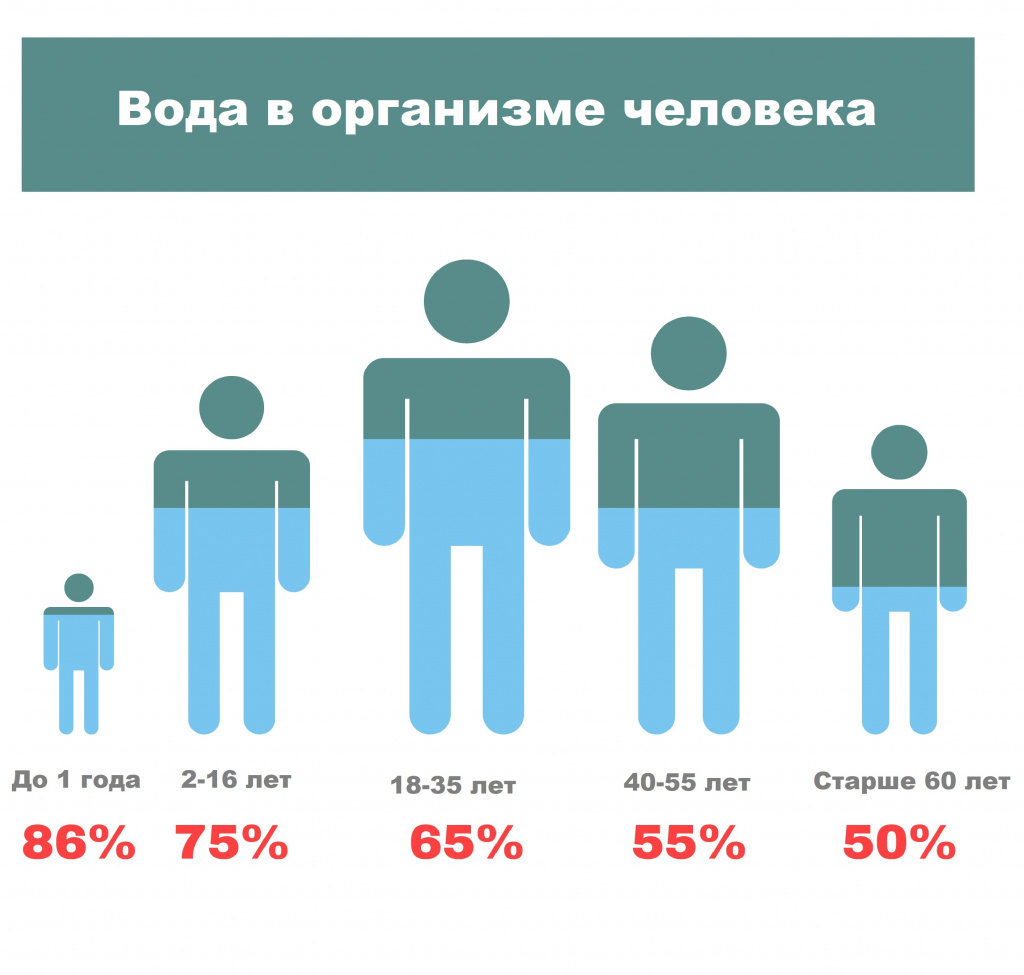
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
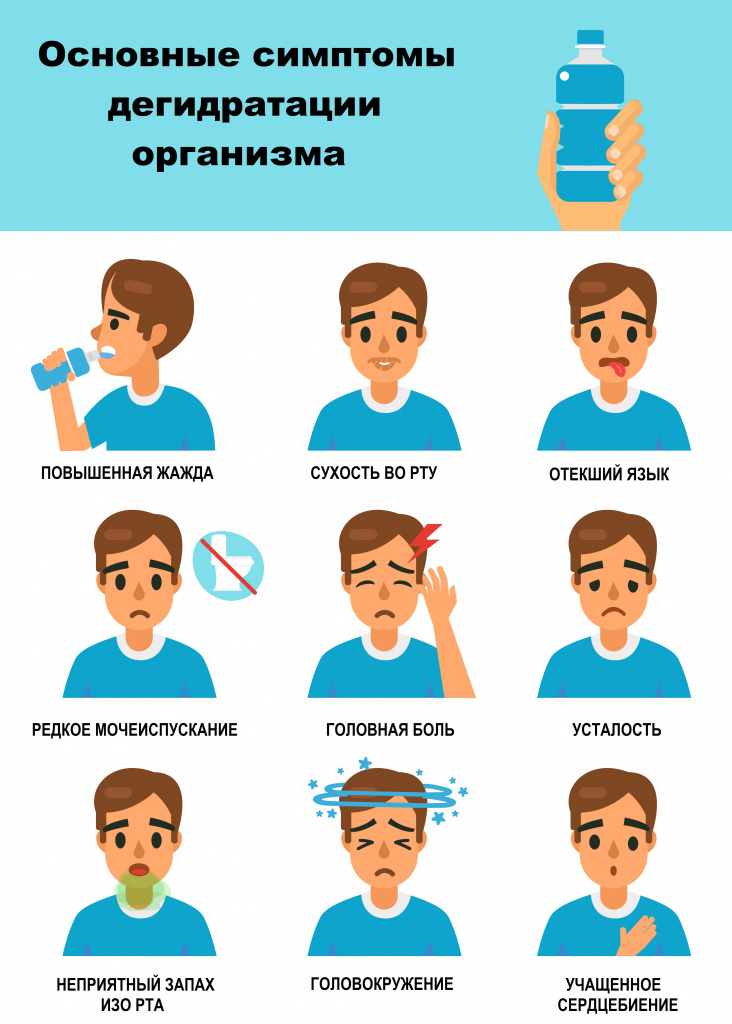
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.

Процесс потоотделения – это нормальное естественное явление, которое необходимо для поддержания внутреннего постоянства организма. Выделение пота позволяет защищаться от перегревания. Скорость потоотделения у разных людей может быть разной, равно как и запах пота. Иногда встречаются ситуации, когда обычный запах пота изменяется на неприятный. С чем это может быть связано и что делать, чтобы жить полноценной жизнью и не испытывать дискомфорт?
Потовые железы бывают разными
В коже расположены 2 вида потовых желез. Каждая из этих структур активируется разными факторами.
- Эккриновые железы. Эти структуры начинают работать с рождения человека. Равномерно располагаясь на поверхности кожного покрова, они регулируют внутреннюю температуру тела. Когда t тела повышается, железы начинают активнее работать – выделяется пот. И наоборот, когда температура снижается, железы переходят в «режим ожидания» - выработка пота временно прекращается. Пот, вырабатываемый эккриновыми железами, состоит только из воды и минеральных соединений.
- Апокриновые железы. Они расположены в строго определенных местах – лоб, промежность и наружные половые органы. Эти структуры начинают работать только с пубертатного периода, т.к. контролируются половыми гормонами. Вырабатываемый секрет содержит не только воду и минералы, но также протеины, липиды и витамины. Эти компоненты могут служить «пищей» для бактерий, обитающих на коже. Стимуляция апокриновых желез происходит в ответ на стрессовую ситуацию, боль, физические нагрузки. Эти железы не участвуют в терморегуляции.
Почему человек потеет

Главная функция потоотделения – это поддержание внутренней температуры на оптимальном уровне. Это обеспечивает правильное протекание обменных процессов в клетках. Испарение пота с кожного покрова по законам физики вызывает их охлаждение. Этот процесс активизируется в жаркое время года, при физических нагрузках, во время лихорадки или тяжелых психоэмоциональных волнениях.
Однако терморегулирующая функция не единственная, присущая потовым железам. Процесс потоотделения сопряжен еще с рядом важных обстоятельств:
В ответ на стрессовую ситуацию происходит активация вегетативной нервной системы, волокна которой подходят к каждой потовой железе. Поэтому при волнении, страхе, испуге потоотделение повышается, причем в определенных местах – подмышечная область, кожа ладоней и стоп, лоб.
Причины неприятного запаха пота

Потовые железы вырабатывают секрет, который сам по себе не имеет запаха. Последний появляется в результате жизнедеятельности микроорганизмов, обитающих на коже. Они начинают разлагать компоненты, которые входят в состав пота, в частности белки и жиры. Образующиеся в большом количестве ненасыщенные жирные кислоты и аммиак как раз становятся причиной резкого запаха пота. Совершенно очевидно, что чем больше подобных бактерий обитает на коже, тем сильнее и выраженее у пота запах.
Однако если резко появился запах пота под мышками, то это может быть результатом изменения образа жизни и привычек. Основными факторами подобной ситуации являются следующие.
- Особенности питания. Изменить запах пота могут такие продукты, как горький перец, горчица, лук, хрен, чеснок, свиное мясо и бобовые, кофе, чай, кофеин-содержащие напитки. Одни из них напрямую выводятся с потом, придавая ему сильный запах, а другие – усиливают потоотделение, тем самым стимулируя активную жизнедеятельность бактерий.
- Вредные привычки. Алкогольные напитки, сигареты и айкос способны изменять активность потовых желез, т.к. нарушают терморегулирующий баланс.
- Синтетические ткани. Они обладают низкой воздухопроницаемостью, поэтому образующийся пот не может испаряться. Это активирует жизнедеятельность бактерий и приводит к появлению неприятного запаха пота.
- Особенности гигиенического ухода. Наличие волос в подмышечной области не позволяет жидкой составляющей пота быстро испаряться. А влажные условия, как известно, благоприятны для размножения бактерий.
- Психоэмоциональное волнение. Стрессы и переживания изменяют особенности функционирования вегетативной нервной системы, в результате потовые железы находятся в постоянном режиме стимуляции.
Гормоны также могут оказывать влияние на запах пота. По этой причине у беременных может измениться привычный запах пота. После родов секреция пота нормализуется.
В медицине прошлого, когда о полноценных лабораторных исследованиях не могло и быть речи, запах пота мог многое рассказать врачам. При краснухе появлялся запах, который напоминал тот, что характерен для ощипанной курицы, при брюшном тифе – это аромат свежего ржаного хлеба, при дифтерии – приторно сладкий. Ацетоновый запах отмечается у людей с нарушениями углеводного обмена, в частности при сахарном диабете. Аммиачный запах появляется при почечной патологии. Запах с кисловатым оттенком нередко встречается у больных с туберкулезной инфекцией или у пациентов с недостаточными запасами в организме холекальциферола (витамина Д). Серосодержащий запах может быть признаком желудочно-кишечных патологий. Длительно существующие заболевания печени могут иметь хлорный оттенок или запах свежей рыбы.
О чем говорит неприятный запах пота, поможет разобраться специалист. Первоначально можно обратиться к терапевту. Врач проанализирует ваш клинический случай и составит программу диагностического поиска.
Резкий запах пота – диагностика
В программу диагностики при неприятном запахе пота могут входить следующие обследования:
- общеклинический анализ крови и мочи;
- биохимическое исследование крови для оценки функционального состояния печени и почек;
- определение уровня гормонов, электролитов;
- определение концентрации железа и 25-гидрокси-холекальциферола в крови;
- УЗИ внутренних органов;
- консультация дерматолога;
- консультации других профильных специалистов по показаниям.
Как избавиться от неприятного запаха пота
От того, с чем связан неприятный запах пота, будут зависеть мероприятия, которые помогут от него избавиться. Если будет выявлено фоновое состояние, то в первую очередь потребуется соответствующая терапия.
Общие рекомендации, которые помогут избавиться от пота:
- принимайте душ утром и вечером;
- каждый день меняйте нижнее белье и верхнюю одежду, которая была загрязнена потом;
- отдавайте предпочтение «дышащим» тканям, которые хорошо пропускают воздух;
- старайтесь уменьшить потребление кофеин-содержащих напитков и продуктов питания, острых блюд и алкоголя;
- по возможности откажитесь от курения, в т.ч. электронных сигарет;
- постараться нормализовать психоэмоциональный фон (можно применять релаксирующие и медитационные техники);
- используйте дезодорант (помогает устранять бактерии, которые приводят к появлению неприятного запаха) или антиперсперант (частично блокирует активность потовых желез);
- рассмотрите вместе с дерматологом возможность проведения ботулинотерапии – ботулинический токсин блокирует мышцы, которые способствуют выделению пота из потовых желез (в среднем эффект от этой процедуры сохраняется примерно 6 месяцев).
Читайте также:

