Почему у бройлеров кожа желтая
Обновлено: 19.04.2024
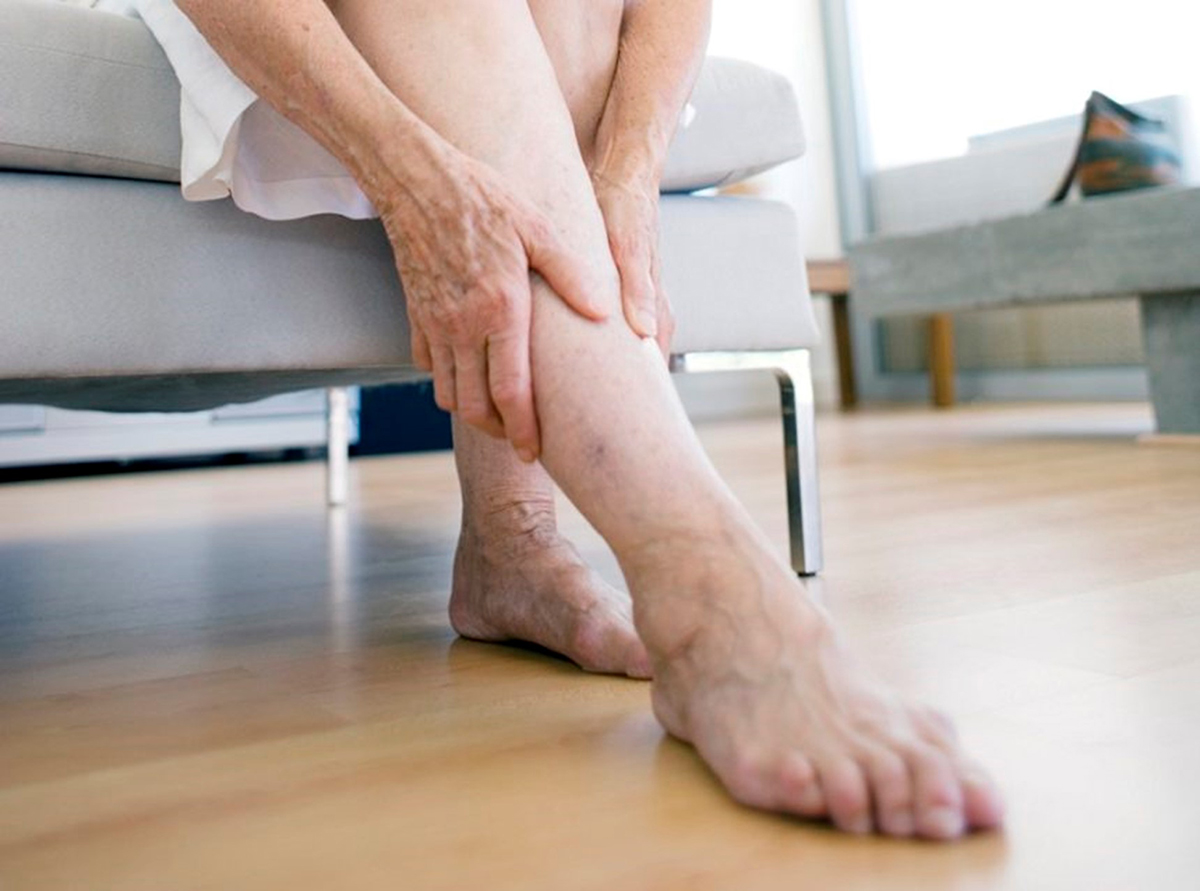
Зачастую у большинства людей к концу дня возникает ощущение усталости в нижних конечностях, многие из них жалуются на отек и боль в ногах. Причины появления этих симптомов могут быть самыми разнообразными, вплоть до наличия запущенного заболевания в организме. Поэтому если нога опухла и болит без причины - необходимо обратиться к врачу, который выяснит, по какой причине отекают ноги и назначит адекватную терапию.
Тяжесть и отек в ногах: причины возникновения, связанные с образом жизни
Существует определенные факторы, почему появляются отеки, тяжесть в ногах. Причины могут быть связаны с образом жизни:
- если человек употребляет чрезмерное количество жидкости, избыток которой сосуды не в состоянии удержать. В результате жидкость поступает в межклеточное пространство, что приводит к скоплению её в периферических отделах;
- возникновение отеков может быть связано с пережатием вен и ухудшением кровотока, обусловленным длительным сидением на мягком и невысоком стуле, пуфике и т.п.;
- если человек большую часть времени сидит, положив ногу на ногу. Эта поза грозит нарушением циркуляции крови в опорной ноге, на которую давит верхняя, а также пережатием вен в нижней ноге, нарушающим нормальный кровоток;
- на появление отеков зачастую жалуются тучные люди с избыточным весом;
- отеки могут появляться после слишком интенсивных и бесконтрольных занятий некоторыми видами спорта, например после бега, ходьбы, статических упражнений, йоге с растяжками, силовых упражнений.
Если перечисленные факторы, вызвавшие тяжесть в ногах, отеки – причины, лечение может заключаться в их элементарном исключении.
Нога отекает и болит: причины возникновения, связанные с заболеваниями
Не все относятся ответственно к такой проблеме, как отеки на ногах. Причины и лечение тем не менее могут оказаться гораздо серьезнее, чем простая усталость либо избыточное употребление жидкости -отеки ног могут представлять собой как сопутствующий симптом заболевания, так и первичный.
Данный симптом может сигнализировать о наличии в организме целого ряда заболеваний:
- почечных патологий – для них характерно нарушение мочеиспускания, боли в области поясницы, повышенное артериальное давление;
- сердечной недостаточности – проявляется повышенным сердцебиением, одышкой, постоянной слабостью и высокой утомляемостью больного;
- заболеваний костей и суставов – сопровождаются болями в верхних и нижних конечностях, ограничением двигательной функции;
- заболеваний нервной системы – больные с нервными патологиями жалуются на двигательные расстройства, нарушения речи и координации, непроизвольные мышечные сокращения, тики, вздрагивания, сниженную тактильную чувствительность, головные боли, нарушения поведения и бессонницу;
- варикозной болезни и ХВН (хронической венозной недостаточности): отличительной особенностью венозных патологий является появление в качестве первых признаков – отеков ног. Сначала они незначительны, однако по мере прогрессирования болезни нарастают. Для отеков ног, связанных с варикозной болезнью или ХВН, характерно уменьшение или полное исчезновение после ночного сна и нарастание на протяжении дня. С течением времени отеки дополняются распирающими болями и ночными судорогами икроножных мышц, появлением на коже мелких сине-красных сосудистых звездочек, позже – темно-синих и извитых вен. В запущенных стадиях кожный покров голени становятся сухим и блестящим, появляются пигментированные коричневые островки, предшествующие трофическим язвам.
Любое из вышеперечисленных заболеваний может проявляться таким симптомом, как отеки на ногах. Причины и лечение отеков определяет опытный флеболог Юсуповской больницы на основании результатов комплексного обследования на современном диагностическом оборудовании клиники
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Сильный отек ног причины и что делать для его устранения?
После проведения комплексной диагностики, выявления основной патологии, которая провоцирует образование отеков, квалифицированные флебологи Юсуповской больницы подбирают индивидуальную тактику лечения, с учетом стадии заболевания и особенностей организма пациента.
Отек нижних конечностей ног: причины и лечение медикаментами
Лечение отеков любого происхождения в отделении флебологии Юсуповской больницы предполагает комплексный подход. Схема терапии разрабатывается флебологами и командой узких специалистов различных областей медицины индивидуально для каждого пациента в соответствии с диагнозом и стадией заболевания. Как правило, медикаментозная терапия подбирается для больных, страдающих венозными, кардиальными и почечными патологиями, чаще всего сопровождающимися развитием отеков ног.
Сильный отек ноги, причины возникновения которого обусловлены сердечными или почечными заболеваниями, как правило, не поддается коррекции посредством местного воздействия (гелями, мазями, массажем). Устранение подобных отеков требует восстановления правильной работы внутренних органов, для чего необходимо нормализовать водно-солевой баланс.
Назначается прием мочегонных (калийсберегающих, петлевых, тиазидных) препаратов, а также кардиопротекторных средств и препаратов калия (последние противопоказаны пациентам с почечной недостаточностью).
Отек конечностей ног, причины развития которого связаны с венозными заболеваниями, устраняется с помощью как наружных, так и внутренних (системных) препаратов.
array(6) < ["ID"]=>string(5) "29460" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(891) ["SRC"]=> string(90) "/upload/sprint.editor/f19/img-1655742267-2817-726-cab08676-ca8a-40eb-ba26-2112fcad5a1c.jpg" ["ORIGIN_SRC"]=> string(90) "/upload/sprint.editor/f19/img-1655742267-2817-726-cab08676-ca8a-40eb-ba26-2112fcad5a1c.jpg" ["DESCRIPTION"]=> string(0) "" >
Применение наружных средств (флеботоников) обеспечивает облегчение симптомов, способствует улучшению микроциркуляции крови, снижению вероятности образования тромбов, уменьшению воспаления и отечности.
Использование системных лекарственных препаратов (венотоников, ангиопротекторов, антиагрегантов последнего поколения) рекомендуется флебологами Юсуповской больницы для предупреждения или лечения варикозной болезни.
Нельзя оставлять без внимания такой симптом, как отек, особенно если резко отекли ноги. Причины появления данного симптома могут быть самыми разнообразными, поэтому важна своевременная диагностика и раннее начало лечения заболевания, которое вызвало появление отека.
Врачи-флебологи отделения флебологии Юсуповской больницы с помощью современного диагностического оборудования максимально точно и в кратчайшие сроки определят, почему сильно отекают ноги, причины. Что делать для устранения отеков, какие препараты являются наиболее эффективными и какие существуют дополнительные методы борьбы с данным нарушением – ответы на эти и другие вопросы можно получить на консультации.
Выращивание бройлеров — это самый быстрый способ получить домашнее мясо высокого качества. Уже через 40 дней цыплёнок бройлера имеет живую массу 2,5 кг, а к возрасту 2-х месяцев достигает 3,5-4 кг. Быстрый рост бройлера оправдывает затраты на корма.
Вкусовые качества домашнего куриного мяса не идут ни в какое сравнение с покупным. При содержании бройлеров на своём подворье можно обойтись без применения антибиотиков, а это значит, что их не будет в конечном продукте.

Сам процесс выращивания бройлеров не требует особых навыков, с этим справится даже начинающий. Птицы неприхотливы в содержании, у них высокая жизнестойкость и хороший иммунитет. Однако необходимо учесть некоторые особенности ухода за цыплятами, чтобы избежать проблем при их выращивании.
В этой статье мы рассмотрим причины и способы лечения облысения у цыплят бройлеров.
Что такое алопеция у цыплят?
Алопеция — это потеря пера без последующего восстановления, в просторечии мы называем этот процесс «облысением». Алопеция может быть частичной или полной. Если вовремя не предпринять необходимые меры, частичное облысение довольно быстро может привести к полной потере пера.
Ювенальная линька
Не нужно путать алопецию с линькой. В возрасте 1-1,5 месяца у цыплят происходит ювенальная линька — это естественная смена первичного пера на основное, дефинитивное. Её можно сравнить со сменой молочных зубов на коренные у детей.
Если цыплята в возрасте месяца лысеют, возможно, дело в линьке. При правильном содержании ювенальная линька не приводит к появлению залысин, перо сменяется постепенно и равномерно.
Сезонная линька
У взрослых кур происходит сезонная линька, это связано с естественным циклом развития курицы. Инстинкты помогают курам выводить потомство в тёплое время года. С приходом весны, при удлинении светового дня, яйценоскость у кур увеличивается, наседки садятся на яйца.
С приближением осени и сокращением светового дня организм птицы начинает перестраиваться и готовиться к зиме. Меняется гормональный фон, начинается смена пера, яйценоскость резко снижается и вовсе прекращается. Этот период может растянуться на 4-5 месяцев.
Принудительная линька
При разведении кур яичных пород длительные перерывы в яйцекладке невыгодны, поэтому хозяева прибегают к принудительной линьке кур. Принудительная линька проходит в более короткие сроки, завершается в течение 1,5-2 месяцев, после чего начинается новый период активной яйцекладки.
Принудительная линька вызывается сильным стрессом, который создаётся несколькими способами или их совмещением. Это кратковременная голодовка, лишение воды, либо содержание птицы в темноте в течение 3 суток.
Для того чтобы принудительная линька не привела к падежу птицы, необходимо следовать разработанным схемам в кормлении и поддерживать определённую длительность светового дня.
Причины алопеции
Если лысеют цыплята в возрасте 2-3 недель, у выпадения пера может быть несколько причин. Самые распространённые: это несбалансированные корма, ненадлежащие условия содержания птицы и насекомые-паразиты.
Неправильное кормление
Чаще всего цыплята бройлеры лысеют по причине недостатка витаминов и минералов. Быстрый набор массы тела требует сбалансированного питания. В составе должны быть витамины, минералы и аминокислоты. Для растущего организма цыплёнка крайне важно наличие в кормах витамина А и витаминов группы В, аминокислот и белка.
Дефицит йода и фосфора может стать причиной выпадения перьев. Для восполнения этих минералов в воду для поения цыплят добавляют по несколько капель йода ежедневно.
Фосфор и кальций крайне важны для птицы, эти минералы участвуют в строении скелета, расходуются на образование скорлупы яиц у кур и рост перьев. Цыплятам бройлерам добавляют в корм трикальций фосфат или кормовой мел.
С выпадающими перьями птица теряет цистеин, это важная аминокислота. Самый простой способ восполнить её потери — это давать птицам клевать пух и перо, их можно предварительно измельчать или давать целиком, важно, чтобы они не были слежавшимися в комки. Можно использовать готовую перьевую муку, а также рогокопытный шрот.
Цыплят бройлеров полезно пропаивать пробиотиками «Чиктоник» или «Гамматоник», это создаёт основу для крепкого иммунитета и быстрого роста.
Важно добавлять в корм бройлеров специальные премиксы, которые содержат все необходимые витамины, минералы и аминокислоты. Отличные результаты показывает применение пищевых добавок «Здравур Цып-цып» и «Домашний бройлер», их смешивают с кормом, увеличивая граммовку по мере роста.
Необходимые аминокислоты и белок содержатся также в кормовых дрожжах, мясокостной муке, рыбной муке, их подмешивают в корм из расчёта 1-8 г на голову в сутки, в зависимости от возраста цыплёнка.
Начинающие птицеводы могут думать, что рост пера может не успевать за ростом кожного покрова и сравнивают этот процесс с появлением растяжек на коже человека при быстром наборе веса. Однако такое предположение ошибочно. Если бройлеры получают полноценные корма, они развиваются гармонично и не страдают облысением.
Плохое содержание
Если бройлеры содержатся в курятнике на полу, то грязь и сырость могут провоцировать выпадение пера. В мокрой подстилке размножаются бактерии, что приводит к инфицированию цыплят. В таком случае выпадение пера становится следствием ослабления иммунитета и болезни.
При содержании маленьких цыплят бройлеров в брудере необходимо ежедневно менять подстилку из опилок. Чтобы уменьшить сырость, лучше использовать ниппельные поилки с каплеуловителями, это исключает расплёскивание воды.
Содержание бройлеров в клетках на сетчатом полу — это наиболее простой способ поддерживать идеальную чистоту. Но в таком случае необходимо учитывать количество цыплят на квадратный метр, т.к. излишняя теснота может стать причиной агрессивности и провоцировать борьбу за корм.
Помещение, в котором содержатся бройлеры или куры, должно хорошо проветриваться. Это способствует уменьшению влажности воздуха, а также улетучиванию паров аммиака, вдыхание которого вредно и для птицы, и для человека.
Содержание птицы в клетках при недостатке солнечного света тоже может стать причиной выпадения пера, однако это редко носит глобальный характер. Потребность цыплят в витамине D можно восполнить, если выпускать их на свежий воздух. Для клеточного содержания бройлеров необходимо оснастить птичник УФ-лампами, если в нём нет окна.
Пероеды
Повреждение пера пероедами или перьевым клещом может привести к полному облысению. Пероеды распространяются очень быстро, от одной птицы может заразиться весь курятник. В первую очередь страдают цыплята, взрослые куры могут частично справляться с паразитами купанием в золе или смеси золы и песка.
Если цыплята получают сбалансированный корм и вы не понимаете, почему цыплята бройлеры лысеют, скорее всего дело в заражении их пухопероедами. Внимательно осмотрите цыплят на наличие вредителей. Это крошечные плоские насекомые, их длина не более 2 мм, они ползают по коже птицы, тепло и высокая влажность — идеальные условия для их размножения.
Пероеды питаются ороговевшей кожей и перьями, при внимательном осмотре видны маленькие отверстия на стержне пера.
Если цыплята бройлеры отстают в росте, ведут себя беспокойно, чешутся, лысеют, — это явные признаки заражения их «куриными вшами».
Лечение
И если взрослых кур можно обработать специальными препаратами для уничтожения паразитов, такими как «Бутокс 50» или «Арпалит Нео», то для цыплят возрастом моложе 2 месяцев действующее вещество слишком токсично, поэтому обработку проводят только в крайних случаях.
Препарат «Бутокс 50» разводят в пропорции 1 мг на 1 л воды, в этой воде купают птицу, процедуру лучше проводить вдвоём, чтобы исключить попадание препарата в глаза и в клюв. «Арпалит Нео» представляет собой спрей, который распыляют по поверхности перьев, защищая глаза и клюв.
Профилактика
Поскольку бройлеры выращиваются всего в течение 40-60 дней, необходимо исключить заражение их пероедом. Для этого помещение, в котором содержатся куры, необходимо дезинфицировать 2 раза в год.
Прежде всего необходимо полностью очистить помещение от подстилки, пера, птичьего помёта. После этого проводят обработку всех поверхностей препаратом «Бутокс 50». Обработка помещения требует большой тщательности, нужно пройтись по потолку, стенам, полам, не пропустить углы и щели. С генератором холодного тумана Defender процесс обработки становится значительно проще. Достаточно растворить нужное средство в воде, залить его в бак и включить генератор. Действующее вещество равномерно покроет все поверхности, когда туман осядет.
Хороший эффект также даёт сжигание в птичнике серной шашки или специальной дымовой шашки «Мухояр», предназначенной для уничтожения насекомых. Но на несколько дней птицу необходимо изолировать в другое помещение.
Зачем лечить облысение у цыплят
Несмотря на то, что алопеция не смертельна, необходимо устранить её причину и помочь птице восстановить оперение. Облысение кур и цыплят часто провоцирует каннибализм и приводит к тому, что больную птицу заклёвывают.
Кроме того, открытые участки кожи больше подвергаются атакам патогенной микрофлоры. Для цыплят алопеция вредна ещё и тем, что у них плохо развит теплообмен, и при недостатке перьевого покрова они мёрзнут.
Если алопеция вызвана перьевым клещом или пухоедом, то при сильном заражении птицы может происходить инфицирование через ранки на коже.
У кур и цыплят ухудшается общее состояние, уменьшается аппетит, цыплята хуже набирают вес, а куры хуже несутся.
В статье рассмотрен случай заболевания кур кросса «Хайсекс браун», имеющего яичное направление продуктивности в приусадебном хозяйстве, обусловленный нарушением зоогигиенических условий содержания и несбалансированным кормлением. Проведение полного клинического и лабораторного исследования крови, сыворотки крови и помета в условиях стационара позволило выявить клоацит, эймериоз, клостридиоз и субклиническую форму нарушения обмена веществ, проявившуюся в энзиматических сдвигах. На основании комплекса диагностических мероприятий проведена интенсивная терапия птиц. Знание механизма действия каждого назначенного препарата, а именно: Байкокса, Чиктоника, Метронидазола, Левомеколя, позволило устранить патологический процесс. Оптимизация условий содержания с регулируемым световым режимом и ультрафиолетовым облучением, сбалансированное кормление способствовали восстановлению здоровья, нормализации обменных процессов и продуктивности кур-несушек.

1. Бессарабов Б.Ф. Клетикова Л.В., Алексеева С.А., Сушкова Н.К. Клинические и лабораторные методы исследования сельскохозяйственной птицы при незаразных болезнях [Текст]. – М.: ЗооВетКнига, 2014. – 310 с.
2. Бессарабов Б.Ф., Кочиш ИИ., Киселев А.Л., Клетикова Л.В., Пронин В.В., Сушкова Н.К. Фермерское и приусадебное птицеводство [Текст] / М.: ЗооВетКнига, 2015. – 265 с.
3. Клетикова Л.В. Выращивание яичной птицы в условиях промышленного птицеводства: проблемы адаптации [Текст] / Шуя: ФГБОУ ВПО «ШГПУ», 2012. – 96 с.
4. Пономарев В.А., Пронин В.В., Клетикова Л.В., Маловичко Л.В.. Якименко Н.Н. Клинические и биохимические показатели крови птиц [Текст] / Иваново: ПресСто, 2014. – 288 с.
5. Справочник клинико-биологических показателей животных [Текст]: справочное издание / Н.С. Мотузко, Ю.И. Никитин, А.П. Марценюк, В.Ф. Пинчук. – Горки: Курсы по повышению квалификации и переподготовке кадров Могилевского облсельхозпрода, 2001. — 64 с.
Незаразные болезни у птиц возникают в результате суммарного воздействия неблагоприятных факторов и имеют стертые клинические признаки, поэтому диагностика заболеваний вызывает затруднения [1]. При скармливании малопереваримых грубых, бедных минералами и витаминами А, D и группы В (особенно В2) кормов, вызывающих раздражение слизистой оболочки клоаки, у кур может развиться клоацит. Иногда причинами клоацита у молодых несушек может быть затрудненная яйцекладка. Способствующим фактором в развитии болезни является нарушение санитарно-гигиенических условий содержания (высокая влажность, наличие вредных газов, гниющие остатки корма и разлагающегося помета).
По нашим наблюдениям на отдельных птицеводческих предприятиях от воспаления клоаки страдают от 5,6 до 12% кур продуктивного возраста. В фермерских и личных подсобных хозяйствах в случаях нарушения условий кормления и содержания, игнорирования первых признаках заболевания возможно появление массовых клоацитов [2].
Гипотеза: воспаление клоаки у кур сопровождается рядом сопутствующих синдромов или заболеваний.
Цель исследования: комплексная диагностика и разработка стратегии терапевтической помощи больным птицам.
Условия, объект, предметы и методы исследований
Больные куры кросса «Хайсекс-браун» 2-летнего возраста поступили в стационар при кафедре акушерства, хирургии и незаразных болезней животных ФГБОУ ВПО «ИГСХА им. акад. Д.К. Беляева» 21.11.2014 г. с жалобами владельца личного подсобного хозяйства на затяжную линьку, прекращение яйцекладки, угнетение, снижение аппетита, повышенную жажду у птиц, выделение из клоаки зловонного пенистого помета.
Объектом исследования были больные куры.
Предметом для исследования послужили: клиническое состояние пациентов, кровь и помет птиц.
Методы исследования. Начальный этап диагностики включал клинические методы исследования, такие как осмотр, пальпацию, термометрию.
Взятие крови проводили из подкрыльцовой вены в вакуумные пробирки для специальных биохимических и гематологических исследований сыворотки и цельной крови с активатором свертывания и К2+ЭДТА соответственно.
Содержание гемоглобина оценивали по методу Сали, подсчет форменных элементов проводили в камере Горяева с реактивом Фриеда и Лукачевой (в модификации И.А. Болотникова), дифференцированный подсчет лейкоцитов в мазках крови, окрашенных по Diff-Quick, осуществляли с помощью микроскопа Микмед-2 при увеличении х1600 (окуляр х16, объектив х100).
Анализ состава сыворотки и плазмы крови проводили на предмет содержания общего белка, альбуминов, мочевины, глюкозы, холестерола, триглицеридов, кальция, фосфора, аспартатаминотрансферазы (АСТ), лактатдегидрогеназы (ЛДГ), щелочной фосфатазы (ЩФ), α-амилазы на биохимических анализаторах BioChem BA и BA-88A (mindray) Semi-auto-chemistry Analyzer в сертифицированном лечебно-профилактическом и лабораторно-диагностическом центре «Ветасс», организованном при кафедре.
Для копрологических исследований проводили забор помета из клоаки. Исследования проводили путем визуальной оценки. Для клинического анализа кала использовали набор реагентов «Клиника-кал» (ЗАО «ЭКОлаб»). Оценку рН выполнили универсальной индикаторной полоской; определение переваримой и непереваримой клетчатки путем приготовления нативных неокрашенных препаратов с глицерином; крахмала внутриклеточного и внеклеточного, цист простейших, нормальной и патологической йодофильной микрофлоры, эритроцитов, лейкоцитов, эпителия – с раствором Люголя; выявление нейтральных жиров и капель жирных кислот – Суданом III; для дифференциации капель жирных кислот от капель нейтрального жира – раствором метиленового синего; определение скрытой крови – раствором бензидина; билирубина – реактивом Фуше.
Результаты и их интерпретация. Клинически установлены угнетение, слабо развитые грудные мышцы, киль острый с незначительной деформацией, упитанность неудовлетворительная, видимая слизистая оболочка ротовой полости бледная, зоб умеренно наполненный, живот мягкий. Температура тела кур 41,4―41,8ºС, частота дыхательных движений в течение одной минуты 27±2,7, частота сердечных сокращений 136±3 удара в минуту.
Перьевой покров взъерошенный, матовый, в области клоаки и нижней части брюшной стенки оперение загрязнено фекалиями. Клоачное кольцо гиперемировано, отечно, отмечается геморрагическое воспаление слизистой оболочки клоаки вглубь до 2,5–3,0 см, с выделением пенистого помета светло-коричневого цвета и неприятного запаха.
Содержание гемоглобина в крови у птиц составило 120,5–124,0 г/л, эритроцитов (х1012/л) – 4,33–4,69, что несколько превышает нормы, установленные Н.С. Мотузко и соавторами (2001) [5]. Повышенное содержание гемоглобина и эритроцитов обусловлено гемоконцентрацией в результате дегидратации у кур, а цветовой показатель 0,79–0,83 свидетельствует о развитии нормохромной анемии. Лейкоцитоз и эозинофилия (21%) в сочетании с моноцитопенией (2%) связаны с воспалительным процессом, вызванным заболеванием.
При биохимическом исследовании сыворотки крови установлено, что содержание общего белка находится в пределах физиологической нормы, однако уровень альбуминов снижен на 21,0–33,5%. Снижение количества альбуминов в крови повлекло за собой снижение концентрации мочевины в 2,5 раза по сравнению с физиологическими показателями, установленными нами для данного кросса [4]. Содержание триглицеридов и холестерола у больных составило 0,89±0,04 и 1,36±0,12 ммоль/л соответственно, что не противоречит физиологическим данным при напольном содержании взрослого поголовья [4]. У кур очень высокий энергетический обмен, и концентрация глюкозы в крови значительно выше, чем у млекопитающих. Ее содержание варьирует в широких пределах и обусловлено условиями кормления, содержания, уровнем продуктивности, влиянием различных стрессоров и состоянием здоровья. При исследовании выявлена гипергликемия, достигающая 22,5±0,5 ммоль/л, (при норме 5,5–11,5 ммоль/л), что, по-видимому, связано с обезвоживанием и стрессовой реакцией при переводе кур на стационарное лечение, а также особенностями течения болезни. Низкая амилолитическая активность (370,7±4,8 ЕД/л), вероятно, носит адаптивный характер.
Напряженный минеральный обмен у птиц связан с яйцекладкой, поскольку с каждым яйцом выделяется до 2,0 г кальция и 0,1 фосфора [3]. У пациенток в среднем содержание кальция составило 3,79, фосфора – 1,99 ммоль/л, коэффициент соотношения кальций: фосфор 1,9. При условии отсутствия яйцекладки на момент исследования показатели минерального обмена находятся в пределах референтной величины. Однако энзиматическая активность щелочной фосфатазы превысила физиологически допустимый показатель, установленный нами при адекватных условиях, в 4,8 раза, что позволяет предположить развитие субклинических остеодистрофических процессов у кур [3, 4]. Повышение активности ряда ферментов, таких как АСТ до 178,1±0,8 и ЛДГ до 314,1±1,3 ЕД/л, практически в 2 раза, свидетельствует о системном воздействии токсических продуктов воспаления на желудочно-кишечный тракт, поджелудочную железу и печень птиц. Данные исследования помета птиц представлены в таблице.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
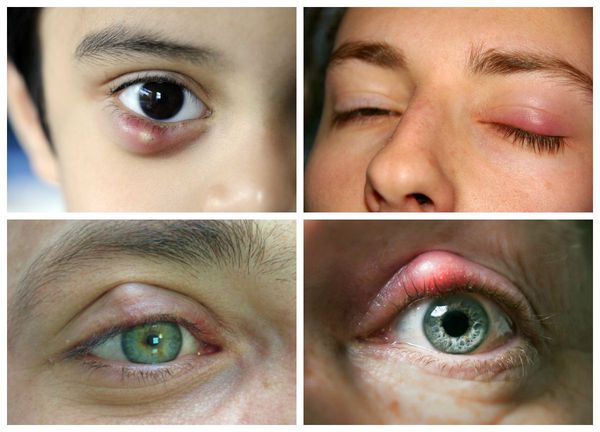
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
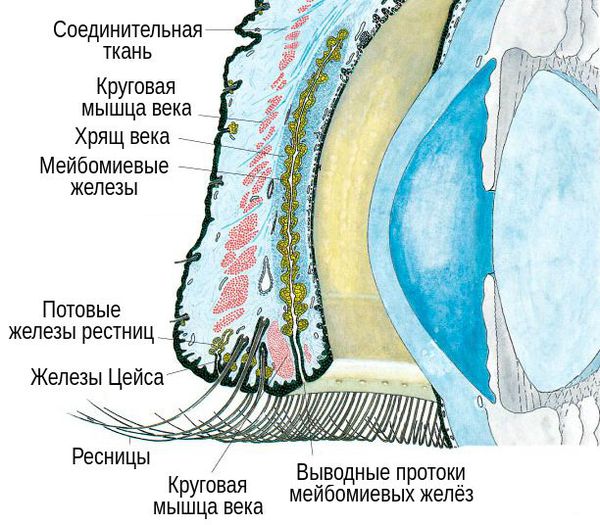
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
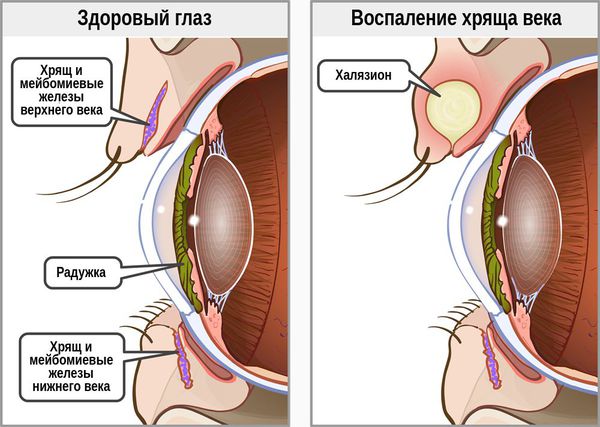
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
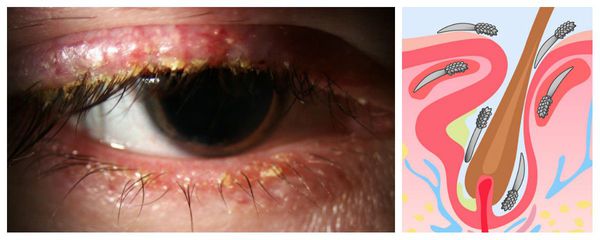
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
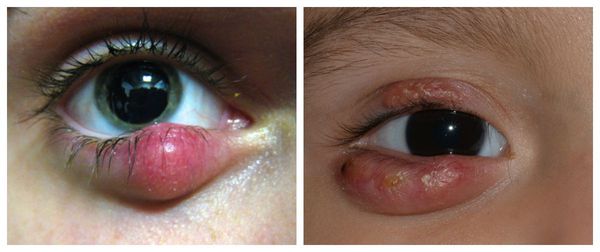
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
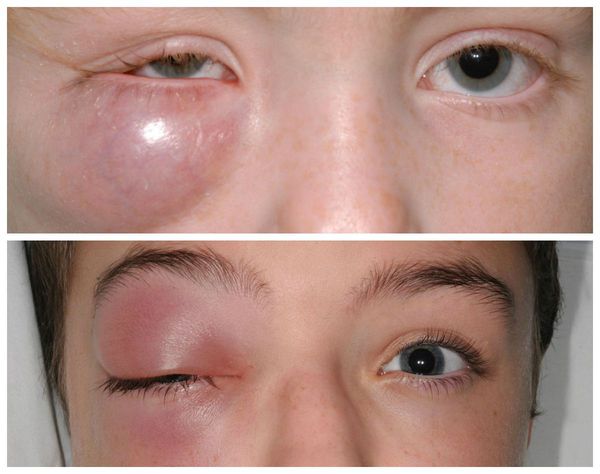
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
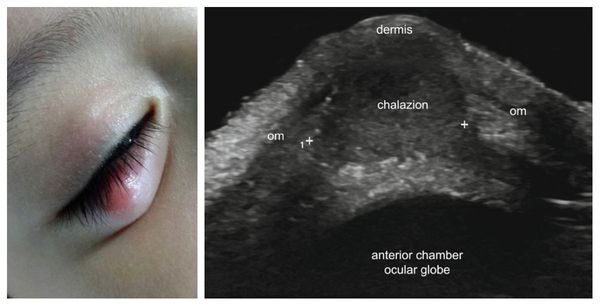
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
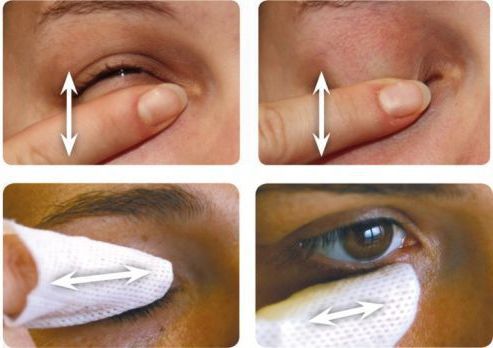
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
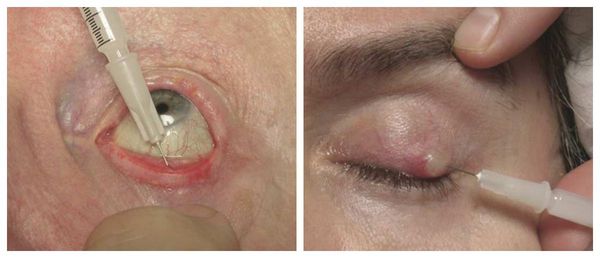
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
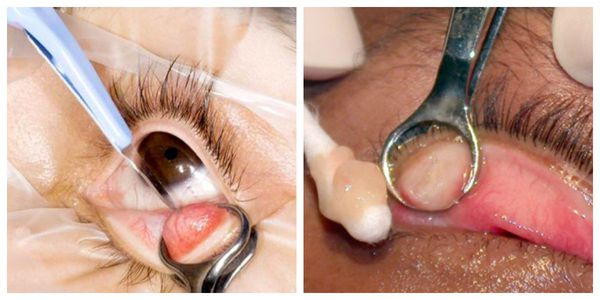
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
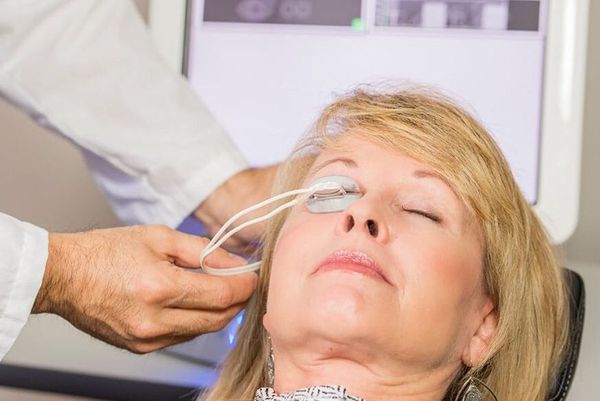
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Подагра – это болезнь, связанная с нарушением обмена веществ, при которой ураты (соли мочевой кислоты) накапливаются в суставах. Подагру еще во времена Гиппократа называли «болезнью королей», так как неумеренность в еде и спиртном могли позволить себе только знатные люди.
array(6) < ["ID"]=>string(5) "29154" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(650) ["SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["ORIGIN_SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["DESCRIPTION"]=> string(0) "" >
По статистике, в России подагрой болеет каждый 3 человек из 1000. Чаще всего этому заболеванию подвержены мужчины, достигшие 40 лет. Женщины тоже болеют подагрой, но, как правило, после менопаузы. По сути, подагра является одной из разновидностей патологий костно-суставной системы, причиной которой является отложение солей.
Заболевание влияет на все суставы, начиная от суставов пальцев рук до суставов пальцев ног.
Основной причиной возникновения подагры является злоупотребление либо едой (мясом, копченостями, субпродуктами (печенью, почками), бобами, рыбно-соленой пищей, фасолью, шоколадом), либо спиртными напитками. Причиной могут также являться:
- Отягощённая наследственность;
- Характер питания;
- Повышение уровня мочевой кислоты в крови.
К группе риска относятся люди, имеющие:
Заболевание желудочно-кишечного тракта
Люди с малоподвижным образом жизни
Во время течения заболевания происходит накапливание производных мочевой кислоты (кристаллы уратов) в суставах, тканях, органах и других системах организма. Нарушение целостности сустава (частичное или полное разрушение) происходит из-за того, что урат кристаллизуется и откладывается в виде мелких частичек.
Большое содержание мочевой кислоты в организме человека происходит по нескольким причинам:
- Абсолютно здоровые почки не выводят огромное количество мочевой кислоты;
- Мочевая кислота выбрасывается в нормальном количестве, но почки не могут её вывести из организма.
В Юсуповской больнице оказывают современную и эффективную медицинскую помощь пациентам со всеми ревматическими болезнями, в том числе и пациентам с подагрой. В больнице работают квалифицированные ревматологи с многолетним опытом клинической работы. В Юсуповской больнице проводят качественную лабораторную диагностику и инновационные инструментальные методы исследования (ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография и прочие), которые позволяют распознать развитие ревматических заболевания на ранних стадиях.
array(6) < ["ID"]=>string(5) "29155" ["WIDTH"]=> int(1110) ["HEIGHT"]=> int(737) ["SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["ORIGIN_SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["DESCRIPTION"]=> string(0) "" >
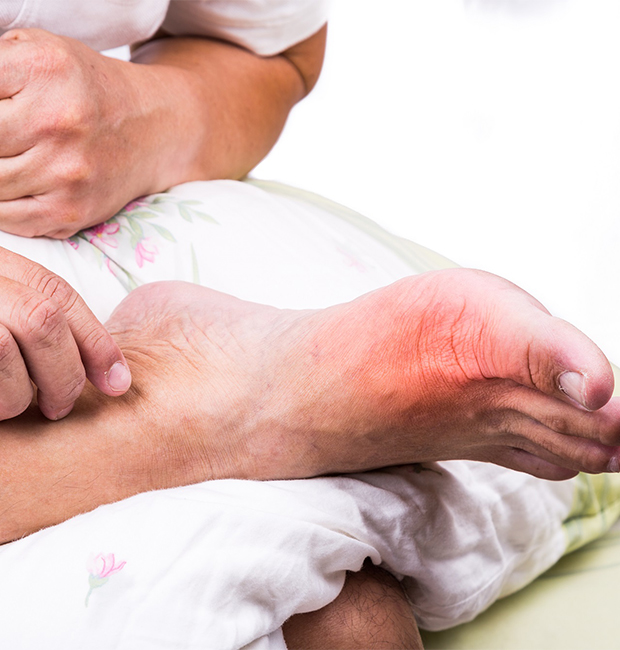
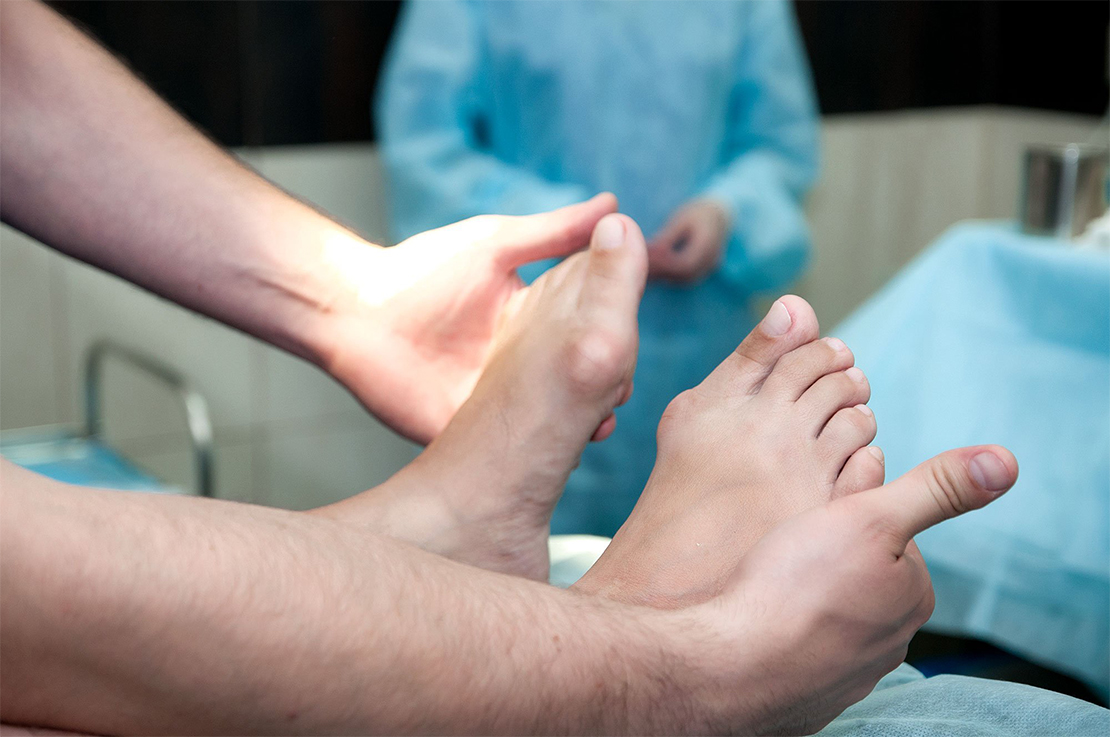
Что такое подагра у мужчин на ногах?
Подагра, как правило, имеет хроническое течение, поэтому полностью излечить её практически невозможно. Данное заболевание проявляется чаще на ногах. У мужчин подагра характеризуется следующими симптомами:
- Острая боль в суставах, усиливающаяся в утреннее время;
- Покраснение и отечность первого пальца;
- Скованность в конечностях;
- Ограничение подвижности;
- Подъем артериального давления;
- Повышение температуры тела;
- Чувство жара;
- Потеря аппетита;
- Частая смена настроения.
array(6) < ["ID"]=>string(5) "29156" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(642) ["SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["DESCRIPTION"]=> string(0) "" >
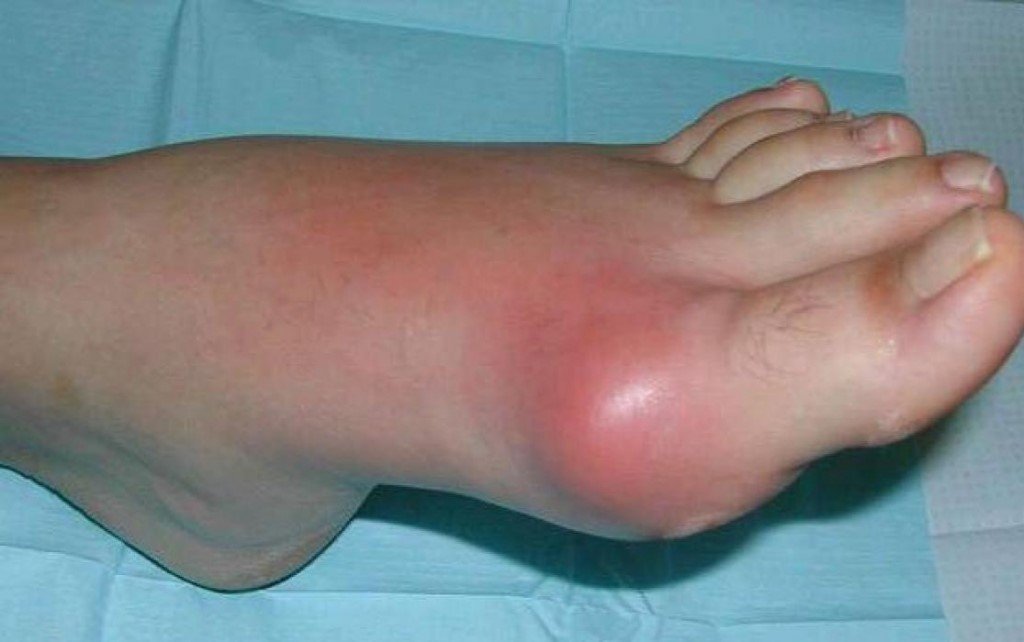
Помимо того, что больных беспокоит сильнейшая боль, во время приступа сустав начинает распухать, краснеть, кожа в этой области становится ярко-красной или багряной, теплой или горячей на ощупь. Даже незначительное прикосновение к воспаленному месту или минимальное движение в суставе причиняют невыносимую боль. После нескольких дней мучительной боли (3-4 дня) симптомы резко прекращаются, будто ничего и не было.
Однако спустя определенное количество времени боль также внезапно возобновляется. Причем, если в начале интервалы между приступами были достаточно длительными (от одного месяца до года), а сами атаки подагрического артрита непродолжительные, то со временем клиническая картина меняется в худшую сторону. Атаки становятся более длительными, а интервалы между ними более короткими.
В конце концов, наступает такой момент, когда боль в суставах имеет постоянный характер, а светлые промежутки между приступами практически исчезают. Данное состояние носит название «подагрический статус», или хронический подагрический артрит. При хроническом подагрическом артрите наступает разрушение суставного хряща, а в рядом расположенных костях образуются специфические дефекты — «пробойники», представляющие собой полость, заполненную микрокристаллами урата натрия.

array(6) < ["ID"]=>string(5) "29157" ["WIDTH"]=> int(300) ["HEIGHT"]=> int(289) ["SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["DESCRIPTION"]=> string(0) "" >
На фото симптом «пробойника» на кости первого пальца ноги
Кристаллы урата натрия могут также накапливаться под кожей, образовывая белесоватые твердые узелки (тофусы), которые заполнены кашицеобразной массой. Такие тофусы часто образуются вокруг пораженного сустава.
Фото: тофусы вокруг суставов пальцев ног
В особенно запущенных ситуациях подагра может дать осложнения на почки, так как в них тоже могут откладываться ураты, что приводит к мочекаменной болезни, а иногда и к пиелонефриту (воспалению почек).
У мужчин подагра встречается гораздо чаще и в более раннем возрасте, по сравнению с женщинами. Мужская половина человечества подвержена этой патологии уже к 40 годам.
Что такое подагра у женщин на ногах?
Под воздействием провоцирующих факторов у женщин нарушаются естественные процессы выделения мочевой кислоты и поступления ее в организм, уровень мочевины в крови при этом значительно повышается. Это объясняется недостаточной выработкой эстрогенов, которая в женском организме начинается в период менопаузы. Поэтому подагрой чаще всего болеют женщины после 50 лет при остром дефиците полового гормона и патологиях эндокринной системы. Основными симптомами являются:
- Образование тофусов (накопление уратов в суставных тканях);
- Нефролитиаз (скопление мочевины в почках с последующим образованием конкрементов);
- Подагрическая (уратная) нефропатия.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Как вылечить подагру на ногах в Москве?
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) - Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
Общий анализ крови
Общий анализ мочи
Анализ крови на мочевую кислоту
Исследование внутрисуставной жидкости (синовиальной)
Анализ крови на печеночные и почечные пробы, триглицериды, холестерин
Рентген-диагностика воспаленных суставов
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. - М.: Медицина, 2011. - 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. - М.: Практическая медицина, 2015. - 304 c.
Профильные специалисты
Заведующая терапевтическим отделением. Врач-терапевт, кардиолог, онколог.
Читайте также:

