Почему трескается кожа между анальным отверстием и влагалищем
Обновлено: 28.04.2024
Для коррекции возникшего дискомфорта или предупреждения возможного и существует интимная пластика влагалища - передняя, задняя или сочетанная подтяжка.
Что такое разрыв промежности
Промежность – это область между влагалищем и отверстием ануса.
Разрыв в области промежности может возникнуть, когда кожа не растягивается во время родов. Большинство женщин испытывают разрыв промежности, когда ребенку нужно больше места для рождения. Повреждения могут возникать вокруг области влагалища, половых губ, внутри влагалища и заднего прохода.
Эпизиотомия - это когда врач или акушерка делает преднамеренный разрез в промежности, чтобы освободить дополнительное пространство для родов. Обычно это бывает во время первых вагинальных родов и в экстренных ситуациях, когда ребенок находится в бедственном положении. Это рекомендуется делать своевременно для профилактики родового травматизма при возникновении угрозы разрыва промежности.
Степени разрыва промежности
Послеродовые травмы промежности подразделяются на четыре типа (степень 1, 2, 3, 4) в зависимости от размера, глубины и вовлеченных областей:
- Разрывы первой степени находятся глубоко под кожей и обычно не требуют наложения швов. Они заживают естественным образом.
- Разрывы второй степени проникают глубже в мышцы промежности. Для этого потребуются швы, а заживление займет от двух до трех недель.
- Разрывы третьей степени затрагивают мышцы и кожу вокруг промежности и заднего прохода.
- Разрывы четвертой степени более серьезные, чем разрывы третьей степени, и включают разрывы внутри заднего прохода.
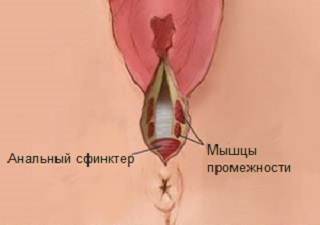
Угроза разрыва
Распространенными угрожающими факторами риска по разрывам промежности являются:
- долгие часы потуг,
- ягодичное предлежание плода,
- акушерские пособия в родах (использование щипцов, вакуум-экстрактора),
- крупный ребенок,
- первые вагинальные роды,
- азиатская этническая принадлежность,
- индуцированные роды,
- предшествующие случаи 3 или 4 степени разрывов.
Клинические проявления
Как облегчить неприятные симптомы в первое время после произошедшего разрыва кожи промежности:
✔ Используйте пакеты со льдом на пораженном участке, убедитесь, что лед не находится в прямом контакте с кожей.
✔ Ваш врач назначит обезболивающие, чтобы уменьшить болезненность и отек.
✔ Используйте местный обезболивающий крем или спрей при сильной боли.
✔ Примите теплую ванну - это поможет облегчить и ослабить боль.
✔ Избегайте физических нагрузок, особенно напряжения мышц ниже пояса.
Женщины с зажившими разрывами третьей и четвертой степени в последующем могут испытывать боль во время полового акта и при дефекации. Уро-гинеколог должен оценить тех, у кого тяжелые раны и последствия, поскольку некоторым пациентам может потребоваться колоректальная операция.
Женщины, которые полностью заживают от разрывов 3 - 4 степени, могут с осторожностью рожать вагинально, но вероятность разрыва кожи промежности и влагалища у них выше. Если травмы не зажили полностью, врач может решить рекомендовать кесарево сечение, чтобы снизить риски будущих проблем.
Когда надо обратиться к врачу
- Если ваша боль становится неуправляемой.
- Если у вас есть лихорадка, которая не проходит.
- Если ваши швы не заживают или есть зловонные выделения.
- Если вы не можете контролировать свой кишечник и есть постоянная потребность в посещении туалета.
- Если у вас есть другие проблемы, связанные с восстановлением.
Ушивание разрыва промежности
После родов может потребоваться наложение швов на промежность в зависимости от тяжести и степени разрывов. Небольшие разрывы не требуют наложения швов и могут заживать естественным путем. Зашивают женщин с большими разрывами (2, 3 и 4 степеней) или после эпизиотомии. Швы скрепляют мышцы и кожу, а также предотвращают дальнейшее кровотечение. Используются рассасывающиеся швы, которые не требуют снятия. Они растворятся через десять-двадцать дней и полностью исчезнут через шесть-семь недель.
Пациент будет испытывать боль и трудности при мочеиспускании и дефекации, но через несколько дней состояние улучшится. Пациент должен регулярно осматривать швы, чтобы убедиться в их заживлении. Обратитесь к хирургу, если вы заметили запах, подтекание или припухлость в области промежности, а также сильную боль, так как это может быть признаком инфекции.
В послеродовом периоде, после заживления разрывов, женщин могут беспокоить эстетический вид швов на промежности. Они могут быть неровными, выступающими над поверхностью, деформирующими вагинальное отверстие и т.п. Широкий вход можно откорректировать филлерами - сделать сужение влагалища гиалуроновой кислотой, например. А шов после разрыва промежности можно удалить, если обратиться к интимному хирургу нашей клиники!
Трещины в интимных местах вызывают довольно неприятные болезненные ощущения. Возникший симптом становится причиной неуверенности, негативно влияет на сексуальную жизнь. Чтобы избавится от трещин и связанных с ними дискомфорта в интимной области необходимо посетить врача и разобраться в причинах их появления.
Трещины появляются вследствие повреждения целостности кожи и слизистой оболочки. Повреждения кожных покровов в виде трещин делятся на две категории: острые и хронические.
Острые трещины - повреждения на коже, которые появились недавно, они доставляют выраженный дискомфорт при касаниях или контакте с нижним бельем. Хронические трещины также доставляют дискомфорт. Они возникают в основном при отсутствии лечения острых трещин, поэтому раны и разрывы приобретают мозолистый характер.
Среди внутренних факторов наиболее частыми причинами являются хронические инфекции и гормональный дисбаланс.
- Молочница одна из первых причин появления трещин и микротравм на половых органах. Кандидозный вульвовагинит представляет собой поражение вульвы и влагалища грибком Candida. Чаще всего эта патология развивается при ослабленном иммунитете или приеме антибиотиков. Для болезни характерны зуд, кислые выделения творожистого характера, боль при мочеиспускании и половом акте. Трещины кожи и слизистой характерны для хронической формы заболевания. В этом случае зуд и выделения выражены умеренно, обострения случаются по несколько раз в год, а трещины могут заживать ненадолго и снова появляться при малейшей активации воспалительного процесса.
- Болезненные трещины и микротравмы могут стать следствием рецидивирующего генитального герпеса атипичной клинической формы, то есть могут отсутствовать классические пузырьки и вообще какие-либо еще проявления болезни. Может отмечаться отечность, гиперемия вульвы, стойкие жжение и зуд, болезненные трещины в области промежности. Иногда зудящие трещины являются единственным симптомом генитального герпеса. Диагноз подтверждается на основе результатов лабораторных исследований. при таком состоянии без назначения препаратов с прямым противовирусным действием достичь полноценного заживления трещин практически невозможно.
- Спровоцировать появление микротрещин могут и изменения гормонального фона женщины. Трещины появляются в результате атрофии слизистой, когда эпителий влагалища истончен, а влагалищного секрета недостаточно. Сухость в промежности может возникать в начале менструального цикла, во время беременности и после родов. Все эти процессы происходят в жизни практически каждой женщины и являются нормой. В эти периоды слизистая особо уязвима и подвержена появлению микротравм.
- Начало менструального цикла. В это время в женском организме снижено количество гормона эстрогена, который напрямую влияет на количества влагалищных выделений. Недостаток эстрогена провоцирует сухость в промежности, ощущение стянутости. Такая слизистая без достаточно количестве секрета подвержена появлению микротравм, в том числе во время интимной близости.
- Беременность. Во время вынашивания малыша в организме женщины происходит большое количество изменений. В том числе перестраивается гормональный фон, снижается функция иммунной системы. Из-за этого организм беременной становится чувствительным к воздействиям различных внешних и внутренних факторов. Результатом этого может быть возникновение чувства сухости и появление микротравм.
- В послеродовой период трещины и сухость чаще всего проходят без какой-либо серьезной терапии: гормональный фон приходит в норму. Однако, так бывает не у всех. Пролактин, который ответственен за лактацию, вырабатываемый в организме молодой матери, подавляет синтез эстрогена. А как говорилось выше, недостаток этого гормона ведет к сокращению продукции влагалищного секрета, сухости и трещинам.
- Климакс. В климактерический период в области половых органах женщины также нередко появляются трещины. В этом случае атрофия слизистой происходит на фоне недостатка женского полового гормона - эстрогена. В период менопаузы данная патология носит название атрофического вагинита. Слизистая оболочка истончается и становится очень уязвимой, даже при малейших воздействиях могут появляться микротравмы.
Однако, не всегда микротравмы - последствие какой-либо патологии. Влиять на состояние кожных покровов и слизистых половых органов могут и внешние факторы:
- Механические повреждения. Трещины, разрывы и другие повреждения эпителия могут быть результатом чересчур страстного полового акта, родов, других гинекологических вмешательств, неаккуратно проведенной эпиляции/депиляции.
- Несоблюдение правил гигиены. Недостаток санации наружных половых органов приводит к скапливанию вагинальных выделений и мочи в промежности. Все это раздражает кожу и ведет к ее повреждению, а также является отличной средой для развития патогенных бактерий.
- Микротрещины могут возникнуть при ношении узкого синтетического белья. Трусики из ненатуральных тканей затрудняют циркуляцию воздуха в области паха, в результате чего кожа наружных половых органов “не дышит”, а дополнительное трение синтетики или кружев приводит к появлению микротравм и повреждений.
- Использование гелей для интимной гигиены и смазок для полового контакта, состав которых нарушает естественный баланс интимной зоны. Средства с “агрессивным” составом провоцируют сухость, раздражение и повреждение кожи. Для подмывания оптимально использовать качественное специализированное средство без мыла. К примеру, гель Эпиген Интим для ежедневной интимной гигиены. рН баланс геля Эпиген Интим - слабокислый, что оптимально для интимной зоны. В его составе содержатся активированная глицирризиновая и молочная кислоты. Первый компонент способствует устранению дискомфорта в интимной зоне, а второй поддерживает интимную микрофлору. Гель Эпиген Интим обладает очень приятным ароматом и способствует устранению неприятных запахов в интимной зоне при постоянном применении.
При появлении повреждений и микротравм на половых губах, коже и слизистой интимной зоны лучше всего не заниматься самодиагностикой и обратиться к врачу гинекологу. Специалист проведет осмотр и направит на необходимые клинические и лабораторные исследования. Обычно требуется сдать общий анализ крови и мочи, оценить микрофлору влагалища и провериться на наличие инфекций, передающихся половым путем. Это поможет поставить точный диагноз, в соответствии с которым будет назначено лечение.
В медицине трещины между задним проходом и влагалищем встречаются часто. Пик заболеваемости выпадает на возраст от 20 до 30 лет. период, в котором рожает большинство женщин. Связано это со следующими причинами:
![]()
- Во время родов, особенно если это первая беременность, при несоответствии размеров влагалища и плода происходит разрыв влагалища вплоть до анального отверстия. Во всех случаях данная травма ушивается, однако в дальнейшем при несоответствующем уходе за швом он начинает расходиться, и появляются трещины.
- Геморрой, возникший из-за родовой деятельности. Усиленное натуживание приводит к повышению внутрибрюшного давления и расширению вен прямой кишки. Трещина между влагалищем и анальным отверстием является осложнением данного процесса.
- Несоблюдение правил личной гигиены после родов. Во всей половой системе и прилегающих органах из-за изменений во время беременности наблюдается нарушение микрофлоры. Если нерегулярно подмываться, происходит скопление патогенных микробов, вызывающих трещины в промежности.
- Болезненные ощущения в промежности;
- Жжение между влагалищем и анальным отверстием после акта мочеиспускания;
- Болезненная дефекация;
- Зуд в промежности;
- Частое мочеиспускание, которое сопровождается болью и жжением;
- Чувство дискомфорта или боль во время полового акта;
- Следы на нижнем белье прозрачного, бурого или желтоватого цвета, которые появляются из-за трещины.
- Общий анализ крови. Помогает выяснить наличие воспаления, кровопотери, бактериальной или вирусной инфекции.
- Общий анализ мочи. Проводится для обнаружения воспалительной реакции в мочевыделительной системе, наличие сахара в моче, что свидетельствует о сахарном диабете, или наличие белка, что свидетельствует об общем заболевании.
- Анализ крови на сахар. Назначается, так как одной из причин трещин промежности является сахарный диабет.
- ПЦР для обнаружения возбудителей основных венерических заболеваний (хламидия, уреаплазма).
- Посев мазков из влагалища. Параллельно при высеивании возбудителя определяют его чувствительность к антибиотикам.
- Анализ на онкоцитологию. В редких случаях трещины между влагалищем и анальным отверстием являются следствием онкологического процесса.
- Депантол. Применяется в виде суппозиториев. В его состав входит противомикробное средство и противовоспалительный препарат. Он является благоприятным для микрофлоры влагалища и не вызывает кандидоз. Рекомендован женщинам с трещинами влагалища любого происхождения. Также может использоваться в виде крема.
- Бепантен. Применяется в виде кремов и мазей. Оказывает заживляющее действие. В его состав входит витамин В5, обладающий регенерирующими способностями. Можно использовать регулярно для смазывания трещин или при других хронических заболеваниях кожи.
- Гексикон. Используется в виде суппозиториев. Активно применяется в акушерстве и гинекологии, особенно при трещинах, которые возникли во время родов. Также можно использовать для профилактики венерических болезней после контакта с непроверенным партнером.
- Лигентен. Применяется в виде геля. Оказывает антибактериальное действие, а также снижает болевой синдром (так как в состав входит лидокаин). Используется как профилактическое средство при незащищенном половом акте.
- Не жить половой жизнью даже с использованием презерватива;
- Соблюдать диету, исключая острые, соленые и жареные блюда;
- Соблюдать питьевой режим, выпивать за день не менее 2 литров жидкости;
- Соблюдать правила личной гигиены, регулярно подмываться и менять нижнее белье;
- Исключить на время лечения прием алкогольных напитков.
- Питаться по часам. График приема пищи должен зависеть от графика приема инсулина.
- Исключать сладости. Можно принимать в пищу кондитерские изделия, в которых заменен сахар на фруктозу.
- Исключить алкогольные напитки. Алкоголь обладает токсическим действием на поджелудочную железу, работа которой при сахарном диабете значительно нарушается.
- Следить за количеством употребленных в пищу углеводов. Необходимо рассчитывать количество хлебных единиц в продуктах питания. Данному расчету учит эндокринолог.
- Регулярное соблюдение личной гигиены и смена нижнего белья;
- Если кожа склонна к сухости – смазывать промежность детским кремом;
- Избегать
- Запись опубликована: 11.10.2021
- Reading time: 5 минут чтения
- несоответствие размеров плода и просвета влагалища;
- продолжительные роды;
- разрыв промежности третьей и четвертой степени;
- инструментальные роды;
- эпизиотомия;
- инфекции в ране после эпизиотомии.
- изменения после лучевой терапии;
- воспалительные заболевания кишечника (болезнь Крона, реже язвенный колит);
- рак влагалища и прямой кишки;
- хирургические травмы (после гинекологических и проктологических операций);
- эндометриоз;
- несчастные случаи, ранение;
- инфекция бартолиниевой железы;
- туберкулезные поражения;
- венерическая лимфогранулема.
- мелкие (диаметром менее 0,5 см);
- средние (от 0,5-2,5 см);
- большие (более 2,5 см в диаметре).
- выделения из влагалища с неприятным запахом;
- рецидивирующий вагинит;
- инфекции МВП;
- боль во влагалище и прямой кишке.
- Трансректальное и трансвагинальное УЗИ. Диагностирует анальный свищ, дает его подробное описание, позволяет определить повреждения сфинктеров, анальные и ректальные опухоли.
- Проба с тампоном . Во влагалище вводят тампон с последующей постановкой клизмы с метиленовым синим. Тампон удаляют после удерживания клизмы в течение 15-20 минут. При отсутствии окрашивания диагноз ректовагинальной фистулы маловероятен.
- Вагинография . Проксимальные свищи лучше всего диагностировать с помощью вагинографии или КТ с ректальным контрастированием.
- Эндоскопия (ректоскопия, колоноскопия) . Необходима для точной оценки устья свища и слизистой оболочки прямой кишки. Проводится для выявления возможных воспалительных (болезнь Крона) и опухолевых изменений. Пациенткам с предшествующим облучением злокачественных новообразований может потребоваться обследование под анестезией с биопсией.
- Манометрия. Используется для определения функциональных дефектов сфинктера при отсутствии анатомического дефекта. При наличии акушерской травмы, рекомендуется регулярно обследоваться на предмет повреждений сфинктера.
- Гистология. При подозрении на не диагностированное злокачественное новообразование следует провести гистологию свища.
- расположение в прямой кишке и влагалище;
- размер и диаметр отверстий в обоих органах;
- состояние анальных сфинктеров;
- общее состояние пациента;
- самое главное, наличие основного заболевания.
- Простая фистулотомия – вскрытие свищевого тракта.
- Создание лоскута мышцы и слизистой оболочки прямой кишки для закрытия свища.
- Сочетание фистулотомии с пластикой анального сфинктера, называемое сфинктеропластикой.
- Процедуры могут проводиться под местной анестезией с седацией, но обычно предпочтительнее спинальная или общая анестезия.
- соблюдение строгой диеты не менее чем за 2 дня до процедуры;
- орошение влагалища раствором Бетадина;
- тщательная очистка толстой кишки;
- установка мочевого катетера;
- прием антибиотиков и антикоагулянтов для профилактики.
- Чрезмерная чистка жесткими гелями, мылом или спринцеваниями: это вызывает сухость влагалища и его слизистая оболочка может легко растрескаться.
- Слишком жесткий половой акт без должного увлажнения вагины.
- Вагинальные роды, особенно крупным плодом.
- Половой акт без надлежащего количества смазки.
- Аллергия на латекс презервативов.
- Период климакса и менопаузы.
- Любое заболевание с низким уровнем эстрогена в организме.
- Некоторые лекарства, такие как тамоксифен, даназол, медроксипрогестерон и т.д.
- Наличие нездоровых привычек в питании, недостаток фруктов и овощей.
- Чрезмерное употребление обезвоживающих веществ, таких как чай или кофе.
- Курение может привести к изменениям шейки матки, которые предрасполагают к появлению трещин во влагалище.
- Рецидивирующие дрожжевые вульвовагинальные инфекции.
- Заражение ВПЧ (вирус папилломы человека) или вирусом герпеса.
- Женщины могут жаловаться на боль, как при порезах бумагой на коже.
- Чувство жжения над этими мелкими порезами во время мочеиспускания или менструации.
- Ощущение ожога возникает при прикосновении мыла, душа или спермы.
- Диспареуния или болезненный половой акт - распространенная жалоба.
- Небольшое кровотечение или следы крови из трещин.
- Трещины могут повторяться из раза в раз при любом травмирующем факторе..
- Боль при введении гигиенического тампона, гинекологического инструмента или другого подобного предмета.
- Нанесите мягкое (без запаха) увлажняющее масло на область гениталий. Это делается для того, чтобы оно было смазано и защищено от трения во время движений или сексуальной активности.
- Вы также можете использовать вагинальные смягчающие или увлажняющие специальные аптечные средства.
- Ешьте здоровую пищу, много фруктов и овощей, чтобы поддерживать свою иммунную систему.
- Включите в свой рацион домашний творог/ йогурт. В твороге есть необходимые бактерии, которые дружелюбны к нам и помогают поддерживать "там" здоровую бактериальную флору, которая предотвращает рост условно-патогенных грибков и вредных бактерий.
- Если вы инфицированы, немедленно посетите гинеколога чтобы начать принимать соответствующие лекарства.
- Воздержитесь от половой жизни, если у вас есть трещины во влагалище.
- Носите свободное хлопчатобумажное нижнее белье, чтобы хорошо проветривать зону бикини и не допускать скопления влаги на влагалище.
Зачастую трещины между анусом и влагалищем появляются у девушек после первого полового акта, особенно если он был грубым, без соблюдения гигиенических норм и соответствующей подготовки. В группу риска попадают также девушки, у которых первый секс состоялся с мужчиной, размер полового члена которого больше среднестатистического. Первый сексуальный акт может стать причиной трещин промежности, если девушка лишается девственности в очень юном возрасте (до 14 лет).
Возникновению трещин между анусом и влагалищем способствует использование средств личной гигиены, которые пересушивают кожу (мыло) или не являются гипоаллергенными. В результате появляется раздражение кожи, шелушение и трещинки.
Трещинки между влагалищем и задним проходом могут появиться из-за попадания болезнетворных микроорганизмов, особенно инфекций, передающихся половым путем:
На состояние кожи промежности влияют общие заболевания организма, которые сопровождаются обезвоживанием или нарушениями гормонального фона. На первом месте среди таких патологий стоит сахарных диабет, при котором кожа становится слишком сухая и между анальным отверстием и влагалищем появляются трещины.
Так как самостоятельно увидеть трещину между влагалищем и анальным отверстием возможно только с помощью зеркала, заподозрить ее наличие можно по ряду симптомов:
Общее состояние женщины также может ухудшаться, особенно если причиной стало инфекционное заболевание. Появляется усталость, снижение работоспособности, в некоторых случаях – незначительное повышение температуры тела.
Если у женщины имеются гормональные изменения, то в первую очередь нарушается менструальный цикл, обмен веществ и общее состояние (появляется агрессивность, снижается память, внимание). При сахарном диабете повышается жажда, женщина может выпивать более 3 литров жидкости за день. При этом также отмечается учащенное мочеиспускание, повышение аппетита.
Также подозрение на трещину между влагалищем и анальным отверстием может возникнуть у женщины после незащищенного полового акта с непроверенным мужчиной из-за возможного инфицирования возбудителем венерической болезни.
На первом месте среди диагностических манипуляций стоит самодиагностика женщиной своей половой системы. Если появились симптомы, которые похожи на клиническую картину трещины между влагалищем и прямой кишкой, а также при наличии провоцирующей ситуации, женщине рекомендуется провести осмотр промежности с помощью обычного зеркала. При обнаружении одной или нескольких трещин необходимо сразу же обратиться к гинекологу.
После выяснения жалоб и обстоятельств появления трещины, врач назначает обязательный список обследований:
Для скорейшего заживления трещины между анальным отверстием и влагалищем применяются мази или суппозитории (свечи), которые обладают антисептическими свойствами и ускоряют заживление кожи. К таким препаратам относятся:
Препарат выбирать и назначать длительность лечения должен исключительно врач. Помимо местной терапии обязательно применяется общая, которая направлена на устранение основного заболевания.
Лечение при инфекциях, передающихся половым путем, должно назначаться исключительно врачом венерологом и под постоянным наблюдением медиков. Основными препаратами являются антибиотики, за исключением патологии, которая вызвана грибковой микрофлорой или вирусами. Препаратом выбора является бензинпенициллин натриевая или калиевая соль, которая вводится 4 раза в день внутримышечно. Также можно использовать другие препараты пенициллинового ряда.
При болевом синдроме из-за трещины между анусом и влагалищем применяют нестероидные противовоспалительные препараты (диклофенак, мелоксикам, нимесулид). Однако длительно данные средства использовать нельзя, так как они влияют на желудочно-кишечный тракт и могут приводить к гастриту или появлению язв желудка.
Продолжительность лечения зависит от стадии заболевания и выбранного препарата. Регулярно необходимо сдавать анализы на выявление возбудителя.
Среди неинфекционных причин на первом месте стоит расхождение шва после травмы, произошедшей во время родов. Такое нарушение лечится сначала промыванием раны раствором антисептика и, в дальнейшем, зашиванием раны. Желательно использовать другой шовный материал. Женщине после зашивания рекомендуется воздержаться от физических нагрузок, поднятия тяжестей и половых контактов. Для лучшего заживления необходимо регулярно подмываться со специальным средством для интимной гигиены или настоями (не настойками) из трав (ромашка, календула).
На втором месте среди причин трещин между влагалищем и анальным отверстием стоит сахарный диабет. Лечение его назначается строго индивидуально в зависимости от типа заболевания, стадии, количества сахара крови и нарушения функции поджелудочной железы. Женщинам с сахарным диабетом необходимо соблюдать строгую диету:
Профилактические мероприятия, направленные на предотвращение появления трещин у девушек во время первого полового акта заключаются в максимально аккуратных действиях со стороны партнера. После родов профилактика образования трещин зависит полностью от врача, шовного материала и соблюдения техники зашивания раны. Однако после родов женщина должна исключить физическую нагрузку и половые контакты, так как они могут привести к расхождению швов. Также после родов несколько дней нежелательно носить нижнее белье.

Если женщина заметила у себя трещину между анальным отверстием и влагалищем, необходимо сразу же обратиться к врачу, так как есть риск попадания инфекции в рану и возникновения воспалительного заболевания половых органов.

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
Ректовагинальный свищ – патологический ход между прямой кишкой и влагалищем. Это крайне неприятное заболевание. Оно значительно ухудшает самочувствие пациентов, влияет на интимные отношения и доставляет выраженный повседневный дискомфорт.
Общие сведения о патологии
Ректовагинальные свищи – это аномальные выстланные эпителием соединения между прямой кишкой и влагалищем. Этот тип свищей встречается относительно редко и составляет примерно 5% всех анальных фистул. Образования имеют вид канала. Ширина и длина канала могут отличаться. В случае узкого стыка образуется газовый свищ, а если просвет свища широкий – фекальный.
Заболевание вызывает значительное снижение качества жизни, во многих случаях затрудняет ведение активной профессиональной жизни и вызывает проблемы в сексуальных отношениях. Из-за неловкого характера многие женщины даже с тяжелыми недугами не обращаются к врачу.
Такой свищ чаще всего возникает в результате тяжелых родов, например, разреза или разрыва промежности при прохождении ребенка через родовые пути. Кроме того, причинами могут быть внешние акты сексуального насилия в области гениталий и введение твердых предметов в задний проход или влагалище.
Основной симптом – непроизвольное выделение из влагалища сначала газов, кишечной жидкости, а затем стула. Это, свою очередь, может вызвать воспаление мочевого пузыря и влагалища.
Ректовагинальные свищи обычно лечат с помощью щадящей хирургии. Перед процедурой важно лечить любое возможное воспаление. При классическом лечении может потребоваться создание временного искусственного отверстия (стомы), чтобы позволить прямой кишке восстановиться после раздражения, вызванного регулярным прохождением стула. Как правило, продолжительность ношения стомы составляет от 6 недель до 6 месяцев. Затем с помощью операции свищ закрывается, часто с использованием кожного трансплантата. Иногда стома вставляется постоянно.
Причины образования ректовагинального свища
Чаще всего образование ректовагинальных свищей возникает в результате перинатальной травмы.
Факторы риска их развития в этом случае:
Ректо-вагинальный свищ часто может быть результатом нелеченой или плохо вылеченной инфекции в анальном канале и последующего абсцесса с вагинальной пункцией.
Реже к причинам образования свищей относятся:
Аноректальные абсцессы и инфекции бартолиновой железы могут спонтанно дренироваться, вызывая низкий ректовагинальный свищ. Дивертикулярная болезнь на фоне ранее перенесенной гистерэктомии – наиболее частая инфекционная причина высокого свища.

Злокачественные новообразования также могут вызвать такую патологию. Обычно она наблюдается при локальных опухолях прямой кишки, матки, шейки матки или влагалища. Особенно, если для лечения применяли облучение.
После лучевой терапии у пациента может развиться проктит с последующим изъязвлением передней стенки прямой кишки. Затем язвы прямой кишки прогрессируют до образования свищей после лечения в период примерно от 6 месяцев до 2 лет. Частота возникновения ректовагинальной фистулы увеличивается при применении высоких доз облучения и перенесенной гистерэктомии.
Чаще связана с ректовагинальным свищем болезнь Крона, поскольку она вызывает трансмуральное воспаление стенки прямой кишки. Заболеваемость растет с увеличением тяжести обострения болезни Крона. При легких обострениях она составляет 0,2 %, при тяжелых приступах – до 2,1%. Случается, что симптомы со стороны кишечника возникают после формирования свища.
Фистула у пациентов с язвенным колитом развивается после анастомозов подвздошно-анального мешка с его сопутствующей несостоятельностью или тазовым абсцессом.
Классификация
Существует несколько классификаций ректовагинальных свищей. В качестве критериев простых или сложных свищей используются их размер, расположение и причины развития.
Самое известное деление основано на ширине отверстия, соединяющего влагалище и прямую кишку, по которому различают свищи:
Второе используемое подразделение – это классификация, учитывающая расположение, уровень свища относительно влагалища, прямой кишки и ректовагинальной перегородки. По этой классификации свищи делятся на:
В случае низких свищей отверстие со стороны влагалища располагается рядом с соединением половых губ в области промежности, а в анусе – у зубчатой линии. Высокие свищи открываются в верхней части влагалища и в середине прямой кишки. Средние находятся между вышеупомянутыми типами. Определение локализации свищей помогает определить подходящий хирургический подход. При высоких свищах используется лапаротомия, промежностный доступ обычно подходит для большинства нижних и средних свищей.
Простые ректовагинальные свищи представляют собой небольшие низкие свищи, вызванные инфекцией или травмой. Они обычно имеют здоровые, хорошо васкуляризованные окружающие ткани, их можно вылечить местными методами.
Ректовагинальные свищи считаются сложными, если они большие (> 2,5 см), высокие или вызваны воспалительным заболеванием кишечника. Рецидивирующие свищи тоже считаются сложными из-за их связи с рубцеванием тканей и снижением кровоснабжения. Чтобы обеспечить наилучшие шансы на успешное восстановление, после резекции пораженной ткани необходимо улучшить кровообращение в этой области. В целом, для лечения сложных свищей требуются более сложные хирургические процедуры.
Симптомы наличия ректо-вагинального свища
Симптомы обычно зависят от размера и расположения ректовагинального свища. Наиболее частые симптомы – отхождение газов или жидкого стула через влагалище. Пациенты также жалуются на:
Боль связана с воспалительной инфильтрацией окружающих тканей. Она может усиливаться во время или после интимного контакта.
Иногда ректовагинальный свищ протекает бессимптомно и обнаруживается случайно при проктологическом обследовании по другой причине.
Осложнения
Наличие ректовагинального свища без лечения грозит серьезными последствиями. Инфекция возникает в результате попадания кишечных бактерий там, где их быть не должно, а именно во влагалище. Малый таз сильно кровоснабжается, поэтому бактерии легко попадают из места инфекции в кровоток и могут привести к заражению всего организма тела. Велик риск развития сепсиса и даже гибели.
Возникающая в результате инфекция, особенно анаэробными бактериями, часто приводит к обширному некрозу тканей. В таком случае единственное спасение для пациента – хирургическое удаление репродуктивных органов, прямой кишки и создание искусственного заднего прохода.
Диагностика
Диагностика ректовагинальных свищей включает опрос, физикальное проктологическое и гинекологическое обследование и др. тесты.
В первую очередь проктолог выясняет жалобы и собирает анамнез. Кроме того, нужно спросить у пациента не страдает ли он недержанием кала и мочи. Недержание может быть вызвано свищом, основным заболеванием или травмой анального сфинктера.
Осмотр проктолога важен для обнаружения фистулы и оценки целостности окружающих тканей. Обнаруживается пальпируемое углубление в передней средней линии прямой кишки или дефект в виде ямки, если свищ небольшой. Эти изменения видны при аноскопии. При вагинальном осмотре очевидна более темная слизистая в следе свища, контрастирующая со светлой слизистой оболочкой влагалища. Иногда определяется видимый стул или признаки вагинита.
Зондирование тракта может быть очень болезненным, поэтому не рекомендуется. Определение целостности анального сфинктера необходимо для планирования хирургического вмешательства.
Для подтверждения наличия свища и определения степени заболевания потребуются дополнительные исследования:
Некоторые специалисты считают, что эндосонография без введения контрастного вещества не позволяет идентифицировать свищ, но позволяет точно оценить патологию до запланированного лечения. Контрастирование дает лучшие возможности для идентификации канала свища и его возможных ответвлений, отверстий в анус (прямую кишку) и влагалище, позволяет дифференцировать свищ с рубцами.
Таким образом, УЗИ помогает диагностировать трудные, узкие и разветвленные ректовагинальные свищи.
Часто назначают комбинированное обследование: эндосонографическое исследование анального канала с одновременным пальцевым осмотром через влагалище. Проводится массаж задней стенки влагалища во время процедуры. Это приводит к попаданию воздуха, имеющего характерное ультразвуковое изображение, в свищ и его ветви.
Лечение ректовагинальных свищей
Раннее обнаружение ректовагинальной фистулы имеет важное значение для успешного лечения. Однако лечить этот вид свищей сложно. Очень часто болезнь рецидивирует. Наиболее важные элементы, учитывающиеся для выбора терапии:
Обычно при возникновении этого вида свищей специалисты рекомендуют операцию. Однако, при свищах до 5 мм чаще всего применяется консервативное лечение. Оно включает регулирование функции кишечника и контроль диареи. При таком режиме свищ акушерского происхождения заживает.
В случае острого воспаления и свища, возникшего в результате прорыва анального абсцесса во влагалище, назначается антибактериальная терапия и абсцесс дренируется. В этом случае операцию по удалению свища откладывают до исчезновения воспаления.
Анатомическое строение канала по отношению к мышцам сфинктеров в сочетании с результатами функциональных тестов – наиболее важные элементы, определяющие выбор хирургической техники. Также обращают внимание на количество и вид разветвлений, расположение внутреннего отверстия и сосуществование гнойных резервуаров. Игнорирование этих факторов приводит к рецидиву ректовагинального свища.
Возможные варианты операции:
Эффективность хирургического лечения ректовагинального свища повышают:
Профилактика
После заживления свища следует избегать травм этой области, избегать запоров и соблюдать надлежащую гигиену заднего прохода и промежности. Общие меры включают своевременное обследование, соблюдение диеты и прием пробиотиков.
Бактериальная флора кишечника играет важную роль в поддержании хорошего здоровья всего организма, особенно ЖКТ. Чтобы предотвратить воспаление кишечника, приводящее к серьезным проблемам со здоровьем (свищи, синдром СРК, болезнь Крона), рекомендуется дополнить рацион пробиотиками. Курс необходим особенно зимой и после антибактериальной терапии.
Исследования подтверждают их эффективность в устранении нарушений микрофлоры кишечника человека и повышении иммунитета.
Большую роль в предупреждении заболеваний толстой, прямой кишки, да и ЖКТ в целом, играет своевременное обращение к проктологу при наличии жалоб.
Трещина с медицинской точки зрения определяется как надрыв или разрыв на поверхности кожи или слизистой оболочки. Они могут появиться на любом участке тела. Не являются исключением и трещинки в области влагалища в сторону ануса.
Эта область очень чувствительна и богато снабжена нервами. Таким образом, трещины в этой области могут быть очень болезненными. Крайне важно как можно скорее их обработать, так как они очень болезненны и если их оставить без внимания, они могут инфицироваться. По всем вопросам, связанным с вагинальным благополучием, Вы можете смело обращаться к специалистам нашей клиники!
Причины вагинальных трещин
Область влагалища постоянно подвергается травмам от трения. Существуют различные причины, которые могут прямо или косвенно привести к появлению трещины в области влагалища. К ним относятся:
Симптомы
Чем лечить трещины во влагалище
Поскольку эта область обильно снабжается кровеносными сосудами, большая часть небольшой трещины со временем может заживать сама по себе. Естественные вагинальные выделения обеспечивают защитную оболочку от инфекций для всех надрывов и ссадин в этой зоне.
Более крупные трещины влагалища для заживления могут потребовать медицинского лечения. Оно назначается в зависимости от причины ссадин. Если это связано с низким уровнем эстрогена, как после менопаузы, можно использовать эстрогенные кремы. Их наносят на пораженную поверхность ежедневно на ночь, пока трещины не заживут.
Хороший эффект дает увлажнение кожи или слизистой в области повреждения препаратами гиалуроновой кислоты. Специальные филеры пониженной вязкости вводят в подслизистую в количестве 2,0 - 4,0 мл., создавая защитный барьер, устраняя сухость и уменьшая вероятность повторных надрывов в области задней спайки.
В тяжелых случаях в течение некоторого времени может проводиться заместительная гормональная терапия в сочетании с местными стероидами и ранозаживляющими мазями типа Левомеколь.
Большие и повторяющиеся ("привычные") трещины могут потребовать хирургического лечения - иссечения краев с наложением косметических швов и назначения противовоспалительной терапии.
Советы по уходу на дому
Безюк Лаура Валентиновна
Врач гинеколог, гинеколог-эндокринолог, специалист по воспалительным процессам. УЗИ. Репродуктивная медицина. Реабилитация. Комплексное лечение женских болезней.
Читайте также:



