Почему сохнет родинка на теле что это означает
Обновлено: 24.04.2024
Меланома — злокачественное заболевание, поражающее пигментные клетки кожи — меланоциты. Проведенные исследования доказывают, что в последние годы заболеваемость раком кожи неуклонно растет. Среди многих видов рака кожи меланома вызывает изменения пигментных клеток. Хотя заболевание в основном наблюдается на коже, болезненный процесс может поражать и слизистые оболочки, или, например, глазное яблоко.
Причина меланомы
Причины меланомы могут быть разными. Ученые вносят в их число генетические факторы и факторы окружающей среды. По оценкам, до 10% случаев заболевания связаны с генетическим отягощением. Поэтому рекомендуется, чтобы ближайшие родственники (для родственников первой степени родства) пациента прошли дерматологическую консультацию и контроль.
Также большое значение имеют факторы окружающей среды, среди которых в первую очередь выделяются солнечные ванны и связанные с ними ожоги кожи.
Также могут быть причиной меланомы меланоцитарные изменения. Обычно они появляются на коже в виде небольших невусов. Они могут быть врожденными, а могут быть приобретенными. Однако оценка изменения, будь то только безвредная родинка или рак, основана на дополнительных диагностических тестах.
Практически каждый человек подвержен риску развития этого заболевания, так как мы каждый день находимся на солнечном свете, что является очень важным фактором развития меланомы. Поэтому, очень важно регулярно осматривать родинки самостоятельно и ежегодно проходить осмотр у дерматолога. Своевременно удаленная родинка спасет от болезненных процедур и тяжелых операций.
Симптомы меланомы
Симптомы меланомы включают недавно появившиеся поражения кожи или те, которые возникли на основе ранее существовавшего пигментного невуса (родинки):
- Часто наблюдается, что в непосредственной близости от этих поражений образуются утолщения, изменяются существующая поверхность, цвет и изменения по краям родинки.
- Также должны беспокоить внезапный зуд или появление кровотечения или выделения кровавого цвета.
- Воспалительная реакция, связанная с родинкой — также тревожный симптомом меланомы.
- Один из симптомов, на который следует обратить внимание, — это синие и черные родинки. Возникновение такого вида пигментации следует как можно скорее закончить консультацией врача.
Для ранней диагностики меланомы имеет большое значение наблюдение за изменениями родинок, проводимое пациентом индивидуально.
Если на коже всегда были пигментные изменения, должны насторожить следующие появление:
- внезапный зуд;
- кровотечение;
- увеличение поражения;
- изменения строения родинки.
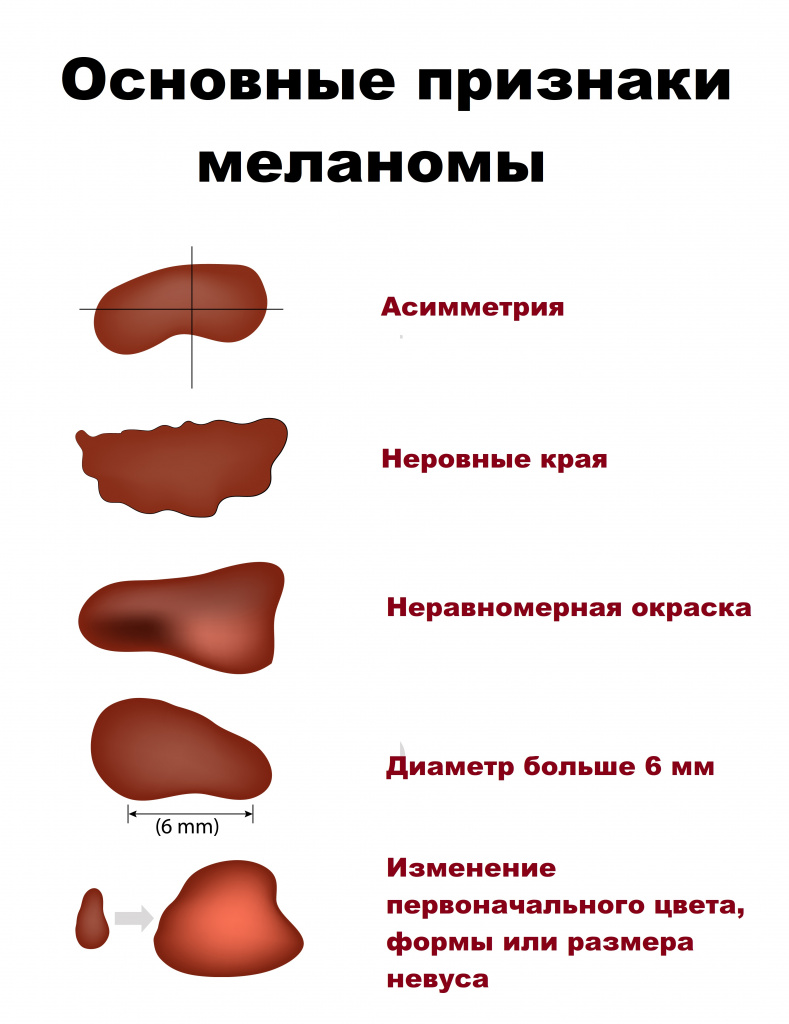
Особого внимания заслуживает факт неравномерной пигментации, в котором присутствуют различные оттенки коричневого и розового. Также стоит обратить внимание на новые изменения.
Как распознать меланому?
Чтобы диагностировать меланому, необходимо провести очень обширную диагностику. Конечно, в основе лежит медицинское собеседование, проведенное во время первого визита. Информация, полученная от пациента, касается в основном информации о состоянии кожи, с особым акцентом на изменениях родинок на коже или появлении новых.
Для дерматолога также очень важна информация, относящаяся к факторам, которые указаны как повышающие риск меланомы. В эту группу обычно входят солнечные ожоги или использование соляриев. Для врача также очень важно, были ли случаи меланомы кожи в семье пациента.
Подробное интервью — основа для дальнейших действий. Самым важным элементом диагностики является обследование кожи, которое дерматолог проводит во время визита.
Дерматоскопия
Дерматоскопия — это обследование, при котором дерматолог использует дерматоскоп. Это инструмент, объединяющий в себе увеличительное стекло в 10 или 20 раз, увеличивающее исследуемый фрагмент, оснащенный стандартизированным источником света. В таких условиях врач может изначально оценить кожные изменения.

Дерматоскопия
Видеодерматоскопия — это исследование, в котором, помимо техники, используемой в дерматоскопии, используется визуализация на мониторе компьютера. Это позволяет врачу сохранять отображаемое изображение в памяти устройства, что может быть полезно для сравнительных целей на более позднем этапе лечения. На практике для диагностики меланомы используют несколько дерматоскопических методов.
Врач, основываясь на внешнем виде поражения, оценит, есть ли причины для его удаления вместе с краем здоровой кожи, и отправит материал после процедуры для гистопатологического исследования.
Специалист изучает характерные особенности родинки, в частности:
- Цвет — неравномерный цвет, более темные и более светлые участки или розовые и красные участки являются ненормальными;
- Рваные края — родинки с ровными краями менее опасны для здоровья;
- Асимметричная форма;
- Размер более 5 мм — более мелкие очаги обычно не вызывают беспокойства, но если они динамично растут или показывают другие отклонения, их нужно удалять;
- Кровотечение, изъязвление, наличие выделений.
Диагностика, которая подтверждает или исключает новообразование кожи, которым является меланома, возможна на основе гистопатологического исследования, которое проводится после удаления всего поражения.
Типы меланомы
Повреждения кожи, диагностированные как меланома, не всегда выглядят одинаково. Таким образом, существует несколько типов меланом, которые определяют разные клинические подтипы заболевания.
- Поверхностная меланома . Указывается, что наиболее распространенным типом меланомы, на который приходится до 60-70% всех случаев заболевания, является меланома поверхностного распространения. В основе этой группы меланом чаще всего лежат пигментные поражения диспластической природы.
- Узловая меланома . Указывается как наиболее тяжелая форма заболевания, поражающая 10-30% пациентов. В эту группу, в свою очередь, входят два клинических подтипа. Первый — это лентигинозная меланома, являющаяся злокачественной формой. Встречается в 5-15% случаев. Чаще всего поражает пожилых людей, особенно в области шеи или лица. Причиной появления лентигинозной меланомы является длительное и длительное воздействие солнечного излучения на кожу. Второй подтип — акральная меланома, которая наблюдается на внутренней поверхности кожи рук и ног.
- Бесцветная меланома . Заболевание также включает пигментную меланому. От него страдают только 2% заболевших. Это характерный тип поражения кожи, при котором пигмент отсутствует. В этом случае симптомы также довольно специфичны, и беспокойство должна вызывать не очень характерная, но увеличивающаяся розово-красная папула.


Следует также обратить внимание на так называемые родинки Шпиц, которые являются ювенильной формой меланомы. Чаще всего учеными указывается, что это активный невус, обычно единичный, встречается у молодых людей.
Поверхность родинки Шпиц очень хорошо отграничена от окружающей области и имеет гладкую, красную или голубоватую окраску. Чаще всего возникает на лице. При наблюдении за поражением воспалительной реакции нет. Невусы шпица редко становятся злокачественными, хотя их рекомендуется удалить до наступления половой зрелости.
Меланома — злокачественная опухоль кожи
Меланома — один из вариантов злокачественных новообразований кожи. Тест, который подтверждает или исключает диагноз, — это биопсия , позволяющая подтвердить диагноз на основании микроскопического исследования. Результаты выполненной биопсии предоставляют информацию о факторах, которые оказывают значительное влияние на прогноз лечения пациента. Эта информация позволяет определить дальнейшее течение лечебного процесса.

Биопсия меланомы
Обследование удаленных новообразований на злокачественность проводится на основании макро- и микроскопического исследования. Среди факторов, которые играют значительную роль в оценке прогноза здоровья пациента, большое значение имеют первичные вспышки. Если в развитии болезни нет метастазов, оценивается изменение толщины (по шкале Бреслоу) и наличие язв, наблюдаемых в первичном поражении.
В связи с тем, что меланома классифицируется как злокачественное новообразование, у некоторых пациентов наблюдаются метастазы в другие органы. Поэтому при диагностике и лечении также проверяются окружающие лимфатические узлы.
Когда опасна меланома?
Метастазирование всегда происходит, когда раковый процесс далеко продвинулся и раковые клетки повреждают последующие внутренние органы человека. Во-первых, стадия III указывается, когда диагностируются метастазы в регионарных лимфатических узлах. Для лечения меланомы важно, сколько лимфатических узлов поражено раковыми клетками.
Указывается, что гораздо более серьезным заболеванием является возникновение макрометастазов, то есть изменений, которые указывают на опухолевые очаги в значительно увеличенном, клинически пальпируемом лимфатическом узле. Особая опасность и трудности в лечении показаны тем пациентам, у которых диагностированы инфильтраты вне капсулы лимфатического узла.
Меланома, как злокачественная опухоль, также может метастазировать в отдаленные органы. Тогда прогресс болезни и эффективность лечения зависят от органов, в которых расположены метастазы, и общего состояния пациента.
Лечение меланомы: чем закончится запоздалое обследование и лечение
При анализе методов лечения меланомы указывается, что в основе лежит хирургическое лечение. Тем не менее, вы должны знать, что только быстрая диагностика и радикальные действия, то есть удаление всего поражения, могут определить эффективность лечения. Основанием для метода лечения является эксцизионная биопсия, определяющая злокачественность опухоли. Поражение иссекают вместе с краем здоровой ткани.
В особых случаях проводится повторная обработка, в ходе которой обрезается исходное место поражения. Также проводится биопсия сторожевого лимфатического узла для оценки степени тяжести заболевания. Выбор сторожевого узла производится с учетом расположения исходного поражения.
Иссечение очага и гистопатологический результат позволяют выбрать соответствующее лечение. Как правило, если поражение было удалено и сохранен правильный край, а также выполнена лимфаденэктомия, то есть удаление лимфатических узлов, то обычно нет показаний для дальнейшего лечения, но необходимо находиться под постоянным медицинским наблюдением.
Метастазы, связанные с меланомой, могут появиться даже через несколько лет после операции по удалению первичного очага поражения. Риск метастазов, а также время, в которое они могут появиться, зависят от нескольких факторов, наиболее важным из которых является толщина первичного поражения.

Метастазирование меланомы
Методы лечения злокачественной меланомы
Химиотерапия и иммунотерапия — эти методы лечения дополняют друг друга. Некоторым пациентам также назначают лучевую терапию, но решение о выборе адъювантного лечения зависит от индивидуальной ситуации и состояния пациента.
Лучевая терапия применяется в случаях, когда есть высокий риск осложнений и возможность метастазирования. Есть показания, на основании которых врач может принять решение о начале лучевой терапии. К ним относятся: дермопластическая меланома, где иссеченная граница была довольно маленькой, положительный результат для иссеченной границы, наличие сателлитных очагов или расположение меланомы в области головы или шеи.
Иммунотерапия приобретает все большее значение в лечении меланом, поскольку такие новообразования являются иммуногенными опухолями. Следовательно, в последние годы очень важны иммунотерапия и попытки изменить течение болезненного процесса путем воздействия на иммунную систему пациента.
В иммунотерапии используются интерфероны, а другие методы неприменимы в послеоперационном лечении меланомы.
При тяжелом заболевании используются неспецифические иммунотерапевтические препараты, в которых используются моноклональные антитела для ингибирования механизмов системной иммуносупрессии, активации Т-лимфоцитов с целью индукции противоопухолевого ответа.
При метастазах в другие органы лечение рака очень сложно и во многих случаях не приносит ожидаемых результатов. Здесь большое значение имеет общее состояние пациента и расположение метастазов. Если обследования указывают на вторичные поражения кожи, мягкие ткани или лимфатические узлы, а также при диагностировании отдельных метастазов в паренхиматозные органы, следует рассмотреть возможность удаления пораженных участков. Это не всегда возможно.
Особый случай — это состояние пациента, при котором наблюдаются изменения в центральной нервной системе. Решающими факторами при выборе лечения (хирургическое вмешательство, облучение) является местоположение, а также количество обнаруженных поражений. Терапия в этом случае направлена на отсрочку нарушений нервной системы пациента.
Лучевая терапия также используется в качестве метода паллиативного лечения, когда пациент перенес множественные метастазы, в том числе в мягкие ткани и кости.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.
Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Родинки – очень частое явление на коже, и почти у всех людей есть одна или несколько родинок. Это концентрации пигмента меланина, продуцируемого меланоцитарными клетками кожи. У светлокожих родинок обычно больше.
Новые родинки — опасно ли это?
Родинки – наиболее распространенные безвредные образования на коже. Обычно они возникают в детстве и подростковом возрасте, но новые родинки могут появиться и во взрослом возрасте.
Новая родинка появляется, когда меланоциты начинают размножаться и создавать на поверхности кожи характерные явления, отличающиеся по цвету от остальной кожи. Новые родинки могут быть безвредными, но могут иметь злокачественное происхождение, например, меланому, вызванную мутацией.
Возможные причины появления новой родинки:
- воздействие ультрафиолетового (УФ) излучения – пребывание на солнце;
- яркий свет;
- генетика;
- ослабленная иммунная система.
Виды родинок
Обычное пятно
Они возникают в детстве, в основном в местах, подверженных воздействию солнца. Круглый, симметричный на вид, с гладкой и четко очерченной кромкой, диаметром до 5 миллиметров. Они редко перерастают в злокачественную форму, но люди, у которых 50 и более общих родинок, относятся к группе повышенного риска развития меланомы .
Врожденное пятно
Они присутствуют с рождения, могут сильно различаться по размеру и быть довольно большими по площади. Обычно они доброкачественные, но имеют предрасположенность к развитию меланомы, особенно очень больших врожденных родинок.
Атипичное пятно
Или диспластические родинки, они могут развиваться где угодно на теле и обычно больше обычных родинок. Они отличаются цветом и фактурой, неправильными краями с множеством цветов. Некоторые атипичные родинки могут стать злокачественными, поэтому необходимы регулярные осмотры у дерматолога.
Редкий вид родинки, которая похожа на меланому, но не является злокачественным образованием. Обычно встречается у светлокожих детей и молодых людей в возрасте до 20 лет. Они быстро растут и различаются по размеру от нескольких миллиметров до сантиметров.
Когда нужно обращаться к врачу?
- внезапное появление новой родинки, не похожей на предыдущие;
- изменение цвета, формы и размера родинки;
- боль;
- кровотечение.
Иногда, когда вы не уверены, меняется родинка или нет, рекомендуется сфотографировать ее, чтобы упростить отслеживание и выявление возможных изменений.
Методы удаления родинок
Хирургическое удаление родинок – самый безопасный вариант против злокачественных новообразований меланомного типа, и удаленная хирургическим путем ткань сдается на патогистологический анализ, чтобы окончательно подтвердить диагноз и убедиться, что края кожи свободны от злокачественных клеток.
Для некоторых типов родинок возможны другие варианты удаления, такие как дермабразия, иссечение поверхностных слоев кожи, лазерная абляция.
Самостоятельное удаление родинок альтернативными методами не рекомендуется и не одобрено с медицинской точки зрения.
Людям, склонным к появлению родинок (чаще люди со светлой кожей, голубыми глазами, светлыми волосами), следует регулярно проходить профилактический осмотр у дерматолога, желательно один раз в год. Также рекомендуется избегать длительного пребывания на солнце и использовать солнцезащитные средства, от солнцезащитного крема до головных уборов или легких рубашек, закрывающих большую часть тела.
Читайте также:

