Почему шелушатся ноги у старого человека
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Шелушение кожи на ногах — проблема, с которой сталкивается множество людей. Дело в том, что даже в норме кожа в этой области тела склонна к усиленному процессу ороговения, приводящему к уплотнению и отшелушиванию верхних слоев. Эти процессы, как правило, усиливаются в холодное время года и стихают летом. Их достаточно легко регулировать при соблюдении элементарных правил ухода (регулярном мытье ног, использовании скрабов для удаления слоев отмершей кожи и нанесении увлажняющих и восстанавливающих кремов). Однако в некоторых случаях шелушение кожи на ногах нуждается в особом внимании. Особенно, когда помимо шелушения, появляются также покраснение кожи и зуд. Это уже может служить сигналом начинающегося заболевания кожи — дерматита, и требует обязательной консультации врача-дерматолога.
Почему?
Причины шелушения кожи ног могут быть как внешними, так и внутренними.
Внешние факторы:
- Слишком сухой воздух в помещении и недостаточное потребление жидкости могут вызвать обезвоживание кожи и, как результат, ее шелушение;
- Иногда причиной шелушения кожи ног могут служить синтетические чулки и колготки;
- Использование мыла, гелей для душа, провоцирующих сухость кожи;
- Слишком высокое содержание хлора в воде (часто сухость и шелушение кожи ног появляются после посещения бассейна);
- Перемена климата, а также продолжительное воздействие высоких или низких температур (длительные прогулки в холодное время года или, наоборот, избыточное нахождение на открытом солнце);
- Серьезные эмоциональные перегрузки, стрессы;
- Прием некоторых медикаментов и т. п.
Физические:
- Недостаток в организме витаминов и минеральных веществ — особенно витаминов группы В и Цинка;
- Шелушение кожи на ногах может быть также связано с аллергией, заболеваниями ЖКТ — такими, как колиты, и некоторыми другими системными заболеваниями.
Как бороться?
Крем Цинокап ® был разработан специально для лечения сухости кожи и ее последствий — стянутости, шелушения, зуда.
Цинокап ®
Цинокап ® действует в 5-ти* направлениях при шелушении, сухости, зуде и раздражении кожи рук.
Его активным веществом является пиритион цинка, подавляющий усиленное ороговение кожных покровов, способствующий восстановлению барьерной функции кожи и снижению ее чувствительности к повреждающему воздействию внешней среды1, кроме того в составе присутствует Д-пантенол, обеспечивающий смягчение и восстановление межклеточных структур кожи1. Пиритион цинка также защищает кожу от присоединения бактериальной или грибковой инфекции, которые часто возникают как следствие, если кожа не получает должного лечения и ухода.

крем Цинокап ® 0,2 % — 25 и 50 г;

аэрозоль Цинокап ® 0,2 % — 58 г
Старческий зуд – это разновидность идиопатического зуда, который развивается у людей пожилого возраста. Среди основных причин проблемы называют чрезмерную сухость кожи, хронические дерматозы, соматические заболевания. Патология проявляется постоянными субъективно неприятными ощущениями и потребностью механического раздражения кожи для их купирования. Комплексная диагностика старческого зуда требует дерматоскопии, стандартного набора анализов крови и мочи, методов инструментальной визуализации внутренних органов. Лечение состоит из интенсивного увлажнения кожи, применения местных и системных противозудных средств, методик физиотерапии и психотерапии.
МКБ-10



Общие сведения
Старческий (сенильный) зуд – распространенное состояние, которое беспокоит более 50% людей старше 70 лет. Мужчины болеют чаще женщин. Старческий зуд представляет серьезную физическую и психологическую проблему для пациентов, снижает качество жизни и становится причиной стойких эмоциональных расстройств. Перед специалистами в сфере практической дерматологии возникает сложная задача эффективного купирования симптомов и устранения их первопричины, что не всегда возможно, несмотря на усовершенствование клинических протоколов.

Причины
Кожный зуд у пожилых пациентов относятся к идиопатическим заболеваниям, его точные этиологические факторы пока не установлены. Большинство экспертов сходятся во мнении, что в развитии проблемы играют роль, как возрастные изменения структуры кожного покрова, так и системные нарушения работы организма, которые типичны для пациентов старческого возраста. К основным причинам сенильного зуда относятся:
- Сухость кожи. В пожилом возрасте происходят гистологические перестройки эпидермиса и дермы, снижается количество гиалуроновой кислоты, кожа теряет тургор и эластичность. Физиологические изменения вызывают сильную сухость, которая при отсутствии адекватного косметического ухода становится причиной зуда.
- Кожные заболевания. Неприятные ощущения развиваются на фоне экземы, грибковых инфекций, чесотки и других дерматозов, которые могут протекать со скудными объективными признаками. Зачастую заболевания не диагностируются вовремя из-за поздней обращаемости пожилых людей к врачу.
- Метаболические расстройства. К основным причинам формирования старческого зуда относят атеросклероз, железодефицитную анемию, снижение толерантности глюкозе и развитие сахарного диабета 2 типа. Изредка проблема связана с гипотиреозом, недостаточностью функции надпочечников.
- Заболевания внутренних органов. Типичными причинами зуда у людей старческого возраста выступают холестаз, хроническая почечная недостаточность, функциональные и органические заболевания ЖКТ. Неприятный симптом может быть одним из первых признаков онкопатологии органов брюшной полости, центральной нервной системы.
Патогенез
Зуд считается одним из вариантов восприятия раздражения кожным анализатором. Он возникает по тем же механизмам, что и чувства прикосновения, болевые реакции. Ощущения вызваны механическими, термическими, химическими и электрическими воздействиями на периферические нервные волокна типа С, которые составляют около 5% нервов и отличаются медленным проведением импульсов. Появлению симптома способствуют медиаторы: гистамин, вещество P, интерлейкины и простагландины.
В отличие от боли, которая провоцирует безусловный рефлекс «избегания», при зуде активизируются процессы обработки. Возникающие в коре головного мозга импульсы стимулируют человека почесывать, растирать, разминать зудящие участки, чтобы получить моментальное удовлетворение. Такие действия вызывают сильные тактильные и болевые импульсы, которые подавляют слабые сигналы зуда и на короткое время облегчают состояние.
Предполагается, что в развитии сенильного зуда играют роль возрастные трансформации структуры нервных волокон. В старческом периоде нарушается восприятие боли, изменяются центральные механизмы ингибирования зуда, поэтому такой симптом является более стойким и мучительным, чем у молодых людей. Уменьшение толщины кожи на 20% также участвует в патофизиологии зудящего дерматоза.

Симптомы старческого зуда
Первично возникает неприятное субъективное ощущение, которое сопровождается постоянным желанием расчесывать кожу, чтобы от него избавиться. Для старческого возраста типичен генерализованный зуд, который преимущественно начинается в области спины и туловища, постепенно распространяясь по всему телу с захватом волосистой части головы. Многие пациенты жалуются, что симптоматика усиливается при снятии одежды, в ночное время.
При идиопатической форме зуда на коже отсутствуют воспалительные элементы и высыпания. Постепенно на фоне расчесов формируются корочки и экскориации, кожные покровы утолщаются, покрываются трещинами и шелушением. При глубоком и многократном повреждении в отдельных зонах тела наблюдаются кровянистые корки. Вследствие привычки чесать зудящую кожу ногти на руках пациентов становятся гладкими и отполированными.
Осложнения
Старческий зуд существенно влияет на общее состояние и качество жизни пожилых людей. Длительно существующие симптомы вызывают бессонницу, дополняются ажитацией и раздражительностью пациентов. В тяжелых случаях неконтролируемого генерализованного зуда возникают депрессивные состояния, сопровождающиеся суицидальными мыслями и отдельными попытками их реализации.
Раны, которые образуются на месте глубоких расчесов кожи, становятся входными воротами для вторичной инфекции. На фоне физиологического снижения иммунитета в старческом возрасте существует высокий риск пиодермий, кожных микозов. В неблагоприятных случаях инфекционные агенты распространяются вглубь мягких тканей, вызывая флегмоны, длительно незаживающие язвы.
Диагностика
Старческий зуд рассматривается как диагноз-исключение, поэтому для его постановки требуется обследование у дерматолога и других профильных специалистов. Диагностика начинается с детального выяснения жалоб больного, давности появления симптомов и возможных провоцирующих факторов. Затем проводится внешний осмотр кожных покровов тела, чтобы выявить возможные первичные признаки дерматоза. В полную программу обследования входят следующие методы:
- Дерматологическая диагностика. Всем пациентам проводится обследование кожного покрова методом дерматоскопии, при подозрении на микоз показана люминесцентная диагностика лампой Вуда. При вторичном инфицировании расчесов требуется бактериологическое исследование мазка или соскоба поврежденных участков.
- Лабораторный комплекс. Для уточнения метаболического статуса и наличия соматических проблем проводится гемограмма, биохимическое исследование крови с печеночными пробами и липидограммой, анализы мочи и кала. Обязательно определяют уровень глюкозы натощак, по показаниям выполняется расширенный гормональный профиль.
- Инструментальные методы. Как скрининговые методы для исключения болезней внутренних органов назначают УЗИ брюшной полости и малого таза, сонографию щитовидной железы, контрастную рентгенографию желудочно-кишечного тракта.
- Консультация психиатра. Учитывая высокую частоту старческого слабоумия и сенильных психозов, при отсутствии других причин кожной симптоматики рекомендуется обследование у психиатра. При необходимости к диагностике подключают невролога, проводят КТ головного мозга и прочие методы нейровизуализации.

Лечение старческого зуда
Пациентам назначается комплексная симптоматическая терапия, которая определяется длительностью и тяжестью клинических проявлений. Значимую роль в коррекции субъективной симптоматики играют немедикаментозные меры, такие как водные процедуры с применением щадящей косметики, ношение легкой одежды из натуральных тканей, поддержание комфортной влажности и температуры в квартире.
Пусковым фактором старческого зуда является ксероз, поэтому на первый план выходят меры по глубокому увлажнению и питанию кожи. Для ежедневного ухода рекомендованы эмоленты, которые сочетают смягчающие, регенерирующие, антиоксидантные и увлажняющие компоненты. Рекомендованы линейки аптечной и профессиональной косметики, созданные для ухода за сухой и чувствительной кожей. В дополнение к ним назначается медикаментозная коррекция:
- Местная терапия. Для локального нанесения на зоны наибольшей интенсивности зуда применяются кремы и бальзамы с местными анестетиками, ингибиторами кальциневрина. Противозудные гормональные мази показывают хороший эффект при сухой коже в старческом возрасте.
- Антигистаминные препараты. Лекарства показаны для быстрого купирования зудящих ощущений. Они действуют на патогенетические механизмы появления старческого зуда, обеспечивают хороший симптоматический эффект. В дополнение назначаются гипосенсибилизирующие средства, стабилизаторы мембран тучных клеток.
- Седативные средства. Для нормализации психоэмоционального фона, ликвидации патологического цикла «зуд–расчесывание» применяются легкие анксиолитики, селективные ингибиторы обратного захвата серотонина.
Для усиления эффекта медикаментозного лечения применяются физиотерапевтические процедуры: акупунктура, рефлекторная лазеротерапия и магнитотерапия, чрескожная нервная стимуляция. По показаниям назначается индивидуальная психотерапия, направленная на коррекцию психоэмоциональных расстройств с учетом особенностей психологии старческого возраста. При неэффективности других видов терапии рассматривается возможность применения гипноза.
Прогноз и профилактика
Хотя старческий зуд не относится к угрожающим заболеваниям, мучительные симптомы существенно осложняют жизнь пациента. Комплексные программы терапии показывают хорошую эффективность для уменьшения или полного устранения субъективных признаков, однако нередко после лечения неприятные ощущения возвращаются. Профилактика проблемы включает правильный уход за старческой кожей, раннее выявление и коррекцию соматических нарушений без полипрагмазии.
1. Дерматовенерология/ под ред. проф. Ю.С. Бутова, акад. РАМН Ю.К. Скрипкина, проф. О.Л. Иванова. – 2013.
3. Синдром кожного зуда в практике врача первого контакта/ Д.И. Трухан// Справочник поликлинического врача. – 2015. – №3.
4. Коррекция кожного зуда у пациентов с зудящими дерматозами, сенильным и идиопатическим зудом/ С.С. Вялов, Г.А. Дроздова// Клиническая дерматология и венерология. – 2014. – №3.
Гиперкератоз стоп - чрезмерное ороговение и утолщение эпидермиса в области подошвенной поверхности стоп. Гиперкератоз стоп характеризуется огрубением и сухостью кожи, появлением омозолелостей, болезненных и кровоточащих трещин. Диагностика гиперкератоза основывается на внешнем осмотре стоп дерматологом, подологом или ортопедом; результатах биопсии кожи с последующим гистологическим исследованием материала. Лечение гиперкератоза стоп проводится комплексно: с этой целью эффективны ванночки для ног, пилинги стоп, проведение аппаратного медицинского педикюра, использование специальных косметических средств.
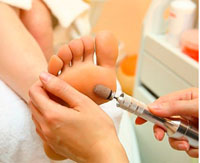



Общие сведения
Гиперкератоз стопы (жесткий роговой слой, сокращенно ЖРС) представляет собой патологическое разрастание рогового слоя эпидермиса, достигающего толщины до одного сантиметра и более. Осложнения гиперкератоза могут проявляться в виде мелких точечных геморрагий (кровоизлияний), мягких (межпальцевых, ногтевых) и твердых (корневых) мозолей, язв от повышенного давления на стопы. Кровоизлияния и мозоли неопасны для здоровья в целом, но представляют косметический дефект и доставляют неудобства при ходьбе. Они требуют удаления с помощью специальных процедур. Язвы стоп часто возникают у больных сахарным диабетом и помимо применения косметических методик требуют лечения основного заболевания.
Часто на фоне отвердение рогового слоя возникают трещины стопы, доставляющие немалый дискомфорт. Но их развитие не всегда напрямую связано с гиперкератозом, они могут являться и следствием недолжного ухода за кожей стоп.

Причины развития гиперкератоза стоп
В возникновении гиперкератоза выделяют две группы факторов:
Экзогенные факторы (внешние)
В данном случае причиной, обусловливающей развитие гиперкератоза, является повышенная и длительная нагрузка на некоторые участки стопы. Под воздействием давления ростковые клетки кожи начинают быстро размножаться. В норме верхние клетки эпидермиса постепенно отшелушиваются, уступая место вновь образованным. В случае чрезмерно активного деления клеток, верхние не успевают слущиваться, из-за чего роговой слой эпидермиса утолщается. Возникает гиперкератоз.
Одним из самых распространенных экзогенных факторов, вызывающих гиперкератоз, является неправильно подобранная обувь. Не только ношение узкой и тесной обуви оказывает избыточное давление на стопы, не менее коварна и стоптанная обувь, или туфли размером больше. В слишком свободной обуви нога внутри не фиксирована и подвижна при ходьбе, что вызывает давление и трение стопы и, как следствие, её патологические изменения.
Еще одной причиной избыточного давления на стопы служит конституция человека: повышенная масса тела и высокий рост. Также к гиперкератозу приводят и различные виды деформации стопы, как врожденного характера (плоскостопие или косолапость), так и приобретенные в процессе жизни (вследствие травм или операций). При этом нагрузка на некоторые участки стопы оказывается превышающей физиологическую норму в несколько раз и подвергает эти зоны чрезмерному давлению.
Эндогенные факторы (внутренние)
К ним относятся, прежде всего, эндокринные и кожные заболевания. При сахарном диабете в организме человека нарушается углеводный обмен. Это, в свою очередь, приводит к изменению болевой и тактильной чувствительности нижних конечностей, нарушению кровообращения и трофики тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Причиной гиперкератоза могут служить и различные заболевания кожи, среди которых псориаз, кератодермии ладонно-подошвенной области, ихтиоз, врожденные нарушения синтеза кератина.
Сочетание сразу нескольких факторов (эндо- и экзогенных) увеличивает риск образования и прогрессирования гиперкератоза. Например, ношение тесной обуви человеком, страдающим сахарным диабетом, может иметь самые неблагоприятные последствия в развитии ЖРС.
Способы лечения гиперкератоза стоп
Лечение в домашних условиях

Гиперкератоз стоп, помимо салонных процедур, требует тщательного домашнего ухода за ногами.
Врагами гиперкератоза являются регулярные гигиенические процедуры и препараты смягчающего действия. В качестве «домашнего доктора» рекомендуется использовать масляные препараты лаванды, горной сосны, розмарина и др. Наилучший результат дает комплексный уход за кожей ног, включающий в себя нанесение основного лекарственного средства на ночь, специальный тоник или лосьон – утром и ванночку для ног 1-2 раза в неделю.
Гигиенический уход за стопами дома должен включать в себя механическое удаление огрубевшей кожи пемзой различной степени жесткости. Ежедневное использование пемзы позволяет своевременно удалять наросший роговой слой. Для предупреждения гиперкератоза достаточно всего нескольких движений пемзой по всей поверхности стопы. Перед использованием пемзы ноги следует вымыть, но не высушивать, так как пемза «любит» влажную поверхность кожи.
Следуя этим несложным правилам домашнего ухода за стопами, вы сможете избежать образования гиперкератоза или существенно облегчить его течение.
Лечение в кабинете подолога

Лечением гиперкератоза стоп занимаются специалисты-подологи, имеющие медицинское образование. Схема лечения отработана многолетним опытом и включает в себя несколько этапов: размягчение огрубевшей кожи стопы, удаление жесткого рогового слоя и последующая шлифовка кожи.
Существует несколько способов размягчения жесткого рогового слоя. Классический способ предполагает использование в качестве размягчителя воды, иногда с добавлением солей или ароматизаторов - это доступно и приятно. В современной косметологии все чаще используются химические размягчители в виде растворов, гелей или пенящихся средств. Их неоспоримыми преимуществами являются обеззараживающее действие, экономичность и высокая эффективность.
Удаление ЖРС проводится одноразовым инструментарием: скальпелем и съемными лезвиями разного размера. Зоны поражения гиперкератозом, расположенные на подошве стопы, в межпальцевых промежутках или на плюсне-фаланговых суставах напоминают узкие ленты или рисовые зерна. Снятие жесткого рогового слоя на этих участках успешно проводится полыми лезвиями.
Мастер-подолог снимает огрубевшие слои кожи очень осторожно под тщательным визуальным контролем, чуть-чуть не доходя до молодой розовой кожи. При технически грамотном выполнении процедуры целостность мягких тканей не нарушается, а жесткий роговой слой удаляется бесследно.
Заключительным этапом подологического лечения гиперкератоза является шлифовка кожи. Она может проводиться как при помощи традиционных пилок, так и аппаратным методом при помощи керамических насадок одноразового применения. Аппаратные методики педикюра имеют преимущества в быстроте, гигиеничности и большей эффективности.
Читайте также:

