Почему при кашле чешется шея
Обновлено: 17.04.2024
Фарингитом называется воспаление слизистой оболочки задней стенки зева (воспаление глотки). Глотка – это верхняя часть горла. Глотка состоит из трёх частей:
- носоглотка – начинается от задней части полости носа. При осмотре горла её не видно, так как она скрыта мягким нёбом;
- ротоглотка – это как раз тот отдел глотки, который мы наблюдаем при рассматривании горла;
- гортаноглотка – нижний отдел глотки.
В целом глотка принадлежит сразу двум системам организма. Она входит в состав как дыхательных, так и пищевых путей. Эта её особенность играет важную роль в развитии и проявлениях фарингита.
Оставьте телефон –
и мы Вам перезвоним
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться – за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание – это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.

Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, – например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус – возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко – бактериальный, грибковый, аллергический и травматический фарингиты.
Формы фарингита
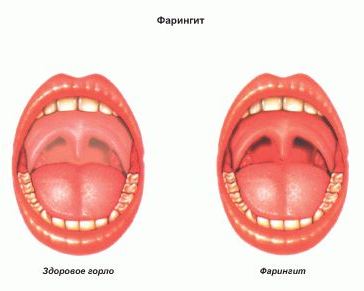
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
- сухость и першение в горле;
- болезненность при глотании, особенно при сглатывании слюны (так называемый «пустой глоток»);
- иногда наблюдаются подъём температуры до 37,5-38°C и общая слабость.
Хронический фарингит обычно протекает при нормальной температуре. Довольно часто наблюдается сухой кашель, возникает постоянное желание прокашляться, «прочистить» горло. Больному приходится всё время сглатывать слизь, что вызывает болезненные ощущения. В результате повышается раздражительность, снижается внимание и работоспособность, нарушается сон.
Течение фарингита и его возможные осложнения
Острый фарингит, как правило, не представляет опасности. Однако лечение его должно быть соответствующим и своевременным. Если фарингит не лечить или лечить неправильно, он способен преподнести сюрпризы.
Во-первых, он может принять хроническую форму, при которой истончается слизистая, а боль в горле и кашель то пропадают, то возвращаются снова. Во-вторых, воспалительный процесс может, как говорится, «спуститься ниже», то есть перейти на гортань (в ларингит) и трахею (трахеит). Возможно формирование абсцессов (скоплений гноя) вокруг миндалин, под задней стенкой горла, в жировой ткани. А самое главное – человек, решивший, что у него фарингит, может легко ошибиться и пропустить начальную стадию более тяжелого заболевания, например, ангины.
Поэтому очень важно своевременно обратиться к врачу для установления точного диагноза и назначения курса лечения. Ангина вызывается бактериями, и для её лечения могут быть назначены антибиотики. Фарингит же обычно имеет вирусную природу, и антибиотики при фарингите будут только вредны – полезную микрофлору они уничтожат, а развитие болезни не остановят. С другой стороны, встречаются фарингиты, вызванные, как и ангина, стрептококковой инфекцией. Осложнения, которые они могут вызвать, столь же опасны. Это – аутоиммунные реакции, в числе которых ревматизм суставов и клапанов сердца, а также поражение почек (гломерулонефрит).
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле – довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным – сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите – сухой кашель.
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия – визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления - покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения фарингита

Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Как дополнительный вспомогательный метод лечения при фарингите может использоваться физиотерапия. С этой целью могут применяться электрофорез с применением антисептиков, УВЧ и дарсонвализация.
В целях профилактики фарингита врачи «Семейного доктора» советуют:
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Симптомы и лечение аллергического бронхита у взрослых

Аллергический бронхит у взрослых и детей развивается в результате контакта с аллергеном, который, попав в организм, провоцирует неадекватный иммунный ответ защитной системы. Под воздействием раздражающего фактора возбуждаются нервные окончания, расширяются кровеносные ткани, сокращаются мышцы, что сопровождается сильным, сухим кашлем, обильным слезотечением, нарушением общего самочувствия.
Чтобы лечение аллергического бронхита у детей и взрослых было эффективным, а болезнь не рецидивировала, сначала необходимо определить источник раздражения. Для этого нужно обратиться к врачу-аллергологу, который, основываясь на результаты комплексного диагностического обследования, определит аллерген, назначит лечение и специальную диету. Полностью избавиться от заболевания не удастся, поэтому при наличии предрасполагающих факторов бронхит аллергической природы будет обостряться.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Наверняка, у каждого из вас бывало ощущение, как будто ваше горло зудит и чешется. Если зуд в горле возникает редко, и дискомфорт в глотке длится недолго, волноваться не стоит. Скорее всего это реакция организма на сухой воздух в помещении: так слизистая оболочка глотки реагирует на негативные окружающие факторы. Особенно часто ощущение зуда в горле заметно во время отопительного сезона и при использовании обогревателей. Но если першение в горле беспокоит долгое время, и избавиться от сильного зуда не получается, следует обратиться к лор-врачу для определения причины заболевания горла. Поскольку это состояние может быть признаком многих диагнозов, и не всегда болезнь связана с лор-органами.
В нашей новой статье вы узнаете, почему зудит горло и как избавиться от зуда в горле быстро и эффективно.
Когда причины зуда — ЛОР заболевания
Наиболее распространённые причины сильного зуда в горле связаны с заболеваниями лор-органов:
- гайморитом;
- тонзиллитом;
- фарингитом;
- грибковым поражением глотки (микоз).
При каждом из выше перечисленных заболеваний зуд внутри горла является следствием воздействия на слизистые оболочки человека чужеродных агентов.
При гайморите, тонзиллите и фарингите такими агентами выступают болезнетворные микроорганизмы, которые проникают в гортань, глотку или нос извне. Причины грибкового поражения, соответственно, - патогенные грибки.
Бактерии и грибы часто населяют слизистые оболочки человека, но чтобы они активизировались и запустили воспалительный процесс, достаточно, чтобы возникли благоприятные условия для их размножения. Такими «благоприятными» факторами являются снижение иммунитета, переохлаждение, стресс, наличие у человека хронических заболеваний. Также частой причиной развития заболеваний лор-органов является заражение одного человека от другого воздушно-капельным или контактно-бытовым способами.
Тонзиллит вызывают преимущественно стрептококки. Болезнетворные микроорганизмы обосновываются в нёбных миндалинах, вызывая в них сильнейшее воспаление. При этом горло не только сильно болит, но ещё зудит и чешется.
При фарингите воспалительный процесс охватывает слизистую оболочку глотки. При этом пациент жалуется не только на то, что чешется горло, но также на сильный сухой кашель и ощущение кома в горле.
Гайморит — это воспаление верхнечелюстных пазух носа. Ощущение сильного зуда в горле при этом возникает, когда слизистые массы стекают из носовой полости по задней стенке глотки и раздражают её слизистую оболочку.
Главный признак микоза (грибкового поражения) — белый налёт на поверхности слизистой оболочки ротоглотки. Воспаление вызывают преимущественно грибки рода Candida. Спровоцировать микоз могут резкое снижение иммунитета, частые заболевания глотки, сахарный диабет, приём антибактериальных и гормональных препаратов.
Разнообразие заболеваний лор-органов, вызывающих ощущение сильного зуда, вполне объяснимо: все лор-органы взаимосвязаны друг с другом, и инфекция из носа, например, легко переходит в глотку или ухо.
Поэтому лечить заболевание уха, горла или носа нужно вовремя, чтобы не допустить развития осложнений.
Неинфекционные причины зуда
Одной из причин першения внутри глотки может быть аллергическая реакция организма на определённого раздражителя — аллерген. Это может быть пыльца, шерсть и выделения домашних животных, пыль и т.п. При аллергии першение в глотке сопровождается слезотечением, чиханием, насморком, зудом в глазах и носу. Как правило, аллергия проявляется практически сразу после контакта с аллергеном.
Появление дискомфорта и царапания в глотке может быть спровоцировано проглатыванием твёрдой пищи, которая травмирует слизистую оболочку гортани.
Одно из опасных проявлений зуда в гортани является отёк Квинке. В таком состоянии наблюдается отёчность шеи и лица. При отсутствии квалифицированной помощи дыхательные пути человека могут быть полностью перекрыты, что приведёт к летальному исходу.
Если заболевания лор-органов не диагностировали, а проблема остаётся, стоит пройти обследование у гастроэнтеролога. Существуют заболевания желудочно-кишечного тракта, при которых содержимое желудка забрасывается обратно в пищевод, что провоцирует неприятные ощущения в глотке. К таким диагнозам относят гастроэзофагеальную рефлюксную болезнь, гастриты, язвы.
Иногда глотка чешется из-за новообразований щитовидной железы, которые, разрастаясь и сдавливая шею, затрагивают рецепторы на слизистой оболочке глотки и вызывают зуд.
Бывает, что подобное состояние связано с неврологическими расстройствами, например, с неврозом или параличом глоточных нервов. В этом случае не обойтись без консультации невролога.
Установить истинную причину симптома и подсказать, чем лечить сильный зуд в горле, может только квалифицированный врач после проведённой диагностики.
Как избавиться от ощущения зуда?
Лечение сильного зуда внутри горла нужно начинать не с приёма лекарств, которые нашлись в домашней аптечке, и не с рецептов народной медицины. Прежде всего необходимо прийти на консультацию к оториноларингологу, который проведёт осмотр лор-органов и поставит верный диагноз, при условии, что проблемы связаны с воспалением лор-органов. Если лор-врач установит, что ухо, глотка и нос в полном порядке, понадобится консультация у смежных специалистов — гастроэнтеролога, аллерголога, невропатолога и др.
Так что делать, если сильно зудит горло? Всё зависит от причины заболевания. Вам могут быть назначены:
- антибактериальные препараты, в случае если болезнь вызвана бактериальной инфекцией (антибиотики может выписать только врач. При неправильно выбранном препарате или неверной дозировке выздоровление не наступит, а состояние больного осложнится другими патологиями);
- противовирусные препараты, если возбудитель заболевания — вирусная инфекция;
- орошение стенки глотки антисептическими препаратами и специальными спреями;
- леденцы или пастилки для рассасывания;
- полоскания антисептическими препаратами;
- витаминные комплексы;
- иммуномодуляторы;
- антигистаминные препараты, если зуд вызван аллергической реакцией;
- если проблемы связаны с заболеваниями желудочно-кишечного тракта, больной должен придерживаться определённой диеты, которую ему назначает гастроэнтеролог;
- при наличии новообразований требуется консультация врача — онколога;
- если проблемы с глоткой вызваны неврологическими состояниями, требуется консультация невропатолога.
В большинстве своём зуд в глотке легко поддаётся терапии, если вовремя обратиться за медицинской помощью и не заниматься самолечением. Таким образом, лечить горло нужно своевременно и только под контролем лор-врача.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 24.05.2022
- Reading time: 6 минут чтения
Мокрота — симптом различных состояний и патологий, вызывающий значительный дискомфорт у детей и взрослых. Плотные и вязкие выделения возникают, например, в результате простудных заболеваний, синусита и бронхита. Идентичный процесс происходит у курильщиков. Остаточная мокрота в горле вызывает охриплость и необходимость постоянного отхаркивания.
Тип отхаркиваемой мокроты (гнойная, слизистая, прозрачная) имеет большое значение, поскольку влияет на дальнейшие диагностические и лечебные процедуры.
Мокрота – что это?
Мокрота — это вещество с неоднородной консистенцией, выделяющееся при откашливании. Это первая линия защиты организма от вредных для организма частиц, представляющая собой ловушку для вирусов и бактерий. Также мокрота нейтрализует смоляные вещества, содержащиеся в сигаретах. Состояние становится проблематичным при чрезмерном выделении слизи, скапливающейся на задней стенке горла.
Мокрота — диагностический фактор при заболеваниях верхних и нижних дыхательных путей. Патологическая мокрота в горле включает: слюну, остатки пищи, пыль, клетки отслоившегося эпителия, кровь, гной и патогенные микроорганизмы. Особенно опасна мокрота с кровью.
В нормальных условиях избыток остаточной мокроты удаляется из дыхательных путей во время кашля путем отхаркивания мокроты. Отхаркивание мокроты — естественная и необходимая реакция, облегчающая дыхание. При этом попадание в организм выделений не проблема — желудочная кислота нейтрализует все, что в ней содержится.
Мокрота – причины
Перепроизводство слизи провоцируется воспалительными, инфекционными и экологическими факторами:
- Заболевания носоглотки. Выделения на задней стенке горла, стекающие из носа и пазух — симптом простуды и респираторной инфекции. Мокрота может быть следствием ринита, синусита, вирусного эпиглоттита, трахеита и ларингита.
- Заболевания легких и бронхов. Мокрота образуется при бронхите, воспалении и и раке легких, туберкулезе и др. патологиях.
- Аллергия. У аллергиков наблюдается чрезмерное выделение мокроты в горле.
- Влияние стероидов. Астматики используют для лечения стероидные ингаляционные препараты. Побочный эффект этой терапии — повышенная секреция слизи, поэтому у больных возникает ощущение мокроты в горле.
- Влияние никотина. В случае с курильщиками организм защищается от вредных веществ и вырабатывает секрецию, увлажняющую горло.
- Заболевания ЖКТ. Мокрота в горле возникающая после еды — следствие гастроэзофагеального рефлюкса. Причина симптома — выбрасывание кислоты из желудка в пищевод.
- Психосоматические расстройства (невротическая мокрота). Проявляется ощущением наличия в горле инородного тела размером с грецкий орех. Это конверсионное расстройство, в основе которого лежит невроз.
Другие причины возникновения мокроты в горле:
- напряжение на вокальные связки;
- гормональные изменения — гипотиреоз, болезнь Хашимото;
- врожденные дефекты — искривление носовой перегородки;
- аутоиммунные заболевания;
- вдыхание загрязненного воздуха.
При наличии хронической мокроты любого типа необходимо обратиться к специалисту.
Симптомы мокроты в горле и дыхательных путях
Наиболее интенсивное отхаркивание мокроты происходит сразу после пробуждения, поэтому многие люди жалуются на утреннее чувство дискомфорта. Отхаркивание сопровождается болью, ощущением “комка” в горле и ограничением голосовых способностей — изменения в звучании и охриплость голоса.
Симптомы мокроты в горле:
- ощущение щекотки в горле;
- рвотный рефлекс;
- раздражение слизистой оболочки;
- измененный голос;
- хрипы.
Длительность выделений в горле и дыхательных путях зависит от причины. При бактериальных инфекциях мокрота может выделяться до 2-х недель (если не используется антибиотик), при вирусных – до 3-х недель. Хроническим симптом считается, если от него невозможно избавиться в течение более 3-4-х недель.
Мокрота в горле и дыхательных путях может сопровождаться лихорадкой, ушными болями, чувством слабости, как при простуде, ощущением расчесывания в горле, болями в груди. Человек, которого беспокоит охриплость или мокрота в горле, часто пытается избавиться от секрета, что сопровождается характерным звуком.
При затруднении дыхания, неприятном запахе изо рта, свисте в бронхах и проблемах при глотании необходима консультация с врачом.
Виды мокроты
Мокрота поступает в основном из верхних дыхательных путей: из полости носа, гортани, бронхов. Стоит подчеркнуть, что мокрота не содержит слюны, вырабатываемой внутри полости ротоглотки, а состоит из слизи, эпителиальных клеток, гранулоцитов и возможных патологических компонентов, например, гноя или крови. Именно состав секрета влияет на окраску мокроты, указывающую на патологию.
- прозрачная, белая;
- желтая, зеленая;
- красная или розовая;
- темно-желтая, коричневая;
- черная;
- слизистая — густая, вязкая.
Таблица 1. Возможные причины образования мокроты в зависимости от ее цвета
| Цвет мокроты | Вероятная причина / заболевание |
| Прозрачная | Тромбоэмболия легочной артерии или аллергические изменения, вызванные повышением уровня гистамина, ХОБЛ |
| Желтая и желтоватая | Наличие гноя, вирусной и/или бактериальной инфекции; обусловлена наличием белых клеток |
| Зеленая и зеленоватая мокрота | Длительная респираторная инфекция, вирусная и/или бактериальная инфекция, пневмония, абсцесс легких, муковисцидоз |
| Желто-зеленые выделения из горла, бронхов | Вирусная/бактериальная инфекция |
| Мокрота с кровью; красная, розовая | Фарингит и/или бронхит, рак легких, эрозии в дыхательных путях |
| Ржавый цвет | Вызывается пневмококками при пневмонии, туберкулезе легких |
| Белая, молочная, непрозрачная | Вероятно вирусная инфекция, возможна астма, аллергия |
| Пенистая мокрота (белая и розовая) | Отек легких (ранняя фаза – белая; позже розовая) |
| Черная | Грибковая инфекция |
Цвет мокроты не является абсолютным диагностическим критерием, так как на состав слизи влияют разные факторы окружающей среды, стадия заболевания, наличие осложнений. Например, при вирусной инфекции мокрота может изначально иметь разный цвет: прозрачный, беловатый или желтоватый. Если желтый цвет сопровождает более недели, это может свидетельствовать о переходе вирусной инфекции в бактериальную
Белая или прозрачная мокрота в горле
Прозрачные выделения не свидетельствуют о воспалении, а чаще указывают на аллергические изменения, вызванные повышенным количеством гистамина, или на влияние неблагоприятных факторов. При появлении такой мокроты необходимо пить много воды и увлажнять слизистую оболочку носа. Для полоскания можно использовать морскую воду.
Причины прозрачной мокроты:
- Астма. Длительная прозрачная мокрота часто беспокоит астматиков при обострении. У больных наблюдается активное выделение густой и вязкой слизи.
- ХОЛБ. Если легкая мокрота сопровождается очевидными проблемами с дыханием — предполагается хроническая обструктивная болезнь легких (ХОБЛ).
- Бронхокарцинома. Также может быть связана с повышенной секрецией прозрачной и вязкой мокроты. Отхаркивание прозрачной мокроты происходит на начальной стадии развития рака, когда еще не произошло разрушение кровеносных сосудов. Позднее в мокроте появится кровь.
Мокрота в горле белого оттенка может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ). Больные с этой проблемой также часто жалуются на ощущение жжения в горле, кислую отрыжку, охриплость голоса, сухой кашель, боль в животе. Рефлюксом часто страдают тучные больные, злоупотребляющие алкоголем, беременные женщины, диабетики.
Желтая или зеленая мокрота — мокрота с гноем
Желтая или зеленая мокрота говорит о присутствии в ней гноя. Гной представляет собой бело-желтоватый или желто-зеленоватый густой секрет, состоящий из мертвых клеток (нейтрофилов), белков, бактерий, остатков поврежденных тканей. Образование желтой или зеленой мокроты происходит в случае бактериальной инфекции — стафилококковой, стрептококковой, синегнойной и др. Неприятный запах гнойной мокроты чаще всего связан с заражением анаэробными бактериями.
Гнойная мокрота предполагает:
- инфицирование придаточных пазух носа;
- бронхиальную инфекцию,
- инфекцию, затрагивающую паренхиму легких.
Основные причины желтой или зеленой мокроты:
- Желтоватый оттенок мокроты — симптом искривленной носовой перегородки.
- Зеленая мокрота указывает на хронический бронхит, бронхоэктазы, пневмонию, абсцесс легкого.
- Зеленоватая мокрота может быть результатом сезонной аллергии.
Большое количество гнойной мокроты чаще всего связано с бронхоэктазами.
Бронхит может быть вызван бактериями или вирусами (например, аденовирусами, вирусами парагриппа, вирусом герпеса, риновирусами). Зеленоватый цвет мокроты указывает на бактериальную инфекцию. Другие распространенные симптомы включают слабость, субфебрильное состояние или лихорадку, мышечные боли.
Абсцесс легких — осложнение пневмонии или симптом рака легких. Развивается в паренхиме легкого. Больные кашляют желтой, гнойной мокротой, имеют озноб, кашель и высокую температуру.
Красная или розовая мокрота в горле — кровохарканье
Розовая мокрота указывает на фарингит, бронхит и эрозии в дыхательных путях. Ржавый цвет провоцируют пневмококки при пневмонии. Мокрота, окрашенная кровью, — симптом туберкулеза.
Красный цвет мокроты в горле может быть результатом сужения или закрытия легочной артерии — легочной эмболии. Патология часто сопровождается сухим кашлем, ускоренным сердцебиением, сильной одышкой и болью в груди. В более тяжелых случаях возникают обмороки. Около 1/3 пациентов также имеют симптомы тромбоза глубоких вен – отек, боль и покраснение на одной стороне ноги.
Наличие мокроты в горле, окрашенной кровью, иногда является проявлением саркоидоза (болезнь Бенье-Бека-Шауманна), атакующего иммунную систему. При саркоидозе образуются воспалительные узелки, называемые гранулемами. Помимо кровохарканья, пациенты страдают от одышки, кашля, болей в суставах и мышцах. Точная этиология этого недуга пока не известна. Саркоидозом чаще всего страдают молодые люди в возрасте 20-29 лет.
Отхаркивание мокроты с кровью и охриплостью может быть связано с раком легких. К другим симптомам этого коварного заболевания относят кашель, одышку и хрипы во время выдоха воздуха.
Темно-желтая или коричневая мокрота
Темно-желтая или коричневая мокрота возникает у курящих людей. Причина изменения цвета — смола, содержащаяся в табаке.
Также такая окраска слизи может быть связана с употреблением кофе и шоколада.
Черная мокрота
Возникает у людей длительно пребывающих в загрязненной окружающей среде. Также черная мокрота указывает на грибковую инфекцию.
Густая, вязкая мокрота
Слизистая мокрота — симптом хронического бронхита. Хронический бронхит диагностируется, если у больного наблюдается мокрота из горла и кашель, сохраняющийся в течение 3 месяцев в течение двух лет подряд.
Слизистая, густая и вязкая мокрота также откашливается при хронической обструктивной болезни легких (ХОБЛ). Это состояние подразумевает хронический бронхит с сопутствующей эмфиземой паренхимы легкого. Этот тяжелый и прогрессирующий недуг вызывает одышку, кашель, хрипы, ощущение сдавливания в груди. Чтобы остановить развитие этого смертельно опасного заболевания, следует полностью прекратить курение.
Крайне важный показатель при ХОЛБ — цвет мокроты. В стабильный период хронической обструктивной болезни легких мокрота обычно прозрачная и ее трудно откашлять. Изменение ее характера на гнойный (желтый, зеленый) свидетельствует об осложнении бактериальной инфекцией..
Как при хронической обструктивной болезни легких, так и при хроническом бронхите отхаркивание слизистой мокроты наиболее выражено утром. У курящих пациентов, снижение количества производимой мокроты может быть достигнуто путем отказа от курения. Этот эффект становится виден уже через несколько месяцев.
Мокрота с комочками
Отхаркивание мокроты со слизистыми комочками характерно для микоза дыхательных путей и муковисцидоза.
При муковисцидозе органы, имеющие слизистые железы, вырабатывают чрезмерно вязкую и плотную слизь. Это приводит к образованию слизистых комочков внутри бронхиол, которые вызывают сегментарный ателектаз паренхимы легкого. Участки легких, пораженные ателектазом, легко поддаются бактериальным инфекциям, особенно синегнойной палочке и золотистому стафилококку.
Диагностика при заболеваниях,сопровождающихся выделением мокроты
Мокрота — симптом разных заболеваний, поэтому диагностика направлена на постановку диагноза и выявление инфекционного агента — вируса, бактерии, грибка.
Заболевания легких выявляются рентгенологиескими методами — рентгенографией и КТ, также возможно назначение МРТ и специализированных тестов, например, спирометрии и др.
Мокрота подвергается бактериологическим тестам (на наличие Streptococcus pneumoniae и Haemophilus influenzae) и цитологическим (на наличие раковых поражений).
Лечение мокроты
Мокрота — неотъемлемая часть работы дыхательной системы, поэтому лечить нужно патологию, с которой связано перепроизводство секрета. Также могут применяться симптоматические средства, например, разжижающие слизь. Все препараты назначаются врачом.
Лечение гнойной мокроты
Отхаркивание гнойной мокроты связано с продолжающейся бактериальной инфекцией в дыхательной системе. В этом случае врач может выписать:
- Антибиотик сроком на 7 дней. Эмпирически (без выделения культуры) применяют аминопенициллины (амоксициллин) или макролиды (например, эритромицин, азитромицин, кларитромицин). Если антибиотикотерапия через 3 дня не приносит улучшения, следует снова обратиться к врачу. При тяжелой пневмонии или абсцессе легкого антибиотикотерапия будет более длительной, и может потребоваться госпитализация;
- Отхаркивающий препарат, воздействующий непосредственно на бронхиальные железы. Отхаркивающие препараты облегчают очистку дыхательных путей от остаточных выделений, поскольку мокрота становится более жидкой и снижается ее вязкость.
- Симптоматические лекарства. При возникновении лихорадки могут использоваться жаропонижающие средства, например, парацетамол, ибупрофен.
Лечение слизистой мокроты
Кашель с густой и вязкой мокротой, возникающий при хроническом бронхите и ХОЛБ, длится более 8 недель и требует специфического лечения. Выбор лекарств зависит от результатов дополнительных анализов и клинической картины.
Используются следующие препараты:
- Бронходилататоры — холинолитики, ингаляционные миметики короткого и длительного действия β-2;
- Препараты, снижающие воспаление в бронхах — глюкокортикостероиды, рофлумиласт.
Лечение прозрачной мокроты
Так как прозрачная мокрота может быть временным явлением, лечение требуется только больным с подтвержденным диагнозом. Например, больным с астмой назначаются:
- Ингаляции бронходилататора короткого действия (β-2-миметического, например, сальбутамола);
- Кислородная терапия;
- Применение глюкокортикостероидов системно, для снятия воспаления.
Лечение мокроты со слизистыми комочками
Больным с микозами дыхательных путей требуется серьезное противогрибковое лечение. Чтобы растворить оставшиеся в бронхах комки слизи, используют муколитические препараты – фермент дорназу альфа и ингаляции гипертонического раствора натрия хлорида.
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.

Некоторые из них, например, свистящее дыхание, легко узнаваемы. А вот такие как чувство беспокойства или паники, встречаются реже. Иногда, перед появлением одышки или кашля может ощущаться зуд в области подбородка, а в некоторых случаях симптомы проявляются только во время сна (ночная астма). Как бы то ни было понимание того, что начинается приступ, дает возможность быстро и эффективно купировать его с помощь соответствующих препаратов.
Что такое астматический приступ?
Приступ астмы – внезапное обострение симптомов , которое вызвано спазмом мышц дыхательных путей (бронхоспазм). Во время приступа дыхательные пути воспаляются и отекают, наблюдается повышенная выработка густой вязкой слизи. Это вызывает затрудненное дыхание, свистящее дыхание, кашель, одышку, становится невозможным выполнение повседневных действий. Могут также проявляться и другие симптомы:
- Громкое свистящее дыхание при вдохе и выдохе
- Непрекращающийся кашель
- Учащенное дыхание или ощущение сжатия в области грудной клетки (спазм) мышц шеи и груди
- Затрудненная речь беспокойства или паники
- Бледность и повышенная потливость лица
- Синюшные губы и ногти
- Утяжеление симптомов, несмотря на прием препаратов
Если у вас астма, то она может не напоминать о себе в течение нескольких недель или даже месяцев. А затем совершенно неожиданно начинается одышка, кашель или свистящее дыхание. Иногда причиной внезапного обострения болезни становится сезонная аллергия на пыльцу или погодные изменения. В других случаях спровоцировать приступ могут инфекционные заболевания такие, как простуда или грипп, физические нагрузки (астма напряжения) или внезапный стресс. Астматики также часто страдают от синусита.
Профилактика приступа астмы
Самый лучший способ предотвратить приступ астмы – это ежедневно контролировать течение болезни. Следуя плану лечения и используя прибор пикофлоуметр (пневмотахометр) для отслеживания изменений в дыхании, вы сможете вовремя принять лекарство еще до появления основных симптомов. Так вы не только избежите попадания в больницу, но и сможете вести активный образ жизни.
Что делать при появлении симптомов астмы?
Если немедленно не начать лечение, состояние будет ухудшаться. Но, если лекарства не помогают, незамедлительно свяжитесь с лечащим врачом. Если есть индивидуальный план лечения при астме для экстренных случаев составленный врачом, приступайте к выполнению инструкции для «красной зоны» («в красной зоне» плана обозначены срочные меры по купированию обострения).
Читайте также:

