Почему появилась родинка под глазом
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.
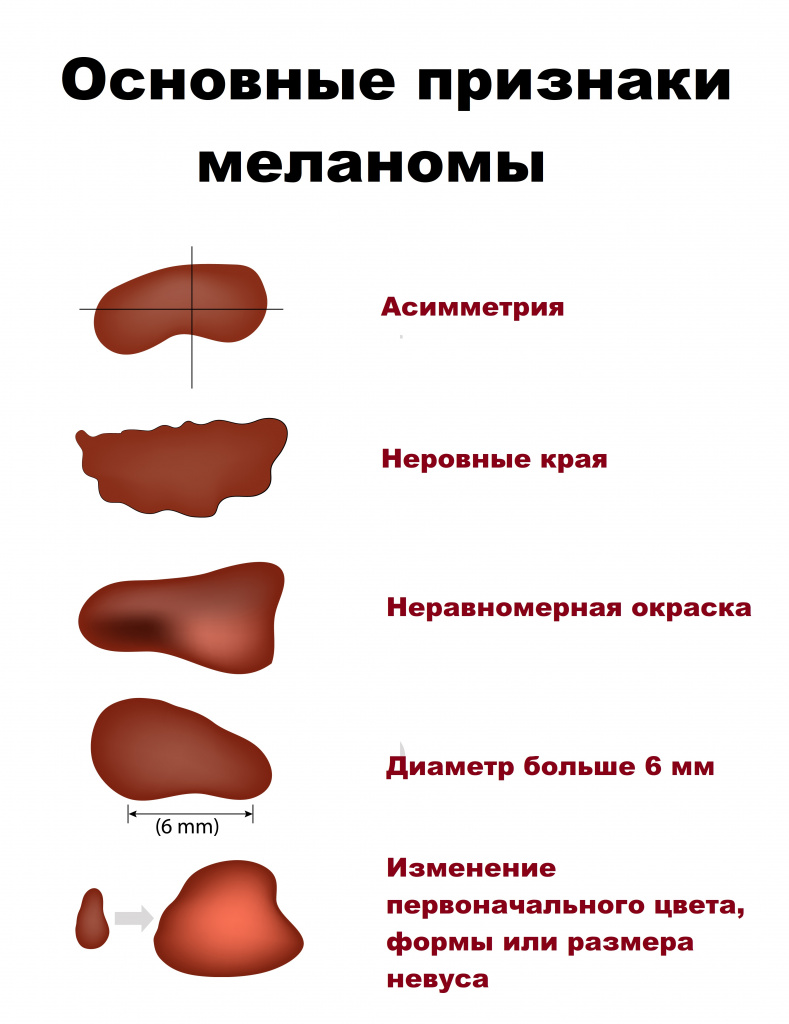
Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
Красная родинка – это небольшое новообразование, обычно ярко-красного цвета, круглой или овальной формы. Считается распространенным новообразованием на коже, которое может возникать практически на любом участке тела. Некоторые из них достаточно мягкие и ровные, другие же имеют более заметно выпуклую форму.

Этот тип новообразований обычно не является поводом для беспокойства. При условии, что они не кровоточат или не меняются в размере, форме и цвете. В противном же случае лучше будет проконсультироваться у врача. Любые изменения в родинке могут быть первыми сигналами о раке кожи, при условии, что не было механических повреждений, от которых они также могут кровоточить и чесаться, что может послужить неправильным выводам.
Причины появления красных родинок
Точная причина, почему появились красные родинки на теле, неизвестна, это может быть предрасположенность из-за генетического фактора. Но есть и другие причины:
- беременность;
- воздействие химических веществ;
- некоторые заболевания, в том числе инфекционные;
- неподходящий климат (слишком жаркий или холодный)
- механические повреждения кожи, такие как укус или порезы, при которых кусочки кожи не совсем оторвались.
Также возможны их проявления в более зрелом возрасте, связано это с постепенным снижением иммунитета. Новообразования проявляются у 75% населения в возрасте старше 60 лет.
Невозможно как-то повлиять на появление или непоявление красных родинок на теле, поскольку они заложены в нас на генетическом уровне, если у одного из родителей было их много, значит, и у детей будет похожая ситуация, и даже возможны идентичные карты расположения невусов.
Места локализации
Увеличение роста родинок наблюдается у людей в возрасте от 0 до 20 лет, а потом уже от 45 лет и старше. В остальное время они появляются, но не так активно, как в первую и последнюю фазу жизни. Обычно красные родинки возникают на верхней части тела, руках, ногах и плечах. Также любимым их местом являются голова, стопы, кисти рук. Могут располагаться по всему телу, и невозможно предугадать их последующие месторасположения. Красный цвет им придает скопление мелких кровеносных сосудов в основании, которые подпитывают их кровью.
Виды и классификация
Родинки имеют два основных вида:
- Пигментные. К ним относятся плоские, чаще коричневого цвета, невусы.
- Сосудистые, которые образуются от изменения структуры сосудов.
Также они бывают:
- Врожденными – делящимися по размеру: мелкие, средние и крупные.
- Приобретенные, делящиеся на три вида в зависимости от нахождения меланоцитов в слоях эпидермиса.
- Висячие, их еще называют папилломами.
Существуют невусы-невидимки, которые проявляются со временем меняя окрас. Также блуждающие, которые меняют свое расположения, появляясь то в одном, то в другом месте. За картой расположения своих родинок желательно следить.
Опасны ли красные родинки?
Признаки, на которые надо обратить внимание, если появились маленькие красные родинки:
- Цвет. Если он неравномерный и начинает изменяться – это причина для посещения врача.
- Воспаление вокруг образования, то есть покраснения в виде ореола вокруг родинки.
- Увеличение размера родинки или ее уплотнение.
- Появление трещин и язв на теле родинки.
- Выпадение волос, если они росли из родинки.
- Появление зуда, жжения или покалывания в месте, где находится родинка.
- Изменение краев невуса тоже говорит о том, что пора посетить специалиста.
Точный диагноз может поставить дерматолог или врач-онколог, за помощью к которым можно и нужно обращаться. Невусы не опасны, пока они находятся в стабильном состоянии, в этом случае можно повременить с врачом.
Красные родинки у детей
У большинства людей основная часть родинок появляется в первые 20 лет жизни, затем образование родинок (невусов) спадает. Также они имеют свойства иногда сами по себе исчезать, и происходит это из-за того, что кровеносные сосуды, питающие родинку, пересыхают или закупориваются. Один из 100 новорожденных уже рождается с маленькими красными родинками на теле, и они считаются более предрасположенными к изменениям и переходу в меланому. Это новообразование красного цвета немного возвышающиеся над поверхностью кожи, называется невус Шпица.
Еще дети могут рождаться с большими голубыми пятнами на спине, их называют Монгольскими и чаще всего они встречаются у детей с азиатскими корнями. Любые родинки часто травмируются особенно в детском возрасте. Это может быть причиной осложнений, поэтому целесообразно иногда наблюдаться у врача, а также стараться беречь детей от подобных травм.
Красные родинки в период беременности
В период беременности женский организм переживает гормональную перестройку, и в это время могут появляться новые невусы, или разрастаться старые. В 85% это может быть нормой и обычной реакцией организма на беременность. Такие родинки скорее всего безопасны. В оставшиеся 15 % все же лучше проконсультироваться со специалистом и выяснить, почему на теле появляются красные родинки.
Нужно ли удалять красные родинки?
Не только можно, но и нужно. Если гемангиома увеличивается в размерах, меняет форму или окраску – это, безусловно, является прямым показанием как можно быстрее попасть на прием к онкологу для дальнейшего ее исследования, при надобности и удалении. Конечно же, не кустарными или народными методами, а при помощи современных специалистов. Если родинка ведет себя достаточно спокойно не меняет форму и окраску, то скорее всего, бояться не стоит и с удалением родинок можно повременить.
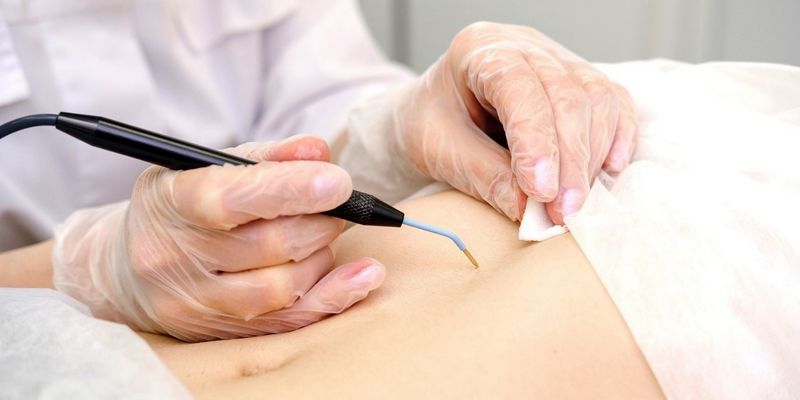
Диагностика
В медицине существует общий метод диагностики новообразований на коже. К ним относится первичный осмотр и запись всех жалоб пациента (анамнез). При подозрении на злокачественную опухоль назначается МРТ или рентгенография. Все полученные данные анализируются и делаются выводы, на основе которых ставится предварительный диагноз. Основным и окончательным пунктом в постановке диагноза является гистологический метод (биопсия). Она представляет собой микроскопический забор ткани из тела родинки, и делается с целью выявления патологии клеток в новообразовании.
Методы удаления красных родинок
Если родинка ничем не беспокоит и не находится в местах повышенного риска, то есть на руках, ступнях или голове и спине, то ее вполне можно не удалять.
Если же гемангиома беспокоит, то удалять ее можно только у специалистов, дерматолога или онколога. Не стоит рисковать, удаляя невус у косметолога и подвергая опасности роста неправильно удаленную гемангиому или риску заражения.
Есть несколько распространенных процедур их удаления.
- Электрокаутеризация. Невус сжигается электрическим током, подаваемым с помощью небольшого инструмента. Колодка заземления будет размещена где-нибудь так, чтобы остальная часть тела не подвергалось воздействию электричества.
- Криохирургия. Родинка замораживается с помощью жидкого азота. Его разрушает сильный холод. Жидкий азот распыляется в течение 10 секунд, проблема решается в течение одного сеанса. Этот метод быстрый и относительно простой. Рана тоже не требует особого ухода.
- Лазерная хирургия. При этой процедуре используется концентрированный желтый луч лазера, который излучает достаточно тепла, чтобы разрушить невус изнутри. Этот метод быстр и применяется в амбулаторных условиях, то есть не требует последующей госпитализации. В зависимости от того, сколько родинок будут удалять, может потребоваться от одной до трех процедур. Возможны маленькие шрамы, которые пройдут в течение 10 дней.
- Хирургический метод. Это процесс удаления невуса с верхней части кожи путем разрезания очага поражения с последующим наложением швов. Он не является часто используемым методом, и после такого вмешательства остаются шрамики.
В любом случае, если есть беспокойство и вопросы, от чего появляются красные родинки, нужно обратится к доктору, хотя бы для того, чтобы успокоить себя хорошими анализами. Потому что от невыясненных вопросов появляется стресс, который в свою очередь способствует снижению иммунитета. Будьте здоровы.
Другие статьи:

Девушки всегда стремились выглядеть красивее. И чего только не сделаешь, чтобы стать привлекательнее. Одной из множественных «процедур красоты» стала контурная пластика губ.
Водянка яичка и в XXI веке остается одним из самых распространенных мужских заболеваний.

Перхоть – неприятность, которая часто встречается у женщин, мужчин и даже детей. Когда перхоть появляется, всегда возникают вопросы – откуда она берется, и как от нее избавиться.
Более 45% населения земного шара сталкивалось с проблемой появления на теле образований вытянутой формы. Эти наросты напоминают родинки, но, в отличие от них, сильно выступают за пределы кожи.

В медицине это явление получило название «фиброэпителиальный полип» или «папиллома», но многим оно известно как «висячая родинка».
Что это такое?
Висячие родинки – это, в основном, доброкачественные опухоли. Цвет родинок может отличаться от оттенка кожи, чаще всего они более темные. Висячие родинки могут появляться на коже на протяжении всей жизни человека. Образуются на всех частях тела, но чаще все это:
- шея;
- лицо;
- грудь;
- паховая область;
- подмышечные впадины.
Локализации родинок именно в этих местах способствует тонкая кожа, которая подвергается постоянному трению, что приводит к скоплению клеток пигментации. Наросты имеют небольшой размер, около 2-5 мм. Крайне редко встречаются образования, достигающие в длину нескольких сантиметров.
Причины появления
Висячие родинки появляются на разных этапах жизни человека. Поэтому, однозначно ответить от чего появляются висячие родинки в одном конкретном случае довольно непросто. Многие врачи называют причиной гормональные перестройки, которые постоянно происходят в организме человека. Например:
- У детей висячие родинки начинают появляться в период полового созревания.
- А у женщин – во время беременности, когда гормональный фон становится нестабильным.
- Нарушения гормонального фона в период менопаузы.

Среди остальных причин появления висячих наростов стоит выделить следующие:
- Генетика. Если у одного из родителей имеются висячие наросты, то с большой вероятностью они будут у ребенка. Причем по наследству передается не только предрасположенность к родинкам, но и их расположение на теле.
- Ультрафиолетовое излучение. У людей, которые постоянно пребывают на солнце, вырабатывается большое количество пигмента – меланина. Именно он отвечает за появление новых образований и потемнение уже имеющихся.
- Стресс. Постоянный стресс способствует выбросу адреналина, это влияет на процессы метаболизма в эпидермисе. Поэтому, часто говорят, что многие болезни от нервов, папилломы не исключение.
- Механические повреждения кожи. Например, сильные ожоги, укусы насекомых, порезы и царапины.
- Присутствие в организме вируса папилломы человека. Отказ от лечения может способствовать преобразованию висячих родинок в онкологическое заболевание.
Появление висячих родинок могут спровоцировать и другие болезни: диабет, болезнь Кока, и так далее.
Кто входит в группу риска?
Большинство людей, которые столкнулись с появлением цветных наростов, не обращаются к врачу, так как такие родинки считаются доброкачественными образованиями. Важно помнить, что за такими новообразованиями нужно следить. Если меланин в них начнет продуцировать, то возможен риск развития злокачественной опухоли – меланомы.

К группе риска относятся:
- люди со светлой кожей;
- те, кто получил химический или тепловой ожог;
- кто злоупотребляет загаром на солнце или в солярии.
Проконсультироваться с врачом необходимо человеку, у которого появились следующие симптомы:
- из отростков выделяется жидкость или гной;
- родинка болит и чешется;
- новообразование почернело или резко изменило свой цвет;
- на поверхности образовывается корочка и шелушится.
Не стоит откладывать визит к врачу, если изменились размеры и форма отростка, возникло кровотечение.
В чем опасность?
Помимо перерождения отростка в меланому, висячие родинки вызывают дискомфорт и могут быть опасны в обычной жизни. Иногда человек может случайно задеть родинку одеждой или рукой и сорвать ее. Это вызовет кровотечение, которое часто тяжело остановить. Небезопасными являются висячие отростки на шее, так как этот участок тела постоянно подвергается механическому воздействию. Повредить родинку на этом месте можно с помощью воротника куртки или ювелирным украшением – цепочкой, бусами, ожерельем.
Зачастую поврежденная родинка на шее засыхает и отпадает самостоятельно, но при травме в рану может попасть инфекция. После этого нарост:
- стане отечным;
- будет болеть;
- появится риск размножения в нем раковых клеток.
Если родинка на шее все же была повреждена, травмированную область следует обработать перекисью водорода и обратиться к врачу. Опасными также являются висячие наросты на спине. Их легко повредить при чесании. Довольно часто люди узнают о наличии родинок на спине уже после их повреждения, так как они не бросаются в глаза. Отростки в паху и под мышками значительно осложняют процесс гигиены. Их легко содрать при бритье и вызвать воспалительный процесс. Обладателям таких родинок придется отказаться от облегающего тугого белья, способного повредить родинки.
Надо ли удалять?
Ответить на вопрос, что делать с висячей родинкой, сможет дать врач-онколог или дерматолог. Специалист осмотрит кожные покровы пациента и назначит один из нескольких способов диагностики:
- цитологию;
- микроскопию;
- гистологию.
По результатам анализов доктор назначит лечение или удаление новообразования.
Как можно удалить?
За советом, о том, как убрать висячую родинку, можно обратиться к традиционной или хирургической медицине.
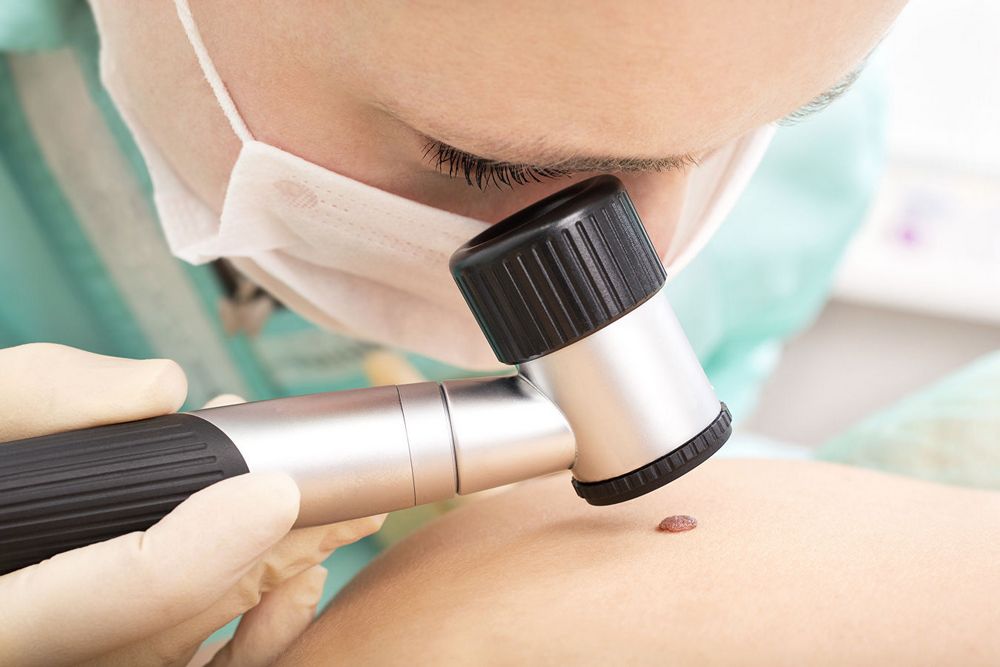
Традиционная медицина рассматривает возможность удаления новообразований только в больницах или специальных косметологических клиниках. Несколько вариантов удаления наростов:
Конкретный метод может выбрать только врач, после предварительного исследования новообразования.
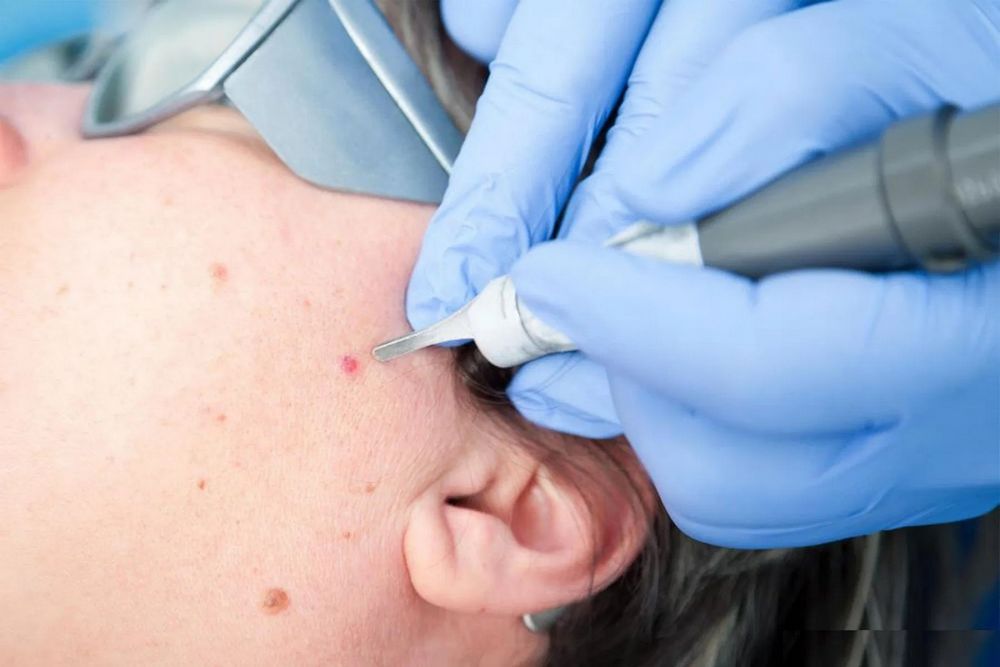
Для лечения наростов есть специальные препараты, которые можно применять дома:
- Стефалин – мазь растительного происхождения. Препарат наносят только на родинку, а кожу вокруг необходимо защищать от попадания мази. Применяют дважды в день.
- Малавит – средство на основе трав. Средство переносят на ватку или ватный диск, а затем обрабатывают необходимую область. Затем родинку заклеивают пластырем, а процедуру повторяют раз в два дня.
- Колломак – препарат, помогающий удалить небольшие родинки. Действует на эпителий, смягчая его, после этого отростки отпадают.
Прежде чем приступать к самостоятельному лечению, необходимо выяснить природу висячего нароста. Важно помнить, что средства народной медицины и препараты, приобретенные без рецепта врача, могут иметь противопоказания и побочные эффекты. Консультация у специалиста показана каждому человеку, имеющему висячие родинки.
Другие статьи:

Родимое пятно представляет собой пигментное образование, состоящее из невусных клеток. Они имеют преимущественно разные оттенки коричневого цвета.

Воспаление предстательной железы не всегда может быть вызвано бактериальной флорой. Источником развития заболевания часто служат грибы, инфекции, другие виды возбудителей. Абактериальный простатит – это одна из форм воспалительного процесса в предстательной железе, при которой наблюдаются деструктивные изменения мышечной ткани органа.

Патология представляет собой воспалительный процесс стенок мочеиспускательного протока. Как правило, заболевание носит инфекционный характер, и без бактериального агента развивается крайне редко.
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.

Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
Читайте также:

