Почему после ожога нога синеет
Обновлено: 27.04.2024
Лечение ожоговых раны. Тактика
Совершенствование методов лечения ожоговых ран и использование антибактериального покрытия резко снизили частоту летального сепсиса. Прежняя методика лечения, допускающая отделение струпа путем лизиса бактериальными энзимами, уступила место закрытию раны посредством раннего иссечения и пластики.
В отношении тех ран, которые не требуют кожной пластики, местное применение антибактериальных мазей способствует профилактике инфицирования и поддержанию влажной среды, оптимальной для репаративных процессов. Принятую в настоящее время тактику ведения ожоговых ран можно разделить на три этапа: оценка, лечение и реабилитация.
Сразу после оценки площади и глубины поражения проводят хирургическую обработку, за которой следует второй этап оказания помощи — лечение. Любую рану следует закрыть соответствующими средствами, каждое из которых преследует три цели, первая из которых — защита поврежденного эпителия, вторая — обеспечение герметичности с целью уменьшения потери тепла и воздействия холода, третья — создание ощущения комфорта над причиняющей боль ожоговой поверхностью.
Выбор соответствующего раневого покрытия зависит от особенностей ожога. Ожоги I степени вызывают незначительные деструктивные изменения с минимальной утратой барьерной функции. Такие ожоги не требуют раневого покрытия, и лечение заключается в аппликации мазей, предназначенных для уменьшения боли и поддержания кожи в увлажненном состоянии. Раны от ожогов II степени лечат путем ежедневного наложения повязок с антибактериальными мазями, такими как сульфадиазин серебра. Мазь, после нанесения, покрывают несколькими слоями марли, и неплотно фиксируют повязку эластичным бинтом.
Можно временно использовать биологические или синтетические покрытия, которые отторгаются в процессе эпителизации раны. Такие материалы обеспечивают восстановление кожного покрова без болезненной смены повязок и потерь от испарения, и, кроме того, уменьшают болевые ощущения. Их дополнительное преимущество состоит в том, что они не препятствуют эпителизации, чем отличаются многие антибактериальные средства для местного применения. Синтетические покрытия не обладают антибактериальными свойствами, поэтому процесс заживления необходимо внимательно контролировать.
Для покрытия ожоговых ран среди прочих используют аллотрансплантат (кадаверная кожа), ксенотрансплантат (свиная кожа) и Biobrane (Bertek, Morgantown, WV). Как правило, такие покрытия необходимо накладывать не позднее 24 часов с момента ожога, пока не произошло массивное обсеменение микроорганизмами.
Ожоги II глубокой и III степени не заживут в срок без аутодермопластики. Обожженные ткани представляют собой источник воспалительной реакции и инфекционных процессов, которые могут привести к смерти пострадавшего. Раннее иссечение и кожная пластика сегодня практикуется большинством ожоговых хирургов в ответ на публикации, показывающие положительное воздействие этапных хирургических обработок на выживаемость, кровопотерю и сроки госпитализации.
Хирургические обработки лучше выполнять после наложения кровоостанавливающего жгута или аппликации эпинефрина и тромбина, что позволяет свести к минимуму кровопотерю. После радикального иссечения некротических тканей рану закрывают кожным аутотрансплантатом или используют другое долговременное покрытие. Идеальным раневым покрытием является собственная кожа пострадавшего.
Раны площадью менее 20-30% поверхности тела обычно можно одномоментно закрыть кожей больного, для забора которой используют пригодный донорский участок.
При таких операциях применяют либо нерасщепленный кожный лоскут, либо сетчатый с перфорацией 2:1 и менее для лучших косметических результатов. При обширных ожогах возможен дефицит неповрежденной донорской кожи, не позволяющий полностью закрыть рану аутопластикой. Доступность трупной кожи изменила вектор современного лечения массивных ожогов. Стандартное лечение заключается в использовании аутотрансплантатов с коэффициентом растяжения 4:1 или более, поверх которых накладывают аллогенную кожу для полного закрытия тех ран, для которых имеются донорские ресурсы. Такой аутологичный трансплантат под аллокожей приживается примерно через три недели, а сам аллотрансплантат отторгается.
Иммунитет у пострадавших с массивными ожогами значительно ослаблен, и преждевременное отторжение аллотрансплантата происходит крайне редко. Участки раны, которые не удается закрыть сетчатым аутолоскутом с широкой перфорацией, укрывают аллогенной кожей в порядке подготовки к аутопластике после готовности донорских участков к повторному забору. В идеале, раны, локализующиеся на участках меньшего косметического значения, закрывают сетчатым трансплантатом с широкой перфорацией для увеличения площади закрытия до использования неперфорированных лоскутов в косметически важных областях, таких как кисти и лицо.
Большинство хирургов выполняют некрэктомию в первые 7 дней после ожога, иногда ежедневно иссекая по 20% поврежденных тканей за одну операцию. Другие проводят радикальное иссечение всего массива некроза за одну процедуру, что бывает непросто у больных с большой поверхностью ожога, развившейся гипотермией или большой кровопотерей. Авторы в своей практике выполняют хирургическую обработку сразу после стабилизации состояния пациента, так как кровопотеря будет минимальной, если состояние пациента позволит провести операцию в первые сутки после травмы. Возможно, это связано с относительным преобладанием в крови сосудосуживающих субстанций, таких как тромбоксан и катехоламины, и истинным отеком тканей, который развивается сразу после травмы. Через два дня рана становится гиперемированной, и кровопотеря во время хирургического вмешательства может стать серьезной проблемой.
При ожогах III степени, которые часто вызваны кипятком, необходимо выполнять раннюю хирургическую обработку. На это следует обратить особое внимание, так как ожоги кипятком очень распространены. Обычно такие повреждения бывают частичной или смешанной (на неполную и полную толщу дермы) глубины, и для их закрытия используют такие материалы, как аллотрансплантат, свиной ксенотрансплантат или Biobrane, выполняющие защитную функцию в процессе заживления раны.
Ожоги II глубокой степени в первые 24-48 часов после травмы можно принять за ожоги III степени, особенно при местном применении антибактериальных средств, которые при контакте с раневым экссудатом образуют псевдоструп. Рандомизированное проспективное сравнительное исследование ранней хирургической обработки и консервативного лечения ожогов кипятком с отсроченной трансплантацией показало, что ранняя обработка увеличивает объем некрэктомии, повышает кровопотерю и удлиняет время операции. При этом разницы в сроках госпитализации или частоте инфицирования выявлено не было.
Потеря использованных донорских трансплантатов происходит по одной или нескольким из следующих причин: скопление жидкости под трансплантатом; сдвигающие воздействия на уже сцепленный с раной трансплантат; нерадикальное иссечение некротических тканей в области раневого ложа. Профилактику бактериального заражения проводят путем периоперационного применения антибиотиков и интраоперационного покрытия трансплантатов антибактериальными средствами для местного применения.
Тщательный гемостаз, подходящий коэффициент перфорации или послеоперационная «прокатка» трансплантата и/или дополнительная фиксация окклюзирующими покрытиями в соответствующих областях, — все это уменьшает скопление жидкости. Подвижность трансплантата ограничивают за счет иммобилизации области дермопластики. Нерадикальное иссечение зоны некроза в области раневого ложа чрезвычайно редко встречается в практике опытных хирургов. Критерии достижения необходимой глубины иссечения — капиллярная кровоточивость, цвет дермы, визуализация жировой клетчатки в ране.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рекомендую Вам следующее :обработайте водным раствором хлоргексидина, далее обильно мазь офломелид или Левомеколь, сверху сеточка Бранолинд или воскопран, далее стерильная салфетка. Перевязки 2р.д (утро, вечер), меняем только верхнюю салфетку и накладыаем мазь, сеточку укладываем на сутки.
Корочку с раны не отрывайте, под ней идут процессы регенерации, она сама прстепенно начнет отходить.
Также необходимо пропить антибиотик, поскольку судя по фото рана инфицированная, перифокально гиперемия и отек. Амоксиклав 1000мг 2р.д 7дн.
Для снятия воспаления :-нимесил 1п 2р.д до 5дн с омепразолом 20мг 2 р д.
Также, если Вы не прививались от столбняка в течение последних 5лет, то Вам показана вакцинация. Для этого необходимо обратиться в травмпункт.
Ольга, не совсем поняла, менять только салфетку и не промывать рану? Корочка повреждается, когда я двигаюсь и прилипает к бинту

Утро:обработать хлоргексидином, мазь, сеточка, стерильная салфетка. Вечер:обработать хлоргексидином поверх сеточки, мазь, стерильная салфетка.
Т. Е на сл. Утро сеточку кладем новую.
Сеточка будет защищать от травмы, рана не будет прилипать
Ольга, спасибо, про сеточку первый раз слышу, поищу по аптекам, начну утром, на ночь можно забинтовать, чтобы не повредить лишний раз?

Вера, бинтовать обязательно надо и утром и вечером. Там где я пищу сверху стерильная салфетка, это бинтовать. Рана должна быть под повязкой.

Поняла Вас, но Пантенол и солкосерил не подойдут на данном этапе.
Рекомендации по лечению выше в силе.
Будьте здоровы!


Здравствуйте, Вера !
Ожог у Вас не глубокий (3"А" ст.), это означает , что он заживёт , закроется окончательно через 3 недели, одна из которой уже прошла !
То ,что через неделю после получения ожога почувствовали ухудшение , это не говорит об осложнении , это просто очередная фаза заживления ! Ранее не было корочки , а теперь появилась корочка , которая стягивает края раны вызывая боль и под корочкой островками , там и тут собирается воспалительная жидкость !
Как лечить ?
В первую очередь нужно добиваться снятия корочки с поверхности раны !
Как это сделать ?
Механическое удаление быстро , но это болезненно , если сделать даже не в один день , а поэтапно , за 2 - 3 дня !
Другой способ удаления корочки это наложение повязки с 2% САЛИЦИЛОВОЙ МАЗЬЮ ! Достаточно будет перевязки сделать с этой мазью 1 раз в день в течение 2 - х суток , как во время снятия очередной повязки корочка целиком оторвётся сама и останется на повязке и никакой боли при этом !
Салициловая мазь Вам нужна только 2 суток, до ухода корочки ! А далее Вы перейдёте на перевязки с Левомеколевой мазью до конца заживления !
На бедре повязки фиксируются не очень удачно и если просто перебинтовать, то в течение дня при ходьбе повязка будет сползать вниз ! Потому Вам нужно либо после наложения салфеток с мазью сначала крепить салфетки клейкой лентой , а поверх этого ещё забинтовать либо просто после наложения салфеток можно будет крепить надеванием трубчатого бинта , если конечно в аптеке найдёте большой размер такого бинта для фиксации на бедре ! Короткую видеоинструкцию применения трубчатого бинта можете посмотреть по следующей ссылке , только в видео бинт небольшого размера , применяется на руку , а Вам нужно так же надевать на ногу , - на бедро :
Нужно подумать и о профилактике столбняка тоже ! Если после последней прививки прошло не более 5 лет , то вводить ничего не нужно и обращаться не нужно , а если прошло больше , то нужно обратиться !
Удачи Вам
Возникнут вопросы, - напишите !
Изменения кожи при ожоге. Эпидермис при ожоге
В коже темно-красного цвета пергаментной плотности (на месте бывших пузырей) верхние слои собственно кожи имеют вид компактной ткани желтоватого, зеленоватого или буроватого цвета, с почти неразличимым волокнистым строением. Эластичные волокна здесь не определяются. Сосочки в большинстве сво ем сглажены, соответственно им иногда различают группы деформированных ядер соединительной ткани и спавшихся капилляров.
В сохранившихся, но резко уплощенных сосочках на месте капилляров видна гомогенная масса желто-оранжевого или зеленоватого цвета, эндотелии обычно не определяется. В глубоких отделах собственно кожи коллагеновые волокна утолщены, гомогенизированы, многие из них выпрямлены параллельно поверхности кожи и сближены, имеют базофильный вид.
Поэтому количество ядер соединительнотканных клеток кажется уменьшенным. Эластические волокна утолщены и фрагментированы. Сальные и потовые железы сморщены, ядра клеток деформированы, в волосяных влагалищах ядра клеток нередко приобретают вид штрихов, окрашиваются интенсивно. Расширенные сосуды встречаются часто, в просвете их красно- или зелено-коричневая однородная масса. Кровоизлияния обнаруживаются редко, главным образом вблизи дериватов кожи.
Они имеют вид пятен коричневого цвета, в которых контуры эритроцитов не определяются.
В подкожной жировой клетчатке наблюдают выраженное полнокровие сосудов, кровоизлияния и тромбы. Мелкие кровоизлияния находят вблизи сосудов, крупные — на границе с собственно кожей. Излившаяся кровь красно-кирпичного цвета. эритроциты контурируются слабо и только по периферии кровоизлияния.
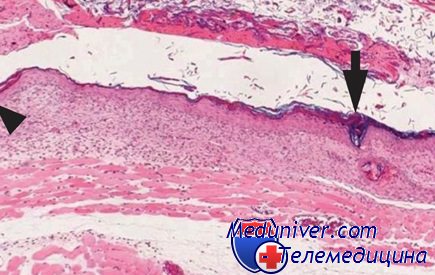
В мелких сосудах встречают гиалиновые и смешанные тромбы; в стенке сосудов можно видеть расщепление и фрагментацию эластических и аргирофпльных волокон. В нервах подкожной жировой клетчатки отмечают неравномерную импрегнацию и колбовидные утолщения. В поперечнополосатых мышцах изменения выражены незначительно.
В первые часы после ожога второй степени развиваются реактивные процессы: нарастает полнокровие сосудов кожи и подкожной жировой клетчатки, появляются лейкоциты и увеличивается их количество не только в содержимом пузыря, но и в толще эпидермиса и в собственно коже вблизи сосудов.
К концу первых суток инфильтрация лейкоцитами сосочкового слоя выражена отчетливо. Одновременно развивается отек, вначале в подкожной жировой клетчатке, затем в сетчатом слое. На 2— 3-й сутки обнаруживают демаркационное воспаление. Начало эпителизации ожоговой поверхности отмечают в краях пузыря по врастанию тяжей эпителиальных клеток под лейкоцитарный вал.
Микроскопическая картина ожога III степени характеризуется двумя формами: сочетанием некробиотических и некротических процессов либо чистой формой некроза как следствие фиксирующего воздействия высокой температуры (Науменко В. Г., 1955). Первая форма требует для своего развития некоторого промежутка времени и наблюдается при относительно постепенном действии температурного фактора, вторая форма указывает на прямое и, по-видимому, одномоментное термическое воздействие значительной интенсивности.
На месте ожога первой формы эпидермис в участках, где он сохранился, истончен. Под малым увеличением микроскопа он имеет вид бесструктурной волнистой ленты коричневого цвета. Под большим увеличением здесь иногда различаются контуры компактного рогового слоя и малинового или синего цвета зернистого слоя, а также очертания отдельных клеток шиповатого слоя.
В некоторых участках контуры клеток шиповатого и базального слоев бывают лучше сохранены, цитоплазма в них мутная, зернистая, ядра увеличены, окрашены бледно. Изредка наблюдают кариорексис и краевой гиперхроматоз. В собственно коже некротические и некробиотические изменения сходны с теми, которые наблюдают в красной пергаментно-плотной коже на месте ожоговых пузырей. Однако степень и глубина их распространения выражены в большей мере.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Я советую вам идти к хирургу по месту жительства и провести хирургическую обработку раны.
Вам нужно пить антибиотики внутрь
Например Панцеф - по 1табл - 400 мг в день 5-10 дней, в зависимости от состояния.
Есть ли у вас температура?


Здравствуйте.
По всем правилам Вы сразу после ожога должны были обратиться за медпомощью.
Обязательно должны были привиться от столбняка.
В настоящее время - воспалительный процесс сохраняется. Антибиотики надо начать принимать, контроль температуры тела, из мазей можно Банеоцин или Аргосульфан.
А так, по хорошему, конечно надо обратиться к врачу. Лучше посмотреть.
Если боль усилилась и стреляющего характера, то надо исключать возникновение гнойников под корочками.
Здоровья Вам.

Здравствуйте , Алина !
Ожог у Вас относительно глубокий 3а степени, а местами и 3б !Это означает ,что заживать будет долго , в общей сложности около 4 -х недель, но заживёт нормально, закроется самостоятельно ,пересадки кожи не потребуется ! Опускать ногу вниз не просто больно , но и вредно : будет нарастать отёк, боль и даже ожог может углубиться ! Левомеколь Вы выбрали правильно !
Необходимо лечение :
- ДЛИТЕЛЬНОЕ СТОЯНИЕ НА НОГАХ ИЛИ ДЛИТЕЛЬНОЕ СИДЕНИЕ С СВИСАНИЕМ НОГИ ВАМ НЕ ЖЕЛАТЕЛЬНО, А КОГДА ЛЕЖИТЕ, ТО ЛУЧШЕ НОГУ ДЕРЖАТЬ ПОВЫШЕ, НА ПОДУШКЕ (это не означает ,с+что целый день должны пассивно лежать , кратковременная ходьба несколько раз в день необходима , проведение зарядки , физ. упражнения в том числе ногами , - обязательны ! );
- ПРОМЫВАНИЕ РАНЫ РАСТВОРОМ МИРАМИСТИНА 3 РАЗА В ДЕНЬ ;
- НЕПОСРЕДСТВЕННО ПОСЛЕ ПРОМЫВАНИЙ ОБИЛЬНО НУЖНО ПОМАЗАТЬ РАНУ И БЛИЖАЙШИЕ ОКРЕСТНОСТИ ЛЕВОМЕКОЛЬ ( Если нет острой необходимости идти на улицу , во двор по неотложным делам, то вовсе не обязательно забинтовать рану, просто после нанесения ЛЕВОМЕКОЛЬ , можно укладывать ногу на подушку и укрыть стиранной и глаженной горячим утюгом простыней )ПОВЕРХ МАЗИ ПРИЛОЖИТЬ СТЕРИЛЬНЫЕ МАРЛЕВЫЕ САЛФЕТКИ И НЕ ТУГО ЗАБИНТОВАТЬ ДО СЛЕДУЮЩЕЙ ПЕРЕВЯЗКИ ;
- СУПРАКС 400МГ. ПО 1 КАПСУЛЕ 1 РАЗ В ДЕНЬ , 6 ДНЕЙ (Это сильный антибиотик , в эти сроки ожога необходимо назначить, чтобы не было нагноения ) ;
- НЕОБХОДИМО РЕШИТЬ ВОПРОС ПРОФИЛАКТИКИ СТОЛБНЯКА (Если у Вас имеются точные данные, что против столбняка последнюю прививку Вы получили не более 5 лет назад , то посещать хирурга не обязательно , если же прошло больше времени или Вы не знаете сколько времени прошло , то правильнее обратиться ,чтобы уточнили этот момент и при необходимости привили !);
- ПРИ БОЛЯХ МОЖНО ПРИНИМАТЬ КЕТОНАЛ ПО 50 МГ. ДО 3 - Х РАЗ В ДЕНЬ .
Удачи Вам !
Что такое сухая гангрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Манасяна К.В., сосудистого хирурга со стажем в 10 лет.
Над статьей доктора Манасяна К.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гангрена — это некроз (омертвление) тканей живого организма, связанных с внешней средой, например, кожи, лёгких, кишечника и других. С древнегреческого данный термин переводится как "разъедающая язва".
Сухая гангрена — это опасное заболевание, требующее незамедлительного лечения. При этой патологии отмирание ткани происходит без выраженного инфекционного и воспалительного процесса. Иначе такой характер течения заболевания называют мумификацией, т. е. отсыханием органа.
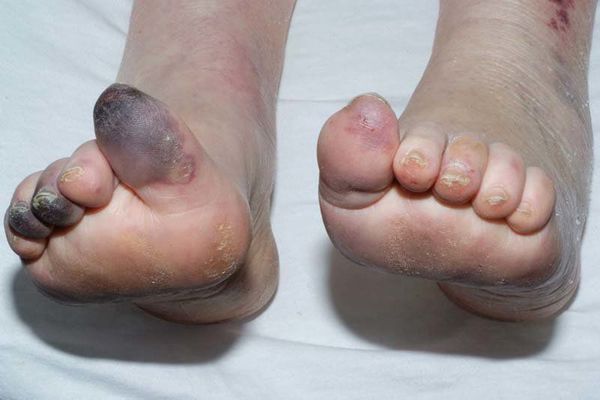
Механизмы возникновения гангрены бывают двух типов:
- прямыми (травматическими и токсическими) — появляются по причине непосредственного повреждения, иногда даже незначительного;
- непрямыми (ишемическими, аллергическими, трофоневрологическими) — происходит опосредованное отмирание тканей через анатомические каналы, в частности, при поражении сосудистой системы.
Исходя из этого факторы риска развития сухой гангрены можно также разделить на две группы:
- Внешние (экзогенные):
- переохлаждение (обмоорожение);
- химический ожог;
- удар током высокого напряжения.
- Внутренние (эндогенные): артерий нижних конечностей; ;
- курение;
- воспалительные заболевания артерий (васкулиты, в частности тромбангиит). [4][5][6]
Зачастую гангрена возникает при совокупности факторов, например, в результате механического повреждения кожи пациента с сахарным диабетом. По статистике, доля людей с мумификацией, развившейся на фоне подобных факторов и приведшей к ампутации конечности, составляет 4,2-6,4 на одну тысячу человек в год. В связи с этим люди с диабетической стопой относятся к группе риска развития гангрены. [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сухой гангрены
К симптомам сухой гангрены относятся:
- потемнение кожного покрова (вначале кожа бледнеет, приобретает синюшный оттенок, затем постепенно становится чёрной);
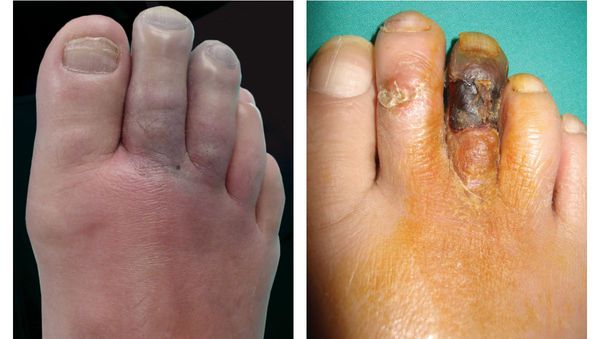
- уменьшение кожи в объёме, её высыхание, сморщивание и уплотнение;
- отслаивание эпидермального слоя кожи;
- снижение температуры конечности (зависимость от температуры окружающей среды);
- снижение чувствительности поражённых тканей (онемение);
- наличие специфического запаха отмирающего участка (хоть и не столь сильного);
- ощущение боли (простреливающие, жгучие и ноющие болевые ощущения, которые могут носить постоянный характер, а также усиливаться при минимальной нагрузке);
- покалывание, жжение или зуд в области поражения;
- нарушение функционирования конечности.
Болевой синдром отражает то, насколько сильно страдают окружающие ткани: чем сильнее боль в зоне некроза, тем больше в этой области живых клеток. Ослабление болезненных ощущений или их исчезновение указывает на прогрессирование заболевания, так как чувствительность отмирающей ткани пропадает в результате гибели нервных окончаний. В это время анатомические области, граничащие с сухой гангреной, остро нуждаются в артериальном кровотоке, которого им не хватает. В итоге в этих тканях вырабатываются продукты метаболизма и болевые импульсы.
Сухая гангрена начинается с появления небольшого очага на конечности (как правило, расположенного на пальце). Далее она распространяется на прилегающие пальцы, подошвенную и тыльную поверхность стопы, захватывая всё больше тканей конечности.
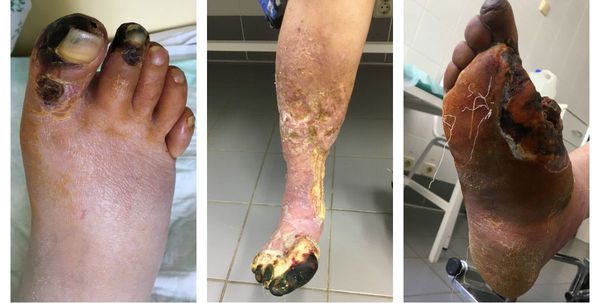
Изменения цвета отмирающих участков кожи связано с накоплением в них гемоглобина и выделением эритроцитарного железа, которое в результате соединения с сероводородом воздуха превращается в сульфид железа.
Зона, которая находится на границе гангрены и здоровой ткани называется демаркацией. Обычно она не оформлена. В исключительно редких случаях при естественном течении болезни она может самостоятельно ограничиться, что приведёт к самоампутации отмирающей конечности. [3] [5] [6]
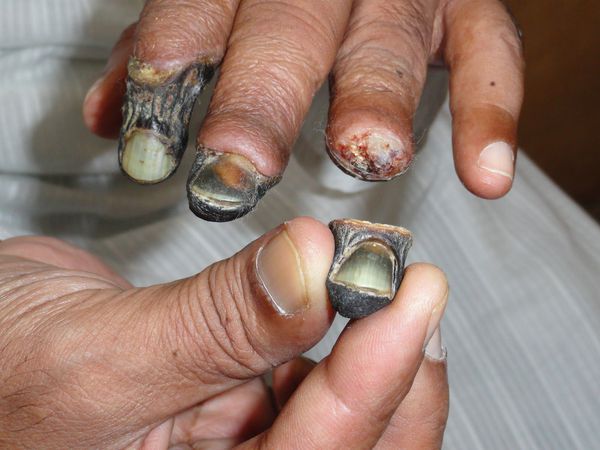
К первым признакам сухой гангрены относятся следующие состояния:
- замерзание конечности даже в тепле;
- боль в ногах и утомляемость после длительной ходьбы;
- наличие долго не заживающих ран и язв на коже конечности.
ВАЖНО: Возникновение одного из этих проявлений при наличии таких предрасполагающих факторов, как сахарный диабет или атеросклероз, — веский повод для скорейшего обращения к врачу-флебологу или хирургу. Промедление как минимум может обернуться для пациента утратой конечности.
Патогенез сухой гангрены
Процесс возникновения и развития сухой гангрены конечностей можно условно разделить на семь этапов:
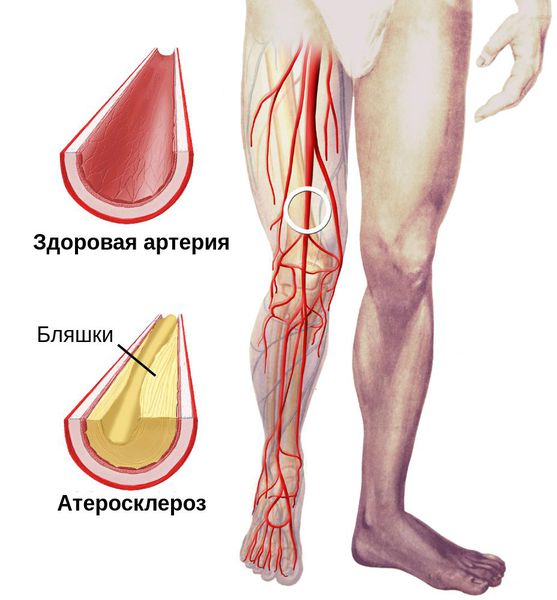
При естественном течении сухой гангрены признаков инфекции не наблюдается (в отличие от влажной гангрены), однако в омертвевших тканях не исключено наличие возбудителей условно-патогенной инфекции. При этом в зонах некроза не происходит бурного развития инфекции.
Процесс развития сухой гангрены ног и рук может длится от нескольких дней до нескольких месяцев в зависимости от уровня поражения артерий и компенсаторных механизмов саморегуляции. [3] [4] [5] [6] Если некроз уже развился, то заживление без удаления некоторой части конечности невозможно.
Классификация и стадии развития сухой гангрены
В зависимости от распространения некроза на конечности можно выделить следующие виды заболевания:
- гангрена пальцев;
- гангрена дистального сегмента стопы (кисти);
- гангрена пяточной области;
- тотальная гангрена стопы (кисти) или голени (предплечья);
- гангрена бедра (встречается крайне редко, так как пациенты просто не доживают до столь массивного гангренозного поражения). [3][5][6]
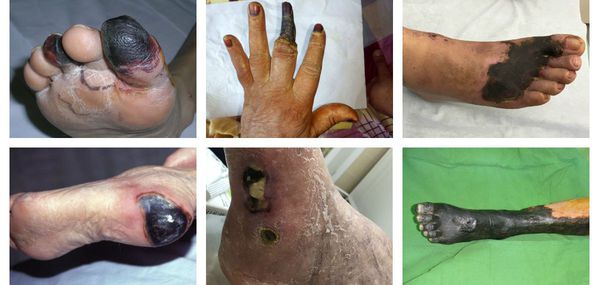
По механизму развития различают два вида гангрены:
- Первичная гангрена — это некроз, развившийся в результате ишемии тканей. Иначе говоря, она связана с нарушением проходимости артериального сосуда, кровоснабжающего определённый участок организма.
- Вторичная гангрена — это некроз тканей, возникающий в результате острого гнойного воспаления клетчаточных пространств и фасциальных футляров. Чаще всего развивается при флегмоне стопы, затрагивая пальцы, а также при или глубоком абсцессе на фоне нейроптической формы синдрома сахарного диабета.
По распространённости выделяют три степени гангрены:
- поверхностную — поражается лишь дерма;
- глубокую — проникает в сухожилия, полости суставов, фасции и кости;
- тотальную — затрагивает все отделы органа или конечности.
Помимо сухой гангрены существует ещё влажная и газовая.
Влажная гангрена протекает с преобладанием инфекционного компонента, т. е. гнилостного расплавления. В процесс вовлекаются все без исключения ткани — кожа, подкожно-жировая клетчатка, фасции, связки, мышцы, сухожилия и кости. Кожные покровы местами приобретают багрово-синюшный, чёрный или серо-зелёный цвет. Характерно появление эпидермальный пузырей, наполненных вначале бурым, а затем зеленоватым содержимым с выраженным неприятным гнилостным запахом.
В отличие от сухой гангрены при влажной ткани не уплотняются, а распадаются, становятся рыхлыми и разжижаются. Отёк и гиперемия кожи быстро распространяются. Кожа голени может быть напряжена, лосниться. Без активного лечения демаркационная линия не появляется, так как процесс стремится к генерализации.
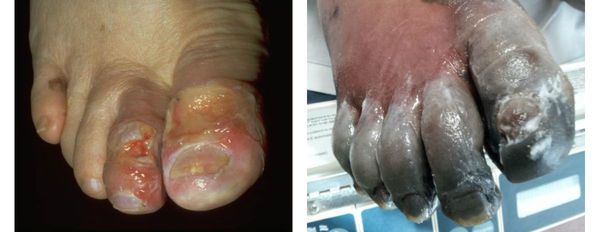
Газовая гангрена отличается возникновением вокруг очага некроза лёгкой крепитации газа под кожей, т. е. ощущением хруста, которое появляется из-за лопающихся пузырьков газа в тканях. Крепитация не слышна, но осязается пальцами как "скрип" крахмала или снега под ногами. Объективно газ в мягких тканях может быть обнаружен при рентгенографии конечности на достаточно "мягких" снимках. [11]
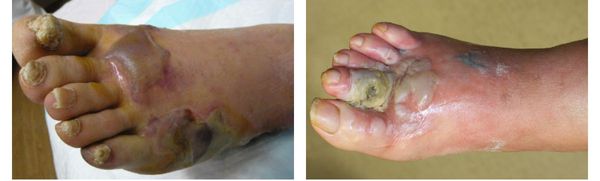
Осложнения сухой гангрены
Само по себе наличие гангрены указывает на полную нежизнеспособность и омертвление тканей, предполагая крайнюю степень патологического процесса. Поэтому отсутствие своевременного лечения может привести к потере поражённой конечности.
Сухая гангрена не может перерасти во влажную или газовую гангрену, как ошибочно утверждают многие источники, потому что изначально при возникновении некроза становится очевиден механизм развития гангрены. [1] [2] [3] [4] [7]
Редкими осложнениями сухой гангрены являются сепсис и септический шок. Они возникают в связи с токсическим действием продуктов распада при проникновении их в системный кровоток. Данные осложнения способны привести к полиорганной недостаточности и, как следствие, летальному исходу.
К проявлениям сепсиса относятся:
- ознобы;
- высокая или очень низкая температура тела (больше 38°C или меньше 36°C);
- одышка (частота дыхания более 20 в минуту);
- артериальная гипотензия (пульс более 90 ударов в минуту);
- аритмия;
- олигурия (объём мочи менее 0,5 мл/кг/ч);
- вялость, заторможенность;
- наличие различных лабораторные показания, не поддающаяся коррекции — низкий уровень белка, тромбоцитов и красных кровяных телец, а также высокий уровень билирубина, остаточного азота, мочевины, сахара в крови и ацетона в моче.
В случае септического шока давление становится крайне низким, даже на фоне интенсивного вливания внутривенных растворов. В связи с этим около 30-40 % пациентов умирает несмотря на оказываемое лечение. [12]
Диагностика сухой гангрены
Диагностика сухой гангрены достаточно проста, так как на некроз указывает внешний вид поражённого органа:
- его сухость;
- уменьшение участка кожи в объёме;
- тёмный, вплоть до чёрного, цвет кожи;
- наличие слабого неприятного запаха и болей непосредственно в мёртвом участке;
- наличие прохладных на ощупь окружающих тканей с выраженным болевым синдромом в них. [1][2][3][4][7]
При осмотре необходимо диагностировать причину сухой гангрены (например, атеросклероз артерий и тромбангиит). Для этого нужно проверить пульсацию артерий как поражённой, так и здоровой ноги на уровне паховых и подколенных областей, позади медиальной лодыжки и на тыле стопы. В дальнейшем необходимо подтвердить причинный диагноз с помощью ультразвукового исследования.
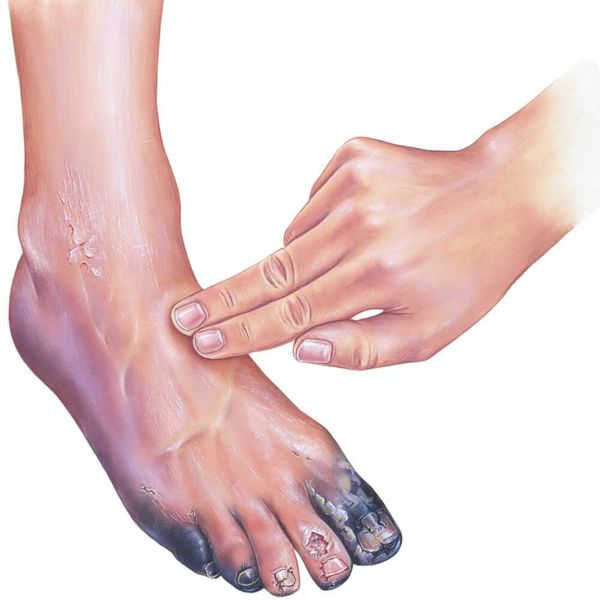
В качестве предоперационной подготовки для определения вида оперативного лечения выполняется ангиография нижних конечностей:
- при протяжённых поражениях артерий выполняется хирургическая операция — аутовенозное шунтирование;
- при коротких поражениях более предпочтительно выполнить эндоваскулярную операцию (наименее травматичное лечение). [1][2]
Для предоперационной подготовки нужно сдавать общий и биохимический анализ крови, а также бактериальный посев. Эти лабораторные исследования помогут выяснить, не является ли причиной сухой гангрены сахарный диабет.
Лечение сухой гангрены
С целью предотвращения гангрены и максимально возможного сохранения конечности требуется восстановить кровоток в тканях, окружающих гангренозный участок.
Нормализовать кровообращение в органе можно при помощи оперативного вмешательства:
- Реконструктивные операции на артериях конечности (как правило, руки):
- аутовенозное шунтирование;
- эндартерэктомия (удаление закупорки артерии) с аутовенозной пластикой;
- шунтирование артерий аорто-подвздошно-бедренного сегмента синтетичсекими протезами.
- Рентгенэндоваскулярные операции (не показаны пациентам с тромбангиитом):
- стентирование;
- баллонная ангиопластика артерий.
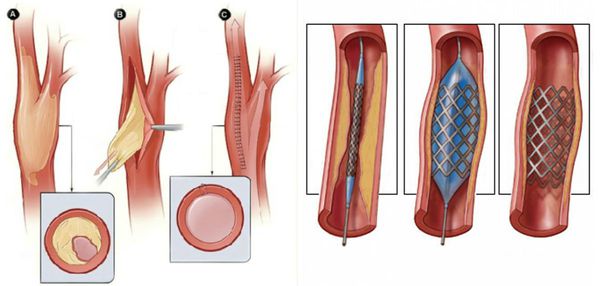
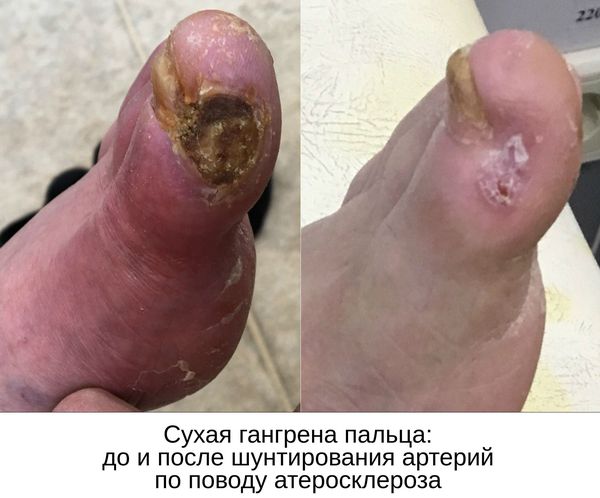
Паллиативные операции (поясничная симпатэктомия и остеотрепанация), проводящиеся для улучшения качества жизни, и другие нехирургические методы лечения (генная и физиотерапия) не способны предотвратить прогрессирование сухой гангрены.
Саму гангренозную ткань необходимо убрать. Для этого проводят:
- малые ампутации — удаление пальцев или части стопы с некрозом;
- некрэктомию — поверхностное удаление некротического струпа до пределов тканей с удовлетворительным кровотоком.
В случаях обширного гангренозного поражения с потерей опороспособной стопы прибегают к ампутации голени либо бедра. Чтобы избежать подобного печального исхода, важно при первых же признаках гангрены без промедления обратиться к врачу: потерять конечность куда страшнее, чем её лечить. Особенно это относится к людям с сахарным диабетом и атеросклерозом: нельзя ждать, когда гангрена начнёт прогрессировать, иначе удаление поражённой конечности будет неизбежным.
Если всё же обширная гангрена стопы привела к потере её опороспособности, то в таких случаях целесообразно выполнение ампутации голени на уровне границы средней и верхней трети. В дальнейшем это позволит подобрать и использовать удобный протез.
Даже после ампутации гангрены, возникшей из-за закупорки артерий ноги, необходимо выполнить реконструктивную (шунтирующую) или рентгенэндоваскулярную операцию на артериях нижней конечности. Делается это с целью обеспечения кровотока для успешного заживления постампутационной культи голени.
При физических причинах гангрены (отморожение) или химических (внутриартериальное введение синтетичсеких наркотиков) лечение заключается в нормализации вязкости крови. Для этого проводится:
- антикоагулянтная и инфузионная терапия;
- профилактика синдрома полиорганной недостаточности;
- хирургическое удаление участка, поражённого сухой гангреной. [1][2][3]
Прогноз. Профилактика
Прогноз зависит от степени гангренозного поражения:
- при гангрене пальцев или небольших участков стопы конечность можно восстановить при реставрации кровотока, удалении омертвевших тканей и создании благоприятных условий для заживления;
- при тотальной сухой гангрене стопы показана ампутация на уровне голени, но с условием, что кровоток в голени достаточен для заживления постампутационной культи;
- при обширной гангрене голени пациенту показана ампутация ноги на уровне бедра.
Пятилетняя выживаемость при сухой гангрене сравнима с выживаемостью при злокачественных новообразованиях (например, раковой опухолью кишечника): к концу первого года после подтверждения диагноза "Критическая ишемия" (критическое снижение кровоснабжения) лишь 45 % пациентов имеют шанс сохранения конечности, а около 30 % продолжают жить после ампутации бедра или голени, а 25 % — умирают.
Тем не менее число больших ампутаций остаётся высоким, а их исходы — крайне тяжёлыми. Риск смертности в течение 30 дней после таких ампутаций составляет 4-30 %, а риск развития осложнений, таких как инфаркт миокарда, инсульт, инфекция, — 20-37 %. [1] [7] [10]
Реабилитация и протезирование
Трудности в реабилитации пациентов после ампутаций и протезирования у многих пожилых пациентов отрицательно влияют на отдалённые результаты и качество их жизни.
Период реабилитации зависит от объёма гангренозного поражения, качества заживления дефекта, сопутствующих соматических заболеваний, возраста пациента и его желания вернуться к полноценной жизни. Как правило, при успешном лечении и соблюдении всех рекомендаций врача длительность реабилитации составляет 3-6 месяцев.
На качество реабилитации также влияет питание. Поэтому в период восстановления рацион должен состоять из белковой и калорийной (но не жирной) пищи: из мяса индейки, рыбы, фасоли, творога и яиц. От жирной пищи во время реабилитации лучше отказаться.
Первичный протез подбирается после заживления раны культи. Затем, когда сформирована мышца культи, пациенту подбирают вторичный протез. Этим занимается врач-реабилитолог совместно с протезистом. [7] [8] [9]
Профилактика
Для предупреждения развития гангрены у предрасположенных к этому людей (например, лиц с сахарным диабетом, атеросклерозом), важно соблюдать меры профилактики:
- отказ от курения — эта пагубная привычка может привести к ухудшению кровообращения и закупорке сосудов;
- контроль уровня сахара в крови;
- проверка тела на наличие повреждений, их лечение и ежедневное наблюдение за их заживлением;
- незлоупотребление алкоголем.
Также для профилактики гангрены нужно избегать обморожений и иных внешних причин образования некроза.
Читайте также:

