Почему покраснело все тело и лицо
Обновлено: 22.04.2024
Жжение кожи встречается при ожогах, аллергических поражениях, дерматозах вирусной, бактериальной или грибковой природы. Симптом наблюдается при хронических дерматологических проблемах: псориазе, экземе. Изредка жжение развивается как компонент клинической картины сенестопатии. Для диагностики этиологического фактора проводится дерматоскопия и осмотр под лампой Вуда, микроскопия соскоба кожи, гистологическое исследование. Купировать жжение помогают наружные средства с охлаждающим действием. Комплексное лечение включает местные и системные препараты, физиотерапевтические методы.
Причины
Физиологические факторы
Жжение обычно возникает у людей с чувствительной кожей даже при отсутствии патологического фактора. Неприятный симптом провоцируется ношением колючей одежды или вещей из синтетических материалов. Женщины могут ощущать жжение лица после нанесения уходовой или декоративной косметики, даже если эти продукты не вызывают аллергию. Типичная причина покалывающих и жгучих ощущений кожи ног — усталость после длительной ходьбы.
Ожоги
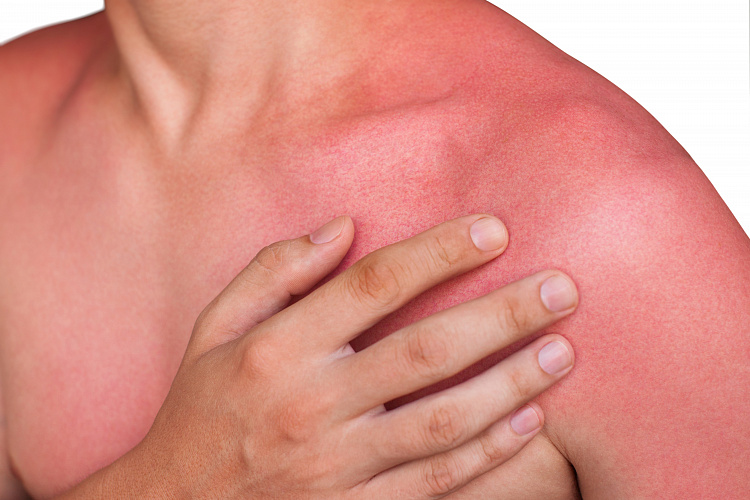
Чаще всего симптоматика обусловлена воздействием высокой температуры или солнечного излучения. Любой ожог сопровождается сильным жжением кожи, которое начинается ещё во время действия повреждающего фактора и сохраняется от нескольких дней до нескольких недель. Кожные покровы выглядят розовыми или ярко-красными по цвету, при более глубоком поражении формируются пузыри, наполненные прозрачным или мутным содержимым.
Жжение беспокоит человека постоянно. Симптом становится более ощутимым при прикосновении к пораженному участку, нанесении лекарственных мазей и спреев. Дискомфорт резко усугубляется, если зона ожога попадает под теплую или горячую воду (например, при купании). По мере заживления жжение стихает, сменяется периодическим покалыванием и зудом кожных покровов.
Для химических и электрических ожогов характерно глубокое проникновение повреждающего агента — вплоть до гиподермы, мышц и подлежащих тканей. При таких травмах жжение отходит на второй план, поскольку основной жалобой являются нестерпимые боли в участке разрушенного эпидермиса и дермы. Жгучие ощущения в коже возникают непосредственно в момент повреждения, когда еще не произошла массивная деструкция тканей.

Аллергия
Реакция кожной гиперчувствительности — вторая по распространенности причина жжения кожи. Симптом определяется у предрасположенных людей при контакте с аллергенами: пыльцой растений, косметикой, шерстью животных, продуктами питания. Аллергическое жжение сочетается с крапивницей, зудящими высыпаниями на коже в виде папул и везикул. Часто присоединяется слезотечение, чихание, выделение прозрачной слизи из носа.
Жжение может быть одним из компонентов сезонной аллергии (поллиноза). Иногда этот симптом становится предвестником приступа бронхиальной астмы: в таком случае неприятные проявления локализованы на ограниченном участке, сопровождаются наличием красных пятен на кожных покровах. Зачастую жгучие ощущения сопутствуют псевдоаллергии на фоне приема гистаминолибераторов (шоколада, цитрусовых, клубники).
Контактный дерматит
Жжение кожи типично для острой эритематозной формы контактного дерматита, спровоцированной воздействием раздражителя. Пациент испытывает болезненные и жгучие ощущения, покалывание, зуд в пораженном участке. Кожный покров приобретает ярко-красный оттенок. При буллезном варианте болезни жжение дополняется образованием пузырей, наполненных прозрачной жидкостью. Незначительная выраженность симптома встречается при хронической форме дерматита.
Псориаз
Умеренный зуд и жжение кожных покровов развиваются при экссудативной форме заболевания, которая проявляется образованием чешуек и выраженным мокнутием. Жгучие ощущение в пораженных участках беспокоят при обострении псориаза. Симптоматика усиливается при расчесывании поврежденной кожи, купании. Как правило, экссудативный процесс выявляется у страдающих эндокринными патологиями (сахарным диабетом, гипотиреозом).
Герпес
Мучительные симптомы при внешне неповрежденных кожных покровах характерны для опоясывающего герпеса. Пациенты жалуются, что кожу постоянно жжет, чтобы уменьшить дискомфорт, ее хочется почесать. Неприятные ощущения возникают внезапно, длятся 12-24 часа, затем на этом месте формируются специфические пузырьковые высыпания. При этом сильные жгучие боли сохраняются до выздоровления, и могут беспокоить человека длительное время после исчезновения сыпи.
При простом герпесе жжение кожи выражено не так интенсивно. Симптоматика развивается одновременно с появлением пузырьков, заполненных прозрачным экссудатом. Больные отмечают зуд, неприятное покалывание в пораженной области. Болезненность выражена умеренно, в отличие от опоясывающего лишая. Жжение прекращается, когда элементы сыпи заживают и исчезают.
Кожные инфекции
Жжение — один из основных симптомов бактериального (импетиго, рожистое воспаление), вирусного (контагиозный моллюск, ВПЧ) или грибкового (дерматофития, рубромикоз) поражения кожи. С учетом этиологии заболевания жгучим ощущениям сопутствуют различные локальные симптомы: везикулезные и пустулезные высыпания, шелушение, лихенификация.
Сенестопатии
Осложнения фармакотерапии
Жжение кожного покрова появляется при лекарственном дерматите. Неприятные симптомы развиваются как при нанесении препаратов наружно (мази, гели), так и при пероральном или парентеральном методе введения медикаментов. На коже образуются участки высыпаний либо мокнутия, которые сопровождаются неприятными жгучими ощущениями. При каждом последующем применении аллергенных лекарств зона поражения увеличивается.
Редкие причины
- Врожденные заболевания: болезнь Хартнупа, порфирия.
- Поражение соединительной ткани: склеродермия, системная красная волчанка, болезнь Шульмана.
- Сосудистые нарушения: купероз, розацеа, облитерирующий атеросклероз.
- Злокачественные новообразования: плоскоклеточный рак кожи, базалиома, меланома.
Диагностика
Выяснением причины симптома занимается специалист в сфере дерматологии, при необходимости к обследованию подключают врачей другого профиля. Дерматолог проводит визуальный осмотр участков кожи, где больной ощущает жжение, после чего забирает материал для лабораторных анализов. Диагностический поиск включает следующие методы исследования:
- Дерматоскопия. Под микроскопом врач рассматривает структуры кожного покрова, выявляет начальные стадии патологических изменений. Это простой и неинвазивный метод, который показан при наличии у пациента жжения в области новообразований или подозрительно измененных участков кожи.
- Люминесцентная диагностика. Осмотр пораженной зоны с помощью лапмы Вуда позволяет быстро подтвердить стригущий лишай, отрубевидный лишай, эритразму. Методика применяется для экспресс-диагностики псевдомонадной инфекции, угревой сыпи.
- Исследование соскоба. Верхний слой эпидермиса из пораженного участка берут для микроскопического изучения. Такой способ информативен в диагностике грибковых, бактериальных инфекций. Если дерматологу нужно уточнить характер патологического процесса, назначается гистологическое изучение биоптата кожи.
- Анализы крови. Клиническое исследование производится для обнаружения признаков воспалительных или аутоиммунных заболеваний. Повышение эозинофилов в гемограмме указывает на аллергическую природу жжения. Для оценки активности дерматологических болезней назначают биохимический анализ с острофазовыми показателями, протеинограммой.
В периоде ремиссии аллергических дерматозов рекомендованы прик-тесты для определения провоцирующих факторов и подбора АСИТ. При жжении нижних конечностей у пожилых пациентов обязательно выполняют дуплескное сканирование периферических артерий, артериографию. Если жалобы на жжение кожи сочетаются с неадекватным поведением больного, назначается психиатрическое освидетельствование.

Лечение
Помощь до постановки диагноза
Консервативная терапия
Терапия определяется основным заболеванием. Зачастую жжение кожи обусловлено дерматологическими патологиями, для устранения которых практикуется комплексный подход. При нетяжелом течении болезни достаточно местных средств: примочек и влажно-высыхающих повязок при мокнутии, мазей и жирных кремов — при шелушении. Используют лекарства с антисептиками и антибиотиками, топическими стероидами, антимикотиками.
При аллергических дерматозах назначается системная дезинтоксикационная терапия: антигистаминные препараты, седативные средства, методы экстракорпоральной гемокоррекции. Для лечения распространенных микозов рекомендованы противогрибковые препараты в таблетках. Опоясывающий герпес требует внутривенного введения или перорального приема ацикловира.
В комплексной лечебной схеме эффективны методы физиотерапии. Для ликвидации высыпаний, ускорения заживления кожи и стимуляции иммунной защиты назначают лазеротерапию, магнитотерапию, озонотерапию. В фазе ремиссии хронических дерматозов применяют облучение кожи ультрафиолетом, грязелечение. При сенестопатиях больным требуется помощь психиатра.
1. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — 2013.
2. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. — 2015.
3. Современные методы коррекции синдрома раздраженной кожи лица/ М.М. Тлиш, О.А. Катаханова, Т.Г. Кузнецова, Ж.Ю. Наатыж и др.// Клиническая дерматология и венерология. – 2014.
Покраснение кожи – распространенный симптом в дерматологии. Он возникает на фоне временных функциональных нарушений или серьезных заболеваний. В медицине красные пятна на кожном покрове называют эритемой. Такое явление сопровождается воспалением и расширением подкожных капилляров. Пройти лечение покраснения кожи, патологий и травм, которые его провоцируют, можно в клинике ЦМРТ.
Причины покраснения кожи
Покраснение может локализоваться в одном месте или проявиться множественными пятнами на различных участках кожного покрова. Их вызывают следующие причины:
- употребление продуктов-аллергенов;
- неправильный уход за кожей;
- повышенная нервная возбудимость;
- аллергия любого происхождения;
- эндокринные нарушения;
- венерические болезни;
- вирусные, бактериальные или грибковые инфекции;
- перегрев;
- переохлаждение;
- повышенная чувствительность сосудов;
- заболевания кожи;
- употребление некоторых медикаментов;
- укусы насекомых;
- ожоги;
- стресс;
- возрастные изменения;
- наследственная предрасположенность;
- воздействие химикатов.
Раздражение на коже и сыпь могут быть симптомами псориаза, мастита, рака молочной железы и дерматитов.
У детей покраснения появляются довольно часто, поскольку у них толщина кожи меньше, чем у взрослых. Они локализуются на ягодицах, вокруг анального отверстия и в области паха у новорожденных. Раздражение кожи появляется из-за повышенной влажности и трения в этих местах. Вылечить его можно детским кремом или присыпкой с подсушивающим действием.
Причиной покраснения кожи у ребенка может быть аллергический диатез. Тогда щеки у него становятся пунцовыми, появляется сыпь на шее и за ушами. Кормящей матери рекомендуется соблюдать специальную диету, исключив продукты-аллергены.
Если покраснела кожа на лице, шее и груди у мужчины, то причиной явления может быть прием алкоголя. Это обусловлено сосудорасширяющим действием этанола. При частом употреблении алкогольных напитков, на протяжении нескольких лет, раздражение кожных покров может иметь постоянный характер.
Покраснение кожи у женщин может сигнализировать о волнении или страхе. Такое явление характерно для эмоциональных личностей. Если женщине от 45 до 55 лет, то покраснение кожных покровов – один из первых симптомов климакса. Его вызывает гормональная перестройка организма. Краснеет лицо, шея, грудь, женщину беспокоит усиленное потоотделение, тахикардия и чувство жара. Длительность этого состояния от 2 до 5 лет.
Высыпания на теле – симптом, встречающийся как у взрослых, так и у детей. Он может возникать при различных заболеваниях, нередко сопровождается зудом и другими неприятными симптомами. Многие пациенты без выяснения причины появления сыпи на теле начинают лечить ее народными средствами, только ухудшает ситуацию. Важно своевременно обратиться к врачу и начать грамотное лечение, чтобы избежать серьезных последствий.

Причины сыпи на теле
Кожная сыпь может возникать вследствие таких причин:
- расстройства органов пищеварения — анемия, заболевания печени и почек, глютеновая болезнь провоцируют накопление веществ в организме, вызывающих реакцию иммунной системы;
- аллергия на некоторые препараты — противогрибковые лекарства, антибиотики, медикаменты с болеутоляющим действием и химиотерапевтические средства могут вызывать высыпания на коже;
- лимфома и лейкемия — часто провоцируют появление небольших красных пятен на кожном покрове;
- нарушение работы щитовидной железы — при выработке чрезмерного количества гормонов у человека могут появиться бугорчатые высыпания по всему телу;
- витилиго — кожное заболевание, характеризующееся образованием симметричных светлых пятен с шелушением;
- использование косметические средств — мыло, шампуни, порошки и парфюмерия могут вызывать аллергическую реакцию;
- растения и укусы насекомых — некоторые люди страдают от аллергии на пыльцу растений, также красная сыпь на теле может появиться после укуса комара и прочих насекомых;
- псориаз — не инфекционная хроническая болезнь кожи, сопровождающаяся белыми и красными пятнами с шелушением;
- экзема –патология, для которой характерны красные пятна и трещины на коже, жжение и зуд, появление отеков, гнойников и угрей;
- краснуха — болезнь вирусной природы, возникающее при попадании в организм вирусов из группы тогавирусов;
- лишай — инфекционное поражение кожи, вызывающее воспаление кожи, папулы, зуд и шелушение;
- дерматит — кожное заболевание, характеризующееся поражениями кожи разной степени, покраснением, зудом и жжением;
- сифилис — венерическая болезнь с поражением кожных покровов, слизистых, костей и внутренних органов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Методы диагностики
При подозрении на витилиго врач проводит полный осмотр и назначает комплексное обследование. Оно включает анализ крови на реакцию Вассермана исследование на грибок и мазки с пятен. Если возникают трудности в определении диагноза, могут потребоваться консультации эндокринолога и невропатолога для проверки состояния эндокринной и нервной систем.
Выявить краснуху поможет общий анализ крови. Также врачи применяют иммуноферментный анализ, который показывает антитела к краснухе.
Для выявления дерматита выполняются иммунограмма, общий анализ крови, бактериологическое и гистологическое исследование соскоба с кожи, аллергические пробы.
Для диагностики высыпаний на теле в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили высыпания на теле, запишитесь на приём к дерматологу, а если сыпь локализуется на гениталиях — к венерологу. Врач подберет эффективное лечение и при необходимости привлечёт к терапии аллерголога, эндокринолога, гастроэнтеролога.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение сыпи на теле
Если у пациента диагностирован лишай, то ему назначают антигистаминные препараты и иммуностимуляторы. Также ему необходимо ограничить потребление орехов, красных фруктов, маринадов и копченостей. При опоясывающем лишае применяют противовирусные средства, при отрубевидном – противогрибковые средства и системные препараты.
При дерматитах кожу следует обрабатывать антисептиком, использовать антибактериальные и противовоспалительные лекарства.
Курс лечения при витилиго включает фототерапию, при которой врач воздействует на пораженные участки кожи ультрафиолетом. Параллельно могут быть назначены гормональные препараты, фотосенсибилизаторы и иммунодепрессанты.
Экзему следует лечить антигистаминными и седативными препаратами. Положительно воздействует на организм пациента плазмафарез, местная и внутренняя витаминотерапия. При обострении заболевания показано внутреннее введение глюкокортикостероидов. Местно разрешается использовать ретиноловые мази, делать аппликации с пастами и мазями, оказывающие противозудное и антисептическое действие. Во время лечения следует оберегать пораженные участки от воздействия солнечных лучей, ветра и мороза. Также полезными при экземе считаются физиотерапевтические процедуры – лазерное лечение, магнитотерапия и озонотерапия. Когда острая фаза болезни купирована, показаны лечебные грязи и ванны, водорослевое обертывание и иглоукалывание.
Если у ребенка краснуха, то врач-инфекционист назначает антигистаминные препараты для устранения сыпи и кожного зуда. Для лечения сухого кашля, насморка и увеличенных лимфоузлов потребуется прием противовоспалительных средств.
Жжение на лице возникает из-за применения раздражающих или неподходящих косметических средств, дерматологических заболеваний, аллергических реакций. Может быть признаком гельминтоза, купероза, розацеа, краснухи, контактного дерматита и многих других болезней. Для лечения жжения на лице обратитесь к дерматологу.

Причины жжения на лице
Все причины симптома можно разделить на естественные и патологические. К естественным относятся:
- использование неподходящих агрессивных косметических средств;
- долгое пребывание на открытом воздухе зимой;
- долгое пребывание под открытыми лучами солнца;
- укусы мелких насекомых.
К патологическим причинам относятся:
- аллергические реакции, особенно при непосредственном контакте с раздражителем;
- нервно-психические расстройства;
- гельминтоз;
- купероз;
- розацеа;
- краснуха;
- контактный дерматит;
- склеродермия;
- экзема;
- подагра;
- сахарный диабет;
- болезни печени;
- снижение активности щитовидной железы;
- многие другие заболевания, чаще всего — болезни кожи.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Методы диагностики
Чтобы установить точную причину жжения кожи лица, врач опрашивает пациента. Если обнаружена естественная причина, дальнейшее обследование не нужно. Если причина в заболевании, врач направляет пациента на дополнительные методы исследования. Например, на соскоб при подозрении на клещ демодекс, анализ крови на гормоны и другие. В сети клиник ЦМРТ используют эффективные методы диагностики:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Запишитесь на приём к дерматологу. Он поставит точный диагноз, назначит лечение. Если причина жжения не в кожных заболеваниях, отправит на консультацию к соответствующему доктору: например, порекомендует обратиться к эндокринологу при подозрении на сахарный диабет.
Жар во всем теле без температуры возникает после приема острой пищи и алкоголя, при сильных стрессах и волнении, у женщин в период ПМС и менопаузы. К патологическим причинам симптома относят ВСД и гипертоническую болезнь, поражение щитовидной железы, заболевания ЦНС. Обследование включает стандартный осмотр невропатолога, инструментальные методы (ЭКГ, ЭхоКГ, ЭЭГ, КТ головного мозга), лабораторные исследования. Лечение состоит в нормализации образа жизни и питания, использовании психотерапевтических и физиотерапевтических методик. Медикаменты назначают после выявления причины расстройства. При опухолевых процессах проводят оперативные вмешательства.
Причины жара во всем теле без температуры
Прием пищи
Употребление острых и горячих блюд — самая распространенная причина жара. Симптом возникает во время еды или сразу по окончании приема пищи. Сначала появляется ощущение тепла в области туловища, затем жар разливается во всем теле. У человека краснеют щеки, кожа становится горячей на ощупь. Иногда при приеме слишком острых продуктов отмечается общая потливость, выступают капельки пота над верхней губой.
Ощущение, что во всем теле есть сильный жар, бывает после приема крепкого алкоголя. При употреблении спиртного чувствуется тепло, распространяющееся от грудной клетки и живота к конечностям. Заметны краснота лица, блеск глаз. Иногда употребление алкоголя провоцирует покраснение не только лица, но и шеи, туловища. Согревающий эффект длится недолго: если человек выходит на холод, быстро развивается озноб без температуры.
Эмоциональные факторы
Жар при нормальной температуре зачастую обусловлен сильным волнением, страхом. Человеку кажется, что все тело горит, при этом лицо краснеет, кожа становится очень теплой или горячей. Иногда при стрессе появляется тремор пальцев рук, перебои в работе сердца. Неприятное чувство жара во всем теле сохраняется до тех пор, пока человек не успокоится. Такие признаки более характерны для эмоционально лабильных молодых женщин, но могут встречаться в любом возрасте.
Гормональные изменения у женщин
Описано много случаев жара во всем теле как компонента ПМС. Симптом связан как с нарушениями регуляции сосудистого тонуса, вызванными изменением уровня гормонов, так и повышенной эмоциональностью женщин в этом периоде. Жар без температуры наблюдается за 1-2 дня до начала менструального кровотечения. Он может появляться приступообразно на 5-10 минут либо длиться несколько часов.
Приливы жара во всем теле иногда возникают при климаксе, но при таком состоянии чаще ощущается тепло в области головы и верхней части туловища. Менопаузальные приливы особенно выражены ночью. Женщины просыпаются из-за неприятного чувства жара, повышенной потливости и ощущения нехватки воздуха. Симптомам сопутствуют головная боль, потемнение в глазах. Приступы повторяются несколько раз за ночь, провоцируя бессонницу.

Вегетососудистая дистония
При нарушении нейрорегуляции тонуса сосудов приступы жара во всем теле без температуры вызываются действием любого предрасполагающего фактора: стресса и переутомления, физической нагрузки, циклических гормональных изменений в женском организме. Иногда приливы развиваются без видимой причины. Человек ощущает, что тепло как будто распространяется из глубины тела, кожа приобретает розовый оттенок и становится горячей.
При вегетососудистых пароксизмах жар сочетается с полиморфной симптоматикой: головокружением, чувством замирания сердца, тремором рук. Как правило, появляется немотивированная тревожность. По завершении приступа ощущение тепла сменяется ознобом, иногда бывает холодный пот. У больного возникает позыв к мочеиспусканию, во время которого выделяется большой объем светлой мочи.
Аллергические реакции
Ощущение жара во всем теле более характерно для псевдоаллергии. Признак обусловлен резким высвобождением гистамина из клеток при употреблении определенных продуктов (клубника, шоколад), лекарственных средств. Помимо жара без температуры отмечаются покраснение всей поверхности кожи, сильный зуд. Клиническая картина дополняется затруднениями дыхания, приступообразными головными болями. Подобные проявления бывают и при истинной аллергии.
Артериальная гипертензия
Чувство жара без повышенной температуры встречается при перепадах артериального давления. Возрастание показателей АД сопровождается ощущением тепла во всем теле, покраснением кожи. Больной испытывает затруднения дыхания, ему начинает казаться, что в помещении стало «меньше воздуха». Самочувствие улучшается после принятия таблеток, нормализующих АД.
Заболевания щитовидной железы
Симптом наблюдается при повышенной гормональной активности органа. Тиреоидные гормоны Т3 и Т4 стимулируют основной обмен и повышают выработку энергии, поэтому чувство дара сопровождает человека постоянно. Проявления не зависят от температуры внутри помещения и эмоциональных факторов. Пациенты жалуются, что им постоянно жарко, носят более легкую одежду не по сезону, не могут находиться в душных помещениях.
Кроме жара во всем теле, часто краснеет кожа, однако повышенная потливость отсутствует. Угнетение деятельности потовых желез патогномонично для гиперфункции щитовидной железы. Симптомы сочетаются с экзофтальмом, учащенным сердцебиением, раздражительностью. Появление жара без температуры — типичный признак тиреотоксического зоба, опухолей щитовидной железы, начальной стадии тиреоидита.
Болезни ЦНС
Центр терморегуляции находится в гипоталамусе, соответственно, при поражении головного мозга возможно приступообразное или постоянное ощущение жара. Патологический признак не связан с внешними факторами, не зависит от температуры окружающей среды. Обычно при повреждении гипоталамуса жар сопровождается общей гипертермией. Подобное состояние типично для ЧМТ, опухолей гипофизарно-гипоталамической системы.
Диагностика
При появлении жара во всем теле без температуры пациент обращается к терапевту, который устанавливает предполагаемую причину симптома, а затем выписывает направление к узкопрофильному специалисту. Врача интересует, как давно начались симптомы, с чем, по мнению больного, они связаны, применялось ли какое-то лечение в домашних условиях. Диагностика причин недомогания включает следующие методы:
- Инструментальные исследования. Чтобы оценить работу сердца, проводится ЭКГ и эхокардиография. Чтобы выявить патологические изменения функций головного мозга, назначается неинвазивный метод ЭЭГ. Рентгенологические методы (КТ, сцинтиграфия) показаны при подозрении на опухолевый процесс.
- Лабораторные методы. Стандартная диагностика включает общий и биохимический анализы крови для исключения скрытых воспалительных или обменных нарушений, протекающих без температуры. Обязательно определяют уровень тиреоидных гормонов, гормонов коры надпочечников, АКТГ и ТТГ. У женщин исследуют показатели эстрогенов, прогестерона, ФСГ и ЛГ.
- Неврологический осмотр. Врач определяет активность и симметричность рефлексов, проверяет исходный тонус вегетативной нервной системы. Для изучения особенностей нервной регуляции используются функциональные тесты (ортостатические, фармакологические). При необходимости осмотр дополняют психиатрическим освидетельствованием.

Лечение
Помощь до постановки диагноза
Большинство приступов жара в теле без температуры не связаны с патологическими факторами. Чтобы их прекратить, достаточно немедикаментозных методов. Больным необходимо исключить из рациона слишком острые и пряные блюда, вызывающие приливы тепла. Пища должна быть теплой, но не горячей. Это же касается чая, кофе и других напитков. Нужно максимально ограничить потребления алкоголя, особенно крепкого — с содержанием этанола более 20%.
Чтобы не провоцировать пароксизмы жара во всем теле, следует регулярно проветривать помещение, избегать душных комнат и скоплений большого числа людей. Важно по максимуму исключить стрессовые ситуации дома и на работе. Врачи рекомендуют уменьшить время интернет-серфинга и просмотра телепередач. Часто повторяющиеся приступы жара без повышения температуры — повод обратиться к врачу, поскольку они могут быть признаком серьезных заболеваний.
Консервативная терапия
Подбор медикаментов при жаре во всем теле без температуры осуществляется после установления причины недомогания. Если приливы возникают на фоне климактерического синдрома, гинекологи прописывают заместительную гормональную терапию. Лечение помогает нормализовать самочувствие, уменьшает частоту пароксизмов жара, устраняет другие симптомы менопаузы. При гипертонии назначается рациональная гипотензивная терапия с учетом возраста пациента и степени тяжести болезни.
Для уменьшения активности вегетативных реакций рекомендованы седативные препараты. Лечение начинают с растительных средств (зверобой, пустырник, валериана), а при их неэффективности добавляют легкие транквилизаторы. Для стабилизации психоэмоционального фона применяют антидепрессанты. Хороший эффект оказывают нейрометаболические стимуляторы, поливитаминные комплексы.
Симптом зачастую провоцируется эмоциональной лабильностью, поэтому важной составляющей лечения является психотерапия. Больным рекомендуют индивидуальную и семейную психологическую коррекцию. Для нормализации состояния нервной системы используются физиотерапевтические методики: нейроседативный массаж, рефлексотерапия, бальнеотерапия. Показано санаторно-курортное лечение.
Хирургическое лечение
При опухолях щитовидной железы назначают оперативное вмешательство: экономную резекцию при доброкачественных узлах, субтотальное или тотальное удаление органа при злокачественных новообразованиях. При новообразованиях головного мозга в области гипоталамуса требуется помощь нейрохирургов. Врачи производят иссечение патологического образования, дополняют лечение лучевой терапией.
1. Вегетососудистая дистония. Современный взгляд на лечение и профилактику/ Е.Б. Береславская. – 2019.
2. Патофизиология приливов жара. Фокус на нейрогуморальную регуляцию (обзор литературы)/ В.Н. Касян, Л.В. Адамян// Проблемы репродукции. – 2017.
3. Синдром вегетативной дистонии: современный взгляд на диагностику и терапию/ Г.М. Дюкова// Эффективная фармакотерапия. – 2017.
Читайте также:

