Почему не режется кожа
Обновлено: 28.04.2024
Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Полиодонтия — это аномалия развития зубочелюстной системы, характеризующаяся появлением множества молочных или постоянных зубов. Сверхкомплектные зубы чаще вырастают на верхней челюсти. Они могут иметь небольшой размер и конусообразную форму. Встречаются также дополнительные зубы каплевидной, долотообразной форм.
Даже один сверхкомплектный зуб может доставлять немало неудобств, и не только эстетических: его появление может привести к дефектам прикуса, существенно увеличивает вероятность развития множественного кариеса из-за скученности и проблем с гигиеной.
Присутствие нескольких лишних зубных единиц усугубляет проблему. Такое явление приводит к невозможности нормально пережевывать пищу. Неправильное распределение жевательной нагрузки, может выступать причиной недостаточно долгой службы нормальных, комплектных зубов. К тому же из-за большего числа зубов часто наблюдаются дефекты речи — произносить некоторые звуки становится просто невозможно. Поэтому с такой проблемой важно обратиться к стоматологу.
Причины гипердонтии
Исследователи не выяснили точные причины появления лишних зубов. Но существует несколько гипотез, объясняющих патологию. В норме молочный прикус включает 20 зубов, а постоянный — 28−32 зуба. Наличие одного дополнительного зуба может свидетельствовать о дефекте определенного гена, который еще не выявлен.
Антропологи утверждают, что у наших предков было больше резцов на верхней и нижней челюсти. Сверхкомплектные зубы сейчас могут выступать своеобразным атавизмом.
Влияние патогенных факторов при беременности также может служить причиной увеличения числа зубов в комплекте. Наследственная мутация состоит в том, что из зубной пластинки при эмбриональном развитии формируется больше зубов — она расщепляется на большее количество зубных зачатков.
Важно знать, что причин увеличения числа зубов бывает много. Такое явление наблюдается при некоторых врожденных синдромах:
- клейдокраниальная дисплазия;
- синдром Ротмунда – Томсона;
- аденоматозный полипоз толстого кишечника.
Поэтому иногда такой симптом является поводом для обращения не только к стоматологу, но и к специалистам другого профиля, например, генетику или гастроэнтерологу.
Симптомы гипердонтии
Полиодонтия обычно проявляет себя в один из следующих возрастных периодов:
- Новорожденность. Патология обнаруживается при первом же осмотре ребенка, неонатолог может обнаружить в полости рта прорезавшийся зуб или заподозрить аномалию развития челюсти.
- От 4−7 месяцев до трех лет, в период формирования молочного прикуса.
- От 5−7 до 18−25 лет во время формирования постоянного прикуса.
Лишний зуб обычно располагается по средней линии лица, между центральными зубами. Для него характерны небольшой размер, укороченная корневая система и коронка конической формы, сужающаяся ближе к режущему краю. Однако в некоторых случаях размеры и форма коронки являются абсолютно нормальными.
Второй по распространенности вариант — лишний четвертый моляр. Он может соответствовать нормальным размерам обычного жевательного зуба или быть меньше.
Дополнительная единица зубного ряда может прорезаться в любом месте или оставаться в толще костной ткани в виде зачатка. В области таких непрорезавшихся зубов нередко формируются кисты. Такой процесс не характеризуется выраженными симптомами, поэтому патологию обнаруживают случайно, в рамках диагностики, проводимой по другому поводу. Лучшим способом постановки диагноза в этом случае является рентгенография.
Снижение местных защитных сил может приводить к обострению периодонтита, отеку десны, покраснению мягких тканей, формированию свищевых ходов с выделяющимся содержимым кисты. Это одно из распространенных осложнений при непрорезавшихся сверхкомплектных зубах.
Существуют и другие возможные последствия аномалии:
- ретенции и дистопии — невозможность прорезывания нормального зуба, изменение его нормального положения (прорезывание под наклоном, поворот резца по оси и пр.);
- диастемы, тремы: щербинки между зубами, центральными резцами;
- аномалии положения зубов, в том числе их расположение в области неба, смещение в сторону щек;
- несоответствие размеров зубного ряда и челюсти, что приводит к скученности, дефектам прикуса.
К отдаленным последствиям такого явления относят разрушение зубов в связи с кариесом или избыточным давлением ввиду нехватки места в челюсти.
Разновидности полиодонтии
Выделяют несколько форм полиодонтии у человека:
- Атипичная. Лишние единицы вырастают не в альвеолярной лунке и даже не в пределах зубного ряда. Например, зачаток зуба может сформироваться в теле небной кости.
- Типичная. Сверхкомплектный зуб растет в пределах зубного ряда. Чаще это бывает при небольших размерах зубной единицы, когда ей хватает места в ряду.
- Ложная. Задержка темпов смены молочного прикуса. Зачатки постоянных зубов прорезываются тогда, когда молочные еще не выпали. Они могут прорезаться позади, впереди и даже вне зубного ряда.
- Истинная. Формирование зачатков сверхкомплекнтых зубов, при котором расположение зуба может не ограничиваться зубным рядом.
Отдельной категорией выступают генетические заболевания, при которых нередко формируются сверхкомплектные зубы. К ним относят клейдокраниальную дисплазию, когда наблюдаются дефекты развития костей черепа, полное или частичное отсутствие ключиц. Провоцирует зубные аномалии и аденоматозный полипоз толстой кишки — появление множественных полипов в толстом кишечнике. Синдром Ротмунда – Томсона также характеризуется множественными патологиями, в том числе кожи, ногтей и зубов.
Возможные осложнения при полиодонтии
Самым частым последствием полиодонтии является неэстетичность улыбки, диспропорции лица, а также нарушения дикции, обычно шепелявость. В особо тяжелых случаях лишние зубы заметны даже в покое, когда рот закрыт. Могут неестественно оттопыриваться губы или неправильно смыкаться челюсти.
Дополнительные зубы давят на комплектные, занимают место в зубном ряду. Зубы могут смещаться, поворачиваться по оси, располагаться вне ряда — на нёбе, под языком и пр. Сверхкомплектные единицы ряда вызывают скученность зубов. Это затрудняет гигиену, провоцирует скопление налета, формирование зубного камня, множественный кариес и осложнения в виде пульпита и периодонтита.
При скученности ткани вокруг зубов формируются неправильно. К тому же неверно распределяется и жевательная нагрузка. Это может стать причиной болезней тканей пародонта — гингивита, пародонтита, пародонтоза, при котором формируются глубокие зубодесневые карманы, наблюдается подвижность зубов и дальнейшая их потеря. При скученности практически невозможно нормальное протезирование без предварительного ортодонтического лечения.
Такое заболевание приводит к функциональным нарушениям, косметическому дефекту, а значит, является одной из причин неуверенности в себе и мешает нормальной коммуникации и адаптации в социуме.
Диагностика и лечение
Качественная и своевременная диагностика позволяет предупредить возможные осложнения и вовремя принять меры по устранению проблемы. Чаще всего лишние зубы располагаются в переднем отделе верхней челюсти. Чем точнее будет определено положение единиц, тем более качественным будет хирургическое лечение.
У детей удаление сверхкомплектных зубов осуществляется максимально осторожно во избежание повреждения зон роста комплектных зубов и образования дефектов кости альвеолярного отростка. Поэтому проводится рентгенография — она позволяет определить положение зубов, особенности корневой системы, оценить взаиморасположение единиц в толще кости челюсти.
Используют следующие методы диагностики:
- КТ;
- Ортопантомография (ОПГ);
- прицельный снимок — внутриротовая рентгенография (при оценке состояния одного-двух зубов);
- МРТ.
КТ позволяет получить послойное изображение костных структур за считаные минуты. Метод актуален тогда, когда требуется получить изображение зуба в разных плоскостях. Доза облучения в этом случае будет безопасной, а процедура легко переносится большинством пациентов и не требует никакой подготовки.
Ортопантомография (ОПГ) — метод, который предусматривает выполнение панорамного снимка всей челюсти, а также прилегающих тканей и структур лицевого скелета. Может проводиться у пациентов с трех лет. Это быстрый, простой и очень информативный способ, который помогает получить общее представление о состоянии зубочелюстной системы. При подозрении на множественные сверхкомплектные зубы, а также при планировании ортодонтического лечения он особенно актуален.
Внутриротовая рентгенография представляет собой самый простой и популярный инструмент диагностики. На снимке можно получить изображение 1−4 зубов в зависимости от их размеров, а также прилегающих к ним структур. При выявлении множества лишних зубов такой метод будет менее эффективным, но может использоваться при невозможности использовать другие.
Также его применяют в рамках планирования хирургического лечения, если сверхкомплектные зубы удаляют по одному. Точное определение взаимоотношения дополнительной единицы с корневыми системами и зачатками нормальных зубов осуществляется с помощью внутриротовой рентгенограммы перед операцией и через некоторое время после нее. С помощью такого метода удается определить степень изменений положения ретинированного зуба, состояние корней комплектных зубов, структуру и состояние кости в исследуемой области.
Также его применяют в рамках планирования хирургического лечения, если сверхкомплектные зубы удаляют по одному. Точное определение взаимоотношения дополнительной единицы с корневыми системами и зачатками нормальных зубов осуществляется с помощью внутриротовой рентгенограммы перед операцией и через некоторое время после нее. С помощью такого метода удается определить степень изменений положения ретинированного зуба, состояние корней комплектных зубов, структуру и состояние кости в исследуемой области.
Лечение полиодонтии
Если гиподонтия — меньшее количество зубов, чем в норме — требует восстановления отсутствующих единиц, то при сверхкомплектных зубах подход может быть обратным. Существуют стандартные протоколы оказания помощи в каждом случае. Единственно верным подходом является комплексное лечение, а тактику хирургического, ортопедического, ортодонтического лечения определяют индивидуально. Учитываются не только количество и взаиморасположение лишних зубов, но и темпы роста челюсти, развития зубочелюстной системы.
Лечение возможно только при коллегиальном подходе, им занимается целая команда: стоматолог-хирург, ортодонт, стоматолог-ортопед. У детей к разработке программы лечения подключаются педиатр или неонатолог. Иногда требуется помощь челюстно-лицевого хирурга.
Выделяют два основополагающих направления лечения: хирургическое и ортодонтическое. Оперативное вмешательство показано во всех случаях, когда лишний зуб влияет на формирование прикуса. Удаление может осложняться тем, что он не прорезывается полностью, располагается близко к корневым системам комплектных зубов или к зачаткам, гайморовой пазухе верхней челюсти или нижнечелюстному нерву нижней. Поэтому после удаления у детей важно наблюдать за состоянием маленького пациента еще в течение года.
Удалять дополнительные зубы рекомендовано с 8 лет, в период смены фронтальной группы зубов. Это позволит предупредить деформации зубного ряда, нарушения прикуса. Только при высоких рисках повреждения зачатка нормального зуба при близком расположении операцию врач порекомендует отложить.
При ложной полиодонтии удаление молочных зубов обычно не доставляет проблем. Корневые системы таких зубов уже рассасываются в большинстве случаев, а риск осложнений крайне мал.
Вид операции определяется расположением зуба, степенью его прилегания к комплектным зубам, глубиной залегания в костной ткани, возрастными особенностями и другими факторами.
Ортодонтическое лечение также определяется конкретной ситуацией. Обычно оно применяется после хирургического этапа, если дополнительный зуб уже оказал определенное влияние на прикус. В качестве метода коррекции могут быть выбраны функциональные аппараты: пластины, каппы, а также брекеты.
Прогноз и профилактика
Специфической профилактики гипердонтии не существует, поскольку неизвестны точные причины появления дополнительных единиц зубного ряда. Предупредить можно только последствия ложной гипердонтии — важно следить за темпами смены молочного прикуса и принимать меры в том случае, если молочный зуб не выпадает в положенные сроки.
Чаще всего прогноз лечения благоприятный. Современные возможности позволят восстановить эстетику улыбки и функцию зубов. Основной тактикой лечения является удаление лишних единиц ряда и последующая коррекция положения остальных зубов. В детском возрасте обычно удается обойтись съемными ортодонтическими аппаратами. Взрослым чаще всего показано ношение брекет-систем и следующий за этим ретенционный период (ношение ретейнеров).
Сохранять сверхкомплектные зубы целесообразно только в случае, если они способны нести нагрузку при планируемом ортопедическом и ортодонтическом лечении, могут быть полноценной единицей зубного ряда, замещать комплектные зубы, которые невозможно восстановить ввиду их сильного разрушения травмой или кариесом. Решение о методе лечения принимает команда стоматологов разных направлений.
Получить квалифицированную помощь стоматологов-хирургов, ортодонтов и ортопедов при гипердонтии вы можете в клинике «СТОМА». Чтобы записаться на консультацию, позвоните по указанному номеру или заполните специальную форму на сайте.
МКБ-10

Общие сведения
Самоповреждающее поведение встречается как в рамках клинических патологий, так и при психическом дистрессе у здоровых людей. Согласно исследованиям ВОЗ, самоповреждения среди лиц старше 15 лет выявляются у 0,19% женщин и 0,14% мужчин. Отечественные клиницисты отмечают, что самый высокий уровень самоповреждающего поведения наблюдается в подростково-юношеский период – в возрасте от 10 до 24 лет. У девушек пик приходится на 13-16 лет, у юношей – на 12-18 лет. Случаи самоповреждения диагностируются у представителей различных наций, социальных слоев, религиозных сообществ.

Причины
Аутоагрессивные действия совершаются как здоровыми людьми, так и пациентами психиатрического профиля. Базовой причиной являются интенсивные негативные эмоции, которые не переживаются в открытой форме. Существует ряд факторов, увеличивающих риск самоповреждающего поведения:
- Деструктивные семейные отношения. Провоцирующими стимулами являются физическое и сексуальное насилие, враждебность и постоянная критика родителей. В молодом возрасте негативно сказывается развод с супругом, смерть члена семьи, конфликты.
- Провоцирующее поведение сверстников. Распространенная причина самоповреждений у подростков – моббинг и буллинг, ссоры со сверстниками, положение «изгоя». Иногда аутодеструктивные формы поведения практикуются в референтной группе, и ребенок перенимает их.
- Дезадаптивные личностные черты. Предрасполагающие психологические факторы – недостаточное понимание своих эмоций, неумение их выражать, склонность подавлять негативные мысли, чувства. Сопутствующими характеристиками оказываются низкая стрессоустойчивость, импульсивность, сниженный самоконтроль.
- Психические расстройства.Депрессии, аутизм, последствия злоупотребления алкоголем и психоактивными веществами увеличивают вероятность самоповреждающего поведения. У таких людей повышена эмоциональная неустойчивость, снижена способность критически оценивать ситуацию и собственные действия.
- Макросоциальные проблемы. Редко стремление к самоповреждению провоцируется масштабными социальными событиями: экономическими кризисами, войнами, террористическими актами. Резкое ухудшение условий жизни оказывается источником тяжелого эмоционального стресса.
Патогенез
Самоповреждающее поведение имеет две цели: уменьшение негативных эмоций, вызывающих напряжение, и возобновление возможности чувствовать, действовать. В обоих случаях человек стремится восстановить контроль над своими переживаниями и действиями. Распространенный патогенетический механизм – самоповреждение как способ переключения внимания с тревоги, подавленности, чувства вины на физическую боль.
Самоповреждающее поведение может быть проявлением стремления избавиться от ощущения внутренней пустоты, утраты эмоций и чувств. Симптомы характерны для депрессивных расстройств, выраженной астении, например, после тяжелого заболевания. Повреждения тела вызывают боль, страх, становятся способом проявления решительности. Редко самоповреждение является способом выразить себя, получить новый опыт.
Классификация
Подробная классификация самоповреждений предложена исследователем из США М. Стронг. Она выделяет две группы самоповреждающих действий. Первые обусловлены определенным культурным укладом (выполнение ритуалов, обычаев). Вторые – собственно девиантно-патологическое аутодеструктивное поведение. Оно включает в себя 3 вида самоповреждений:
- Значительные. Наблюдаются при острых психотических эпизодах, маниакальном синдроме, тяжелой депрессии. Больные ампутируют себе конечности, гениталии, удаляют глаза. Свои действия объясняют религиозными, сексуальными, моральными мотивами.
- Стереотипные. Характеризуются монотонно повторяющимися, иногда ритмичными действиями. Пациенты бьются головой о стену, кусают пальцы. Определить символический смысл поведения невозможно. Наблюдается у больных аутизмом, синдромом Туретта, умственной отсталостью.
- Поверхностные. Являются симптомами психических расстройств или признаками пограничных состояний – депрессивных и тревожных реакций. Составляют основную массу случаев самоповреждающего поведения. Примеры: порезы, вырывание волос, голодание.
Симптомы самоповреждающего поведения
Самые распространенные варианты нанесения вреда себе – порезы. Около 60% больных используют именно этот способ. Поврежденными становятся предплечья, бедра, ладони, плечи. В отличие от суицидальных попыток с вскрытием вен, самоповреждающие порезы неглубокие, проходят поперек крупных сосудов.
До 50% больных практикуют расцарапывание кожи до крови ногтями или острыми предметами. Иногда подобного эффекта добиваются сильным сжиманием кулаков до тех пор, пока на ладонях не появятся кровоточащие раны. Около трети пациентов в целях повреждения частей тела ударяют ими о твердые поверхности: бьются о стены кулаками, головой, ногами. В 30% случаев практикуется расчесывание кожи, слизистых оболочек до выделения капель крови.
К редким симптомам относятся отрывание корост от заживающих ран, отравления, прижигания кожи. Иногда самоповреждающее поведение не очевидно, проявляется в форме расстройств пищевого поведения (отказ от еды или обжорство), навязчивых действий – обкусывание ногтей, выдергивание и поедание волос, выдавливание прыщей.
Все больные до выполнения повреждающего действия чувствуют эмоциональный дискомфорт: тревогу, напряжение, подавленность. Многие отмечают внутреннее желание почувствовать боль и увидеть кровь, но при этом понимают, что самоповреждения причиняют вред здоровью, осуждаются обществом. После совершения повреждающих действий испытывают эмоциональное облегчение, сменяющееся чувством вины.
Осложнения
Самоповреждения, повторяющиеся вновь и вновь, закрепляются в виде поведенческой схемы. Ее основой является использование аутоагрессии вместо поиска конструктивных решений сложных жизненных ситуаций и способов совладания с отрицательными эмоциями. Человек становится зависимым от самоповреждений, вынужден отказываться от близких отношений, стремится уединиться.
На физическом уровне осложнением являются увечья различной степени тяжести. Часто на коже остаются шрамы и другие следы, не позволяющие носить открытую одежду. Раны инфицируются, развивается воспаление, нагноение. Иногда самоповреждения приводят к непреднамеренной смерти (гибель происходит в результате травм, тяжесть которых была неверно оценена больным).
Диагностика
Внешний осмотр пациента позволяет обнаружить признаки аутоагрессии. Самоповреждающее поведение диагностируется по следам порезов в области предплечий и бедер, ушибам кистей, головы. Дальнейшее обследование проводится следующими методами:
- Клиническая беседа. Пациенты не всегда готовы сообщать о склонности к нанесению повреждений самому себе. Иногда необходимую первичную информацию врач-психиатр получает от родителей и других членов семьи. Он определяет наличие/отсутствие психического расстройства, причины самоповреждений.
- Психодиагностические опросники.Специальные тесты выявляют выраженность черт личности, способствующих формированию и проявлению аутоагрессии. В диагностике может использоваться Шкала причин самоповреждающего поведения Н. А. Польской, Опросник копинг-стратегии Ч. Кавера. В результатах отмечается повышение по шкалам социальной изоляции, импульсивности, депрессии.
Дифференциальная диагностика
Самоповреждающее поведение следует дифференцировать с попытками суицида, аутоагрессией на фоне императивных галлюцинаций или сексуальных девиаций. Отличительные характеристики самоповреждений при организации истинных самоубийств – направленность на летальный исход, наличие увечий, которые с большой вероятностью ведут к смерти. При демонстративных попытках суицида больной не скрывает процесс нанесения вреда, стремится привлечь внимание окружающих.
Когда самоповреждения совершаются под воздействием императивного бреда и галлюцинаций, пациент не умалчивает об их происхождении. Имеются и другие признаки, указывающие на психотическое расстройство. Если увечья были нанесены для достижения сексуального удовлетворения, они не могут быть отнесены к самоповреждающему поведению, потому что имеют другую причину и цель.
Коррекция самоповреждающего поведения
Помощь пациентам основана на психотерапии. Различные ее направления позволяют определить причину расстройства, изменить представления пациента о себе и окружающем мире, выработать эффективные навыки борьбы со стрессом. Медикаментозное лечение является дополнительным, показано при сопутствующих невротических и личностных расстройствах. Распространенные направления психотерапии:
- Когнитивно-бихевиоральная. Выполняется анализ целей, мотивов поведения, наличие подкрепляющих стимулов. Психотерапевт помогает пациенту осознать механизмы саморазрушительных действий, заменить их на продуктивные способы разрешения проблем. Поведенческие техники нацелены на практическое освоение навыков, препятствующих аутоагрессии (релаксация, аутотренинг).
- Диалектическая. Пациент начинает осознавать существование различных точек зрения на ситуацию, отказывается от оценки своих переживаний как непереносимых. Проводится сопоставление различных взглядов и мнений, обсуждается эффективная линия поведения, личностные ресурсы, позволяющие делать выбор и действовать на основе него.
- Семейная. Психотерапия с членами семьи и пациентом ориентирована на изменение неадаптивных копинг-стратегий, которые были сформированы под влиянием семейных конфликтов, из-за отсутствия эмоциональной близости между детьми и родителями, вследствие психологического и физического насилия. Цель работы – выстроить доверительные отношения, исключить ситуации, провоцирующие аутоагрессию.
Прогноз и профилактика
Эффективность лечения зависит от продолжительности расстройства, частоты приступов аутоагрессии. Прогноз благоприятен, если обращение к психотерапевту произошло в течение полугода с момента дебюта поведенческих симптомов. У пациентов с длительным стажем самоповреждений сохраняется высокий риск рецидивов даже при хорошем эффекте терапии.
Профилактика должна проводится на трех уровнях. Первый – устранение факторов, провоцирующих отклоняющееся поведение (работа психолога с семьей, классом). Вторичная профилактика направлена на выявление лиц группы риска, оказание им медикаментозной и психотерапевтической помощи. Третий уровень включает мероприятия по предупреждению рецидивов у людей с отклонениями поведения.
1. Самоповреждающее поведение/ Зайченко А.А.// Психология телесности: теоретические и практические исследования: сборник статей II международной научно-практической конференции. Пенза: ПГПУ им. В. Г. Белинского. - 2009.
3. Самоповреждающее поведение в контексте склонности к расстройствам личности/ Дерябина В. Е. - 2017.

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
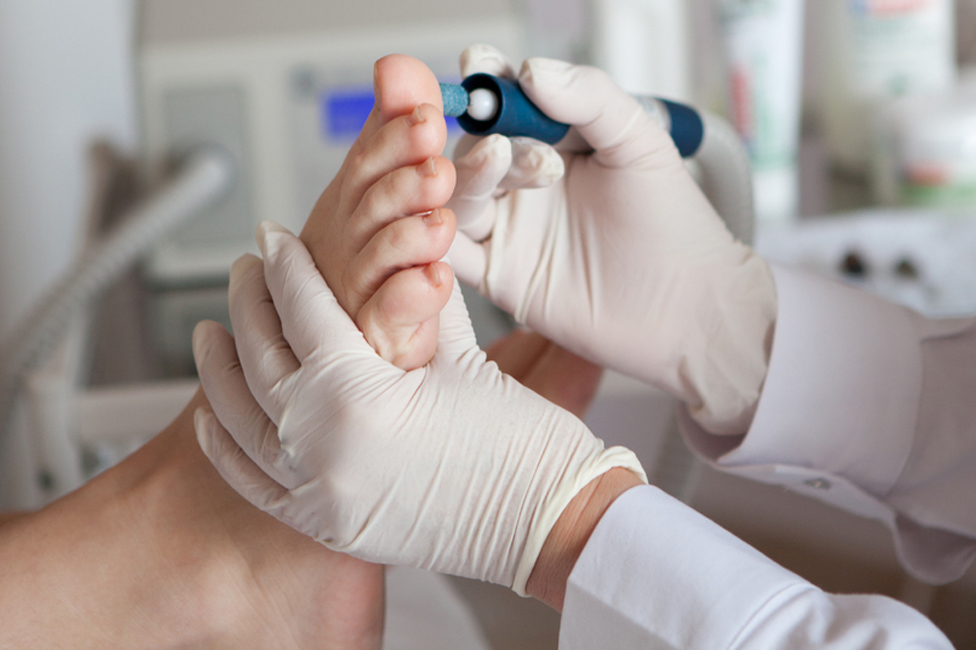
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Зубы мудрости являются рудиментами, утратившими значение органами. Режутся они последними, расталкивая на своем пути соседние. Часто сопровождается болью, поэтому приходится обращаться к врачу.
Как прорезается зуб мудрости
Процесс этот происходит, начиная с 16 лет или в более позднем возрасте. Стоматологи не считают отклонением прорезывание этих зубов и после 40 лет.
С годами челюсти уменьшаются в размере, и для «восьмерок» не остается места. Если прорезывание запаздывает, следует сделать рентгеновский снимок, чтобы увидеть причину.
Путь этого зуба проходит через достаточно толстые мягкие ткани, поэтому проявляется следующие симптомы:
- Боль в проблемной области или же отдающая в челюсть;
- Покраснение;
- Отек;
- Затруднение при приеме пищи и открывании рта.
Возможны и другие проявления:
- Вторые моляры получают кариес корня или пришеечной области;
- Если отек обширный, может болеть горло и десна, провоцируя одонтогенную ангину.
Почему возникают трудности
Проблемы могут быть вызваны рядом причин, в том числе:
- Нарушения в формировании костной ткани;
- Общее нарушение обменных процессов;
- Гормональный дисбаланс;
- Патологические образования в проблемной области;
- Неправильное положение зуба;
- Отсутствие свободного места в челюсти;
- Инфекция в корневом канале;
- Кариозная полость;
- Полностью отвердевшая и сформированная костная ткань;
- Воспаление десны.
В чем опасность позднего прорезывания
Существует вероятность осложнений не только во рту, но и для всего организма:
- При длительном скоплении гноя, который не имеет выхода, происходит расплавление мягких тканей, провоцируя распространению инфекции и возникновению абсцессов;
- Может нарушиться прикус;
- Если зуб режется в сторону щеки, возникает хроническая травма;
- Зажатие слизистой оболочки зубами приводит к появлению длительно незаживающей раны и, как следствие, язвы;
- Повышается температура, появляется слабость;
- Гнойное воспаление со временем распространяется на надкостницу.
Процесс часто усугубляет неправильное расположение или ретинирование зуба:
- Развивается перикоронарит – десневый капюшон воспаляется, так как в нем скапливается пища и размножаются болезнетворные бактерии, при отсутствии своевременного лечения развивается остеомиелит и периостит;
- Полностью ретинированный зуб – причина невралгий, лицевых болей, возникновения кисты;
- При горизонтальном направлении роста "восьмерка" разрушает соседние зубы, вызывая поражение кариесом;
- Зуб мудрости может начать рост после установки протеза, доставляя человеку массу неудобств.
Чтобы исключить развитие осложнений, следует как можно быстрее посетить стоматолога – врач оценит ситуацию и решит, как следует поступить.
Как помочь зубу мудрости быстрее прорезаться?
Прорезывание "восьмерок", как правило, сопровождается болью.
Облегчить процесс может жевание твердой пищи, если это не вызывает болезненные ощущения.
Положительно влияет мягкий и осторожный пальцевой массаж.
Если болит десна и повысилась температура, необходимо обратиться к врачу, который:
- Установит причину боли;
- Вылечит травмированные ткани;
- Облегчит состояние пациента;
- Устранит неприятное явление.
Негативные последствия позднего прорезывания "восьмерок"
Неудобное для очищения расположение этих зубов приводит к скоплению бактерий и развитию кариеса, который переходит на соседние зубы.
Поздний рост способствует образованию опухолей и кист.
- Чрезмерное разрастание тканей, которые придется удалять хирургическим путем;
- Механическое смещение соседних зубов в процессе освобождения места;
- Нарушение расположения челюстей;
- Головные боли;
- Неравномерное распределение нагрузки при жевании;
- Образование травматических узлов и десневого капюшона;
- Нависание слизистой оболочки, под которой скапливаются бактерии.
Если своевременно не принять меры, патологический процесс будет распространяться, поражая соседние зубы, щеки, язык, жевательные мышцы, кость челюсти и пародонт.
Как избавиться от проблемы
При проявлениях прорезывания зуба мудрости многие пытаются решить проблему самостоятельно – при помощи лекарств или народными методами. Полоскания и обезболивание самостоятельно – допустимые меры, но только после посещения кабинета стоматолога и получения врачебных рекомендаций.
Можно использовать следующие варианты:
- лекарства для устранения боли и воспалительных процессов;
- хирургическое решение;
- использование народной медицины.
Часто наиболее эффективным оказывается использование всех вариантов.
Медикаменты
Использование анальгетиков устранит боль, но ее источник останется. Используют:
- Противовоспалительные средства для снижения температуры и снижения отечности (парацетамол, кеторолак, ибупрофен);
- Анальгин и анестетики для местного воздействия снижают чувствительность тканей;
- Антисептики (мирамистин, хлоргексидин) — воздействуют на болезнетворные микроорганизмы.

Домашние методы
- Прикладывание холода для уменьшения отечности и боли;
- Полоскание настоем шалфея и разведенной содой (чайная ложка на стакан воды);
- Ванночки с водой после варки измельченной репы;
- Отвар дубовой коры.
Хирургическое вмешательство
Что делать чтобы зуб мудрости быстрее прорезался? Используют следующие варианты:
- Рассечение слизистой и освобождение пути, если зуб расположен правильно;
- Иссечение нависшего кармана, чтобы устранить место скапливания остатков пищи;
- Удаление зубов мудрости, если налицо атипичное расположение зуба.
В любом случае при возникновении боли необходимо обратиться к стоматологу для устранения ее причины.
Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Перикоронарит, или перикоронит, — это воспалительное заболевание, которое распространяется на ткани вокруг прорезывающегося зуба. Механизм развития воспаления состоит в том, что зуб при прорезывании преодолевает массу препятствий: костную ткань, надкостницу, мягкие ткани. При трудном и длительном прорезывании над зубом формируется своеобразный капюшон, под который попадают болезнетворные бактерии и остатки пищи. В результате развивается воспалительный процесс.
Причины появления перикоронарита
По мере прорезывания зуб упирается в слизистую оболочку. Он не всегда сразу преодолевает этот барьер. Оставаться под десной зуб может от 4 недель до 6 месяцев и более, постепенно приподнимая и травмируя десну. Это приводит к тому, что десна перестает защищать ткани от попадания болезнетворных бактерий и мелких частиц пищи, они легко проникают под нее и провоцируют воспалительную реакцию.
Невозможность провести гигиену под капюшоном — основной механизм перикоронита. Но повысить риски воспаления или усугубить ситуацию могут и другие факторы:
- анатомические особенности строения костной ткани и десны — утолщенная надкостница или десна, нехватка места в челюсти;
- нарушения правил гигиены полости рта — бактериям в таком случае проще начать активно размножаться;
- травмирование — повреждение тканей пародонта твердыми частицами пищи, чрезмерно щеткой щетиной во время чистки;
- хронические заболевания полости рта — эрозии и язвы, стоматит, гингивит, кариес, пульпит, периодонтит, в том числе возле прорезывающегося зуба;
- дистопированный или ретинированный зуб, прорезывание под наклоном, невозможность полного прорезывания.
Чаще перикоронарит наблюдается в области прорезывающихся восьмерок или зубов мудрости. Это связано с тем, что они появляются уже во взрослом возрасте, тогда, когда зубной ряд сформирован, а челюсть перестала расти. В конце зубного ряда попросту не остается места для крупного зуба, в связи с чем восьмерка растет под наклоном или частично скрывается десной. Если зуб мудрости начинает прорезываться до 20 лет, обычно процесс протекает легко. В старшем возрасте процесс чаще осложняется перикоронаритом.
Симптомы перикоронарита
Перикоронарит зуба начинается с болезненности в области десны, усиливающейся при надавливании. Обычно заметить неприятные ощущения удается при жевании или чистке зубов. участок десны становится отечным и красным, впоследствии изо рта появляется неприятный запах.
При отсутствии своевременной врачебной помощи присоединяются и другие проявления:
- распространение болей, отдающих в ухо, висок;
- затруднения глотания, боли в горле;
- затруднения речи;
- ограничение открытия рта из-за отека окологлоточной области;
- увеличение лимфоузлов;
- субфебрильная температура;
- отечность щеки со стороны воспаления.
Человек испытывает трудности в пережевывании пищи, может страдать от общего ухудшения самочувствия, головной боли.
Симптомы могут стихнуть через некоторое время — это значит, что заболевание перешло в хроническую стадию. Могут возникнуть и гнойные осложнения, и в случае, если в десне открывается ход для выведения гнойного содержимого, то острая боль уходит. Однако воспалительный процесс при этом сохраняется.
Виды и формы заболевания
Выделяют острый и хронический перикоронарит. Острый, в свою очередь, классифицируется на следующие виды:
- Катаральный. Болезнь начинается с отека и красноты десны, болезненности, зуда. Это наиболее простая форма заболевания.
- Язвенный. Характеризуется образованием изъязвлений, покрытых белым налетом, на слизистой оболочке десны, некротизацией тканей по краям язвы.
- Гнойный. В области воспаления выделяется серозное, впоследствии гнойное содержимое. Характеризуется пульсирующей болью, общей интоксикацией организма, неприятным запахом изо рта.
Хронический перикоронарит — это следствие недолеченного острого периода. При нем симптомы становятся не столь выраженными, но продолжает образовываться серозное или гнойное содержимое. Может приводить к формированию патологического хода, через который содержимое выводится в полость рта. Хронический перикоронарит характеризуется периодическими обострениями, спровоцировать их может движение зуба и другие неблагоприятные факторы, общее снижение защитных сил организма.
При хронической форме нередко наблюдается лимфаденит. Слизистая оболочка даже при отсутствии неприятных симптомов отечна, имеет красноватый оттенок. Несмотря на отсутствие серьезных затруднений при речи, жевании, открывании рта важно получить помощь стоматолога, поскольку риск развития осложнений достаточно высок, а самостоятельно заболевание может не пройти.
Диагностика перикоронарита
Проявления острого перикоронита могут напоминать пульпит и периодонтит. Но отличить эти заболевания друг от друга под силу даже неподготовленному человеку. Так, при остром пульпите пульсирующая боль не мешает открытию рта, а десна часто остается спокойной, без отека и красноты.
При периодонтите отечность и краснота десны — частые симптомы. Но периодонтит развивается под полностью прорезавшимся зубом и чаще всего является следствием запущенного кариеса. При перикоронарите же зуб прорезался не полностью.
Поставить точный диагноз может врач-стоматолог. Обязательной является рентгенография — прицельный снимок поможет точно оценить состояние тканей, положение прорезывающегося зуба в челюсти, степень распространения воспалительного процесса, а также исключить заболевания с похожими симптомами.
Что будет, если не лечить перикоронарит
Важно понимать, что перикоронарит не пройдет самостоятельно. Даже в случае, если спустя 4−5 дней симптомы утихнут, это не значит, что воспалительный процесс закончился. Время от времени заболевание будет переходить в стадию обострения и доставлять немало неудобств. К тому же перикоронит может вызвать серьезные осложнения.
- Периостит, или флюс, а также остеомиелит. Распространение воспалительного процесса на надкостницу и костную ткань может объясняться снижением местных и общих защитных сил и другими факторами. Такие осложнения потребуют серьезного врачебного вмешательства.
- Подвижность соседних зубов.
- Флегмона, абсцесс, лимфаденит.
- Образование свищевого хода, кист. Появление язвенного стоматита.
- Поражение близлежащих тканей, отиты, фарингиты и другие воспалительные осложнения в области лор-органов.
- Сепсис.
Поэтому лечение перикоронарита является обязательным вне зависимости от того, в области какого зуба распространилось воспаление. Отсутствие своевременной врачебной помощи может привести к воспалительным последствиям и даже потере здоровых соседних зубов.
Хирургические методы лечения
Лечение перикоронарита практически всегда хирургическое. И если говорить о молярах и премолярах, стоматологи выбирают тактику иссечения десневого капюшона. А вот лечение в области восьмерок почти всегда выполняется путем удаления зубов мудрости, и дальше мы объясним почему.
Иссечение десневого капюшона открывает доступ растущему зубу, эта мера позволяет не только удалить лишние воспаленные ткани и тщательно промыть область, но и помочь зубу прорезаться окончательно и занять правильное место в зубном ряду. У этого метода существует несколько условий или показаний:
- целостность коронки и корневой системы прорезывающегося зуба;
- правильное расположение зуба в костной ткани челюсти;
- наличие достаточного места для полного прорезывания зуба в ряду.
То есть, такой подход используется во всех случаях, когда единственным препятствием к нормальному прорезыванию зуба выступает десна. Если же единица зубного ряда не слишком здорова, например, наблюдается кариес, нарушена целостность коронки или есть заболевания корневой системы, то решение принимается индивидуально. При целесообразности сохранения зуба врач также проведет вмешательство, а также примет меры по устранению патологии.
Ретинированные и дистопированные зубы, а также ситуации, при которых полное прорезывание зуба неизбежно повлечет за собой нарушения прикуса или смещение соседних зубов, — это показания к хирургическому лечению другого плана. Врач может предложить удаление зуба, а в случаях заболевания над «восьмеркой» это почти всегда единственный вариант решения проблемы.
Дело в том, что зубы мудрости не несут функциональной нагрузки, очень часто прорезываются под наклоном, мешают соседним зубам и повышают риск осложнений, в том числе дефектов прикуса. Поэтому целесообразным считается удаление «восьмерки» и дальнейшие мероприятия по устранению воспаления в мягких тканях.
Исключение составляют лишь случаи, когда «восьмерка» потенциально может быть использована в качестве опоры для протеза или иметь значение при планируемом ортодонтическом лечении.
В целом показаниями к удалению и капюшона, и зуба выступают следующие случаи и особенности:
- иссечение капюшона уже проведено ранее, но воспаление не прошло и/или усилилось, нет эффекта от проведенного лечения;
- зубу недостаточно места в зубном ряду;
- ретинированный, дистопированный зуб, сохранение которого ставит под угрозу здоровье соседних зубов и полости рта;
- десневой капюшон нарастает над прорезывающимся зубом повторно (это происходит редко);
- зуб поражен кариесом/разрушен, его лечение и сохранение нецелесообразны.
Поскольку требуется удаление еще не до конца прорезавшегося зуба, процедура считается сложным удалением. Чаще всего она требует предварительного рассечения десны и извлечения зуба из тканей, расположенных глубоко. Поэтому во многих случаях потребуется наложение швов на десну, что ускорит заживление тканей.
Хирургическое лечение перикоронарита проводится под местной анестезией, поэтому процедура не доставит неприятных ощущений. Обязательным этапом является промывание слизистой антисептическими растворами.
Удаление нависающих над зубом тканей может проводиться обычными инструментами или лазером.
Лазерное лечение
Иссечение капюшона с помощью лазера позволяет получить лучшие результаты. К основным преимуществам относят:
- меньший риск воспалительных осложнений, в том числе вторичного инфицирования раны;
- коагулирующее действие лазера — отсутствие вероятности кровотечения;
- короткий восстановительный период;
- уменьшение болевого синдрома после вмешательства;
- отсутствие необходимости дополнительно обрабатывать области вмешательства турундами и антисептиками.
Противопоказаний у лазерного вмешательства немного, одними из них являются онкологические заболевания.
Медикаментозное лечение
В подавляющем большинстве случаев медикаментозное лечение проводится лишь в качестве дополнения к основному — операции. Врач может назначить ряд средств для устранения неприятных симптомов, ускорения заживления, профилактики осложнений. С их помощью удается достичь выздоровления уже через 7–10 дней.
Одним из основных методов медикаментозного лечения является применение антисептических растворов. В тяжелых случаях потребуется применение антибактериальных препаратов внутрь, как правило, это необходимо при гнойных осложнениях, упорно протекающем лимфадените и др.
Среди местных средств особое значение имеют мази и гели, обладающие успокаивающим, противозудным, регенерирующим действием. Многокомпонентные средства позволяют одновременно уничтожить патогенную микрофлору и ускорить заживление, избавить от неприятных ощущений в восстановительном периоде.
Симптоматическим лечением выступают обезболивающие препараты, они также обладают жаропонижающим эффектом.
Важно понимать, что лечение перикоронарита только медикаментами, вероятнее всего, не приведет к нужному результату. Но при этом применение антисептиков и антибиотиков может замаскировать симптомы болезни, в то время как не устранена ее причина. Стертая картина заболевания может вызвать затруднения при диагностике, а отсутствие острых симптомов — стать поводом, чтобы не посещать стоматологию.
В результате вероятность развития осложнений хронического перикоронарита возрастает. Поэтому необходимо обратиться к специалисту при появлении первых же признаков и получить квалифицированную помощь.
Лечением перикоронарита занимаются стоматологи-хирурги клиник «СТОМА». Мы готовы оказать квалифицированную помощь в случаях любой сложности. Современное оснащение и профессионализм врачей — залог оказания качественных стоматологических услуг. Записаться на прием вы можете по указанному телефону или с помощью специальной формы на сайте.
Читайте также:

