Почему на мошонки много кожи
Обновлено: 28.04.2024
Яички – парные железы репродуктивной системы, которые обычно имеют одинаковые размеры. Длина семенников составляет 4-6 сантиметров, ширина – 2-3 см. Небольшая асимметрия не считается патологией, если является врожденной, не мешает мужчине жить половой жизнью и не влияет на его репродуктивные способности.
На патологии органов мошонки могут указывать изменение ее цвета, размера и формы, появление уплотнений под кожей в паховой области. К специалисту следует обратиться, если:
- одно яичко твердое, другое мягкое,
- начались боли в области мошонки.
Врач проведет обследование, которое позволит определить причину изменений и неприятных ощущений, по показаниям назначит лечение.
Почему одно яичко твердое, другое мягкое?
Если одно яичко стало твердым, а другое – мягким, следует срочно обратиться к врачу. Здоровые яички при прощупывании подвижны в мошонке, имеют одинаковую консистенцию. Изменения часто являются следствием травмы. Мужчина жалуется на боль при движении и попытке прикоснуться к мошонке. После травмы также могут наблюдаться:
- отечность, увеличение яичка,
- уплотнение тканей семенника.
Причинами асимметрии мошонки и появления твердого уплотнения в области одного яичка также могут быть:
- варикоцеле,
- гидроцеле,
- орхит,
- опухоль.
Покраснение кожи мошонки
Цвет кожи мужских гениталий в норме меняется при возбуждении. Появление пятен, сыпи указывает на развитие патологических процессов. Мошонка краснеет:
- при воспалительных заболеваниях яичек,
- аллергических реакциях кожи на косметику, лубриканты, белье.
Признаками патологических процессов также могут быть:
- боль во время половых актов,
- расстройства мочеиспускания,
- повышение температуры тела.
При травмах полового члена и яичек, появлении признаков воспалительного процесса не откладывайте визит к врачу. Приходите в нашу клинику. Специалисты ответят на все вопросы, проведут обследование, при необходимости назначат лечение. Запись – по телефону.
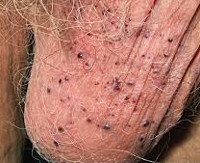
Ангиокератома Фордайса — это частный случай сосудистого дерматоза с наиболее частой локализацией на коже мошонки. Новообразования единичные или множественные, напоминают небольшие темные узелки фиолетового или красноватого оттенка с чешуйчатой поверхностью. Патология бессимптомна, но может присутствовать зуд или болезненность, усиливающиеся после полового контакта или раздражения. Диагноз подтверждают жалобы, анамнез, осмотр (включая дерматоскопию) и результаты биопсии. Специфического лечения нет, при кровоточивости и частом инфицировании возможно хирургическое удаление.
МКБ-10
Общие сведения
В 1896 году Джон Эддисон Фордайс, американский дерматолог, впервые описал ангиокератомы на мошонке у 60-летнего мужчины с сопутствующим варикоцеле. Термин «ангиокератома» имеет греческое происхождение и обозначает «ороговевающая сосудистая опухоль», хотя образование не является истинной опухолью. По сути — это сосудистый дерматоз с расширенными капиллярами у поверхности кожи и гиперкератозом. Образование является доброкачественным, не имеет тенденции к малигнизации. Точная распространенность неизвестна, у женщин патология регистрируется реже. Вероятность образования ангиокератомы повышается с возрастом: от 0,6% в 16-20 лет до 16,6 % в 70 лет и старше.

Причины
Причины образования сосудистых образований дискутабельны. Внешние проявления обусловлены эктазией (расширением) мелких поверхностных сосудов, что придает узелкам цвет, и гиперкератозом (шелушением) вышележащего эпидермиса. Отмечено, что вероятность появления патологии тесно связана со снижением тонуса сосудов и местным повышением венозного давления, причинами которых могут являться следующие состояния:
- Заболевания органов малого таза. К их числу относятся варикозное расширение вен семенных канатиков и гидроцеле у мужчин, варикоз вульвы у женщин, паховая грыжа, опухоли мочеполовой системы (рак простаты, мочевого пузыря, придатков яичка). Возникновению и усугублению локальной венозной гипертензии также способствуют избыточный вес, запоры, натуживание при мочеиспускании, ВЗОМТ, надсадный кашель.
- Травматизация гениталий. Затруднять венозный отток способны случайные повреждения мочеполовых органов, включая ятрогенные травмы и операции на половом члене или мошонке. Неблагоприятное влияние может оказывать переохлаждение, лучевая терапия по поводу опухолей малого таза в анамнезе.
- Эндокринно-метаболические нарушения. Прослеживается четкая взаимосвязь между гормональными изменениями и развитием ангиокератом мошонки. Пубертатный период, андропауза, гормонотерапия, обменные нарушения, несбалансированное питание, курение являются риск-факторами, повышающими вероятность появление сосудистых образований.
Патогенез
Предполагают, что патогенез связан с дегенеративными изменениями гладкомышечных волокон мясистой оболочки и эластических волокон кожи мошонки, обусловленными старением. Дистрофические процессы в мягких тканях способствуют утрате тонуса сосудистой стенки и расширению кровеносных сосудов. Длительно существующее повышенное давление (локализованная венозная гипертензия) еще более усугубляет повреждение стенок сосочковых капилляров, их дилатацию и деформацию. В андрологии имеются данные о регрессе ангиокератомы мошонки после устранения варикоцеле. Однако роль сопутствующей местной венозной гипертензии остается неопределенной и требует дальнейшего изучения.
Симптомы ангиокератомы Фордайса
Патология представлена множественными или единичными сосудистыми узелками темно-красного или глубокого фиолетового цвета, напоминающими россыпь бисера. Изначально появляются небольшие яркие красноватые папулы по типу точечной сыпи. Большинство пациентов не обращают на них внимания, так как других клинических проявлений нет. Диаметр элементов вариативен: от 2 до 5 мм. Типичная локализация — кожа мошонки, полового члена, иногда — внутренняя поверхность бедер, низ живота. Значительно реже ангиокератомы Фордайса встречаются у женщин пожилого возраста в области вульвы, клитора или больших половых губ.
Плотность новообразований и интенсивность шелушения зависят от длительности существования сосудистого дерматоза и возраста пациента: свежие высыпания красные, мягкие на ощупь, с блестящей поверхностью, а застарелые — от темно-синего до черно-фиолетого цвета, грубые, плотные, с множественными чешуйками, они встречаются чаще у пожилых мужчин. Сопутствующее покраснение кожи наблюдается у 50% пациентов даже при бессимптомном течении дерматоза. В некоторых случаях имеется тенденция к разрастанию патологических очагов за счет слияния телеангиэктазий, иногда ангиокератомы занимают всю поверхность кожи мошонки. Лимфатические узлы не увеличены, выделений из уретры нет. Часто единственный повод для обращения к врачу — ложные подозрения на венерическое заболевание или на онкологический процесс.
Осложнения
При раздражении, сжатии, сексуальном контакте папулы могут кровоточить, однако массивное кровотечение для ангиокератом мошонки не характерно. Несоблюдение правил интимной гигиены, ослабление работы иммунной системы, постоянное расчесывание зудящих элементов приводят к вторичному инфицированию. Некоторые авторы относят психологический дискомфорт к осложнениям ангиокератом половых органов.
Диагностика
Первичную диагностику проводят на основании жалоб и данных осмотра. Пациенты с симптомами ангиокератомы Фордайса в области мошонки или полового члена часто обращаются к урологу или андрологу. Это не совсем правильно, поскольку тактику ведения при сосудистом дерматозе определяет врач-дерматовенеролог, в сомнительных случаях (подозрение на малигнизацию) больного направляют на консультацию к дерматоонкологу. Диагностический алгоритм включает выполнение:
- Дерматоскопии. Чтобы отличить сосудистое поражение от меланоцитарного образования (меланомы) или другой злокачественной опухоли, выполняется дерматоскопия. Ангиокератома характеризуется большими, хорошо разграниченными округло-овальными лакунами красно-черного цвета. Ткань в промежутках между ними имеет бледно-красный, розовый, фиолетовый или голубоватый оттенок. О поверхностном гиперкератозе свидетельствует бело-голубая вуаль.
- Морфологической верификации. Биопсию с гистологическим исследованием выполняют для окончательной верификации диагноза. Под микроскопом при окрашивании препарата гемотоксилином и эозином виден умеренный гиперкератоз, акантоз с гиперплазией эпидермиса, многочисленные расширенные перегруженные капилляры с элементами тромбоза, реканализация (образование дополнительных коллатералей сосудов).
Существует ряд патологий, которые имитируют сосудистый дерматоз. Для дифференциальной диагностики значимы синдром Фабри, гемангиома, инфицированная остроконечная кондилома, пиогенная гранулема, меланоцитарные невусы. Ангиокератома Фордайса может напоминать меланому кожи, что обуславливается пигментацией на фоне внутриэпидермальных кровоизлияний и тромбоза, плоскоклеточный рак полового члена или кератоакантому. Опухолеподобный кератоз (синоним кератоакантомы) иногда имеет тенденцию к озлокачествлению, поэтому все непонятные новообразования, даже при кажущейся безобидности, необходимо показать врачу. Для установления окончательного диагноза могут потребоваться консультации онколога, генетика (для исключения синдрома Фабри), уролога.
Лечение ангиокератомы Фордайса
При отсутствии жалоб и уверенности в доброкачественном течении каких-либо активных действий предпринимать не нужно. Этиотропная терапия отсутствует, так как причины образования ангиокератомы до настоящего времени не выяснены. При кровоточивости, воспалении, зуде или озабоченности пациента косметическим дефектом доступны несколько видов хирургической помощи:
- Хирургическое иссечение. Возможно при единичных ангиокератомах, при большой площади травмированной поверхности есть риск рецидива. Широкое иссечение в пределах здоровой ткани – операция выбора при подозрении на злокачественный процесс. В обязательном порядке кусочек материала отправляют для морфологического исследования.
- Криотерапия. Способ подразумевает разрушение новообразований с помощью жидкого азота. Криодеструкция подходит для деструкции множественных элементов. К недостаткам относят участки гипопигментации и образование рубцов после вмешательства. Лечение жидким азотом проводят под местной анестезией, болезненные ощущения после процедуры могут сохраняться несколько суток.
- Электроэксцизия. Точечное воздействие электрического тока различной частоты применяют для удаления мелких образований. Узелок нагревается за счет тепловой энергии, что приводит к свертыванию белков. Если элементов не слишком много, достаточно одного сеанса электрокоагуляции. После процедуры остается небольшой ожог, который заживает в течение нескольких дней. Кровотечения нет, так как происходит «запаивание» сосудов.
- Лазерная деструкция. Лазерное удаление ангиокератомы Фордайса — один из современных и малоинвазивных способов. Из-за точности наведения луча не страдают близлежащие ткани. После лазеротерапии остается едва заметный шрам, болевые ощущения выражены незначительно, рецидивы возникают редко. Не требуется длительная реабилитация, а само лазерное воздействие предотвращает активацию микробной флоры. Быстрая регенерация тканей и восстановление микроциркуляции крови (что важно для предотвращения повторного образования ангиокератом) позволяют рекомендовать лазерную деструкцию как способ выбора.
Прогноз и профилактика
При подтвержденной доброкачественности прогноз для жизни благоприятный. Специальных профилактических мероприятий не разработано, но специалисты рекомендуют своевременно проходить профилактический осмотр. Ангиокератомы не несут вреда, исключена вероятность заражения партнера. Опасность может заключаться в ошибочном нераспознавании меланомы кожи, которая, являясь агрессивной злокачественной опухолью, быстро метастазирует. Прогрессирование онкологического процесса в отсутствие лечения приводит к фатальным последствиям. Мужчинам с заболеваниями, нарушающими нормальный акт мочеиспускания, необходима адекватная терапия, так как натуживание провоцирует локальную венозную гипертензию.
1. Ангиокератома Фордайса в клинической практике/ Дубенкский В.В., Дубенский Вл.В., Григорьева Г.Н.// Вестник дерматологии и венерологии. - 2008 - №3.
2. Ангиокератомы Фордайса/ Халдин А.А., Быханова О.Н., Исаева Д.Р., Воропай Ю.А.// Клиническая дерматология и венерология. - 2016 - №3.
3. Ангиокератомы вульвы (Фордайса). Результат лазерной коагуляции/ Корюкина Е.Б. Павлова И.Ю. - 2017.

Одна из главных особенностей мужской половой системы заключается в том, что половые железы вынесены из брюшной полости в отдельное образование – мошонку. Яички в ней погружены в несколько слоев оболочек, которые повторяют собой строение передней брюшной стенки. Именно из них и формируются слои мошонки в процессе эмбриогенеза. Функция мошонки – обеспечивать максимально комфортные условия для сперматогенеза. Температура брюшной полости слишком высокая, а температура подкожных слоев – слишком низкая.
Особенности строения
Как уже говорилось выше, мошонка создает и поддерживает оптимальную температуру для сперматогенеза (34,5ºС). Стабильное поддержание такой температуры достигается за счет последовательного расположения нескольких слоев стенки мошонки:
- Дерма (внутренний слой кожи). По своему строению не отличается от кожи других участков тела. Может иметь более выраженную пигментацию, чем остальная кожа, отличается чуть большей эластичностью.
- Мясистая оболочка. Соединительнотканная структура, располагающаяся сразу под кожей мошонки. В отличие от большинства участков тела, в мясистой оболочке практически нет жировых клеток, она состоит в основном из мышечных волокон.
- Наружный листок семенной фасции. Это соединительнотканное образование, которое продолжает собой поверхностную фасцию живота.
- Мышца, поднимающая яичко, и ее фасция. Это рудимент образования, встречающегося у некоторых животных. Сокращение данной мышцы приводит к тому, что яичко понимается из мошонки в брюшную полость. Таким образом, оно предохраняется от травм. У человека данная мышца свою функцию не выполняет и является рудиментом.
- Внутренний листок семенной фасции – продолжение фасции брюшной стенки. Она сращена с поверхностным слоем влагалищной оболочки яичка.
- Влагалищная оболочка яичка представляет собой аналог брюшины и в эмбриогенезе образуется из ее выпячивания. Состоит из двух листков – поверхностного (париетального), который срастается с внутренней семенной фасцией, и внутреннего (висцерального), непосредственно прилегающего к яичку. Между ними – полость, заполненная водой.
Такое сложное строение является не просто повторением и видоизменением стенки живота, оно обеспечивает оптимальные условия, придает яичку определенную подвижность, предохраняет его от травмирования. Кроме того, ткань мошонки богата сосудами и нервами, поэтому она является одним из самых чувствительных мест на теле мужчины.
Исходя из анатомического строения, есть несколько общих закономерностей протекания патологических процессов в мошонке. В частности, гнойные воспаления хорошо сдерживаются многочисленными фасциями, обычно они принимают локализованный характер.
Виды обследований
Чтобы определить патологии мошонки, необходимо провести ряд диагностических исследований. Самое простое из них – выявление болезни с помощью визуального осмотра и пальпации. Данный метод доступен в любых условиях, и обследование мошонки всегда начинается с него. Он позволяет выявить грубые анатомические аномалии, поверхностные патологические процессы (затрагивающие кожу), различные патологии, приводящие к деформации мошонки.
Самый распространенный из инструментальных методов – УЗИ мошонки. Ультразвук безопасен и прост в применении, не требует специальной подготовки от пациента. Проводится с помощью аппарата УЗИ с небольшим по размерам датчиком. Пациенту необходимо предварительно вымыть половые органы. Требуется нанесение на кожу специального проводящего геля, который улучшает контакт датчика с кожей.
УЗИ выявляет смещения и повреждения яичка, опухолевые процессы, повреждение сосудов, нервов, слоев стенки мошонки. Его назначают при травмах мошонки, для выявления причин деформации мошонки, при подозрении на опухоль (в том числе злокачественную), для контроля эффективности лечения всех перечисленных заболеваний, а также для своевременного выявления патологий.
Возможно назначение и других методов обследования – флебографии, МРТ или биопсии (для выяснения характера опухоли). Все эти методы назначаются после УЗИ, поскольку именно оно определяет показания к проведению остальных диагностических манипуляций.
Симптомы патологических процессов
Протекание патологических процессов в мошонке имеет ряд особенностей, обусловленных ее анатомическим строением. Поэтому, выявляя симптомы того или иного заболевания у пациента, врач будет обращать внимание на некоторые проявления заболеваний мошонки:
- Боль может быть различной по характеру. Ее интенсивность, как правило, зависит от индивидуальных особенностей пациента – болевого порога, особенностей восприятия, психологических факторов. Она сопровождает практически любой патологический процесс в мошонке – воспалительные процессы, варикоцеле (варикозное расширение вен мошонки), травмы и перекруты яичка.
- Уплотнение в мошонке – часть органа пальпируется как более твердое образование, чем остальные ткани. Пальпация уплотнения может быть безболезненной (атерома) или вызывать резкую боль (гематома или варикоцеле). Причиной уплотнения может быть кожная аномалия (атерома, бородавка), гематома вследствие травмы, опухоль, сосудистые нарушения, воспалительный процесс.
- Зуд. Это один из самых нестерпимых видов зуда, поскольку, в отличие от большинства других областей, почесать мошонку возможно не всегда. Причиной зуда могут быть кожные аллергические реакции, некоторые инфекции, передаваемые половым путем, потница, раздражение, вызванное некомфортным бельем и одеждой, несоблюдение гигиенических норм, раздражение кожи бритьем или другими процедурами.
- Отек. Он может быть равномерным или неравномерным, что косвенно указывает на локализацию поражений. Отечная мошонка увеличивается в размерах, ее чувствительность изменяется, может появиться зуд. Причиной отека может быть травма, варикоцеле, аллергические реакции.
- Покраснение (гиперемия) мошонки. Проявляется чаще всего при воспалительных процессах, реже – при нарушениях в системе кровообращения. Чаще всего сочетается с другими признаками заболевания, указывающими на его характер. При воспалительном процессе в мошонке характерное сочетание симптомов – гиперемия, уплотнение, боль, отек, повышение местной температуры.
Классификация патологических процессов
Классифицировать болезни мошонки можно по нескольким различным признакам. В частности, по локализации процесса – кожные патологии, патологии мышц и фасций, заболевания сосудов и нервов, болезни собственно яичка. По характеру выделяют патологии строения, воспалительные процессы, травмы, нарушения кровоснабжения и иннервации, опухолевые процессы (доброкачественные и злокачественные). К самым распространенным заболеваниям относятся следующие:
- Атерома – это спайка протока сальной железы и волосяной луковицы. В таком случае секрет сальной железы выделяется внутрь луковицы, а не на поверхность кожи. На месте поражения образуется крупное кожное образование, плотное и безболезненное на ощупь. Заболевание может провоцировать развитие кист и воспалительных процессов.
- Жировик. В отличие от атеромы представляет собой не кистозное новообразование, а доброкачественную опухоль небольшого размера, не склонную к увеличению. Жировик обычно безболезненнен, риск его осложнения более опасными заболеваниями довольно низок, он представляет собой в большей степени косметическую проблему. Поэтому лечение его производится по желанию пациента.
- Водянка мошонки – это скопление жидкости в полости влагалищной оболочки мошонки. Происходит увеличение мошонки в размере (одно- или двухстороннее). Может сопровождаться болью или быть безболезненным. В зависимости от причин, вызвавших возникновение патологического процесса, может длительно сохранять один и тот же размер, а может прогрессировать. Опасность данного состояния в том, что происходит сдавление яичка и снижение его функциональности, которое со временем приобретает необратимый характер.
- Варикоцеле. Это варикозное расширение вен мошонки. В зависимости от стадии, имеет различные проявления. На начальных этапах болезнь протекает практически незаметно, проявления варикоза фиксируются только инструментальным способом – при УЗИ. На более поздних стадиях – вены пальпируются, затем становятся видны, происходит увеличение мошонки в размерах. Варикоцеле может привести к бесплодию, так как повышение местной температуры нарушает сложившиеся условия для сперматогенеза.
- Киста мошонки. Это полое образование, заполненное жидкостью. Развивается из различных участков органа – яичка, семенного канатика, стенок мошонки. Возможно наличие, как врожденных кист, так и их развитие в результате воспаления или травмы. Может протекать бессимптомно, и небольшая по размерам киста не всегда требует лечения. Но, в большинстве случаев, киста может сдавливать важные структуры мошонки, включая яичко, таким образом, становясь причиной мужского бесплодия.
Лечебные манипуляции – массаж мошонки
Выбор лечебной тактики в случае заболевания мошонки зависит от причины и характера патологического процесса. В зависимости от этого назначается медикаментозное или хирургическое лечение, а также изменение образа жизни и питания. Использование лекарственных препаратов является предпочтительным методом при лечении заболеваний мошонки.
Массаж мошонки является одним из самых безопасных терапевтических воздействий. Он позволяет достаточно быстро восстановить поврежденные ткани, улучшить регенерацию, а также восстановить половую функцию, если она нарушена. Процедура проводится пальцами, при желании можно обучиться правильной технике ее выполнения и проводить процедуру самостоятельно.
Особенность оперативных вмешательств на мошонке заключается в том, что хирургу необходимо действовать максимально осторожно, во избежание повреждения образований мошонки. Используются техники, требующие одного небольшого разреза, которые впоследствии расширяют. Применение эндоскопических операций на мошонке невозможно.
опреки распространенному мнению, собственный внешний вид для мужчин важен не меньше, чем для женщин. Особенно если речь идет о половых органах. Ведь для представителей сильного пола интимная жизнь имеет огромное значение. Большая или слишком маленькая мошонка, дряблая и обвисшая кожа — распространенные поводы для недовольства. Из-за этого часто развиваются комплексы и снижается качество сексуальных контактов.
Решить проблему поможет лифтинг мошонки. Операцию выполняет уролог-андролог. Пластика позволяет исправлять дефекты, корректировать размер органа, восстанавливать упругость кожи и т.п. После хирургического вмешательства мужчина будет чувствовать себя более уверенно.
Когда можно делать операцию?
Подтяжку мошонки выполняют по желанию пациента. Кожа может обвиснуть в связи с перенесенным варикоцеле, серьезными травмами или возрастом. Многие считают, что это неэстетично и некомфортно, поэтому решаются на пластическую операцию. Среди основных факторов также отмечают:
- смущение перед партнершей;
- чрезмерное потоотделение в паховой области;
- неудобство при ношении облегающего нижнего белья;
- дискомфорт во время бега или катания на велосипеде.
Лифтинг мошонки проводят на фоне абсолютного здоровья. Хирургическая процедура всегда связана с определенным риском. Поэтому необходимо убедиться в отсутствии противопоказаний. К ним относят:
- варикоцеле и гидроцеле,
- грыжу и рак яичка,
- синдром отекшей мошонки.
Операцию также не проводят при инфекционных заболеваниях, воспалительных процессах и наличии подозрительных новообразований в паху.
Как выполняется подтяжка мошонки?
Пластическая андрология — одно из основных направлений деятельности нашей клиники. Лифтинг мошонки проводится под местным или общим обезболиванием. Вся процедура занимает примерно один час. Подтяжка выполняется в несколько этапов:
- обработка паховой зоны антисептическим раствором;
- удаление лишней кожи;
- восстановление тонуса мышц;
- наложение швов.
В период реабилитации мужчина должен пить антибиотики для снижения риска развития послеоперационных осложнений. Также первые 4 недели необходимо носить компрессионное нижнее белье. Заниматься сексом можно спустя 6-8 недель в зависимости от скорости восстановления.
Записаться на прием к врачу можно онлайн или по телефону. Цены на консультацию и операцию указаны в прайс-листе.
С шелушением кожи на мошонке сталкиваются многие представители сильного пола. Зачастую это неприятное явление сопровождается зудом и жжением, что доставляет серьезный дискомфорт. Далеко не все мужчины сразу обращаются к врачу. Без лечения развиваются осложнения. При расчесывании в рану может проникнуть инфекция, которая затем распространится на окружающие мошонку ткани.
Причины
Все причины шелушения кожи на мошонке можно разделить на две группы. Одни провоцирующие факторы связаны с неправильным образом жизни и не требуют приема медицинских препаратов. Вторые являются болезнями, которые нужно оперативно лечить.
К факторам первого типа относят:
- раздражение половых органов синтетическим бельем или слишком плотной тканью брюк;
- несоблюдение правил интимной гигиены, особенно в жаркое время года;
- использование неподходящей косметики для интимной гигиены;
- раздражение кожи после бритья;
- несбалансированное питание, приводящее к развитию авитаминоза.
Для устранения шелушения в таких случаях необходимо отказаться от синтетических тканей, чаще посещать душ или принимать витаминный комплекс. Гораздо тяжелее устранить последствия раздражения, вызванного заболеваниями. Спровоцировать проблемы с кожей на мошонке могут:
- нейродермит или экзема,
- вирус герпеса,
- чесоточный клещ,
- лобковые вши,
- отрубевидный лишай,
- кандидоз,
- черепицеобразный микоз.
Установить точную причину шелушения кожи на мошонке может только врач после комплексной диагностики. Даже при слабом зуде следует незамедлительно обратиться в клинику.
Диагностика и лечение
Поставить диагноз помогают осмотр мошонки, микроскопия пораженных частиц кожи, высевание культуры. При необходимости может быть назначено лабораторное исследование крови.
Лечение шелушения может включать следующие средства:
- антигистаминные,
- противогрибковые,
- противовоспалительные,
- антибактериальные.
Назначают как пероральные, так и местные лекарства. Дополнительно врач рассказывает о правилах личной гигиены, которые необходимо соблюдать во время лечения. Специалист может рекомендовать чаще или реже принимать душ.
Опытные специалисты нашей клиники установят причину шелушения кожи на мошонке и подберут эффективную методику лечения. Запись на предварительную консультацию к врачу урологу-андрологу – по телефону.
Читайте также:

