Почему на коже вены синего цвета
Обновлено: 25.04.2024
Почему вены синие, а кровь красная? В результате чего вены окрашиваются в синий цвет? Забегая вперед, скажу вам, что для этого есть две причины: кислород и лучи света. Интересно? Тогда давайте читать статью!
Напоминаем, что у apteka24.ua есть мобильное приложение: 12 000 препаратов с подробными инструкциями и, конечно, доставкой по всей Украине. Ищите нас в App Store и Google Play.
Содержание :
Вы когда-нибудь задумывались почему цвет вен синий, ведь кровь, текущая по ним, красная? Или почему у одних людей они сильно заметны под кожей, в то время как у других людей вен практически не видно?
Что такое вены: их особенности и отличие от артерий
Вены относятся к сердечно-сосудистой системе человеческого организма и участвуют в кровообращении. Все они образуют венозную систему.
Вены — это кровеносные сосуды, по которым кровь, отдавшая кислород и наполненная углекислым газом вместе с продуктами распада клеток, поступает от всех органов обратно к сердцу.
Вены бывают двух видов: глубокие и поверхностные. Последние расположены очень близко к коже, поэтому их можно увидеть. Кроме того, видимость вен зависит от цвета кожи человека — чем она светлее, тем их лучше видно. Немаловажную роль также играет количество жировой ткани в организме, у полных людей вены менее заметны.
Кровь по данных сосудах движется благодаря мышечному сокращению — мышцы давят на вены, помогая таким образом проталкивать кровь от органов к сердцу. Внутри вен расположены венозные клапаны для того, чтобы поднимающаяся кровь не могла спускаться вниз.
Порция крови, поступившая в вену, после мышечного сокращения проталкивается вверх, клапан на определенном участке вены открывается, она туда входит и затем он закрывается. При нормальной работе клапанов нисходящий поток крови в венах невозможен.
Давление в данных сосудах меньше, чем в артериях, оно составляет 15-20 мм. рт. ст. Артерии размещаются глубоко в теле и их нельзя увидеть, а можно только нащупать, например, лучевую, сонную, и измерить артериальное давление.
Цвет крови у артерий и вен также отличается. Так, у первых он ярко-красный из-за насыщенности кислородом, а у вторых темно красный с синеватым оттенком в связи с небольшим количеством кислорода и высоким содержанием углекислого газа. Вот почему кровь красная.
Однако существует одно исключение — легочные вены. Они транспортируют наполненную кислородом кровь из легких в левое предсердие, поэтому она ярко красная.
Почему вены синие: что определяет их цвет?
В состав крови входят эритроциты, в которых содержится гемоглобин (железосодержащий белок). Когда красные кровяные тельца проходят через легкие, они вступают в реакцию с молекулами кислорода, попадающими в организм человека после вдоха. Именно вследствие взаимодействия эритроцитов и кислорода, кровь становится насыщенного красного цвета.
По артериям течет кровь, наполненная кислородом, от сердца ко всем органам и тканям, поэтому она ярко-красная. Доходя до конкретного органа, кровь отдает его клеткам кислород, становясь дезоксигеновой, то есть теряет молекулы кислорода.
Обратно к сердцу кровь возвращается по венам. После контакта с клетками различных тканей она становится наполненной продуктами их распада и углекислым газом. Соединение венозных эритроцитов с молекулами СО2 называется карминогемоглобином. Так как кровь отдает большинство молекул оксигена, она становится более темного красного цвета.
Но если вену надрезать из нее потечет ярко-красная кровь, так как произойдет контакт содержащегося в ней гемоглобина с кислородом, который присутствует в воздухе.

Синий цвет вен: обман зрения или действительность?
Вас не удивляет, что белое солнце на закате кажется красным, а небо может иметь самые разнообразные цвета: от белого до темно-синего и коричневого? То же самое касается и вен. Если на них светить разными цветами, они могут казаться синими, зелеными или даже черными.
Все цвета света имеют разную длину волн. Длина красного считается самой большой и достигает 700 нм, а синего одной из самых коротких — 400 нм. Белый свет, который в основном и попадает на кожу, содержит в себе все цвета с разными длинами волн.
Каждый человек воспринимает цвет окружающих его предметов только тогда, когда световые волны доходят до органов зрения. Например, красные волны, так как они самые длинные, проникают глубже под кожу (5-10 мм) и хуже отражаются, чем синие. Они достигают вен, но из-за того, что в тех находятся эритроциты, содержащие гемоглобин, вены не кажутся красными, так как гемоглобин поглощает красный цвет.
В то же самое время, волны синего цвета более короткие и, достигая поверхности вен, они отражаются, хорошо рассеиваются и не проникают внутрь кожи. Вот почему, вены на руках и других частях тела кажутся человеку синими.
Если посветить на кожу синим — вены нельзя будет рассмотреть вообще, а если красным, то они будут казаться темными линиями. Такие цвета редко попадают на тело человека, чаще всего, люди сталкиваются с белым солнечным светом, который содержит в себе все цвета. Но так как волны синего самые короткие и легко рассеиваются, доходя до поверхности вен, то именно поэтому вены кажутся синими.
Так почему вены синие?
Синий цвет вен обусловлен двумя причинами. Первая — это малое количество молекул кислорода в венозной крови, так как по венам она возвращается от органов, которым отдала O2, к сердцу. Большое количество оксигена в взаимодействии с гемоглобином дает ярко-красный цвет крови, а малое, как у вен, наоборот, темно-красный с синим оттенком.
Вторая причина заключается в особенностях излучения и отражения разных цветов. Попадая на поверхность вен, красный свет на них не отбивается, а синий наоборот хорошо рассеивается, поэтому кажется, что вены синего цвета. Оба цвета: красный и синий входят в спектр белого дневного света, с которым человек сталкивается каждый день.
Пришла осень, холодает и увеличивается риск возникновения простуды и гриппа. А вы знаете чем отличаются между собой простуда, грипп, ОРЗ и ОРВИ и как от них уберечься? Читайте нашу новую статью о различии данных заболеваний и берегите себя.
Многие сталкиваются с такой неловкой проблемой, как запор. О ней стыдно кому-нибудь рассказать, но самолечение может привести к негативным последствиям. Поэтому предлагаем вашему вниманию полезный материал о самой простой профилактике запора и его лечении.
apteka24.ua — первая интернет-аптека, которой можно доверять.
Источники
Отказ от ответственности
apteka24.ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Варикозное расширение вен нижних конечностей: причины появления, симптомы, диагностика и способы лечения.
Непосредственно варикозное расширение вен без хронической венозной недостаточности – это хроническое заболевание с варикозным расширением подкожных вен нижних конечностей без явлений хронической венозной недостаточности (отек, гиперпигментация, венозная экзема, липодерматосклероз, трофическая язв).
По статистическим данным около 30% людей среднего и старшего возраста имеют варикозно расширенные вены нижних конечностей.
Нередко ранние стадии варикоза пропускают, поскольку трудоспособность еще не нарушена и человека беспокоит лишь косметический дефект.
Более поздние стадии хронических заболеваний вен значительно снижают качество жизни и требуют длительного лечения.
Причины
Точного ответа на вопрос о причинах развития варикоза нет, однако установлено, что существенную роль играет наследственная предрасположенность. Ученые выделили участки генов, которые отвечают за изменение структуры венозной стенки.
В основе развития заболевания лежит нарушение венозного оттока в нижних конечностях. При здоровой гемодинамике кровь движется от ног к сердцу за счет насосной (притягивающей) функции сердца, сокращения мышц нижних конечностей и венозных клапанов.
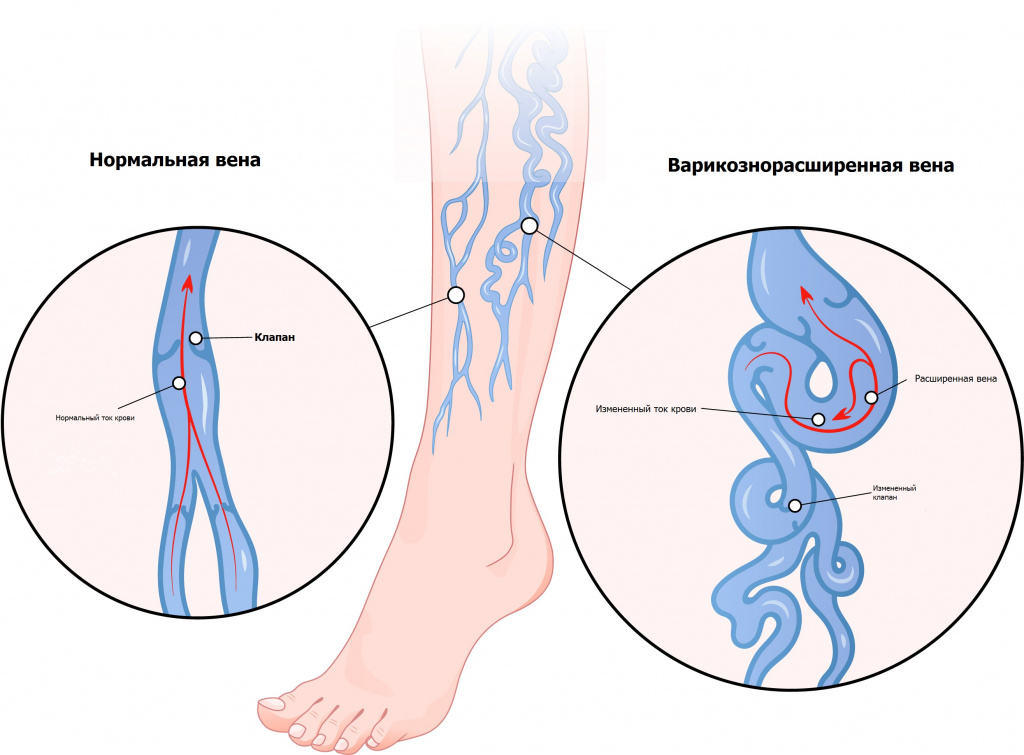
При этом происходит обратный сброс крови под действием гравитации вниз по венозному руслу, или венозный рефлюкс. Постепенно возникает застой крови, провоцирующий расширение подкожных вен.
Классификация
Врачи пользуются классификацией хронических заболеваний вен CEAP. Каждая буква в аббревиатуре обозначает конкретный раздел классификации.
Буква «С» кодирует клинический класс заболевания.
- С0 – проявления заболевания отсутствуют.
- С1 – появление телеангиэктазий и ретикулярного варикоза (ретикулярные вены – это сосуды среднего калибра, крупнее капилляров). Телеангиэктазии представляют собой расширение венул, которые расположены в толще кожи, а ретикулярный варикоз – это расширение вен до 3 мм в диаметре.
- С2 – варикозное расширение подкожных вен более 3 мм.
- С3 – появление отеков нижней конечности.
- С4а – к вышеперечисленным симптомам присоединяются трофические изменения кожи в виде гиперпигментации (потемнения участка кожи) и/или варикозной экземы (поврежденные участки кожи с пузырями и мокнутием).
- С4b – липодерматосклероз (варикозный дерматит) – чрезмерное уплотнение кожи и/или белая атрофия кожи (образование небольших рубцов белого цвета).
- С5 – зажившая трофическая (венозная) язва.
- С6 – открытая (активная) венозная язва.
- Eс – заболевание врожденное.
- Ep – первичное заболевание.
- Es – вторичный варикоз как следствие другой патологии, например, при окклюзии венозным тромбом или вследствие травмы.
- En – причина варикозного расширения вен не установлена.
- As – поражены поверхностные вены.
- Ap – поражены перфорантные вены, соединяющие поверхностные и глубокие вены нижних конечностей.
- Ad – поражены глубокие вены нижних конечностей.
- An – не удается выявить изменения в венозной системе.
- Pr – рефлюкс.
- Po – окклюзия, или закупорка просвета сосуда.
- Pr, o – сочетание рефлюкса и окклюзии.
- Pn – не удается выявить изменения в венозной системе.
Эти симптомы обусловлены постепенно формирующимся застоем крови, недостатком кислорода в тканях, а также задержкой выведения продуктов обмена из тканей.
Частым симптомом варикоза являются отеки: на коже остаются следы от обуви и резинки носков. При прогрессирующем ухудшении оттока крови появляется пульсирующая или ноющая боль, спазмы мышц, а в ночное время могут возникать судороги в ногах.
В запущенных случаях, помимо указанных симптомов, изменяется цвет (пигментация) кожи в области голеней и лодыжек на коричневатый.
Иногда развивается местное покраснение кожи и возрастает риск развития трофических язв на этом участке.
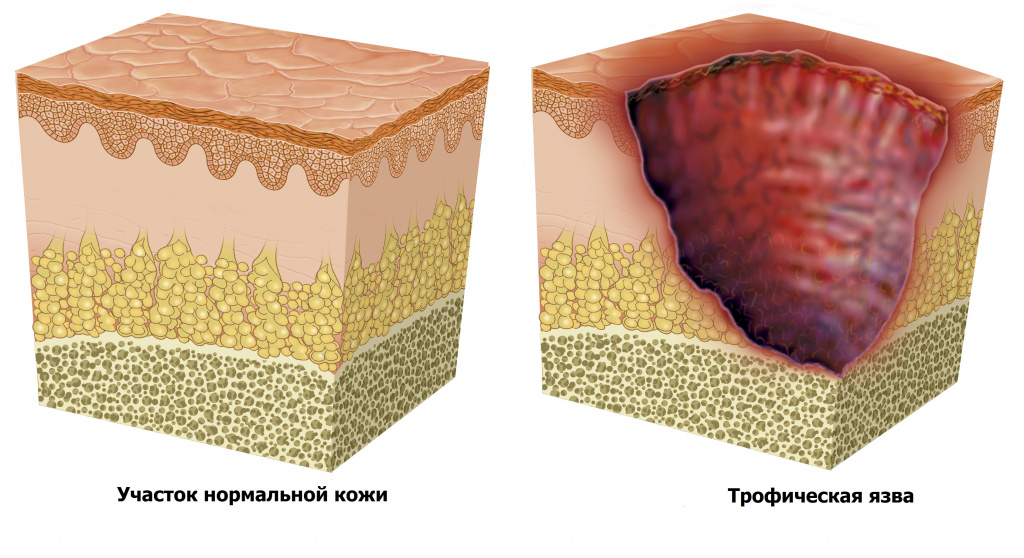
Трофическая язва – это крайняя степень нарушения питания кожи и часто возникает как осложнение варикоза. Понятие «трофическая» указывает на то, что язва возникла в результате нарушения питания тканей и в зоне поражения резко снижена способность к самостоятельному заживлению. Именно поэтому трофические язвы крайне плохо поддаются лечению, а хроническая инфекция в этой области может приводить к развитию дерматита, экземы. В тяжелых случаях гнойный процесс может распространяться вглубь тканей, поражая подкожную клетчатку и мышцы.
Диагностика
Первичная диагностика варикозного расширения вен нижних конечностей прежде всего строится на типичных жалобах пациента и внешних проявлениях:
- Тяжесть в голенях;
- Быстрая утомляемость ног;
- Появление отеков;
- Зуд, жжение, онемение, судороги;
- Видимые невооруженным глазом расширенные вены («звездочки», варикозные узлы, раздутые вены на ногах);
- Изменение цвета и структуры кожи;
- Длительно заживающие язвы.
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразования.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
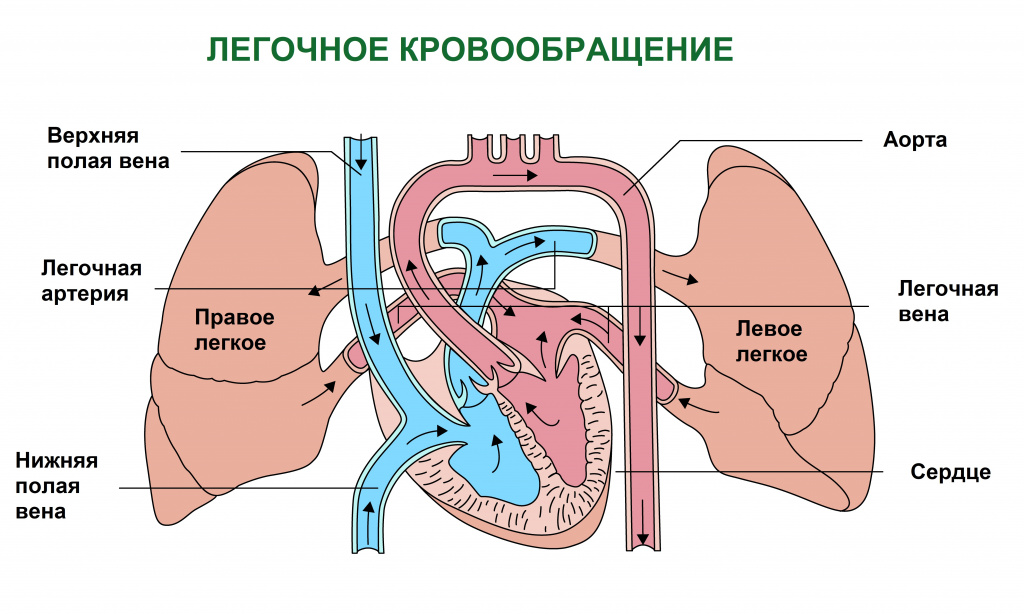
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
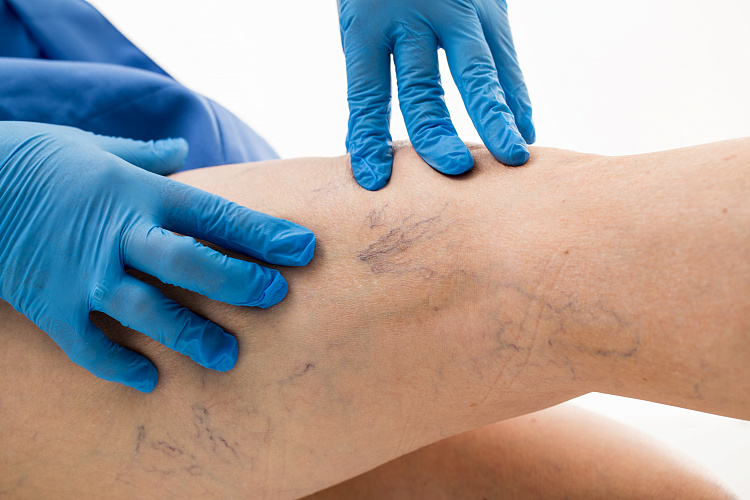
Венозные сеточки возникают, когда мелкие сосуды расширяются, наполняются кровью и становятся заметны под поверхностью кожи. Патология может локализоваться на любом участке тела — лице, животе, руках, но чаще всего поражает ноги в области икр и бедер. В большинстве случаев патология возникает у женщин.
Сосудистые сетки появляются, когда дренажная способность сосудов скоро ослабится или уже ослабела. Проблема возникает у женщин во время беременности, из-за стоячей работы, лишнего веса, на фоне генетической предрасположенности и гормональных колебаний. Если не лечить сеточки на ранних стадиях, у пациентки может развиться варикоз. Поэтому при обнаружении патологии вен нужно как можно раньше обратиться к флебологу, пройти назначенную диагностику и лечение.
Причины венозных сеточек
Основная причина появления сосудистых сеточек — сильное расширение поверхностных вен, снижение эластичности и ломкость их мышечно-эластичных волокон. Проблема может развиться из-за:
- гормонального дисбаланса, в том числе вызванного беременностью и климаксом;
- стрессов и плохой экологии;
- избыточного веса, ожирения;
- нарушений в работе печени, которые приводят к повышению вязкости крови и жировому гепатозу с замедленным обменом веществ;
- патологии в поясничном отделе позвоночника, которая провоцирует сбой в регуляции обменных процессов;
- нарушений в работе икроножных мышц из-за стоячей работы, ношения неудобной обуви, тесных обтягивающих джинсов и даже носков с тугой резинкой.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы венозных сеточек
Врачи классифицируют венозные сетки по форме и месту, на котором они появляются:
По форме
По форме выделяют следующие виды расширенных сосудов:
- линейные — визуально проявляются как одна линия или несколько параллельных линий;
- паукообразные — состоят из четко очерченного центра и нескольких лучей, которые отходят от него;
- древовидные — разветвленные, по структуре напоминающие дерево с многочисленными ветками.
По месту локализации
Чаще всего у пациентов наблюдаются сосудистые сеточки на ногах, что связано со значительными нагрузками на нижние конечности и их повышенной чувствительностью к патологическим изменениям стенок. Во время беременности дефект может развиться на животе или груди. Редко сеточки наблюдаются на руках и лице.
Проявления венозных сеточек
Венозные сеточки проявляются визуально: на коже видны синевато-фиолетовые очертания сосудов. При дальнейшей деформации сосудов к внешним проявлениям присоединяется тяжесть в ногах или груди, дискомфорт, болезненные ощущения. В тяжелых случаях происходят судороги, наблюдаются трофические изменения.
Методы диагностики
Диагностикой причин сосудистых сеток занимается врач-флеболог. Он проводит осмотр, выявляет количество и локализацию дефектов, записывает жалобы пациента и изучает историю болезни. На следующем этапе специалист назначает ультразвуковое дуплексное сканирование, чтобы определить скорость и направление кровотока в поверхностных и глубоких венах. При необходимости назначает обследования печени, эндокринной системы и других органов.
Чтобы установить причину сосудистых сеток, выявить возможные заболевания сосудов и других органов, флеболог клиники ЦМРТ назначает пациенту следующие лабораторные анализы и инструментальные обследования:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили сосудистую сеточку на ногах, груди или лице, обратитесь к терапевту и пройдите назначенные обследования. Врач установит причину проблемы и привлечёт к лечению профильного специалиста — флеболога, кардиолога, эндокринолога или других докторов.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение венозных сеток
Курс лечение сосудистых звездочек направлен как на устранение косметического дефекта, так и на причину появления патологии. Например, при заболеваниях печени и сбоях в работе эндокринной системы специалист назначает медикаментозное и физиотерапевтическое лечение.
Сами сосудистые звездочки на ранних стадиях можно устранить при помощи мазей и гелей для стимуляции кровообращения и ношения компрессионного трикотажа. Терапию дополняют лекарствами с ангиопротекторным и венотонизирующим действием, антиагрегантами для профилактики тромбоза. Если проблему не удается вылечить консервативными методами, флеболог рекомендует пройти хирургическое вмешательство, например, удалить расширенные сосуды лазером.
В клинике ЦМРТ индивидуально оценивают состояние вен пациента и назначают терапию с медикаментозными препаратами, физиотерапией, ношением специальных бандажей и другими методами лечения:
Синюшность кожи или цианоз – патологический процесс, для которого характерен синюшный оттенок кожных покровов и слизистых вследствие высокого содержания в крови восстановленного гемоглобина. Нередко он сигнализирует о наличии гипоксии, анемии и полицитемии. Многие заболевания сердечно-сосудистой системы сопровождаются посинением кожи на верхних и нижних конечностях. Это связано с нарушением кровообращения.
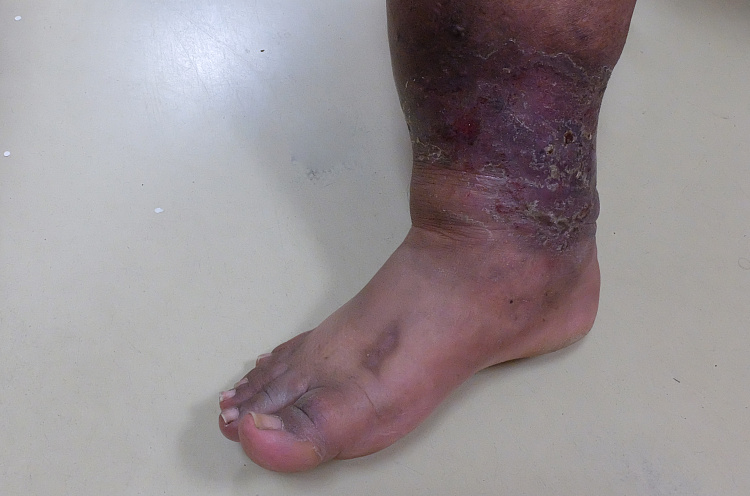
Симптомы синюшности кожи
По механизму возникновения врачи делят цианоз на 2 вида:
- диффузный или центральный;
- периферический или локальный.
- синюшность языка;
- пепельно-серый цвет кожи;
- пораженная кожа остается теплой.
Периферический цианоз вызывает следующие проявления:
- синюшность отдельных частей тела;
- язык остается естественного розового цвета;
- посиневшие участки кожи на ощупь становятся холодными.
Если цианоз вызван сердечной недостаточностью, то у пациента отмечается одышка в состоянии покоя или при любой нагрузке, быстрая утомляемость и отеки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
Диффузное посинение кожи возникает на фоне таких причин:
- медленный кровоток в капиллярах;
- отравление организма ядами или токсинами;
- патологии органов кровеносной системы;
- заболевания дыхательной системы;
- врожденные пороки сердца;
- патологии сердечно-сосудистой системы;
- болезни легких;
- низкое атмосферное давление, вызывающее недостаток кислорода.
Периферический цианоз может поражать уши, глаза, щеки и губы, пальцы, руки и ноги, шейку матки и половые губы. Он развивается из-за непроходимости артериальных сосудов или тромбофлебита нижних конечностей. В редких случаях периферическое посинение кожи сигнализирует о бронхиальной астме и эмфиземе легких.
У женщин обычно диагностируется акроцианоз, не связанный с окклюзирующим поражением артерий, а возникающий при спазме мелких сосудов вследствие переохлаждения. Он поражает пальцы, кисти и стопы. Они могут сильно потеть и опухать. При таком нарушении кожный покров длительное время не возвращает прежнюю здоровую окраску. Болевой синдром отсутствует, трофические изменения и язвы не появляются. Также акроцианоз возникает при отравлении лекарственными препаратами, угарным газом, ядами и наличии дефектов межжелудочковой перегородки.
Цианоз, развивающийся в течение нескольких минут, считается признаком эмболии легочной артерии и асфиксии. Если патология развивается от нескольких часов до суток, то это может быть симптомом бронхиальной астмы и пневмонии, хронических заболеваний сердца и легких.
Цианоз может встречаться у новорожденных детей по причине тонкой кожи и морфологически несовершенных органов дыхания. Такой процесс не несет опасности для ребенка, но родителям все равно следует проконсультироваться с педиатром.
К провоцирующим факторам развития цианоза относятся:
- злоупотребление алкоголем;
- курение;
- неправильное питание и употребление в большом количестве жирных блюд;
- постоянные стрессы;
- сильное эмоциональное потрясение;
- травмы нижних конечностей;
- гипертония;
- сахарный диабет;
- обморожение конечностей;
- варикозное расширение вен.
Цианоз может возникать у пожилых людей и у женщин во время беременности.
Диагностика
В первую очередь, врач осматривает пациента с прослушиванием дыхания и сердечных тонов, выявляет дополнительные симптомы. Чтобы поставить точный диагноз, он может назначить несколько диагностических исследований:
- общий анализ крови;
- анализ газов артериальной крови;
- электрокардиография;
- рентгенография грудной клетки;
- оксигемометрия;
- компьютерная томография грудной клетки.
Для диагностики синюшности кожи в сети клиник ЦМРТ применяют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если синюшность кожных покровов развивается стремительно, сопровождается удушьем или другими опасными симптомами, звоните в скорую помощь. В других случаях запишитесь на консультацию к терапевту. Он осмотрит и опросит вас, поставит точный или примерный диагноз, назначит лечение или направит к соответствующему узкому специалисту.
Читайте также:

