Почему кожа желтеет после операции
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтые пятна на коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кожа – это самый большой орган человеческого организма, который выполняет ряд функций: защитную (барьерную), секреторную, терморегуляционную, дыхательную, иммунную, экскреторную. Кроме того, кожа - важнейшее рецепторное поле нашего организма, поскольку в ней находится множество нервных окончаний.
Цвет кожи определяется несколькими факторами - количеством пигмента, вырабатываемого специальными клетками кожи (меланоцитами), кровенаполнением сосудов кожи (чем меньше кровоток в поверхностных сосудах, тем бледнее кожа), а также отложением в ней различных веществ, поступающих в организм извне или образующихся в процессе жизнедеятельности человека.
Разновидности пятен на коже
При описании различных изменений кожи, в том числе пятен, используется множество характеристик.
Пятна различаются по цвету - желтоватые, красноватые, коричневые, «кофе с молоком» и даже зеленые и синюшные.
Элементы могут быть единичными или множественными, располагаться локально на отдельной части тела или диффузно по всей его поверхности.
Желтые пятна могут возникать первично или как результат развития других морфологических элементов (папул, пузырьков и т.д.).
Возможные причины появления желтых пятен на коже
Изменение цвета кожи чаще всего обусловлено чрезмерной продукцией меланина. Это происходит из-за увеличения количества меланоцитов на определенном участке кожи, их местной активации (в результате, например, воспалительных процессов в данной области) и общей активации – под действием ультрафиолетовых лучей, гормонов и других биологически активных веществ, образующихся в организме.
При нарушении работы эндокринной системы сначала изменения цвета носят локальный характер и имеют вид небольших пятен, которые далее распространяются по всей поверхности тела.
Чрезмерное потребление продуктов и биологических добавок, содержащих каротин, может приводить к появлению желтоватого оттенка кожи диффузно или локально.
Желтые пятна на коже могут сформироваться у заядлых курильщиков. Как правило, они располагаются на пальцах, которыми человек держит сигарету. Их образование связано с местным токсическим действием никотина и смол, содержащихся в сигаретах.
Стоит упомянуть и о веснушках, которые, конечно, не являются заболеванием, но имеют желтый или желтовато-рыжий цвет.
Как правило, они появляются еще в детском возрасте у людей со светлой кожей.
Заболевания, при которых могут появиться желтые пятна на коже
Гиперпигментированные желтовато-коричневые пятна могут стать следствием разрешения первичных кожных элементов на коже после кори или грибковых инфекций.
Хлоазма (желтоватые пятна, часто локализующиеся на коже лица) формируется при патологиях печени (хроническом гепатите, циррозе), женских половых органов (эндометрите, сальпингите и др.), при нарушении менструального цикла, а также часто возникают во время беременности.

Линейная (так называемая темная линия) или мелкопятнистая гиперпигментация на лбу, похожая на хлоазму, цвета «кофе с молоком» может быть ассоциирована с опухолями головного мозга и сирингомиелией.
Другим заболеванием, для которого характерно наличие пятен цвета «кофе с молоком», является нейрофиброматоз. Кроме специфической гиперпигментации кожи могут появиться нейрофибромы и другие доброкачественные новообразования.
Желтоватые пятна вокруг рта (пигментный околоротовой дерматоз Брока) нередко возникают на фоне заболеваний желудочно-кишечного тракта и неврозов.
Одним из проявлений синдрома Блоха–Сульцбергера (наследственное недержание пигмента) становится появление желтых пятен, расположенных по боковым поверхностям туловища и на конечностях.
Гиперпигментированные пятна могут быть проявлением новообразований кожи, крови и других органов и систем, а также различных эндокринных заболеваний – например, болезни Аддисона (недостаточности надпочечников) и патологий щитовидной железы.
К каким врачам обращаться при появлении желтых пятен на коже
Чтобы разобраться в причинах появления желтых пятен на коже, потребуется консультация дерматолога или эндокринолога .
Диагностика и обследования при появлении желтых пятен на коже
Установление причин локального пожелтения кожи начинается с выяснения возможных провоцирующих факторов. Затем врач назначает исследования, которые помогут установить или дифференцировать диагноз.
-
Клинический анализ крови с определением лейкоцитарной формулы позволяет выявить анемию и другие поражения системы крови, в т.ч. заподозрить лейкозы, а также признаки воспалительного процесса в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Сдавление желчевыводящих путей злокачественными новообразованиями приводит к развитию механической желтухи. У пациентов повышается уровень билирубина, развивается интоксикация. Онкологи выполняют дренирование желчных протоков при механической желтухе. В Юсуповской больнице работают профессора и врачи высшей категории. Дренирование желчных путей выполняют ведущие онкологи. Все сложные случаи заболевания обсуждают на заседании экспертного совета.
Дренирование желчевыводящих протоков выполняется с целью создания анастомоза между желчными протоками и тонкой кишкой. Оперативное вмешательство позволяет продлить жизнь пациентов, страдающих раком желчного пузыря или печени. Онкологи выполняют дренирование желчного пузыря у пациентов с новообразованиями пузыря и желчных протоков, опухолями в области большого дуоденального сосочка, раком головки поджелудочной железы.
Различают следующие виды дренирования желчных протоков:
- наружное – отток желчи происходит по специально установленному внешнему приёмнику;
- наружно-внутреннее – большая часть желчи попадает в кишку, протекая по ближнему каналу, а меньшая собирается в расположенном снаружи приёмнике;
- внутреннее дренирование – требует эндопротезирования (билиарный дренаж применяют в качестве паллиативного метода лечения неоперабельного рака).
Онкологи Юсуповской больницы индивидуально подходят к выбору метода дренирования желчных протоков при механической желтухе.
Методы дренирования желчных путей
Онкологи предпочитают выполнять у пациентов с механической желтухой опухолевого происхождения наружновнутреннее или, при наличии технических возможностей, наружное дренирование желчных протоков. Оба метода достаточно эффективны при предоперационной подготовке к радикальному оперативному вмешательству или в качестве окончательного метода лечения. Их преимуществом является:
- постоянный контроль поступления желчи;
- возможность активного удаления из желчных протоков крови, гноя, сгустков;
- промывание протоков асептическими растворами;
- динамическое рентгенологическое наблюдение за нахождением дренажной трубки.
В отличие от наружновнутреннего дренирования, по наружному дренажу желчного пузыря желчь полностью поступает наружу. Недостатком наружного дренирования желчных протоков по сравнению с наружновнутренним является полное поступление желчи по дренажу наружу. Для компенсации жизненно важных веществ, которые содержатся в желчи, пациенты вынуждены пить собственную желчь или медицинский персонал вводит её через назогастральный дренаж. При наружновнутреннем дренаже отдалённый конец трубки находится дальше места сужения и большая часть желчи поступает непосредственно в кишку. Сохраняется возможность контролировать проходимость и промывать дренаж, заменить внутренним транспапиллярным эндопротезом.
Внутреннее эндопротезирование желчных протоков выполняют после ликвидации желтухи. Это завершающий этап лечения неоперабельных пациентов. Для успешного выполнения наружной или наружновнутренней холангиостомии онкологи используют набор специальных инструментов: проволочные проводники, специальные пункционные иглы, бужи и катетеры.
Под местным обезболиванием с помощью иглы Шиба хирург туго заполняет контрастным веществом желчные протоки. Длинной иглой диаметром 1,5-1,7 мм осуществляет пункцию одного из сегментарных протоков. Затем по ней проводит проволочный проводник. Конец проводника проводят дальше сужения, по нему выполняют расширение суженного места бужами и устанавливают дренажную трубку. Её фиксируют к коже и промывают желчные протоки стерильными растворами.
Этот метод дренирования имеет недостатки: существует угроза подтекания желчи и крови в брюшную полость в момент извлечения иглы, при проведении проводника или бужировании канала. Кроме того, с этим осложнением можно столкнуться, если наружный диаметр иглы больше наружного диаметра проводника. Для того чтобы уменьшить число осложнений, связанных с пункцией печени, онкологи используют методику установки холангиостомы с помощью стилет-катетера.
Эндоскопический метод
При помощи эндоскопа врачи выполняют назобилиарное дренирование желчевыводящих путей. Показания к эндоскопическому дренированию желчных путей являются:
- механическая желтуха, вызванная злокачественными и доброкачественными новообразованиями;
- острый гнойный холангит;
- наружные желчные свищи;
- повреждение стенок внепеченочных протоков, ретродуоденальные прободения;
- острый холецистит.
Противопоказания к эндоскопическому дренированию отсутствуют за исключением тех случаев, когда трубку для дренирования желчных путей невозможно провести через область опухолевого сужения. Эндоскопический набор для дренирования желчных путей через нос включает:
- проволочный проводник;
- дренажи разнообразной формы;
- соединительную трубку для собирания желчи и промывания дренажа;
- носовую трубку, зажим и шпатель.
Операция эндоскопического дренирования желчных путей включает следующие этапы:
- холангиографию для определения уровня и места установки дренажа;
- введение дренажа с металлическим направителем-проводником;
- извлечение проводника и эндоскопа;
- контрольную холангиографию;
- оценку позиции дренажа;
- перевод дренажа изо рта в нос и фиксацию на голове.
После использования эндоскопического метода дренирования желчных протоков осложнения не развиваются. Они могут возникнуть по причине прогрессирования болезни.
Дренаж после удаления желчного пузыря
После холецистэктомии хирурги часто устанавливают дренаж желчного пузыря. Показаниями к холецистэктомии являются:
- желчекаменная болезнь;
- острый холецистит;
- карцинома желчного пузыря.
Операцию выполняют лапаротомным или лапароскопическим методом. Дренажи из брюшной полости после открытой холецистэктомии удаляют на восьмой день, а у ослабленных и онкологических больных – на двенадцатый день. Для того чтобы не воспалилась кожа вокруг дренажа, желчь отводят в специальный сосуд. Кожные покровы в окружности раны смазывают цинковой мазью или пастой Лассара. Меняют дренажи не ранее двенадцатого послеоперационного дня. При этом проводят фистулографию через дренаж для того чтобы убедиться в свободной проходимости желчных протоков. Удаление дренажей после холецистэктомии производят не четырнадцатого дня, а при дренировании желчных протоков – не ранее двадцать первого дня после удаления желчного пузыря.
Запишитесь на приём, позвонив по телефону. Врачи Юсуповской больницы применяют различные методики дренирования желчных протоков при механической желтухе. Медицинский персонал осуществляет уход за дренажом желчного пузыря и желчных путей.
Обтурационная или механическая желтуха – это не самостоятельное заболевание, а симптом, указывающий на преграду, мешающую желчи двигаться по протокам. Как правило, пожелтение кожи, слизистых оболочек, склеры глаз наступает позже других признаков текущей болезни, но указывает на необходимость незамедлительной врачебной помощи.
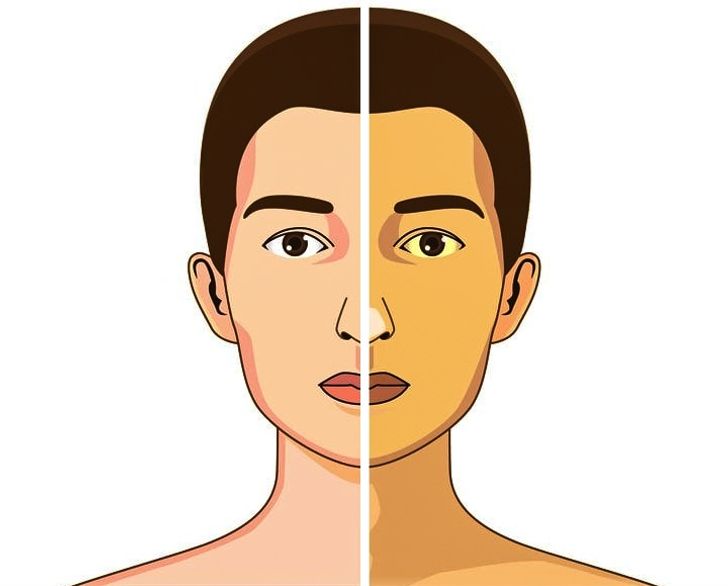
Причины появления
- опухоли злокачественные и доброкачественные как внутри протока (папилломы), так и внешние, сдавливающие канал снаружи (в том числе лимфомы и метастазы);
- камни в общем желчном протоке (холедохолитиаз);
- рубцы и стриктуры, возникшие после прошлых операций;
- воспалительные процессы;
- врожденные аномалии;
- кисты;
- глистные инвазии.
Симптомы при механической желтухе
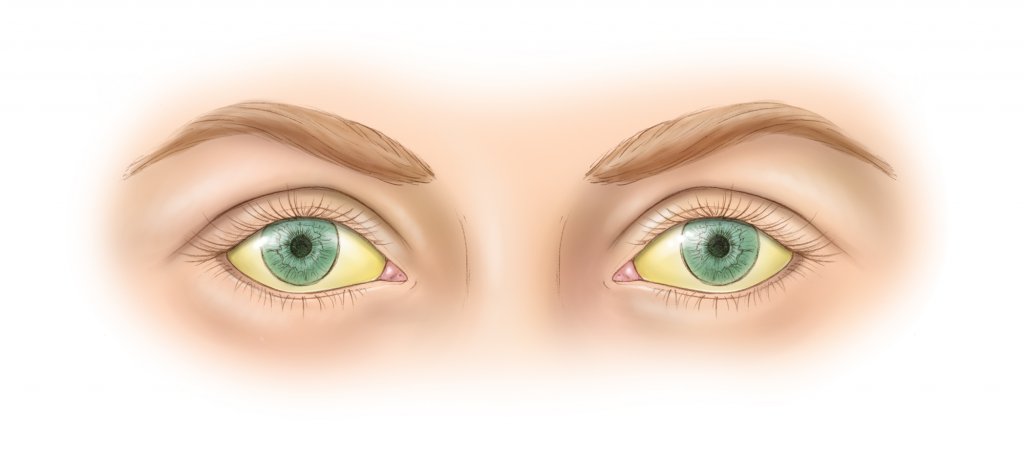
Ещё до того, как появится пожелтение, пациент начинает испытывать боль в правом подреберье. В зависимости от причины, ощущения могут быть различной интенсивности и регулярности. В норме желчь выбрасывается из пузыря в протоки при сокращении желчного пузыря, когда пищевая масса достигла двенадцатиперстной кишки. Поэтому в начале заболевания боль ощущается преимущественно после приёма пищи, может исчезать совсем или стихать до нового приступа. А когда желчь скапливается, возрастает давление на стенки протоков и пузыря, появляется постоянная сильная изнуряющая боль. Чаще опоясывающая или иррадиирующая в область лопаток.
Кал становится бесцветным и жирным, так как без желчи жиры не усваиваются и нет окрашивающего пигмента.
Моча темная, в результате выведения пигментов почками.
Если есть воспаление, то поднимается температура, появляется озноб, слабость.
Попавшие в кровь компоненты желчи отравляют организм и приводят к зуду кожи, нарушению свертываемости крови, снижению давления и сердечного ритма (брадикардия). Пациент тревожится, паникует, плохо спит.
При неполном перекрытии протока симптоматика менее выражена.
Диагностика
Поскольку механическая желтуха – это не самостоятельное заболевание, а синдром, то задача не подтвердить, а найти и дифференцировать причину. В первую очередь проводится осмотр и собираются данные о пациенте: проводились ли операции по поводу ЖКБ, наличие хронических заболеваний, особенности рациона и так далее.
Клинические и биохимические лабораторные исследования крови, кала и мочи покажут общее состояние, степень отравления, наличие воспаления, состояние свертывающей системы. Для механической желтухи характерно сильное повышение прямого билирубина, щелочной фосфатазы, повышение АЛТ и АСТ.
Ультразвуковое исследование (УЗИ) органов брюшной полости. С его помощью можно увидеть увеличение желчного пузыря и протоков, наличие камней, опухоли. Диагностическая ценность УЗИ примерно 75%. Применяют как скрининговую процедуру – безболезненную для пациента и не требующую создания специальных условий для проведения;
Компьютерная томография (КТ) с контрастом позволяет обнаружить опухоли двенадцатиперстной кишки, поджелудочной железы, холедоха;
Магнитно-резонансная томография (МРТ) обнаруживает камни и опухоли, показывает структуру печени и поджелудочной железы;
ЭРПХГ – диагностика при помощи рентген-контрастного вещества. Подробнее о ней в разделе лечение.
Главная цель обследований – отличить печеночную желтуху от механической и выявить конкретную причину и локализацию закупорки тока желчи.
Лечение
Задача врачей при лечении механической желтухи – устранить причину обструкции (перекрытия), восстановить отток желчи и назначить симптоматическое лечение.
Для лечения холедохолитиаза чаще всего используют метод ЭРПХГ (эндоскопической ретроградной панкреатохолангиографии). При помощи специального оборудования в условиях рентгенкабинета проводится эндоскопический осмотр. Затем через большой сосочек двенадцатиперстной кишки вводится контрастное вещество и по серии рентгеновских снимков анализируется состояние желчных и панкреатических протоков. Если обнаруживаются мелкие камни, их удаляют. Крупные дробят и также извлекают ЭРПХГ дает возможность делать разрез сфинктера, удалять папилломы, заслоняющие просвет. Процедура имеет ряд противопоказаний, но в ряде случаев выполняется по жизненным показаниям.
Дренирование желчных протоков при механической желтухе используют, чтобы остановить патологический процесс, убрать давление из желчных протоков. Через кожу делают прокол и по дренажу застойная желчь сливается в специальную ёмкость. У пациентов с новообразованиями трубочка остается до решения вопроса с опухолью. Операбельную убирают хирургическим путем. При неоперабельных проводят стентирование – устанавливают специальный протез-расширитель внутрь протоков, чтобы нормализовать ток желчи.

Хирургия в лечении механической желтухи может быть полостная и лапароскопическая. При ЖКБ удаляют наполненный камнями желчный пузырь, освобождают протоки от конкрементов, восстанавливают проходимость желчных путей.
При медикаментозном лечении применяют:
трансфузионные растворы для скорейшего выведения токсинов и восстановления электролитного баланса;
препараты для регуляции свёртывания крови;
антибактериальные и противовоспалительные средства и так далее.
Юсуповская больница хорошо оснащена и имеет все возможности для корректной диагностики и устранения причин и последствий закупорки желчных путей. Врачи подберут оптимальную схему и способы лечения с учетом состояния пациента, индивидуальных особенностей течения заболевания и результатов обследований.

Возможные осложнения
При своевременном обращении за медицинской помощью прогноз на выздоровление благоприятный. Однако, при длительном отравлении организма билирубином возможны поражения печени, почек, сердца, сосудов, центральной нервной системы, свертывающей системы крови. При несоблюдении врачебных рекомендаций осложнения могут возникнуть в любой из перечисленных систем органов.
В зоне самого очага могут наступить необратимые процессы в ткани печени и поджелудочной железы. Желчнокаменная болезнь имеет свойство рецидивировать, поэтому особенно важно соблюдать режим питания, установленный врачом.
Почему необходимо при первых же симптомах обращаться к врачам
Игнорировать боли и другие признаки недомогания в области печени нельзя, особенно если в анамнезе уже были операции. Занимаясь самолечением, мы лишь убираем симптомы и теряем время. Так, в случае опухолей, на ранней стадии их можно удалить и пройти курс лечения. Камни, закрывающие просвет, со временем увеличиваются в размерах и убрать их становится сложнее. Вовремя обнаруженная причина – это 50% успешного лечения.
При пожелтении кожных покровов и склер нужна экстренная медицинская помощь. Несвоевременное обращение к врачу может привести к летальному исходу.

array(6) < ["ID"]=>string(5) "29478" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(470) ["SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["DESCRIPTION"]=> string(0) "" >
Лимфатический отек нижних конечностей – хроническое заболевание, при котором наблюдается нарушение циркуляции лимфы – биологической жидкости организма. Последняя образуется в тканях, скапливается в лимфатических капиллярах и оттуда распространяется по организму. Нарушение ее тока приводит к застою жидкости в конечностях.
Заболевание может поражать одну или обе ноги. Недугу подвержены и мужчины, и женщины, но, как показывает практика, представительницы прекрасного пола страдают от него намного чаще. Сама собой такая проблема не проходит. Если лимфостаз нижних конечностей никак не лечить, он перейдет в необратимую форму, при которой наблюдается утолщение ног – слоновость.
В Юсуповской больнице совместными усилиями специалистов в разных областях медицины разработана оригинальная комплексная методика лечения лимфостаза нижних конечностей. Суть метода состоит не только в том, что «сгоняется» отек с пораженной конечности, но и путем комплексного воздействия на лимфатическую систему происходит активация лимфатического оттока. Это позволяет в дальнейшем организму самому регулировать дренажную функцию лимфатической системы.
Лечение лимфостаза ног необходимо начинать незамедлительно. Данная патология может достаточно быстро прогрессировать, приводя к серьезным осложнениям, таким как нарушение двигательной активности, появление язв на коже, воспаление, сепсис. Лечение патологии успешно выполняют в Юсуповской больнице. Для терапии лимфостаза врачи составляют индивидуальный план лечения, что позволяет получать лучший результат при устранении недуга.
Разновидности патологии
В соответствии с современной классификацией, различают первичный лимфатический отек ног и вторичный, то есть приобретенный, который развивается при воспалении конечностей. Причины лимфостаза врожденного – нарушения строения лимфатической системы, вроде отсутствия некоторых лимфатических сосудов или расширение их. Проявляет себя такой тип недуга еще в раннем возрасте. Приобретенный лимфостаз ног имеет более разнообразные причины.
На начальных этапах лимфостаз ног приводит к образованию обширных отеков. По мере развития из мягких и обратимых они превращаются в трудноизлечимые и плотные образования. Если не остановить приобретенный лимфостаз нижних конечностей на второй стадии, будет развиваться слоновая болезнь. Она ухудшает качество жизни и может стать причиной развития сопутствующих недугов.
Самая опасная – третья стадия. На данном этапе наблюдаются нарушения кровоснабжения нижних конечностей. Как следствие – на коже, пораженной отеками, образуются красные участки, где через некоторое время появляются трофические язвы. Лимфостаз третьей степени часто сопровождается инфекционными осложнениями. Кроме того, повышается риск развития онкологий.
array(6) < ["ID"]=>string(5) "29479" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(675) ["SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["ORIGIN_SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["DESCRIPTION"]=> string(0) "" >
Стадии
Избыточное накопление лимфы является длительным процессом. Оно происходит очень медленно. При этом нарушается лимфоотток и даже вся система кровоснабжения.
Различают три стадии в развитии лимфостаза:
- Первая, или легкая – по вечерам наблюдается отечность ног, которая к утру проходит. Возможно отекание нижних конечностей после продолжительного нахождения в неподвижном состоянии либо чрезмерных физических нагрузок. Если болезнь находится на ранней стадии, то она может исчезнуть на длительное время и вновь проявить себя по прошествии нескольких лет;
- Вторая, или средней тяжести, – отеки не исчезают даже после отдыха, кожа уплотняется и становится натянутой, развивается болевой синдром. Если нажать пальцем на отечный участок, остается след на длительное время;
- Третья, или тяжелая, – сбои в лимфооттоке становятся необратимыми, наблюдаются фиброзно-кистозные изменения. На поздних стадиях патология захватывает коленные суставы и даже пупартовые связки. Возможно увеличение регионарных лимфоузлов. В особо тяжелых случаях встречается слоновость и лимфосаркома. При развитии сепсиса возможен летальный исход.
При «позднем» отеке сначала наблюдается умеренное поражение одной конечности. Со временем болезнь распространяется и на вторую конечность. В большинстве случаев отечность одной ноги заметна намного лучше, чем второй.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтуха: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
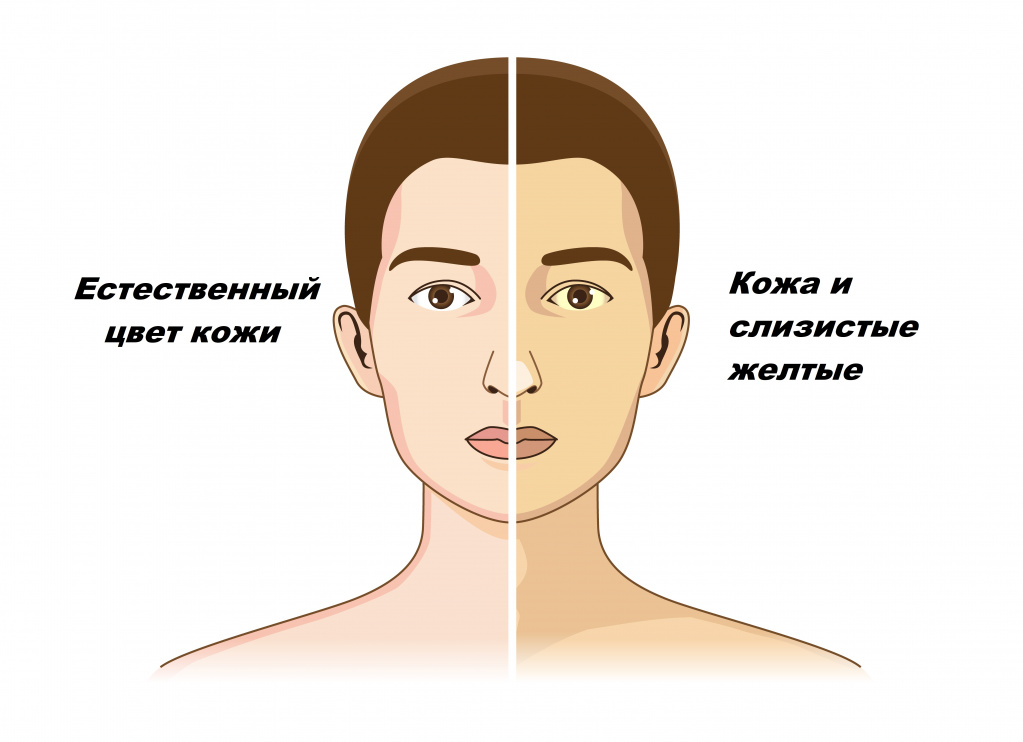
Желтухой называют состояния, при которых кожа и слизистые оболочки окрашиваются в различные оттенки желтого цвета. Причем не во всех случаях это свидетельствует о патологических процессах в организме.
Разновидности желтухи
Различают ложную и истинную желтуху. Ложная желтуха возникает при накоплении в коже каротинов из-за избыточного употребления в пищу моркови, свеклы, апельсинов, тыквы, при приеме внутрь некоторых препаратов (акрихина, пикриновой кислоты и др.).
Желтушное окрашивание кожи и иктеричность (желтая пигментация) склер возникают при концентрации общего билирубина в плазме крови более 35-45 мкмоль/л. Желтый оттенок могут иметь молоко кормящих женщин, плевральный и перикардиальный выпот, асцитическая жидкость, сперма.
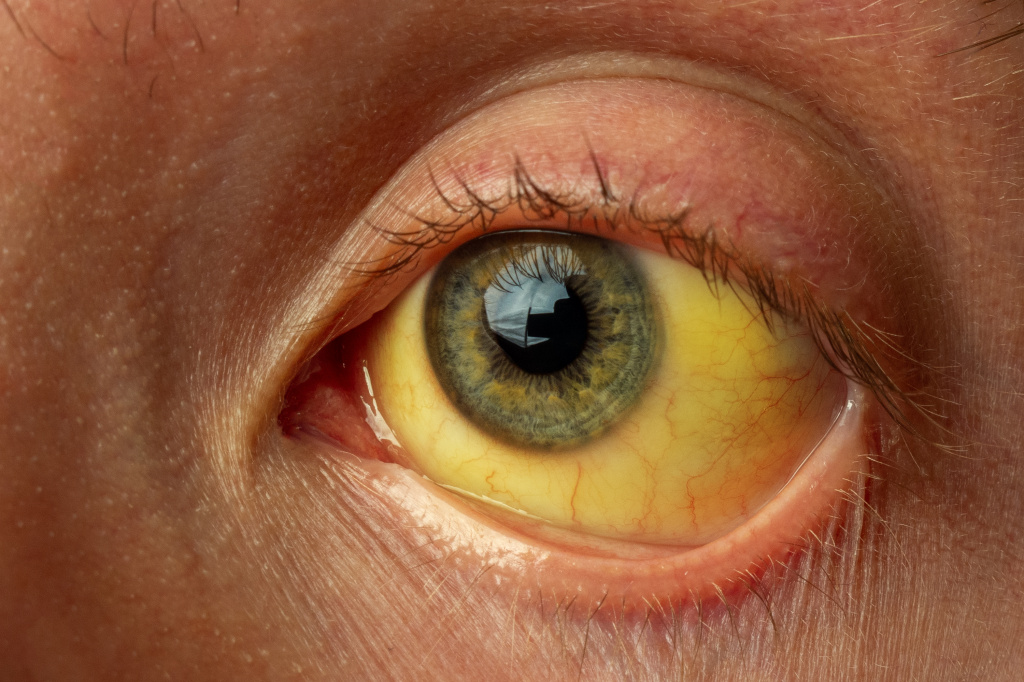
Клиническая картина и длительность истинной желтухи зависят от основного заболевания, на фоне которого развилось повышение билирубина крови.
- желтуха вследствие генетических заболеваний (наследственного микросфероцитоза, наследственного стомацитоза и др.);
- аутоиммунная (приобретенная) гемолитическая анемия.
- вызванные инфекционными заболеваниями (вирусными гепатитами А, В, С, D, Е; герпетическим гепатитом, цитомегаловирусным гепатитом, желтой лихорадкой, инфекционным мононуклеозом, возвратным тифом, кишечным иерсиниозом, орнитозом, лептоспирозом, сальмонеллезом, псевдотуберкулезом и др.);
- вызванные неинфекционными заболеваниями (острым алкогольным гепатитом, лекарственным гепатитом, циррозом печени, отравлением окислителями на основе азотной кислоты, гидразином и его производными, хлорэтаном, этиленгликолем).
4. Механические (подпеченочные) желтухи возникают на фоне желчнокаменной болезни, холангита, рубцовых стриктур внепеченочных желчных протоков, рака головки поджелудочной железы, большого сосочка двенадцатиперстной кишки, желчного пузыря.
Гемолитические желтухи характеризуются умеренными проявлениями, лимонным окрашиванием кожи, склер и слизистых оболочек, незначительным увеличением печени и часто заметно увеличенной селезенкой. Наблюдается анемия.
При остром вирусном гепатите беспокоят тупые ноющие боли в правом подреберье и в суставах, повышается температура, снижается аппетит, больной испытывает слабость. Появляются желтушность кожных покровов, темная моча и недостаточно окрашенный кал. На коже в результате кровоизлияний могут быть синяки. Кожный зуд для острого вирусного гепатита не характерен, так как обеспечивается достаточная эвакуация желчи по желчным протокам. При опросе пациента можно выявить фактор риска развития болезни (контакт с больными гепатитом, недавние хирургические операции, гемотрансфузии, инъекции и манипуляции, связанные с нарушением кожных покровов и слизистых оболочек).
При остром начале заболевания (желчнокаменная болезнь) внезапно появляется коликообразная боль в правом подреберье с иррадиацией вправо и в спину, озноб, повышение температуры. Затем присоединяются желтуха и кожный зуд. При постепенном развитии болезни (рак головки поджелудочной железы) больного могут беспокоить умеренные тупые или давящие боли под правой реберной дугой, тошнота, отрыжка, снижение массы тела. При пальпации живота определяется болезненность в правом подреберье. Постепенно нарастает желтушность кожных покровов, моча приобретает темный цвет, кал становится светлее, так как меньше билирубина выделяется в кишечник.
Конституциональные желтухи характеризуются умеренно выраженной интермиттирующей (периодической) желтухой. Отмечается избирательное окрашивание кожи лица, носогубного треугольника, ладоней, подошв и подмышечных ямок. Желтуха возникает или усиливается после физического или умственного напряжения, обострения сопутствующего заболевания, приема алкоголя. Печень и селезенка не увеличиваются в размерах.
В результате длительного токсического воздействия высоких концентраций билирубина на организм развивается поражение центральной нервной системы, в паренхиматозных органах формируются очаги некроза, подавляется клеточный иммунный ответ, возникает анемия. У детей могут отмечаться серьезные осложнения: ядерная желтуха, умственная отсталость, детский церебральный паралич.
Возможные причины желтухи
Истинная желтуха – это результат нарушения равновесия между образованием и выделением билирубина. Причиной такого нарушения может стать повышенное образование билирубина (гемолитические желтухи), сбой в его транспортировке в клетки печени и экскреции этими клетками, а также ухудшение процессов связывания свободного билирубина (паренхиматозные желтухи). Механические желтухи становятся следствием ухудшения выделения билирубина по внепеченочным протокам.
В основе механизма развития гемолитической желтухи лежит гемолиз (усиленное разрушение эритроцитов), когда продолжительность жизни эритроцитов значительно укорачивается иногда до нескольких часов. Гемолиз может быть внутрисосудистым и внесосудистым. Внутрисосудистый гемолиз возникает в результате механического разрушения эритроцитов в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентного кровяного потока при дисфункции протезированных клапанов сердца, в результате несовместимости эритроцитов по системе АВ(0), резус или какой-либо другой системе, вследствие прямого токсического воздействия (яд змеи) и др.
Внесосудистый гемолиз происходит в селезенке и печени в результате захвата и разрушения измененных эритроцитов. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень – эритроциты с большими нарушениями.
Печеночные (паренхиматозные) желтухи обусловлены в основном поражением гепатоцитов (клеток печени). В одних случаях данный синдром связан с повреждением клеток печени и застоем желчи, например, при остром и хроническом вирусном гепатите. В других – нарушается выделение билирубина (при холестатической желтухе, холестатическом гепатите, первичном билиарном циррозе печени).
При нарушениях оттока желчи по внепеченочным желчным протокам возникает обтурационная (механическая) желтуха.
В результате генетических дефектов ферментов печени возникают ферментопатические, или конституциональные желтухи. Наиболее распространен синдром Жильбера, развивающийся на фоне нарушения захвата свободного билирубина и его связывания с глюкуроновой кислотой из-за дефицита фермента глюкуронилтрансферазы.
Желтуха новорожденных может быть обусловлена высоким выбросом эритроцитов в родах, высоким содержанием фетального гемоглобина, быстрым разрушением билирубина после родов, дефицитом конъюгирующих ферментов в печени. При этом подъем уровня билирубина не достигает критических значений, и состояние ребенка остается удовлетворительным.
Желтуха грудного молока (желтуха от материнского молока) не считается патологией и связана с реакцией организма ребенка на жиры, содержащиеся в грудном молоке. Развивается такое состояние на 3-7-е сутки после рождения, когда ребенок уже получает достаточное количество молока матери. Прекращение грудного вскармливания на 24-48 часов приводит к резкому снижению билирубина и уменьшению выраженности желтухи. Если ребенок продолжает получать грудное молоко, желтуха сохраняется 4-6 недель, затем постепенно уменьшается – состояние кожных покровов и слизистых нормализуется к 12-16-й неделе жизни.
Гемолитическая болезнь новорожденных обусловлена несовместимостью крови матери и плода по различным антигенам, когда в организме беременной женщины вырабатываются антитела, проникающие через плацентарный барьер в кровь плода и вызывающие разрушение (гемолиз) его эритроцитов. Интенсивность желтухи зависит от уровня билирубина – при достижении критических цифр этот фермент может поражать нейроны головного мозга, в результате чего развивается билирубиновая энцефалопатия (ядерная желтуха).
К каким врачам обращаться
При появлении желтухи для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к врачу общей практики, терапевту или педиатру , если пациент – ребенок. В дальнейшем может быть показана консультация гастроэнтеролога , гематолога, онколога , инфекциониста, хирурга .
Диагностика желтухи
Для выяснения причины желтухи выполняется (по показаниям) комплекс лабораторно-инструментальных методов обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

