Почему кожа темнеет на пальцах рук в руки
Обновлено: 18.04.2024
Посинение пальцев рук – достаточно распространённая жалоба, которую предъявляют пациенты как пожилого, так и молодого возраста. Более половины пациентов не считают данный симптом серьезным поводом для обращения к специалисту и занимаются самолечением. Как правило, такой подход не только не эффективен, а еще и приводит к усугублению состояния – развиваются осложнения. Несмотря на то, что работоспособность резко снижается, многие все-равно игнорируют сложившуюся ситуацию, что в последующем приводит к полному обездвиживанию.
Юсуповская больница – лучшее медучреждение Москвы, которое на высоком уровне в любое время дня и ночи оказывает квалифицированную помощь. Специалисты Юсуповской больницы настаивают на обязательных профилактических осмотрах, на адекватном лечении острых состояний и профилактике обострений хронических. Причинами посинения пальцев рук довольно часто выступают запущенные хронические заболевания. Врачи Юсуповской больницы имеют знания и все необходимое оборудование чтобы установить причину, которая привела к возникновению данного симптома. Запись к специалисту Юсуповской больницы проводится по телефону или онлайн.

Причины
Причины посинения пальцев рук достаточно разнообразные, но наиболее распространенная – травматическое поражение. Травма может быть любого генеза – как производственная, так и бытовая, или спортивная и т.д. Сильный удар характеризуется болью, повреждением мягких тканей, разрывом сухожилий, может повредиться сустав или, как не редко бывает, возникает перелом костных структур.
Поврежденный палец практически сразу отекает и меняется цвет кожных покровов. Рентгенологическое исследование ушибленной конечности позволяет оценить состояние костей. Врач-травматолог в обязательном порядке осматривает пострадавшего, при необходимости назначает диагностические исследования и лечение.
Если причиной посинения пальцев не является травматическое повреждение, то обязательно необходимо обратиться к врачу для исключения угрожающих жизни состояний и для подбора эффективной терапии.
Заболевания сосудов и сердечной мышцы очень часто сопровождаются появлением данного симптома. Посинение пальцев рук может быть симптомом таких заболевания, как болезнь Рейно, болезнь Бюргера, криоглобулинемия и отсутствие или неадекватность лечения могут привести к усугублению состояния и даже к ампутации.
В случае, когда посинение пальцев сопровождается зудом, гиперемией и отеком необходимо исключить аллергическую реакцию.
Тщательный сбор анамнеза заболевания так же может помочь установить причину – сделанный накануне маникюр, ссадины, мелкие раны пальцев руки т.д. могут послужить местом присоединения инфекции и как следствие – палец меняет свой цвет.
Посинением пальцев рук сопровождаются такие серьезные заболевания, такие как васкулит, склеродермия, системная красная волчанка и т.д. Пальцы могут приобрести синюшный оттенок в следствии воздействия низких температур.
В любом случае, чтоб обезопасить себя и предотвратить осложнения, необходимо обратиться в хорошее медицинское учреждение с лучшими специалистами, такое как Юсуповская больница. Каждому пациенту больницы оказывается, как высококвалифицированная помощь, так и надлежащий уход.

Лечение
В случае травматического повреждения необходимо доставить пострадавшего в травмпункт, где смогут провести рентгенологическое исследование, диагностировать или исключить перелом. По результатам исследования можно будет планировать дальнейшее ведение пациента.
Если синюшность пальцев рук не связана с травмой – необходимо обратиться к специалисту Юсуповской больницы для обследования и при необходимости – лечения. Только хороший специалист сможет определить причину возникновения посинения пальцев рук, а в Юсуповской больнице для этого созданы все условия.
В зависимости от причины, зависит и лечение. Оно может быть, как медикаментозное, так и при необходимости – хирургическое.
Лучшее оборудование и компетентные специалисты своего дела помогут решить любую проблему, касающуюся здоровья. Комфортные условия, продуманный досуг и внимание персонала помогут восстановиться максимально быстро и качественно. Запись на прием по телефону и онлайн
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
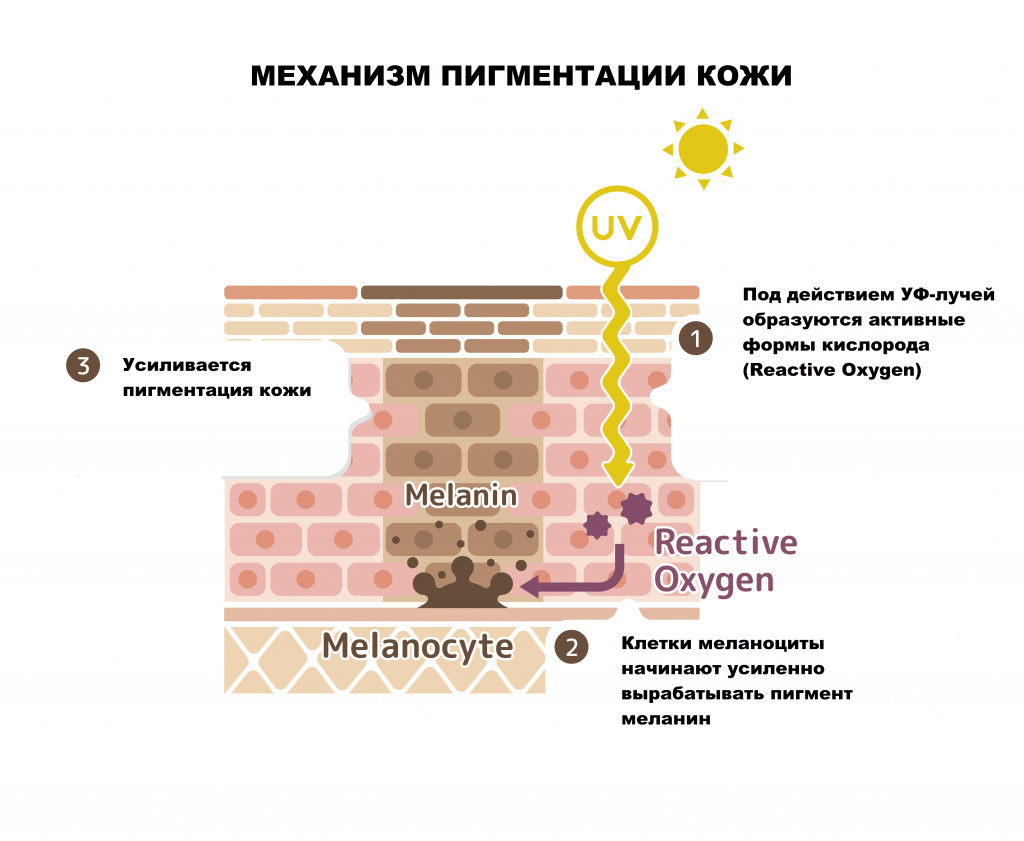
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
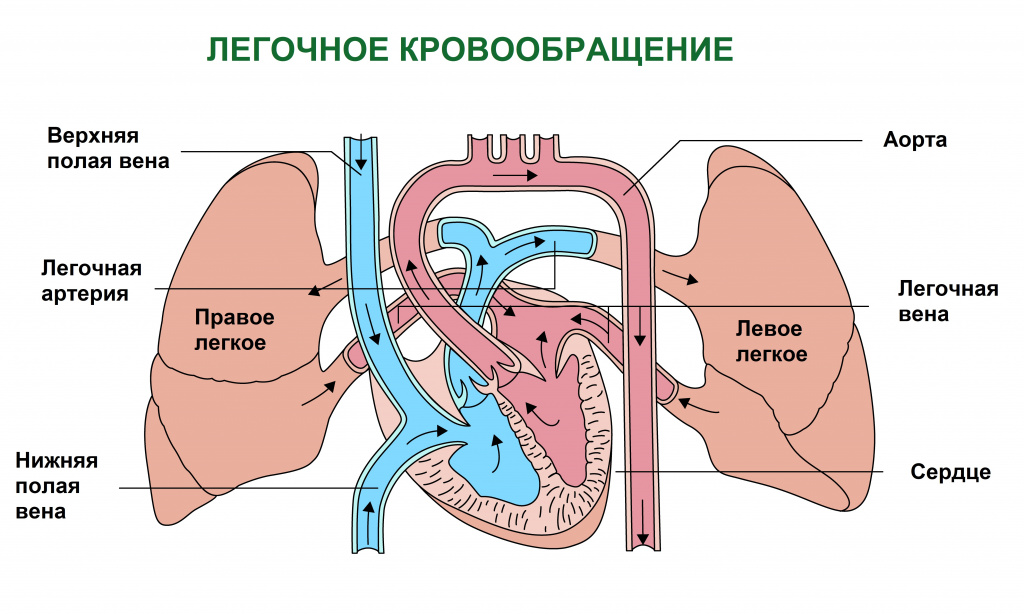
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.

Гангрена руки - состояние омертвения пальцев, кисти или больших отделов конечности, которое вызывается нарушением кровоснабжения или различными травмами (механическими или температурными). Гангрена означает гибель части конечности и требует удаления мертвых тканей, однако уменьшения объема ампутации и сохранение функции руки возможно только при устранении нарушений кровоснабжения. К счастью, пациенты обращаются чаще всего при первых признаках заболевания и у хирургов есть возможность оказать своевременную помощь.
Уникальные методы лечения в Инновационном сосудистом центре
Специалисты нашей клиники владеют уникальными методами микрохирургического восстановления кровообращения при гангрене руки или критической ишемии. В лечении подобной патологии мы исповедуем принцип достаточности реваскуляризации и точного выяснения причин развития патологии. Порой восстановление кровотока путем только удаления тромба или шунтирующей операции не представляется возможным. Нередкой причиной развития гангрены руки является сдавление или поражение артерий плечевого пояса. При выявлении подобной патологии мы проводим вмешательство на этом уровне. Наши хирурги обладают большим опытом проведения операций при ишемии и гангрене верхней конечности - прооперировано более 100 пациентов с подобной патологией.
Причины возникновения и факторы риска
Окклюзионные заболевания артерий верхних конечностей
- Атеросклероз артерий верхних конечностей - развитие атеросклеротических бляшек в сосудах.
- Облитерирующий эндартертериит - воспалительное заболевание сосудов, приводящее к их закупорке.
- Синдром грудного выхода - сдавление подключичной артерии между I ребром и ключицей, при врожденном сужении этого пространства.
- Эмболия артерий верхней конечности - острая закупорка артерии тромбом, пришедшим с током крови из полостей сердца или расширений крупных артерий.
- Спастическое заболевание (болезнь Рейно) - стойкий спазм мелких артерий пальцев и кисти, приводящий к их постепенному зарастанию.
Артерии несут кровь богатую кислородом и питательными веществами от сердца к остальным частям тела. При некоторых сосудистых заболеваниях возникает сужение артерий или их закупорка, которая может развиться постепенно или внезапно. При постепенном развитии может возникнуть хроническая артериальная недостаточность руки, которая приводит к болям в кисти при нагрузке, язвам пальцев и их отмиранию. При острой закупорке может развиться быстрая гибель конечности (ишемическая гангрена). В этом случае необходима срочная операция по восстановлению кровообращения, в противном случае высока вероятность большой ампутации.
Травматическая гангрена руки
Тяжелые травмы верхней конечности приводят к повреждению сосудистых пучков, стойкому отеку тканей. Сдавление тканей отеком, особенно в гипсовой повязке, может вызвать резкое снижение кровообращения и гибель мягких тканей кисти.
Глубокие ожоги и присоединение вторичной инфекции могут вызвать гибель мягких тканей и сегмента конечности, что требует последующей ампутации. Отморожение пальцев и кисти приводит к подобному результату.
Развитие гангрены руки возможно при ошибочных инъекциях препаратов в артерии вместо вен, особенно часто это встречается в среде наркоманов. Течение заболевания в таком случае сопровождается быстрым развитием некрозов и общей интоксикацией.
Типы гангрены

Сухая гангрена: этот тип чаще встречается у диабетиков и людей с аутоиммунными нарушениями, а также при атеросклерозе артерий рук. Инфекция обычно не является основной причиной сухой гангрены. Однако возможно присоединение вторичной инфекции и распад сухого некроза.
В результате плохого кровообращения (ишемии) наступает гибель и высыхание тканей. Сухая гангрена представляет собой высушенную ткань, кожа переходит от коричневого или тёмно-синего в черный цвет, прежде чем отмереть полностью. Редко может наступить самоизлечение при отторжении омертвевших тканей, однако чаще всего требуется формирование культи.
Влажная гангрена: этот тип развивается при присоединении вторичной инфекции. Влажная гангрена имеет плохой прогноз из-за высокого риска сепсиса. Ожоговые травмы или травмы, когда конечность была раздроблена или сжата, могут также отрезать кровоснабжение пораженных участков, вызывая гангрену. Инфекция при этом типе гангрены может распространяться по всему организму очень быстро, угрожая жизни пациентв.
Газовая гангрена: вызывается бактериями, которые производят газ в тканях. Это самая тяжелая форма, вызванная главным образом бактериями Clostridium perfringens. По мере ухудшения состояния кожа бледнеет и становится сероватой, а при нажатии она трескается. Требует быстрой медицинской помощи, так как пациент может умереть в течение двух суток. Чаще всего развивается при огнестрельных ранениях. У диабетиков может развиться даже при незначительных повреждениях кожных покровов.
Симптомы и признаки
Симптомы тяжелой ишемии руки:
- Боль в кисти и пальцах в состоянии покоя или при малейшей нагрузке.
- Затруднения активных движений
- Снижение чувствительности пальцев и кисти
- Бледность кожи, спавшиеся вены
Симптомы сухой гангрены:
- Сухая, сморщенная и почерневшая кожа,
- Холодность и онемение конечности,
- Отсутствие ощущений в пораженной области,
- Рана, заполненная гноем и с неприятным запахом.
Симптомы влажной гангрены:
- Высокая лихорадка,
- Снижение кровяного давления,
- Отек и сильная боль на пораженном участке,
- Волдыри или язвы, могут быть с неприятным запахом,
- Обесцвечивание кожи над областью гангрены,
- Треск при нажатии на кожу в области поражения (при газовой гангрене).
Осложнения
- Обширные раны, требующие реконструктивной хирургии,
- Ампутация (руки или пальца),
- Сепсис
- Смерть
Очень важно начинать лечить гангрену прежде, чем она превратится в опасную для жизни ситуацию. Раннее лечение может помочь в какой-то степени уменьшить ущерб от гангрены. Чтобы предотвратить заболевание:
- Контролируйте диабет
- Хорошо обрабатывайте раны,
- Не затягивайте с обращением к врачу в случае потемнения пальцев или болях в кисти.
Гангрена, если ее не лечить, может привести к распространению инфекции в кровоток и вызвать сепсис, угрожающий жизни. Случаи самоампутации при сухой ганрене достаточно редки, чтобы принимать их во внимание как фактор отказа от хирургического лечения.
Читайте также:

