Почему кожа становится оранжевой
Обновлено: 18.04.2024
Желтухой называют синдром, при котором кожа, слизистые и белки глаз окрашиваются в желтый цвет. Это не самостоятельное заболевание, а только проявление какой-то патологии. Причины развития желтухи могут быть совершенно различными.
Что вызывает желтуху?
Желтуха возникает, когда в крови слишком много билирубина. Он может быть повышен из-за множества факторов: нарушений в работе печени, нарушения оттока желчи (сама желчь содержит билирубин) из желчного пузыря и желчных протоков, нарушений крови, в которой распадается слишком много эритроцитов, содержащих билирубин.
Билирубин – вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу. Когда эритроциты умирают, печень фильтрует продукты их распада из кровотока. Но при патологиях (болезни самой печени и желчевыводящих путей, повышенном разрушении эритроцитов) печень может не успевать за этим процессом, билирубин накапливается, и кожа, склеры глаз и слизистые приобретают желтый цвет.
Сдать анализы на билирубин в СИТИЛАБ
Виды желтухи
Существует несколько видов желтухи, и в зависимости от этого отличается механизм повреждений.
Симптомы желтухи
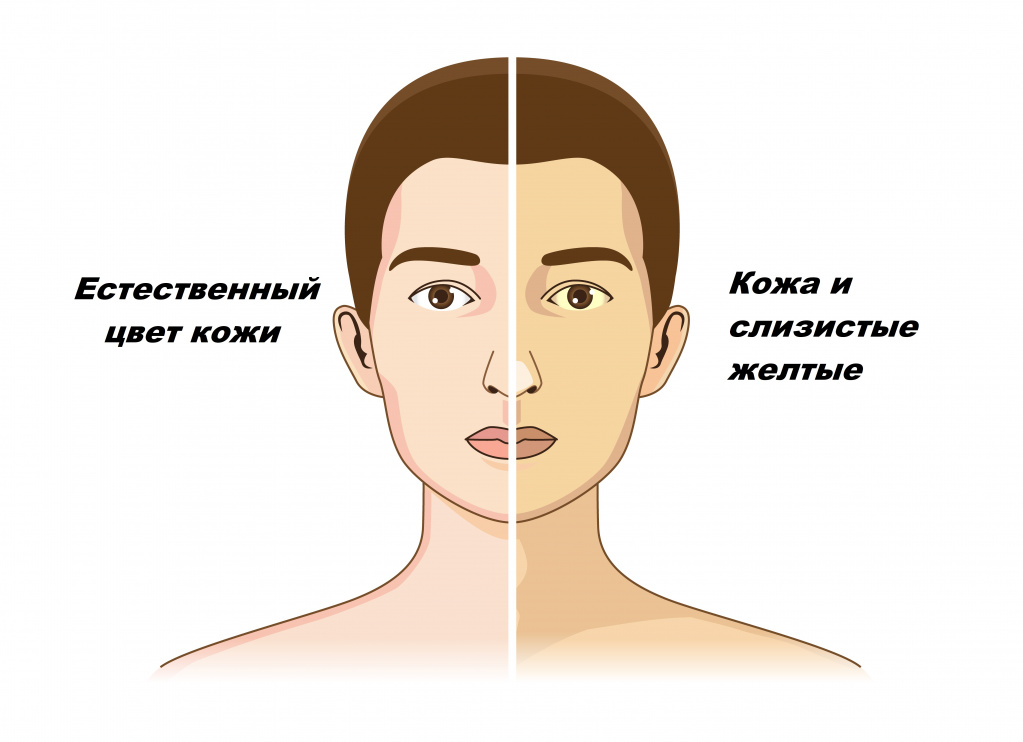
Из названия синдрома ясно, что представляет собой главный симптом. При желтухе желтеют белки глаз, кожа и другие ткани человеческого тела. Что интересно, по оттенку желтого можно предположить вид желтухи. При гемолитических желтухах кожа становится бледной и приобретает светло-желтый, лимонный оттенок. При печеночных – оранжевый. При механических желтухах кожа темнеет, становится землистого, зеленоватого цвета.
Желтуха, вызванная острым заболеванием, обычно сопровождается жаром, ознобом, болью в животе, гриппоподобными симптомами, темной мочой и светлым стулом.
Если желтуха развивается в результате хронической патологии, могут быть такие симптомы, как потеря веса или кожный зуд. Желтуха, вызванная онкологическим заболеванием поджелудочной железы или желчных путей, может сопровождаться болью в животе.
Желтуха у детей
Частое явление – желтуха новорожденных. Как и у взрослых, детская желтуха связана с повышенным уровнем билирубина в крови, однако в преобладающем большинстве случаев не несет серьезной угрозы для жизни или здоровья.
Желтуха – один из наиболее распространенных синдромов, с которыми сталкиваются новорожденные. По статистике, почти 60% доношенных детей и 80% рожденных раньше срока (до 37-й недели беременности) имеют при рождении желтуху различной степени. При этом 60-70% от этого числа сталкиваются с физиологической, а не патологической формой желтухи. И только у одного из 20 младенцев билирубин в крови настолько высок, что нуждается в лечении.
Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и исчезают без лечения к 2-м неделям. В большинстве больниц проводится обследование детей на желтуху перед выпиской. Несмотря на то, что обычно желтуха у новорожденных проходит без медицинской помощи, при первых симптомах необходимо показать малыша врачу, чтобы специалист определил причину желтых склер или желтой кожи и дал индивидуальные рекомендации.
Желтуха часто встречается у новорожденных, потому что красные кровяные тельца младенцев быстрее разрушаются. Кроме того, печень новорожденного не полностью развита, поэтому она удаляет билирубин из крови не так эффективно, как у взрослого человека. Плюс – низкое содержание бактерий в кишечнике новорожденных также влияет на обмен билирубина, увеличивая его содержание в крови. Обычно к концу второй недели жизни малыша его печень начинает справляться с количеством билирубина, и показатель приходит в норму.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка. В особенно высоких количествах билирубин оказывает нейротоксическое действие – то есть может нанести вред мозгу ребенка. Степень повреждений зависит от продолжительности желтухи и степени, насколько повышен билирубин.
Чтобы снизить уровень билирубина у малыша, часто применяют фототерапию. Свет от специальной лампы падает на кожу и преобразует билирубин в форму, которая легче расщепляется печенью. В редких и тяжелых случаях применяется обменное переливание: кровь ребенка удаляется с помощью катетера и заменяется кровью от подходящего донора. Большинство младенцев хорошо реагируют на лечение, и уже через несколько дней их выписывают из больницы.
Желтуха у взрослых
- Гепатит. Это воспалительное заболевание печени, часто вызванное вирусом. Гепатит может быть острым (полностью излечимым) или хроническим. Другие причины гепатита: лекарственные препараты, наркотические вещества, алкоголь, аутоиммунные заболевания. Такие повреждения печени в итоге приводят к желтухе.
- Заблокированные желчные протоки. По этим тонким трубкам желчь поднимается из печени и желчного пузыря и попадает в тонкий кишечник. Камни в желчном пузыре и опухоли могут блокировать протоки.
- Рак поджелудочной железы: это 10-ое по частоте онкологическое заболевание у мужчин и 9-ое - среди женщин.
- Нарушения крови, из-за которых происходит быстрый распад эритроцитов.
Синдром Жильбера
Отдельно стоит выделить синдром Жильбера – распространенное наследственное заболевание, также известное как конституциональная дисфункция печени и семейная негемолитическая желтуха. Он не требует лечения, а многие врачи не считают его за заболевание и рассматривают как вариант нормы и индивидуальную особенность. Синдром Жильбера встречается у 1-5% населения, в зависимости от региона. Он связан с дефектом гена, который отвечает за выработку печеночного фермента. Благодаря этому ферменту связывается непрямой билирубин.
У трети носителей синдрома Жильбера патология не проявляет себя в течение всей жизни. Часто он переносится бессимптомно и обнаруживается только по результатам анализа крови на билирубин. Однако возможны и более выраженные симптомы: боль в правом подреберье, металлический привкус во рту, метеоризм, рвота, общая слабость и усталость, потеря аппетита, бессонница. Симптомы разнообразны, и часто пациенты с синдромом Жильбера сталкиваются со сниженным настроением, раздражительностью, тревожностью.
Специфическое лечение синдрома Жильбера обычно не проводится. Пациенту необходимо ограничивать количество жирных продуктов в рационе, придерживаться здорового образа жизни и посещать гастроэнтеролога – именно он занимается диагностикой и лечением данного заболевания.
Диагностика и лечение желтухи
Предварительный диагноз можно поставить уже по цвету кожи, однако повторим, что желтуха – не заболевание, а синдром. Поэтому вся дальнейшая диагностика после первичного осмотра будет направлена на выявление причины симптомов.
-
; ; , в том числе анализ крови на билирубин общий и билирубин прямой;
- анализ мочи на билирубин общий и билирубин прямой;
- кровь на антитела к вирусным гепатитам.
Лечение подбирается индивидуально, в зависимости от причин, вызвавших желтуху, состояния внутренних органов и результатов проведенных исследований. Желтуха имеет много видов и проявлений, и лечение ее также разнообразно.
Разными видами желтухи занимаются разные специалисты: терапевты, инфекционисты, гематологи, онкологи. Какой именно специалист станет основным лечащим врачом, будет понятно в результате обследования. Правильно начать обследование со сдачи лабораторных анализов и обращения к терапевту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтые пятна на коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кожа – это самый большой орган человеческого организма, который выполняет ряд функций: защитную (барьерную), секреторную, терморегуляционную, дыхательную, иммунную, экскреторную. Кроме того, кожа - важнейшее рецепторное поле нашего организма, поскольку в ней находится множество нервных окончаний.
Цвет кожи определяется несколькими факторами - количеством пигмента, вырабатываемого специальными клетками кожи (меланоцитами), кровенаполнением сосудов кожи (чем меньше кровоток в поверхностных сосудах, тем бледнее кожа), а также отложением в ней различных веществ, поступающих в организм извне или образующихся в процессе жизнедеятельности человека.
Разновидности пятен на коже
При описании различных изменений кожи, в том числе пятен, используется множество характеристик.
Пятна различаются по цвету - желтоватые, красноватые, коричневые, «кофе с молоком» и даже зеленые и синюшные.
Элементы могут быть единичными или множественными, располагаться локально на отдельной части тела или диффузно по всей его поверхности.
Желтые пятна могут возникать первично или как результат развития других морфологических элементов (папул, пузырьков и т.д.).
Возможные причины появления желтых пятен на коже
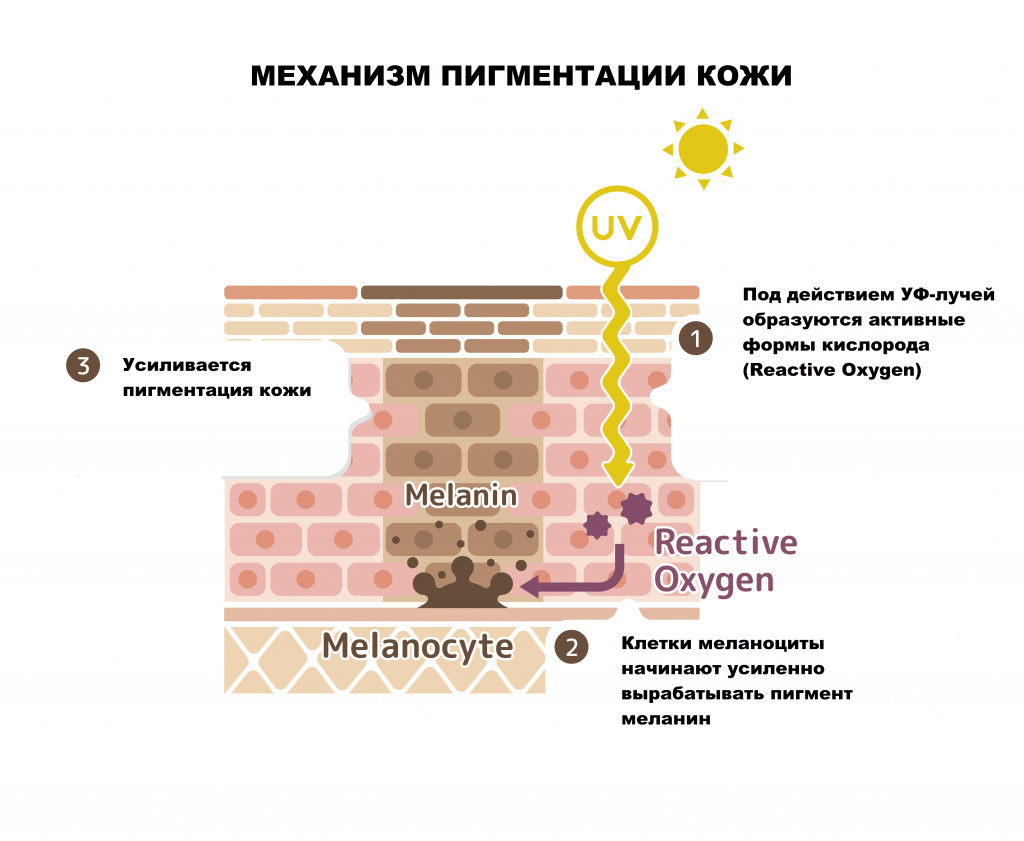
Изменение цвета кожи чаще всего обусловлено чрезмерной продукцией меланина. Это происходит из-за увеличения количества меланоцитов на определенном участке кожи, их местной активации (в результате, например, воспалительных процессов в данной области) и общей активации – под действием ультрафиолетовых лучей, гормонов и других биологически активных веществ, образующихся в организме.
При нарушении работы эндокринной системы сначала изменения цвета носят локальный характер и имеют вид небольших пятен, которые далее распространяются по всей поверхности тела.
Чрезмерное потребление продуктов и биологических добавок, содержащих каротин, может приводить к появлению желтоватого оттенка кожи диффузно или локально.
Желтые пятна на коже могут сформироваться у заядлых курильщиков. Как правило, они располагаются на пальцах, которыми человек держит сигарету. Их образование связано с местным токсическим действием никотина и смол, содержащихся в сигаретах.
Стоит упомянуть и о веснушках, которые, конечно, не являются заболеванием, но имеют желтый или желтовато-рыжий цвет.
Как правило, они появляются еще в детском возрасте у людей со светлой кожей.
Заболевания, при которых могут появиться желтые пятна на коже
Гиперпигментированные желтовато-коричневые пятна могут стать следствием разрешения первичных кожных элементов на коже после кори или грибковых инфекций.
Хлоазма (желтоватые пятна, часто локализующиеся на коже лица) формируется при патологиях печени (хроническом гепатите, циррозе), женских половых органов (эндометрите, сальпингите и др.), при нарушении менструального цикла, а также часто возникают во время беременности.

Линейная (так называемая темная линия) или мелкопятнистая гиперпигментация на лбу, похожая на хлоазму, цвета «кофе с молоком» может быть ассоциирована с опухолями головного мозга и сирингомиелией.
Другим заболеванием, для которого характерно наличие пятен цвета «кофе с молоком», является нейрофиброматоз. Кроме специфической гиперпигментации кожи могут появиться нейрофибромы и другие доброкачественные новообразования.
Желтоватые пятна вокруг рта (пигментный околоротовой дерматоз Брока) нередко возникают на фоне заболеваний желудочно-кишечного тракта и неврозов.
Одним из проявлений синдрома Блоха–Сульцбергера (наследственное недержание пигмента) становится появление желтых пятен, расположенных по боковым поверхностям туловища и на конечностях.
Гиперпигментированные пятна могут быть проявлением новообразований кожи, крови и других органов и систем, а также различных эндокринных заболеваний – например, болезни Аддисона (недостаточности надпочечников) и патологий щитовидной железы.
К каким врачам обращаться при появлении желтых пятен на коже
Чтобы разобраться в причинах появления желтых пятен на коже, потребуется консультация дерматолога или эндокринолога .
Диагностика и обследования при появлении желтых пятен на коже
Установление причин локального пожелтения кожи начинается с выяснения возможных провоцирующих факторов. Затем врач назначает исследования, которые помогут установить или дифференцировать диагноз.
-
Клинический анализ крови с определением лейкоцитарной формулы позволяет выявить анемию и другие поражения системы крови, в т.ч. заподозрить лейкозы, а также признаки воспалительного процесса в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтуха: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Желтухой называют состояния, при которых кожа и слизистые оболочки окрашиваются в различные оттенки желтого цвета. Причем не во всех случаях это свидетельствует о патологических процессах в организме.
Разновидности желтухи
Различают ложную и истинную желтуху. Ложная желтуха возникает при накоплении в коже каротинов из-за избыточного употребления в пищу моркови, свеклы, апельсинов, тыквы, при приеме внутрь некоторых препаратов (акрихина, пикриновой кислоты и др.).
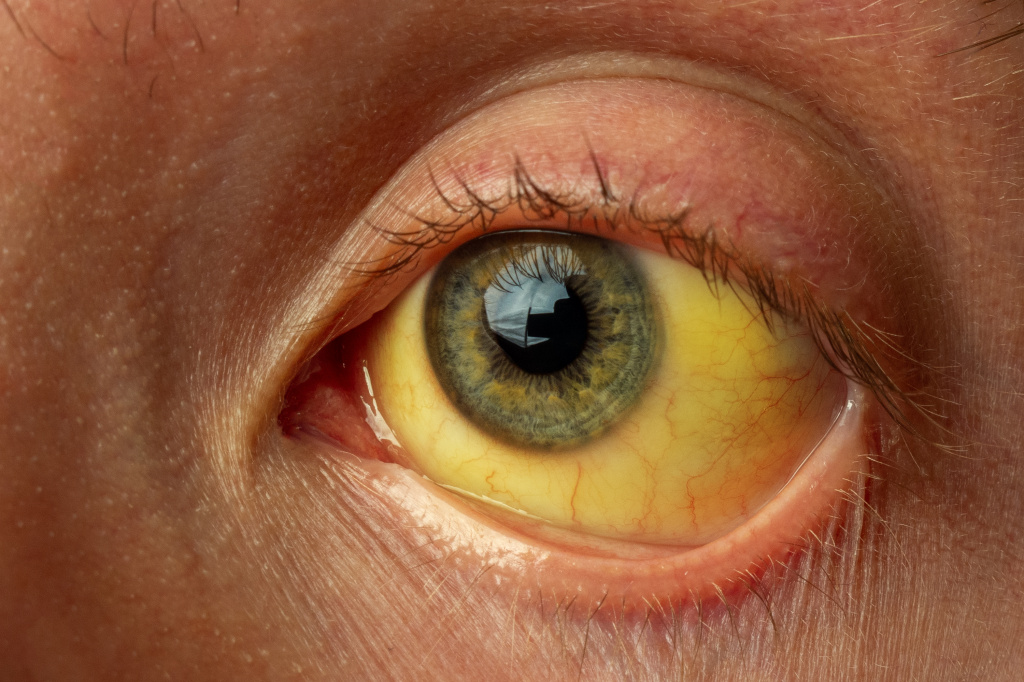
Желтушное окрашивание кожи и иктеричность (желтая пигментация) склер возникают при концентрации общего билирубина в плазме крови более 35-45 мкмоль/л. Желтый оттенок могут иметь молоко кормящих женщин, плевральный и перикардиальный выпот, асцитическая жидкость, сперма.
Клиническая картина и длительность истинной желтухи зависят от основного заболевания, на фоне которого развилось повышение билирубина крови.
- желтуха вследствие генетических заболеваний (наследственного микросфероцитоза, наследственного стомацитоза и др.);
- аутоиммунная (приобретенная) гемолитическая анемия.
- вызванные инфекционными заболеваниями (вирусными гепатитами А, В, С, D, Е; герпетическим гепатитом, цитомегаловирусным гепатитом, желтой лихорадкой, инфекционным мононуклеозом, возвратным тифом, кишечным иерсиниозом, орнитозом, лептоспирозом, сальмонеллезом, псевдотуберкулезом и др.);
- вызванные неинфекционными заболеваниями (острым алкогольным гепатитом, лекарственным гепатитом, циррозом печени, отравлением окислителями на основе азотной кислоты, гидразином и его производными, хлорэтаном, этиленгликолем).
4. Механические (подпеченочные) желтухи возникают на фоне желчнокаменной болезни, холангита, рубцовых стриктур внепеченочных желчных протоков, рака головки поджелудочной железы, большого сосочка двенадцатиперстной кишки, желчного пузыря.
Гемолитические желтухи характеризуются умеренными проявлениями, лимонным окрашиванием кожи, склер и слизистых оболочек, незначительным увеличением печени и часто заметно увеличенной селезенкой. Наблюдается анемия.
При остром вирусном гепатите беспокоят тупые ноющие боли в правом подреберье и в суставах, повышается температура, снижается аппетит, больной испытывает слабость. Появляются желтушность кожных покровов, темная моча и недостаточно окрашенный кал. На коже в результате кровоизлияний могут быть синяки. Кожный зуд для острого вирусного гепатита не характерен, так как обеспечивается достаточная эвакуация желчи по желчным протокам. При опросе пациента можно выявить фактор риска развития болезни (контакт с больными гепатитом, недавние хирургические операции, гемотрансфузии, инъекции и манипуляции, связанные с нарушением кожных покровов и слизистых оболочек).
При остром начале заболевания (желчнокаменная болезнь) внезапно появляется коликообразная боль в правом подреберье с иррадиацией вправо и в спину, озноб, повышение температуры. Затем присоединяются желтуха и кожный зуд. При постепенном развитии болезни (рак головки поджелудочной железы) больного могут беспокоить умеренные тупые или давящие боли под правой реберной дугой, тошнота, отрыжка, снижение массы тела. При пальпации живота определяется болезненность в правом подреберье. Постепенно нарастает желтушность кожных покровов, моча приобретает темный цвет, кал становится светлее, так как меньше билирубина выделяется в кишечник.
Конституциональные желтухи характеризуются умеренно выраженной интермиттирующей (периодической) желтухой. Отмечается избирательное окрашивание кожи лица, носогубного треугольника, ладоней, подошв и подмышечных ямок. Желтуха возникает или усиливается после физического или умственного напряжения, обострения сопутствующего заболевания, приема алкоголя. Печень и селезенка не увеличиваются в размерах.
В результате длительного токсического воздействия высоких концентраций билирубина на организм развивается поражение центральной нервной системы, в паренхиматозных органах формируются очаги некроза, подавляется клеточный иммунный ответ, возникает анемия. У детей могут отмечаться серьезные осложнения: ядерная желтуха, умственная отсталость, детский церебральный паралич.
Возможные причины желтухи
Истинная желтуха – это результат нарушения равновесия между образованием и выделением билирубина. Причиной такого нарушения может стать повышенное образование билирубина (гемолитические желтухи), сбой в его транспортировке в клетки печени и экскреции этими клетками, а также ухудшение процессов связывания свободного билирубина (паренхиматозные желтухи). Механические желтухи становятся следствием ухудшения выделения билирубина по внепеченочным протокам.
В основе механизма развития гемолитической желтухи лежит гемолиз (усиленное разрушение эритроцитов), когда продолжительность жизни эритроцитов значительно укорачивается иногда до нескольких часов. Гемолиз может быть внутрисосудистым и внесосудистым. Внутрисосудистый гемолиз возникает в результате механического разрушения эритроцитов в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентного кровяного потока при дисфункции протезированных клапанов сердца, в результате несовместимости эритроцитов по системе АВ(0), резус или какой-либо другой системе, вследствие прямого токсического воздействия (яд змеи) и др.
Внесосудистый гемолиз происходит в селезенке и печени в результате захвата и разрушения измененных эритроцитов. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень – эритроциты с большими нарушениями.
Печеночные (паренхиматозные) желтухи обусловлены в основном поражением гепатоцитов (клеток печени). В одних случаях данный синдром связан с повреждением клеток печени и застоем желчи, например, при остром и хроническом вирусном гепатите. В других – нарушается выделение билирубина (при холестатической желтухе, холестатическом гепатите, первичном билиарном циррозе печени).
При нарушениях оттока желчи по внепеченочным желчным протокам возникает обтурационная (механическая) желтуха.
В результате генетических дефектов ферментов печени возникают ферментопатические, или конституциональные желтухи. Наиболее распространен синдром Жильбера, развивающийся на фоне нарушения захвата свободного билирубина и его связывания с глюкуроновой кислотой из-за дефицита фермента глюкуронилтрансферазы.
Желтуха новорожденных может быть обусловлена высоким выбросом эритроцитов в родах, высоким содержанием фетального гемоглобина, быстрым разрушением билирубина после родов, дефицитом конъюгирующих ферментов в печени. При этом подъем уровня билирубина не достигает критических значений, и состояние ребенка остается удовлетворительным.
Желтуха грудного молока (желтуха от материнского молока) не считается патологией и связана с реакцией организма ребенка на жиры, содержащиеся в грудном молоке. Развивается такое состояние на 3-7-е сутки после рождения, когда ребенок уже получает достаточное количество молока матери. Прекращение грудного вскармливания на 24-48 часов приводит к резкому снижению билирубина и уменьшению выраженности желтухи. Если ребенок продолжает получать грудное молоко, желтуха сохраняется 4-6 недель, затем постепенно уменьшается – состояние кожных покровов и слизистых нормализуется к 12-16-й неделе жизни.
Гемолитическая болезнь новорожденных обусловлена несовместимостью крови матери и плода по различным антигенам, когда в организме беременной женщины вырабатываются антитела, проникающие через плацентарный барьер в кровь плода и вызывающие разрушение (гемолиз) его эритроцитов. Интенсивность желтухи зависит от уровня билирубина – при достижении критических цифр этот фермент может поражать нейроны головного мозга, в результате чего развивается билирубиновая энцефалопатия (ядерная желтуха).
К каким врачам обращаться
При появлении желтухи для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к врачу общей практики, терапевту или педиатру , если пациент – ребенок. В дальнейшем может быть показана консультация гастроэнтеролога , гематолога, онколога , инфекциониста, хирурга .
Диагностика желтухи
Для выяснения причины желтухи выполняется (по показаниям) комплекс лабораторно-инструментальных методов обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Например, оранжевый оттенок кожи говорит о гипотериозе, то есть нарушении функции щитовидной железы.
В норме щитовидная железа участвует в расщеплении бета-каротина, содержащегося в моркови, помидорах, красном перце. У здорового человека он расщепляется полностью.

Оранжевая кожа – признак заболевания щитовидной железы
Оранжевая кожа возникает тогда, когда не хватает веществ, расщепляющих бета-каротин. Каротин жирорастворимый, он накапливается в подкожном жире, и кожа меняет цвет. Это должно быть поводом для проверки щитовидной железы.
Эта проблема поправима и прекрасно лечится.
Желтая кожа – признак желтухи, которая бывает механическая, когда нарушается отток желчи, она попадает в кровь, сосуды, и цвет лица меняется.
Желтый цвет кожи всегда говорит о больной печени. Именно она не дает желчи распадаться и нормально осуществлять свой метаболизм. Желчный пигмент (билирубин) попадает в кровь и окрашивает лицо. Это прямое показание для визита к врачу. Желтый цвет кожи может еще говорить о гепатите, циррозе, камне в желчном пузыре, который дал механическую желтуху. Этот цвет могут дать и опухоли поджелудочной железы, которые перекрывают отток для желчи в желчном пузыре.

Желтая кожа – признак заболевания печени
Синие губы и синий носогубный треугольник говорит о недостатке кислорода. Эту симптоматику могут давать пороки сердца.

Носогубный треугольник с синюшным оттенком – признак заболевания сердца

Багровое лицо. Чаще всего это бывает у людей старше 50 лет. Таким образом проявляется гипертоническая болезнь. Сосуды сужаются, кровь становится более концентрированной и кожа краснеет. У молодых людей – это симптом опухоли надпочечников, когда давление становится невероятно высоким – 200/130, 200/120.
В любом возрасте – это повод обратиться к врачу.

Багровая кожа – признак повышенного артериального давления
Темная кожа
Наши чернокожие предки адаптировались к яркому солнцу, и у них выработался пигмент, который их защищает от постоянного действия ультрафиолета. И благодаря этой защите, у чернокожих людей практически никогда не бывает рака кожи. Это болезнь белого цвета кожи.
О чем говорят пятна на коже?
Много мелких синяков на коже говорит о ломкости сосудов. Стенка сосуда истончается, появляются трещины, и пациент страдает мелкими кровоизлияниями.
Если у человека не было травмы, а синяки возникли, то это симптомы диабета, гипертонической болезни, заболевания крови.

Беспричинные множественные синяки могут быть признаком заболевания крови
При хрупкости сосудов необходимо проконсультироваться с врачом, чтобы выявить причину.
Коричневые ладони могут быть признаком болезни надпочечников. Ее называют «бронзовая болезнь». При таких симптомах также необходимо обращаться за медицинской помощью.

Коричневая кожа на ладонях – признак болезни надпочечников
Пигментные пятна часто появляются у людей в определенном возрасте. У женщин – в постменструальном возрасте, когда происходит гормональная перестройка. Нарушаются обменные процессы, и накапливается пигмент.
В пожилом возрасте – это признак старения, а если такие пятна появляются у молодого человека, то это признак искусственного старения кожи. Возникает он из-за частых походов в солярий, загаров на солнце, курения и т.д. Сначала образуются пигментные пятна, а вслед за ними появляются морщины.

Пигментные пятна – признак преждевременного старения кожи
Под воздействием ультрафиолета или возраста пружины эластина или коллагена погибают, и начинают образовываться морщины.
Сегодня медики относят чрезмерное увлечение загаром к таким же вредным привычкам, как алкоголь и курение. Он высушивает кожу, вызывает гиперпигментацию и образование морщин.
Вопрос:
Как лечится пигментация на коже?
Ответ:
Сегодня есть специальные методы лечения гиперпигментации. Это – фотоомоложение.
Читайте также:

