Почему чешется все тело при желтухе
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтые пятна на коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кожа – это самый большой орган человеческого организма, который выполняет ряд функций: защитную (барьерную), секреторную, терморегуляционную, дыхательную, иммунную, экскреторную. Кроме того, кожа - важнейшее рецепторное поле нашего организма, поскольку в ней находится множество нервных окончаний.
Цвет кожи определяется несколькими факторами - количеством пигмента, вырабатываемого специальными клетками кожи (меланоцитами), кровенаполнением сосудов кожи (чем меньше кровоток в поверхностных сосудах, тем бледнее кожа), а также отложением в ней различных веществ, поступающих в организм извне или образующихся в процессе жизнедеятельности человека.
Разновидности пятен на коже
При описании различных изменений кожи, в том числе пятен, используется множество характеристик.
Пятна различаются по цвету - желтоватые, красноватые, коричневые, «кофе с молоком» и даже зеленые и синюшные.
Элементы могут быть единичными или множественными, располагаться локально на отдельной части тела или диффузно по всей его поверхности.
Желтые пятна могут возникать первично или как результат развития других морфологических элементов (папул, пузырьков и т.д.).
Возможные причины появления желтых пятен на коже
Изменение цвета кожи чаще всего обусловлено чрезмерной продукцией меланина. Это происходит из-за увеличения количества меланоцитов на определенном участке кожи, их местной активации (в результате, например, воспалительных процессов в данной области) и общей активации – под действием ультрафиолетовых лучей, гормонов и других биологически активных веществ, образующихся в организме.
При нарушении работы эндокринной системы сначала изменения цвета носят локальный характер и имеют вид небольших пятен, которые далее распространяются по всей поверхности тела.
Чрезмерное потребление продуктов и биологических добавок, содержащих каротин, может приводить к появлению желтоватого оттенка кожи диффузно или локально.
Желтые пятна на коже могут сформироваться у заядлых курильщиков. Как правило, они располагаются на пальцах, которыми человек держит сигарету. Их образование связано с местным токсическим действием никотина и смол, содержащихся в сигаретах.
Стоит упомянуть и о веснушках, которые, конечно, не являются заболеванием, но имеют желтый или желтовато-рыжий цвет.
Как правило, они появляются еще в детском возрасте у людей со светлой кожей.
Заболевания, при которых могут появиться желтые пятна на коже
Гиперпигментированные желтовато-коричневые пятна могут стать следствием разрешения первичных кожных элементов на коже после кори или грибковых инфекций.
Хлоазма (желтоватые пятна, часто локализующиеся на коже лица) формируется при патологиях печени (хроническом гепатите, циррозе), женских половых органов (эндометрите, сальпингите и др.), при нарушении менструального цикла, а также часто возникают во время беременности.

Линейная (так называемая темная линия) или мелкопятнистая гиперпигментация на лбу, похожая на хлоазму, цвета «кофе с молоком» может быть ассоциирована с опухолями головного мозга и сирингомиелией.
Другим заболеванием, для которого характерно наличие пятен цвета «кофе с молоком», является нейрофиброматоз. Кроме специфической гиперпигментации кожи могут появиться нейрофибромы и другие доброкачественные новообразования.
Желтоватые пятна вокруг рта (пигментный околоротовой дерматоз Брока) нередко возникают на фоне заболеваний желудочно-кишечного тракта и неврозов.
Одним из проявлений синдрома Блоха–Сульцбергера (наследственное недержание пигмента) становится появление желтых пятен, расположенных по боковым поверхностям туловища и на конечностях.
Гиперпигментированные пятна могут быть проявлением новообразований кожи, крови и других органов и систем, а также различных эндокринных заболеваний – например, болезни Аддисона (недостаточности надпочечников) и патологий щитовидной железы.
К каким врачам обращаться при появлении желтых пятен на коже
Чтобы разобраться в причинах появления желтых пятен на коже, потребуется консультация дерматолога или эндокринолога .
Диагностика и обследования при появлении желтых пятен на коже
Установление причин локального пожелтения кожи начинается с выяснения возможных провоцирующих факторов. Затем врач назначает исследования, которые помогут установить или дифференцировать диагноз.
-
Клинический анализ крови с определением лейкоцитарной формулы позволяет выявить анемию и другие поражения системы крови, в т.ч. заподозрить лейкозы, а также признаки воспалительного процесса в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтуха: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
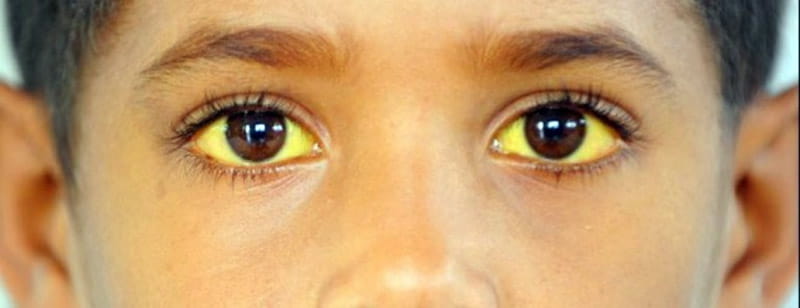
Желтухой называют состояния, при которых кожа и слизистые оболочки окрашиваются в различные оттенки желтого цвета. Причем не во всех случаях это свидетельствует о патологических процессах в организме.
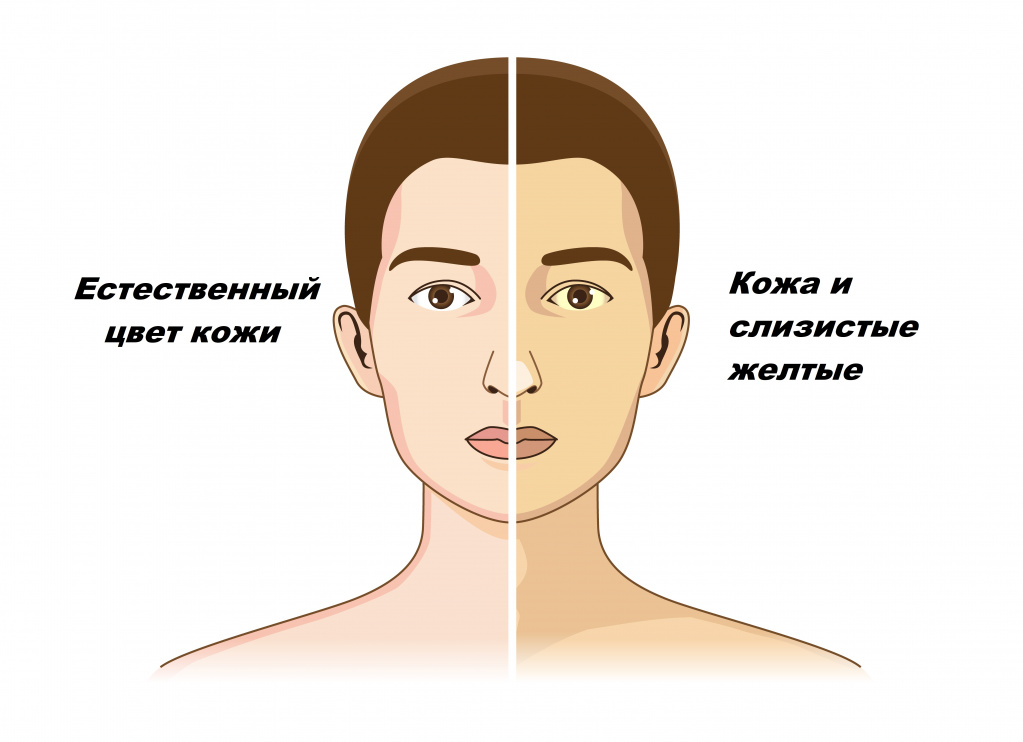
Разновидности желтухи
Различают ложную и истинную желтуху. Ложная желтуха возникает при накоплении в коже каротинов из-за избыточного употребления в пищу моркови, свеклы, апельсинов, тыквы, при приеме внутрь некоторых препаратов (акрихина, пикриновой кислоты и др.).
Желтушное окрашивание кожи и иктеричность (желтая пигментация) склер возникают при концентрации общего билирубина в плазме крови более 35-45 мкмоль/л. Желтый оттенок могут иметь молоко кормящих женщин, плевральный и перикардиальный выпот, асцитическая жидкость, сперма.
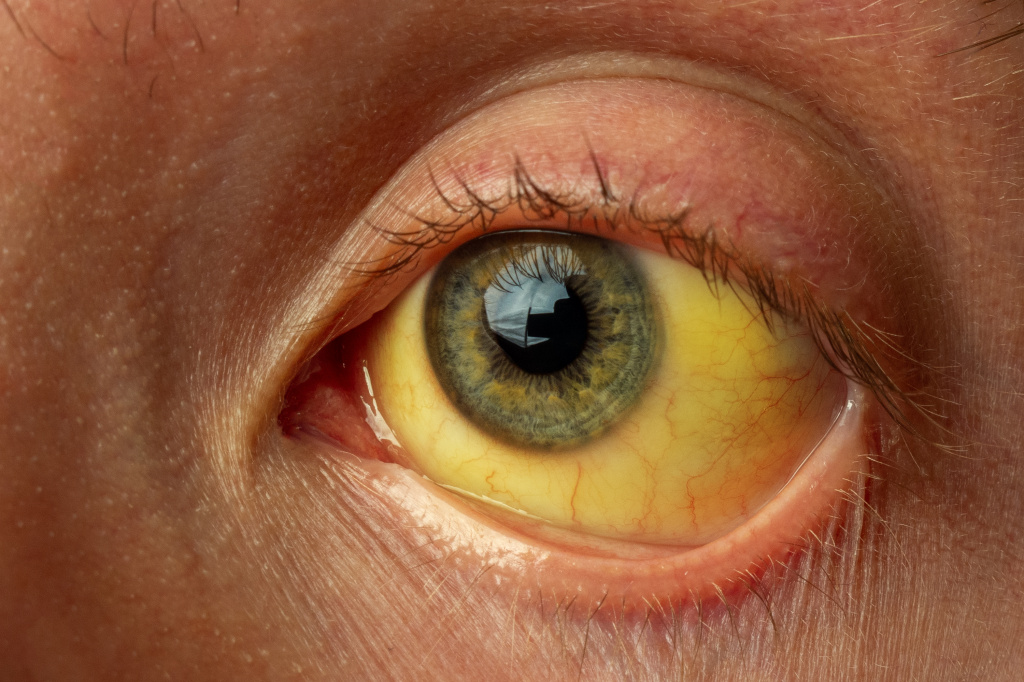
Клиническая картина и длительность истинной желтухи зависят от основного заболевания, на фоне которого развилось повышение билирубина крови.
- желтуха вследствие генетических заболеваний (наследственного микросфероцитоза, наследственного стомацитоза и др.);
- аутоиммунная (приобретенная) гемолитическая анемия.
- вызванные инфекционными заболеваниями (вирусными гепатитами А, В, С, D, Е; герпетическим гепатитом, цитомегаловирусным гепатитом, желтой лихорадкой, инфекционным мононуклеозом, возвратным тифом, кишечным иерсиниозом, орнитозом, лептоспирозом, сальмонеллезом, псевдотуберкулезом и др.);
- вызванные неинфекционными заболеваниями (острым алкогольным гепатитом, лекарственным гепатитом, циррозом печени, отравлением окислителями на основе азотной кислоты, гидразином и его производными, хлорэтаном, этиленгликолем).
4. Механические (подпеченочные) желтухи возникают на фоне желчнокаменной болезни, холангита, рубцовых стриктур внепеченочных желчных протоков, рака головки поджелудочной железы, большого сосочка двенадцатиперстной кишки, желчного пузыря.
Гемолитические желтухи характеризуются умеренными проявлениями, лимонным окрашиванием кожи, склер и слизистых оболочек, незначительным увеличением печени и часто заметно увеличенной селезенкой. Наблюдается анемия.
При остром вирусном гепатите беспокоят тупые ноющие боли в правом подреберье и в суставах, повышается температура, снижается аппетит, больной испытывает слабость. Появляются желтушность кожных покровов, темная моча и недостаточно окрашенный кал. На коже в результате кровоизлияний могут быть синяки. Кожный зуд для острого вирусного гепатита не характерен, так как обеспечивается достаточная эвакуация желчи по желчным протокам. При опросе пациента можно выявить фактор риска развития болезни (контакт с больными гепатитом, недавние хирургические операции, гемотрансфузии, инъекции и манипуляции, связанные с нарушением кожных покровов и слизистых оболочек).
При остром начале заболевания (желчнокаменная болезнь) внезапно появляется коликообразная боль в правом подреберье с иррадиацией вправо и в спину, озноб, повышение температуры. Затем присоединяются желтуха и кожный зуд. При постепенном развитии болезни (рак головки поджелудочной железы) больного могут беспокоить умеренные тупые или давящие боли под правой реберной дугой, тошнота, отрыжка, снижение массы тела. При пальпации живота определяется болезненность в правом подреберье. Постепенно нарастает желтушность кожных покровов, моча приобретает темный цвет, кал становится светлее, так как меньше билирубина выделяется в кишечник.
Конституциональные желтухи характеризуются умеренно выраженной интермиттирующей (периодической) желтухой. Отмечается избирательное окрашивание кожи лица, носогубного треугольника, ладоней, подошв и подмышечных ямок. Желтуха возникает или усиливается после физического или умственного напряжения, обострения сопутствующего заболевания, приема алкоголя. Печень и селезенка не увеличиваются в размерах.
В результате длительного токсического воздействия высоких концентраций билирубина на организм развивается поражение центральной нервной системы, в паренхиматозных органах формируются очаги некроза, подавляется клеточный иммунный ответ, возникает анемия. У детей могут отмечаться серьезные осложнения: ядерная желтуха, умственная отсталость, детский церебральный паралич.
Возможные причины желтухи
Истинная желтуха – это результат нарушения равновесия между образованием и выделением билирубина. Причиной такого нарушения может стать повышенное образование билирубина (гемолитические желтухи), сбой в его транспортировке в клетки печени и экскреции этими клетками, а также ухудшение процессов связывания свободного билирубина (паренхиматозные желтухи). Механические желтухи становятся следствием ухудшения выделения билирубина по внепеченочным протокам.
В основе механизма развития гемолитической желтухи лежит гемолиз (усиленное разрушение эритроцитов), когда продолжительность жизни эритроцитов значительно укорачивается иногда до нескольких часов. Гемолиз может быть внутрисосудистым и внесосудистым. Внутрисосудистый гемолиз возникает в результате механического разрушения эритроцитов в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентного кровяного потока при дисфункции протезированных клапанов сердца, в результате несовместимости эритроцитов по системе АВ(0), резус или какой-либо другой системе, вследствие прямого токсического воздействия (яд змеи) и др.
Внесосудистый гемолиз происходит в селезенке и печени в результате захвата и разрушения измененных эритроцитов. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень – эритроциты с большими нарушениями.
Печеночные (паренхиматозные) желтухи обусловлены в основном поражением гепатоцитов (клеток печени). В одних случаях данный синдром связан с повреждением клеток печени и застоем желчи, например, при остром и хроническом вирусном гепатите. В других – нарушается выделение билирубина (при холестатической желтухе, холестатическом гепатите, первичном билиарном циррозе печени).
При нарушениях оттока желчи по внепеченочным желчным протокам возникает обтурационная (механическая) желтуха.
В результате генетических дефектов ферментов печени возникают ферментопатические, или конституциональные желтухи. Наиболее распространен синдром Жильбера, развивающийся на фоне нарушения захвата свободного билирубина и его связывания с глюкуроновой кислотой из-за дефицита фермента глюкуронилтрансферазы.
Желтуха новорожденных может быть обусловлена высоким выбросом эритроцитов в родах, высоким содержанием фетального гемоглобина, быстрым разрушением билирубина после родов, дефицитом конъюгирующих ферментов в печени. При этом подъем уровня билирубина не достигает критических значений, и состояние ребенка остается удовлетворительным.
Желтуха грудного молока (желтуха от материнского молока) не считается патологией и связана с реакцией организма ребенка на жиры, содержащиеся в грудном молоке. Развивается такое состояние на 3-7-е сутки после рождения, когда ребенок уже получает достаточное количество молока матери. Прекращение грудного вскармливания на 24-48 часов приводит к резкому снижению билирубина и уменьшению выраженности желтухи. Если ребенок продолжает получать грудное молоко, желтуха сохраняется 4-6 недель, затем постепенно уменьшается – состояние кожных покровов и слизистых нормализуется к 12-16-й неделе жизни.
Гемолитическая болезнь новорожденных обусловлена несовместимостью крови матери и плода по различным антигенам, когда в организме беременной женщины вырабатываются антитела, проникающие через плацентарный барьер в кровь плода и вызывающие разрушение (гемолиз) его эритроцитов. Интенсивность желтухи зависит от уровня билирубина – при достижении критических цифр этот фермент может поражать нейроны головного мозга, в результате чего развивается билирубиновая энцефалопатия (ядерная желтуха).
К каким врачам обращаться
При появлении желтухи для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к врачу общей практики, терапевту или педиатру , если пациент – ребенок. В дальнейшем может быть показана консультация гастроэнтеролога , гематолога, онколога , инфекциониста, хирурга .
Диагностика желтухи
Для выяснения причины желтухи выполняется (по показаниям) комплекс лабораторно-инструментальных методов обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Гепатиты и цирроз печени - распространенные заболевания различной этиологии, которые проявляются желтухой и возникают при повреждении гепатоцитов, застое желчи. Это приводит к серьезным нарушениям работы всего организма вплоть до летального исхода.
3.50 (Проголосовало: 8)
- Что такое желтуха
- Чем проявляется желтуха
- Разновидности желтухи
- Диагностика желтухи
- Лечение желтухи
- Что такое гепатит
- Каковы симптомы гепатита
- Чем опасен гепатит
- Диагностика гепатита
- Лечение гепатита
- Что такое цирроз печени
- Каковы симптомы цирроза
- Чем опасен цирроз
- Диагностика цирроза
- Лечение цирроза
Многие из нас начинают задумываться о состоянии своего здоровья лишь тогда, когда услышат от него тревожный «звоночек», а то – и несколько. Касается это и печени, самого горячего органа нашего организма, которая несет особую ответственность за многочисленные и очень важные процессы, происходящие в нем.
Так, например, наша печень мужественно принимает на себя первый «удар» токсических веществ, аллергенов и прочих небезопасных для нас веществ (включая продукты метаболизма), практически превращая их в более безопасные и готовые для вывода из организма. Так же она поступает с избытком гормонов, витаминов и других полезных для нас в нормальных дозах элементов.
С другой стороны, печень аккумулирует в себе запасы полезных веществ (например, гликогена, витаминов и микроэлементов) для регуляции углеводного обмена и большое количество крови (на случай экстренного возмещения кровопотери). Также печень синтезирует гормоны и ферменты, белки плазмы крови, холестерин и липиды, желчь (включая специфический пигмент билирубин), без которых наш организм просто не смог бы существовать.
В течение нашей жизни печень справляется с таким огромным объемом работы, что если нагрузки на нее слишком велики, рано или поздно ей самой может потребоваться наша помощь. Поэтому вовремя оценить состояние нашей печени и близлежащих органов, пройдя комплексное УЗИ органов брюшной полости и почек с надпочечниками, означает – заметить тревожные изменения и начать необходимое лечение как можно раньше!
Что такое желтуха


Прежде всего, под желтухой стоит подразумевать не какое-то определенное заболевание (например, гепатит, как думают многие), а целый симптоматический комплекс, который возникает вследствие течения патологических процессов в печени и некоторых органах. По сути, желтуха – это избыточное количество в организме билирубина, что внешне проявляется приобретением склерами, слизистыми оболочками и кожей желтого оттенка.
В норме билирубин образуется в печени и селезенке из гемоглобина в результате распада эритроцитов, после чего преобразуется печенью в желчь и выводится из организма. При желтухе нормальный процесс преобразования и вывода билирубина нарушается, поэтому он почти полностью остается в крови, незначительно выделяясь через почки и кожу.
Наиболее расположены к ней люди с:
- новообразованиями в печени;
- врожденными аномалиями желчно-выводящих путей;
- патологическими процессами в печени и желчном пузыре;
- наличием паразитических организмов;
- послеоперационными осложнениями;
- постреакцией на некоторые медикаментозные средства.
Чем проявляется желтуха
О наличии желтухи могут свидетельствовать следующие симптомы:
- желтоватый оттенок склер, слизистых оболочек и кожи;
- моча темного, а кал серого цвета;
- увеличенные в размерах печень и селезенка;
- кожный зуд;
- тянущие или спазматические боли в правом подреберье;
- появление в области живота венозной «сетки» при развитии цирроза печени.
Разновидности желтухи
В зависимости от причин, вызвавших желтуху, ее разделяют на формы:
- физиологическую (неонатальную) – обычно возникающую у новорожденных (чаще – у ослабленных или недоношенных детей) из-за адаптации незрелой ферментной системы к новым условиям окружающей среды;
- паренхиматозную (печеночную) – обычно возникающую при нарушении структуры и функций печеночных клеток (гепатоцитов) из-за новообразований и лекарственных воздействий на печень, либо гепатита или цирроза;
- гемолитическую (надпеченочную) – обычно возникающую при разрушении эритроцитов и увеличения непрямого билирубина при анемии, лимфолейкозе, лимфосаркоме или тропической малярии;
- конъюгационную – обычно возникающую при воздействии на печень провоцирующих факторов и врожденных патологиях;
- механическую (подпеченочную) – обычно возникающую при увеличении прямого билирубина из-за невозможности его вывода через заблокированные (камнями, опухолями или гельминтами) желчные протоки.
По длительности течения желтуху разделяют на:
- острую;
- затяжную;
- хроническую.
Диагностика желтухи
Обычно опасность вызывает не сама желтуха, а патологии, послужившие ее возникновению. В результате интоксикации организма билирубином может произойти серьезный сбой различных его систем, а у маленьких детей – задержка умственного развития. Поэтому так важна точная диагностика такого состояния, для чего проводят:
Лечение желтухи
Лечение желтухи обычно симптоматическое и полностью зависит от ее формы и степени развития. Поэтому часто назначается консервативная терапия, включающая использование антигистаминных средств и стероидов, плазмофорез и фототерапию, а также обязательное соблюдение диеты.
В случае затруднения желчного оттока из-за желчных камней, а также при новообразованиях показано хирургическое лечение.
Что такое гепатит


Под гепатитом подразумевают воспалительный процесс в печени под воздействием провоцирующего (в большинстве случаев – вирусного) агента, вызывающий повреждение ее тканей.
На сегодня гепатиты считаются одними из самых распространенных инфекционных заболеваний после ОРВИ, гриппа и ветряной оспы. Наиболее часто заболевание диагностируется у молодых людей в возрасте 15-30 лет (особенно склонных к незащищенному сексу и приему наркотиков), другая «группа риска» обычно представлена медицинскими специалистами, напрямую контактирующими с кровью (в том числе и инфицированных людей).
Каковы симптомы гепатита
Необходимо помнить, что симптоматика гепатита может быть яркой, но иногда может и практически полностью отсутствовать (давая время необнаруженному заболеванию перейти в хроническую форму). Однако довольно часто для всех видов гепатита характерны общие симптомы любой интенсивности:
- желтуха;
- изменение цвета мочи (потемнение до коричневого)
- болевые ощущения (часто давящего характера) в области печени;
- нарушение пищеварения (тошнота, рвота с привкусом горечи, понос или запор);
- слабость и повышенная утомляемость;
- повышение температуры тела и головная боль;
- кожный зуд;
- увеличенные размеры печени.
Классификация гепатита
По своей форме гепатит может быть острым и хроническим.
В зависимости от провоцирующего фактора, гепатит разделяют на:
- инфекционный (вызываемый вирусами или бактериями);
- токсический (при отравлении организма алкоголем, химическими или лекарственными веществами);
- аутоиммунный (вызванный аутоиммунными патологиями);
- лучевой (например, как следствие лучевой терапии).
Вирусный гепатит, в свою очередь, разделяют на виды (в зависимости от провоцирующего заболевание вируса):
- гепатит A (Боткина болезнь) – передается через загрязненные продукты и воду, с инкубационным периодом 2-6 недель, после болезни дающий пожизненный иммунитет к данному виду;
- гепатит B – передающийся посредством незащищенных сексуальных контактов и через открытый доступ к крови (в быту, стоматологии, косметологии и т.д.) с помощью нестерилизованных инструментов, с инкубационным периодом 1,5-6 месяцев, длительностью острого заболевания от 6 до 8 недель (с выздоровлением в 90% случаев) и редким переходом в хроническое;
- гепатит C – наиболее опасный вид, передающийся так же, как и гепатит B, но с практически малозаметной симптоматикой, из-за чего заболевание может незаметно для больного протекать годами в хронической форме, приводя к циррозу и раку печени;
- гепатит D – передающийся так же, как гепатиты B и C, но развивающийся только после инфицирования вирусом гепатита B, легко переходящий в хроническую форму и заканчивающийся циррозом печени;
- гепатит E – передающийся так же, как и гепатит A, со схожей симптоматикой, обычно распространенный в африканских и азиатских странах.
Чем опасен гепатит
Главная опасность хронической формы гепатита заключается в тяжелых поражениях печени с последующим развитием рака. Особенно этому способствует инфицирование организма вирусом гепатита C.
Диагностика гепатита
Для точной диагностики гепатита обычно проводят:
- лабораторные исследования крови (общий и биохимический анализ); ;
- серологические исследования;
- МРТ и компьютерную томографию;
- сцинтиграфию и биопсию печени.
Лечение гепатита
Лечение назначается в зависимости от вида и формы гепатита. При заболеваниях легкой и средней тяжести обычно показаны:
- соблюдение диеты;
- ограничение физических и умственных нагрузок;
- применение лекарственной терапии (с использованием цитостатиков, гепатопротекторов, противовирусных препаратов, желчегонных средств, гормонов коры надпочечников, витаминов и детоксикационных средств).
Что такое цирроз печени

Под циррозом печени подразумевают патологический и хронически протекающий процесс в печени, в результате которого ее паренхиматозная ткань замещается фиброзной соединительной (стромой). Также происходит структурная перестройка сосудистого русла и уменьшение количества нормально функционирующих гепатоцитов (клеток печени).
По статистике, мировая ежегодная смертность от цирроза составляет около 300 тыс. человек, с прогрессирующей тенденцией к увеличению. Наиболее чаще заболеванию подвержены мужчины старше 40 лет, склонные к алкоголизму, а также больные:
- хроническим гепатитом B, C и D;
- патологиями, осложненными жировым гепатозом;
- некоторыми наследственными болезнями (например, гемохроматозом);
- некоторыми аутоиммунными заболеваниями;
- токсическим поражением печени химическими веществами.
Каковы симптомы цирроза
Симптоматика цирроза может полностью отсутствовать в течение достаточно длительного времени, либо проявляться незначительно. Чаще всего болезнь может начать проявляться:
- повышенной утомляемостью и снижением умственной деятельности, слабостью и раздражительностью;
- расстройством пищеварения (ощущением горечи во рту, тошнотой и рвотой, метеоризмом и расстройством стула), особенно по утрам;
- болевыми ощущениями в правом подреберье (усиливающимися после употребления алкоголя или жирной пищи, а также при физических нагрузках);
- повышенной кровоточивостью в слизистых оболочках и подкожными кровоизлияниями (с характерными сосудистыми «звездочками» вверху туловища и покраснением ладоней);
- кожным зудом и ломотой в суставах.
Длительно прогрессирующая болезнь характеризуется также:
- снижением массы тела и мышечного объема;
- «выпячиванием» живота (на фоне похудевших конечностей с утолщающимися кончиками пальцев) с увеличенными печенью и селезенкой, асцитом;
- болезненной припухлостью суставов;
- желтухой;
- снижением половой функции и вторичных половых признаков.
Чем опасен цирроз
Коварство цирроза печени – в длительном периоде бессимптомного течения. Поэтому часто при отсутствии необходимого лечения заболевание приводит к печеночной недостаточности, тяжелейшим органическим осложнениям и последующему летальному исходу.
Диагностика цирроза
Диагностика заболевания основывается на результатах комплексного обследования состояния печени и органических систем, наиболее тесно связанных с ее работой, а также установлении причин, вызвавших цирроз. Для этого проводят:
- комплексное УЗИ органов брюшной полости и забрюшинного пространства (почки и надпочечники), а также портальных сосудов;
- лабораторное исследование крови (включая биохимическое, на наличие вирусов гепатита, а также коагулограмму);
- эзофагогастродуаденоскопию для выявления расширенных вен пищевода;
- биопсию и сцинтиграфию печени.
Лечение цирроза
Обычно лечение цирроза печени направлено на прекращение (на начальных стадиях заболевания), либо замедление прогрессирующих патологических процессов. Консервативная терапия строго индивидуальна и часто заключается в:
- приеме лекарственных препаратов (гепатопротекторов);
- соблюдении диеты (с обязательным исключением алкоголя, жирных и консервированных продуктов);
- исключении физических и эмоциональных перегрузок.
Лечение цирроза в терминальной стадии может быть связано только с трансплантацией печени.
Необходимо помнить, что только профилактическое комплексное УЗИ органов брюшной полости в большинстве случаев может помочь вовремя распознать патологические изменения печени даже до появления первых симптомов! Сохраните свое здоровье!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Расчесы зудящих мест становятся входными воротами для инфекции, что, в свою очередь, может привести к гнойно-воспалительным осложнениям.
- дерматологический, или пруритоцептивный зуд, возникающий при заболеваниях и патологических состояниях кожного покрова (например, зуд при чесотке, при укусах насекомых и т. д.);
- системный зуд, причиной которого становятся различные продукты метаболизма, циркулирующие в крови (например, зуд, возникающий под действием билирубина при желтухе или под действием продуктов азотистого обмена при почечной недостаточности);
- нейропатический, или нейрогенный зуд, возникающий при поражении нервной системы. При этом зуд начинается без воздействия какого-либо фактора, только вследствие поражения нервных волокон (например, зуд после опоясывающего лишая, причина которого – поражение вирусом герпеса нервных узлов);
- психогенный зуд. Его причиной является не реально существующий фактор (паразит при чесотке, вещество или поражение нерва), а расстройства исключительно в психической сфере человека (например, зуд при неврозах, истерии).
- локализованный, возникающий на определенном участке кожи;
- генерализованный, ощущаемый сразу по всей поверхности тела.
В зависимости от длительности ощущений выделяют зуд острый (возникает внезапно) и хронический (отличается продолжительностью).
Традиционно возникновение зуда объясняется раздражением нервных окончаний, локализованных в коже. Далее импульс по нервным волокнам поступает в сенсорную зону коры головного мозга.
Таким образом, наиболее частой причиной возникновения кожного зуда становится именно раздражение нервных окончаний факторами внешней среды или продуктами обмена собственного организма.
Тем не менее, поражение нервных волокон и расстройства психики, о которых упоминалось выше, тоже может приводить к возникновению зуда.
Среди множества заболеваний, которые сопровождаются возникновением кожного зуда, стоит отметить встречающиеся наиболее часто:
- атопический дерматит – воспалительное заболевание, возникающее в ответ на контакт организма с различными аллергенами и проявляющееся сыпью, покраснением, отечностью кожи и кожным зудом;
- псориаз – хроническое воспалительное заболевание кожи с характерными изменениями кожного покрова: бляшками розово-красного цвета, покрытыми серебристыми чешуйками;
- грибковые поражения кожи (микозы);
- чесотка и другие болезни, вызываемые кожными паразитами;
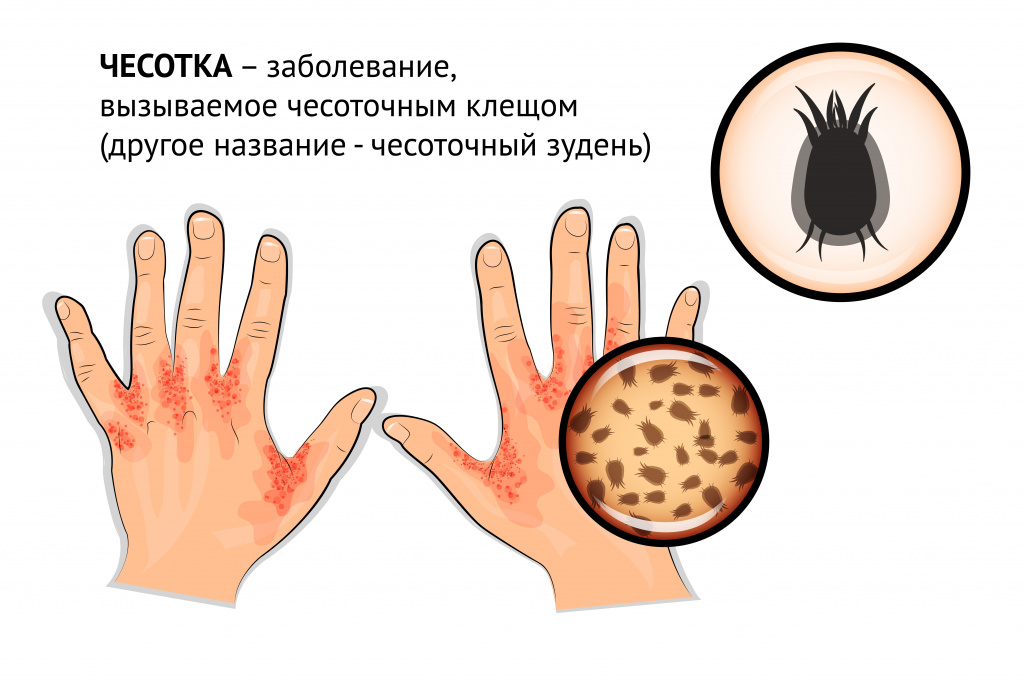
- кишечные гельминтозы (глистные инвазии);
- холестатическая (связанная с нарушением оттока желчи из печени и желчного пузыря) желтуха, возникающая при желчнокаменной болезни, циррозе печени;
- хроническая почечная недостаточность.
Определить возможную причину появления кожного зуда поможет терапевт или врач общей практики . В зависимости от выявленных отклонений терапевт направит вас на дополнительные лабораторно-инструментальные обследования и к более узким специалистам: дерматовенерологу, аллергологу-иммунологу, гастроэнтерологу , хирургу , нефрологу.
На приеме у врача необходимо максимально точно описать, когда и при каких условиях возник кожный зуд, что предшествовало его появлению.
Если ранее проводились какие-либо обследования, если вы наблюдались у специалистов по поводу хронических заболеваний, необходимо предоставить врачу эту информацию.
- клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- общий анализ мочи (для выявления признаков хронической почечной недостаточности, поражения печени и желчевыводящих путей);
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распозна.
- анализ кала на яйца глист и соскоб на энтеробиоз (для выявления глистных инвазий);
Синонимы: Кал на яйца глист; Анализ кала на яйца глистов. Ova and Parasite Exam; O&P; Stool O & P test. Краткое описание исследования «Анализ кала на яйца гельминтов» Гельминты – это общее название паразитирующих в организме человека плоских и круглы.
Энтеробиоз — гельминтоз, клиническими проявлениями которого являются перианальный зуд и кишечные расстройства. Возбудитель - острица (Enterobius vermicularis или Охуuris vermicularis). Это мелкая нематода, которая обитает в толстом кишечнике, а выползая из прямой кишки, откладывает яйца.
- биохимический анализ крови (для выявления признаков хронических заболеваний печени, почек и других органов, воспалительных изменений);
- аллергологическое исследование (выявление наличия гиперчувствительности к определенным аллергенам);
Панель разные аллергены: Смесь аллергенов травы: колосок душистый; рожь многолетняя; тимофеевка; рожь культивированная; бухарник шерстистый (GP3) IgE Рожь многолетняя (G5) IgE Подорожник (W9) IgE Полынь обыкновенная (W6) IgE Соевые боб.
- ультразвуковое исследование органов брюшной полости (выявление поражения печени, желчевыводящих путей, почек).
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Ультразвуковое сканирование надпочечников и органов мочевыделительной системы для выявления органической патологии и функциональных нарушений.
Ультразвуковое сканирование желчного пузыря до и после нагрузки желчегонным завтраком с целью выявления функциональных нарушений.
Кожный зуд чаще всего выступает лишь симптомом, поэтому лечение направлено на терапию основного заболевания.
При аллергиях назначают гипоаллергенную диету, минимизируют контакт с бытовыми аллергенами, с животными, пыльцой. При необходимости назначают антигистаминные препараты, в более тяжелых случаях – гормональную терапию. При выявлении паразитов, как причины кожного зуда, будь то кишечные паразиты или чесоточный клещ, терапию проводят антипаразитарными средствами. В случае хронической почечной недостаточности лечение проводится совместно терапевтом , нефрологом, кардиологом и направлено на выведение продуктов азотистого обмена из организма, снижение артериального давления, защиту почек и сердца.
При возникновении зуда следует обратиться к врачу. Поскольку наиболее частой причиной является аллергия, исключите из питания такие продукты, как шоколад, цитрусовые, морепродукты, рыбу, мясо, цельное молоко, орехи.

Зачастую аллергическая реакция развивается в ответ на бытовую химию (например, новый стиральный порошок) и косметику. К сожалению, причина возникновения зуда не всегда очевидна. Часто необходимы дополнительные медицинские исследования, назначаемые врачом. Помните, что правильно поставленный диагноз является залогом эффективной терапии и приближает ваше выздоровление.
- Клинические рекомендации «Атопический дерматит». Разраб.: Российское общество дерматовенерологов и косметологов, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России, Союз «Национальный альянс дерматовенерологов и косметологов». – 2021.
- Клинические рекомендации «Псориаз». Разраб.: Российское общество дерматовенерологов и косметологов. –2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Механическая желтуха – яркий, достаточно распространенный синдром, проявляющийся вследствие сбоев прохода желчи по желчевыводящим путям. Недуг нередко можно заметить самостоятельно, еще до привлечения врачебной помощи. Так, синдром имеет характерное названию проявление: пожелтение глазных склер, кожи и нередко слизистых оболочек тела.
Вследствие воспаления желчных путей образуется сильный отек органа, а протоки его слизистой оболочки утолщаются. В связи с этим просвет для прохождения желчи уменьшается. Желчь накапливается, застаивается в путях и провоцирует разрушение гепатоцитов и проникновение в кровь токсичного для организма билирубина и желчных кислот.
Симптоматика заболевания
Симптомы механической желтухи ярко выражены, поэтому заподозрить ее легко. Однако они проявляются не сразу, а со временем, начинаясь, как правило, с воспаления желчевыводящих путей. В связи с этим человек может ощутить:
- приступообразные боли в области правого подреберья;
- рост температуры тела до 38 градусов и выше;
- общую физическую слабость, повышенную утомляемость;
- резкую потерю аппетита;
- практически не проходящую головную боль.
Если на данном этапе ничего не предпринимать, то следом появляются следующие признаки болезни:
- пожелтение кожи тела пациента;
- приобретение слизистыми оболочками тела, склерами глаз желтоватого цвета, нередко с зеленоватым оттенком;
- навязчивый кожный зуд;
- посветление кала;
- потемнение мочи;
- повышенная сонливость, отсутствие сил.
Возможные осложнения
Механическая желтуха не проходит самостоятельно: если своевременно, на ранних этапах не обратиться к врачу и не принять меры, то она чревата осложнениями.
Постепенно появляется прогрессивная печеночная недостаточность. Она влечет за собой сбои в мозговой активности, нарушения в работе легких, сердца, почек, стимулируя недостаточность сразу нескольких органов.
Причины недуга
Наиболее распространенная причина механической желтухи – это полное или частичное закрытие желчных путей.
Однако спровоцировать болезнь способны и другие факторы:
- воспаление желчного пузыря (холецистит);
- воспаление желчных протоков (холангит);
- желчнокаменная болезнь;
- кисты в зоне желчных протоков;
- гепатит;
- цирроз печени, асцит;
- воспаление поджелудочной железы;
- опухолевые новообразования в зоне двенадцатиперстной кишки, печени, желудка;
- паразитоз;
- резкое увеличение печеночных лимфатических узлов;
- осложнение в результате хирургического вмешательства в области желчных путей.
Особенности диагностики
Лечение механической желтухи начинается с тщательной диагностики организма заболевшего после его обращения к специалисту.
Комплекс процедур происходит в отделении хирургии или гастроэнтерологии, преимущественно стационарно.
Выслушав жалобы и осмотрев пациента, врач назначает проведение ультрасонографии поджелудочной железы и желчных путей – неинвазивную визуализацию органов с применением звуковых волн высокой частоты.
В случае если расширение протоков установлено, назначается компьютерная томография желчевыводящих путей. С ее помощью можно увидеть, имеются ли внутри дополнительные конкременты, способные полностью закрыть собой протоки. Также может быть рекомендовано проведение магнитно-резонансной панкреатохолангиографии: она позволит сделать максимально подробные, детализированные изображения органов, так как совмещает в себе рентген и эндоскопию.
Чтобы понять, имеет ли место обструкция путей, возможно проведение радиоизотопной динамической сцинтиграфии гепатобилиарной системы.
Если в результате проведенных исследований было отмечено наличие опухолевого образования, то осуществляется биопсия.
Параллельно осуществляется лабораторное обследование органов:
- коагулограмма;
- общий и биохимический анализы крови (о заболевании говорят рост активности трансаминаз, амилазы, липазы, фосфатазы и билирубина; увеличение в крови лейкоцитов и СОЭ);
- копрограмма (острая нехватка желчных кислот в каловых массах свидетельствует о застое желчи).
Лечение заболевания
Самый распространенный способ лечения механической желтухи – это операция. В процессе нее производится воссоздание на прежнем уровне оттока желчи в сторону двенадцатиперстной кишки.
Параллельно с этим назначается антибактериальная терапия, снимающая воспаление органов.
Оперативное лечение
Первоначально производится надкожное хирургическое вмешательство посредством наложения наружного свища на зону желчного пузыря. Это позволяет получить быстрый временный эффект, и в ряде случаев этого достаточно.
Если несмотря на все предпринятые меры и соблюдение пациентом клинических рекомендаций механическая желтуха не уходит, появляется необходимость в проведении транспеченочного дренирования протоков через кожу пациента. Также может быть использован эндоскопический метод в виду его малой травматичности.
В крайне случае, когда вышеперечисленные способы не подходят или оказались неэффективными, хирургом проводится полостная операция. Дренирование желчных протоков при этом производится снаружи, дабы не допустить попадание желчи в брюшную зону.
Диета
Чтобы получить максимальный эффект от операции и не спровоцировать рецидив, пациенту необходимо соблюдать диету до и после вмешательства. Важно и выдерживать питьевой режим: в день рекомендовано не меньше 2 л чистой воды. Это правило позволяет скорее вывести токсичный билирубин из организма и снизить его влияние на остальные органы.
- подслащенный чай, компот, разбавленный раствор глюкозы;
- овощные супы;
- вязкие каши на молоке;
- нежирные сорта рыбы и мяса, приготовленные на пару или отварные;
- постепенно можно вводить белый хлеб (вчерашний или свежий подсушенный), в небольших количествах сливочное масло.
Все блюда должны подаваться комнатной температуры.
Профилактика
Механическая желтуха может затронуть любой организм. Однако существует ряд факторов, которые могут спровоцировать ее появление. В связи с этим рекомендовано соблюдать простые меры профилактики.
Читайте также:

