Почему чешется паховая грыжа
Обновлено: 27.04.2024
Бедренная грыжа — это опухолевидное мешковидное выпячивание большого сальника или части кишечника через бедренный канал. В норме этого канала нет, а формируется он при образовании грыжи. Из всех грыж данный вид составляет 8%. Встречаются у женщин в 4 раза чаще, чем у мужчин, как правило после 45 лет. Также иногда развиваются у младенцев до 1 года. Бедренные грыжи небольших размеров, однако чаще имеют тенденцию к ущемлению. Лечением бедренной грыжи занимается врач-хирург. [6]
Причины и симптомы бедренной грыжи
Причины появления
Важными моментами в их образовании являются слабость мышечно-связочного комплекса передней стенки живота и повышение внутрибрюшного давления. Выделяют следующие факторы, влияющие на это:
- Наследственная причина слабости мышц и связок. Характерно для младенцев до 1 года;
- Избыточный вес и очень быстрое похудение, в результате чего снижается тонус мышечно-связочного аппарата;
- Травмы и операции на брюшной стенке;
- Многократные беременности и роды;
- Врожденные и травматические вывихи бедра;
- Поднимание тяжестей;
- Частый сильный кашель;
- Задержка стула;
- Нарушение мочеиспускания. [4]
Симптомы заболевания
Первая стадия бывает бессимптомной, а иногда клинически проявляется болью и дискомфортом в паху или внизу живота, усиливающимся при физической нагрузке, беге. Боль может отдавать в ногу, промежность, мошонку, поясницу. На канальной и полной стадии появляется выпячивание шаровидной формы в медиальном участке верхней трети бедра, которое чаще проявляется в положении стоя. В большинстве своём эти грыжи вправимые и происходит это в горизонтальном положении. Невправимые грыжи вследствие небольшого размера встречаются редко. Если содержимым грыжи являются петли кишечника, то могут быть такие симптомы, как метеоризм, рвота, тошнота, задержка стула. Болевой синдром иногда может усиливаться после приема пищи. При вовлечении в процесс мочевого пузыря могут наблюдаться нарушения мочеиспускания (частое или редкое, болезненное). [2]
Патогенез бедренной грыжи
В патогенезе грыж главную роль играет слабость мышечно-связочного механизма. Она может носить врожденный или приобретенный характер. При врожденной слабости изменяется соотношение зрелого и незрелого коллагена. Он начинает медленно образовываться и быстро распадаться, что ведет к формированию большего количества незрелого коллагена, который уступает по прочности зрелому. Это ведет к снижению сопротивления тканей и, как следствие, к формированию грыжи. При приобретенной слабости — различные факторы (поднятие тяжестей, проблемы с весом и т.д.) ускоряют распад коллагена и смещают его равновесие в сторону незрелого. [8]
Классификация и стадии развития бедренной грыжи
По расположению они классифицируются на односторонние и двусторонние. Анатомически подразделяются на грыжи мышечной и сосудистой лакуны. Также выделяют врожденные (выявляются у младенцев до 1 года) и приобретенные грыжи (появляются на протяжении жизни). Есть классификация, где они разделяются на вправимые (вправляется в брюшную полость), невправимые (не вправляется), ущемленные (содержимое грыжи сдавленно её воротами).
Стадии развития бедренной грыжи:
- Начальная. Грыжа образуется на уровне внутреннего бедренного кольца. Клинически не определяется.
- Канальная. Формируется бедренный канал, грыжа находится внутри его и не выходит за его границы. Определяется клинически.
- Полная. Грыжа выходит из бедренного канала и попадает в подкожно-жировую клетчатку бедра. Бывает, что выпячивание у мужчин происходит в мошонку, а у женщин — в половую губу. [3]
Диагностика бедренной грыжи
Нужно тщательно собрать анамнез и провести осмотр пациента. При образовании выпячивания на бедре диагноз обычно не вызывает сомнений. Характерен симптом «кашлевого толчка», при котором доктор просит покашлять пациента и ощущает своей рукой, расположенной на выпячивании, толчок. При перкуссии грыжи определяется тимпанит. Это громкий высокий перкуторный звук, определяющийся при перкуссии над полым органом или содержащей воздух полостью. При аускультации грыжи можно услышать кишечные шумы, если её содержимым является кишечник. Редко может возникать отек ноги вследствие сдавления бедренной вены. А при сдавлении бедренной артерии пациенты могут жаловаться на онемение нижней конечности, чувство «ползания мурашек», ощущение холода в ногах.
Из инструментальных методов применяются УЗИ грыжи и брюшной полости, УЗИ органов малого таза, колоноскопия, ирригоскопия, цистография, цистоскопия, компьютерная томография, магнитно-резонансная томография. УЗИ грыжи дает возможность не только выявить содержимое грыжевого мешка, но и выявить начальную стадию образования грыжи. В качестве дополнительного метода иногда применяют колоноскопию. Она заключается в следующем: через прямую кишку вводится специальный прибор с видеокамерой (колоноскоп) и происходит исследование кишечника (изображение появляется на мониторе). При ирригоскопии контраст (сульфат бария) вводят через прямую кишку, после чего следует серия рентгеновских снимков. При цистографии контраст попадает в мочевой пузырь, после чего делают рентгеновские снимки и оценивают состояние данного органа. При цистоскопии происходит исследование мочевого пузыря с помощью специального прибора с видеокамерой (цистоскопа), который вводится через мочеиспускательный канал. Врач смотрит на монитор и оценивает состояние мочевого пузыря. Компьютерная и магнитно-резонансная томография используются редко. Чаще их используют в тяжелых случаях, когда есть проблемы с диагностикой. [5]
Методы лечения бедренной грыжи
Консервативному лечению такие грыжи не подлежат. Единственным эффективным методом является оперативное лечение бедренной грыжи. Проводят грыжесечение и герниопластику (пластику дефекта грыжи). Существуют бедренный и паховый методы грыжевой пластики. Из бедренных методик самый известный — способ Бассини. Среди паховых методик — способ Руджи-Парлавеччио, способ Лихтенштейна. Также выделяют лапароскопический метод.
Способ Бассини
Бедренный доступ. После иссечения грыжи и эвакуации её мешка вместе с содержимым начинают сшивать 4 швами паховую и верхнюю лобковую связки. Другим рядом швов ушивают наружное отверстие бедренного канала, сшивая серповидный край широкой фасции бедра и гребешковую фасцию. Возможно использование и сетчатых протезов. Плюсом метода является минимальная травматизация тканей и быстрое восстановление пациента. Минус метода — большее число рецидивных случаев, чем при паховых методиках.
Способ Руджи-Парлавеччио
Доступ через паховую область. После открытия пахового канала и разделения поперечной фасции выделяют мешок грыжи и отводят его из бедренного канала. Выполняют грыжесечение обычным способом. Грыжевые ворота закрывают, подшивая внутреннюю косую и поперечные мышцы вместе с поперечной фасцией к верхней лобковой и паховой связкам. Пластику передней стенки пахового канала проводят с использованием дупликатуры апоневроза наружной косой мышцы живота. Из недостатков метода – большая травматизация тканей и увеличенный срок реабилитации пациента. Преимущество – гораздо меньшее количество рецидивов по сравнению с бедренными методами.
Способ Лихтенштейна
Доступ через паховую область. После иссечения грыжи и эвакуации грыжевого мешка в паховый канал вводят полипропиленовую сетку в рулоне. Затем её подшивают к пупартовой и гребешковой связкам без их натяжения. Данных способ особенно эффективен при лечении рецидивирующих грыж. [1]
Лапароскопический способ
Доступ осуществляется с помощью небольших проколов, через которые вводятся лапароскоп и инструменты. Брюшинный лоскут вместе с мешком грыжи отделяют от подлежащих тканей. Выделяют паховую и куперову связки. Затем берут синтетическую сетку и укрывают ею внутреннюю и наружную паховую ямки и внутреннее отверстие бедренного канала. Края сетки снизу с помощью сшивающего аппарата без натяжения подшивают к лонному бугорку, пупартовой и куперовой связкам, сверху — к мышцам передней брюшной стенки. Лоскут брюшины, отделённый ранее, возвращают на место и также фиксируют отдельными швами. Преимуществами метода являются возможность одновременного закрытия внутренних отверстий пахового и бедренного канала, очень маленькое число рецидивов. Недостатками метода являются его сложность в техническом отношении, что требует высокой квалификации хирурга и наличие специального дорогостоящего оборудования. [7]

Паховая грыжа у мужчин – это заболевание, при котором стенки брюшной полости слабеют и не могут удерживать внутренние органы на своих местах. При этом пахово-мошоночная грыжа появляется из-за ослабления паховых мышц. В результате видно выпячивание органа под кожу. Встречается грыжа достаточно часто, особенно у мужчин пожилого возраста.
Основным фактором ее возникновения являются серьезные и регулярные нагрузки на брюшную полость. Чтобы вовремя распознать болезнь и предотвратить развитие осложнений, нужно знать ее симптомы. А для наглядности, можно посмотреть, что такое паховая грыжа у мужчин фото. Они помогут представить общую картину заболевания.

Что это такое?
Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста.
Причины возникновения
Паховая грыжа может возникнуть по самым разным причинам. Выделяют следующие факторы, которые могут поспособствовать появлению данного недуга у мужчин:
-
, который будет оказывать сильную нагрузку и давление на ослабленные зоны живота, что в свою очередь, может дать толчок к образованию паховой грыжи.
- Наследственная предрасположенность человека к паховой грыже выявляется в анатомической слабости мышечной ткани брюшной полости.
- Некоторые болезни кишечной системы способны увеличить внутрибрюшное давление, особенно тогда, когда они вызывают у больного человека постоянные запоры.
- Чрезмерные физические нагрузки, которые оказывают сильное давление на брюшную полость (и повышают само внутрибрюшное давление). Особенно опасным считается подъем тяжестей, удерживание чего-либо на весу, а также перенесение тяжелых вещей впереди себя.
- Ранее перенесенные травмы зоны паха, которые вызвали резкое ослабление связок и мышц.
- Резкая потеря веса приводит к тому, что в брюшине человека образовываются пустые объемы, которые могут продавиться наружу брюшной полости.
- Лишний вес способен давать чрезмерную нагрузку на внутренние органы, что повышает склонность человека к паховой грыже.
Как можно понять из вышеописанного, поспособствовать развитию паховой грыжи у мужчин могут несколько факторов, однако самой распространенной причиной данного заболевания является именно подъем тяжестей. Он наиболее быстро способен привести к острому состоянию человека, при котором ему будет требоваться немедленное лечение.
Классификация
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
По анатомической классификации, грыжи бывают следующих видов:
- Прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- Косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
- Надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- Скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции;
- Комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!

Симптомы
У мужчин симптомы приобретенной паховой грыжи (см. фото) следующие:
При небольших размерах паховой грыжи больше нет никаких симптомов, беспокоящих больного. Но при значительном увеличении выпячивания могут появиться следующие недомогания:
- Боли в пояснице, внизу живота – это происходит по причине сдавливания других органов и кишечника.
- Ноющие, длительные боли в области грыжевого образования.
- Прочие признаки нарушения пищеварения, такие как вздутие живота, громкое урчание.
- Запоры, это тоже обусловлено сдавливанием кишечных петель в грыжевом мешке.
- В редких случаях, при попадании части мочевого пузыря в грыжевое образование, могут возникнуть проблемы с мочеиспусканием.
Симптоматика паховой грыжи достаточно очевидна при визуальном осмотре, образование имеет плотноэластическую консистенцию и легко прощупывается самостоятельно. Оно может быть округлым, а если грыжевой мешочек опускается в мошонку, то выпячивание имеет вытянутую форму. Как правило, при генетической расположенности, склонности организма к появлению грыжи- после поднятия тяжестей и интенсивной физической нагрузки может возникнуть грыжевое выпячивание.
Ущемление грыжи
Ущемление паховой грыжи сопровождается такими признаками:
- слабость, тахикардия;
- тошнота, рвота;
- вздутие, отсутствие стула;
- негативная реакция на кашлевый толчок, при покашливании, уперев палец в паховое кольцо, обычно ощущаются толчки, если грыжа ущемлена – толчок не передается;
- грыжа перестает вправляться;
- грыжевый мешок сильно напряжен;
- резкая, острая боль в области грыжи и в животе.
Ущемленная паховая грыжа – это очень опасное осложнение, поэтому медицинская помощь должна быть оказана в кратчайшие сроки. Проведение операции нужно выполнить максимально оперативно, поскольку могут развиться такие серьезные осложнения, как:
- Некроз – омертвление частей петель кишки или сальника, которые попалив грыжевой мешок.
- Перитонит – при длительном ущемлении грыжи паха развивается воспаление брюшной полости.
При этом невправимые и крупные грыжи даже без осложнений причиняют дискомфорт больным: ограничивают их активность и сопровождаются неприятными симптомами.
Как выглядит паховая грыжа: фото
На фото ниже показано, как проявляется заболевание у мужчин.

Диагностика
Заподозрить наличие паховой грыжи практически всегда возможно уже при клиническом осмотре. При этом определяются ее размеры, локализация, производится оценка степени вправляемости.
Для определения вида структур, задействованных в составе грыжевого образования, производится ультразвуковое обследование органов малого таза, брюшной полости, мошонки. Иногда требуется проведение дополнительного обследования: ирригоскопии, цистоскопии и т. п.
Лечение паховой грыжи у мужчин
Единственный метод лечения паховой грыжи у мужчин – хирургическое вмешательство. В ходе операции врач иссекает грыжевой мешок и производит пластику грыжевых ворот, что препятствует в дальнейшем возникновению рецидивов заболевания. Пластика грыжевых ворот может выполняться либо при помощи апоневроза (натяжная методика), либо при помощи особого сетчатого протеза (ненатяжная методика).
Удаление паховой грыже у мужчин в большинстве случаев выполняют с последующим применением полипропиленовой сетки. Ее устанавливают в грыжевые ворота и фиксируют. В дальнейшем через ее ячейки прорастают волокна соединительной ткани и образуют надежную преграду для органов брюшной полости на пути в паховый канал. При использовании этой методики значительно сокращается вероятность повторного возникновения заболевания.
Операции при паховой грыже у мужчин могут выполняться как традиционным открытым способом с разрезом кожных покровов, так и лапароскопически – через небольшой прокол.
Лапароскопическая операция при паховой грыже
Лапароскопическая техника позволяет проникать в брюшную полость пациента специальными манипуляторами через небольшие проколы на передней брюшной стенке. Преимуществом операции является то, что после него не остается шрамов, да и во время выполнения наносятся небольшие повреждения тканям.
- На начальном этапе пациенту проводится обезболивание. Вмешательство выполняется под общей анестезией (наркоз).
- В брюшную полость нагнетается углекислый газ, благодаря чему передняя брюшная стенка приподнимается наподобие купола, и создаются условия для работы хирургов.
- Грыжевой мешок со своим содержимым возвращается обратно в брюшную полость.
- Изнутри к брюшной стенке подшивается сетка. В результате этого она более эффективно удерживает органы брюшной полости и не дает им выходить за ее пределы. Постепенно она прирастает и надежно фиксируется на своем месте.
Благодаря ряду преимуществ, лапароскопические методы лечения грыж постепенно набирают популярность. Однако, если выпячивание имеет большие размеры, то хирурги предпочитают работать традиционными способами, поскольку так выполнять вмешательство технически проще. Поэтому необходимо как можно более рано обращаться к медикам за помощью и получать лечение наиболее современными методами.
Сколько нужно быть в стационаре? Обычно после лапароскопиии мужчина может ехать домой уже через 1 сутки после проведения операции, если не возникло никаких осложнений.

Осложнения после операции
Наиболее частыми последствиями после операции являются:
- Расхождение швов.
- Гематомы. Чтобы их не было, сразу после хирургического вмешательства накладывается лед.
- Инфицирование и нагноение раны. Чтобы избежать этого, назначается курс антибиотиков. . Развивается из-за повреждения оболочек яичка. Симптомом этого осложнения служит увеличение мошонки с одной или обеих сторон. Лечится только оперативным путем.
- Повреждение семенного канатика. Происходит по вине врача и связано с особенностями строения пахового канала. Семенной канатик проходит вблизи грыжевого мешка, поэтому при недостаточной квалификации врача может быть поврежден. Это осложнение чревато бесплодием.
- Повреждение бедренного сустава. Возникает в случае грубого наложения швов.
- Рецидив. Повторное появление грыжи чаще всего возникает из-за несоблюдения пациентом режима.
- Повреждение кровеносных сосудов. Тоже довольно грозное осложнение, так как приводит к атрофии яичка.
Даже считающаяся легкой и безопасной операция по удалению паховой грыжи у мужчин может сопровождаться осложнениями. Чаще всего они возникают по вине самого пациента, ввиду нарушения ограничений в реабилитационный период. Иногда осложнения возникают по вине хирурга, или возникают в результате индивидуальных особенностей организма.
Диета после грыжесечения
Правильный рацион ускорит реабилитацию. Первые несколько дней лучше кушать только жидкую и протертую пищу маленькими порциями. На 4-5 день можно перейти к обычному питанию.
Нужно употреблять как можно больше продуктов, богатых белками и клетчаткой. В рационе должны быть:
- нежирное вареное мясо (курица, говядина);
- сезонные овощи (сырые или приготовленные на пару);
- молочные продукты, особенно творог;
- фрукты и ягоды;
- различные каши (гречка, пшено, овсяная, перловая);
- рыба и морепродукты;
- орехи и сухофрукты.
Лучше исключить из рациона алкоголь и кофе, а также курение.

Какие есть варианты лечения паховой грыжи без операции?
Принимая во внимание патогенез заболевания, считается, что при паховых грыжах лечение без операции невозможно. Следует иметь в виду, что бандаж тоже не лечит, а лишь способствует тому, что вправляемая паховая грыжа у мужчин удерживается в брюшной полости.
По мнению некоторых врачей, лечение паховой грыжи у мужчин физическими упражнениями терапевтического эффекта не имеет. Однако многие специалисты советуют с помощью упражнений повышать силу мышц брюшной стенки, но только лежа на спине или сидя.
Например, выполняются такие упражнения, как:
- дыхание животом с грузом (1-2 кг) на брюшной стенке;
- поднятие прямых ног на 30° по отношению к горизонтальному положению тела;
- поднятие плечевого пояса и лопаток из горизонтального положения (с заведенными на голову руками);
- сжимание помещенного между коленями мяча (в положении лежа на спине, с согнутыми в коленях ногами) и др.
Наиболее подходящие при паховых грыжах асаны упражнения йоги: уддияна, паванмуктасана, сарвангасана и т.д. Асану уддияна нужно выполнять сидя: с силой выдохнуть воздух, «выжав» его из легких, максимально втянув живот, задержать на три секунды, а затем сделать глубокий вдох через нос. Повторить 5-6 раз.
Профилактика
Предотвратить недуг можно, избегая чрезмерной физической активности, поднятия больших тяжестей. Важно позаботиться о стабильной работе ЖКТ, потому что запоры провоцируют грыжи. Нужно сбросить лишний вес и заниматься лечебной физкультурой. Следует укреплять брюшную стенку, выполняя упражнения на пресс, «велосипед». Лечебной гимнастике надо уделять не менее 20-30 минут в день.
Надо отметить важность соблюдения грамотного режима питания. Есть надо часто, но понемногу, и никакого алкоголя. Вместо жирной и острой пищи, мучных и кондитерских изделий нужно питаться овощами, рыбой и мясом, вареными или приготовленными на пару.
Прогноз
Удаление паховой грыжи у мужчин, при условии выполнения операции в плановом порядке, приводит к полному выздоровлению пациента, восстановлению его трудоспособности в короткие сроки. Развитие ущемление паховой грыжи и осложнений ухудшают прогноз.
Паховая грыжа – это патологическое состояние, которое сопровождается выходом внутренних органов из своего естественного расположения с последующим их выпячиванием за пределы брюшной стенки.
Общие сведения
Паховые грыжи относятся к наиболее распространённым грыжам брюшной стенки. Единственным эффективным методом лечения является оперативное вмешательство. Ежегодно во всем мире выполняется более 20 млн грыжесечений.
Патология чаще диагностируется у мужчин, чем у женщин. Обусловлено это анатомическими различиями пахового канала. У мужчин он короче и шире, а также слабее укреплен мышечной тканью и сухожильными слоями.
Лечение паховой грыжи не терпит промедления. Патология похожа на бомбу замедленного действия, которая может внезапно в любой момент взорваться (осложниться – ущемиться) и привести к развитию перитонита (воспаления брюшной стенки) и некроза (омертвения) внутренних органов. Ущемленная грыжа – это прямая угроза жизни! [1,2,3]
Причины и симптомы паховой грыжи
Причины развития
В зависимости от этиологических факторов, патология делится на врожденную и приобретенную. Первый вариант развивается из-за опущения яичек в мошонку (у мужчин) или матки в малый таз (у женщин). Это нормальный физиологический процесс, однако при недостаточном сращивании тканей вместе с ними опускаются и внутренние органы.
Приобретенные паховые грыжи появляются в результате ослабления мышц и сухожилий брюшной стенки. Появлению выпячивания во взрослом возрасте могут способствовать следующие факторы:
- беременность;
- недоношенность;
- оперативное вмешательство;
- избыточные физические нагрузки;
- слабость соединительной ткани;
- лишний вес или, наоборот, резкое истощение;
- хронические запоры;
- слабость мышц передней брюшной стенки;
- травмы брюшной полости;
- неукротимый продолжительный кашель.
Кроме того, большую роль в формировании патологии играет наследственная предрасположенность. Риск заболеть многократно увеличивается, если в семье у кого-то уже была диагностирована патология.
Клинические симптомы
Сценарий развития событий зависит от особенностей клинического случая. Симптомы могут появиться неожиданно или развиваться постепенно, на протяжении многих лет. Это прежде всего зависит от величины выпячивания. Грыжи небольших размеров не будут сопровождаться яркими клиническими признаками. Однако по мере увеличения их в размере симптоматика начинает нарастать.
Визуально патология проявляется в виде опухолевидного выпячивания в области паха. В вертикальном положении оно становится особенно заметным. Когда человек ложится, образование уменьшается. Грыжа увеличивается во время кашля, чихания, физических нагрузок, а у детей — во время громкого плача. [1,3,4]
По мере развития патологии появляются и другие характерные симптомы:
- боли в животе, которые иррадиируют (отдают) в бедро или поясницу;
- дискомфорт при любой физической активности;
- гипертермия (повышение температуры);
- нарушения мочеиспускания (болезненные и частые позывы);
- запор, метеоризм, вздутие живота, тошнота;
- увеличение мошонки с одной стороны (увеличение большой половой губы у женщин);
- нарушение менструального цикла у женщин, альгоменорея (болезненные месячные).
Паховые грыжи оказывают значительное негативное влияние на половую жизнь мужчины. Нарушение сперматогенеза может привести к бесплодию.
Патогенез
Механизм развития паховой грыжи довольно прост. Повышение внутрибрюшного давления приводит к растяжению и деформации самого прочного и устойчивого к нагрузке компонента пахового канала - внутреннего кольца, куда в последствии и проникает брюшина, формируя в итоге грыжевой мешок. Как правило, это происходит на фоне длительного и постоянного воздействия патологического фактора.
Если говорить о врожденной патологии, то патогенез заболевания у мальчиков и девочек отличается. В первом случае яички развиваются внутри живота и лишь ближе к концу беременности опускаются в мошонку.
При появлении ребенка на свет этот проход обычно «захлопывается» и полностью зарастает. Если же этого не происходит, в дальнейшем возможно образование у таких детей паховой грыжи.
Механизм развития выпячивания у девочек имеет схожий характер. Изначально матка формируется гораздо выше привычной области ее локализации. Когда орган опускается в свое естественное положение, он оставляет за собой проход, который в редких случаях не зарастает естественным образом.[2,5]
Классификация паховых грыж
В зависимости от происхождения патология бывает врожденной и приобретенной. Чаще всего диагностируется одностороннее выпячивание (правостороннее или левостороннее), но иногда оно наблюдается сразу с двух сторон (двустороннее). В зависимости от механизма развития различают следующие виды паховых грыж:
- Косые. Бывают врожденными и приобретенными. Чаще всего диагностируется у новорожденных мальчиков. Причиной патологии является недостаточное сращивание мошонки с брюшной полостью. Внутренние органы выходят через семенной канатик.
- Прямые. Выпячиваются через наружную паховую ямку. Бывают только приобретенными.
- Комбинированные. Наиболее тяжелый вариант, для которого характерно появление прямых и косых грыж, независимых друг от друга.
Исходя из места локализации грыжевого мешка выпячивание бывает трех разновидностей:
- паховая (находится возле наружного отверстия пахового канала);
- канатиковая (расположена возле семенного канатика);
- пахово-мошоночная (находится рядом с яичком).
Существуют и другие разновидности, а именно:
- ущемленные и неущемленные;
- неосложненные и осложненные, рецидивные, послеоперационные;
- вправимые и невправимые.
Осложнения паховой грыжи
Наиболее опасным осложнением является ущемление грыжи. Состояние требует экстренного хирургического вмешательства.
При ущемлении в кровеносное русло поступают токсические вещества, которые отравляют организм, а также нарушается работа жизненно важных органов и систем. Пусковым механизмом могут послужить проблемы в работе кишечника, метеоризм или резкое перенапряжение с повышением давления во внутрибрюшинном пространстве.
Ущемление грыжи сопровождается резким появлением ярко выраженных симптомов в виде:
- резкой боли в паху;
- несимметричности живота;
- напряженности и невозможности вправления образования;
- тошноты, бледности кожных покровов;
- рвотные позывы;
- артериальной гипотонии, учащения сердечных сокращений.
Паховая грыжа может привести и к другим последствиям:
- воспаление яичка;
- развитие новообразований (липома, фиброма);
- кишечная непроходимость;
- воспаление брюшины.
Диагностика паховой грыжи
Если пациент отмечает у себя симптомы грыжи, он должен обратиться к хирургу. Диагностика начинается с анализа жалоб и сбора анамнеза (истории болезни). Далее врач проводит осмотр и пальпирует паховую область. Окончательно диагноз подтверждается при ультразвуковом исследовании.
В особых случаях при появлении специфических симптомов может потребоваться проведение дополнительных исследований, а именно:
- КТ, МРТ;
- герниография (рентгенологическое исследование с контрастом);
- ирригоскопия (рентген кишечника);
- цистография (исследование мочевого пузыря).
Методы лечения паховой грыжи
Единственно возможным способом полностью избавиться от патологии является операция, произведенная квалифицированным хирургом. Паховая грыжа может быть прооперирована традиционным способом (через разрез) или с помощью прокола в брюшной стенке (лапароскопия).
Консервативные
Без операции можно обойтись лишь в случае бессимптомного течения заболевания или минимальной выраженности клинической картины. В этом случае назначается специальный бандаж, который предотвращает дальнейшее увеличение образования и ущемление. После прекращения его использования симптомы заболевания вновь дают о себе знать.
К консервативным методика прибегают и в случае наличия противопоказаний к проведению хирургического вмешательства, а именно:
- период беременности;
- сильное истощение организма;
- сахарный диабет на стадии декомпенсации;
- проблемы со стороны системы свертывания;
- тяжелые заболевания дыхательной и сердечно-сосудистой систем;
- преклонный возраст с сопутствующими тяжелыми патологиями.
Лапароскопия
Лапароскопия – это «золотой стандарт» в лечении паховых грыж. Методика подходит для удаления образований небольших и средних размеров, а также рецидивных выпячиваний.
Манипуляция осуществляется при помощи специальных инструментов, позволяющих без большого разреза кожи произвести установку сетчатого протеза в паховой области. Операция длится около часа.
Смысл герниопластики заключается в введении специальных инструментов через небольшие отверстия передней брюшной стенки и установке сетчатого протеза. Грыжевые ворота надежно закрываются, что предотвращает риск повторного появления патологии.
Лапароскопия имеет целый ряд безоговорочных преимуществ, среди которых:
- быстрое заживление;
- небольшие шрамы и рубцы;
- слабая выраженность болевых ощущений, которые проходят через несколько дней;
- минимальные риски развития осложнений и рецидива.
Процедура не лишена и недостатков. Лапароскопия проводится под общим наркозом и сопряжена с анестезиологическими рисками. Кроме того, манипуляцию должен проводить высококвалифицированный хирург, который в совершенстве владеет техникой подобного рода вмешательств.
Во время периода восстановления необходимо следить за рационом питания. Вся пища должна легко усваиваться. Для укрепления мышечной ткани пациенту необходимо будет выполнять специальный комплекс упражнений. Однако давать слишком большую нагрузку не рекомендуется. [5,8,9]
Пластика по Лихтенштейну
Операция проводится традиционным (открытым) способом с применением специальных поликомпозитных (облегчённых) сеток, выполненных из инновационного полимера. Материал не вызывает аллергические реакции и раздражений. Протезы надёжно закрывают грыжевые ворота, не сковывают движений, а также не влияют на качество жизни пациента. Травмированные ткани заживают быстро и без осложнений.
Методика не предусматривает натяжения тканей, расположенных около грыжевого мешка, что позволяет значительно снизить частоту рецидивов. Во время манипуляции достигаются две цели: ликвидируется собственно грыжа и укрепляются стенки брюшной полости за счет создания дополнительного каркаса. Это отличная профилактика повторного возникновения новообразования.
По завершению процедуры хирург накладывает внутрикожные косметические швы. После операции по удалению паховой грыжи на теле остаются небольшие малозаметные шрамы. В целом манипуляция длится от 30 до 60 минут.
К преимуществам методики можно отнести незначительный перечень противопоказаний и короткий реабилитационный период по сравнению с традиционными методиками удаления паховой грыжи. Выраженные болезненные ощущения после пластики отсутствуют, пациент чувствует незначительный дискомфорт, который быстро проходит.
Пластика по Лихтенштейну сопряжена с некоторыми рисками. Образование рубцов около семенного канатика может привести к нарушению кровообращения и атрофическим изменениям в тканях яичка. Также высока вероятность повреждения и нарушения иннервации чувствительных нервов, которые расположены вблизи паховой связки. [6,7,8,9,10]
Заболевание характерно для обоих полов, но паховая грыжа у мужчин встречается в 10 раз чаще. Причина такого «неравноправия» – особенности анатомического строения: мужской паховый канал шире и короче женского.
На ранних стадиях заболевание не вызывает неприятных ощущений, но затягивать с лечением не стоит – запущенная патология нарушает работу внутренних органов, провоцирует их ущемление и воспаление.
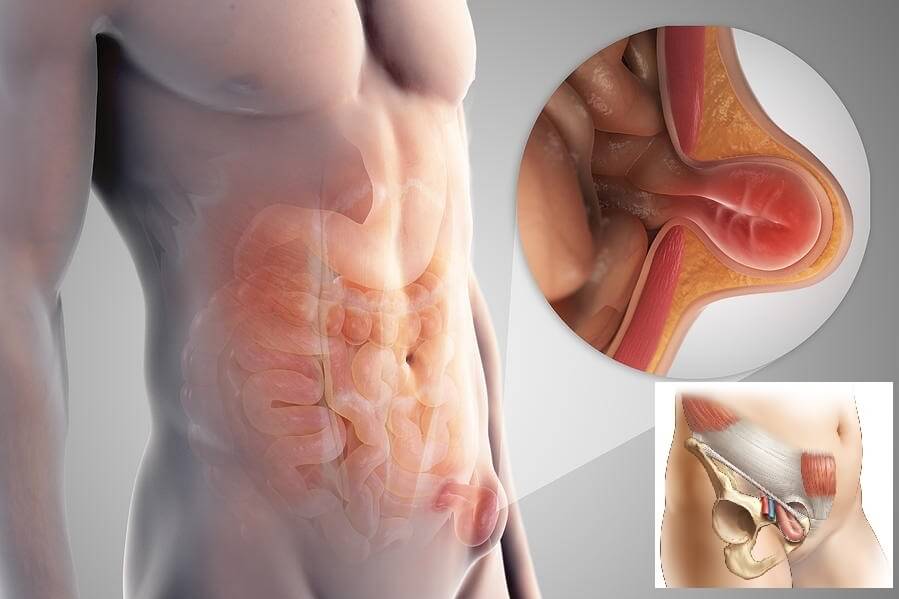
Структура паховой грыжи
Анатомическое строение грыжи включает:
- грыжевые ворота – окруженное мышечной тканью плотное соединительнотканное кольцо, через которое происходит выпячивание внутренних органов и структур под кожу; ширина просвета может колебаться от 2-3 до 10-15 см – чем больше, тем выше вероятность ущемления;
- грыжевой мешок – тонкая оболочка, которая выстилает поверхность брюшины изнутри и охватывает грыжевое выпячивание снаружи; длина образования обычно составляет 2-4 см; в запущенных случаях может достигать 30-40 см;
- грыжевое содержимое может включать любой подвижный орган брюшины; чаще всего это петля кишечника с участком сальника, у женщин – яичник; в запущенных случаях в область грыжевого мешка могут выпадать все петли тонкого кишечника с аппендиксом, селезенкой, частью толстой кишки и прилегающим сальником.
Главный «виновник» образования ПГ – паховый канал (ПК) – это естественная парная щель между мышцами в нижней части брюшной стенки. Она образует тоннель между внутренним пространством брюшины и внешней жировой прослойкой. Началом тоннеля служит внутреннее паховое кольцо, окончанием – внешнее паховое кольцо. У женщин по нему проходит круглая связка матки с прилегающим участком рыхлой соединительной ткани, у мужчин – семенной канатик, состоящий из семенного протока и венозно-артериального сплетения.
Классификация паховых грыж
Различают несколько видов ПГ, объединяя их по происхождению и типу структурных нарушений.
По типу структуры:
- Косая ПГ проходит непосредственно сквозь канал и выпадает через внешнее паховое кольцо. Возникает как следствие ослабления брюшной стенки. У мужчин часто опускается в мошонку, образуя пахово-мошоночную грыжу. По размерам может быть как небольшой (до 3 см), так и гигантской – до 40 см и более.
- Прямая ПГ не затрагивает канал, а выпячивается через брюшную стенку в области внутреннего кольца. Никогда не опускается в мошонку и редко достигает больших размеров – в среднем, не более 15 см. Имеет малый риск ущемления.
- Скользящая ПГ характеризуется неполным выпаданием органа в грыжевой мешок (например, часть аппендикса, часть мочевого пузыря).
- Комбинированная ПГ совмещает прямую и косую разновидности, проявляется наличием двух выпячиваний.
В более узкой классификации врачи могут указывать уточняющие термины и выделять надпузырные, пристеночные, межстеночные и другие виды структур. Все это можно условно разделить на две большие группы по происхождению.
Врожденные ПГ – следствие сбоя внутриутробного развития, при котором не зарастает вагинальный отросток брюшины, образуя грыжевые ворота. Явление диагностируется лишь у мальчиков и в 90% случаев проявляет себя в детском возрасте – сразу после рождения или в первые 10 лет жизни. Бывают только косыми.
Основные причины развития патологии

Причины возникновения паховых грыж можно разделить на располагающие и побуждающие. Первые создают необходимые условия для патологии, вторые становятся основным толчком к ее развитию.
Благодатную почву для развития болезни создают:
- врожденные аномалии – незаращение влагалищного отростка брюшины, слабость соединительной ткани;
- индивидуальные особенности телосложения (узкий таз, выпуклый живот, низкое расположение диафрагмы) относят их владельца в группу риска; чем уже таз, тем выше риск развития косой ПГ; у людей (мужчин и женщин) с более широким тазом паховый канал менее подвержен негативному воздействию при повышении внутрибрюшного давления, так как располагается под другим углом;
- слабый мускульный каркас – у пожилых и ослабленных людей, больных мышечной дистрофией, при низком уровне физической активности;
- резкое похудение приводит к ослаблению брюшной стенки;
- паралич нервов брюшной стенки вследствие инсульта.
В 25% случаев грыжевой болезни подтверждается факт наследственной предрасположенности – патология имеется в семейном анамнезе у ближайших кровных родственников.
На этом фоне причиной заболевания становится высокое внутрибрюшное давление. Сильный кашель, длительные запоры, игра на духовых инструментах, тяжелые повторные роды, неправильное поднятие тяжестей могут спровоцировать состояние, при котором внутренние органы начинают выпадать через ослабленное кольцо пахового канала.
На заметку! Статистика показывает, что правосторонние ПГ встречаются чаще, чем левосторонние. Это объясняют давлением печени на органы правой части брюшины и преобладанием праворукости с соответствующим положением тела во время работы. Для мужчин значение имеет более позднее опущение правого яичка.
Симптоматика заболевания
Стандартные симптомы паховой грыжи у мужчин:
- дискомфорт в нижней части живота (по ходу пахового канала);
- припухлость или выпячивание в области паха – образование мягкое на ощупь, при физической нагрузке может увеличиваться; в лежачем положении легко вправляется на место;
- при пахово-мошоночной патологии можно наблюдать одностороннее растягивание мошонки;
- если в грыжевой мешок попадает мочевой пузырь – нарушается мочеиспускание; если петли кишечника – возникают запоры.
На заметку! Пахово-мошоночную грыжу путают с гидроцеле – водянкой яичка. Основные отличия: при водянке яичко располагается в центре, а сама структура тугая и отечная; при грыже яичко имеет боковое расположение, а поверхность выпячивания мягкая и податливая.
Проблема не задерживается на одном уровне, а постоянно прогрессирует. Паховый канал со временем еще больше растягивается, а его стенки слабеют. В запущенных случаях выпавшие органы не вправляются даже в положении лежа.
- ущемление и воспаление выпавшего участка;
- ишемический орхит;
- кишечная непроходимость из-за застоя каловых масс.
В таких случаях требуется срочная госпитализация пациента. Поводом для тревоги станут: боль в нижней части живота, тошнота и рвота, кровь в кале или невозможность опорожнить кишечник.
В случае более редких форм ПГ – скользящей, надпузырной, а также при выявлении патологии у женщин необходимо использовать дополнительные методы обследования.
Диагностика паховых грыж
Общий осмотр проводят в сидячем и лежачем положении:
- Оценивают мышечный тонус, тип телосложения. Методом пальпации обследуют кожные покровы паховой зоны, прилегающие лимфатические узлы, структуру яичка и семенного канатика.
- Проверяют состояние поверхностного соединительнотканного кольца, попыткой проникновения в него указательного или среднего пальца через кожу мошонки. В нормальном состоянии в канал может проникать фаланга одного пальца. При ослабленной мышечной стенке отверстие расширяется и пропускает 2-3 пальца и больше.
- Оценивают «кашлевый толчок» – проверяют реакцию грыжевого мешка на повышение внутрибрюшного давления при кашле. При невыраженных внутриканальных грыжах это делают с введенным в паховое кольцо пальцем; при выраженных образованиях накладывают руку на само выпячивание. Если при кашле реакция на толчок отсутствует, есть подозрение на ущемление грыжи.
- Проверяют вправляемость – процедуру проводят в лежачем положении. Обычные косые и прямые грыжи должны легко вправляться на место. Большие выпячивания, а также скользящие грыжи, грыжи с узким отверстием и высоким риском ущемления с трудом поддаются этой процедуре или не поддаются вовсе.
Для определения малых скрытых грыж у женщин, а также для точной локализации мешка и определения состава грыжевого содержимого используют:
- УЗИ паховой области;
- герниографию – рентгеновское обследование области грыжи с введением контрастного вещества.
Основные методы лечения

Единственный способ устранения симптомов паховой грыжи – лечение хирургическими методами.
- Герниопластика с использованием аутотрансплантатов (собственных тканей организма) – после устранения грыжевого мешка пластика пахового канала проводится с подшиванием тканей пациента. Применяются как старые подходы с подшиванием мышц зоны к паховой связке (методы Бассини и Постемпского), а также более современные «золотые» решения с послойным соединением тканей (метод Шоулдайса).
- Герниопластика с помощью аллотрансплантата (искусственной сетки) – для восстановления и укрепления структур используют материалы из полипропилена и полиуретана. Они гипоаллергенны, исключают натяжение тканей и обеспечивают высокую прочность.
Вмешательство проводится как открытым методом, так и с помощью лапароскопии – внутрибрюшинным и внебрюшинным способом. Тип анестезии зависит от степени развития патологии и состояния пациента. Могут использовать как общую, так и регионарную анестезию – спинальную или эпидуральную.
- постельный режим – 12-24 часа;
- терапия антибиотиками – длительность по показаниям;
- прием обезболивающих – 3-4 дня;
- введение антикоагулянтов (по показаниям) – до 7-ми дней;
- удаление швов – на 7-10-й день.
Полное восстановление наступает через 3-6 месяцев. В этот период следует избегать физических нагрузок, особенно поднятия тяжестей, и соблюдать рацион питания.
При ущемлении ПГ показана срочная госпитализация с оперативным вмешательством. Неущемленная грыжа не требует срочного вмешательства. В особых случаях дату операции назначают с отсрочкой или откладывают на неопределенное время. На этот период пациенту прописывают корректирующее лечение.
Паховая грыжа у мужчин: лечение без операции
Подход включает комплекс щадящих и защитных мер для компенсации нагрузки и устранения основных причин развития ПГ:
- ношение специальных бандажных систем;
- снижение физической нагрузки, особенно длительного статического воздействия;
- коррекция режима питания и нормализация работы желудочно-кишечного тракта для устранения запоров и метеоризма;
- лечение хронических заболеваний бронхолегочной системы.
Все это позволяет снизить внутрибрюшное давление и искусственно укрепить брюшную стенку, поддерживая грыжу в стабильном и безопасном для жизни пациента состоянии.
Внимание! Ношение бандажа является вынужденной мерой, а не заменой операции. При наличии противопоказаний к хирургии, пациент нуждается в регулярном врачебном обследовании. Это позволит вовремя предотвратить характерный для таких случаев спаечный процесс.
Профилактика
Предупреждение развития грыжевой болезни – самый надежный способ избежать связанных с ней неприятностей, особенно если вы находитесь в группе риска:
- мужской пол (особенно при астеническом телосложении);
- частые роды (у женщин);
- пожилой возраст;
- ваша деятельность связана с поднятием тяжестей.
В этом случае старайтесь придерживаться следующих рекомендаций:
- Поддерживайте нормальную для вашей конституции массу тела.
- Практикуйте гимнастику, направленную на укрепление брюшной стенки (допустимо только при отсутствии диагностированных грыж).
- При повышенных физических нагрузках (беременность, поднятие тяжестей) носите специальный бандаж.
- Регулярно обращайтесь в клинику для осмотра.
Поликлиника Отрадное предлагает все необходимое для отслеживания состояния вашего организма – собственную лабораторию, современное оборудование, грамотных и опытных врачей.
Пациентам с подозрением на паховую грыжу следует записаться к хирургу. Стоимость лечения будет зависеть от расположения патологии, стадии ее развития и индивидуальных особенностей организма пациента (сопутствующие заболевания, наличие противопоказаний к операции и т.п.). Оформить запись можно по телефону или через удобную онлайн-форму на сайте.
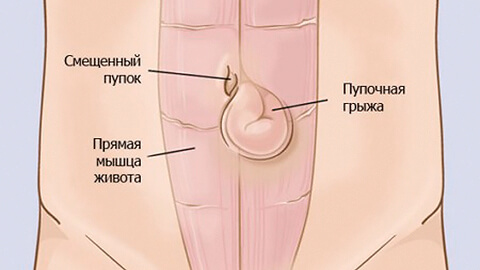
Пупочная грыжа — патологическое состояние, при котором органы брюшной полости выходят под кожу в области пупка. Выпячивание хорошо заметно в положении стоя и значительно уменьшается в размерах (или исчезает), когда пациент лежит.

На передней и боковых стенках живота находятся пучки мышц брюшного пресса. В центре живота они соединяются между собой. Место их соединения называется белой линией. Она располагается вертикально, от грудины до лобка. Состоит белая линия из соединительной ткани, сверху она толще и шире, книзу сужается и истончается. В середине белой линии находится пупочное кольцо — это округлое или щелевидное отверстие. Во внутриутробный период через него проходит пупочный канатик (пуповина), соединяющий плод с плацентой. После появления ребенка на свет и отпадания у него пуповины пупочное кольцо закрывается и зарастает рубцовой тканью. В процессе стягивания пупочного кольца участвуют мышцы брюшного пресса.
Так как в самом пупочном кольце нет ни жировой клетчатки, ни мышц, оно является наиболее уязвимым местом на передней стенке живота. А при наличии определенных негативных факторов на этом участке может образоваться грыжа.
Грыжа состоит из трех частей: грыжевых ворот, грыжевого мешка и его содержимого:
- В данном случае грыжевыми воротами (отверстием, через которое выходит орган или его фрагмент) являются пупочное кольцо или пупочный канал. Пупочный канал — это щель, располагающаяся между белой линией живота и пупочной фасцией (внутренней оболочкой из соединительной ткани), через него проходит почечная вена.
- Грыжевым мешком является пристеночный листок брюшины, выпячивающийся внутренними органами. Брюшина — это тонкая серозная оболочка, выстилающая внутренние стенки брюшной полости и внутренние органы. Она состоит из двух листков: пристеночного (покрывающего брюшные стенки) и висцерального (обволакивающего органы).
- Содержимое грыжевого мешка — это выпячивающиеся органы (чаще всего сальник, кишечные петли).
Пупочные грыжи могут возникнуть у человека любого пола и возраста, но чаще развиваются у женщин. Это объясняется тем, что пупочное кольцо нередко растягивается во время беременности. Также перед этой патологией больше уязвимы люди старше 40, нежели пациенты более младшего возраста.
Виды пупочных грыж
Пупочные грыжи бывают врожденными и приобретенными. Врожденные возникают из-за нарушения развития тканей пупочного кольца во внутриутробный период. Диагностируются такие грыжи непосредственно после рождения ребенка или в течение первого месяца жизни малыша. Приобретенные выпячивания появляются из-за слабости мышц/связок живота и повышения внутрибрюшного давления вследствие поднятия тяжестей, сильного смеха, громкого плача или крика и т.д.
Пупочные грыжи делятся на косые и прямые. Косая грыжа возникает при выхождении внутренних органов через пупочный канал — он сам по себе имеет косое направление. Но при дальнейшем прогрессировании такое выпячивание распрямляется.
Также пупочные грыжи могут быть:
Причины развития пупочных грыж
Главной причиной появления пупочных выпячиваний является совокупность слабости брюшной стенки и пупочного кольца и повышения внутрибрюшного давления. Возникновению этих факторов способствуют:
- генетическая предрасположенность (наследственная слабость забрюшинной фасции — соединительной оболочки);
- беременность (особенно после 30 лет);
- ожирение;
- повышенные физические нагрузки;
- асцит (водянка живота);
- быстрорастущие опухоли в брюшной полости (как доброкачественные, так и злокачественные);
- наличие рубцов вследствие оперативного вмешательства;
- диастаз (расхождение) прямых мышц живота;
- хронические запоры;
- малоподвижный образ жизни;
- резкое похудение;
- осложненные роды;
- травмы живота;
- сильный смех, надрывный кашель.
Риск развития пупочной грыжи в детском возрасте повышают следующие факторы:
- врожденный гипотиреоз (повышенная активность щитовидной железы);
- дисбактериоз кишечника;
- болезнь Дауна;
- наследственность (если у отца или матери в детстве наблюдалась пупочная грыжа, то существует большая вероятность ее развития в таком же возрасте у ребенка);
- недоношенность.
У маленьких детей (до 5 лет) возникновение приобретенных грыж нередко обусловлено замедленным смыканием пупочного кольца. Обычно пупочное кольцо закрывается после отпадания пуповины. Но в ряде случаев этот процесс растягивается. Часто пупочная грыжа не доставляет малышу никаких неприятных ощущений, а после укрепления пупочного кольца (это происходит к 2-5 годам) проходит сама собой. Но ребенка в любом случае необходимо показать врачу, который решит, нужно ли прибегать к хирургическому лечению или следует выбрать тактику наблюдения.
Симптомы пупочной грыжи

Симптомами пупочной грыжи являются:
- опухолевидное выпячивание в области пупка, уменьшающееся или исчезающее в лежачем положении;
- изменение цвета кожи в области пупка;
- боли в животе;
- тошнота и рвота;
- запоры, метеоризм;
- чувство тяжести в желудке после еды.
На ранних стадиях о развитии пупочной грыжи может свидетельствовать лишь наличие выпячивания, остальные симптомы часто отсутствуют.
Осложнения пупочной грыжи
Наиболее распространенным осложнением является ущемление пупочной грыжи. Это обусловлено тем, что содержимое грыжевого мешка практически всегда больше грыжевых ворот. Поэтому риск ущемления внутренних органов выше, чем при других разновидностях грыж. Ущемление может произойти при физических нагрузках, запорах, смехе, кашле. Последствиями этого состояния способны стать нарушение кровообращения и воспалительные процессы в ущемленных органах. При ущемлении тканей брюшины может развиться перитонит (воспаление брюшины). Даже если грыжа не вызывает особых беспокойств, откладывать ее лечение на потом не стоит. Обратиться к врачу немедленно следует при наличии признаков ущемления, к которым относятся:
- напряженность выпячивания;
- повышение температуры внутри грыжи (на ощупь образование горячее);
- исчезновение возможности вправления грыжи;
- сильная боль в области пупка;
- симптомы интоксикации организма: высокая температура, головная боль, тошнота и/или рвота.
Также встречаются следующие осложнения:
- воспаление грыжи;
- застой в кишечнике каловых масс, кишечная непроходимость.
Диагностика пупочной грыжи
Сначала будет осуществлен осмотр хирургом. Затем могут быть назначены следующие исследования:
- УЗИ выпячивания и органов брюшной полости;
- рентгенологические исследования желудка и кишечника;
- герниография (рентгенологическое исследование грыжевого мешка с применением контрастного вещества);
- компьютерная томография; кишечника.
Если у пациента наблюдаются нарушения пищеварения или запоры, ему может понадобиться консультация гастроэнтеролога и/или диетолога.
Лечение пупочной грыжи
Лечение пупочной грыжи у взрослых и детей старше 5 лет осуществляется только хирургическими методами. Исключения представляют собой случаи, в которых операцию нельзя провести из-за наличия у пациента противопоказаний (то есть такое вмешательство может значительно сказаться на состоянии его здоровья или даже представлять опасность для жизни). В таких ситуациях применяется консервативное лечение, включающее в себя:
- ношение специального бандажа;
- массаж живота;
- лечебную гимнастику, направленную на тренировку мышц брюшного пресса и стягивание пупочного кольца (при отсутствии противопоказаний).
Хирургическое лечение грыжи
Герниопластика (устранение грыж хирургическим путем) бывает классической (в коже живота делают разрез, через который и осуществляются дальнейшие действия) и лапараскопической (операция производится через точечные проколы в коже с помощью оптического прибора лапароскопа — это менее травматичный метод, после которого пациент быстро восстанавливается). Классическую операцию делают под как под наркозом, так и под местным или регионарным (спинальная анестезия) обезболиванием, лапароскопическая операция проводится только под общей анестезией. Само хирургическое вмешательство любым из перечисленных способов может осуществляться:
- С натяжением тканей. Пупочное кольцо ушивают в поперечном и вертикальном направлении. Если у пациента слишком много жировой ткани, в ходе операции удаляют излишки. Такой метод подходит для небольших грыж.
- С применением сетчатых имплантов. Это своеобразная заплатка, которую закрепляют над пупочным кольцом или под ним. Данный способ можно применять при наличии грыж любого размера, даже крупных.
Детям до 5 лет операции делают редко (в основном их проводят при ущемлении грыж). Как уже упоминалось, у таких маленьких пациентов выпячивания часто проходят сами по себе. Поэтому применяется консервативная терапия, заключающаяся в использовании бандажных повязок или пластыря, назначении лечебного массажа и специальной гимнастики.
Профилактика пупочных грыж
Профилактика пупочной грыжи направлена на укрепление мышц живота и избежание повышения внутрибрюшного давления. Для того чтобы не накапливались лишние килограммы и не возникали запоры и, стоит придерживаться здорового питания. Если избыток веса уже есть, следует постепенно (не резко!) от него избавиться. Укрепить мышцы живота поможет регулярная умеренная физическая активность, включающая в себя упражнения на пресс. Следует избегать сильных физических нагрузок и поднятия тяжестей.
Во время беременности рекомендуется носить специальный бандаж (только после консультации с врачом — это приспособление показано не всем будущим мамам).
Читайте также:

