Почему болит кожа на спине при ковиде
Обновлено: 26.04.2024

Среди многообразных клинических проявлений новой коронавирусной инфекции особенно выделяется поражения кожи. Эти поражения обратили на себя внимание с начала эпидемии, причем, по утверждению некоторых специалистов, поражение кожи может быть начальным симптомом COVID-19.
Требуется проведение тщательной дифференциальной диагностики с целью разграничения поражения кожи при новой коронавирусной инфекции от других поражений кожи. Также следует помнить, что кожная патология может выступать отдельно от коронавирусной инфекции в качестве сопутствующей.
Поражения кожи при коронавирусной инфекции может носить разнообразный характер. Специалисты выделяют несколько групп поражений кожи при COVID-19.
Первая группа представлена ангиитами, то есть поражением сосудов с кожными проявлениями. Обычно подобные поражения имеют инфекционно-аллергическую природу и часто могут быть при различных вирусных инфекциях. Например, при острой респираторной вирусной инфекции достаточно частым явлением является острая узловатая эритема. Учитывая, что коронавирусная инфекция зачастую протекает со значительным вовлечением в процесс системы иммунитета, циркулирующие в крови иммунные комплексы в сочетании с вирусными антигенами могут вызывать поражение стенок мелких сосудов, в том числе кожи. Клинически это может проявляться появлением сосудистой сыпи. Стоит отметить, что достаточно специфичным явлением для новой коронавирусной инфекции являются так называемые акроваскулиты (поражение сосудов дистальных отделов конечностей). Есть мнение, что подобное распространение возникает вследствие гипоксии периферических тканей по причине поражения легких.
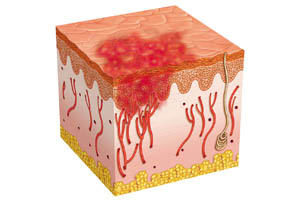
Ко второму типу поражений кожи относят папулезно-сквамозные сыпи и розовый лишай. Эти поражения кожи также относятся к разряду инфекционно-аллергических и также часто ассоциируются с новой коронавирусной инфекцией. При этом розовый лишай, возникающий при коронавирусной инфекции, имеет особенность в виде отсутствия родительского элемента (самый крупный первый элемент), который наблюдается при заболевании по классическому типу.
Третий тип представлен инфекционными эритемами и кореподобными сыпями. Как при других вирусных инфекциях (например, кори), так и при COVID-19 подобные сыпи имеют схожие характеристики, то есть являются классическими инфекционными экзантемами.
Четвертый тип представлен папуло-везикулезными высыпаниями, напоминающими потницу. Такие высыпания могут возникать на фоне субфебрильной температуры тела и связанного с этим повышенного потоотделения. Одним из признаков, типичных для коронавирусной инфекции, является распространенность поражений, что отличает данную сыпь от классической милиарии.
Токсикодермии представляют собой пятый тип высыпаний при коронавирусной инфекции и связаны не непосредственно с ней, а с различными кожными реакциями на лекарственные препараты. Антибактериальные, противовирусные препараты, гидроксихлорохин — все они могут вызывать аллергические реакции со стороны кожи.
Шестой тип высыпаний (уртикарная сыпь или крапивница) также может иметь своей причиной непереносимость пациентом того или иного принимаемого им лекарственного средства. Кроме того, крапивница может выступать как один из первых симптомов коронавирусной инфекции или же быть предвестником начала клинической картины заболевания. По аналогии с первым типом высыпаний (ангииты) для уртикарной сыпи при коронавирусной инфекции также характерно ее преимущественно акральное расположение.
Последний, седьмой тип поражений кожи при коронавирусной инфекции представлен трофическими изменениями тканей лица и обычно вызван длительным пребыванием пациента в прон-позиции. Как известно, использование подобной позиции (на животе) у пациентов способствует улучшению оксигенации, поэтому широко используется в клинической практике. Артифициальные поражения выступают следствием длительного пребывания пациентов в таком положении.
Как видим, поражения кожи при новой коронавирусной инфекции носят разнообразный характер и не всегда могут быть связаны с воздействием вируса. Если врач общего профиля испытывает затруднения в правильной трактовке кожных изменений и определении типа сыпи, он может пригласить на консультацию специалиста-дерматолога, который поможет определить тип сыпи, установить ее причину и порекомендовать лечебные действия.

Те, кто хотя бы раз в жизни сталкивались с симптомами невралгии, могут рассказать, насколько она мучительна. Это сильная боль, стреляющего, острого характера, которая возникает как результат повреждения, раздражения или воспаления нерва. Невралгия может проявиться на любом участке тела, где есть достаточно крупные нервные стволы, и боль, которая при ней возникает, может буквально изводить человека, лишая его сна и покоя на несколько дней, а то и недель.
Определенные лекарства, а иногда и хирургические вмешательства способы эффективно устранять невралгию, но важно знать основные причины, которые приводят к повреждениям нервов. При устранении этих причин возможна наиболее эффективная борьба и с симптомами.
10 причин невралгии
Причин повреждений нервов множество, одни из них встречаются достаточно часто, другие – довольно редкие. К ним можно отнести:
- Возрастные изменения, процессы старения, дегенерацию костей и окружающих тканей;
- Болезни почек;
- Сахарный диабет;
- Давление на нервы сосудистых пучков;
- Развитие опухолей;
- Опоясывающий лишай (вирус герпеса 3-го типа);
- Болезнь Лайма;
- ВИЧ-инфекция;
- Остеохондроз и его осложнения;
- Рассеянный склероз;
Отдельно выделяют так называемые неуточненные причины, влияние сразу нескольких факторов. В зависимости от места, где поврежден нерв и возникает болевой синдром, выделяется несколько наиболее частых форм невралгии. Для них типичные свои причины, характерные симптомы и способы борьбы с болью и повреждением нервного ствола.
Невралгия в области тройничного нерва
При этой форме болезни затрагивается тройничный нерв, ветви которого проходят по лицу. Как понятно из названия, у него есть три ветви, которые идут к области рта, зубов и носа, щеки и глаза. Поражение одной или всех ветвей этого нерва приводит к простреливающей боли в одной половине лица.
Возможно два варианта течения невралгии:
- Первый тип – резкое ощущение жжения либо ударов электротоком в отдельных частях лица, приступы формируются нерегулярно, внезапно. Длительность приступа до 2 минут.
- Второй тип – это постоянные ноющие или тупые болевые ощущения в лице.
Истинная причина невралгии остается неясной, считается, что причиной могут быть увеличение размеров проходящих рядом кровеносных сосудов, которые раздражают или сдавливают нерв.
Другой причиной может становиться рассеянный склероз. Это аутоиммунное неврологическое заболевание, провоцирующее воспалительный процесс в миелиновых оболочках нервов, из-за чего они постепенно погибают. Нервы оголяются, возникает боль.
Невралгия постгерпетического типа
Эта форма болезни поражает подкожные нервы, особенно в области грудной клетки. Она является осложнением перенесенной в детстве или юности ветряной оспы, а также часто возникает на фоне опоясывающего лишая (реинфекция вируса ветряной оспы с болезненными высыпаниями в области груди, по ходу нервных стволов). Этот процесс связан с ослаблением иммунитета, нередко бывает у пожилых людей, лиц с иммунодефицитами и онкологических больных.
На фоне активации инфекции и появлении опоясывающего лишая возможны повреждения нервов, в том числе необратимые, они и провоцируют приступы боли. Защитой от этой проблемы может стать прививка от опоясывающего лишая и укрепление иммунитета.
Затылочная невралгия
При этой форме болезни страдают затылочные нервы, которые проходят по задней поверхности шеи к голове.
Основные симптомы – стреляющие либо сильно пульсирующие боли от основания черепа и по задней части головы, до внутренней части глаз.
Причинами подобной проблемы могут стать травмы нервов при резких движениях головы (хлыстовая травма), постоянное напряжение шейных мышц, опухоли головы и шеи, воспаление сосудов, проходящих рядом с нервами, инфекционные болезни, сахарный диабет или подагра. Соответственно, лечение основной патологии поможет избежать и проявлений невралгии.
Межреберная невралгия
Самый частый вариант болезни – повреждение межреберных мышц, которые помогают в акте дыхания. Потенциальными причинами выступают травма грудной клетки или оперативные вмешательства в этой области, сдавление нервов опухолями или краями ребер, развитие вирусных инфекций, включая герпетическую и опоясывающий лишай.
Основные симптомы – жжение и выраженная боль по поверхности груди, области эпигастрия (верхняя область живота) или спины. При движениях, кашле или смехе, настуживании боль усиливаются. Возможны подергивания мышц, тяжесть в груди, неприятное покалывание с онемением, нарушения дыхания. Лечить подобную проблему можно, влияя на причины, которые раздражают нервы.
Диабетическая нейропатия
При постоянном высоком уровне сахара в крови на фоне диабета нервные окончания и волокна «засахариваются» и повреждаются. Возможны боль и онемение, покалывания и проблемы с движением. Боль может возникать внезапно, имеет простреливающий или жгучий характер по ходу пораженного нерва. Самый основной способ борьбы и предотвращения подобной боли – контроль за уровнем сахара крови.
Периферическая невралгия
Это поражение целого ряда периферических нервов, которые отвечают за прием пищи, глотание, дыхание или другие функции организма. Боль и дополнительные поражения возникают из-за поражения оболочек нервов, относящихся к периферической нервной системе – это все стволы за пределами головного мозга и спинного.
Может пострадать как один нерв, так и группа. Помимо боли возможны онемение и потеря чувствительности, покалывание в конечностях, подергивания мышц или их судорожные сокращения, сложности с привычными действиями (например, застегиванием пуговиц или завязыванием шнурков). Может страдать координация движений, руки и ноги меняют чувствительность к температурным воздействиям, сильно потеют.
Если вы почуствовали один или несколько симптомов, не медлите с визитом к врачу. Любую боль можно предотвратить правильным и грамотным лечением.
Консультант: Мосин Евгений Юрьевич, врач-невролог высшей категории
Имеются противопоказания. Перед применением необходимо ознакомиться с инструкцией или проконсультироваться со специалистом.

Боль в спине обычно проявляется на ранних стадиях развития COVID 19, но может сохраняться и на всем протяжении заболевания или даже после выздоровления.
Боль в спине – это симптом COVID-19?
Согласно обзору, который был опубликован в 2020 году [1]: боль – это один из самых распространенных симптомов COVID 19.
На приеме у врач пациенты жалуются на:
- Головную боль;
- Ломоту в теле;
- Боли в суставах и спине.
Мышечная боль регистрируется у 36% пациентов [2]. При обследовании 210 человек с диагностированной коронавирусной инфекцией, более 46% сообщили о боли в качестве симптома и у 43% ― о боли в спине.
Существуют и другие исследования, которые показывают, что боль в спине – один из самых частых симптомов заражения.
Причины появления боли в спине
Основная причина появления боли в спине – иммунный ответ организма в ответ на проникновение вируса.
Иммунным ответом является высвобождение цитокинов, которые, в свою очередь, могут стимулировать высвобождение простагландина Е2 [3], который действует на нервные окончания, чем и объясняется появление болезненных ощущений.
Другие исследования показывают, что мышечные боли, которые спровоцированы инфекционными заболевания, связаны с активацией цитокина, который называется интерлейкином-6.
Существует и иная точка зрения, считается, что вирус SARS-CoV-2 может вызывать повреждение тканей, которое играет роль в развитии боли.
Однако исследование пациентов, которые перенесли острый респираторный синдром, не показала наличие признаков вируса в мышечной ткани. Поэтому для точного объяснения появления боли в спине, необходимы дополнительные исследования.
Другие возможные причины появления боли в спине
С началом пандемии, введением локдауна жизнь многих изменилась.
Необходимость проводить больше времени дома, закрытие фитнес-залов, снижение физической активности и преобладание сидячего образа жизни – все эти факторы, которые связаны с возможным увеличением распространенности болей в спине.
Этой теме даже было посвящено исследование, проведенное в Саудовской Аравии в конце 2020 [4] года.
Было обнаружено, что 39% людей сообщали о боли в пояснице еще до начала карантина, а вот после послабления ограничений, процент обратившихся в клиники возрос – 44%. Есть и другие данные, которые показали: до пандемии, распространенность боли в пояснице составила 30%, а вот после – 49%.
Какая боль в спине при коронавирусе?
Большинство пациентов, перенесших коронавирус, описывали интенсивность боли [5] как легкую или умеренную, что соответствует большинству инфекционных заболеваний.
Боль глубокая, а не острая или колющая, которая характерна для травмы. Еще один диагностический критерий – боль нельзя облегчить изменением позы, в отличие от той, что вызвана мышечными травмами.
Боль в спине – осложнение коронавируса?
После перенесенного заболевания некоторые симптомы могут сохраняться в течение недели или месяцев после заражения.
К числу симптомов, которые могут сохраняться в течение длительного времени, относят:
- Одышку;
- Усталость;
- Изменение или потеря запахов и/или вкусов;
- Так называемый мозговой туман;
- Боли в суставах, мышцах, в том числе и спине;
- Хронический кашель.
Существует несколько исследований, посвященных распространенности боли в спине после заражения. Итальянские ученые опубликовали данные – около 25% людей, перенесших инфекцию, страдали от постоянной боли в суставах и спине в течение 2 месяцев. Причем именно боль в суставах и спине – третий по распространенности симптом, который относится к осложнениям коронавируса.
Пациенты, которые перенесли коронавирусную инфекцию, часто сообщают о боли в спине, особенно на ранних стадиях развития болезни. Точные причины ее появления пока неизвестны, но считается, что боль в теле связана скорее с ответной реакцией организма на внедрение вируса.
Однако появление боли в спине, суставах – неспецифический симптом COVID-19 и может быть характерен для других респираторных заболеваний, а также быть связан с резким изменением образа жизни.
Кроме того, боль в спине может быть индикатором проблем внутренних органов. Например, почек. Рекомендуем вам пройти полное исследование организма после COVID 19, чтобы исключить развитие болезни.
[1] Filomena Puntillo, Mariateresa Giglio, Nicola Brienza. Impact of COVID-19 pandemic on chronic pain management: Looking for the best way to deliver care. Best Pract Res Clin Anaesthesiol. Sep, 2020. 34(3)
[2] Giuseppe Lippi, Johnny Wong, Brandon Michael Henry. Myalgia may not be associated with severity of coronavirus disease 2019 (COVID-19). World J Emerg Med. 2020. 11(3)
[3] Putu Eka Widyadharma, Ni Nyoman Shinta Prasista Sari, Kadek Enny Pradnyaswari. Pain as clinical manifestations of COVID-19 infection and its management in the pandemic era: a literature review. The Egyptian Journal of Neurology, Psychiatry and Neurosurgery. 2020. 121(56)
[4] Peter Šagát, Peter Bartík, Pablo Prieto González. Impact of COVID-19Quarantine on Low Back Pain Intensity, Prevalence, and Associated Risk Factors among Adult Citizens Residing in Riyadh (Saudi Arabia): A Cross-Sectional Study. Int J Environ Res Public Health. Oct, 2020. 17(19)
[5] Sadiye Murat, Bilinc Dogruoz Karatekin, Afitap Icagasioglu. Clinical presentations of pain in patients with COVID-19 infection. Ir J Med Sci. Nov, 2020. 1–5.

Здравствуйте. Такие жалобы у больных коронавирусом. Вам необходимо сдать ПЦР мазок. Сдать ОАК, СРБ. Начните прием противовирусных препаратов виферон 500000 ЕД по 1 свечи 2 раза в сутки 10 дней, добавить в связи с жжением в спине нимесил по 1 саше 2 раза в сутки после еды, витамин Д 2000 ЕД в сутки в течение месяца, витамин С 1000 мг в сутки в течение месяца, магне В6 по 1 таблетки 3 раза в сутки в течение месяца

Здравствуйте. КТ не нужно пока
Но сдать мазок на короновирус нужно. Плюс общий анализ крови ,срб ,прокальцитонин и д-димер .
Сейчас витамин Д 5000 ед и витамин С 1000 мг в стуки

Здравствуйте, описанные вами жалобы вполне характерны для коронавирусной инфекции, вам нужно обратится к доктору, сдать общие анализы и мазок на ПЦР коронавируса.
По лечению только симптоматическое, обильное тёплое питье, увлажнять воздух, витамин Д 2000 ед в сутки, витамин С 1000 мг в сутки. Магний В6 по 1 таб 2 раза в день месяц

Нет, кт нет необходимости делать. Сделайте мазок на ковид. Внутрь противовирусные, вит с 500 2 раза в день, вит д 2 ме месяц. Жаропонижающие по потребности.

Здравствуйте, вполне типичная клиника для коронавирусу, он воздействует на нервные окончания, отсюда и жжение.
Пейте больше жидкости, увлажняйте воздух, витамин С и Д.
Обратиться к доктору для осмотра и сдать мазок из горла на ПЦР

Здравствуйте. У Вас признаки ОРВИ, возможен ковид-19. Рекомендую обсудить с лечащим врачом прием препарата анвимакс, комплекс из 6 активных компонентов для лечения ОРВИ и ковид-19.
С уважением, доктор медицинских наук, профессор. Здоровья и удачи.

Здравствуйте. Клиника очень похожа на коронавирусную инфекцию. Он оказывает влияние на нервную проводимость, вызывая подобную симптоматику. Вам нужно сдать мазок из полости носа и ротоглотки на ковид. Для КТ показаний на данный момент нет. Начните прием нобазит 500 мг 3 раза в сутки или виферон, гриппферон по 3 капли 5-6 раз в сутки 5 дней. Витамины С 1000 мг в сутки, Д 2000 МЕ, магне-В6 по 1 т 3 раза в сутки, цинк 50 мг. Обильное питье. Контроль температуры тела.

Да, похоже на ковид. Витамин С 500 мг, вит Д 5000 ме, селен 100 мг, цинк 25 мг, магнелис В6 форте по 1 таб 2 р/д
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Необходимо сделать КТ органов грудной клетки, сдать мазок корона вирус, общий анализ крови, СРБ. Принимайте Азитромицин по 500 мг 1 р/д, АЦЦ 600 мг/сут, витамин С 1000мг/сут, витамин Д 2000 еду/сут, при повышении температуры Нурофен 200 мг.
Эдие, сколько дней принимать данное лечение? Если антибиотик не найду, чем заменить?
И все-таки, почему ломит спину в лопатках сзади сильно и касаться кожи неприятно?

Это в результате интоксикации. Антибиотик принимайте 7 дней. Еще эффективнее будет цефтриаксон в/м по 1 гр 2 р/д.

Здравствуйте. Лучше исключить пневмонию. Надо сделать рентген или КТ. Если есть такая возможность. По результатам решать вопрос о назначении антибиотиков. Если нет возможности обследоваться, то пока можно понаблюдать. При ОРВИ 3 дня температура это нормально. Если завтра ничего не изменится, то можно начать антибиотик. Подойдёт Азитромицин 500мг на 6 дней.
Ксения, спасибо. На ковид похоже? Почему-таки ломит спину в лопатках сзади сильно и касаться кожи неприятно?

Сейчас любая ОРВИ похожа на ковид). Подтвердить или опровергнуть может только мазок на ковид. Боль в спине может быть при пневмонии, по этому очень желательно пройти рентген, но может быть и при остеохондрозе. Болезненность кожи не специфический симптом для пневмонии, скорее реакция на температуру в целом или опять же, как проявление проблем с позвоночником. Наблюдайте, если появятся высыпания в зоне болезненности, то можно будет заподозрить герпетическую инфекцию. Пока от боли и температуры Нурофен можно принимать. Если завтра ничего не изменится, то антибиотик.

Здравствуйте, по описанным вами жалоб можно сделать вывод, что это ОРВИ, она может быть вызвана как коронавирусом, так и другими вирусами.
Тут вам нужен осмотр доктора, измерение сатурации. Сдать общие анализы крови и мочи, СРБ.
Сдать мазок из горла методом ПЦР и кровь на антитела методом ИФА.
Лечение тут симптоматическое, обильное тёплое питье, увлажнять воздух, делать дыхательную гимнастику.
Полоскать горло раствором сода-йод-соль, хролофилипт спрей 3 раза в день, солевые капли в нос. При кашле АЦЦ по 1 таб 3 раза в день. Витамин Д по 2000 ед в сутки и витамин С по 500 2 раза в сутки
Температуру сбивать только если она выше 38.5.
Читайте также:

