Плесневелый грибок ногтей на ногах чем лечить
Обновлено: 28.04.2024
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения онихомикоза
Оглавление
Онихомикоз (грибок ногтей рук, грибок ногтей стоп) — это грибковая инфекция ногтей на ногах или руках, которая затрагивает любой компонент ногтевого комплекса, включая основу, ложе или пластину. Заболевание может сопровождаться болью, дискомфортом, изменением внешнего вида ногтей, что в ряде случаев приводит к серьезным физическим и профессиональным ограничениям, беспокойству пациентов и снижению их качества жизни.
В нашей компании Вы можете приобрести следующее оборудование для лечения онихомикоза:
В США онихомикоз ногтей встречается примерно у 2–13% населения, в Канаде — у 6,5%, в Англии, Испании и Финляндии — у 3–8%. По данным систематического обзора 1914 статей, распространенность онихомикозов следующая:
- население в целом — 3,22%;
- дети — 0,14%;
- пожилые люди — 10,28%;
- больные сахарным диабетом — 8,75%;
- пациенты с псориазом — 10,22%;
- ВИЧ-позитивные пациенты — 10,40%;
- пациенты на диализе — 11,93%;
- после пересадки почек — 5,17%.
Онихомикоз составляет около половины всех патологий ногтей и является наиболее распространенной болезнью ногтей у взрослых. Что касается областей поражения, то по статистике, ноги затрагиваются намного чаще рук.
Основными формами онихомикоза являются:
- Дистальный латеральный подногтевой онихомикоз
- Проксимальный подногтевой онихомикоз
- Белый поверхностный онихомикоз
- Эндоникс-онихомикоз
- Кандидозный онихомикоз
Часто у пациентов присутствует комбинация этих подтипов, либо тотальный дистрофический онихомикоз — поражение всего ногтевого комплекса.
Этиология и патогенез онихомикоза
Онихомикоз вызывается тремя основными классами грибов: дерматофитами, дрожжами и недерматофитными плесневыми грибами.
Дерматофиты являются наиболее частой причиной заболевания. За 90% всех случаев онихомикоза ответственны два главных патогена — трихофитоны Trichophyton rubrum (70%) и Trichophyton mentagrophytes (20%). В мире постепенно распространяется онихомикоз, вызванный недерматофитными плесневыми грибами родов Fusarium и Aspergillus, а также Scopulariopsis brevicaulis — это анаморфный (бесполый) представитель рода Ascomycota. Сегодня они несут ответственность за 10% случаев болезни. Что касается кандидозного онихомикоза, он вызывается Candida albicans и встречается довольно редко.
При дистальном латеральном подногтевом онихомикозе обычно выявляется Trichophyton rubrum. Для пациентов с ослабленным иммунитетом типичен проксимальный подногтевой онихомикоз с T. rubrum. Этот же тип онихомикоза, но с околоногтевым воспалением, вызывается недерматофитными плесневыми грибами. Белый поверхностный онихомикоз ногтей провоцирует Trichophyton mentagrophytes, а его более глубокие формы — недерматофитные плесневые грибы. Кандидозная инфекция ногтей часто наблюдается у недоношенных детей, пациентов с ослабленным иммунитетом и лиц с хроническим кандидозом слизистых оболочек.
Факторы риска развития онихомикоза:
- семейный анамнез;
- пожилой возраст;
- теплый и влажный климат;
- ослабленный организм;
- травма ногтей;
- регулярные занятия фитнесом;
- иммуносупрессия (лекарственная, ВИЧ и др.);
- посещение общественных бассейнов, бань и саун;
- тесная обувь.
Повторяющиеся микротравмы ногтей в тесной и неудобной обуви провоцируют онихолизис (отслоение ногтя от мягких тканей пальца) и другие дистрофические состояния, которые способствуют проникновению грибков в ногти.
Клинические проявления онихомикоза ногтей
Сначала онихомикоз протекает бессимптомно — пациенты могут обращаться к врачу из-за видимых косметических дефектов ногтевой пластины, но без какого-либо дискомфорта. По мере прогрессирования болезни возникают парестезии, боль и неприятные ощущения в пораженной области. Это затрудняет ходьбу, мешает при занятиях спортом и в повседневной жизни.
Клинические проявления онихомикоза зависят от его типа:
- Дистальный латеральный подногтевой онихомикоз — имеется подногтевой гиперкератоз и онихолизиз, пластина становится желто-белого цвета. В ее центральной части видны желтые полосы и/или желтоватые онихолитические участки.
- Проксимальный подногтевой онихомикоз — представлен лейконихиями (белые пятна и полосы) в проксимальных отделах ногтевой пластины, которые по мере роста ногтя продвигаются дистально (к краю). Если среди возбудителей имеются плесневые грибы, возникает околоногтевое воспаление.
- Белый поверхностный онихомикоз — на ногтях пальцев ног формируются маленькие белые пятнышки в виде крапинок, ногтевая пластина становится грубой и легко крошится. Возможны вариации с более глубоким распространением патологического процесса в ноготь, в зависимости от возбудителя болезни.
- Эндоникс-онихомикоз — цвет ногтевой пластины становится молочно-белым. В отличие от дистального онихомикоза, признаков подногтевого гиперкератоза или онихолиза нет.
- Кандидозный онихомикоз ногтей — связан с хроническим слизисто-кожным кандидозом или иммунодепрессией, при этом поражены сразу несколько или все ногти с наличием околоногтевого воспаления. Пальцы таких пациентов часто приобретают форму луковицы или барабанных палочек.
Для оценки тяжести заболевания разработан Индекс тяжести онихомикоза (Onychomycosis Severity Index, OSI). Результат получают путем умножения баллов площади поражения на баллы близости поражения к зоне роста ногтя. Легкая степень — 1–5 баллов, средняя — 6–15, тяжелая — 16–35. Дерматофитома (пятна или продольные полосы) более 2 мм с подногтевым гиперкератозом оценивается на 10 баллов.
По своим проявлениям онихомикоз похож на многие другие патологии ногтей. Например, лейконихии (полосы) напоминают травму ногтевой пластины. Для подтверждения диагноза необходимо выполнить лабораторное микологическое исследование. Интересно, что отрицательный результат не исключает онихомикоза, поскольку микроскопия может быть ложноотрицательной в 10% случаев, а посев — в 30% случаев. Более достоверным, хотя и более дорогим методом является ПЦР-исследование (полимеразная цепная реакция).
Рис. 1. Дистальный латеральный подногтевой онихомикоз (Dr. Antonella Tosti)
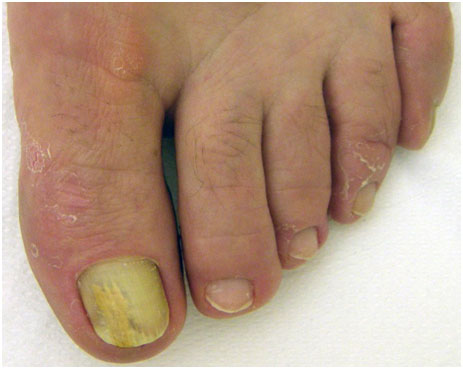
Рис. 2. Проксимальный подногтевой онихомикоз (Dr. Antonella Tosti)
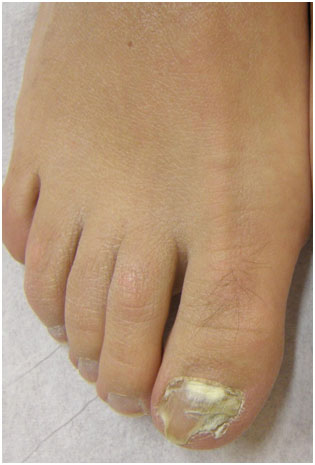
Рис. 3. Белый поверхностный онихомикоз (Dr. Antonella Tosti)
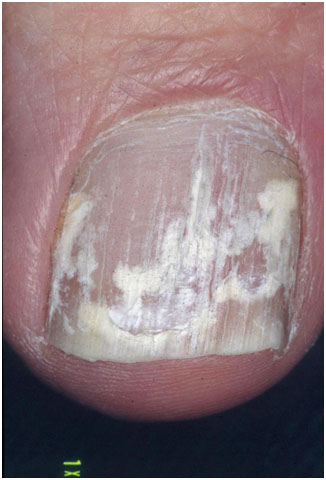
Рис. 4. Эндоникс-онихомикоз (Piraccini B., Alessandrini A. Onychomycosis: A Review. J Fungi 2015; 1: 30–43)
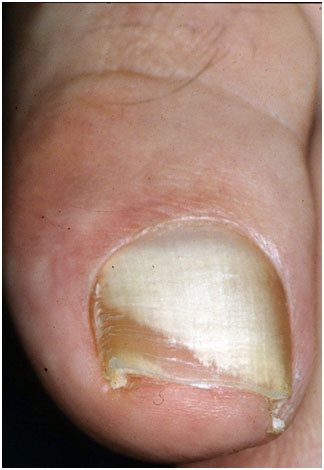
Рис. 5. Кандидозный онихомикоз (Dr. Antonella Tosti)
Принципы лечения онихомикоза ногтей
Лечение онихомикоза зависит от его клинического типа, количества затронутых ногтей и степени их поражения. Системная терапия необходима при проксимальном и дистальном латеральном подногтевом онихомикозе, затрагивающем область лунки. Если лунка не поражена и/или при наличии белого поверхностного онихомикоза ногтей можно использовать местное лечение. Как вылечить онихомикоз? В целом сочетание системной и местной терапии ускоряет выздоровление пациентов.
Некоторые особенности онихомикоза связаны с плохим ответом на лечение — например, иммуносупрессия или замедленный рост ногтей (табл. 1).
Табл. 1. Факторы, негативно влияющие на прогноз лечения онихомикоза ногтей
Состояние пациента
Состояние ногтей
Возбудитель
Нарушение периферического кровообращения
Плохо контролируемый сахарный диабет
Подногтевой гиперкератоз более 2 мм
Выраженное поражение периферических отделов ногтя
Дерматофитома (полоса или пятно)
Поражение более 50% ногтевой пластины
Замедленный рост ногтя
Тотальный дистрофический онихомикоз
Вовлечение зоны роста ногтя
Недерматофитные плесневые грибы
Смешанная бактериально-грибковая инфекция
Местная терапия
В качестве наружных средств используются противогрибковые пластыри и лаки для ногтей. Все они обладают существенным недостатком — недостаточное поступление препарата к центру патологических изменений. Для улучшения результатов местного лечения рекомендуется, во-первых, начинать воздействие с фронтально-дистальной части ногтя и, во-вторых, применять водно-спиртовые растворы, которые лучше проникают в пораженные подногтевые пространства.
Хорошей проникающей способностью обладают растворы циклопирокса и аморфолина. Однако они имеют низкую эффективность при использовании в качестве монотерапии. Эти растворы могут быть полезными в сочетании с пероральными препаратами или для профилактики рецидива онихомикоза. При онихомикозе, вызванном T. rubrum или T. mentagrophytes, можно использовать средства с оксаборолом (борсодержащее соединение).
Системная терапия
Старые препараты постепенно сменяются новым поколением пероральных антифунгальных средств — это итраконазол и тербинафин. Они обладают большей эффективностью и меньшей вероятностью развития побочных эффектов. Курсы их приема в среднем короче, что намного лучше для пациентов.
Хирургические методы
Они включают в себя механическое или химическое удаление ногтей. Химические методы с использованием 40–50% мочевины в некоторых случаях позволяют удалять даже очень толстые ногти. В целом же хирургические методы следует рассматривать как дополнение к пероральной и местной противогрибковой терапии.
Аппаратные методы лечения онихомикоза
Сравнительно недавно для лечения онихомикоза стали с успехом использовать лазеры. Принцип работы лазерных аппаратов при лечении этого заболевания — локальный прогрев ногтевой пластины и окружающих тканей, целью которого в основном является гибель патогенных микроорганизмов. Для этого используются Nd:YAG и СО2-лазеры.
Суперимпульсный СО2-лазер Acupulse имеет более 35 одобрений FDA к применению в эстетической медицине, одно из показаний — онихомикоз. Специальный режим ToeTouch используется для лечения онихомикоза: он характерен особыми настройками плотности потока энергии, позволяющим деликатно нагревать ногтевую пластину без разрушения подлежащих тканей.

В клинику "Космет" 22 июня 2018 года обратился мужчина 48 лет с жалобами на изменение цвета и формы ногтей.
Жалобы
Анамнез
Пациент болеет в течение 10 лет, когда впервые заметил появление изменений цвета и формы ногтевых пластин больших пальцев стоп. К врачам не обращался. Самостоятельно лечился наружно раствором "Экзодерил" на протяжении пяти месяцев, улучшений не отмечал.
Жилищно-бытовые условия удовлетворительные. Аллергоанамнез не отягощён. В контакте с инфекционными больными в течение 21 дня не находился.
Обследование
Патологический процесс носит ограниченный характер, расположен на ногтевых пластинах больших пальцев стоп: ногтевые пластины изменены тотально, по гипертрофическому типу. Характерен подногтевой гиперкератоз, крошение свободного края ногтевых пластин. Цвет изменённых ногтевых пластин тусклый, серо-желтый. Форма ногтевых пластин неровная, утолщённая, с радугообразными углублениями от края до края ногтей (поперечные борозды Бо). Пациент отмечает болезненность при ходьбе.
Результат соскоба с поражённых ногтевых пластин стоп: обнаружен мицелий патогенного гриба. БАК (АСТ, АЛТ, билирубин, креатинин, щелочная фосфатаза, глюкоза, ГГТ) 1 раз в месяц: патологических изменений не выявлено.
Диагноз
Лечение
Санитарно-гигиенический режим (стирать и гладить с паром носки весь период лечения). Обработка обуви раствором "Формидрон" 1 раз в 5 дней. Внутрь: "Итраконазол" по 200 мг 2 раза в сутки — 7 дней, затем 21-дневный перерыв (4 курса), "Фосфоглив" по 2 капсулы 3 раза в день — 2-3 месяца, "Трентал" по 100 мг 3 раза в день — 1 месяц. Наружно: крем "Залаин" 2 раза в день — длительно, раствор "Бетадин" 2 раза в день — длительно. Содово-сольные (1 ст. ложка соли + 1 ст. ложка соды + 50 г хозяйственного мыла (стружка) + 2 л тёплой воды) или слабомарганцевые ванночки ежедневно по 15 минут в день. Ежедневное спиливание ногтевых пластин по поверхности и свободному краю пилочкой. Обработка пилочки раствором хлоргексидина биглюконата 0,05% перед/после каждого использования.
Динамика патологического процесса через месяц положительная: пациент хорошо переносит системную терапию, БАК — норма, динамика отрастания непоражённых ногтевых пластин на 0,1 см. Принято решение продолжить терапию в полном объёме по той же схеме. Динамика патологического процесса через два месяца положительная: отрастание здоровых ногтевых пластин на 0,3 см, явлений подногтевого гиперкератоза и крошения ногтей не наблюдается, толщина поражённых ногтевых пластин значительно уменьшилась. Системную терапию пациент переносит хорошо. БАК — норма. На следующей явке ещё через два месяца динамика патологического процесса положительная: протяжённость отрастания здоровых ногтевых пластин на 0,5 см, подногтевой гиперкератоз отсутствует, поражение ногтевых пластин сохраняется на 1/2 ногтевых пластин. Цвет изменённых частей ногтевых пластин светло-желтый. Самочувствие пациента хорошее. БАК — норма. Рекомендовано продолжить наружную терапию в полном объёме. На контрольной явке через семь месяцев от начала противогрибковой терапии динамика патологического процесса-положительная: отрастание здоровых частей ногтевых пластин стоп на 0,8 см, отсутствие явлений подногтевого гиперкератоза. Объём поражённых частей ногтевых пластин стоп — 1/2. БАК — норма. Наружную терапию рекомендовано продолжать в полном объёме. При контрольной явке через 11 месяцев от начала терапии динамика патологического процесса положительная: ногтевые пластины больших пальцев стоп бледно-розовой окраски, ровные, без признаков гиперкератоза. Рекомендовано закончить курс наружной терапии полностью. Соскоб с ногтевых пластин больших пальцев стоп через три месяца после окончания терапии — грибы не обнаружены.
За 11 месяцев комбинированной противогрибковой терапии удалось добиться клинического излечения, отрицательного микроскопического результата исследования на грибы. Все рекомендации врача пациент выполнял без нареканий.
Заключение
Ключ к успешному лечению онихомикоза — подбор комплексной терапии. Именно сочетание системной и наружной терапии приведёт к полному излечению. Контроль БАК (АСТ, АЛТ, креатинин, щелочная фосфатаза, билирубин, ГГТ, глюкоза) 1 раз в месяц позволяет отслеживать возможные изменения показателей крови. Не менее важно соблюдать во время лечения, а также после окончания терапии должный уход за кожей стоп в целях профилактики микротравм, трещин, порезов, устранения гипергидроза и обрабатывать обувь.
Онихомикоз – грибковое поражение ногтей стоп (кистей) широко распространенное во всех странах мира. По данным ВОЗ (1992), микозами стоп страдает от 11,5 до 18% населения. При изучении заболеваемости онихомикозом, проводимом в различных странах, было установлено, что в Финляндии (1995) он встречается в 8,4% случаев, Канаде (1997) – в 9,1%, в Испании (1993) – 2,6%, в Италии (1996) – 26,3%, в Великобритании (1995) у лиц в возрасте от 55 лет и старше – 4,7%, подобные данные получены и в США. В последние годы повсеместно наблюдается рост заболевания.
Эпидемиология
Заражение онихомикозом может произойти в семье через предметы обихода: коврики в ванной, мочалки, маникюрные принадлежности, обувь; а также при посещении бассейна, бани, сауны, душевой на предприятии, спортзала. Болеют в любом возрасте, в том числе и дети, причем в последние десять лет заболеваемость у детей и подростков возросла. Так, среди британских подростков в возрасте 16 лет и старше онихомикоз встречается в 2,6 – 2,8% случаев.
Инфицированию ногтей способствуют травмы ногтей, переломы костей стоп, кистей, нарушение кровоснабжения конечностей (сердечная недостаточность, облитерирующий эндартериит, болезнь Рейно, варикозное расширение вен и др.) Более подвержены заболеванию и тяжелому распространению процесса лица, страдающие тяжелыми соматическими и эндокринными заболеваниями (особенно сахарным диабетом), а также иммунными нарушениями, аномалиями рогообразования; получающие кортикостероидные гормоны, иммуносупрессивную и массивную антибиотикотерапию. Частота микозов стоп с поражением ногтей почти в 3 раза выше у больных сахарным диабетом, чем в общей популяции.
Клинические проявления онихомикоза разнообразны, что зависит от вида возбудителей. Чаще поражаются ногти на стопах (до 80%), реже кистях, наблюдается и одновременное поражение на стопах и кистях (см. рисунки на стр. 657). Необходимо отметить, что внешний вид ногтей в некоторых случаях может быть одинаковым как при онихомикозе, так и заболеваниях негрибковой природы. При подобном сходстве возможны диагностические ошибки.
При нормотрофической форме длительно сохраняется нормальная конфигурация пораженных ногтей, они становятся тусклыми, желтоватой окраски у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. При гипертрофической форме ногтевая пластинка утолщена, вначале желтоватой окраски, постепенно ногти становятся деформированными с поперечной исчерченностью, тусклыми, грязно-серой окраски, разрыхленные у свободного края. У части больных ногти приобретают клювовидную форму или изменяются по типу онихогрифоза, чаще на первых пальцах стоп. При атрофической форме пластины значительно разрушаются, деформируются и выглядят как бы изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением крошащихся рыхлых роговых масс, ногти становятся тусклыми, желтоватого и сероватого цвета. При поражении по типу онихолизиса пластины истончаются, отделяются от ногтевого ложа, теряют блеск, становятся тусклыми грязно-серого или желтоватого цвета. Однако в области матрикса сохраняется нормальная окраска. У одного больного может быть комбинированное поражение ногтей.
При онихомикозе, вызванном T.interdigitale, чаще наблюдается нормотрофическая форма поражения, в толще пластины в центре её появляются пятна или полосы ярко-желтого цвета, иногда наблюдается утолщение ногтя у свободного края, деформация пластины, которая выглядит как бы изъеденной.
Поражение ногтей, обусловленное антропофильными трихофитонами (T.violaceum, T.tonsuraus, T.schoenleinii) наблюдается, как правило, при одновременном поражении волосистой части головы и гладкой кожи. При поверхностной трихофитии чаще заболевание начинается с поражения ногтей на кистях, позже вовлекаются в процесс и ногти стоп. У дистального края и на боковых частях ногтя появляются пятна или полосы серого цвета, пластина становится утолщенной, с бороздками, крошится. При фавусе в толще ногтя образуется желтоватого цвета пятно, которое, постепенно увеличиваясь, захватывает всю пластину. Конфигурация ногтя длительное время не изменяется, затем пластина утолщается, деформируется и начинает крошиться. Обычно поражаются ногти кистей, ногти стоп – у больных, длительно страдающих фавусом.
Поражение ногтей, обусловленное зоофильными трихофитонами и микроспорумами, встречается крайне редко. Под наблюдением автора было 2 больных детей с микроспорийным онихомикозом, вызванном Microsporum canis, клиническая картина напоминала ониходистрофию, заболевание начиналось с лейконихии, затем изменения конфигурации ногтя, позже отмечалось разрушение пластины от дистального или проксимального края, она не прирастала к ложу, окраска была нормальной или желтоватого цвета.
При онихомикозе, вызванном дрожжеподобными грибами рода Candida, поражение начинается с заднего или боковых валиков преимущественно на пальцах кистей. Валики становятся утолщенными, отечными, гиперемированными, по краю видны серебристые чешуйки, исчезает эпонихион, при пальпации возникает болезненность, иногда отделяется капелька гноя. Ногтевые пластины обычно неровные, на них появляются поперечные борозды, идущие параллельно заднему валику, иногда пластина разрушается в проксимальной области. Однако эти изменения ногтя обусловлены трофическими нарушениями в области валика. При кандидозном поражении ногтевая пластина истончается чаще с боковых краев, реже дистальной части, не прирастает к ложу, желтоватой окраски. Может быть поражение ногтя без изменения валика.
Онихомикоз, обусловленный плесневыми грибами, как правило, развивается вторично на фоне ониходистрофии различной этиологии, поражение поверхностное. Цвет ногтевой пластины изменяется в зависимости от вида возбудителя, она может быть желтого, зеленого, синего, коричневого, черного цвета.
В зависимости от локализации поражения необходимо различать дистальный, латеральный, дистально-латеральный, проксимальный, тотальный и поверхностный онихомикоз. Причем латеральное поражение может распространяться по краю пластины на 1/3, 2/3, а также до матрикса и глубже. Это крайне важно учитывать при назначении терапии.
Диагностика
Диагноз онихомикоза устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании патологического материала и выделения культуры гриба на питательных средах.
Для этого мелкие кусочки ногтей, подногтевые роговые наслоения заливают в центрифужной пробирке 15 – 20% раствором KOH или NaOH, оставляют на сутки при комнатной температуре. Затем пастеровской пипеткой переносят осадок на предметное стекло, покрывают покровным стеклом и просматривают под микроскопом при малом и большом увеличении. В препарате при наличии грибкового поражения обнаруживается мицелий гриба в виде нитей, которые могут быть тонкими и толстыми, ровными, разветвленными, септированными или спорулированными, группы почкующихся спор или мицелий с почкованием при кандидозном поражении.
Вид гриба определяется при посеве на питательную среду Сабуро. Однако опытный лаборант уже при микроскопическом исследовании патологического материала может отличить мицелий дерматофитный от дрожжевого или плесневого.
Дифференциальная диагностика
Онихомикоз следует дифференцировать с изменениями ногтей, которые наблюдаются при псориазе, красном плоском лишае, экземе, а также с ониходистрофиями неясной этиологии. Изменение ногтей при кожных заболеваниях может предшествовать высыпаниям на коже и даже длительное время быть изолированным.
При псориазе часто наблюдается отслаивание ногтей от ложа у дистального края (онихолизис); может быть утолщение пластин за счет подногтевого гиперкератоза, у некоторых больных – наперстковидная истыканность пластин с шелушением в ямках; иногда ногти разрушаются, приобретают желтоватую окраску, но наиболее характерным признаком является уплотнение кожного валика у измененного дистального края пластины, что никогда не наблюдается при ониходистрофии.
При красном плоском лишае часто наблюдается глубокая трещина в центре ногтя, но изменение может быть и в виде продольных гребешков, трещин, с выраженным подногтевым гиперкератозом, у дистального края пластины обламываются. Вследствие расщепления, ломкости иногда наступает частичная или полная потеря ногтя.
При экземе на пальцах кистей или стоп ногти становятся неровными за счет образования поперечных борозд, они размягчаются, отслаиваются у дистального края. Как правило, утолщен ногтевой валик, может отсутствовать эпонихион, как при кандидозном поражении, но воспалительные явления незначительные.
Ониходистрофия или трофические изменения ногтей могут развиваться вследствие непосредственного воздействия различных факторов: контакт со стиральным порошком, чистящими средствами, профессиональными вредностями и др., а также возникать в результате патологии внутренних органов.
При рекомендации больному онихомикозом метода лечения необходимо учитывать тип и форму поражения, распространенность процесса, скорость роста ногтей, общее состояние, безопасность, способ применения, а также материальные затраты.
Местное лечение
Больным с дистальным, латеральным и дистально-латеральным типом, при площади поражения до 50%, если не затронут матрикс, инфицированы не все ногти, можно назначить местную терапию.
Наиболее эффективным препаратом является крем бифоназола для лечения ногтей в сочетании с 1% кремом бифоназола. Лечение проводится в два этапа. На первом этапе удаляются ногтевые пластины с помощью крема, в состав которого входят бифоназол и мочевина. Крем накладывают на пораженные ногти с помощью дозатора и оставляют на сутки под водозащитным пластырем. Перед очередным нанесением крема повязку снимают, делают мыльно-содовую ванночку и удаляют пораженные участки ногтя специальной пилкой. Процедуры повторяют до полного удаления пластины. Безболезненное послойное удаление ногтя происходит в среднем за 2 недели (от 4 до 28 дней). Преимуществом данного метода является то, что уже на первом этапе происходит лечение ногтевого ложа. В дальнейшем рекомендуется втирать 1% крем бифоназола 1 раз в день вечером ежедневно в течение 4 недель и больше в зависимости от степени поражения ногтя, одновременно крем применяют на кожу стоп (кистей). Продолжительность лечения зависит от клинической формы и площади поражения. Переносимость крема бифоназола для лечения ногтей удовлетворительная, поэтому данная методика может быть применена больным, страдающим онихомикозом и экземой стоп (кистей).
Для местной терапии можно рекомендовать 5% лак и 0,25% крем аморолфин или 8% лак циклопирокс в сочетании с 1% кремом или 1% раствором циклопирокс.
При дистальном типе поражения единичных ногтей можно удалить инфицированные части пластины после предварительного размягчения любым кералитическим средством и в дальнейшем использовать антимикотики широкого спектра действия в виде раствора или крема 2 раза в день (нафтифил, эконазол, кетоконазол и др.). Одновременно проводится лечение гладкой кожи. При необходимости следует повторять чистку ногтевого ложа, если остаются роговые наслоения. Лечение продолжают до отрастания здоровых ногтей.
Методы наружной терапии следует назначать и при наличии противопоказаний к применению антимикотиков системного действия.
Пероральные препараты
Больным с множественным поражением ногтей и кожи, с дистально-латеральным типом поражения и вовлечением в процесс матрикса, проксимальным, тотальным типом, а также при отсутствии эффекта от местной терапии показано лечение антимикотиками системного действия.
Следует отметить, что терапевтический эффект может быть достигнут при монотерапии высокоэффективными антимикотиками системного действия, однако, как показывают собственные наблюдения и опыт другиx исследователей, при гиперкератотической форме, тотальном поражении следует удалить пораженные ногти и роговые наслоения в области ложа с помощью кератолитических средств, что позволяет сократить продолжительность лечения и повысить процент излечения.
В настоящее время имеется 5 противогрибковых препаратов для перорального применения (гризеофульвин, кетоконазол, тербинафин, итраконазол, флуконазол), но высокоэффективными являются 3 из них: тербинафин, итраконазол и флуконазол.
Тербинафин – фунгицидный противогрибковый препарат широкого спектра действия из класса аллиламинов, эффективный в отношении дерматофитов, дрожжей и плесеней. Выпускается в таблетках по 250 мг. Суточная доза для взрослых – 250 мг. Для детей суточная доза рассчитывается в зависимости от массы тела ребенка и составляет при массе тела до 20 кг – 62,5 мг/сут, от 20 до 40 кг – 125 мг/сут, более 40 кг – 250 мг/сут. Тербинафин назначают 1 раз в сутки, прием пищи и кислотность желудочного сока не влияют на его всасывание. Продолжительность лечения в среднем составляет при поражении ногтей на пальцах кистей 6 нед, стоп – 12 нед. У пациентов молодого возраста с нормальной скоростью роста ногтей возможно сокращение сроков терапии и наоборот, при плохом росте ногтей терапия тербинафином показана в течение более 3 мес. Тербинафин обладает самой высокой среди системных антимикотиков активностью в отношении дерматофитов, вызывающих большинство (до 94%) случаев дерматомикозов. Фунгицидные концентрации препарата сохраняются в коже и ногтевых пластинах в течение 30 – 36 нед после окончания лечения, т.е. действие препарата в ногте сохраняется еще до 9 месяцев, что существенно повышает процент полного излечения. Побочные явления в виде ощущения дискомфорта в эпигастрии, тошноты, потери вкуса, зуда кожи носят кратковременный характер и не требуют прекращения лечения. В целом тербинафин переносится хорошо.
Тербинафин в отличие от других системных антимикотиков не влияет на систему цитохрома P 450 и поэтому не вступает во взаимодействие с другими лекарственными средствами (антигистаминными, пероральными сахароснижающими препаратами, оральными контрацептивами). Благодаря этому тербинафин может применяться при лечении онихомикоза у пожилых, при наличии сопутствующей патологии и приеме других лекарств, при хронических компенсированных заболеваниях печени и почек. Тербинафин может применяться при лечении онихомикоза у детей (официально разрешен к применению в детской практике).
Благодаря фунгицидному эффекту, короткому курсу лечения и высокому проценту полного излечения (93-96%) тербинафин считается препаратом выбора для лечения онихомикозов.
Итраконазол
Итраконазол – противогрибковый препарат из класса азолов широкого спектра действия. Его назначают больным онихомикозом, обусловленным дерматофитами, дрожжевыми и плесневыми грибами. Итраконазол наиболее эффективен при назначении по методу пульс-терапии, т.е. принимают по 2 капсулы по 100 мг утром и вечером (400 мг/сут) в течение 7 дней, затем после трехнедельного перерыва курс повторяется. При поражении ногтей на пальцах кистей больные получают два курса терапии, на пальцах стоп – 3-4 курса в зависимости от типа, формы, площади поражения, скорости роста ногтей. После прекращения лечения эффективная концентрация препарата в ногтях на кистях сохраняется в течение 3 месяцев, на стопах после 3 курсов – 6-9 мес, после 4 курсов – до 1 года. Переносимость препарата удовлетворительная. Побочные явления в виде дисфункции желудочно-кишечного тракта, головной боли, кожного зуда кратковременны и не требуют перерыва в лечении.
Флуконазол – препарат из класса триазольных противогрибковых средств, в капсулах по 50, 100, 150 и 200 мг, обладает широким спектром действия. При онихомикозе, вызванном дерматофитами, его назначают по 150 мг 1 раз в неделю в течение 3 – 12 мес (3 – 6 мес при поражении ногтей кистей и 6 – 12 мес – стоп). После 4-месячного лечения препарат сохраняется в ногтях до 6 мес. В литературе имеются данные о назначении флуконазола до 450 мг в сутки 1 раз в неделю. По собственным данным, излечение ногтей может быть получено при приеме флуконазола по 150 мг 1 раз в неделю в течение 3 месяцев при дистально-латеральном типе поражения, но в сочетании с чисткой ногтей и ложа; при поражении матрикса, гипертрофической форме продолжительность лечения должна быть увеличена, но она в каждом случае будет индивидуальной в зависимости от возраста больного, скорости роста и числа пораженных ногтей.
Флуконазол наиболее эффективен при онихомикозе, обусловленном дрожжеподобными грибами. При этом заболевании его назначают по 200 мг в день после приема пищи (в первый день доза должна быть удвоена) ежедневно в течение 3 – 4 мес.
Лечение онихомикоза кетоконазолом и гризеофульвином из-за гепатотоксичности проводится в настоящее время реже. При назначении данных препаратов лечение осуществляется под контролем биохимического исследования функции печени до начала лечения и ежемесячно в процессе лечения, а также клинических анализов крови и мочи.
Кетоконазол – противогрибковый препарат из класса азолов, обладает фунгицидным и фунгистатическим действием в отношении дерматофитов и дрожжевых грибов. При онихомикозе его принимают по 200 мг в день во время еды ежедневно (при пониженной кислотности назначают корригирующую терапию) до отрастания здоровых ногтей. Препарат более эффективен при кандидозном онихомикозе.
Гризеофульвин – противогрибковый антибиотик, обладающий фунгистатической активностью в отношении дерматофитов, в таблетках по 0,125 г. При онихомикозе у взрослых его назначают с учетом массы тела: до 50 кг 5 таблеток, от 50 до 60 кг – 6, от 60 до 70 кг – 7, свыше 70 кг – 8 таблеток. При его применении лечение должно быть комплексным, включающим удаление ногтей и патогенетическую терапию.
Антимикотики системного действия не должны назначаться больным онихомикозом с активными заболеваниями печени, почек, беременным, а также в период лактации.
При всех методах терапии онихомикоза обязательно проводится дезинфекция обуви (перчаток) до отрастания здоровых ногтей. В качестве дезинфектантов можно рекомендовать 1% раствор хлоргексидина биглюконата и 25% раствор формалина.
Итраконазол – Орунгал (торговое название)
Тербинафин – Ламизил (торговое название)
(Novartis Pharma Services Inc.)
больным с дистальным, латеральным и дистально-латеральным типом, при площади поражения до 50%, если не затронут матрикс, инфицированы не все ногти.
Пероральные антимикотики показаны
больным с множественным поражением ногтей и кожи, с дистально-латеральным типом поражения и вовлечением в процесс матрикса, проксимальным, тотальным типом, а также при отсутствии эффекта от местной терапии.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение ногтей: причины, диагностика и способы лечения.
Описание
Красивые и ухоженные ногти, кожа, волосы и зубы – основные внешние показатели здоровья человека. Одним из распространенных симптомов поражения ногтей является их утолщение. Многие пренебрегают данным симптомом, хотя подобные изменения ногтей приносят существенный дискомфорт: появляется слоистость ногтевой пластины, ее ломкость и отталкивающий внешний вид.
Разновидности утолщения ногтей
В зависимости от причины утолщения ногтей можно выделить два вида:
- Наследственные утолщения ногтей, которые проявляются с раннего детства и сложно поддаются коррекции.
- Приобретенные утолщения ногтей, которые возникают при развитии различных заболеваний или в результате внешнего воздействия.
- Грибковые заболевания ногтей (онихомикозы) – самая частая причина утолщения ногтевой пластины. В зависимости от вида грибка и его способности разрушать структуру ногтя различается локализация грибка. Наиболее благоприятным местом для роста грибов является область сочленения ногтевой пластины и ногтевого ложа, то есть сбоку ногтя у кожных валиков. Внедрению грибков способствуют травмы ногтя и окружающей кожи (заусенцы, царапины и т.д.).
- утолщение ногтя;
- изменение цвета ногтя или его прозрачности;
- разрушение ногтя (слоение, крошение, истончение ногтевой пластины);
- подногтевой гиперкератоз (усиленное деление клеток рогового слоя эпидермиса);
- воспаление окружающих тканей (покраснение, припухлость, болезненность).
К факторам риска заражения грибком относятся:
- эндокринные заболевания (сахарный диабет);
- сосудистые заболевания;
- плоскостопие;
- использование обуви, перчаток и полотенец человека, больного онихомикозом;
- обморожения;
- чрезмерная потливость кожи конечностей или, наоборот, ее сухость.
К группе заболеваний, приводящих к нарушению кровообращения тканей нижних конечностей, относятся атеросклероз и хроническая венозная недостаточность.
Атеросклероз – хроническое, медленно прогрессирующее заболевание, проявляющееся очаговым утолщением внутреннего слоя артерий из-за отложения липидов и реактивного разрастания соединительной ткани.
- Травмы ногтевой пластины и окружающих тканей чреваты нарушением нормальных процессов роста ногтей и нередко их утолщением, а также изменением цвета ногтевой пластины.
- Утолщение ногтей может быть следствием воспалительных поражений ногтя и окружающих тканей. При повреждении зоны матрикса ногтя нарушаются нормальные процессы роста и формирования ногтевой пластины. Изменения могут происходить как в сторону утолщения, так и истончения.
- Сахарный диабет характеризуется сенсомоторной нейропатией и нарушением кровообращения в дистальных (крайних) отделах конечностей. Образуются участки гипоксии, которые приводят к формированию зон гиперкератоза и утолщению ногтей. В результате нарушения чувствительности нижних конечностей человек не замечает мелкие травмы.
Неправильно подобранная обувь меняет нормальное положение стопы и пальцев, что ведет к их сдавливанию и нарушению кровообращения ногтевой пластины и окружающих тканей.
К каким врачам обращаться при утолщении ногтей
Если проблема утолщения ногтей сохраняется длительное время и не связана с травмой ногтя, а также есть другие патологические симптомы, то не следует идти к мастеру ногтевого сервиса с целью коррекции внешнего вида ногтя, а нужно обратиться к дерматологу или терапевту для выяснения возможной причины появления симптомов. Может потребоваться консультация других узких специалистов: ревматолога, сосудистого хирурга, кардиолога, эндокринолога.
Самодиагностика и самолечение в данной ситуации могут привести не только к потере красоты ногтей, но и к более серьезным проблемам.
Диагностика и обследование при утолщении ногтей
После проведения первичного осмотра врач может назначить комплекс лабораторно-инструментальных методов диагностики для установления причин появления симптомов и уточнения диагноза.
-
Микроскопия и посев на паразитарные грибы с ногтевых пластин.
Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. Онихомикозы - это антропонозная инфекция. Заболевание может передаваться при тесном контакте с больным или опосредовано - через предметы, которыми он пользовался. Инфицирование мо.
Читайте также:

