Пластическая хирургия при лечении ожогов
Обновлено: 19.04.2024
Категории МКБ: Последующая помощь с применением восстановительной хирургии неуточненная (Z42.9), Термический ожог 50-59% поверхности тела (T31.5), Термический ожог 60-69% поверхности тела (T31.6), Термический ожог 70-79% поверхности тела (T31.7), Термический ожог 80-89% поверхности тела (T31.8), Термический ожог 90% поверхности тела или более (T31.9)
Общая информация
Краткое описание
Приложение к приказу
Министерства здравоохранения
Республики Беларусь
24.03.2011 №293
КЛИНИЧЕСКИЙ ПРОТОКОЛ
лечения глубоких ожогов кожи методом трансплантации аутологичной (собственной, аутокожи) или донорской: консервированной кадаверной
кожи (аллокожи)
1. Кожа - самый большой орган человеческого тела и занимает около 1,6-2,2 м поверхности. Потеря значительной части кожного покрова может быть несовместимой с жизнью. Поэтому, восстановление утраченного кожного покрова является основной задачей в лечении больных с глубокими ожогами. Все другие мероприятия в комплексе общего и местного лечения направлены на подготовку к трансплантации кожи.
2. Возрастная категория: детское и взрослое население.
3. Основным юридическим документом, регламентирующим трансплантацию кожи, является Закон Республики Беларусь от 4 марта 1997 года «О трансплантации органов и тканей человека» (Ведамасщ Нацыянальнага сходу Рэспублта Беларусь, 1997 г., №9, ст.196) в новой редакции «Изменения и дополнения: Закон Республики Беларусь от 9 января 2007 г. №207-3 (Национальный реестр правовых актов Республики Беларусь, 2007 г., №15, 2/1304).
4. Выделяют 3 основных вида трансплантации кожи:
аутологичная трансплантация - трансплантация собственной кожи (далее - аутокожи);
аллогенная трансплантация - трансплантация консервированной кадаверной кожи, лиофилизированной свиной кожи (далее — аллокожи).
Выбор вида трансплантации кожи определяется конкретной клинической ситуацией.
5. Трансплантация аутокожи выполняется для восстановления кожного покрова после удаления некротического струпа и подготовки ран при ожогах ШБ - IV степени, а так же при ранах другой этиологии - после травм и гнойно-некротических процессов.
6. Трансплантация аллокожи применяется для временного закрытия ожогов ША - ШБ - IV степени после удаления ожогового струпа, ран травматического и послеоперационного происхождения, дефектов кожи после гнойно-некротических процессов, в том числе, и при дефиците собственных донорских ресурсов.
7. Трансплантация кожи на площади 5% и более поверхности тела одномоментно проводится только в специализированных отделениях.
8. Заготовка, консервация, стерилизация, лабораторный контроль качества, замораживание и хранение аллокожи производится отделом биотрансплантатов Государственной службы медицинских судебных экспертиз.
9. Консервированная аллокожа выдается по заявкам специализированных ожоговых отделений организаций здравоохранения из банка тканей отдела биотрансплантатов Г осударственной службы медицинских судебных экспертиз в стерильных герметичных пластиковых пакетах, с этикеткой на каждом пакете, с указанием номера донора, даты заготовки, толщины и площади трансплантатов.
10. Пакеты с консервированной замороженной аллокожей доставляются из отдела биотрансплантатов Государственной службы медицинских судебных экспертиз в организации здравоохранения в изотермических контейнерах не позднее одних суток до применения, хранятся в морозильных камерах бытовых холодильников.
Лечение
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ
АУТОКОЖИ, АЛЛОКОЖИ
11. Показаниями к трансплантации аутокожи являются:
ожоги ШБ - IV степени любой площади;
раны другой этиологии: после оперативных вмешательств, травм, гнойно-воспалительных процессов, трофические язвы.
12. Показаниями к применению трансплантации аллокожи при лечении ожогов являются:
12.1. ожоги ШБ - IV степени на площади более 10% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии или невозможности радикальной некрэктомии.
12.2. дефицит собственных донорских ресурсов кожи;
12.3. невозможность одномоментно с некрэктомией выполнить аутотрансплантацию кожи в связи с тяжестью состояния больного;
12.4. как временное покрытие между этапами трансплантации аутокожи;
12.5. при ожогах III А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран;
12.6. во время подготовки гранулирующих ран к аутотрансплантации кожи у больных с вялотекущим раневым процессом со сменой аллотрансплантатов на перевязках по мере необходимости.
ПОДГОТОВКА РАН К ТРАНСПЛАНТАЦИИ КОЖИ
13. Общее состояние, возраст пострадавшего, обширность поражения и локализация ожогов, наличие донорских ресурсов кожи и состояние воспринимающего ложа имеют решающее значение при установлении сроков проведение оперативного вмешательства и способа восстановления кожного покрова.
14. Трансплантация кожи должна проводиться на раны без наличия очагов некроза и гнойного отделяемого. Это достигается проведением радикальной некрэктомии и последующим лечением и подготовкой ран.
15. Предоперационное обследование пациентов проводится в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (примечания в конце текста).
16. Проведение подготовки ран к трансплантации кожи - хирургической некрэктомии возможно при отсутствии противопоказаний. Противопоказаниями к проведению некрэктомии являются:
16.1. наличие признаков шока - гипотензия и тахикардия (с учетом возрастных норм артериального давления и частоты сердечных сокращений), анурия либо олигоурия, гипотермия, гемоконцентрация;
16.2. синдром диссеминированного внутрисосудистого свертывания крови в переходной и гипокоагуляционной стадиях (фибриноген менее 3 г/л или более 7 г/л, протромбин менее 70% или более 120%, тромбиновое время более 16 сек, антитромбин-Ш - менее 75%, АЧТВ более 37 сек);
16.3. тромбоцитопения менее 120х10 9 /л;
16.4. анемия менее 110 г/л.
17. Общая подготовка пациента к операции включает:
17.1. анальгезию и антибактериальную терапию при наличии показаний и в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (приложение 1 к приказу М3 РБ №781 от 07.08.2009);
17.2. коррекцию анемии, гемостаза, и водно-электролитного баланса - трансфузия эритроцитной массы, свежезамороженной плазмы, криопреципитата, концентрата тромбоцитов, переливание водно-электролитных растворов в необходимом количестве до достижения следующих параметров системы крови и гемостаза:
17.3. нутритивную поддержку:
энтерально, включая расширение лечебных столов дополнительным питанием до необходимого калоража; применение, при наличии показаний, питательных смесей для ожоговых больных; использование зондового питания при невозможности обеспечения приема пищи или достижения необходимого суточного калоража естественным путем;
парентерально, при наличии показаний, с учетом возрастной потребности, под контролем гликемии и потерь азота с мочой, с использованием концентрированных растворов глюкозы, растворов аминокислот, жировых эмульсий, комбинированных препаратов для парентерального питания, витаминов и микроэлементов;
17.4. комплексную терапию, направленную на устранение тканевой гипоксии и восстановление микроциркуляции в ране и окружающих тканях, включающую, при наличии показаний, применение низко- и среднемолекулярных декстранов, дезаггрегантов (учитывая возможное негативное воздействие антитромбоцитарных препаратов), гипербарическую оксигенацию.
18. При невозможности выполнения одномоментного с некрэктомией закрытия ран путем несвободной кожной пластики или трансплантации кожи проводится подготовка гранулирующих ран до появления всех доступных для оценки критериев готовности ран к трансплантации кожи. Клиническими критериями готовности гранулирующих ран к трансплантации кожи являются:
отсутствие некротических тканей на участке раны, подготовленной к трансплантации;
отсутствие выраженной экссудации - раневое отделяемое (гнойный экссудат) только на повязке;
грануляции макроскопически равномерные, мелкозернистые (отпечаток марлевой сетки на поверхности грануляционной ткани), розовые или красные, без выраженной кровоточивости;
выраженная адгезивность гранулирующих ран (прилипание к грануляциям сухого марлевого шарика);
наличие активной краевой эпителизации.
19. В процессе подготовки гранулирующих ран к трансплантации кожи проводится местная терапия в виде:
повязочного метода ведения ран с использованием растворов антисептиков, антибактериальных мазей на водорастворимой основе, кремов сульфаниламидных производных серебра, раневых покрытий. Применение того или иного антибактериального препарата производится под контролем бактериологического исследования ран с определением качественного и количественного состава микрофлоры с антибиотикограммой;
аппаратного воздействия на рану с использованием эффекта ультразвуковой кавитации и гидрохирургических систем при необходимости под общей или регионарной анестезией.
20. Перед проведением первого этапа подготовки ран к трансплантации кожи - хирургической некрэктомии необходимо:
определить сроки и объем операции (максимально допустимую в текущий момент площадь иссечения);
выбрать метод проведения некрэктомии; прогнозировать предполагаемую кровопотерю; избрать необходимые методы гемостаза;
подготовить достаточное количество трансфузионных сред для восполнения кровопотери и коррекции гемостаза;
избрать методы закрытия образовавшихся раневых дефектов в зависимости от их локализации, площади и глубины.
Предполагаемый план операции изложить в медицинской карте стационарного больного.
21. Для предотвращения интраоперационной гипотермии пациента необходимо применение систем обогрева тела пациента и инфузионных сред.
22. Некрэктомия может сопровождатся значительной кровопотерей. При ее выполнении во второй или третьей стадиях ДВС- синдрома и при тромбоцитопении величина кровопотери может достигать критических величин и являться причиной гибели пациента интраоперационно или в раннем послеоперационном периоде. С целью уменьшения объема кровопотери необходимо:
в предоперационном периоде непосредственно перед оперативным вмешательством кроме планового рассчитанного объема инфузионной терапии дополнительно провести инфузию изотонического электролитного раствора в необходимом объеме (учитывая возрастные ограничения и состояние гемодинамики) с целью гемодилюции;
выполнять некрэктомию на конечности под жгутом;
производить инфильтрацию мягких тканей в области вмешательства 0,9% раствором хлорида натрия с добавлением эпинефрина в концентрации 1 : 200 000;
при выполнении иссечения осуществлять гемостаз аппаратными методами, не допускающими образования значительного по глубине и площади коагуляционного некроза, в связи с невозможностью последующей трансплантации кожи на вновь образовавшийся коагуляционный некроз;
после иссечения остановку капиллярного кровотечения из раны осуществлять аппликацией на источник кровотечения салфеток с эпинефрином разведенным на 0,9% растворе хлорида натрия в концентрации 1 : 100 000, гемостатических препаратов и покрытий.
23. Для восполнения кровопотери наряду с инфузией растворов электролитов и синтетических коллоидов проводится трансфузия эритроцитной массы и свежезамороженной плазмы. Объем трансфузии зависит от обширности некрэктомии и величины кровопотери. Задачей восполнения кровопотери является достижение параметров системы крови и гемостаза указанных в пункте 17.2 настоящего протокола.
ТЕХНИЧЕСКОЕ ВЫПОЛНЕНИЕ ТРАНСПЛАНТАЦИИ АУТОКОЖИ
И АЛЛОКОЖИ НА РАНЫ
24. Выполнение трансплантации кожи возможно при наличии определенных условий:
25. Трансплантация аутокожи и аллокожи на раны выполняется в условиях операционной, под анестезией, метод которой определяется конкретной клинической ситуацией.
26. Для предотвращения интраоперационной гипотермии пациента необходимо применение систем обогрева тела пациента и инфузионных сред.
27. Забор аутотрансплантатов осуществляется с предварительно обработанных согласно общехирургических правил, неповрежденных или эпителизировавшихся участков кожных покровов, дерматомами с толщиной трансплантата 0,2 - 0,7 мм. Общая площадь трансплантатов должна соответствовать площади раневого дефекта подлежащего закрытию при данной операции с учетом возможностей экспансивной пластики сетчатыми трансплантатами.
28. Для уменьшения кровопотери с донорских ран при заборе трансплантатов большой площади (5 и более процентов поверхности тела) необходимо, перед срезанием кожных трансплантатов, производить инфильтрацию мягких тканей в области вмешательства 0,9% раствором хлорида натрия с добавлением эпинефрина в концентрации 1 : 200 000;
29. При аутотрансплантации на косметически и функционально важных (лицо, шея, кисти, крупные суставы, опорные поверхности стоп) областях трансплантация производится цельным неперфорированным расщепленным трансплантатом. Исключением является дефицит донорских ресурсов и тяжесть состояния пациента.
30. Донорские раны после забора аутотрансплантатов закрываются сухими асептическими повязками с целью дальнейшего ведения ран сухим полуоткрытым методом, либо повязками с антисептическими мазями или кремами, либо раневыми покрытиями, предназначенными для лечения донорских ран.
31. Размораживание аллотрансплантатов производится за 60 минут до трансплантации путем помещения пакетов на полку холодильника при температуре +4 - +8°С на 30 минут. Далее пакеты с аллотрансплантатами доставляются в операционную, вскрываются с соблюдением правил асептики. Трансплантаты извлекаются из пакетов, помещаются в стерильный сосуд и заливаются стерильным 0,9% раствором хлорида натрия комнатной температуры (+22 - +26°С) на 30 минут. При этом через 15-20 минут однократно производится замена 0,9% раствора хлорида натрия на новый раствор; размороженные аллотрансплантаты извлекаются из 0,9% раствора хлорида натрия, распластываются на стерильном столике, удаляется избыток 0,9% раствора хлорида натрия путем промокания стерильными салфетками.
32. Раны перед трансплантацией промываются растворами антисептиков, просушиваются сухими стерильными салфетками.
33. Кожные трансплантаты могут быть использованы цельными, перфорированными скальпелем для создания дренажных отверстий, сетчатыми с коэффициентом перфорации 1:1,5 - 1:2—1:3 и более (полученными при нанесении на кожный трансплантат упорядоченных отверстий с помощью аппарата для перфорации кожных трансплантатов).
34. Кожные трансплантаты свободно укладываются на подготовленные раневые поверхности, при необходимости фиксируются к краям, дну ран и между собой швами, скобами хирургического степлера.
35. Поверх трансплантатов укладываются тугие стерильные влажно-высыхающие повязки с растворами антисептиков и/или атравматические раневые покрытия с последующей фиксацией марлевыми и бинтовыми повязками.
36. После операции пациент доставляется в палату ожогового (хирургического или травматологического) отделения или (в случае тяжелого общего состояния пациента) в отделение реанимации.
ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
37. В послеоперационном периоде пациенту проводится терапия и лабораторный мониторинг в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (приложение 1 к приказу М3 РБ №781 от 07.08.2009).
38. Нутритивная поддержка в послеоперационном периоде является важной составляющей лечения. Взрослый пациент должен получить не менее 50-60 ккал/кг массы тела, дети не менее 100 ккал/кг.
39. Для профилактики отторжения трансплантатов используются глюкокортикостероиды местно в виде аэрозоля или раствора нанесенного на повязки. При выполнении трансплантации кожи на площади 10% поверхности тела и более допустимо применение глюкокортикостероидов парентерально и/или энтерально в начальной дозе 1 мг/кг в сутки с последующим снижением до полной отмены.
40. При наличии показаний выполняется иммобилизация оперированного сегмента тела необходимым способом.
41. Сроки проведения первой и последующих перевязок индивидуальны и определяются совокупностью клинических и лабораторных данных о состоянии пациента и течении раневого процесса. При необходимости перевязка проводится в операционной или перевязочной под общей анестезией.
42. После аллотрансплантации кожи в процессе перевязок, по мере отторжения, трансплантаты удаляются, при необходимости проводится повторная аллотрансплантация, а при готовности ран и устранении дефицита донорских ресурсов выполняется аутотрансплантация кожи.
Примечание: Приложение 1 «Клинический протокол диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями» к приказу Министерства здравоохранения Республики Беларусь от 07.08.2009 г. №781 «Об утверждении некоторых клинических протоколов».
Приказ Министерства здравоохранения Республики Беларусь от 27.01.2011 г. №69 «О внесении дополнения в приказ Министерства здравоохранения Республики Беларусь от 7 августа 2009 г. №781»
Основным принципом лечения глубоких ожогов является хирургическое восстановление целостности кожного покрова в зонах глубокого поражения. Наличие глубокого ожога является показанием к хирургическому лечению независимо от сроков получения ожоговой травмы, площади поражения, других клинических и организационных факторов. При «пограничных» ожогах хирургическое лечение используется для создания оптимальных условий для их эпителизации.
2. Профилактика нарушений и восстановление кровоснабжения тканей, прилежащих к зонам глубокого поражения.
4. Восстановление целостности кожного покрова путём хирургического пластического закрытия раневых дефектов.
6. Достижение оптимального функционального и эстетического результата, максимально возможное восстановление качества жизни пострадавшего.
*При протоколировании хирургического вмешательства в обязательном порядке указывается метод, техника выполнения, глубина иссечения, локализация и площадь иссечения и пластики в процентах поверхности тела или в квадратных сантиметрах. Хирургическое операции кодируются согласно «Номенклатуре медицинских услуг».
Хирургическая обработка ожоговой раны - иссечение ожоговых пузырей, отслоенного эпидермиса, поверхностных некротизированных тканей с помощью механической обработки (хирургическим инструментом, щеткой, марлевой салфеткой и др.)*. Цель - очищение и деконтаминация раны. Обязательным условием проведения хирургической обработки является адекватное обезболивание.
*Хирургическая обработка ожоговой раны отличается от туалета ожоговой раны, который предусматривает очищение ожоговой поверхности от загрязнения, инородных тел, отслоенного эпидермиса, экссудата и остатков перевязочных средств, вскрытие и/или удаление ожоговых пузырей с последующей обработкой раны и окружающих кожных покровов растворами детергентов и антисептиков. Туалет ожоговой раны к методам хирургического лечения не относится.
• первичную хирургическую обработку ожоговой раны (ПХО) – первая по счету обработка ожоговой раны. ПХО выполняется в кратчайшие от поступления в стационар сроки, при необходимости – на фоне противошоковой терапии.
• этапную хирургическую обработку ожоговой раны – последующие хирургические обработки ожоговой раны.
Некротомия – рассечение ожогового струпа и глубжележащих тканей (фасцио- и миотомия) до визуально жизнеспособных при глубоких циркулярных ожогах конечностей и шеи, при других глубоких поражениях, когда высок риск сдавления и ишемии формирующимися некротизированными тканями, а также при циркулярных ожогах грудной клетки, ограничивающих ее экскурсию. Цель – декомпрессия, восстановление кровоснабжения тканей, дыхательной экскурсии грудной клетки, диагностика глубины поражения. Некротомия выполняется по экстренным показаниям. Необходим тщательный контроль гемостаза с учётом возможного кровотечения в раннем послеоперационном периоде.
Хирургическая некрэктомия (ХН) - иссечение некротических тканей с использованием хирургических инструментов и оборудования (некротомы, дерматомы, электрохирургические, ультразвуковые, гидрохирургическое аппараты и т.д.). К хирургической некрэктомии также относится дермабразия, при которой удаляются только некротизированный эпидермис и поверхностный слой дермы. Цель – удаление в возможно более ранние сроки нежизнеспособных тканей как подготовка к пластическому закрытию раневого дефекта при глубоких ожогах или создание условий для эпителизации при «пограничных» поражениях.
• первичную хирургическую некрэктомию (ПХН) – выполняемую до развития в ране клинических признаков воспаления;
• этапную хирургическую некрэктомию (ЭХН) – выполняемую в несколько этапов, не на всей площади при обширных зонах глубокого поражения;
• вторичную хирургическую некрэктомию (ВХН) – выполняемую при образовании вторичных некрозов в зонах первичной или отсроченной некрэктомии.
• тангенциальное иссечение, в том числе дермабразия - послойное, «по касательной» удаление некротизированных тканей до визуально жизнеспособных;
• иссечение окаймляющим разрезом – удаление зон глубокого поражения с использованием вертикального разреза на глубину поражения по периметру раны;
• комбинированное иссечение раны – с применением тангенциального иссечения и иссечения окаймляющим разрезом.
*При различной глубине иссечения в разных зонах – указывается вся достигнутая глубина некрэктомии (иссечения) раны.
Хирургическая некрэктомия ожоговой раны, как метод активной хирургической подготовки глубоких ожоговых ран к пластическому закрытию, относится к раннему хирургическому лечению глубоких ожогов. При этом пластическое закрытие раневых дефектов осуществляется сразу, либо в ближайшее время после ранней хирургической подготовки ожоговой раны, но в более короткие сроки, чем при подготовке гранулирующей раны к кожной пластике.
Раннее хирургическое лечение ожоговой травмы является приоритетным, снижает летальность тяжелообожженных, существенно сокращает сроки лечения, позволяет достичь оптимальных функциональных и эстетических результатов лечения и улучшает качество жизни пострадавших от ожогов (уровень доказательств А). Проведение раннего хирургического лечения отвечает современным стандартам лечения и предъявляет высокие требования к организационному, кадровому, материально-техническому и технологическому обеспечению отделения/центра, где проводится лечение пострадавших с ожогами.
Ампутация или дезартикуляция пораженной конечности или ее сегмента - частный вид хирургической некрэктомии, отличающийся техникой ее выполнения.
Хирургическое очищение ожоговой раны – одновременное или этапное инструментальное удаление ожогового струпа, некротических тканей по мере их самостоятельного отторжения или после химического, в том числе ферментативного очищения (некролиза) с последующей подготовкой гранулирующих ран к кожной пластике. Используется при невозможности выполнения первичной (отсроченной) хирургической некрэктомии, связанной с состоянием больного, его отказом от оперативного вмешательства, отсутствием надлежащего организационного, кадрового и материально-технического обеспечения раннего хирургического лечения.
Иссечение грануляций – удаление «незрелых» и патологически изменённых грануляций с использованием хирургических инструментов и оборудования. Цель - подготовка раневой поверхности к пластическому закрытию.
Пластическое закрытие раневого дефекта – хирургическое восстановление анатомической целостности поврежденных кожных покровов и глубжележащих тканей в зонах глубокого ожогового поражения.
a) Местными тканями с дополнительными разрезами или без них, в том числе методом дозированного тканевого растяжения (дермотензии). Дермотензия подразделяется на острую и хроническую, в том числе с использованием экспандеров.
b) Перемещенным лоскутом (островковым, плоским или трубчатым) на постоянной или временной питающей ножке:
• кожно-мышечным, в том числе с костным фрагментом.
Кожная пластика может выполняться сразу после хирургической подготовки ожоговой раны (одновременная кожная пластика) либо отсрочено (отсроченная кожная пластика) при неуверенности в радикальности хирургической подготовки, дефиците донорских ресурсов, тяжести состояния пациента не позволяющих расширять объём оперативного вмешательства.
Кожная пластика на гранулирующую рану выполняется по её готовности как воспринимающего ложа для кожного трансплантата (яркие, мелкозернистые грануляции, со скудным раневым отделяемым и оптимальными сроками подготовки).
Основным методом восстановления анатомической целостности кожного покрова при глубоких ожогах является аутодермопластика (АДП) расщепленными аутодермотрансплантатами с использованием дерматома. Оптимальная толщина расщепленного аутодермотрансплантата - 0,2-0,4 мм.
В первую очередь кожная пластика выполняется в функционально и эстетически важных зонах (лицо, кисти, суставы, шея). Наиболее благоприятные функциональные и эстетические результаты обеспечивает пересадка неперфорированных расщепленных кожных трансплантатов. Свободные аутодермотрансплантаты необходимо располагать на ранах поперёк оси оперируемой зоны.
При ограниченных глубоких ожогах, с том числе в функциональных и эстетически важных зонах особых локализаций (голова, лицо, кисти, половые органы, область шеи и крупных суставов), а также при обнажении глубоких структур (суставы, сосуды, нервные стволы, кости, сухожилия) обосновано использование в ранние сроки методов реконструктивно-пластической хирургии - пластика дефекта местными тканями, в том числе с помощью дерматензии, полнослойными аутодермотрансплантатами, сложносоставными аутотрансплантатами на микрососудистых анастомозах или лоскутами на постоянной или временной питающей ножке. Донорский дефект после забора таких трансплантатов и лоскутов должен быть закрыт путем пластики местными тканями или пересадкой расщепленных аутодермотрансплантатов.
При обширных глубоких ожогах при дефиците донорских ресурсов используются следующие методы и технические приёмы пластического закрытия раневых дефектов:
• Расщепленный перфорированный аутодермотрансплантат – упорядоченное нанесение на кожный трансплантат насечек с помощью специального оборудования (перфоратора) с целью увеличения площади трансплантата. Расщепленные перфорированные аутодермотрансплантаты на функционально и эстетически важных зонах могут использоваться только при критическом дефиците донорских ресурсов.
• Повторное использование эпителизированных донорских участков для взятия расщепленных аутодермотрансплантатов.
• Биотехнологические методы лечения с применением клеток кожи человека (трансплантация культивированных и некультивированных кератиноцитов и/или фибробластов), биологических (ксенопластика) или биосинтетических раневых покрытий отдельно или в комбинации с аутодермопластикой.
1. Оптимальные сроки начала раннего хирургического лечения тяжелообожженных – 2-4 сутки после получения ожоговой травмы сразу по купировании ожогового шока, на фоне продолжающейся интенсивной терапии.
2. Оптимальные сроки раннего хирургического лечения ограниченных по площади глубоких ожогов – 1-е сутки от поступления больного.
3. При невозможности одноэтапного иссечения струпа, целью раннего хирургического лечения является полное удаление нежизнеспособных тканей в течение 10-14 дней после травмы.
4. При планировании хирургической некрэктомии (иссечения) учитываются особенности техники выполнения оперативного вмешательства:
• тангенциальное иссечение – имеет преимущества по времени выполнения, сохранности неповреждённой ткани, лучшим функциональным и эстетическим результатом, но сопровождается значительной кровопотерей, трудностями гемостаза и объективной оценки радикальности иссечения;
• иссечение окаймляющим разрезом – обеспечивает большую радикальность, меньшую и контролируемую кровопотерю, более надёжный гемостаз, но значительно увеличивает продолжительность вмешательства, ведет к потере части жизнеспособной ткани, ухудшает функциональный и эстетический результат.
5. Хирургическая некрэктомия с одновременным пластическим закрытием послеоперационного дефекта – метод выбора при раннем хирургическом лечении глубоких ожогов.
6. При обширных глубоких ожогах площадь хирургической некрэктомии за один этап следует планировать, исходя из 1/3 площади глубокого поражения.
7. Основным способом оценки жизнеспособности тканей при раннем хирургическом лечении является визуальная оценка.
8. При неуверенности оперирующего хирурга в радикальности некрэктомии (иссечения) – кожная пластика выполняется отсрочено на 2-3 дня.
9. Для временного закрытия раневого дефекта после некрэктомии (иссечения) используются ксенотрансплантаты и другие раневые покрытия, обеспечивающие антибактериальный эффект и создание оптимальной раневой среды.
10. Отсутствие репаративных процессов в ожоговой ране при «пограничных» поражениях в течение 10 дней является показанием для решения вопроса о применении методов хирургического лечения.
12. Длительной консервативной подготовке гранулирующей раны следует предпочесть радикальное иссечение патологических грануляций с выполнением одномоментной кожной пластики.
13. При планировании и осуществлении хирургического лечения у пострадавших с ожогами необходимо обеспечить:
• снижение высокого («критического») уровня микробной обсемененности ран перед их пластическим закрытием;
14. Местное лечение ран на этапе подготовки к пластическому закрытию включает: частые (ежедневные) перевязки с этапными хирургическими обработками, использование эффективных раневых повязок, адекватной местной антимикробной терапии, а также дополнительных физических методов местного воздействия (гидротерапия, вакуум-терапия, ультразвуковая и гидрохирургическая обработки ран).
15. Хирургическое лечение глубоких ожогов требует обеспечения необходимыми трансфузионными средами (эритроцитарная масса, эритроцитарная взвесь и плазма).
16. Расчетный объём кровопотери при выполнении хирургической некрэктомии (иссечения) составляет в среднем 0,5-1,0 мл с 1 см2 иссекаемой поверхности.
17. Кровопотерю при хирургической некрэктомии (иссечении) на площади 5% поверхности тела и более рекомендуется восполнять трансфузией эритроцитарной массы (эритроцитарной взвеси) и плазмы крови в соотношении 1:1 в объеме кровопотери.
• использование гемостатических повязок, в том числе с раствором адреналина (1:500000) на иссеченную поверхность;
19. Все хирургические манипуляции у пострадавших с ожогами производятся под общим обезболиванием, а по показаниям - используются другие виды анестезии.
20. При наличии показаний ведение раннего послеоперационного периода следует осуществлять в отделении анестезиологии-реанимации.
Хирургическое лечение обожженных, в том числе активное использование методов раннего хирургического лечения, должно проводиться в ожоговых отделениях/центрах в соответствии с Порядком оказания медицинской помощи населению по профилю «хирургия (комбустиология), включая обеспечение:
• достаточным количеством хирургических бригад, имеющих подготовку по комбустиологии в системе последипломного образования и опыт работы;
• необходимым количеством операционных для ежедневной работы и экстренной операционной, работающей в круглосуточном режиме;
• достаточным количеством сестринского и вспомогательного персонала, прошедшего подготовку по комбустиологии, в том числе для обеспечения ранней реабилитации ожоговых больных;

Это первое отделение пластической хирургии, которое было создано в СССР для реабилитации обожженных пациентов (1976 год). В настоящее время Отделение имеет два профиля: пластическая хирургия после ожогов и эстетическая хирургия.
Сложность задач, решением которых занимаются специалисты Отделения при оказании помощи пациентам с последствиями ожогов, связана с множественностью, обширностью и разнообразной локализацией рубцовых деформаций и дефектов тканей. В подавляющем большинстве случаев такие поражения носят не косметический характер, а являются тяжелейшими функциональными поражениями, которые приводят к дезадаптации человека в обществе. Поскольку выполнение операций крайне затруднено из-за дефицита кожных покровов, оставшихся непоражёнными, в отделении ведётся постоянный научный поиск с привлечением последних достижений медицинской науки и техники. Новые виды оперативных вмешательств, используемые в клинической практике Отделения, существенно уменьшают число инвалидов среди людей, перенесших ожоги.
Что мы лечим:
В отделении реконструктивно-пластической хирургии Ожогового центра проводится лечение пациентов с последствиями травм различной этиологии по программам высокотехнологичной медицинской помощи (ВМП) и обязательного медицинского страхования (ОМС).
Врачи Отделения используют в своей практике все современные методы реконструктивно-пластической хирургии: пластика местными тканями, пластика ротированными и перемещёнными лоскутами, острая и баллонная дермотензия, пластика сложно-составными лоскутами на микрососудистых анастомозах, различные виды комбинированной пластики.
Выполняется хирургическая коррекция:
- рубцовых деформаций и дефектов мягких тканей
- контрактур крупных и мелких суставов, шеи и туловища
- гипертрофических и келоидных рубцов с максимальным косметическим эффектом.
- восстановление сухожильного аппарата кисти, реконструктивные операции при фиброзных и костных анкилозах суставов кисти и стопы
- повторные корригирующие пластические операции в случаях неудовлетворенности пациента от перенесённых предыдущих вмешательств и (или) операций, выполненных в других клиниках.
Специалисты Отделения выполняют весь спектр эстетических операций на разных участках лица и тела.
К услугам наших пациентов комфортабельные 1-2-3х-местные палаты с собственными ванной/туалетной комнатами. Палаты оборудованы удобными функциональными кроватями, прикроватными тумбочками, индивидуальным освещением, бактерицидными лампами, холодильниками для хранения продуктов.
Об отделении
Сотрудниками Отделения разработаны методы лечения послеожоговых рубцовых деформаций и дефектов всех областей тела, устранения контурных суставов, новые принципы местно-пластических операций, пластики лоскутами на сосудистой ножке и микрососудистых анастомозах. Внедрены эффективные операции при послеожоговом вывороте век, микростомии, при сложных рубцовых деформациях лица, шеи, молочных желез, ликвидация дефектов мягких тканей подошвенной поверхности стопы, операции по восстановлению волосяного покрова головы и бровей.
Именно здесь впервые в России применён метод баллонного растяжения тканей, предложено тканевое растяжение в сочетании с пересадкой растянутых лоскутов на микрохирургических анастомозах. При послеожоговых суставных анкилозах используется эндопротезирование суставов кисти, модернизированы методы пластики сухожилий разгибателей кисти с учётом особенностей ожоговой травмы. Отделению принадлежит первенство в разработке и внедрении компьютерного моделирования в реконструктивной хирургии.
За достижения в научной и клинической деятельности сотрудники отделения удостоены премии Правительства РФ (1997г.), премии Правительства РФ в области науки и технологий (2005г.)

Первые койки, предназначенные для лечения пациентов, пострадавших от ожогов, появились в Институте экспериментальной и клинической хирургии АМН СССР ещё в 1947 году. В 1960 года организовано ожоговое отделение Института хирургии им. А.В.Вишневского, которое в дальнейшем получило статус Всесоюзного ожогового центра.
В настоящее время Ожоговый центр НМИЦ хирургии им. Вишневского является ведущим ожоговым центром страны – головным по профилю Хирургия (комбустиология) и выполняет лечебно-консультативную, научно-методологическую и организационную работу, в том числе по подготовке врачей-специалистов по вопросам оказания медицинской помощи пострадавшим от ожогов в Российской Федерации.
В структуру Ожогового центра входят:
-
для лечения больных с острой термической травмой; для лечения пациентов с рубцами и рубцовыми деформациями после перенесенной травмы;
- отделение анестезиологии-реанимации с палатами интенсивной терапии, в котором проводится лечение наиболее тяжелых больных с обширными, часто критическими для жизни ожогами;
- операционный блок, обеспечивающий хирургическую работу подразделений Ожогового центра;
- приёмно-консультативное отделение Ожогового центра, где проводятся консультации и амбулаторное лечение больных с ожогами и их последствиями.


Что мы лечим:
- термические, химические и электрические ожоги, в том числе особой локализации (голова, лицо, кисти, половые органы, область шеи и крупных суставов);
- обширные ожоги более 30% поверхности тела, в том числе с развитием тяжёлых инфекционных осложнений;
- ожоги кожных покровов в сочетании с ингаляционной травмой;
- послеожоговые рубцы и рубцовые деформации.
Виды вмешательств:
- В ожоговом центре пациентам с ожогами проводится комплексное интенсивное лечение в специальных палатах (боксах) с абактериальной средой с применением противоожоговых (флюидизирующих) кроватей, включающее круглосуточное мониторирование гемодинамики и волемического статуса, респираторную поддержку с применением аппаратов искусственной вентиляции легких; экстракорпоральное воздействие на кровь с применением аппаратов ультрагемофильтрации и плазмафереза, диагностику и лечение осложнений ожоговой болезни с использованием эндоскопического оборудования; нутритивную поддержку, местное медикаментозное лечение ожоговых ран с использованием современных раневых покрытий, все виды оперативных вмешательств при ранах и ожогах, включая некрэктомию и пластическое восстановление кожного покрова.
- Пациентам с послеожоговыми рубцами и рубцовыми деформациями проводится профилактика и консервативное лечение, хирургическое лечение с выполнением реконструктивно-пластических операций - иссечение послеожоговых рубцов или удаление рубцовой деформации с пластикой дефектов местными тканями, в том числе с помощью дерматензии, включая эспандерную, полнослойными аутодермотрансплантатами, сложносоставными аутотрансплантатами, в том числе на микрососудистых анастомозах, или лоскутами на постоянной или временно-питающей ножке.
Направления научной деятельности:
В Ожоговом центре разрабатываются и внедряются в клиническую практику инновационные методы диагностики и лечения пострадавших от ожогов и их последствий:
- раневые покрытия, биоэквиваленты кожи человека и другие регенеративные технологии местного лечения для восстановления кожных покровов при ранах, ожогах и их последствиях;
- технологии анестезиологического обеспечения и интенсивной терапии, включая методы экстракорпоральной детоксикации, антибиотико- и иммунотерапии, нутритивной поддержки;
- ранней реабилитации, включая профилактику и лечение послеожоговых рубцов и рубцовых деформаций.
Достижения в клинической и научно-исследовательской деятельности сотрудников Ожогового центра неоднократно отмечались наградами: Государственная премия СССР в области науки и техники (1985 г.), Государственная премия Российской Федерации в области науки и техники (1996 г.), премии Правительства РФ в области науки и техники (1997, 2005 и 2020 г.). В 2012 году Премия Лучшим врачам России - «Призвание».
Задать вопрос онлайн
Заказать обратный звонок

Практически любой ожог или травма приводят к образованию рубцов, которые часто выглядят неэстетично или даже затрудняют движения. Удаление таких деформаций составляет отдельное направление пластической и реконструктивной хирургии. Как и в любой области, в пластике рубцов есть свои особенности и секреты. Для наших читателей мы хотим привести подробный рассказ о том, как и в каких случаях проводится устранение рубцовых деформаций. Сегодня мы беседуем с пластическим хирургом, доктором медицинских наук Наталией Алексеевной Вагановой, много лет проработавшей в Отделении реконструктивно-восстановительной и пластической хирургии Института хирургии им. А.В. Вишневского.
Наталия Алексеевна, расскажите про свой опыт - сколько лет Вы занимаетесь хирургией послеожоговых рубцов и сколько операций сделали?
В Институте хирургии им. А.В. Вишневского я работаю уже 28 лет. И все эти годы занимаюсь послеожоговыми и посттравматическими деформациями. Начинала ординатором на базе отделения последствий травм и ожогов. Там же обучалась в аспирантуре. Затем была зачислена в штат.
С какими проблемами приходят к вам пациенты?
Главное направление нашей деятельности — устранение послеожоговых и посттравматических деформаций и контрактур. Мы не оперируем пациентов, поступивших со свежими ожогами. Для этого есть специальное отделение острой ожоговой травмы, где восстанавливают кожные покровы, проводят аутодермопластику. Но с течением времени на месте ожоговых ран формируются грубые келоидные рубцы, рубцовые деформации и контрактуры. Это уже область нашей компетенции.
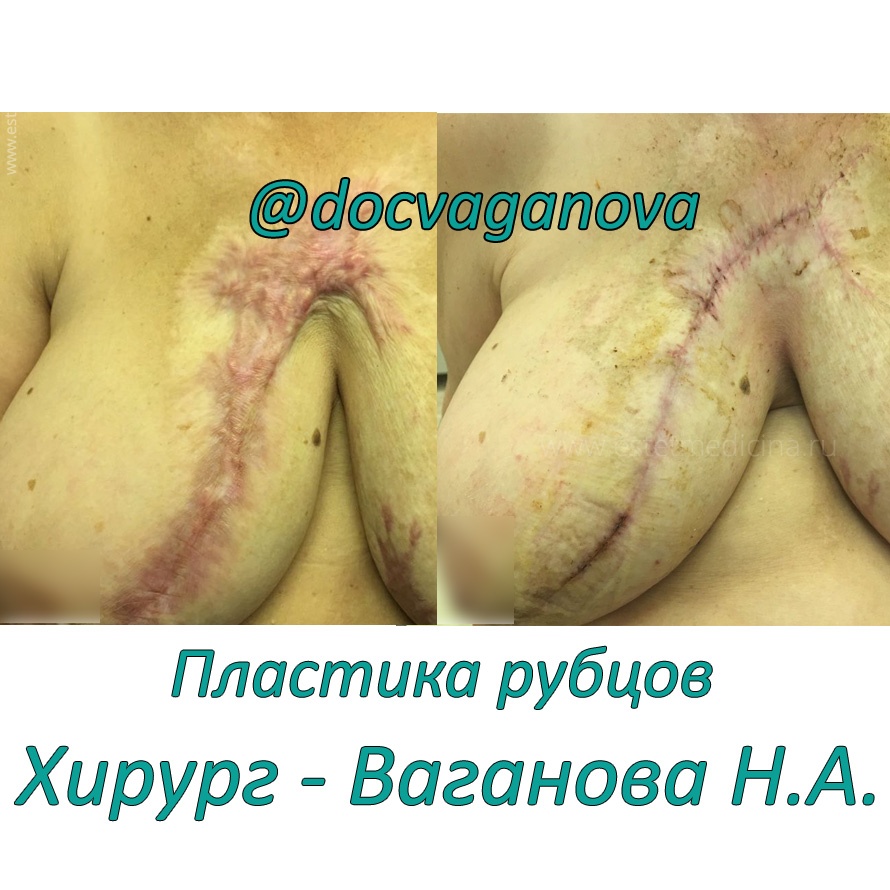
Какие еще проблемы, кроме послеожоговых и посттравматических рубцов Вы решаете?
При более сложных обширных ожогах у пациентов формируется различные ограничения функции движения — контрактуры. Например, приводящие контрактуры плечевых суставов, сгибательные контрактуры коленных суставов, сращение пальцев (формирование синдактилий), рубцовый выворот век. Такие операции выполняются в первую очередь.
В целом, если систематизировать, то мы занимаемся пластикой и лечением всех видов рубцов: ожоговых, посттравматических, послеоперационных, лечим келоидные рубцы, проводим также хирургическое иссечение татуировок…
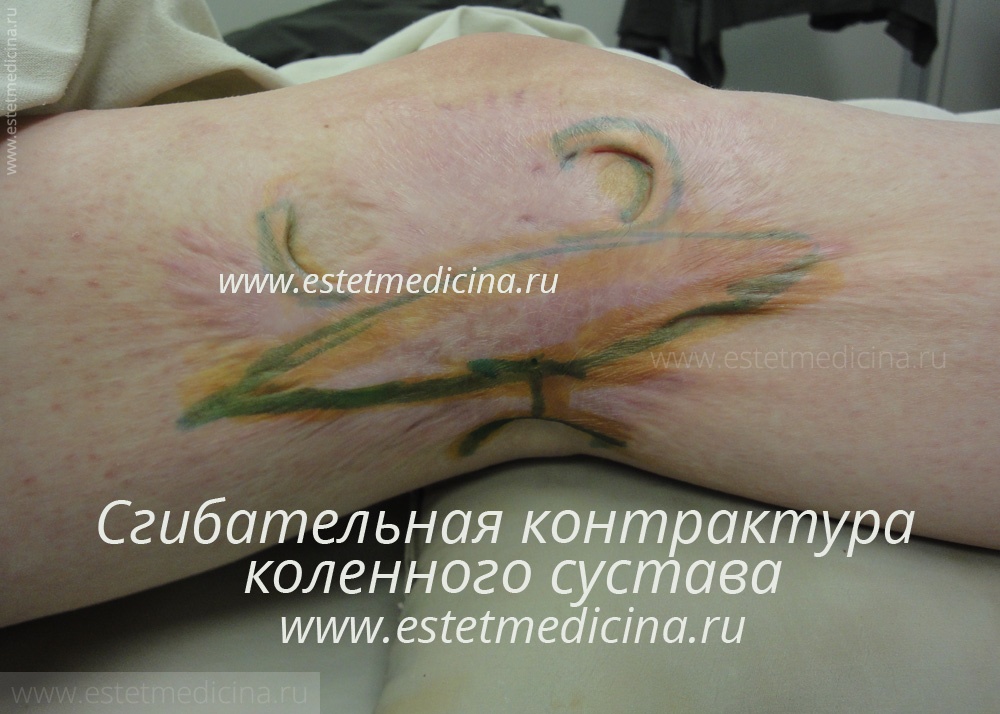
Допустим, у пациента был ожог или травма. Через какое время после восстановления кожного покрова после ожога можно приходить к Вам для выполнения реконструктивной операции?
Обычно мы берем пациентов через 10-12 месяцев, так как за это время рубцы проходят определенные фазы созревания.
Первый этап — когда рубцы ярко-красного цвета, сопровождаются зудом и болями. При этом пациенту назначают физиотерапевтическое лечение: ультразвук с гидрокортизоном, электофорез с ферменколом, лидазой, сероводородные ванны и т.п. Спустя год, когда рубцовые ткани созреют и рубцы станут более плоскими и эластичными, мы приступаем к хирургическому лечению.
Если речь идет о вывороте век, то такие операции проводим спустя 3-4 месяца после острой травмы. Так как у пациента из-за рубцового выворота века страдает слизистая глаза. Также стараемся в более ранние сроки устранять контрактуры суставов из-за развития анкилозов — тугоподвижности суставов. В последующем устраняем рубцовые деформации с иссечением рубцов.

Можете сказать, сколько примерно операций Вы провели за время своей профессиональной деятельности?
Думаю, несколько тысяч. Но точного счета не веду.
Расскажите немного про сам Институт им. А.В.Вишневского
Институт Вишневского — передовая база страны, где занимаются лечением послеожоговых и посттравматических деформаций. На базе института ведется большая научно-исследовательская работа. Мы не только оперируем, но и активно занимаемся наукой. На базе нашего отделения я защитила кандидатскую и докторскую диссертации. Главным направлением моей научной работы явилась разработка и внедрение в практику метода баллонного растяжения тканей для устранения послеожоговых и посттравматических рубцовых деформаций. В нашем отделении впервые в стране использовали данный метод.
Консультация у специалиста:
Давайте тогда поговорим про эти методы. Что такое баллонное растяжение?
Главная проблема, которая возникает после обширных ожогов и травм — дефицит здоровой неповрежденной кожи. Для восстановления кожных покровов, мы под здоровые участки кожи имплантируем баллоны, которые постепенно растягиваем, а вместе с ними растягивается здоровая не поврежденная кожа. Процесс напоминает постепенное растяжение кожи на животе беременной женщины. По времени процесс тканевого растяжения занимает 1-2 месяца. Затем выполняется пластическая операция с использованием предварительно растянутых тканей.
И все это время пациент должен находиться в клинике?
Пациент может быть выписан домой, либо остаться в стационаре. В этот период мы проводим введение стерильной жидкости в экспандер через клапанную трубку. Экспандеры бывают различных объемов — от 20 до 1200 мл. В зависимости от локализации различается и интесивность тканевого растяжения. Например, при устранении рубцовых облысений волосонесущие ткани головы тянутся лучше из-за хорошего кровоснабжения. Тканевое растяжение проводим через день, а иногда ежедневно. А в имплантированных экспандерах на нижних конечностях, где кровоснабжение значительно хуже, тканевое растяжение (введение стерильной жидкости) выполняем 1-2 раза в неделю.



Такое баллонное растяжение применимо только к послеожоговым деформациям?
Этот способ позволяет устранять не только послеожоговые, посттравматические деформации, а также метод применим в реконструктивно-пластической хирургии при онкологии. При восстановлении молочной железы после мастэктомии (частичное или полное удаление молочной железы по поводу рака), мы имплантируем экспандер под рубцовые ткани, который постепенно их растягивает. В сформированный карман устанавливаем грудной имплант. Из-за поврежденных и истонченных тканей (облучение, химиотерапия), тканевое растяжение проводится значительно реже. Поэтому в таких случаях мы проводим растяжение с периодичностью один раз в 2-3 недели. Весь цикл занимает до нескольких месяцев.

Какие еще есть методы лечения рубцов, кроме баллонного растяжения?
Существуют хирургические способы: пластика местными тканями, лоскутная пластика, комбинированная пластика и консервативное лечение.

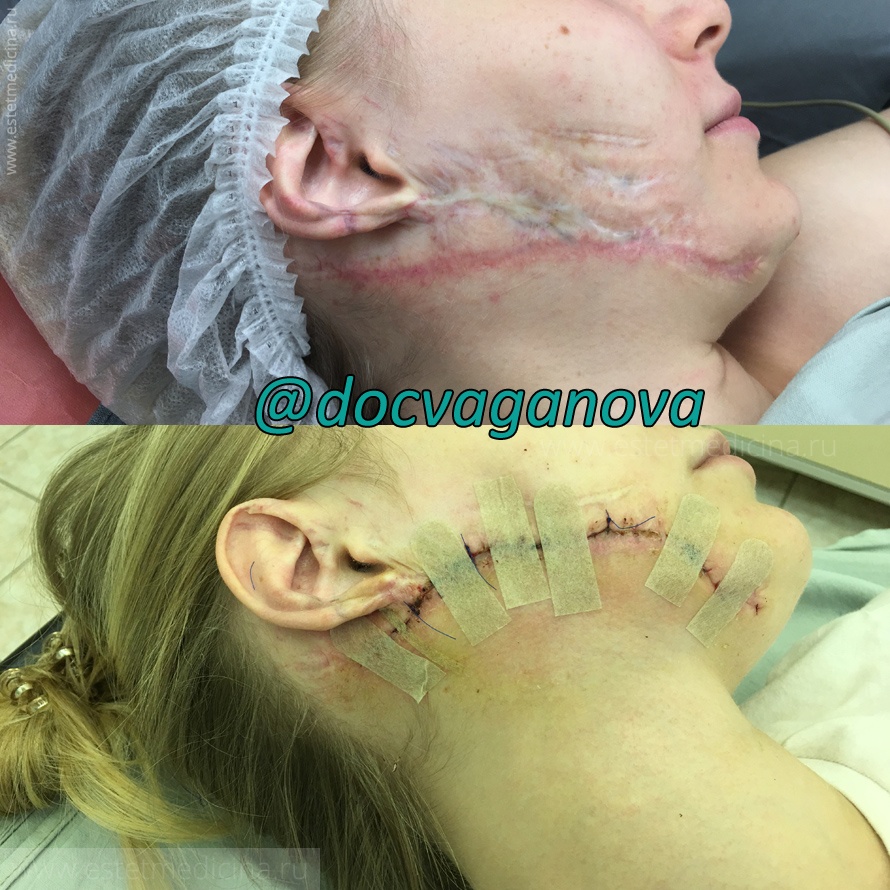
Записаться на бесплатный прием:
Каков алгоритм поступления к Вам пациента?
Мы занимаемся плановой реконструктивной хирургией последствий травм и ожогов. К нам поступают пациенты спустя 6-12 месяцев после травмы. Но иногда бываю те, кто приходят спустя десятилетия. Например, человек долго жил с контрактурой, а потом решил от нее избавиться. Конечно, лучше делать все на ранних сроках (до 2-3 лет). Особенно контрактуры. Если сустав долгое время не работает, развивается тугоподвижность, о которой мы уже говорили. Всех пациентов, которые получили послеожоговые травмы, мы призываем пройти у нас консультацию, чтобы в ранний период наметить план реконструктивно-восстановительных операций.
Самые частые причины рубцовых деформаций мягких тканей — ожоги. Насколько сложны операции по коррекции последствий ожогов и в чем их особенность?
Эти операции могут быть многоэтапными. Обычно к нам поступают пациенты с сочетанными травмами — например, поражения лица, шеи, грудной стенки. Пациент сам выстраивает приоритеты, какие области оперировать и в какой очередности. Интервал между хирургическими операциями составляет 4-8 месяцев. Как правило, сначала делаем коррекцию на открытых участках тела, а затем восстанавливаем функционально активные зоны (контрактуры суставов).
Оперирует один хирург или несколько?
Оперируют двое — хирург и его ассистент. За один этап иногда удается устранить несколько проблем: контрактуры локтевого, плечевого, лучезапястного суставов.
Расскажите подробнее о планировании операции. Как Вы определяете, какие ткани вы будите использовать при пластике?
В основном используем близлежащие ткани. Если это сложные контрактуры, то используем лоскутную пластику (языкообразные, трапецевидные лоскуты). Местные — это значит ткани в непосредственной близости.

При очень большом дефиците тканей используем комбинированную пластику — используем как местные ткани, так и ткани из других областей (используем донорские лоскуты). Донорские лоскуты обычно берем из паховой области или с области передней брюшной стенки. Если устраняем рубцовый выворот век, то в качестве донорской зоны используем внутреннюю поверхность плеча — кожа здесь обычно идентична по текстуре и цвету. На донорскую рану при этом накладываем косметические швы.
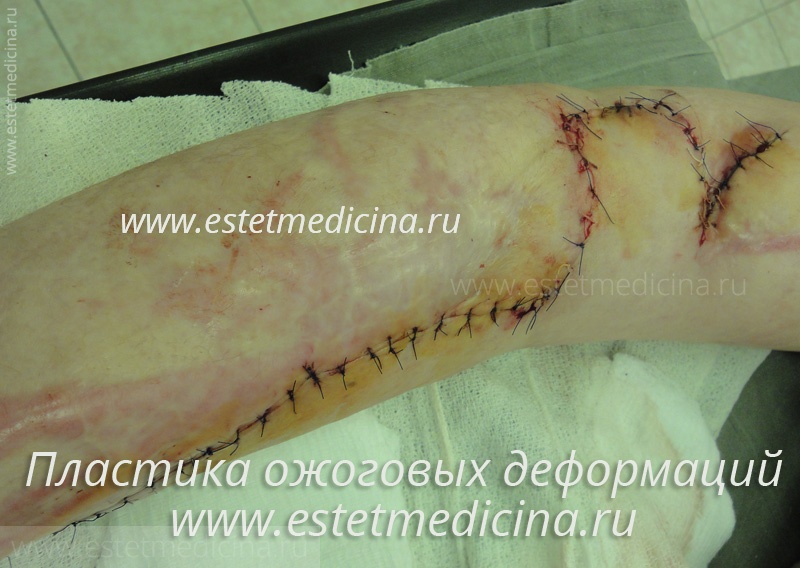
Существуют ли способы, позволяющие увеличить объем пересаживаемой кожи?
Да, существуют. Применяют пересадку кожных лоскутов с перфорацией. При обширных ожоговых ранах с площадью более 30%, используют перфорированную расщепленную кожу. Берут донорский лоскут кожи с бедра, перфорируют, и уже эту сетку сажают на рану.
Коэффициент пластики бывает 1:3, 1:4 и даже 1:6. То есть этим перфорированным лоскутом в виде сетки можно восстановить площадь в 3, 4 или даже в 6 раз большую, чем обычной кожей.
Многие клиники предлагают лазерную шлифовку, как метод устранения рубцов. В случае послеожоговых и посттравматических деформаций это работает?
Обширные ожоговые рубцы никогда не шлифуем. Тем более, если есть контрактуры. В таких случаях нужно хирургически восполнять дефицит кожи. Единичные мелкие рубцы — можно попробовать убрать лазерной шлифовкой, но эффект не гарантирован.

А первичные ожоги Вы берете?
Нет, как уже упоминала, мы занимаемся именно отсроченными операциями. Тяжелые больные с ожогами поступают в другие отделения. Там их лечат по квотам и соответствующими методами. Мы же работаем уже со сложившимися проблемами, которые делают в плановом порядке.
Как специалист по лечению ожоговых повреждений, дайте совет нашим читателям: что делать при ожоге? Какая должна быть первая помощь?
Среди обывателей почему-то очень распространены такие «народные» методы — обработать ожог маслом или сметаной. Так вот этого нельзя делать. Обожженное место надо сразу охладить холодной водой или льдом. Затем наложить асептическую повязку. В самом простом случае - стерильный бинт, можно смочить хлоргексидином. Главное — ничем не мазать, так как иначе замедляется теплоотдача и усиливается отек.
Давайте еще коснемся келоидных рубцов. Почему они возникают?
Есть группа пациентов, у которых по неизвестным причинам есть склонность к келоидозу, когда на месте любой раны или царапины развивается грубый рубец. Рубцы сопровождаются болями, зудом и краснотой. На первом этапе лечим их консервативно: электрофорез с ферменколом, ультразвук с гидрокортизоном, магнитотерапия и инъекции дипроспана, назначаем ношение компрессионного белья. Если это не дает результата, то переходим к оперативным методам, а затем применяем физиотерапию. Склонность к келоидозу может проявляться на любых рубцах: ожоговых, послеоперационных, посттравматических.

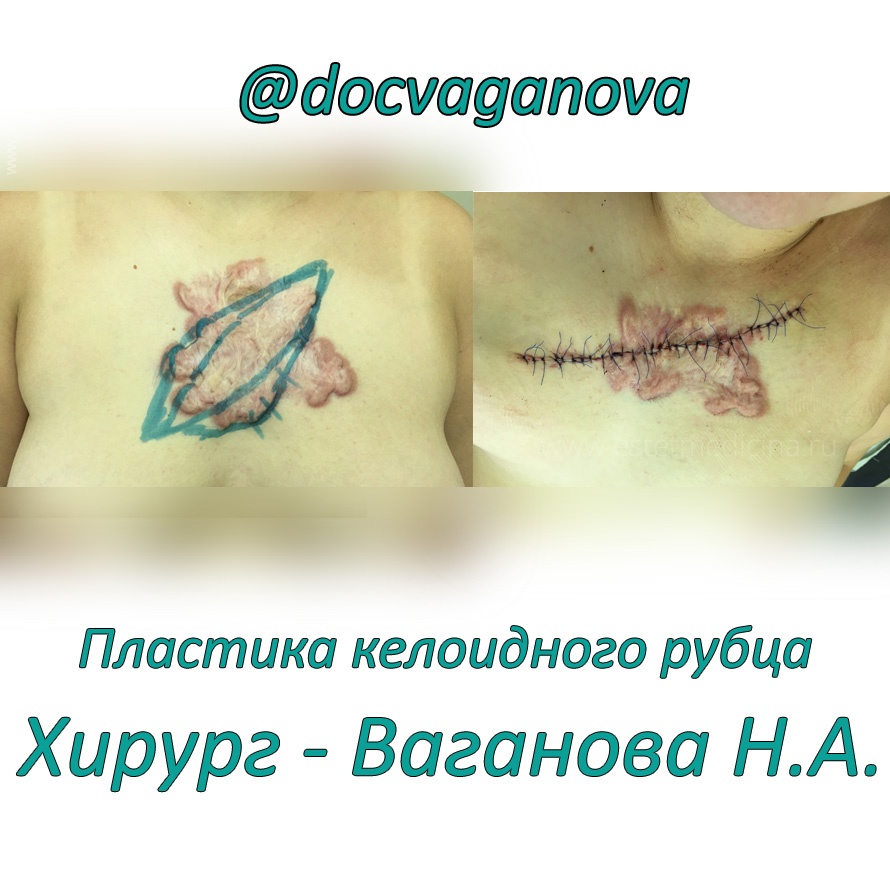
Частые «поставщики» келоидных рубцов — ожоги третьей А степени. Это достаточно глубокие ожоги, но с сохранением ростковой зоны, такие ожоги заживают самостоятельно. Пациент радуется — обошелся без операции! Но потом очень часто на месте таких ожогов образуются келоидные рубцы, которые требуют хирургической коррекции.
Существует такой дефект как послеожоговые синдактилии (сращение пальцев на руках и ногах). С такой проблемой к Вам можно обратиться?
Да, таких пациентов мы лечим. Используем как местную пластику, так и комбинированную с использованием кожи из донорских участков. Но работаем только со взрослыми пациентами с 18 лет.
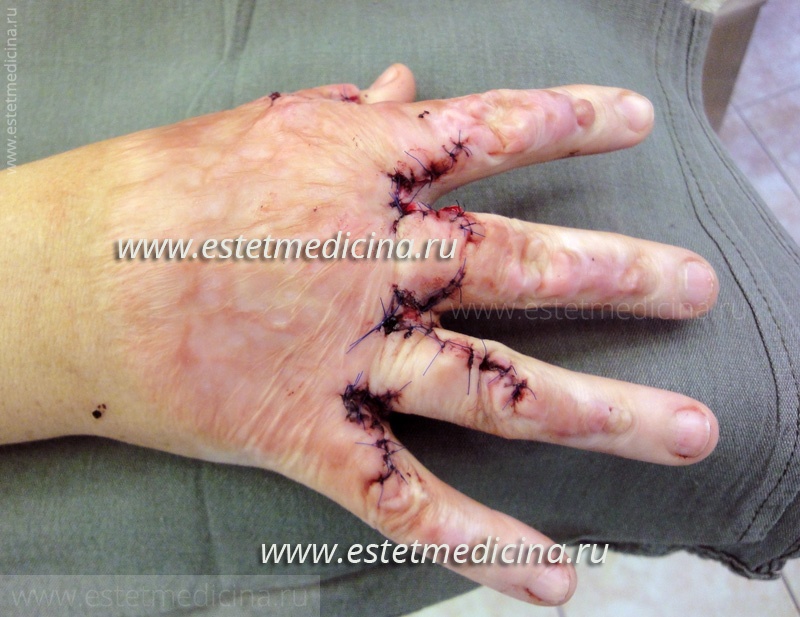
Наталия Алексеевна, благодарим Вас за беседу. Мы постарались рассмотреть все варианты рубцовых деформаций, которые могут требовать лечения, и представить нашим читателям современные методы коррекции. Однако, все же будем надеяться, что травмы и ожоги их не коснутся. Берегите себя!
Читайте также:

