Первичный морфологический элемент при вульгарной пузырчатке
Обновлено: 24.04.2024
Пища, богатая белком, кальцием и калием. Следует избегать продуктов, содержащих чеснок, репчатый лук и лук-порей, необходимо ограничить употребление соленых, копченых, жареных продуктов, жиров животного происхождения, углеводов. Рекомендуются механически и термически обработанные продукты. Для профилактики остеопороза показана диета с повышенным содержанием кальция.
Режим
В период обострения заболевания больные должны соблюдать щадящий режим с ограничением активных физических и эмоциональных нагрузок. Полная иммобилизация противопоказана. Желательны спокойная ходьба, прогулки. Исключается пребывание на солнце.
Общее лечение
Глюкокортикостероидные препараты (ГКС)
Начальные дозы – 100-120 мг преднизолона в сутки внутрь - она не должна быть менее 1 мг/кг/сутки. При этом суточную дозу распределяют таким образом, чтобы 2/3 приходилось на ранние утренние часы (после завтрака около 7 часов), а 1/3 – после обеда (около 12-13 часов). Предпочтительно назначение препаратов в таблетированной форме, а в случае невозможности, доза гормонов увеличивается в 1,5 раза при внутримышечном и в 2 раза при внутривенном введении. В среднем через две недели (после эпителизации эрозий и при отсутствии свежих высыпаний) дозу одномоментно уменьшают до 60 мг, а затем постепенно (в течение 2-3 месяцев) снижают до поддерживающих доз (5-10 мг в сутки), ориентируясь на состояние кожи и титр сывороточных антител к десмосомам в непрямой РИФ. Для повышения эффективности терапии ГКС и с целью уменьшения их курсовой дозы назначают цитостатики (азатиоприн, метотрексат, сандиммун).
Иммуносупрессанты (цитостатики)
Используют, как правило, при снижении дозировки глюкокортикостероидов, начиная с 30 мг (пяти таблеток преднизолона). Из препаратов этой группы предпочтение отдают азатиоприну (100 мг в сутки внутрь в два приема), реже применяют метотрексат (2,5 мг каждые 12 часов х 3 дозы каждую неделю: вечер понедельника, утро и вечер вторника или в/м по 20 мг (при хорошей переносимости до 25 мг) 1 р/нед.). Длительность приема определяется состоянием патологического процесса на коже и скоростью снижения глюкокортикостероидов до поддерживающих доз (5-10 мг в сутки). В процессе лечения необходим контроль общего и биохимического анализов крови и общего анализа мочи не менее 1–2 раз в неделю. Особое внимание уделяют показателям уровня лейкоцитов, тромбоцитов, глюкозы, мочевины, креатинина и аминотрансфераз. При недостаточной терапевтической эффективности ГКС и наличии противопоказаний к применению цитостатиков назначают циклоспорин внутрь по 5 мг/кг/сут в 2 приема до получения клинического эффекта, затем дозу препарата снижают до минимальной поддерживающей. Периодически проводят курсы анаболических стероидов – тестостерона пропионат по 1 мл 5% раствора внутримышечно 1 раз в 7 дней в течение 3-4 недель.
Наружное лечение
На эрозии наносят водный раствор бриллиантовой зелени, аэрозоли со стероидами и стероидные кремы (гидрокортизона 17-бутират, бетаметазона дипропионат, метилпреднизолона ацепонат, мометазона фуроат), при присоединении вторичной инфекции на корки применяют антибактериальные мази и кремы (фуцидиновая, эритромициновая), а на эрозии – спиртовые растворы анилиновых красителей. Общие ванны с добавлением растворов антисептиков. При поражении слизистой оболочки полости рта – полоскания вяжущими и дезинфицирующими средствами (отвар коры дуба, тантум-верде), растворами местных анестетиков (агилекс, Xylonor-spray, пиромекаин), самоклеющиеся пленки со стероидами и местными антисептиками (диплен-дента ХД), аэрозоли со стероидами и стероидные кремы (клобетазола пропионат). Рекомендованы также местные полоскания с циклоспорином (5 мл в растворе 100 мг/мл, полоскать рот в течение 5 мин три раза в день в течение двух месяцев).
Сопутствующее лечение
Направлено на коррекцию побочных эффектов ГКС) состоит из приема антацидов (альмагель А, вентер) за 30 минут до еды для профилактики стероидных язв, а также препаратов калия (аспаркам) и кальция (кальцит, кальций-Д3) для профилактики гипокалиемии и остеопороза. При возникновении кандидоза полости рта – дифлюкан 150 мг внутрь однократно, щелочные полоскания.
Критерии эффективности лечения
Прекращение появления новых высыпаний, эпителизация эрозий, улучшение общего состояния больного, нормализация лабораторных показателей. Показания для госпитализации: Уточнение диагноза; тяжелый распространенный процесс; отсутствие эффекта от амбулаторного лечения.
Наиболее частые ошибки в лечении
Необоснованное назначение низких доз ГКС; резкое снижение дозы и/или отмена ГКС; снижение дозы ГКС при прогрессировании заболевания и отсутствии эффекта от проводимой терапии.
Профилактика
- Первичная профилактика пузырчатки не разработана;
- Вторичная профилактика заключается в постепенном снижении дозы ГКС до поддерживающей, ограничении инсоляции и соблюдении лечебно-охранительного режима.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Пузырчатка – хронический злокачественный аутоиммунный дерматоз, сопровождающийся развитием интраэпидермальных пузырей на коже и слизистых оболочках вследствие акантолиза, имеющих тенденцию к генерализации и слиянию между собой, характеризующийся отложением IgG в межклеточном пространстве эпидермиса [1,6] .
Категория пациентов: взрослые.
Пользователи протокола: дерматовенерологи, аллергологи, терапевты, врачи общей практики.
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделение различных клинических форм пузырчатки условно, так как клиническая картина одной формы может напоминать картину другой, кроме того возможен переход одной формы в другую.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
- цитологическое исследование на наличие акантолитических клеток в мазках – отпечатках со дна эрозий.
Дополнительные (необязательные) диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
- гистологическое исследование биоптата – позволяет обнаружить внутриэпидермальное расположение щелей и пузырей;
- метод прямой иммунофлюоресценции – устанавливает наличие иммуноглобулинов класса G в межклеточном пространстве эпидермиса.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
- кожные высыпания на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ, вокруг естественных отверстий;
Наиболее частая форма заболевания, характеризующаяся наличием пузырей различных размеров с тонкой вялой покрышкой, с серозным содержимым, возникающих на видимо неизмененной коже и/или слизистых оболочках полости рта, носа, глотки, гениталий. Первые высыпания чаще всего появляются на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ. Больных беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. Характерный признак – гиперсаливация и специфический запах изо рта.
Через несколько месяцев процесс приобретает более распространенный характер с поражением кожного покрова. Пузыри сохраняются непродолжительное время (от нескольких часов до суток). На слизистых оболочках их появление иногда остается незамеченным, поскольку покрышки пузырей – тонкие, быстро вскрываются, образуя длительно незаживающие болезненные эрозии. Некоторые пузыри на коже могут ссыхаться в корки. Эрозии при пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью. Они имеют тенденцию к периферическому росту, возможна генерализация кожного процесса с формированием обширных очагов поражения, ухудшением общего состояния, присоединением вторичной инфекции, развитием интоксикации и смертельным исходом. Одним из наиболее характерных признаков акантолитической пузырчатки является симптом Никольского – клиническое проявление акантолиза, который при вульгарной пузырчатке может быть положительным как в очаге поражения, так и вблизи от него, а также на видимо здоровой коже вдали от очага поражения.
Эпидемическая пузырчатка новорожденных — это высоко контагиозное стафилококковое поражение кожи новорожденных, проявляющееся возникновением мелких пузырьков с гнойным содержимым, которые увеличиваются и лопаются с образованием эрозий. Может сопровождаться поражением слизистых оболочек. Диагностировать эпидемическую пузырчатку новорожденных позволяет возраст заболевших, типичная клиника и результаты бактериологических исследований жидкости из пузырей и отделяемого эрозий. Лечение включает применение антибиотиков, витаминов, альбумина, ванны с марганцовкой, УФО, вскрытие пузырей и обработку эрозий. Учитывая контагиозность эпидемической пузырчатки новорожденных, обязательно проведение карантинных мероприятий и дезинфекции.
МКБ-10
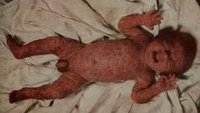
Общие сведения
Эпидемическая пузырчатка новорожденных (пемфигоид пиококковый) - острая стафилодермия, протекающая с образованием множественных пустул на кожном покрове и нарушением общего состояния младенца. Заболевание является высоко заразным и может быстро распространяться среди новорожденных, вызывая эпидемические вспышки в родильных домах. До начала эры антибиотикотерапии смертность детей от пиококкового пемфигоида достигала 50-60%. Несмотря на достижения современной педиатрии, заболевание не утратило своей актуальности и эпидемиологической опасности.

Причины
Возбудителем эпидемической пузырчатки новорожденных является золотистый стафилококк. Инфицирование происходит от медицинского персонала или матерей, которые переболели пиодермией или являются носителями стафилококка. Наиболее предрасположены к развитию заболевания:
- дети, получившие родовую травму;
- дети, матери которых перенесли тяжелый токсикоз беременных.
Высокая контагиозность заболевания обуславливает его быструю передачу от одного ребенка к другому через руки медперсонала, что может стать причиной вспышки эпидемической пузырчатки новорожденных в родильном доме.
Симптомы пузырчатки новорожденных
Эпидемическая пузырчатка новорожденных возникает в первые 10 дней жизни ребенка. Она начинается с подъема температуры тела и беспокойства новорожденного. Затем на коже появляются высыпания в виде мелких пузырьков, содержащих серозно-желтоватую жидкость. Элементы сыпи при эпидемической пузырчатке новорожденных чаще всего располагаются в околопупочной области, на животе, ягодицах и спине, а также на коже конечностей. Наиболее редко встречаются высыпания на коже ступней и ладоней. Пузырьки быстро растут в размерах, их содержимое становиться гнойным и мутным. Процесс интенсивно распространяется по телу ребенка и может захватывать слизистую ротовой полости, глаз, преддверия носа и гениталий.
Вскрытие пузырей сопровождается излитием гнойного содержимого и образованием ярких эрозивных поверхностей красного цвета. Эрозии покрываются серозно-гнойными корочками и эпителизуются. Характерно толчкообразное течение заболевания с высыпаниями новых пузырьков через короткие промежутки времени. При неосложненном варианте эпидемической пузырчатки новорожденных через 3-5 недель наблюдается выздоровление ребенка.
У ослабленных новорожденных заболевание протекает с общей симптоматикой (потерей аппетита, беспокойством, нарушением сна) и сопровождается признаками воспаления в клиническом анализе крови. Возможно присоединение септических осложнений: флегмоны, отита, пневмонии, пиелонефрита и пр. Как отдельное заболевание в дерматологии выделяют тяжелую клиническую форму эпидемической пузырчатки новорожденных — эксфолиативный дерматит Риттера.
Диагностика
Характерная клиническая картина и развитие заболевания в первые дни жизни ребенка, как правило, позволяют сразу диагностировать эпидемическую пузырчатку новорожденных. Для выявления вызвавшего ее возбудителя производится бакпосев отделяемого эрозивных поверхностей.
Важное значение имеет исключение сифилитической пузырчатки, являющейся проявлением врожденного сифилиса. С этой целю дерматолог назначает микроскопию содержимого пузырей на бледную трепонему, проведение RPR-теста и ПЦР диагностики. Дифдиагностика проводится также с врожденным эпидермолизом, другими клиническими формами буллезного дерматита, герпетической инфекцией.
Лечение эпидемической пузырчатки новорожденных
Стафилококки, вызывающие эпидемическую пузырчатку новорожденных, как правило, резистентны к пенициллину. Поэтому лечение проводится устойчивыми к пенициллиназе пенициллинами (амоксиклав, оксациллин и др.) и цефалоспоринами (цефалоридин, цефазолин). Применяются инфузии 5% альбумина из расчета на килограмм массы тела новорожденного, а также введение витаминов группы В, ретинола, аскорбиновой кислоты.
Обработку кожи вокруг пузырей производят салициловым или борным спиртом. Пузыри прокалывают и тушируют растворами анилиновых красителей. На подсохшие эрозивные поверхности накладывают синтомициновую эмульсию, аэрозоли и мази с антибиотиками: гентамициновую, неомициновую, эритомициновую и пр. При эпидемической пузырчатке новорожденных эффективны ежедневные ванны с раствором перманганата калия, общее и локальное УФО.
Профилактика
Эпидемическая пузырчатка новорожденных способна быстро распространяться, используя контактный путь передачи. Возбудитель достаточно устойчив во внешней среде и может сохраняться на коже рук медицинских работников, белье и предметах ухода. Основная задача профилактики - не допустить заражения здоровых детей. С этой целью обязательно проводится изоляция больного ребенка, выявление стафилококковой инфекции или носительства у матери и медицинского персонала, стерилизация белья и дезинфекция помещений. Родильный дом, в котором отмечалась вспышка эпидемической пузырчатки, закрывают для полной санитарно-гигиенической обработки.

Пузырчатка вульгарная – тяжелый (потенциально летальный) буллёзный дерматоз, в основе которого лежит аутоиммунное поражение кожи и слизистых оболочек, проявляющееся супрабазальным акантолизом с образованием дряблых пузырей. Без лечения иммуносупрессантами заболевание часто заканчивается смертью.
Синонимы
pemphigus vulgaris, обыкновенная пузырчатка, акантолитическая пузырчатка.
Эпидемиология
Возраст больных: встречается во всех возрастных группах, но наиболее часто в 40-60 лет. Пол: мужчины и женщины болеют одинаково часто.
Анамнез
Обыкновенная пузырчатка обычно начинается постепенно с поражения слизистой оболочки полости рта, а пузыри на коже появляется спустя несколько месяцев. Изолированное поражение слизистой полости рта нередко принимают за эрозивный стоматит и безуспешно лечат у стоматологов до тех пор, пока не появятся высыпания на коже. Сначала поражение кожи носит ограниченный характер и представлено вялыми пузырями, быстро вскрывающимися с образованием болезненных эрозий, спустя 6–12 месяцев высыпания становятся генерализованными. Гораздо реже вульгарная пузырчатка начинается сразу с распространенных высыпаний на коже и слизистых оболочках.
Течение
заболевание начинается постепенно, неуклонно прогрессирует и без лечения, как правило, заканчивается смертью. С внедрением в клиническую практику иммуносупрессантов (глюкокортикостероидов и цитостатиков) удалось значительно снизить летальность, при их назначении достигается стойкая ремиссия и даже излечение (в случае отсутствия рецидивов в течение 5 лет и более).
Этиология
Предрасполагающие факторы
- приём медикаментов (ингибиторов АПФ (каптоприла, эналаприла, лизиноприла, периндоприла), пеницилламина и др.);
- воздействие УФО (солнца);
- время года: весна-лето;
- принадлежность к выходцам из стран Южной Европы (Испания, Португалия, юг Франции, Италия, Греция, Болгария, западная часть Турции, Мальта);
- принадлежность к выходцам из стран Юго-Западной Азии (Йемена, Саудовской Аравии, ОАЭ, Катара, Бахрейна, Омана, Кувейта, Сирии, Иордании, Ливана, Израиля);
- механическая травматизация кожи и слизистых оболочек;
Жалобы
При поражении кожи – жжение и боль в месте высыпания пузырей, образование болезненных эрозий (после вскрытия пузырей), мокнутие очагов поражения (отделение серозного экссудата с поверхности эрозий). Повышенная ранимость кожи к действию механических факторов. Неприятный запах от тела. При поражении слизистой оболочки полости рта – из-за болезненных эрозий затруднен прием пищи (глотание), отмечается гиперсаливация (повышенное слюноотделение). Нередко изменяется общее самочувствие – отмечается общая слабость, недомогание, похудание (особенно при поражении слизистой оболочки полости рта). Нередко больные жалуются на носовые кровотечения, охриплость голоса, зуд и жжение при мочеиспускании.
Дерматологический статус
процесс поражения кожи и слизистых оболочек носит, как правило, распространенный характер, начинаясь сначала с локализованных изолированных высыпаний (чаще на слизистых) с последующей тенденцией к слиянию элементов сыпи и распространению их на другие участки кожи (слизистых оболочек) с образованием обширных очагов.
Элементы сыпи на коже
- пузыри с дряблой покрышкой (на начальном этапе своего развития возможны и напряженные пузыри), с серозным содержимым, которые появляются на внешне неизменной коже. Размеры пузырей от 0,5 см и более, форма чаще всего округлая. Пузыри легко вскрываются с образованием болезненных эрозий, нередко обширных, отделяющих серозный экссудат и легко кровоточащих при травматизации. Периферический симптом Никольского (характеризуется отслойкой эпидермиса с образованием эрозии при трении здоровой кожи вблизи пузырей) – положительный. Краевой симптом Никольского (определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса) – положительный. Симптом Асбо-Хансена (увеличение пузыря по площади при надавливании на него пальцем) –положительный. Симптом груши (свисание пузыря, по форме напоминающего грушу, под тяжестью содержимого при вертикальном положении тела) – положительный;
- корки медово-желтого или желтовато-серого (реже – бурого) цвета, при удалении которых обнажаются эрозии;
- болезненные эрозии на месте вскрывшихся пузырей размерами более 0,5 см в диаметре, имеющие тенденцию к периферическому росту и слиянию (положительный симптом периферического роста эрозий), расположенные на фоне неизменной, реже воспалительной кожи. Эрозии разрешаются без рубцевания, оставляя гипер- или гипопигментные пятна;
- вторичные гипер- или гипопигментные пятна на месте разрешившихся высыпаний.
Элементы сыпи на слизистых
- пузыри с дряблой покрышкой и серозным содержимым на фоне неизменной или воспалённой слизистой. Пузыри настолько быстро вскрываются с образованием эрозий, что их почти не удается увидеть.
- болезненные эрозии на месте вскрывшихся пузырей размерами более 0,5 см в диаметре, имеющие тенденцию к периферическому росту (положительный симптом периферического роста эрозий), расположенные на фоне неизменной слизистой, реже воспалительного пятна. Эрозии разрешаются без рубцевания;
- плёнчатые налёты серого или коричневого цвета на поверхности эрозий;
- редко (только на губах) корки медово-желтого или бурого цвета, расположенные на поверхности эрозий.
Придатки кожи
Локализация
Излюбленная локализация на коже – волосистая часть головы, лицо, грудь, подмышечные впадины, паховая область, пупок. На слизистых оболочках – полость рта, носа, глотка, гортань, конъюнктива глаз, половые органы (влагалище, половой член).
Дифференциальный диагноз
С буллёзным пемфигоидом, буллёзной токсикодермией, герпетиформным дерматитом Дюринга, буллёзным импетиго.
Сопутствующие заболевания
анемия, лейкопения, кахексия, язвенная болезнь желудка и/или 12-ой кишки (на фоне приёма глюкокортикостероидов), остеопороз (на фоне приёма глюкокортикостероидов), артериальная гипертензия (на фоне приёма глюкокортикостероидов), синдром Кушинга (на фоне приёма глюкокортикостероидов), сахарный диабет (на фоне приёма глюкокортикостероидов), психоз (на фоне приёма глюкокортикостероидов), пиодермия, сепсис.
Диагноз
вульгарной пузырчатки основывается на сочетании клинической картины и результатов гистологического исследования, подтвержденных результатами прямой РИФ. При изолированном поражении слизистой полости рта постановка диагноза может оказаться сложной задачей. В этом случае необходимы гистологическое исследование слизистой, её иммунофлюоресцентное окрашивание (прямая РИФ) и определение пемфигус-антител в сыворотке крови.
Патогенез
Разрушение связей между клетками эпидермиса опосредуется IgG-аутоантителами. Они связываются с гликопротеидом клеточных мембран (десмоглеином 3 и десмоглеином 1) и вызывают акантолиз, по-видимому, за счет активации сериновых протеаз. При вульгарной пузырчатке сначала образуются антитела против десмоглеина 3, а при генерализации процесса и против десмоглеина 1. Поскольку эпителий слизистой оболочки полости рта содержит преимущественно десмоглеин 3, а кожа – десмоглеины 1 и 3, то повреждение аутоантителами десмоглеина 3 характеризуется появлением пузырей во рту раньше других симптомов вульгарной пузырчатки. В связи с этим в последние годы выделяют две иммунопатологические формы вульгарной пузырчатки. Первая характеризуется наличием аутоантител к десмоглеину 3 и изолированным поражением только слизистой оболочки полости рта, а вторая − наличием аутоантител к десмоглеинам 1 и 3 и поражением соответственно слизистой оболочки полости рта и кожи.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Вульгарная пузырчатка – это редко встречающееся потенциально смертельное аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей и обширных эрозий на видимо непораженной коже и слизистых оболочках. Диагноз ставится на основании результатов биопсии кожи с прямым и непрямым иммунофлюоресцентным исследованием и иммуноферментным анализом (ИФА). Для лечения используют кортикостероиды и иногда другие иммуносупрессанты.
Буллы – это возвышающиеся над кожей, заполненные жидкостью полостные элементы диаметром ≥ 10 мм.

Вульгарная пузырчатка обычно развивается в среднем возрасте и поражает равное количество мужчин и женщин. Случаи заболевания у детей регистрируются редко. Один из вариантов, паранеопластическая пузырчатка, может возникать у пациентов со злокачественными или доброкачественными опухолями, чаще всего с неходжкинской лимфомой Неходжкинские лимфомы Неходжкинские лимфомы представляют собой гетерогенную группу заболеваний, развивающихся по причине злокачественной моноклональной пролиферации лимфоидных клеток в лимфоретикулярной ткани в лимфоузлах. Прочитайте дополнительные сведения .

Вульгарная пузырчатка характеризуется аутоантителами класса IgG, направленными против кальцийзависимых кадгеринов –десмоглеина 3 и иногда десмоглеина 1 ( 1 Общие справочные материалы Вульгарная пузырчатка – это редко встречающееся потенциально смертельное аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей и обширных эрозий на видимо. Прочитайте дополнительные сведения ). Паранеопластическая пузырчатка имеет аутоантитела, направленные против этих антигенов десмоглеинов, а также других (например, энвоплакин, пейплакин, десмоплакин 1 и 2, BP-Ag 1). Эти трансмембранные гликопротеины влияют на межклеточную адгезию и передачу сигналов между клетками эпидермиса. Акантолиз (утрата межклеточной адгезии с последующим формированием эпидермальных пузырей) развивается либо как результат прямого подавления функции десмоглеинов при их связывании с аутоантителами, либо как результат вызванной аутоантителами передачи сигналов, что приводит к отрицательной регуляции адгезии между клетками. Эти аутоантитела в период обострения присутствуют и в сыворотке крови и в коже. Может поражаться любой участок многослойного плоского эпителия, в т. ч. слизистые оболочки (см. рисунок Уровни расщепления кожи при пузырчатке и буллезном пемфигоиде Уровни расслоения кожи при пузырчатке и буллезном пемфигоиде ).
Уровни расслоения кожи при пузырчатке и буллезном пемфигоиде
Волдыри при эксфолиативной пузырчатке образуются в поверхностных слоях эпидермиса. Волдыри пузырчатки могут образовываться в любом слое эпидермиса, но обычно формируются в нижних его отделах. Волдыри при буллезном пемфигоиде образуются субэпидермально (зона lamina lucida базальной мембраны). На этом рисунке базальная мембрана непропорционально увеличена для отображения ее слоев.
Пузырчатка (вульгарная, листовидная или обе формы) может сопутствовать некоторым заболеваниям центральной нервной системы (ЦНС), особенно деменции, эпилепсии и болезни Паркинсона. Десмоглеин 1 находится в нейронах ЦНС (и во всех эпителиальных клетках), и была выдвинута теория об иммунологической перекрестной реакции между изоформами эпителия и ЦНС.
Общие справочные материалы
1. Russo I, De Siena FP, MD, Saponeri A, et al: Evaluation of anti-desmoglein-1 and anti-desmoglein-3 autoantibody titers in pemphigus patients at the time of the initial diagnosis and after clinical remission. Medicine (Baltimore) 96(46):e8801, 2017. doi: 10.1097/MD.0000000000008801
Симптомы и признаки вульгарной пузырчатки
Вялые буллы, которые являются основными поражениями при вульгарной пузырчатке, поражают широкие участки и вызывают болезненные эрозии кожи, полости рта и других слизистых оболочек. Примерно у половины пациентов отмеченыт только эрозии полости рта, которые разрываются и остаются как хронические болезненные поражения на различные периоды времени. Часто поражения полости рта предшествуют поражениям кожи. Частыми симптомами являются дисфагия и сниженная способность к пероральному приему пищи, потому что поражения также могут возникать на слизистой оболочке верхней части пищевода. Кожные буллы обычно возникают на внешне здоровой коже, вскрываются с обнажением влажных эрозий, впоследствии покрывающихся корками. Зуд обычно отсутствует. Эрозии часто инфицируются. При обширных высыпаниях может отмечаться значительная потеря жидкости и электролитов.

Первичные проявления вульгарной пузырчатки – вялые пузыри.
Изображение предоставлено Thomas Habif, MD.

При вульгарной пузырчатке наблюдаются болезненные эрозии на коже и слизистой оболочке полости рта.
Изображение предоставлено Thomas Habif, MD.

Пузырчатка обычно вначале появляется в полости рта, где пузырьки лопаются и остаются в виде хронических болезненных эрозий на различные периоды времени. Оральные поражения часто предшествуют кожным.
Изображение предоставлено Thomas Habif, MD.
Диагностика вульгарной пузырчатки
Исследование биоптата с применением реакции иммунофлюоресценции
Вульгарную пузырчатку следует предполагать у пациентов с хронической язвой слизистой оболочки необъяснимой этиологии, особенно если у таких пациентов присутствуют буллезные поражения кожи. Это нарушение следует дифференцировать с другими заболеваниями, вызывающими хронические эрозии слизистых оболочек полости рта, и с другими буллезными дерматозами (например, листовидной пузырчаткой Листовидная пузырчатка Эксфолиативная пузырчатка является аутоиммунным заболеванием, вызывающим образование волдырей, при котором отсутствие адгезии поверхностных слоев эпидермиса приводит к образованию эрозий на. Прочитайте дополнительные сведения , буллезным пемфигоидом Буллезный пемфигоид Буллезный пемфигоид - хроническое аутоиммунное заболевание кожи, в результате которого возникают генерализованные зудящие буллезные высыпания у пациентов пожилого возраста. Поражение слизистых. Прочитайте дополнительные сведения , пемфигоидом слизистых оболочек Пемфигоид слизистых оболочек Пемфигоид слизистых оболочек представляет собой гетерогенную группу редких хронических аутоимунных заболеваний, которые обычно протекают с периодическими улучшениями и ухудшениями состояния. Прочитайте дополнительные сведения , лекарственной токсидермией Реакции на лекарственные препараты Лекарственные препараты могут вызывать множество кожных сыпей и реакций. Наиболее серьезные из них обсуждаются в других разделах РУКОВОДСТВА и включают Синдром Стивенса-Джонсона и токсический. Прочитайте дополнительные сведения , токсическим эпидермальным некролизом Синдром Стивенса–Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН) Синдром Стивенса–Джонсона и токсический эпидермальный некролиз – это тяжелые кожные реакции гиперчувствительности. Наиболее частой причиной является прием лекарственных препаратов, в особенности. Прочитайте дополнительные сведения , многоформной эритемой Многоформная эритема Многоформная эритема – это воспалительная реакция, характеризующаяся образованием мишеневидных высыпаний. Возможно поражение слизистой оболочки полости рта. Диагноз ставится на основе клинических. Прочитайте дополнительные сведения , герпетиформным дерматитом Герпетиформный дерматит Герпетиформный дерматит является интенсивно зудящим хроническим аутоиммунным папуловезикулярным кожным высыпанием, непосредственно ассоциированным с целиакией. Типичными проявлениями являются. Прочитайте дополнительные сведения , буллезным контактным дерматитом Контактный дерматит Контактный дерматит - это воспаление кожи, вызванное непосредственным контактом с раздражающими веществами (ирритантный контактный дерматит) или аллергенами (аллергический контактный дерматит). Прочитайте дополнительные сведения ).
Двумя клиническими признаками, отражающими отсутствие эпидермальной когезии, отчасти специфичной для вульгарной пузырчатки, являются следующие нарушения:
Симптом Никольского: десквамация верхних слоев эпидермиса при небольшом надавливании или трении кожи, прилегающей к булле.
Симптом Асбо-Хансена: слабое давление на неповрежденные буллы вызывает отток жидкости от места надавливания вниз в прилегающую к булле кожу.
Диагноз обыкновенная пузырчатка подтверждается проведением биопсии пораженной и окружающей (околоочаговой) здоровой кожи. Иммунофлуоресцентное исследование демонстрирует наличие IgG аутоантител против клеточной поверхности кератиноцитов. Сывороточные аутоантитела к десмоглеину 1 и десмоглеину 3 трансмембранных гликопротеинов могут быть идентифицированы с применением прямой иммунофлюоресценции, непрямой иммунофлюоресценции и иммуноферментного анализа (ИФА, ELISA).
Прогноз при вульгарной пузырчатке
Лечение вульгарной пузырчатки без использования системных глюкокортикостероидов часто приводит к летальному исходу в течение 5 лет после начала заболевания. Системные кортикостероиды и иммуносупрессивная терапия улучшают прогноз, но смерть также может наступить от осложнений терапии.
Лечение вульгарной пузырчатки
Глюкокортикостероиды (перорально или внутривенно)
В некоторых случаях – плазмаферез или внутривенные иммуноглобулины

Рекомендуется консультация дерматолога для определения тактики лечения пациента. Вначале во всех случаях, и особенно при тяжелом состоянии, требуется госпитализация. Очищение и наложение повязок на эрозии проводится так же, как и при лечении ожогов второй степени Первичное лечение при ранах (например, изоляция, наложение гидроколлоидных повязок или повязок с сульфадиазином серебра).
Лечение вульгарной пузырчатки направлено на снижение выработки патогенных аутоантител. Основным методом терапии остаются глюкокортикостероидные препараты. У некоторых пациентов с ограниченными единичными очагами поражения будет эффективен преднизолон перорально в дозе 20–30 мг 1 раз в день, но для большинства пациентов требуется начальная доза 1 мг/кг/день. Некоторые врачи начинают лечение даже с более высоких доз, что может несколько ускорить наступление первых признаков улучшения, но не улучшает исход. Если после 5-7 дней терапии продолжают появляться новые поражения, следует пытаться применить внутривенно пульс-терапию метилпреднизолоном 1 г 1 раз в день.
После того как в течение 7–10 дней не отмечается появление новых высыпаний, дозу глюкокортикостероидных препаратов следует постепенно ежемесячно снижать примерно на 10 мг/день (снижение продолжается более медленными темпами после достижения дозы 20 мг/день). При развитии рецидива необходим возврат к инициальной дозе. При стабильном состоянии больного в течение года можно предпринять попытку отменить прием препаратов, однако больного следует тщательно наблюдать.
Использование иммуносупрессантов, таких как ритуксимаб ( 1 Справочные материалы по лечению Вульгарная пузырчатка – это редко встречающееся потенциально смертельное аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей и обширных эрозий на видимо. Прочитайте дополнительные сведения ), метотрексат, циклофосфамид, азатиоприн, препараты золота, микофенолата мофетил или циклоспорин, может снизить потребность в кортикостероидах и тем самым минимизировать нежелательные эффекты длительного приема кортикостероидов. Ритуксимаб в сочетании с системными кортикостероидами является альтернативным лечением первой линии ( 2 Справочные материалы по лечению Вульгарная пузырчатка – это редко встречающееся потенциально смертельное аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей и обширных эрозий на видимо. Прочитайте дополнительные сведения ). Замещение плазмы и внутривенные высокодозовые инфузии иммуноглобулина также эффективно снижают титры антител.
Справочные материалы по лечению
1. Craythorne EE, Mufti G, DuVivier AW: Rituximab used as a first-line single agent in the treatment of pemphigus vulgaris. J Am Acad Dermatol 65(5):1064–1065, 2011. doi: 10.1016/j.jaad.2010.06.033
2. Joly P, Maho-Vaillant M, Prost-Squarcioni C, et al: First-line rituximab combined with short-term prednisone versus prednisone alone for the treatment of pemphigus (Ritux 3): A prospective, multicentre, parallel-group, open-label randomised trial. Lancet 389(10083):2031–2040, 2017. doi: 10.1016/S0140-6736(17)30070-3
Основные положения
Примерно у половины пациентов с вульгарной пузырчаткой наблюдаются только поражения полости рта.
При клиническом дифференцировании вульгарной пузырчатки от прочих буллезных заболеваний следует использовать симптомы Никольского и Асбо-Хансена.
Подтверждение диагноза осуществляют с применением иммунофлюоресцентного исследования образцов кожи.
В качестве терапии используют системные кортикостероиды с/без другой иммуносупрессивной терапии (лекарственные препараты, в/в введение иммуноглобулина или замещение плазмы).
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:

