Печень ребенка при крапивнице
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
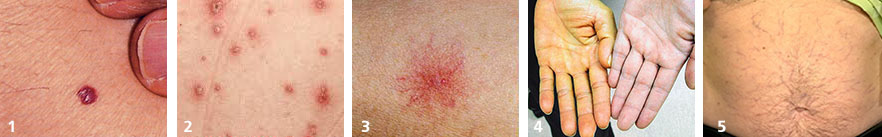
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» - асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Поражение кожи и сыпь у детей при заболеваниях печени
При вирусном гепатите на фоне желтухи могут появляться высыпания различного характера. Кореподобная крупнопятнистая экзантема на лице и руках описывается как синдром Джанотти-Крости. При некоторых вирусных инфекциях, сопровождающихся изменениями функции печени и требующих проведения дифференциального диагноза с вирусным гепатитом, также могут появляться высыпания на коже. Экзантема при инфекционном мононуклеозе, инфекции Коксаки обычно мелко- или среднепятнистая, сопровождается ангиной. Инфекция Коксаки А 16 сопровождается макулопапулезной сыпью, иногда с элементами везикул, с локализацией на кистях и стопах.
При врожденном сифилисе наряду с увеличением печени и селезенки в первые месяцы жизни развивается пятнистая экзантема. Характерные пузыри на подошвах и ладонях оставляют после себя длительно сохраняющиеся контуры, практически исключающие всякий другой диагноз уже при первичном осмотре.
У больных вирусным гепатитом В преджелтушный период может сопровождаться пятнистым покраснением кожи с уртикарными изменениями.
При циррозе печени тромбоцитопения проявляется высыпаниями на коже подмышечных впадин, предплечий, голеней. Пальмарная эритема выглядит как усиленный сосудистый рисунок на ладонях. Сосудистые знаки в виде «звездочек» обнаруживаются на коже лица, кистей, груди, спины.

Зуд кожи при заболеваниях печени носит генерализованный характер. Вирусный гепатит может с первых дней сопровождаться зудом кожи, расчесами на боковых поверхностях туловища, конечностях. По мере улучшения функциональных проб печени прекращается зуд, исчезают корочки на месте экскориаций. Более позднее — на 2-3 неделе — появление зуда характерно для холестатического варианта гепатита, который необходимо дифференцировать с внепеченочным холестазом.
При билиарном циррозе печени, нарушениях обмена веществ, механической желтухе зуд кожи становится одним из ведущих клинических симптомов.
Геморрагический синдром может быть проявлением нарушений свертываемости крови, повышенной ломкости капилляров, портальной гипертензии. Необычно длительная кровоточивость в местах инъекцией, в особенности в сочетании с желтухой, может служить первым манифестным грозным симптомом тяжелой патологии различных органов и систем. У детей первых месяцев жизни геморрагический синдром проявляется в процессе парентеральных манипуляций и требует немедленного дифференциального диагноза врожденной патологии печени, внутриутробного инфицирования, болезней системы кроветворения и других состояний.
Появление петехиальной сыпи у ребенка, больного вирусным гепатитом,— грозный симптом пегеногной недостатогности. Элементы сыпи появляются на неизмененном фоне: вначале единичные, точечные, яркие, затем число их умножается, при осмотре в динамике элементы «отцветают», приобретая более темный оттенок, затем — коричневый цвет. Локализация высыпаний — боковые поверхности туловища, преимущественно в области печени. Кровоизлияния в местах сдавления капилляров в процессе внутривенных инъекций имеют иной характер — элементы множественные, одинаковой окраски, расположены в виде полос, повторяющих контуры использованных предметов — жгута и т. п.
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
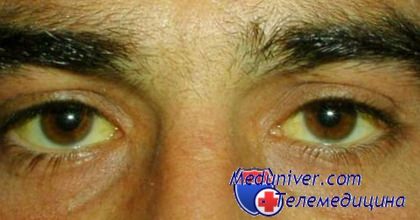
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
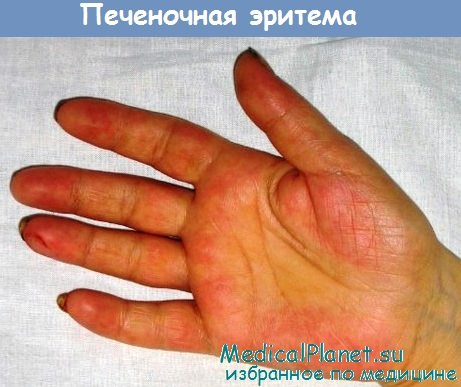
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
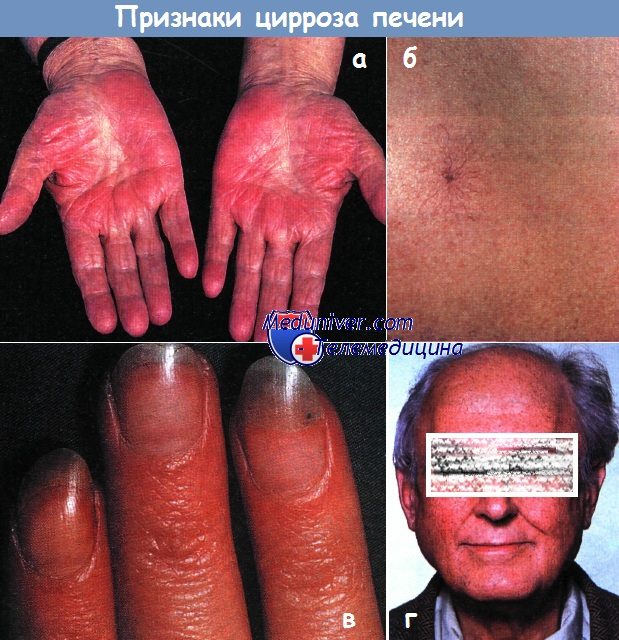
а - Пальмарная эритема («печеночные ладони»).
Выраженное покраснение кожи в области тенара, гипотенара и пальцев, в центре ладони кожа нормального цвета.
б - Типичная сосудистая звездочка с расширенной артериолой в центре и отходящими от нее радиально веточками.
в - Ногти больного хроническим активным гепатитом аутоиммунной этиологии в фазе декомпенсации, с хорошим ответом на применение глюкокортикоидов.
Учитывая неизмененные у основания ногти, при дальнейшем адекватном лечении возможно восстановление белоксинтетической функции.
г - Увеличение околоушных желез и телеангиэктазии на коже лица у больного алкоголизмом.
Знакомая фраза: «Красота идет изнутри»? Это чистая правда. Чтобы поддержать красоту снаружи, нужно создать здоровье внутри. Сегодня мы поговорим о том, почему лечение заболеваний кожи, чистки и другие косметологические процедуры стоит начинать с печени и желчного пузыря.

Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже - появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства - периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
Проверьте печень, если вы видите:
Что делать, если вы заметили изменения на коже?
Шаг 1. Проконсультируйтесь у врача и получите индивидуальный план обследования — биохимические анализы – АЛТ, АСТ, билирубин, щелочная фосфатаза, ГГТП, маркеры вирусных гепатитов, иммунологические тесты, УЗИ, и другие, согласно рекомендациям врача.
Шаг 2. Узнайте результаты анализов, диагноз и прогноз заболевания.
Шаг 3. Получите план лечения с учетом сопутствующих заболеваний.
Не ждите, пока состояние кожи ухудшится. Проверьте печень. На ранних стадиях можно достичь выздоровления. А специалисты ПолиКлиники ЭКСПЕРТ - гепатологи и дерматологи с большим опытом - будут рады помочь. Здоровья и красоты вашей коже!
Крапивница на прием лекарства у ребенка
Для крапивницы характерно внезапное появление транзиторных, четко ограниченных волдырей, которые обычно интенсивно зудят, особенно если возникают как часть острой, IgE-опосредованной реакции гиперчувствительности. Очаги обычно сохраняются от нескольких минут до нескольких часов, но в редких случаях могут персистировать в течение суток.
Волдыри могут иметь гиперемированный центр с белым отечным ободком или, наоборот, белый отечный центр с красным ободком. Размер очагов варьирует от нескольких миллиметров до гигантских очагов диаметром свыше 20 см. Разрешение в центре с распространением по периферии может привести к образованию кольцевидных, полициклических и дугообразных бляшек, имитирующих многоформную или маргинальную эритему.
Реакция может захватывать слизистые оболочки и распространяться на подкожную ткань, вызывая образование плотного деревянистого ангиоотека. При гистологическом исследовании наблюдается легкий лимфоцитарный периваскулярный инфильтрат с выраженным отеком дермы.
Крапивница может вызываться различными иммунологическими механизмами, в том числе иммунным ответом IgE-антител, активацией комплемента и аномальным ответом на вазоактивные амины. Большинство случаев острой крапивницы, которая длится менее 6 нед., вызваны реакцией гиперчувствительности на лекарства, пищевые продукты, укусы насекомых, контактные антигены, вдыхаемые вещества или острые инфекции.
Физические факторы, в том числе холод, жара, вода, физическая нагрузка и механическое давление, также могут провоцировать крапивницу. Менее чем у 5% пациентов развивается хроническая крапивница, которая длится от 6 нед. до нескольких лет.
Следует избегать тех лекарств и пищевых продуктов, о которых известно, что они вызывают крапивницу, из-за риска развития анафилаксии при их повторном приеме. Обширные лабораторные исследования во всем остальном здоровых детей вряд ли будут полезными.
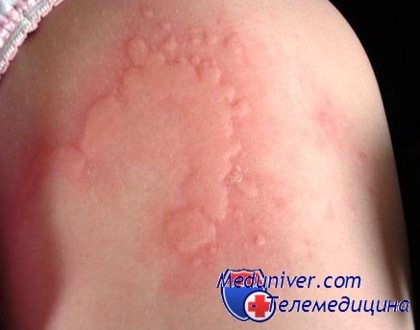
Крапивница у ребенка
Лабораторные анализы проводятся, исходя из данных анамнеза и физического осмотра. Пациентам с хроническим заболеванием необходимы периодические повторные осмотры, особенно если развиваются другие проблемы со здоровьем, такие как артрит, диарея или лихорадка.
Обширная крапивница, сопровождающаяся зудом, может быстро ответить на Н1-антигистаминные препараты, такие как дифенгидрамин, гидроксизин или хлорфенирамин. Дозировку следует повышать в два раза от первоначальной или до появления побочных нежелательных эффектов.
Большинство детей быстро адаптируются к седативному действию этих препаратов. В резистентных случаях может помочь добавление Н2-антигистаминных лекарственных средств, таких как циметидин или рантидин, и/или Р-адреноблокаторов, таких как эфедрин и тербуталин. Некоторым детям с хронической крапивницей особенно хорошо помогают неседативные антигистаминные препараты, такие как цетиризин, лоратадин, дезлоратадин и фексофенадин.
Адреналин (эпинефрин) может стать спасительным средством при крапивнице и ангиоотеке, которые поражают дыхательные пути. Системная терапия кортикостероидными препаратами (КСП) назначается только пациентам, находящимся в угрожающем жизни состоянии.
Уртикарные высыпания могут появиться в раннем течении сывороточной болезни, вызванной инфекционными возбудителями или лекарствами. Бессимптомные или болезненные красные папулы и растущие кольцевидные бляшки с геморрагическими границами сопровождаются артралгиями, околосуставным отеком и иногда артритом. Кожные очаги отличаются от классической крапивницы отсутствием зуда и персистенцией более 24 ч.
Недавно сообщалось о реакциях сывороточной болезни после приема цефалора, но они могут случиться и после ряда других антибиотиков. Биопсия кожи обычно показывает лимфогистиоцитарный дермальный воспалительный инфильтрат, но иногда может присутствовать васкулит.
Крапивница может также наблюдаться в продромальном периоде пурпуры Шенлейна-Геноха, для которой характерен лейкоцитокластический васкулит с пальпируемой пурпурой. Крапивницу, вызванную вирусной инфекцией, называют многоформной крапивницей и дифференцируют с реакциями сывороточной болезни и МЭ по наличию зуда и транзиторному, быстро развивающемуся течению.

Маргинальная эритема у ребенка с острой ревматической лихорадкой.
Обратите внимание на фестончатые края эритемы и локализацию на туловище.
Маргинальную эритему, один из основных критериев ревматической лихорадки, которая наблюдается у 20% пациентов, можно ошибочно принять за крапивницу. Эти высыпания характеризуются транзиторными бессимптомными красными папулами, которые увеличиваются в течение нескольких часов, образуя кольцевидные, серпигинозно расширяющиеся, с фестончатыми краями бляшки с узкой граничной полоской и разрешением в центре.
Новые высыпания появляются на туловище и конечностях, по мере того как старые бляшки исчезают. Отсутствие зуда помогает отличить маргинальную эритему от крапивницы. Биопсия кожи показывает преимущественно периваскулярный нейтрофильный инфильтрат. Диагноз ревматической лихорадки зависит от наличия других четко определенных критериев.
Крапивницу необходимо также отличать от фигурных и других реактивных эритем, дифференциация которых обсуждается в отдельной статье на сайте и в последующих статьях.
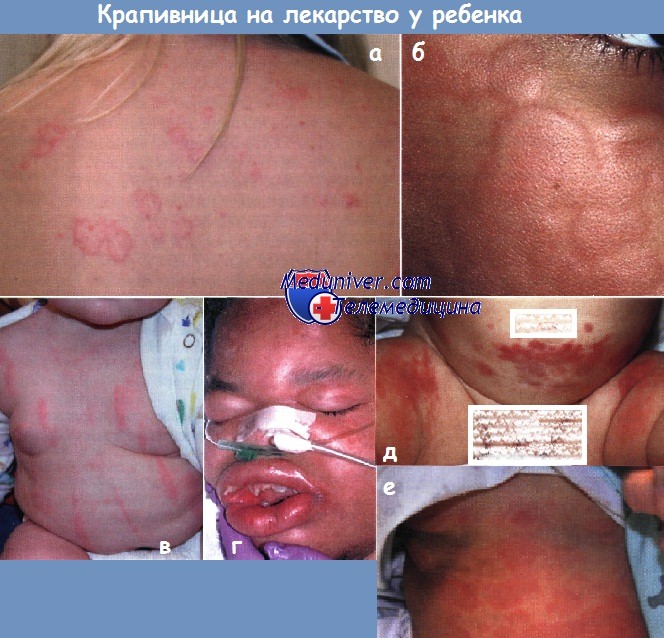
Крапивница:
а - зудящие кольцевидные бляшки рецидивировали на спине у этой здоровой девочки-подростка
б - волдыри на лице у этого мальчика сливаются
в - у ребенка рецидивирующая крапивница и дермографизм в виде вертикальных красных линейных бляшек и окружающей их бледной кожи
г - у 12-летнего мальчика развился диффузный ангиоотек с поражением дыхательных путей вскоре после внутримышечного введения пенициллина после стоматологической процедуры
д - у 10-месячной девочки развилась крапивница в нижней части туловища и на бедрах во время лечения цефаклором по поводу инфекции уха.
Хотя прием лекарства прекратили, кольцевидные бляшки прогрессировали и стали пурпурозными в центре. Высыпания сопровождались артралгиями, отеком суставов и лихорадкой, характерными для картины сывороточной болезни
е - генерализованные мигрирующие зудящие папулы и бляшки (многоформная крапивница) развились у этой 4-летней девочки с вирусным гастроэнтеритом
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

