Папулезные высыпания при сифилисе следует дифференцировать с
Обновлено: 24.04.2024
Клинические признаки вторичного сифилиса указывают на переход болезни во вторую стадию течения.
Появляются признаки вторичного сифилиса через 2 – 4 месяца после начала заболевания.
Бледная трепонема - возбудитель болезни, к этому времени распространяется по всему организму.
Сифилис представляет собой патологию инфекционного происхождения, которая передается при половом контакте.
Заболевание имеет несколько стадий развития.
Каждая из них имеет свои особенности, которые имеют отличия.
Сифилитическая инфекция появляется в результате поражения организма бледной трепонемой.
Этот микроорганизм имеет форму спирали.
За счет своей формы микроорганизм легко проникает через слизистые оболочки и кожу.
После заражения начинается размножение бактерий и прогрессирование заболевания.
Этот процесс протекает в несколько этапов.
Помните! Бактерия погибает при воздействии окружающих факторов.
Ее можно легко уничтожить при обработке дезинфицирующими средствами.
Какие выделяют характерные особенности сифилиса во второй стадии?
Вторичный сифилис проявляется спустя пару месяцев после инфицирования.
На этом этапе, микроорганизм начинает постепенно распространяться через кровеносные сосуды по всему организму.
Место локализации бактерий это лимфоузлы, внутренние органы.
По длительности течения, вторичный сифилис может занимать несколько лет.
Характерным признаком второй стадии сифилиса является сыпь.
Она располагается по всему телу.
Высыпания в себе содержат большое количество возбудителя.
Важно! Вторая стадия является особенно заразной.
Если лечение не было назначено вовремя, начинается развитие третичного сифилиса.
Переход в третью стадию влечет за собой серьезные повреждения внутренних органов и систем.
Возможны необратимые процессы, которые влекут за собой ряд серьезных осложнений.
Вплоть до летального исхода.
Стоит своевременно обратиться за квалифицированной помощью.
Клинические признаки вторичного сифилиса
Вторичный сифилис протекает в три периода, которые сменяют друг друга:
- 1. Ранний вторичный сифилис
- 2. Рецидивный или возвратный период
- 3. Скрытый период
Основные признаки вторичного сифилиса проявляются в виде сыпи.
Такая сыпь называется вторичным сифилидом и может быть:
- Розеолезной
- Папулезной
- Пустулезной
- Пигментной
Розеолезная сыпь
Розеолезная сыпь, или сифилитическая розеола, выглядит как пятно розового цвета.
Размер таких пятен может достигать 1 сантиметра.
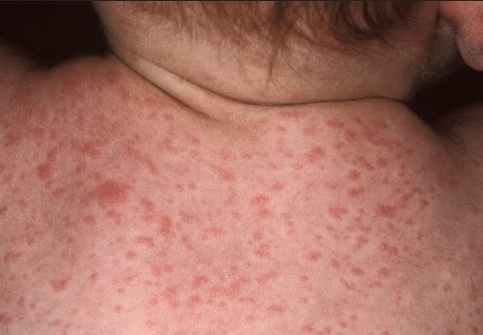
Располагаются сифилитические розеолы преимущественно на спине, груди и животе.
Тем не менее, такую сыпь можно встретить и на лице, а также коже стоп и кистей рук.
Количество высыпаний возрастает с каждой неделей.
Если на сифилитическую розеолу надавить, она сливается цветом с окружающей кожей.
Редкой формой является приподнятая розеолезная сыпь – она немного возвышается над кожей.

О признаках вторичного сифилиса
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Папулезная сыпь
Папулезная сыпь называется папулезным сифилидом.

Высыпание при этом выглядит как папула, небольшой плотный узелок.
Цвет папулезного сифилида может варьироваться от розового до темно-красного.
Папулы с течением времени начинают шелушиться, шелушение распространяется от центра к краям.
После того, как папулы исчезают, кожа на их месте еще долго остается темной.
Пустулезный сифилид возникает у пациентов с ослабленным иммунитетом.
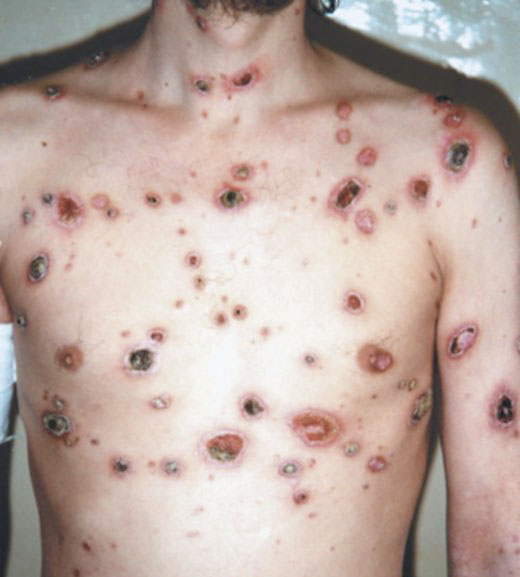
Такой вид сыпи встречается у лиц, страдающих наркоманией, алкоголизмом и тяжелыми инфекционными болезнями.
Внутри пустул при такой сыпи находится гнойное содержимое.
Когда пустула высыхает, на ее месте образуется желтая гнойная корочка.
Пигментный сифилид
Пигментный сифилид иначе называется сифилитической лейкодермой.
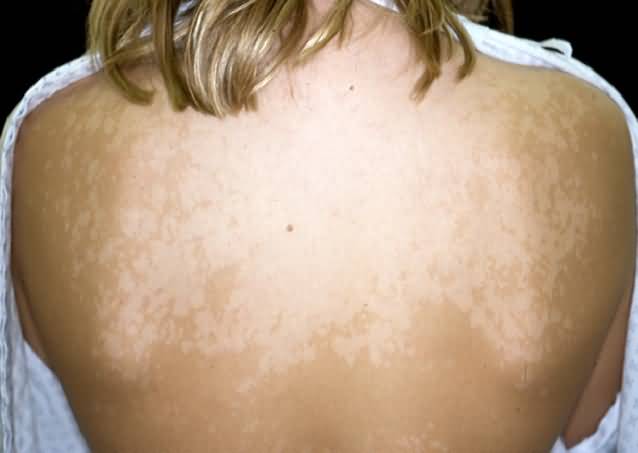
Этот вид сыпи возникает из-за нарушения пигментации кожи.
На коже заболевшего человека появляются участки повышенной пигментации.
Цвет кожи в таких местах может варьироваться от грязно-желтой до темно-коричневой.
Спустя 2-3 недели на темных участках появляются светлые округлые пятна.
Светлые участки постепенно увеличиваются в размерах и имеют одинаковый диаметр.
Важно! Пигментный сифилид не зудит, не шелушится и не воспаляется.
Одновременно с появлением сыпи могут воспаляться регионарные лимфатические узлы.
Может наблюдаться сифилитическая ангина – поражение бледной трепонемой миндалин.
Этот признак сопровождается осиплостью голоса из-за перехода воспаления на голосовые связки.
Клинические признаки вторичного сифилиса включают в себя и выпадение волос.
Облысение может носить диффузный характер и поражать большие области.
Встречается очаговое облысение с выпадением волос на маленьких участках кожи.
Помните! Сыпь при вторичном сифилисе проходит через несколько недель и начинается скрытый период заболевания.
Тем не менее, болезнь на этом не прекращается.
Исчезновение признаков связано с тем, что иммунитет организма временно подавляет размножение трепонемы.
Возвратный вторичный сифилис развивается при ослаблении иммунитета и характеризуется повторным появлением симптомов.

Вторичный сифилис без лечения продолжается от 2 до 5 лет.
Весь этот период чередуются этапы вторичного сифилиса с повторением клинической картины.
Вторичный сифилис: дополнительные признаки
Кроме характерных проявлений на кожных покровах, выделяют еще ряд симптомов, характерных для вторичного сифилиса.
Симптомами патологии могут быть:
- 1. Выпадение волос
- 2. Увеличение лимфоузлов
- 3. Нарушения работы внутренних органов
- 4. Осиплость голоса
Увеличение лимфатических узлов происходит преимущественно в паховой области, на шее или под мышками.
Имеет генерализованную форму, при ощупывании, нет спаек с соседними тканями.
Не вызывают болей или дискомфорта.
В результате поражения слизистой оболочки ротовой полости, можно наблюдать хрипоту в голосе при разговоре.
Поражение гортани приводит к тому, что разговаривать становится трудно.
Вторичный сифилис способен поражать внутренние органы.
Как правило, начинают появляться следующие признаки:
- Гастрит
- Бессонница
- Отит
- Ринит
- Плеврит
- Симптомы поражения почек
- Раздражительность
- Преимущественно ночные боли в суставах рук и ног
Это далеко не все симптомы, характерные для вторичного сифилиса.
Возможно развитие нейросифилиса.
Иногда диагностируют сифилитический менингит.
Возможны появления других кожных реакций.
Характерные признаки второй стадии помогут поставить предварительный диагноз и подтвердить вероятность заражения.
Одним их таких признаков служит облысение или алопеция.
Этот симптом проявляется чаще всего через полгода после заражения.
Оно проявляется в виде очагового выпадения волос, полного облысения или смещенного типа.
Часто страдают волоски бровей и ресниц, многие бояться данного процесса.
Следует отметить! При правильном лечении, процесс облысения полностью обратим.
Своевременная терапия приводит к полному восстановлению волосяного покрова на теле.
Это происходит чаще всего через пару месяцев после проведенного курса.
Лейкодерма сифилитическая - еще один их характерных симптомов для второй стадии.
Встречается признак преимущественно среди женского пола.
Место расположения обесцвеченных участков кожи располагается в области груди, плеч, шеи.
Появляется через полгода, с момента проникновения бледной трепонемы в организм.
Пятна имеют характерный белый оттенок.
По-другому данный признак называется «ожерелье Венеры».
При проявлении пятен человек не ощущает болей.
После лечения пятнистость наблюдаются на протяжении некоторого времени, а потом исчезает.
Признаки вторичного сифилиса: диагностика
Чтобы получить точный диагноз, рекомендуется пройти обследование.
Лабораторные исследования помогают назначить эффективную схему терапии.
Установить наличие сифилиса помогает дифференцированная диагностика.
Анализы позволяют исключить такие заболевания так краснуха, корь, кожные заболевания.
Перед тем как пройти исследования, следует посетить врача.
Для исследования на сифилис второй стадии, следует обратиться к дерматовенерологу.
Этот специалист проведет полный визуальный осмотр и пальпацию пораженных участков.
После этого, даст направление на выполнение лабораторного обследования.
Обязательно, для подтверждения диагноза, берется отделяемое из элементов высыпания.
Соскоб с кожных покровов делает доктор.
Материал направляется в лабораторию для дальнейшего изучения.
Дополнительно, следует сдать мочу и кровь на анализ.
Забор крови осуществляется из вены.
Это выполняют утром, желательно на голодный желудок.
Главным метод исследования является антикардиолипиновый тест.
Дополнительно используют серологические методы исследования (РИФ, РПГА, РИБТ).
В случае поражения других органов и систем, лечащий врач направит на обследование к узким специалистам.
Может понадобиться консультация следующих специалистов:
- 1. Невролог
- 2. Гастроэнтеролог
- 3. Офтальмолог
- 4. Уролог
- 5. Отоларинголог
Из инструментальных методов диагностики применяют УЗИ органов и гастроскопию.
Исследования при помощи ультразвука помогут определить степень нарушения работы внутренних органов.
Своевременная диагностика помоет избежать развития осложнений.
Признаки вторичного сифилиса: методы лечения
Лечение будет назначено только поле полного обследования и лабораторного подтверждения диагноза.
Обратите внимание! Курс и дозировка лекарственного препарата назначается только врачом.
Несвоевременное лечение приводит к развитию третичного сифилиса.
В результате этого происходит поражение мозга и разрушение костной ткани.
Полное отсутствие медикаментозной терапии способно привести к смерти.
Лечение вторичного сифилиса проводится комплексно.
Обязательно в схему лечения входят антибактериальные препараты.
Для поддержания организма назначают препараты, стимулирующие работу иммунной системы.
Наладить работу органов пищеварения помогают ферменты.
После приема антибиотиков нарушается баланс флоры в кишечнике.
Восстановить микрофлору помогает пробиотики.
Обычно проводится терапия в условиях стационара.
Современные препараты пролонгированного действия позволяют проводить лечение и амбулаторно.
Как правило, лечение занимает несколько месяцев.
В среднем от двух до трех месяцев.
Если отмечаются серьезные осложнения, лечение длится до нескольких лет.
Помните! Самолечение вторичного сифилиса приводит к осложнениям и ухудшению самочувствия.
Подбираются схемы лечения для каждого пациента индивидуально.
При этом учитывается степень поражения и индивидуальная переносимость лекарственного препарата.
Преимущественно в лечении сифилиса используют антибиотик пенициллиновой группы.
Если наблюдается аллергическая реакция на данный препарат, применяют группу макролидов.
Пенициллин – антибиотик, который вводят внутримышечно через каждые три часа.
Азитромицин – антибиотик, который входит в группу макролидов.
Это противомикробное средство не имеет побочных эффектов.
При врожденном сифилисе, данный антибиотик является не эффективным.
Улучшить терапевтический эффект помогут физиотерапевтические процедуры.
Если вы заподозрили у себя признаки вторичного сифилиса – вам помогут специалисты нашей клиники.
Вторичный сифилис — следующий за первичным период сифилиса, который характеризуется диссеминированной сыпью с большим полиморфизмом элементов (розеолы, папулы, везикулы, пустулы), поражением соматических органов, опорно-двигательного аппарата, нервной системы и генерализованным лимфаденитом. Диагностика вторичного сифилиса проводится путем выявления бледной трепонемы в отделяемом кожных элементов, пунктате лимфоузлов и спиномозговой жидкости; постановкой серологических реакций. Лечение включает пенициллинотерапию и симптоматическую терапию поражений внутренних органов.
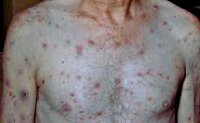
Общие сведения
Период вторичного сифилиса начинается через 2-3 месяца после проникновения в организм бледных трепонем и связан с их попаданием в кровь и лимфу. По кровеносным и лимфатическим сосудам возбудители сифилиса разносятся во внутренние органы, лимфоузлы и нервную систему, вызывая их поражение. Под воздействием иммунного ответа организма бледная трепонема может образовывать споры и цисты, в которых она сохраняется в невирулентном виде, обуславливая развитие скрытого периода вторичного сифилиса. При снижении активности иммунных механизмов возбудитель способен снова трансформироваться в патогенную подвижную форму, вызывающую рецидив вторичного сифилиса.

Классификация вторичного сифилиса
Свежий вторичный сифилис — развивается после первичного сифилиса и проявляется обильной диссеминированной мелкой полиморфной сыпью, наличием твердого шанкра в стадии разрешения и полиаденитом. Продолжительность 2-4 месяца.
Скрытый вторичный сифилис — характеризуется исчезновением клинических симптомов и выявляется только положительными результатами серологических исследований. Длится до 3-х месяцев и более.
Рецидивный вторичный сифилис — происходит чередование рецидивов сифилиса со скрытыми периодами. Во время рецидивов опять появляется сыпь. Однако, в отличие от свежего вторичного сифилиса, она менее обильная, более крупная и располагается группами, образуя дуги, кольца, гирлянды и полукольца.
Симптомы вторичного сифилиса
Развитие вторичного сифилиса часто начинается с общих симптомом, сходных с проявлениями ОРВИ или гриппа. Это недомогание, повышение температуры, озноб, головная боль. Отличительной особенностью вторичного сифилиса является артралгии и миалгии, усиливающиеся в ночное время. Только через неделю после появления этих продромальных симптомов возникают кожные проявления вторичного сифилиса.
Высыпания вторичного сифилиса — вторичные сифилиды — отличаются значительным полиморфизмом. При этом они имеют целый ряд сходных характеристик: доброкачественное течение без периферического роста и разрушения окружающих тканей, округлая форма и четкое отграничение от окружающей их кожи, отсутствие субъективной симптоматики (изредка отмечается небольшой зуд) и островоспалительных признаков, заживление без образования рубцов. Вторичные сифилиды содержат большую концентрацию бледных трепонем и обуславливают высокую инфекционную опасность больного вторичным сифилисом.
Наиболее распространенной формой сыпи при вторичном сифилисе является сифилитическая розеола или пятнистый сифилид, проявляющийся округлыми бледно-розовыми пятнами диаметром до 10 мм. Обычно они локализуются на коже конечностей и туловища, но могут быть на лице, стопах и кистях. Розеолы при вторичном сифилисе появляются постепенно по 10-12 штук в день в течение недели. Типично исчезновение розеолы при надавливании на нее. К более редким формам розеолезной сыпи при вторичном сифилисе относятся шелушащаяся и приподнимающаяся розеолы. Первая имеет небольшое западение в центре и покрыта пластинчатыми чешуйками, вторая — возвышается над общим уровнем кожи, что делает ее похожей на волдырь.
На втором месте по распространенности при вторичном сифилисе находится папулезный сифилид. Наиболее типичная его форма лентикулярная, имеющая вид плотноэластичных папул диаметром 3-5 мм розового или медно-красного цвета. Со временем в центре папулы вторичного сифилиса начинается шелушение, которое распространяется на периферию. Характерен «воротничок Биетта» - шелушение по краю папулы в то время, как в центре оно уже закончилось. Разрешение папул заканчивается образованием длительно существующей гиперпигментации. К более редким формам папулезного сифилида относят себорейный, монетовидный, псориазиформный, мокнущий сифилид, папулезный сифилид ладоней и подошв, а также широкие кондиломы.
Редкой формой высыпаний вторичного сифилиса является пустулезный сифилид. Его появление обычно наблюдается у ослабленных пациентов (больных туберкулезом, наркоманов, алкоголиков) и свидетельствует о более тяжелом течении вторичного сифилиса. Пустулезный сифилид характеризуется наличием гнойного экссудата, который высыхает с образованием желтоватой корочки. Клиническая картина напоминает проявления пиодермии. Пустулезный сифилид вторичного сифилиса может иметь следующие формы: импетигинозную, угревидную, эктиматозную, оспенновидную, рупоидную.
При рецидивном вторичном сифилисе может наблюдаться пигментный сифилид (сифилитическая лейкодерма), появляющийся на боковой и задней поверхности шеи в виде округлых беловатых пятен, получивших название «ожерелье Венеры».
Кожные проявления вторичного сифилиса сопровождаются генерализованным увеличением лимфатических узлов (лимфаденитом). Увеличенные шейные, подмышечные, бедренные, паховые лимфоузлы остаются безболезненными и не спаяны с окружающими их тканями. Нарушение питания корней волос при вторичном сифилисе приводит к выпадению волос с развитием диффузной или очаговой алопеции. Часто отмечаются поражения слизистых оболочек ротовой полости (сифилис полости рта) и гортани. Последние обуславливают характерную осиплость голоса у больных вторичным сифилисом.
Со стороны соматических органов наблюдаются в основном функциональные изменения, которые быстро проходят при проведении лечения и отсутствуют в периоды скрытого вторичного сифилиса. Поражение печени проявляется ее болезненностью и увеличением, нарушением печеночных проб. Часто наблюдается гастрит и дискинезия ЖКТ. Со стороны почек возможна протеинурия и возникновение липоидного нефроза. Поражение нервной системы проявляется раздражительностью и нарушением сна. У некоторых пациентов с вторичным сифилисом наблюдается сифилитический менингит, легко поддающийся терапии. Возможно поражение костной системы с развитием остеопериоститов и периоститов, проявляющихся ночными болями преимущественно в костях конечностей и протекающих без костных деформаций. В отдельных случаях вторичного сифилиса могут наблюдаться отит, сухой плеврит, ретинит, нейросифилис.
Диагностика вторичного сифилиса
Разнообразная клиническая картина вторичного сифилиса диктует необходимость проводить исследования на сифилис у каждого пациента с диффузной сыпью, сочетающейся с полиаденопатией. В первую очередь это исследование отделяемого кожных элементов на наличие бледной трепонемы и постановка RPR-теста. Выявить бледную трепонему можно и в материале, взятом при пункционной биопсии лимфатического узла. Исследование цереброспинальной жидкости, полученной путем люмбальной пункции в период свежего вторичного сифилиса или рецидива, также часто выявляет наличие возбудителя.
При вторичном сифилисе у большинства пациентов отмечаются положительные серологические реакции (РИБТ, РИФ, РПГА). Исключение составляют лишь 1-2% случаев ложноотрицательных реакций, обусловленных слишком высоким титром антител, который можно понизить путем разведения сыворотки.
Клинические проявления со стороны внутренних органов могут потребовать дополнительной консультации гастроэнтеролога, уролога, окулиста, невролога, отоларинголога; проведения УЗИ органов брюшной полости, гастроскопии, фарингоскопии, УЗИ почек, рентгенографии легких и пр.
Дифференциальная диагностика вторичного сифилиса
Выраженный полиморфизм высыпных элементов при вторичном сифилисе обуславливает большой перечень заболеваний, с которыми необходимо проводить его дифференциальную диагностику. Это инфекционные заболевания, сопровождающиеся сыпью (краснуха, корь, сыпной тиф, брюшной тиф, ветряная оспа и др.), дерматологические заболевания (токсикодермия, псориаз, красный плоский лишай, туберкулез кожи, угри), грибковые заболевания (отрубевидный лишай, розовый лишай Жибера, кандидоз), инфекционных поражений кожи (вульгарная эктима, стрептококковое импетиго). Широкие кондиломы вторичного сифилиса необходимо дифференцировать от остроконечных кондилом, обусловленных ВПЧ. Поражения слизистой дифференцируют с афтозным стоматитом, лейкоплакией, глосситом, СКВ, ангиной, ларингитом, молочницей.
Лечение вторичного сифилиса
В терапии вторичного сифилиса применяются те же препараты, что и в лечении первичного сифилиса. При поражении соматических органов дополнительно используют симптоматические средства. Наиболее эффективным считается лечение вторичного сифилиса водорастворимыми пенициллинами, в ходе которого постоянно поддерживается необходимая концентрация пенициллина в крови. Но подобную терапию можно проводить только в стационарных условиях, поскольку требуется внутримышечное введение препарата каждые 3 часа.
Не соблюдение адекватной схемы лечения или достаточной продолжительности терапии приводит к дальнейшему развитию заболевания и его переходу в следующую стадию — третичный сифилис.
Сифилис полости рта – хроническое инфекционное заболевание, вызываемое бледной трепонемой. При первичном поражении на слизистой образуется твердый шанкр – инфильтрат с участком распада в центре красного цвета правильной округлой формы. Жалобы на болезненность отсутствуют. Вторичный сифилис полости рта характеризуется возникновением множественной сыпи розеолезно-папулезного характера. Наличие гуммозного инфильтрата свидетельствует о третичном сифилисе полости рта. Диагностика заболевания включает клинический осмотр, бактериоскопию соскоба, серологические реакции, рентгенографию. Лечение сифилиса полости рта проводят в кожно-венерологическом диспансере.
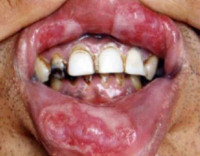
Общие сведения
Сифилис полости рта – специфическое инфекционное заболевание, возникающие в результате проникновения в организм бледной трепонемы. У большинства пациентов с диагнозом сифилис выявляют характерные признаки поражения слизистой полости рта, надкостницы или костной ткани верхней и нижней челюстей. Нередко именно в ротовой полости локализуются первичные сифилитические очаги. При первичном сифилисе полости рта у 95% пациентов обнаруживают 1 твердый шанкр. Крайне редко образуется несколько сифилом. В течение третичного периода гуммозные инфильтраты, разрушающие костную ткань, чаще выявляют на нижней челюсти. У детей и подростков основными путями инфицирования являются внутриутробный и бытовой, тогда как у людей старшего возраста в большинстве случаев заражение сифилисом полости рта возникает вследствие незащищенного полового акта.

Причины и классификация сифилиса полости рта
Сифилис полости рта развивается в результате инфицирования бледной трепонемой. Основные пути передачи заболевания – внутриутробный, бытовой, половой. Предрасполагающими условиями, открывающими ворота для внедрения анаэробов, являются трещины кожи, эрозии слизистой оболочки ротовой полости. В месте внедрения спирохет образуется твердый шанкр. Размножение бактерий при сифилисе полости рта происходит в лимфатических узах, вследствие чего уже спустя несколько дней после заражения наблюдается полиаденит. В ответ на проникновение в организм бледной трепонемы иммунной системой человека продуцируются антитела, направленные на связывания и элиминацию инфекционных агентов. Дальнейшее распространение бактерий в организме человека осуществляется по сосудам лимфатической системы.
Сифилис полости рта проходит 4 периода:
1. Инкубационный. Характеризуется отсутствием специфической клиники, длится в течение 3-5 недель от момента инфицирования.
2. Первичный сифилис полости рта. Возникает с появлением в полости рта первичной сифиломы, протекает на протяжении 6-8 недель. Первые 3 недели являются серонегативными, так как с помощью специфических серологических тестов не удается выделить бледную трепонему. Последующие 3 недели относят к сероположительному периоду.
3. Вторичный сифилис полости рта. Наблюдается в течение 4 лет. Поражаются слизистые оболочки, кожные покровы, внутренние органы. Начинается вторичный сифилис полости рта с фазы выраженных клинических проявлений длительностью около 3 недель. При этом на слизистой полости рта возникают множественные очаги розеолезно-папулезной сыпи, наблюдается полиаденит. Далее заболевание переходит в латентную стадию. Чередование обострений и ремиссий может возникать до 3-4 раз. Серологические реакции положительные.
4. Третичный сифилис полости рта. Длится в течение 6-8 лет. Основной элемент поражения – гуммозный инфильтрат. Количество бледных трепонем существенно снижается. Серологические реакции положительные в 70% случаев. Третичный сифилис приводит к необратимым деструктивным изменениям в органах и системах, становится причиной прогрессивного паралича.
Симптомы сифилиса полости рта
Клиника заболевания напрямую зависит от стадии течения патологического процесса. О первичном сифилисе полости рта говорит появление инфильтрата, в центре которого формируется зона распада. Края первичного элемента поражения правильные, ровные, дно красного цвета, инфильтрированное. При осмотре сифилома безболезненная, немного возвышается над слизистой. Вследствие активизации анаэробной микрофлоры дно язвы покрывается темно-серым налетом. Чаще твердый шанкр локализуется на губах, языке, небе, миндалинах. Через несколько дней после появления сифиломы наблюдается лимфаденит, сопровождающийся гипертермией, вялостью, ухудшением общего состояния.
Вторичный сифилис полости рта характеризуется возникновением сифилитической ангины и множественными розеолезно-папулезными элементами поражения. Розеолы представляют собой гиперемированные участки слизистой с четкими контурами. Папулы – очаги измененной в цвете слизистой (чаще синюшно-красного оттенка) с незначительным возвышением в центре. Излюбленной локализацией морфологических элементов при вторичном сифилисе полости рта являются дистальные участки (небо, миндалины). Папулы и розеолы имеют тенденцию к слиянию, в результате чего наблюдается клиника, имеющая сходство с ангиной. Сифилитическое поражение языка проявляется в виде атрофии нитевидных и желобовидных сосочков. При этом спинка языка приобретает вид «скошенного луга» – нормальные участки слизистой чередуются с патологически измененными зонами.
При третичном сифилисе полости рта образуется гуммозный инфильтрат. Патологический процесс может поражать язык, что приводит к его утолщению, образованию рубцов, стойкой деформации. При вовлечении в воспалительный процесс надкостницы возникает уплотнение периоста, спаивающееся со слизистой. В случае локализации сифилитического поражения в участке альвеолярного отростка наблюдается патологическая подвижность зубов, вертикальная перкуссия которых становится положительной. При прорыве инфильтрата образуется безболезненная язвенная поверхность кратерообразной формы с ровными краями. Формирование и отторжение секвестров при сифилисе полости рта наблюдается редко. Со временем участок поражения рубцуется. В результате образования гуммы на верхней челюсти может возникнуть соустье ротовой полости с полостью носа. При третичном сифилисе полости рта нарушается целостность костей носа, носовой перегородки.
Диагностика сифилиса полости рта
Постановка диагноза «сифилис полости рта» базируется на основании жалоб пациента, данных анамнеза заболевания, клинического осмотра, результатов дополнительных методов исследования. При первичном сифилисе полости рта врач-стоматолог выявляет, как правило, один твердый шанкр. При пальпации образовавшаяся язвенная поверхность безболезненная правильной округлой формы красного цвета с ровными возвышающимися краями и инфильтрированным сальным дном. Лимфатические узлы уплотнены, увеличены, безболезненны, не спаяны с кожей и окружающими тканями. При вторичном сифилисе полости рта обнаруживают остаточные сифиломы, а также розеолезно-папулезную сыпь на небе, дужках, миндалинах. Поскабливание папул приводит к обнажению эрозивных поверхностей. В случае рецидива вторичного сифилиса полости рта элементов сыпи образуется меньше, папулы и розеолы имеют бледный окрас, группируются, образуя фигуры, по форме напоминающие гирлянды, кружево.
При вторичном сифилисе полости рта выявляют полиаденит. В отличие от катаральной ангины, болезненности при глотании и высокой температурной реакции при сифилитическом поражении не наблюдается. При третичном сифилисе полости рта обнаруживают гуммозный инфильтрат, после распада которого формируется глубокая кратерообразная язвенная поверхность. Нарушается целостность челюстей, костей носа. Участки поражения рубцуются, что приводит к возникновению стойких деформаций. Увеличения регионарных лимфоузлов не отмечается. Обнаружение бледной трепонемы в соскобе или в содержимом лимфатических узлов подтверждает диагноз сифилис полости рта. Для выявления сифилитического поражения используют также серологические реакции, которые у больных становятся стойко положительными, начиная с 4 недели от момента образования твердого шанкра. Первые 3 недели течения первичного сифилиса полости рта являются серонегативным периодом, так как в это время с помощью серологических реакций не удается подтвердить диагноз.
Рентгенографически у пациентов с третичным сифилисом полости рта диагностируют зоны разрежения костной ткани в участках, соответствующих гуммозному поражению, а также склеротические изменения по периферии. Присутствует деструкция кортикального слоя кости, признаки оссифицирующего периостита. Дифференцируют сифилис полости рта с декубитальной язвой, злокачественной опухолью, туберкулезным и актиномикотическим поражениями, ангиной, шанкриформной пиодермией, афтами Сеттона, красным плоским лишаем, лейкоплакией. Пациента обследует стоматолог-терапевт или хирург-стоматолог. При подозрении на наличие специфической сифилитической инфекции больного направляют на консультацию в кожно-венерологическое отделение.
Лечение сифилиса полости рта
Лечение сифилиса полости рта проводят в специализированном венерологическом диспансере. Местно показаны промывания сифилитических поражений антисептиками. С этой целью в стоматологии чаще используют средства на основе хлорамина. Выбухающие грануляции прижигают растворами хромовой кислоты. При выявлении признаков нежизнеспособности пульпы проводят эндодонтическое лечение, соответствующее принципам терапии хронического периодонтита. В большинстве случаев после пломбирования каналов подвижность зубов снижается.
В фазе выраженной симптоматики хирургическое вмешательство, направленное на удаление образовавшихся секвестров, не выполняют. Секвестрэктомия при сифилисе полости рта показана только после стихания клинических проявлений заболевания. В периоде ремиссии осуществляют санирующие мероприятия, заключающиеся в удалении зубных отложений, лечении кариеса и его осложнений. При раннем обращении, полноценном комплексном лечении прогноз при сифилисе полости рта благоприятный. После выздоровления и снятия с учета образовавшиеся дефекты подлежат хирургической пластике.
Сифилис – передающееся половым путем, опасное заболевание, вызванное патогенными микроорганизмами Treponema pallidum.
Инфекция может передаваться от матери к плоду во время беременности или родовой деятельности.
Ранняя стадия сифилиса не вызывает много симптомов.
Иногда характеризуется общей слабостью, недомоганием или незначительным повышением температуры.
По мере прогрессирования инфекции, присоединяются более выраженные клинические признаки.
Это кожная сыпь на руках, ногах, вторичные сифилиды и другие морфологические элементы.
Важно! Риск ВИЧ/СПИДа у сифилитического пациента в 5 раз выше.

Разновидности высыпаний при сифилисе
Папулезный лентикулярный сифилид — чаще всего диагностируемая сыпь при развитии вторичного сифилиса.
Также для высыпаний характерно их появление в период рецидивирования инфекционного процесса или на поздних сроках заболевания.
Лентикулярный сифилид проявляется в виде папул.
Они имеют полушаровидную форму, где верхняя часть образования плоская, а нижняя округлая.
Размер папул варьируется от нескольких миллиметров до 0,5-1 см.
При пальпации четко можно определить инфильтрат, который имеет плотную и эластичную структуру.
В начале развития папулы представляют собой розоватые высыпания.

Со временем становятся темнее и приобретая желтоватый оттенок, иногда синеватый.
При развитии папул на ступнях цвет образований может варьироваться от темно-красных до фиолетовых.
По истечению некоторого времени образования подсыхают и начинают шелушиться.
Некоторые пациенты при пальпации отмечают болезненность папул — симптом Ядассона.
Это острая резкая боль при ощупывании или надавливании сифилитического образования.
Течение лентикулярного сифилиса может иметь несколько форм — появляясь неравномерными очагами.
По этой причине на теле пациента наблюдаются папулы в различной стадии развития.
Вторичная инфекция сифилиса, как правило, сопровождается обширными высыпаниями, которые неравномерно усеивают кожные покровы.
Папулы могут иметь достаточно большой размер.
При этом, объединяясь с рядом располагающимися высыпаниями, образуя некоторое подобие колец.
Большее количество сыпи можно наблюдать в лобной части головы, на границе с ростом волос.
Нередко отмечается развитие подобного высыпания спустя 3-5 лет после инфицирования.
Дополнительно данная форма делиться на несколько подвидов:
- 1. Псориазиформные папулы. Узелки сопровождаются развитием шелушения, схожего на проявление псориаза. Однако, в отличие от псориаза, по окраине папулы имеется инфильтрат выраженного, красного оттенка. При данной группе высыпаний не наблюдается слияние монетовидных элементов в бляшки и их периферический рост, сыпь не имеет определенной локализации.
- 2. Себорейные папулы при сифилисе. Наблюдаются все те же папулы, но на поверхности данных имеются жирные шелушения (Биетта воротничок), в виде чешуек темно-бежевого или желтоватого оттенка. Основная локализация образований приходится на участки эпидермиса с многочисленными сальными железами — лицо, волосистая часть головы, грудь, спина.
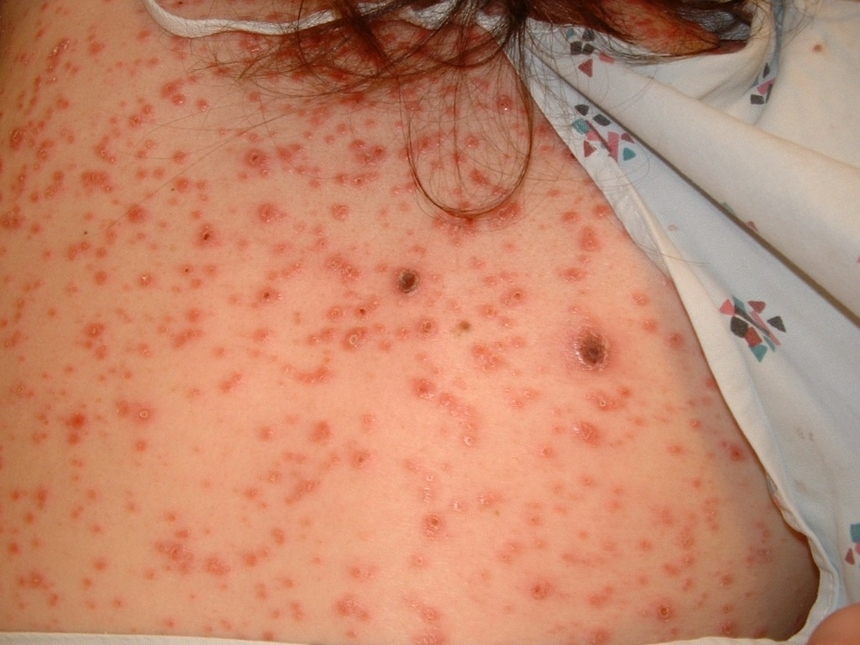
- 3. Региональные папулы. Развитие наблюдается спустя некоторое время после того, как образовалась первичная сифилома. Папулы регионального типа отличаются размером около 1 см, округлой формой и локализацией в области промежности, паха, подмышечной зоне. Чаще всего возникают в период завершения инкубационного периода заболевания или в самом начале инфекции (при первичном сифилисе).
При диагностировании лентикулярного сифилида важным этапом является проведение дифференциального исследования.
Важно для исключения дерматологических заболеваний не венерической этиологии.
Лентикулярный сифилид необходимо отличать от других патологических процессов.
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис, полуколичественно (RPR) | 1 д. | 600.00 руб. |
Диф диагностика папул при других кожных патологиях кроме сифилиса
Парапсориаз или болезнь Брока
Парапсориаз — редкое, кожное, не контагиозное заболевание, относится к лимфопролиферативным дерматозам.
Встречается преимущественно у взрослых мужчин, средней возрастной категории.
На сегодня нет точного определения этого расстройства.
Из-за его разнообразного клинического проявления и отсутствия конкретных результатов гистопатологии.
Тем не менее, поражения обычно представляют собой розовые и чешуйчатые пятна.
Различаются по размеру в диапазоне от 1 до 5 см.

Высыпания часто имеют хроническое течение и устойчивы к медикаментозному воздействию.
Существует два типа парапсориаза: мелкокапельный парапсориаз (в англ. терминологии SPP) и бляшечный (LPP).
Из двух типов LPP считается предраковым дерматозом, способным перерождаться в Т-клеточные лимфомы.
Тогда как SPP является хроническим доброкачественным состоянием.
Опять же, поскольку это расстройство трудно диагностировать, нет конкретной эпидемиологической статистики.
У 10% из тех, кто имеет парапсориаз бляшечного типа, наблюдается прогрессирование заболевания в злокачественную форму.
Причина парапсориаза неизвестна, до сих пор ведутся исследования на данную тематику.
Условно принято считать, что парапсориаз развивается на фоне инфекционных процессов и иммунных нарушений.
Мелкокапельный псориаз обычно имеет бессимптомное течение.
Не наблюдается ухудшение общего самочувствия, но развиваются высыпания, от розового до желто-коричневого цвета.
Круглые или овальные пятна (макулы) размером от 2 до 5 см.
Макулы, главным образом локализуются на животе, боках, спине или нижних конечностях.
При обследовании под микроскопом имеются очень неспецифические данные: мягкое течение спонгиоза, паракератоза, экзоцитоз мелких лимфоцитов.
Существует также вариант заболевания, называемый «цифровым» дерматозом.
Высыпания в этом случае имеют вид удлиненных пятен, а не округлых.
Для постановки окончательного диагноза рекомендуется проведение биопсии эпидермиса.
Желательно несколько процедур на разных участках кожи.
Лишай Вильсона
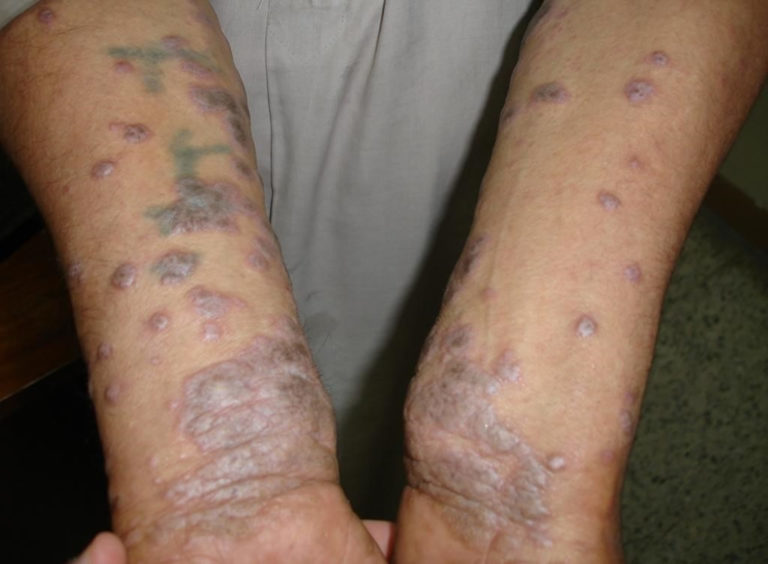
Lichen planus — приобретенное, хроническое, опосредованное иммунной системой заболевание.
Проявляется как полигональные, фиолетовые, зудящие, папулы или бляшки на коже и подобные повреждения на слизистых оболочках, например, в полости рта.
Предполагается, что красный плоский лишай является иммунологически опосредованным расстройством.
Главным образом в кератиноцитных клетках.
Причина данного явления до сих пор неизвестна.
Имеются только некоторые предположения о воздействии определенных вирусов (например, гепатита С и гепатита В) или медикаментозных факторов.
Характерные поражения кожи лишайникового плана — многоугольные, пурпурные, зудящие, плоские папулы.
Они могут слипаться, образуя бляшки.
Поражения могут быть близкими или широко отделенными друг от друга.
У них могут быть белые точки или линии, называемые бороздами Уикхэма, они также могут быть гиперпигментированные.
Повреждения обычно симметрично распределены на верхних/нижних конечностях, особенно вокруг локтей и запястий.
Однако они могут быть найдены где угодно на теле, в том числе на головке полового члена и вульве.
Папулы имеют тенденцию исчезать спустя некоторое время, оставляя признаки гиперпигментации кожного покрова.
Рsoriasis vulgaris (вульгарный псориаз)
Псориаз вульгарный или чешуйчатый лишай — наиболее распространенная форма псориатического поражения кожи.

Встречается практически у 80% пациентов.
Заболевание характеризуется утолщением эпидермиса, развитием на его поверхности воспалительной реакции, покраснения и серебристо-белых чешуек.
Поражения кожи могут сопровождаться зудом, жжением и болезненностью при пальпации.
Типичные, воспалительные, эритематозные, зудящие и серебристо-чешуйчатые участки кожи встречаются при вульгарном псориазе на разгибательных сторонах локтей и коленей.
Также на волосистой части головы, за ушами.
Однако могут быть затронуты и другие части тела: кожные покровы гениталий, промежности, молочных желез, ладоней рук.
В свою очередь, чешуйчатый лишай делится на два подтипа:
- Тип I. Заболевание обычно возникает у пациентов в возрасте до 40 лет, поэтому его называют ранним типом. Другие члены семьи также могут страдать от данной формы псориаза. Нередко в крови пациентов имеются генетические маркеры предрасположенности к болезни
- Тип II. Называется поздним типом, развивается после 40 лет. Семейная предрасположенность обычно отсутствует, ДНК-маркеры в крови пациента значительно ниже, чем при первом подтипе. Данный тип псориаза протекает легче, эффективнее поддается терапии
Милиарный папулезный сифилид
Рapulosa milliaris nigra — доброкачественное, кожное заболевание.

Часто поражает пациентов с вторичным сифилисом.
Симптом сопровождается появлением на коже мягких, дермальных папул.
По цвету практически не отличающихся от естественного оттенка кожи.
Часто локализуются в области волосяных фолликул, на лице, вокруг глаз, спине.
Папулы являются безвредными, но могут сопровождаться выраженным зудом, раздражением.
Заболевание достаточно редкое, склонно проявляться у пациентов с темной кожей, чаще у афроамериканцев.
Патология достаточно сложно поддается медикаментозной терапии, практически не реагирует на лекарственные средства.
Существует несколько методов удаления и лечения рapulosa milliaris: кюретаж, электрокоагуляция, электрохирургия, криотерапия и электролечение.
Каждое лечение представляет собой риск образования рубцовой ткани, уменьшения пигментации и образования келоидных рубцов.
Милиарный сифилид важно дифференцировать с лишаем золотушным.
В данном случае высыпания сгруппированные, представляют собой папулы в виде перифолликулярных узелков, поражающих детей или взрослых, больных туберкулезной инфекцией.
Желтовато-красновато-коричневые папулы обычно развиваются на спине, груди и животе.
Не сопровождаются образованием рубцовой ткани.
Патологию можно встретить под синонимами — Lichen Scrofulosorum, Tuberculosis Cutis Lichenoides.
Другие виды сифилитических высыпаний
Вышеописанные высыпания встречаются чаще при протекающем вторичном сифилисе.
Реже можно встретить следующие разновидности сыпи:
- Мокнущий эрозивный папулезный сифилид. Как правило, поражение развивается на коже между пальцев ног. Мокнущие эрозии возникают как следствие постоянного трения и травмирования папул.
- Монетовидный (нумулярный) папулезный сифилид. Папулы имеют достаточно внушительные размеры, имеют тенденцию сливаться в крупные очаги. По форме напоминают полушаровидные образования темно-красного цвета.
- Вегетирующие папулы или широкие кондиломы. Данное явление характерно только для сифилиса вторичного типа, в случае его рецидивирования. Чаще локализация образований наблюдается в области живота, между пальцами рук. Постепенно папулы растут, приобретая бугристость. Не являются злокачественными, но их вполне легко травмировать и спровоцировать инфекционный процесс.
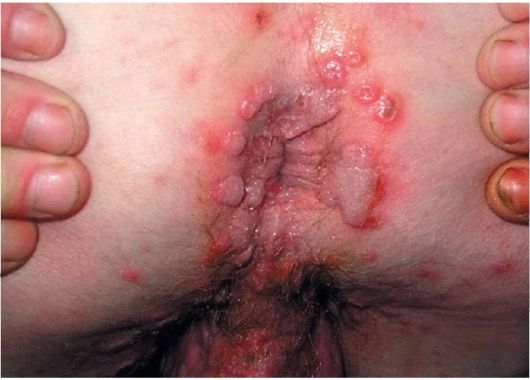
Общие явления при вторичном сифилисе:
- Безболезненные раны в области половых органов, промежности
- Угревые высыпания по всему телу
- Увеличение, опухание лимфоузлов
- Высыпания на слизистых
- Головная боль, усталость, лихорадка
- Потеря веса, иногда выпадение волос
- Боль в суставах
- Забывчивость и умственные проблемы
- Слепота или проблемы со слухом
Развитие морфологических элементов в виде высыпаний характерно для второй стадии инфекционного процесса.
Он имеет название вторичный сифилис.
На второй стадии инфекции видны кожные высыпания, в том числе на слизистой горла.
Кожная сыпь обычно встречается на ладонях и ступнях, но может находиться на любом участке кожного покрова.
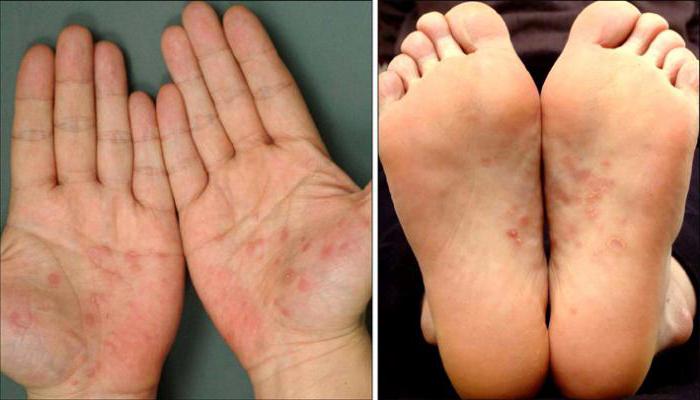
Зачастую пациенты не замечают подобных высыпаний или принимают их за аллергическую реакцию и т. п.
Если у пациента сифилис, и он не прибегает к лечению, инфекция может привести к серьезным, опасным для жизни состояниям.
Могут развиться такие заболевания, как нервные расстройства, повреждение головного мозга, психические расстройства, слепота, аневризма аорты, поражение кровеносных и сердечных сосудов.
Длительное отсутствие адекватного лечения грозит летальным исходом.
Диагностика сифилиса
Сифилис легко диагностируется на первичной или вторичной стадии при наличии высыпаний и папул на поверхности кожного покрова.
Для постановки точного диагноза может быть назначена биопсия новообразований или микроскопия.
Это позволит идентифицировать высыпания.
Для подтверждения диагноза назначаются лабораторные исследования — ПЦР и ИФА.
Также они будут проведены повторно, как контрольные анализы после лечения.
Как проводится лечение сифилиса
Первичный и вторичный сифилис достаточно легко поддается терапии с помощью пенициллина.
Антибиотик один из наиболее широко используемых препаратов в лечение сифилиса.
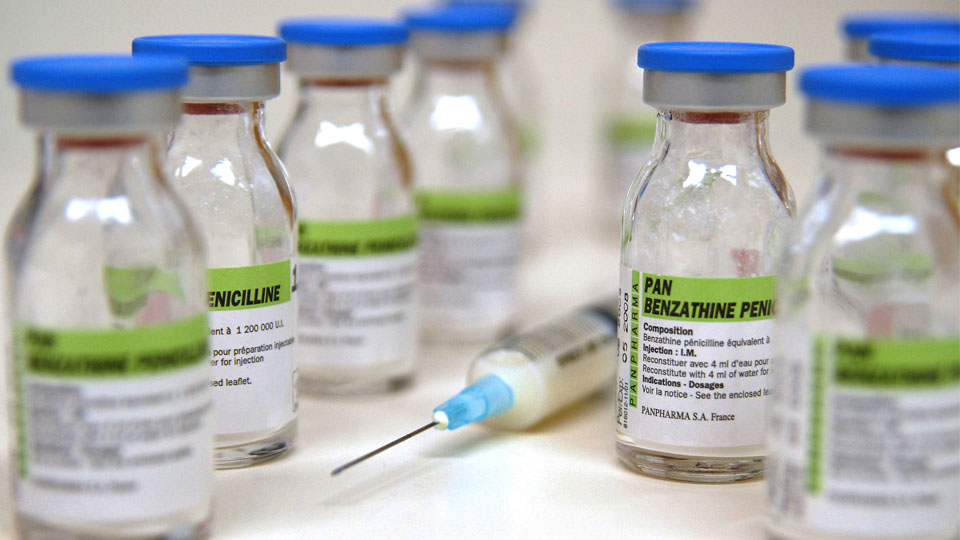
Было доказано, что пенициллин в различных дозах и режимах использования быстро способствует выздоровлению пациентов с ранним сифилисом.
Предотвращая его клиническую прогрессию и переход в скрытую форму.
Относительно терапии высыпаний, то, отдельная схема лечения папул не требуется.
Как правило, в ходе использования бактериостатических препаратов, сыпь уходит.
При выраженном зуде могут быть рекомендованы местные лекарственные средства в виде мазей/гелей с противозудным эффектом.
Для пациентов, имеющих аллергическую реакцию на данный противобактериальный препарат, назначается схема с использованием альтернативных средств:
- Доксициклин
- Азитромицин
- Цефтриаксон
Общие рекомендации по лечению сифилиса:
- Первичная или вторичная форма инфекционного процесса: Пенициллин 2,5 мг (внутримышечно, разовая доза) или Прокаин пенициллин 600 000 единиц
- Поздние или скрытые формы инфекции: Пенициллин 2,5 мг (внутримышечно, три инъекции в течение 2 недель, уколы проводятся по схеме: 1-сутки, далее на 7-е и 14-е). Прокаин пенициллин 900 000 единиц
- Нейросифилис: Прокаин пенициллин 2,5 единицы один раз в день
Альтернативные медикаментозные средства применяются по 100-200 мг от 10 до 28 дней.
Какие анализы сдать и как правильно лечить сможет рассказать на очном осмотре врач-венеролог.
При подозрении на сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 22.05.2020
- Reading time: 4 минут чтения
Пенициллин G (бензилпенициллин), вводимый парентерально, служит предпочтительным препаратом для лечения лиц на всех стадиях сифилиса.
Семейство пенициллинов включает:
- бензилпенициллин Na/K соли, бензатин (инъекционные или пенициллин G) и феноксиметилпенициллин (таблетированный или пенициллин V) – активные природные;
- полусинтетические (оксациллин);
- аминопенициллины (амоксициллин, ампициллин).
2-3 группа: карбоксипенициллины;
4 группа: уреидопенициллины и амидинопенициллины.
Для терапии сифилиса используются препараты 1 группы:
- Натриевая, калиевая и новокаиновая соли бензилпенициллина (водный кристаллический), чаще бензилпенициллин Na, по 1 млн ЕД во флаконе для в/в, в/м инъекции, поскольку калиевые и новокаиновые соли вводятся только в/м. Порошок растворяется водой д/инъекций или новокаином при в/м введении, в 0,9% NaCl при в/в введении, в 0,9% NaCl или воде д/инъекции при эндолюмбальном (1 тыс ЕД/мл) соединяя раствор с ЦСЖ непосредственно перед уколом желательно в соотношении 1:1, но не менее 5-10 мл.
- Бензатин бензилпенициллин. Торговое наименование: бициллин 1, содержит 2,4 млн ЕД во флаконе, препарат пролонгированной формы вводится только в/м, причем глубоко в/м, чтобы не попасть в кровеносный сосуд. Если появляется в шприце кровь – инъекция не проводится, нужно обязательно ее переделать, если требуется ввести 2 дозы – делают 2 укола, причем в разные ягодицы. Растворяется в воде д/инъекций 5 мл или 0,9% NaCl непосредственно перед инъекцией тщательно, чтобы взвесь была равномерная. Растирание места инъекции не допускается;
- Водный прокаин 600 тыс ЕД+бензатин+натриевая/калиевая соли 1,2 млн ЕД (торговое наименование – бициллин 3), тактика введения/растворения как у бициллина 1;
- Водный бензилпенициллина прокаин 300 тыс ЕД+бензатин 1,2 млн ЕД. Торговое наименование – бициллин 5, тактика введения/растворения аналогична бициллину 1.
Используемый препарат (например, бензатин, водный прокаин или водный кристаллический), дозировка и продолжительность лечения зависят от стадии и клинических проявлений заболевания.
Лечение позднего латентного сифилиса и третичного сифилиса требует более длительной терапии, поскольку микроорганизмы теоретически могут делиться медленнее.
Более длительный срок лечения требуется лицам с латентным сифилисом неизвестной продолжительности, чтобы обеспечить адекватное лечение.
Выбор соответствующего препарата имеет важное значение, поскольку T. pallidum может находиться в изолированных участках (например, в ЦНС и водной среде), которые плохо доступны для некоторых форм пенициллина. Комбинации из пенициллина бензатина, пенициллина прокаина, и таблеток пенициллина не считаются предпочтительными для обработки сифилиса.
Следует избегать ошибок как прописывания так и отпуска в аптеках. Иногда практикующий врач невольно предписывал комбинации пенициллин бензатин-прокаина (Бициллин 5) вместо стандартного рекомендуемого препарата пенициллина бензатина (бициллина 1). Либо фармацевты самостоятельно рекомендуют замену при неимении данного лекарства. Практикующие врачи и фармацевты должны знать о схожих названиях этих двух препаратов, чтобы избежать использования неподходящего комбинированного терапевтического средства для лечения сифилиса.
Эффективность пенициллина для лечения сифилиса установлена на основе клинического опыта еще до того, как была признана ценность рандомизированных контролируемых клинических испытаний. Поэтому все рекомендации по лечению сифилиса основаны не только на клинических испытаниях и исследованиях, но и на многолетнем клиническом опыте.
Особый подход в лечении сифилиса: беременность
Единственный возможный метод терапии с документированной эффективностью для лечения сифилиса во время беременности – парентеральный пенициллин. Беременные женщины с сифилисом на любом этапе, имеющие аллергию на пенициллины, должны быть десенсибилизированы и пролечены пенициллином.
Реакция Яриша-Герксгеймера
Реакция Яриша-Герксгеймера – это острая лихорадочная реакция, часто сопровождающаяся головной болью, миалгией, лихорадкой и другими симптомами, которые могут возникнуть в течение первых 24 часов после начала любой терапии сифилиса. Пациенты должны быть проинформированы об этой возможной неблагоприятной реакции и о том, как действовать, если она возникает.

Реакция Яриша-Герксгеймера
Реакция Яриша-Герксгеймера наиболее часто встречается у лиц, страдающих ранним сифилисом, потому, что бактериальная нагрузка на этих стадиях выше. Для лечения симптомов разрешены жаропонижающие средства, но они не могут предотвратить эту реакцию.
Реакция Jarisch-Herxheimer может вызвать ранние роды или вызвать патологии плода у беременных женщин, но это не должно задерживать терапию.
Лечение при возможном заражении сифилисом
Считается, что половая передача T. pallidum происходит только тогда, когда присутствуют мукокутанные (на границе кожи и слизистых) сифилитические поражения. Такие проявления редки уже после первого года заражения, поэтому самым опасным для распространения инфекции считаются именно первичный, вторичный и ранний латентный сифилис .
Лица, подвергшиеся сексуальному воздействию лица, имеющего первичный, вторичный или ранний латентный сифилис, должны быть осмотрены венерологом, пртестированы серологически и пролечены в соответствии со следующими рекомендациями:
- Лица, имевшие половой контакт с лицом, которому был поставлен диагноз первичного, вторичного или раннего латентного сифилиса в течение 90 дней до постановки диагноза, должны лечиться предположительно от раннего сифилиса, даже если результаты серологического теста отрицательны.
- Лица, имевшие половой контакт с лицом, которому был поставлен диагноз первичного, вторичного или раннего латентного сифилиса >90 дней до постановки диагноза, должны лечиться предположительно от раннего сифилиса, если недоступны немедленная лабораторная диагностика и наблюдение. Если серологические тесты отрицательны, лечение не требуется. Если серологические тесты положительны, лечение должно основываться на клинической и серологической оценке и стадии сифилиса.
- В некоторых районах или группах населения с высокими показателями сифилиса департаменты здравоохранения рекомендуют уведомлять и предполагать лечение половых партнеров лиц с поздним латентным сифилисом, которые имеют высокие нетрепонемные серологические тест-титры (т. е. >1:32), поскольку высокие титры могут свидетельствовать о раннем сифилисе. Эти партнеры должны наблюдаться и лечиться как при раннем сифилисе.
- Длительные половые партнеры лиц, страдающих поздним латентным сифилисом, должны быть оценены клинически и серологически на предмет наличия сифилиса и пролечены на основании результатов оценки.
Следующие половые партнеры лиц с сифилисом считаются подверженными риску инфицирования, поэтому должны быть конфиденциально уведомлены о выявлении и необходимости оценки рисков заражения. Партнеры, имевшие половой контакт в течение:
- 3 месяца плюс продолжительность симптомов для лиц, которым поставлен диагноз первичного сифилиса.
- 6 месяцев плюс продолжительность симптомов для лиц с вторичным сифилисом.
- 1 год для лиц с ранним латентным сифилисом.
Лечение первичного и вторичного сифилиса
При первичном и вторичном сифилисе назначается парентеральный Бициллин 1, поскольку этот препарат эффективен для достижения клинического разрешения (т. е. излечения симптомов и предохранения от передачи партнеру) и предотвращения последующие осложнения. Однако, никакие сравнительные пробы в отношении выбора оптимального режима введения пенициллина не проводились. Существенно меньше данных доступно для режимов нонпенициллина.
Рекомендуемый режим для взрослых*
- Бензатин пенициллин (бициллин 1) – 2,4 миллиона единиц в/м в одной дозе.
* Рекомендации по лечению сифилиса у лиц с ВИЧ-инфекцией и беременных женщин обсуждаются ниже.
Имеющиеся данные свидетельствуют о том, что применение дополнительных доз препарата, амоксициллина или других антибиотиков не повышает эффективность при использовании для лечения первичного и вторичного сифилиса, независимо от ВИЧ-статуса.
Рекомендуемый режим для детей грудного и раннего возраста:
- Пенициллин – 50 000 ЕД/кг в/м, до взрослой дозы 2,4 миллиона ЕД в одиночной дозе.
Младенцы и дети, которым был поставлен диагноз сифилиса, должны иметь медицинские карты собственные и матери и проверены на предмет наличия у них врожденного или приобретенного сифилиса.
Младенцы и дети в возрасте ≥1 месяца с первичным и вторичным сифилисом должны находиться под наблюдением педиатра-инфекциониста и проверены на предмет сексуального насилия.
Другие указания по терапии сифилиса
Все лица, имеющие первичный и вторичный сифилис, должны быть проверены на ВИЧ-инфекцию. В районах/группах, где распространенность ВИЧ высока, лица, имеющие первичный или вторичный сифилис, должны быть повторно проверены на острый ВИЧ через 3 месяца, если первый результат теста на ВИЧ был отрицательным.
Лица с сифилисом и симптомами или признаками, указывающими на неврологическое заболевание (например, дисфункция черепных нервов, менингит, инсульт и потеря слуха) или офтальмологическое заболевание (например, увеит, нейроретинит и оптический неврит), должны иметь оценку, включающую анализ ЦСЖ/CSF, офтальмологическое обследование с использованием глазной щелевой лампы и обследование отоларинголога. Лечение должно основываться на результатах этой оценки.
Инвазия ЦСЖ (цереброснипальной мозговой жидкости) T. pallidum , сопровождающаяся лабораторными нарушениями ЦСЖ, часто встречается среди взрослых, имеющих первичный или вторичный сифилис.
При отсутствии клинических неврологических данных, не должно быть отклонение от рекомендуемой схемы лечения первичного и вторичного сифилиса. Симптоматический нейросифилис развивается только у ограниченного числа лиц после лечения рекомендованными пенициллиновыми схемами. Поэтому, если клинические признаки или симптомы неврологического или офтальмологического поражения отсутствуют, рутинный анализ ЦСЖ не рекомендуется для лиц, страдающих первичным или вторичным сифилисом.
Клиническая и серологическая оценка должна проводиться через 6 и 12 месяцев после лечения; более частая оценка целесообразна, если последующее наблюдение является невозможным или если речь идет о повторной инфекции. Серологический ответ (т. е. титр) должен быть сопоставлен с титром во время лечения. Однако оценка серологического ответа на лечение может быть затруднена, и окончательные критерии излечения или неудачи не были четко установлены. Кроме того, нетрепонемные титры теста могут снижаться медленнее у лиц, ранее лечившихся от сифилиса.
Люди которые имеют признаки или симптомы которые не проходят или повторяются и с по крайней мере четырехкратным увеличением титра нетрепонемного теста упорствуя на >2 недели вероятно отказались от лечения или были повторно заражены. Эти лица должны быть изолированы и повторно оценены на предмет ВИЧ-инфекции. Поскольку неудачу лечения обычно точно трудно отличить от реинфекции T. pallidum , также должен быть проведен анализ CSF, а лечение должно руководствоваться результатами CSF-теста.
Если нетрепонемные тест-титры не снижаются в четыре раза в течение 6-12 месяцев после терапии первичного или вторичного сифилиса, это может свидетельствовать о неэффективности лечения. Однако данные клинических испытаний показывают, что 15-20% лиц с первичным и вторичным сифилисом, получавших рекомендованную терапию, не достигают четырехкратного снижения нетрепонемного титра, используемого для определения ответа через 1 год после лечения.
Серологический ответ на лечение, по-видимому, связан с несколькими факторами, включая стадию сифилиса человека (более ранние стадии чаще снижаются в четыре раза и становятся отрицательными) и начальные нетрепонемные титры антител (более низкие титры реже снижаются в четыре раза, чем более высокие титры). Оптимальное наблюдение и лечение таких пациентов остается неясным. Как минимум, они должны пройти дополнительное клиническое и серологическое наблюдение и пройти оценку на наличие ВИЧ-инфекции. Если дополнительные последующие меры не могут быть обеспечены, рекомендуется вернуться к работе. Поскольку неудача лечения может быть результатом нераспознанной инфекции ЦНС, в таких ситуациях можно рассмотреть вопрос о проведении обследования ЦСЖ.
Для восстановления рекомендуются еженедельные инъекции бициллина 1 2,4 млн ЕД в/м в течение 3 недель, если только исследование CSF не указывает на наличие нейросифилиса. Серологические титры могут не снижаться, несмотря на отрицательное исследование ЦСЖ и повторный курс терапии. Необходимость в дополнительной терапии или повторных осмотрах неясна, но в целом в таких случаях не рекомендуется.

Пенициллин при сифилисе
Аллергия на пенициллин
Данные в поддержку использования альтернатив пенициллину в лечении первичного и вторичного сифилиса ограничены. Однако некоторые виды терапии могут быть эффективными для лиц с аллергией на пенициллин (исключая беременных), страдающих первичным или вторичным сифилисом.
За лицами, получающими любую альтернативную терапию сифилиса, необходимо тщательное клиническое и серологическое наблюдение.
Лица с аллергией на пенициллин, чье соответствие терапии или последующему лечению не может быть обеспечено, должны быть десенсибилизированы и пролечены Бициллином 1. Иногда применяется кожное тестирование на аллергию к пенициллину.
Беременность
Беременные женщины с первичным или вторичным сифилисом, у которых есть аллергия на пенициллин, должны быть десенсибилизированы и пролечены пенициллином.
ВИЧ-инфекция
Лица с ВИЧ-инфекцией, имеющие первичный или вторичный сифилис, должны лечиться также, как и лица без ВИЧ-инфекции.
Читайте также:

