Папилломы возле заднего прохода чем лечить народными средствами
Обновлено: 29.04.2024
В ухе под воздействием внешних и внутренних причин возникают доброкачественные и злокачественные опухоли. Их в Юсуповской больнице диагностируют с помощью современной аппаратуры ведущих мировых производителей. Отоларингологи проводят консервативное лечение с помощью лекарственных препаратов, которые обладают высокой эффективностью и оказывают минимальное побочное действие.
Кандидаты и доктора медицинских наук, врачи высшей категории принимают решение о необходимости и выборе метода оперативного вмешательства на заседании Экспертного Совета. Хирурги используют новейший инструментарий, проводят операции под контролем микроскопа и компьютерной техники. Медицинский персонал внимательно относится к пожеланиям пациентов.
Полип в ухе
К доброкачественным полипам уха относят полипы. Это новообразования, которые возникают в результате разрастания грануляционной ткани. Полип может располагаться в наружном слуховом проходе или среднем ухе. Новообразования, локализованные в ушах, способны распространяться и на другие отделы черепа.
Чаще всего полип является осложнением хронического воспалительного процесса в ухе. В месте хронического воспаления слизистой оболочки происходит постепенное разрастание тканей, замещение нормальной ткани на соединительную.» в наружный слуховой проход сквозь перфорационное отверстие барабанной перепонки.
Полип в ухе проявляется следующими симптомами:
- Гноетечением, иногда с примесью крови (остановка истечения гноя может обусловливаться закупоркой полипом слухового прохода);
- Зудом, шумом и болью в ухе;
- Ощущением сдавленности, присутствия инородного тела в ушной полости;
- Снижением или потерей слуха;
- Головными болями.
При отсутствии адекватного лечения полип, вызванный инфекцией в ухе, сам часто становится причиной хронического отита, поддерживает воспалительный процесс и препятствует проникновению лекарственных веществ к месту инфицирования. Разрастание полипа приводит к закупорке слухового прохода и глухоте. При определённых условиях возникает риск его перерождения в злокачественную опухоль.
При полипах незначительных размеров в ряде случаев отоларингологи проводят консервативную лечению кремами, содержащими глюкокортикоиды, антибактериальными каплями. При грибковой природе заболевания применяют противогрибковые препараты. Основным лечения полипа в ухе является оперативное вмешательство.
Полип отсекают амбулаторно специальной петлёй или посредством иного инструмента: кюретки, ушного конхотома. Радикальное оперативное вмешательство выполняется в стационаре. Операцию выполняют в случае локализации в полукружном канале свища. Альтернативным вариантом лечения является удаление полипов лазером.
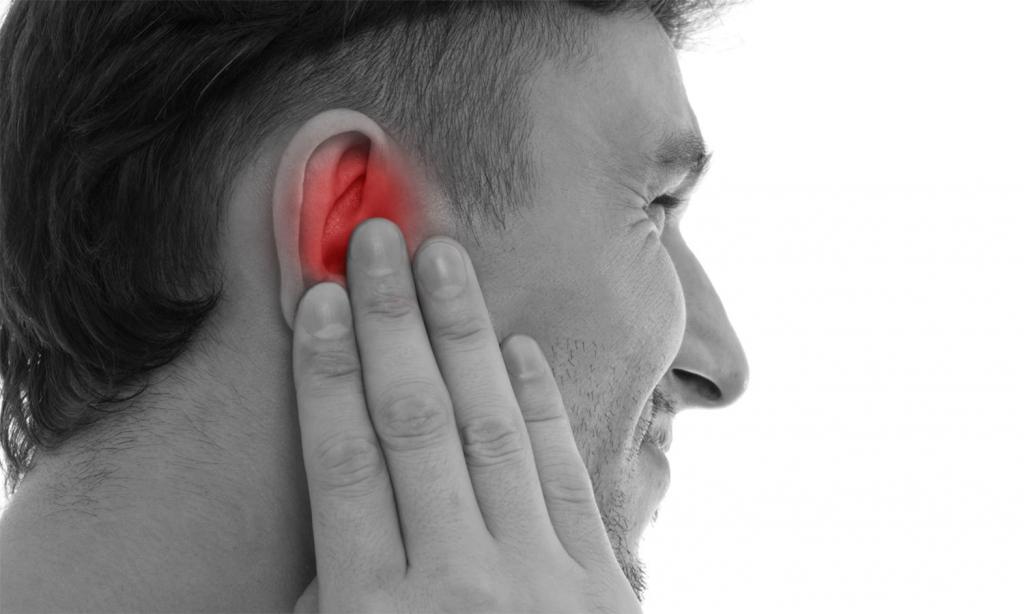
Гломусная опухоль среднего уха
Тимпанальная параганглиома (гломусная опухоль среднего уха) развивается из гломусных телец, которые расположены на медиальной стенке или крыше барабанной полости, югулярная – на луковице яремной вены. Параганглиома относится к доброкачественным новообразованиям, но зрелые формы опухоли обладают инфильтрирующим и местнодеструктирующим ростом.
В связи с невозможностью тотального удаления, гломусная опухоль среднего уха может патологически распространяться на жизненно важные структуры организма (ствол мозга, внутреннюю сонную артерию).
Пациенты жалуются на «пульсирующий» шум в ухе. При объективном осмотре за барабанной перепонкой врач видит пульсирующую массу красного цвета. По мере роста новообразования возникают следующие симптомы:
- Нарушение слуха;
- Асимметрия лица;
- Дисфония (нарушение речи);
- Дисфагия (расстройство глотания).
При распространенном характере гломусной опухоли среднего уха обязательно проводят ангиографию. Исследование необходимо для того чтобы подтвердить сосудистый характер новообразования, определить его размеры, локализацию и источники кровоснабжения.
Это играет роль в возможности проведения эмболизации – малоинвазивной процедуры, которая является альтернативой оперативному вмешательству. Процедура направлена на предотвращение кровоснабжения повреждённого участка, что помогает уменьшить размеры новообразования и достичь хорошего эффекта при дальнейшем хирургическом удалении выявленной опухоли.
Лечение заключается в удалении гломусной опухоли среднего уха хирургическим путём. Тотальное хирургическое вмешательство выполняют при наличии гломусной опухоли, которая не распространяется за пределы среднего уха. При субтотальном (неполном) удалении новообразования, а также в зависимости от возраста пациента применяют лучевую терапию или стереотаксическую радиотерапию (гамма нож).
Доброкачественные новообразования уха
К доброкачественным опухолям среднего уха относится гемангиома и различные неврогенные новообразования. Гемангиомы среднего уха проявляются следующими симптомами:
- Понижением слуха;
- Заложенностью уха;
- Ощущением шума.
Нередко первым симптомом заболевания является медленно наступающий паралич мимической мускулатуры на стороне расположения гемангиомы. По поводу гемангиомы среднего уха отоларингологи обычно производят полостную операцию или широко удаляют сосцевидный отросток.
Хемодектома среднего уха развивается из гломусных телец, которые в норме располагаются на дне барабанной полости, на куполе луковицы внутренней яремной вены и в височной кости. Они по строению отличаются от гломусных телец, которые располагаются в других областях. В зависимости от гистологического строения и соотношения клеточных скоплений существует 3 вида гломусных опухолей: аденоподобная, альвеолярная и ангиомоподобная. По клиническому течению выделяют ограниченную и распространённую формы хемодектомы.
Диагностика хемодектомы проводится с помощью рентгенографии яремной ямки, пирамиды височной кости, аттико-антральной области, сосцевидного отростка. Рентгенологическое исследование включает рентгенографию височной кости в трёх основных проекциях и томографию в прямой и боковой проекциях.
Лечение хемодектом хирургическое. Небольшие новообразования, которые не разрушают барабанную перепонку, удаляют или подвергают воздействию сверхнизких температур. Опухоли, распространившиеся в наружный слуховой проход, сосцевидный отросток, антрум, также подлежат хирургическому лечению. Отоларингологи производят различные по объёму операции – от тимпанотомии до расширенных радикальных оперативных вмешательств на ухе. Иногда используют криовоздействие. При опухолях, которые разрушают пирамиду и распространяются в полость черепа, проводят дистанционное гамма-облучение, вызывающее часто остановку роста или уменьшение хемодектомы.
Остеома в ухе
Остеома в ухе (экзостоз, остеофит) развивается в основном из компактного слоя задней стенки костного отдела наружного слухового прохода. Гораздо реже новообразования встречаются на нижней и верхней стенках этого отдела. Эндофитные остеомы проникают в толщу сосцевидного отростка. Остеома – доброкачественная опухоль, которая разрастается довольно медленно.
Остеома имеет вид округлого образования, которое покрыто кожным слоем, очень плотное при пальпации зондом Воячека. Лечится хирургическим путём. Операцию выполняют после того, как новообразование разрастётся до средних размеров. В этом случае удалять опухоль технически максимально удобно. При маленьком размере новообразования существует риск не удалить полностью патологическую ткань. Если остеома большого размера, можно во время операции захватить значительную часть здоровой косной ткани. Это спровоцирует большой дефект костной ткани.
Липома и атерома за ухом
Участок кожи вокруг ушной раковины содержит огромное количество сальных желез. По этой причине за ухом часто образуются липомы и атеромы. Липомы, которые формируются за ухом, растут медленно и зачастую не являются злокачественными. Они представляют собой мягкоэластичное образование с ровной поверхностью, окружённое капсулой. Липома на фото имеет вид жировика.
Атерома – полостное образование, заполненное кожным жиром. Образуются вследствие закупорки сальных желез. Атеромы возникают по следующим причинам:
- Нарушения жирового или углеводного обмена;
- Генетической предрасположенности к повышенной жирности кожи;
- Нарушений гормонального фона и заболеваний эндокринной системы;
- Гипергидроза – недуга, связанного с повышенной потливостью;
- Несоблюдения правил личной гигиены.
Атерома – округлое, выступающее над поверхностью кожи образование, которое может достигать до 4,5 см в диаметре. При его инфицировании новообразования или возникновении воспалительных реакций возникают следующие симптомы:
- Болевые ощущения за ухом;
- Покраснение кожи;
- Жжение и зуд;
- Флуктуация – симптом, который свидетельствует о наличии жидкости в полостном образовании.
При надавливании на стенки атеромы или их повреждении содержащаяся внутри вязкая масса выходит на поверхность кожи. Она имеет белый цвет и неприятный запах. При нагноении атеромы содержимое имеет зелено-жёлтый оттенок. Липомы и атеромы за ухом удаляют оперативным путём. Применяют современные методы лечения –лазерное или радиоволновое удаление.
Аденома слюнной железы – это образование доброкачественное, которое появляется в железистых эпителиях слюнных желез. Слюнные железы бывают околоушные, подчелюстные, подъязычные. Наиболее распространено возникновение опухолей на околоушной железе. Если компоненты такой опухоли доброкачественные, то это аденома околоушной слюнной железы.
Аденома за ухом
В околоушной области часто развивается доброкачественная опухоль – аденома околоушной железы. Новообразование по структуре напоминает саму слюнную железу. Причиной развития доброкачественных опухолей слюнных желез является образование изменённого железистого эпителия.
Новообразование заключено в капсулу, имеет мягкоэластичную консистенцию, не спаяно с кожей и окружающими тканями. Кожа над аденомой за ухом не изменена. Лечится оперативным путём. Для того чтобы пройти обследование и лечение доброкачественных опухолей уха и околоушной области, звоните по телефону в контакт центр Юсуповской больницы.
Бородавки, расположенные в области ануса , иначе называются аногенитальными бородавками, или остроконечными кондиломами.
Они являются самым характерным признаком папилломавирусной инфекции.
Папиллома – это доброкачественное новообразование.
Вырост на кожных покровах имеет форму бугорка.
Окрасом о розового до коричневого оттенка.
Вирус папилломы человека (ВПЧ) в более, чем 80% случаев, передается половым путем.
В редких случаях возможна контактная передача вируса через ободок унитаза, общие банные принадлежности или белье.

Этим объясняются случаи инфицирования девочек и девственниц.
Аногенитальные бородавки чаще всего возникают у мужчин, практикующих гомосексуальные отношения.
Причины появления бородавок в области ануса
Для проникновения вируса папилломы человека, особую роль играет снижение иммунной системы человека.
Больной долгое время может быть носителем этого вируса и о нём не подозревать.
По статистическим данным приблизительно 70-80 % людей являются носителями данного вируса.
Основными причинами снижения защитных функций организма можно назвать:
- Незащищённые половые контакты;
- Период беременности и родов;
- Утомляемость и недосыпание;
- Стрессы, депрессии;
- Простудные и другие инфекционные болезни;
- Не правильный режим и качество питания;
- Употребление спиртных напитков и табачных изделий;
- Нарушение правил личной гигиены.
Стоит отметить! Главными причинами для появления кондилом и полипов является нарушение защитных функций организма.
Разновидности бородавок в области ануса
Классифицировать наросты на заднем проходе можно по внешнему виду и по уровню канцерогенной опасности.
Врачи выделяют следующие виды новообразований:
- Остроконечные;
- Опухолевидные;
- Папуловидные;
- Кератотические.
Для остроконечных характерно наличие тонкого основания.
Внешне могут напоминать гребень.
Опухолевидные похожи на небольшой вздутый опухолевый участок.
В районе ануса такой вид встречается достаточно редко.
На половых органах можно заметить папуловидные образования с темно-розовым окрасом.
Кератотические новообразования имеют вид твердого нароста с сухой поверхностью.
Новообразования способны располагаться хаотично.
Встречаются как единичные случаи, так и множественные наросты.
Могут окружать анальное отверстие.
Бородавки вокруг ануса
начинают появляться приблизительно через два-три месяца после попадания вируса в организм во время секса с инфицированным партнером.
В некоторых случаях, при высокой степени сопротивляемости организма, инкубационный период вируса может оказаться намного длиннее.
Болезнь в течение года и даже нескольких лет может никак себя не проявлять.
Течение папиллома вирусной инфекции нередко бывает скрытым или хроническим, с периодически возникающими рецидивами в период ослабления иммунитета.
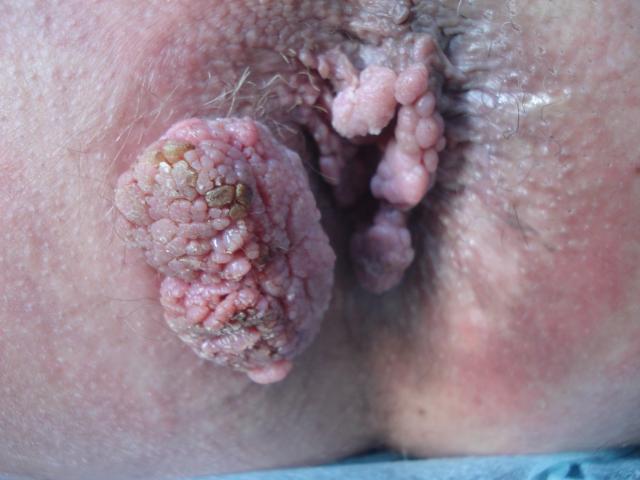
Бородавки на анусе
вначале почти не причиняют больному дискомфорта, они могут лишь немного чесаться.
Кожа вокруг папиллом слегка гиперемирована.
По своему внешнему виду кондиломы напоминают цветную капусту.
Они имеют суженную верхушку, за что и получили свое название.
Постепенно бородавки возле ануса растут и увеличиваются в размерах.
Достигая 1-1,5 см в высоту, их количество также растет, рядом с ними возникают новые бугорки, пузырьки и бородавки, зуд становится сильнее.
Бородавки могут располагаться не только возле ануса, но и на слизистой оболочке гениталий, реже в полости рта, на губах и языке.
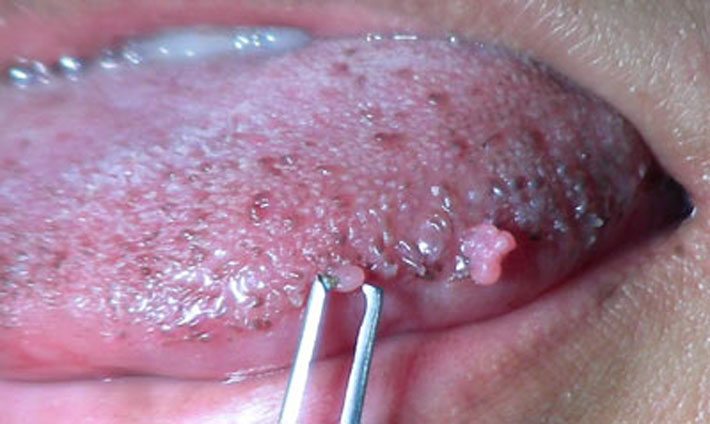
Чем опасны остроконечные кондиломы и какие осложнения они могут вызывать?
Бородавка представляет собой характерное объемное образование кожи или слизистой оболочки, выступающее над их поверхностью, имеющее небольшие размеры.
Основной причиной бородавок, локализующихся в интимных зонах, является папилломавирус человека.
Он проникает в организм преимущественно половым путем.
Удаление интимных бородавок является одним из методов радикального лечения этой патологии.

Свойства возбудителя бородавок
Вирус папилломы человека является внутриклеточным паразитом.
Его генетический материал встраивается в геном клеток человека.
Это приводит к последующему их неконтролируемому делению с образованием объемных структур – кондилом или бородавок.
Преимущественным механизмом заражения папилломавирусом является половой путь передачи.
Поэтому в большинстве случаев бородавки образуются на коже интимной зоны или слизистых оболочек наружных половых органов (половой член у мужчин или половые губы у женщин).
В каких случаях требуется удаление интимных бородавок?
Как только появилась генитальная бородавка, вы можете не заметить особых изменений в организме.
Причиной появления генитальных бородавок является:
- 1. Стрессы
- 2. Нарушения гормонального фона
- 3. Беременность
- 4. Злоупотребление спиртными и табачными изделиями
- 5. Снижение работы иммунитета
Спустя какое-то время можно обнаружить дискомфорт и боль во время полового контакта.
Иногда ощущения могут оставаться в течение нескольких месяцев.
Как отличить генитальную бородавку?
Генитальные бородавки имеют вид нароста, который расположен на небольшой ножке.
Бородавки имеют свойство сливаться в большие наросты.
При этом принимают вид цветной капусты.
Если начинается процесс воспаления, верхняя часть образования покрыта налетом и мокнет.
При воспалительном процессе из половых органов начинает исходить неприятный запах.
Бородавку можно легко повредить, поэтому на её месте может появиться эрозия.
При травмировании, новообразование может кровоточить.
Запомните! Если вы обнаружили у себя бородавки на гениталиях, следует незамедлительно посетить врача.
Бородавки могут стать причиной появления ракового заболевания.
В некоторых случаях, генитальные бородавки увеличиваются, вызывая сильный дискомфорт.
Многие пациенты отмечают эстетическую непривлекательность подобных образований.
Удаление интимных бородавок: противопоказания
Существует ряд противопоказаний для удаления бородавок на половых органах.
Запрещено проводить удаление в следующих случаях:
- При сахарном диабете
- Если есть онкологическое заболевание
- В случае плохой свертываемости крови
- При серьезных сопутствующих болезнях
- ИППП
- При острых воспалениях
Поэтому перед тем как удалить генитальную бородавку следует проконсультироваться у специалиста.
Это обязательно, для того, чтобы не навредить своему здоровью.
Интимные бородавки – чем лечить?
Консервативная терапия кондилом заключается в применении специальных противовирусных препаратов.
Используется несколько лекарственных форм.
Мазь от интимных бородавок
Лекарственная форма противовирусного лекарственного средства для локального (местного) применения.
Мазь наносится непосредственно на бородавку и здоровые ткани вокруг нее.
Кроме мази может применяться крем.
Его использование обосновано в случае развития кондилом на слизистых оболочках.

Является самым доступным и простым способом избавиться от бородавки на интимном месте.
Местное лечение - это важная составляющая в общей схемы лечения.
На сегодня существует большое количество препаратов против бородавок в виде кремов и мазей.
Их можно использовать, не выходя из дома.
Выделяют следующие виды лекарственных мазей:
- 1. Панавир
- 2. Оксолин
- 3. Виферон
- 4. Малавит
Панавир выпускается в форме спрея или крема.
Это отечественный препарат, который достаточно хорошо борется с вирусом.
Его можно использовать даже во время беременности, так как воздействие он оказывает местно и практически не всасывается в организм.
Он препятствует размножению вируса папилломы человека.
Уменьшает воспаление и восстанавливает поврежденные слизистые оболочки и кожные покровы.
Наносить Панавир следует ватной палочкой пять раз в сутки.
Весь курс лечения составляет до двух недель.
Гель Виферон помогает избавиться от неприятных бородавок.
Способствует подавлению ВПЧ, и повысить клеточный иммунитет.
Его можно применять даже детям.
В месте нанесения иногда может вызвать жжение.
Смазывать бородавку следует небольшим слоем 4 раза в день.
Курс составляет месяц.
Для лечения генитальной бородавки можно применять оксалиновую мазь 3%.
Лечиться данным препаратом следует не меньше двух месяцев.
Приобрести это средство можно без рецепта.
Внимание! Перед тем как начать лечение, проконсультируйтесь с врачом.
Малавит - это мазь, которая в своем составе содержит компоненты природного происхождения (мяту, чабрец, чистотел, ромашку, календулу и другие).
Является антисептическим средством.
Способствует скорейшему заживлению ранок, снимает зуд и отечность.
Смазывать пораженные участки следует через день, однократно.
Важно! Возможны сильные аллергические реакции на данное средство.
У некоторых пациентов улучшение наблюдается при использовании местных препаратов.
Лечение при помощи мазей малоэффективно.
В основном, мази назначают, при комплексной терапии.
Значительно уступает этот способ хирургическому удалению генитальных бородавок.
Если после местного лечения не появилось улучшение, следует посетить врача.

О том как проходит удаление
папиллом в интимных зонах
рассказывает подполковник
медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Удаление кондиломы, папилломы до 2 мм азотом | 300.00 руб. | |
| Радиоволновое удаление кондиломы до 2 мм | 500.00 руб. | |
| Коагуляция кондилом, папиллом до 2 мм | 400.00 руб. |
Таблетки от интимных бородавок
Их прием дает возможность системного распределения действующего вещества с противовирусными свойствами во всех тканях организма.
Такая лекарственная форма применяется в случае тяжелого течения инфекционного патологического процесса.
Когда появляется большое количество кондилом, которые могут быть и в других областях тела.
В большинстве случаев, если появились бородавки в интимных местах, лечение с помощью противовирусных лекарственных препаратов является дополнением к радикальному удалению кондилом.
Так как оно позволяет замедлить процесс репликации (размножения) вирусных частиц внутри зараженных клеток.
При этом параллельно применяются иммуномодуляторы – препараты, которые улучшают функциональную активность иммунной системы.

Для лечения назначаются следующие препараты:
- Алпизарин
- Циклоферон
- Ацикловир
- Изопринозин
Алпизарин способствует уничтожению ВПЧ.
В его состав входит такое действующее вещество как магниферин.
В некоторых случаях данное лекарственное средство используется для лечения туберкулеза.
Применять следует по одной, две таблетки за один раз.
Длительность курса три недели.
Циклоферон способствует повышению защитных функций организма и параллельно борется с бородавками.
Схема лечения назначается врачом индивидуально для каждого пациента.
Все зависит от вируса, который спровоцировал появление образования.
Курс терапии и прием препарата проводится по специальной схеме.
Первые приемы проводят через день.
Затем 11, 14, 17, 20 день по 1 таблетке.
Возможны и другие схемы лечения.
Именно поэтому данный препарат следует принимать под контролем лечащего врача.
Ацикловир - иммуностимулирующий препарат.
Хорошо справляется с такими вирусными заболеваниями как:
- 1. Вирус папилломы человека
- 2. Вирус Эпштейн - Барр
- 3. Цитомегаловирусы
Разрешается применять детям от двух лет.
Принимать следует через каждые 4 часа по одной таблетке.
Весь курс лечения данным лекарственным средством занимает неделю, иногда до месяца.
Противовирусным средством является Изопринозин.
Этот препарат следует запивать большим количеством жидкости.
Назначается по две шт. 4 раза в сутки.
Курс занимает около месяца.
Важно! Не пытайтесь заниматься самолечением, это может привести к необратимым последствиям.
При наличии генитальных бородавок, следует пройти лабораторные исследования и осмотр у специалиста.
Как удалить интимные бородавки?
Для радикального удаления кондиломы кожи или слизистых оболочек области промежности, а также наружных половых органов, применяются методики радикальной деструктивной терапии.
Они включают воздействие на бородавку различными физическими факторами, которые приводят к гибели клеток и ее разрушению.
Методики деструктивной терапии включают:
-
очень низкой температуры (около 196 градусов ниже нуля) с последующим разрушением объемного образования. – выпаривание бородавки лазером высокой энергии.
- Электрокоагуляция – удаление кондиломы с помощью электрического тока определенной силы и частоты.
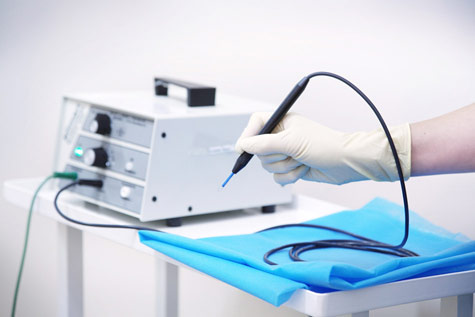
- Склеротерапия – поверхностная обработка бородавки специальными агрессивными соединениями, которые приводят к ее гибели. При этом очень важно, чтобы они не попадали на здоровую кожу или слизистые оболочки, так как это может привести к тяжелому ожогу.
Выбор методики деструктивной терапии врач определяет индивидуально.
Не рекомендуется начинать лечение таких бородавок самостоятельно.

Так как неправильная терапия в большинстве случаев приводит к еще большей активизации вируса.
Поэтому решение вопроса, как избавиться от интимных бородавок, лучше проводить совместно с врачом венерологом.
Где можно удалить интимные бородавки?
Для этого следует обратиться в частную или государственную клинику.
Чаще всего удалением и лечением бородавок на половых органах занимаются специалисты онкологии или кожно-венерологического диспансера.
Если вам необходимо срочно избавься от неприятного нароста на гениталиях обращайтесь в платный медцентр.
Врач проведёт осмотр интимной бородавки и даст направление на дополнительные исследования.
После того как, будет поставлен диагноз, специалист назначит курс лечения.
При необходимости направит на хирургическое удаление бородавок.
Какой врач проводит удаление генитальных бородавок?
Этот вопрос интересует большинство людей, у которых присутствует вирус папилломы человека.
Мужчинам для консультации и курса терапии следует посетить уролога.
Этот специалист занимается заболеваниями мочеполовой системы у сильного пола.
Женщине в свою очередь можно проконсультироваться у гинеколога.
При необходимости вам дадут направление к более узким специалистам:
- Онкологу
- Дерматовенерологу
- Иммунологу
- Хирургу
Если у бородавки есть тенденция к росту, то лечение проводит онколог.
Удалением бородавок занимается врач дерматолог или хирург.
Для того, чтобы избавиться от бородавок в короткие сроки, обращайтесь в на платный КВД.
Центр располагает собственной лабораторией и современным оборудованием.
Быстрое и полное обследование, удаление образований – все выполняется в один день.
При возникновении интимных бородавок у мужчин и женщин обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.

Папилломами называются доброкачественные новообразования, возникающие на кожных покровах, дислоцирующиеся на каком-то одном конкретном участке, или же поражающие все тело пациента.
Чаще всего они выглядят как небольшие бугорки или наросты, выступающие над поверхностью кожи и имеющие цветовую гамму от насыщенного розового до темно-коричневого оттенков.
Некоторые врачи называют такие образования «сосочковые полипы». Они обладают небольшими размерами: от одного-двух миллиметров до нескольких сантиметров.
Наиболее частой причиной их возникновения является ВПЧ – вирус папилломы человека, который способствует аномальному разрастанию тканей, провоцируя развитие патологических процессов на клеточном уровне.
Такие образования могут быть различного характера. Чаще всего классифицируются папилломы не онкогенной природы, онкогенные новообразования, характеризующиеся низким порогом развития раковых клеток, а также папилломы онкогенной природы, с высоким риском развития онкологических заболеваний.
Виды анальных папиллом
Анальные папилломы – это доброкачественные образования, поражающие область заднего прохода. Они бывают как единичные так и множественные. Часто такие наросты сливаются, образуя большие бугристые островки или окружая анус кольцом.
Анальные папилломы имеют свою классификацию по внешнему виду. Различаются остроконечные, папуловидные, кератотические и опухолевидные папилломы.
Остроконечные выглядят как отростки, обладающие тонким основанием и напоминающие по форме гребни.
Папуловидные папилломы обычно имеют темно-розовый окрас и бугристую поверхность, по внешнему виду очень напоминающие обычные бородавки. Встречаются в большинстве случаев на кожных покровах половых органов. Для них характерно разрастание и объединение в небольшие бугорки.
Кератотические новообразования представляют собой наросты на коже, отличающиеся от других видов характерной твердой и сухой поверхностью.
Опухолевидные папилломы напоминают внешним видом выросты с характерным вздутием, как при опухолях. В области анального отверстия новообразования данного вида практически не встречаются.
Причины возникновения папиллом ануса
Основной причиной проникновения вируса папилломы человека в организм является резкое снижение иммунитета. Причем, человек, заразившийся таким заболеванием может являться просто его носителем, даже не подозревая о его существовании. По статистическим данным носителями вируса папилломы человека являются практически шестьдесят-восемьдесят процентов населения.

Ослабление функций иммунной системы, в результате которой возникает и активируется ВПЧ, может быть вызвано следующими факторами:
- родами, так как согласно статистике большинство пациенток, обратившихся к врачу с данной проблемой, заразились папилломами ануса при родоразрешении;
- заражение при половом контакте, причем даже презервативы не могут дать стопроцентную гарантию защиты от проникновения данного вируса в человеческий организм;
- постоянные стрессы, подверженность неврозам, нарушения работы нервной системы;
- физическое или эмоциональное переутомление, систематическое недосыпание, так как именно в этот период происходит значительное снижение защитных свойств организма, приводящее к проникновению вируса папилломы человека в кровь пациента;
- некачественное и нерегулярное питание, чрезмерное увлечение жирной, соленой и острой пищей, фаст-фудом, сладкими газированными напитками, что влечет за собой нехватку витаминов и полезных питательных веществ, являющуюся благотворной средой для развития и размножения болезнетворных микроорганизмов;
- пренебрежение правилами личной гигиены, что может спровоцировать появление травм и сильного раздражения кожи в районе анального отверстия;
- наличие воспалительных процессов и различных инфекционных заболеваний, которые влекут за собой значительное ослабление иммунной системы, а отсутствие должного лечения может повлечь за собой активацию даже тех вирусов, которые раньше вообще не давали о себе знать;
- вредные привычки, курение, употребление алкоголя.
Обычно возникновению и развитию ВПЧ способствует не какая-то определенная причина, а наличие совокупности одновременно действующих на организм негативных факторов. В таком случае иммунная система терпит значительные нарушения и не может сопротивляться проникновению чужеродных вирусов в организм человека.
Признаки и симптомы заболевания
Небольшие анальные новообразования обычно протекают, не проявляя никакой симптоматики. При разрастании папиллом появляются первые признаки физического дискомфорта, проявляющегося в следующих симптомах:
- кровяных выделениях в каловых массах;
- болезненных ощущений при акте дефекации, так как в это время происходят множественные травмы патологических образований;
- сильном зуде в области заднего прохода;
- постоянном чувством влажности в районе ануса;
- резким и неприятным запахом, спровоцированным мокрыми пятнами, образующимися на нижнем белье при острой стадии кондиломатоза;
- кровяных выделениях на нижнем белье, в результате трения наростов об трусы и последующего их травмирования;
- ощущениях инородного тела в области заднего прохода;
- болях при ходьбе или нахождении в сидячем положении.
Обычно при частом травмировании наростов в область поражения попадает инфекция, что является причиной возникновения воспалительных процессов и образованием гнойных выделений.
Новообразования вызывают сильную боль, отечность и покраснение кожных покровов. Часто при этом у пациента поднимается высокая температура и значительно ухудшается общее самочувствие.
Иногда подобные наросты возникают непосредственно в самой прямой кишке. В таких случаях, помимо вышеперечисленных симптомов, возникает чувство появления инородного тела именно внутри кишки.
Диагностика и лечение заболевания

Для диагностики и лечения такого заболевания, как папилломы ануса необходимо обратиться за консультацией к врачу-проктологу, который использует для этого следующие методы обследования пациентов:
- Первичный визуальный осмотр или аноскопия. При таком виде диагностики врач обследует анус пациента на предмет наличия папиллом, а также проводит опрос с целью получения информации о симптомах и признаках, беспокоящих заболевшего, о его образе жизни и перенесенных когда-либо хронических заболеваниях.
- Колопроктологическое инструментальное обследование – это исследование ануса при помощи оптического прибора с очень высоким разрешением. Специальный микроскоп позволяет определить наличие возможных деформаций эпителия прямой кишки, а также тяжесть поражения.
При возникновении любых симптомов необходимо в срочном порядке обратиться за врачебной помощью, так как такие доброкачественные новообразования очень часто переходят в онкологические заболевания.
Лечения такой патологии консервативным путем не существует. Чтобы полностью избавиться от папиллом ануса необходимо их полное удаление. Методов, с помощью которых происходит иссечение или деструкция кондилом в анальном отверстии существует достаточно много. Какой именно подходит тому или иному пациенту определяется несколькими квалифицированными специалистами – иммунологом, хирургом, проктологом и дерматологом, на основании полученной в результате диагностики клинической картины заболевания, степени его тяжести, а также индивидуальных особенностей пациента.
Удалить папилломы ануса можно следующими методами:
- Криотерапией. Для данной методики характерно воздействие на папилломы экстремально низкими температурами до полного их выморожения. Восстановительный период после такой операции достаточно продолжителен, потому что метод не особенно точен в области локализации. Пораженное место после вмешательства закрывается хлопковым пластырем.
- Электрокоагуляцией. В противовес первому методу, новообразования прижигаются электрическим током до ожогов третьей степени, образуя на папилломах белый струп. Проводится данная операция под анестезией и не применяется на слизистых оболочках анального канала.
- Химическим методом. При этом папилломы удаляются при помощи лекарственного раствора подофиллина, которые воздействует на образования на клеточном уровне. Данное лекарственное средство наносится на папилломы при помощи специального медицинского шпателя, а после посыпаются тальком. Однако данная методика обладает сильным действием и на здоровые ткани, находящиеся в непосредственной близости от доброкачественных новообразований.
- Лазерное удаление кондилом. Наиболее прогрессивная и самая безболезненная методика избавления от папиллом ануса. Она практически не имеет противопоказаний и не вызывает возможных рецидивов заболевания.
Очень часто удаление кондилом сопровождается кровотечением, поэтому многие специалисты настаивают на обязательном прижигании каждого основания папилломы.
Возможные последствия и превентивные меры
Так как данное заболевание возникает на почве активизации вируса, то простое удаление папиллом не поможет полностью избавиться от болезни. Ощущение внутреннего физического и эстетического дискомфорта может пройти после оперативного вмешательства, однако вирус живет в организме очень долгое время и чаще всего абсолютно никак себя не проявляет.
Именно поэтому отсутствие надлежащей терапии или невыполнение рекомендаций лечащего врача очень часто приводят к рецидиву заболевания. Наличие ВПЧ подразумевает постоянные и регулярные обследования у врача, чтобы исключить возвращение вируса.
Больному в целях профилактики и во избежание рецидива данного заболевания назначают курсы противовирусных и иммуномодулирующих препаратов, способствующих восстановлению иммунитета и естественной защиты организма.
Помимо этого необходимо также нормализовать сон и питание. Часто при ВПЧ пациентам показана диетическая программа, включающая в свой рацион все необходимые витамины и питательные элементы. Также следует отказаться от алкоголя и курения, вести здоровый образ жизни. Обязательным при профилактике папиллом ануса является соблюдение личной гигиены в области анального отверстия, подразумевающая ежедневную тщательную очистку кожных покровов вокруг заднего прохода.
Представительницам прекрасного пола рекомендован регулярный осмотр у гинеколога, чтобы исключить и предупредить возникновение и развитие кондилом на слизистых оболочках шейки матки и влагалища. А мужчины должны регулярно сдавать мазки из уретры для проведения анализов.
Подводя итоги
Анальные папилломы – это доброкачественные новообразования, располагающиеся в области заднего прохода, вызванные вирусом папилломы человека. Данное заболевание может протекать абсолютно бессимптомно, не вызывая никакого дискомфорта у пациента, однако при запущенных стадиях такие образования могут перерастать в злокачественные. Поэтому крайне важно, при наличии даже малейших первичных признаков, указывающих на появление такого вируса, необходимо в срочном порядке обратиться за консультацией к проктологу.
Для избавления от папиллом необходимо полностью удалить их, однако это не избавит человека от ВПЧ. Данное заболевание необходимо лечить различными противовирусными и иммунновосстанавливающими препаратами, а также регулярно проходить профилактические осмотры у специалиста.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Читайте также:

