Папилломы и кондиломы при вич
Обновлено: 19.04.2024

Вирусы папилломы — единственная на сегодняшний день группа вирусов, для которых ученые доказали индукцию онкологических опухолей. При этом именно ВПЧ — наиболее распространенная половая инфекция — ей заражено более половины взрослых людей. Узнайте, как проявляется вирус папилломы и как его лечить.
Прием гинеколога — 1000 руб. Прием уролога — 1000 руб. Удаление новообразований — от 500 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента).
Что такое папилломавирус, папилломы, кондиломы
Папилломавирусная инфекция (ВПЧ) принадлежит к роду A семейства Papovaviridae и передается преимущественно половым путем, инфицируя эпителиальные (покровные) клетки — кожу, слизистую и урогенитальную область. Заражение кожи и половых органов происходит через микротравмы. Содержится вирус папилломы в уретре, бартолиниевых железах и семенной жидкости. С папилломавирусом человека связано развитие злокачественных опухолей полового члена, влагалища, шейки матки.

Штаммы ВПЧ, а их науке известно более 100, по разному ведут себя в клетке. Одни существуют отдельно от хромосом, другие способны встраиваться в геном клетки (они чаще всего и вызывают осложнения). При включении ДНК вируса в ядро клетки хозяина, она контролирует клеточный генетический материал, доводя клетку до злокачественной трансформации. За репликационный цикл геном вируса папилломы человека экспрессирует 8 — 10 белковых продуктов. Онкогенность определяют протеины Е6 и Е7. Убить инфекцию сложно — вирус остается жизнеспособным при температуре 50 град. С 30 минут.
Вирус поражает стволовые клетки, расположенные в базальном слое, а они передают инфекцию на поверхностные эпителиальные клетки. Особенно легко поддаются ВПЧ поверхностные делящиеся незрелые клетки, что объясняет высокие риски поражения онкогенами вульвы, нижней части влагалища и шейки матки.
Самое распространенное визуальное проявление папилломавируса — папилломы . Образование получило свое название от латинского papilla – сосок + греческое oma – опухоль. Папилломы способны перерождаться в рак. Предупредить развитие онкологии можно наблюдая за развитием папиллом и своевременно удаляя их.
Разновидность папилломавируса у женщин и мужчин — остроконечные и плоские кондиломы , развивающиеся на половых органах. Их также обязательно удаляют.
Осложнение вируса — предраковое состояние — дисплазия шейки матки и ее логическое завершение — рак шейки матки. Избежать рака можно, вылечив дисплазию. Лечение также заключается в удалении пораженного слоя клеток.
Как передается папилломавирус, риски
Папилломавирус попадает в организм человека разными путями, вероятность заражения — 60%. Получить инфекцию можно следующими способами:
Инфицирование не всегда гарантирует развитие болезни. ВПЧ вызывает заболевание организма в 50% случаев, остальные ограничиваются носительством инфекции: крепкая иммунная система может удерживать вирус в численности неопасной для организма. Инкубационный период колеблется от года до 20 лет, в среднем – 3-5 лет.
Провоцируют развитие болезни нарушение гормонального фона, иммунодефицитные состояния, половые инфекции ( ЗППП, ИППП ). Повышают риски любые состояния, снижающие иммунитет — беременность, вредные привычки, хронические заболевания, стрессы и т.д.
Следует понимать, что инфицирование эпителиальных клеток необходимый, но недостаточный фактор для развития онкологии. По мнению профессора В.А. Молочкова — известного и уважаемого в мире медицине ученого — для развития необратимой неоплазии необходимы ещё ряд факторов:
- активная экспрессия генов Е6, Е7 высокоонкогенных типов hpv16 и hpv18;
- индукция метаболизма эстрадиола в 16-ОН;
- множественные повреждения хромосомной ДНК в инфицированной клетке.
Первая стадия неоплазии CIN I выражается активным копированием вируса и его бессимптомным течением. Развитие опухоли стимулирует взаимодействии папилломавируса с цитомегаловирусами , trachomatis , микоплазмами , уреаплазмами , вирусом простого герпеса 2 типа.
Важные цифры: статистика пугает
Виды ВПЧ
Ученым известно более 100 видов папилломавирусов. Треть из них инфицируют урогенитальный тракт человека, поражая кожу и слизистые половых органов. Пятая часть вирусов этой группы пока ещё не изучена и вполне может преподнести новые неприятные сюрпризы.
Вирус папилломы классифицируется по онкогенности и области поражения:
- Негенитальный — носоглотка, рот, пазухи носа, голосовые связки, легкие;
- Поражающий органы мочевыводящей системы — мочеточники и мочевой пузырь, уретра, почечные лоханки;
- Генитальный у женщин — поражает слизистые наружных половых органов, преддверие влагалища и само влагалище, перианальную область, шейку матки, промежность;
- Генитальный у мужчин — поражает головку полового члена, крайнюю плоть, уздечку, венечную борозду, ствол члена, мошонку, кожу паха, лобок, промежность, перианальную область. Наружное отверстие уретры у мужчин поражается в 20-24% случаев.
По онкогенности ВПЧ можно разделить на:
- HPV низкий риск — 6,11,42,43,44 тип;
- HPV средний риск 31,33,35,51,52,58;
- HPV высокий риск 16,18, 45, 56.
Самые опасные типы папиллома-вируса ВПЧ (hpv) — относящиеся к группе высокого онкологического риска — 16, 18, 31, 33, 35, 39, 45, 51, 52. Именно они вызывают рак половых органов.
Насколько опасен папилломавирус для мужчин и женщин можно понять, рассмотрев таблицу заболеваний, связанных с активностью ВПЧ.

Половина людей, которые имели половой контакт хотя бы раз в жизни, заражаются вирусом папилломы. ВПЧ может жить в организме годами, не давая симптомов. Поэтому большинство женщин узнают, что у них вирус папилломы, только на обследовании у гинеколога.
Кто может быть заражен вирусом папилломы?
Риску быть инфицированным вирусом папилломы может любой, кто когда-либо имел половой генитальный контакт. И мужчины, и женщины могут распространять вирус папилломы, даже не зная об этом. Риск заражения увеличивается, когда человек начинает вести активную половую жизнь в раннем возрасте, имеет много партнеров или имеет партнера, имевшего множественные половые связи.

Множественные половые связи
Как узнать о заражении ВПЧ, если нет симптомов?
Есть исследование, которое обнаруживает вирус папилломы, вызывающий рак шейки матки. Проходить такое обследование рекомендуется для всех женщин старше 30 лет. Благодаря анализу, вирус папилломы может быть обнаружен до того, как он вызывает патологические изменения в шейке матки.
Не путайте анализ на ВПЧ с тестом по Папаниколау. Во время теста Папаниколау мазок, взятый с шейки матки, исследуется на клеточном уровне. При подозрении на онкогенные ВПЧ необходимо выполнять оба теста.
Профилактика заражения вирусом папилломы
Во многих странах для предотвращения рака шейки матки, вызванного вирусом папилломы человека, применяется вакцина. Кроме того, существуют меры, снижающие риск заражения папилломавирусом. Одна из них — аккуратный подход к выбору партнеров.
Вакцинация эффективно защищает от вирусов типа 16 и 18, вызывающих большинство случаев рака шейки матки. Существует также четырехвалентная вакцина, которая содержит дополнительные компоненты, защищающие от вирусов типа 6 и 11. Однако вакцинация не защищает от всех типов вируса папилломы человека, которые могут вызвать рак шейки матки, поэтому даже сделав прививку, нужно всегда помнить о рисках заражения ВПЧ.
Вакцинация наиболее эффективна для девочек-подростков, не вступавших в половые отношения. Эффективность вакцинации у сексуально активных женщин ниже.

Вакцинация
Помните: вакцинация уменьшает, но не исключает риск развития рака шейки матки. Даже если вы вакцинированы, необходимо проходить регулярный скрининг на рак шейки матки.
Данные по эффективности вакцины против вируса папилломы человека показывают, что она обеспечивает эффективную защиту в течение не менее 7,3 лет. Согласно Европейскому центру по контролю и профилактике заболеваний, вакцины, которые в настоящее время используются для девочек, безопасны.
Как вылечить папилломавирус
К сожалению, удалить сам вирус папилломы из организма невозможно. Но можно вылечить заболевания, вызванные этим вирусом — генитальные бородавки, изменения в шейки матки, рак шейки матки.
Есть несколько способов лечения генитальных бородавок — все они безболезненные и эффективные. Если генитальные бородавки не лечить, со временем они могут расти и размножаться.
Все женщины, которые имеют или имели активную половую жизнь, должны проходить регулярные Пап-тесты. Благодаря этой точной диагностике, изменения в шейке матки можно выявить на клеточном уровне даже на очень ранних стадиях. Следовательно, проблема будет решена до появления рака шейки матки. Своевременная диагностика является необходимым условием для эффективного лечения.
Генитальный герпес
Генитальный герпес является одним из наиболее распространенных венерических заболеваний. Считается, что вирусом простого герпеса заражен каждый пятый взрослый человек. При этом болезнь часто протекает бессимптомно, поэтому больные продолжают заражать партнеров.
При ослаблении иммунитета у большинства пациентов появляются болезненные пузырьки вокруг половых органов (половой член, задний проход, ягодицы, вульва). Герпесная сыпь также может распространяться на бедра и бедра.
Как передается половой герпес
Главный способ передачи генитального герпеса — половой путь. Одним из способов передачи вируса простого герпеса являютс я роды, когда мать заражает новорожденного.
Симптомы
Симптомы, характерные для генитального герпеса, проявляются внезапно. В области, где вирус попал в организм появляется сыпь. Волдыри, наполненные жидкостью, увеличиваются и становятся болезненными. Место поражения сильно зудит. Затем пузырьки лопаются, кожа в этом месте покрывается корочкой.
Часто заболевание протекает бессимптомно или с такой незначительной сыпью, что пациент может даже этого не заметить.
Сыпь появляется через несколько недель после заражения и держится около 2-3 недель. Иногда опухают и болят паховые лимфатические узлы. Могут наблюдаться и другие симптомы: боль в суставах, лихорадка, головная боль, а иногда даже болезненное мочеиспускание. Тошнота, головокружение и затруднение мочеиспускания редки и указывают на повреждение нервной системы.
Сыпь может исчезнуть, но это не конец заболевания. После первоначальной вспышки вирус переходит в латентную фазу и продолжает жить в спинном мозге. Заболевание, как правило, напоминает о себе несколько раз в год, хотя симптомы наиболее остры во время первой вспышки, затем они становятся все более редкими и менее заметными. Частота рецидивов индивидуальна. Это зависит от типа вируса и иммунной системы человека.
Частота рецидивов полового герпеса
Рецидивам активации генитального герпеса способствуют все факторы, повреждающие иммунную систему. К ним относятся болезни, стрессы, солнечное облучение, усталость и менструация. Наблюдения также показали, что у женщин болезнь протекает тяжелее, чем у мужчин.
Диагностика
Диагностика генитального герпеса несложная. Опытному гинекологу или урологу достаточно осмотреть сыпь и выслушать жалобы. Но для более точного и убедительного ответа рекомендуется выполнить несколько тестов.
Для некоторых диагностических тестов достаточно анализа крови, а для других необходим мазок. После исследования мазка становится ясно, есть ли вирус герпеса. Однако вирус обычно обнаруживается только во вновь образованных пузырьках, поэтому важно, чтобы пациент обратился к врачу в течение первых 48 часов после появления симптомов.

Анализ крови
Анализ крови выявляет антитела к герпесвирусу, но они могут не появляться в крови на ранних стадиях заболевания, потому что для их формирования требуется некоторое время.
Генитальный герпес не следует путать с другими венерическими заболеваниями, которые также характеризуются появлением язв на половых органах.
Лечение возможно генитального герпеса
Современная медицина, к сожалению, не может вылечить больного генитальным герпесом, но бороться с вирусом можно. Антивирусное лечение снижает тяжесть заболевания, ослабляет симптомы, снижает риск передачи вируса. Лечение особенно эффективно в течение первых 72 часов после появления симптомов. Обычно применяется подавляющая терапия, при которой пациент ежедневно получает небольшую дозу противовирусного препарата. В результате рецидивы сходят на нет. Такое лечение рекомендуется, если у человека развивается 6 или более рецидивов в год или у него ослабленная иммунная система (например, инфицирована вирусом иммунодефицита человека). Риск заражения партнера во время супрессивной терапии уменьшается.
Снизить риск передачи вируса может правильное использование латексных презервативов, но такая профилактика не устраняет его полностью — вероятность заражения сохраняется.
Беременность и генитальный герпес
Если первая вспышка генитального герпеса происходит ближе к моменту родов, риск заражения у новорожденного возрастает. Поэтому роды следует проводить с учетом мер безопасности.
Поскольку герпес у новорожденных является очень серьезным заболеванием, беременная женщина должна заранее сообщить об этом своему врачу. Если заболевание рецидивировало несколько раз во время беременности, рекомендуется проводить лечение ацикловиром, а если роды совпали с периодом обострения — назначается кесарево сечение.
Болезнь, известная как чума двадцатого века, становится все более распространенной и в наше время. При этом, несмотря на то, что с момента обнаружения ВИЧ / СПИДа прошло уже более 30 лет, и во всем мире (в том числе в нашей стране) действуют образовательные программы, большинство людей почти ничего не знают об этом венерическом заболевании.
Откуда взялся СПИД?
СПИД (синдром приобретенного иммунодефицита) впервые был описан в Соединенных Штатах в 1981 году, когда было диагностировано несколько случаев редких заболеваний — пневмоцистной пневмонии и саркома Капоши.
Эти заболевания ранее встречались только у пациентов с нарушениями иммунной системы, поэтому врачи заподозрили иммунодефицит. Вскоре они убедились, что имеют дело с новым заболеванием, которое в 1982 году Центры США по контролю и профилактике заболеваний официально зарегистрировали как новое заболевание — синдром приобретенного иммунодефицита (СПИД).
В 1983 году был обнаружен вирус, вызывающий заболевание, называемый вирусом иммунодефицита человека (ВИЧ).
За это время появилось много теорий о происхождении и распространении болезни. Родиной СПИДа является Африка. где был обнаружен вирус иммунодефицита обезьян, который вызывает то же заболевание, что и вирус иммунодефицита человека. В результате мутации вирус изменил свой вид и стал опасным для человека.
Вирус распространился в Африке и разошелся по другим странам, где в медицинских целях использовалась кровь африканского населения. Люди, инфицированные ВИЧ-инфицированной кровью, распространяли вирус через иглы и шприцы, половой контакт.
Что такое вирус иммунодефицита человека? Почему невозможно защититься от него вакцинацией?
ВИЧ относится к ретровирусам и характеризуется сильной мутагенностью — очень быстро меняет свой внешний вид. Поэтому создать вакцину для него очень сложно. При этом генотип вируса меняется от одного человека к другому.
Представители семейства ретровирусов характеризуются длительным инкубационным периодом, что означает, что вирус, который проникает в организм, живет там годами, размножается, повреждает организм, но клинически не проявляется. Пациент может быть носителем вируса 5-7 лет, при этом быть источником инфекции, и не знать об этом, пока не будет проведено обследование непосредственно на ВИЧ-инфекцию.
Каков основной путь распространения ВИЧ?
- Незащищенный половой контакт;
- Через кровь. Этот путь включает в себя переливание крови, медицинские манипуляции нестерильными инструментами, а также использование общей иглы, шприца или другого инъекционного устройства;
- Вертикальная передача — заражение плода инфицированной беременной женщиной во время родов или кормления грудью.
Группа риска включает в себя:
- Потребители инъекционных наркотиков, которые хотя бы один раз использовали иглу, шприц или другое инъекционное устройство, которое применял кто-то другой;
- Лица, имеющие частые незащищенные половые контакты (как гетеросексуальные, так и гомосексуальные);
- Пациенты, у которых была инфекция, передающаяся половым путем;
- Зараженные гепатитом В и С.
Также относятся к группе риска пациенты на гемодиализе и пациенты, которые часто подвергаются медицинским манипуляциям.
Симптомы СПИДа
- Частые простуды;
- туберкулез;
- воспаление легких более 2 недель;
- частый понос;
- увеличенные лимфатические узлы;
- снижение веса (масса тела 10% и выше);
- ночные поты;
- слабость.
Как диагностируется заболевание?
Пациенты часто говорят, что они сдавали общий анализ крови, но он ничего не показал. Почему-то многие считают, что диагностировать заболевание можно с помощью стандартных тестов. Чтобы обнаружить ВИЧ-инфекцию, тест должен быть выполнен непосредственно на вирусный антиген или антитела к ВИЧ.
Как долго продлится период окна?
Период окна обычно длится 6-8 недель, но если анализ проводился с помощью тестов 4-го поколения, этот период может быть сокращен до 4-6 недель. После предтестовой консультации пациенту предлагается пройти тест на ВИЧ, который включает обнаружение антител к ВИЧ и называется скринингом или первичным обследованием.
Если при первоначальном скрининге получен отрицательный результат, это означает, что человек не заражен. В случае положительного ответа, исследование следует продолжить методами подтверждения (метод иммуноблоттинга, метод цепной реакции полимеризации).
Диагностика детей в возрасте до одного года, рожденных от ВИЧ-позитивных матерей, проводится только методом цепной реакции полимеризации.
Обязательно ли всем беременным женщинам проходить тестирование на ВИЧ?
Согласно законодательству, тестирование на ВИЧ является обязательным только для доноров крови, органов или спермы, а также для тех, в отношении кого такое решение принял суд. В других случаях тестирование на ВИЧ является добровольным. Но врачи требуют, чтобы обследование беременной женщины включало этот анализ.
Насколько безопасен ВИЧ / СПИД?
СПИД не передается через предметы домашнего обихода. Опасно использовать только бритву пациента, ножницы и другие предметы, которые контактируют с кровью.
Нет риска использовать общую ванную комнату, постельное белье, полотенца, посуду, целовать пациента, обниматься, учиться или работать в одной комнате с ним. Врачей часто спрашивают, передается ли ВИЧ / СПИД через укусы комаров и собак? Нет, ВИЧ не распространяется таким образом. Есть только три пути передачи: половой контакт, кровь и вертикальная передача.
Остроконечные кондиломы (генитальные бородавки) являются довольно неприятным проявлением 11-го и 6-го типов вируса папилломы человека.
Это вирус, вызывающий бородавки и другие кожные дефекты.
Они представляют собой сосочковидные новообразования на тонкой ножке размером от 0.5 до 1.5 сантиметров.
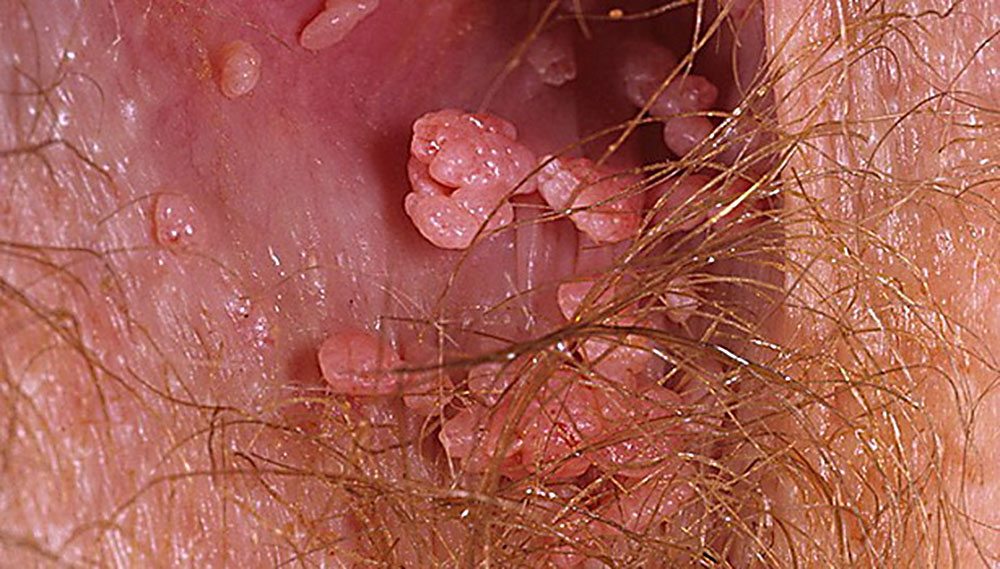
Главное не спутать остроконечные папилломы с перламутровыми папулами.
Которые обычно находятся у мужчин на основании головки полового члена.
Кондиломы часто спаиваются между собой – тогда они начинают напоминать цветную капусту.
Остроконечная кондилома человека (т.е. ВПЧ 11-го и 6-го типа)
относится к группе инфекций, передающихся половым путем.
Чаще всего локализуется на слизистых оболочках в месте полового контакта.
Необходимо отметить, что данный вирус может передаваться любым типом полового акта – оральным, генитальным и анальным.
Желательно исключить любое травмирование вышеописанных новообразований.
Так как это с большим шансом может привести к их инфицированию.
Это в свою очередь вызовет зуд, боль и выделения с неприятным запахом.

Сами по себе остроконечные кондиломы не представляют никакой опасности.
За исключением психологических неудобств, конечно же.
Они бесследно исчезают даже без лечения через 2-3 года.
Но, ВПЧ из организма никуда не исчезнет и может привести к различным онкологическим заболеваниям.
В настоящий момент медицина не всегда способна полностью вылечить вирус папилломы человека.
По данным автора этой статьи это возможно в 60-70%.
Поэтому, лечение сводиться к обязательному удалению кондилом.
Имейте в виду, что у большинства людей ВПЧ протекает в латентной (скрытой) форме.
И, появление остроконечных кондилом может говорить о снижении иммунитета.
Так что при появлении симптомов ВПЧ рекомендуется посетить провериться на ВИЧ и другие ЗППП.
В сегодняшней статье мы поговорим о заболевании, вирус которого можно включать в себя сотню других штаммов.
Этот опасный недуг носит ВПЧ – вирус папилломы человека.
Инкубационный период данного заболевания при попадании его в организм, может составлять от нескольких дней до нескольких месяцев, а иногда и даже лет.
Попав в организм, вирус уходит в процесс анабиоза или же спячки.

Можно ли заниматься сексом при ВПЧ и когда?
Защищает ли презерватив от заражения?
Проявление вируса носит часто острый характер: это высыпания на коже и слизистых в виде различных папиллом.
Такие папилломы чем-то напоминают сосочкобразные образования, имеющие различную структуру.
Может быть рыхлой, иметь ножку.
Часто выступает над эпителием.
Папилломы, в зависимости от времени появления, имеют разнообразный цвет.
Например, недавно появившиеся, молодые папилломы имеют розовый или слегка красноватый цвет, практически ничем не отличающийся от телесного.
Более поздние папилломы часто имеют коричневатый или темно-коричневатый цвет.
Пути заражения ВПЧ
Не вдаваясь в подробности, различают несколько путей заражения вирусом папилломы человека, а именно:
- Самый распространённый путь передачи данного вируса – половой. Данный вирус проникает непосредственно от инфицированного человека к здоровому во время самого полового акта или различных травм. Также помимо самого сексуального контакта различают путь заражения непосредственно при петтинге или оральном сексе.
- Второй по распространённости путь передачи папилломавируса это бытовой, когда заражение происходит при использовании бытовых принадлежностей зараженного человека или при непосредственном контакте с ним, например, при рукопожатии или при поцелуях. Как известно, самым распространённым органом переноса различных болезнетворных паразитов являются наши руки. Всего лишь стоит поздороваться и затем потереть или почесать глаза после инфицированного человека и на 90% можете быть уверены, что вы уже заразились.
- Еще один путь передачи вируса – вертикальный, от матери к ребенку. Но заражение происходит не в утробе матери, а при прохождении ребенка через родовые пути.
Инфекция вируса папилломы человека практически есть у трети населения земного шара.
У кого-то вирус находится в «спящем» режиме, редко просыпается и переходит в активную форму.
Чтобы ВПЧ перешел в активную фазу, этому должны способствовать множество факторов, о которых мы сейчас и поговорим:
- Вредные экологические факторы, самыми распространёнными являются радиация, различные вредные выбросы от предприятий, большой избыток ультрафиолета.
- Курение кальяна, табакокурение, злоупотребление спиртным.
- Патологическая работа эндокринной железы, избыточная масса тела, в том числе ожирение.
- Хронические заболевания и их обострение.
- Нарушение в работе иммунной системы, снижение защитных свойств организма.
- Приём пациентом различных гормональных препаратов.
- Различные стрессы, нервные расстройства, переутомления, эмоциональные сдвиги.
Сама папиллома как таковая не опасна для человека и выглядит как разросшееся клетки.
Гораздо опаснее патологическая формы или мутации, вызванные различными негативными факторами.
Типы ВПЧ
На сегодняшний день различают множество типов вируса папилломы человека: их насчитывается свыше 150 типов и подгрупп.
Мы затронем один из самых опасных типов – вирус папилломы человека 16 типа.
ВПЧ 16 занимает особое место в возникновении злокачественных опухолей (онкогенный тип ВПЧ).
Помимо 16 типа также различают 18, 45 и 56 тип, которые также относятся к типу с высоким риска возникновения онкологии.
ВПЧ 16 типа может стать причиной развития онкологии шейки матки и вульвы.
У мужчин может развиться онкология пениса, ануса, орофарингеальной областей, тканей промежности.
При ВПЧ 16 незащищенный секс опасен.
К какому врачу обратиться при папилломатозе, зависит от самого места локализации папиллом.
Они могут «вылезти» практически где угодно.
На самой поверхности эпителия, в интимной зоне, могут локализоваться вплоть до внутренних стенок влагалища у женщин.
При первых признаках подозрительных образований на коже лучше всего обратиться к дерматовенерологу.
Врач осмотрит внешнюю структуру данных образований.
Если будет необходимость в услугах узких специалистов, направит к гинекологу, офтальмологу, стоматологу, хирургу.
Или же к онкологу, когда речь уже может заходить об онкологических новообразованиях.
Диагностика данного заболевания проводится многочисленными методами:
- Гистологические и цитологические методы
- Анализ на ПЦР (полимеразная цепная реакция)
- У женщин – соскоб слизистой влагалища (у гинеколога), кольпоскопия, биопсия тканей шейки матки, если есть подозрения на раковые образования

Вирус папилломы и интимная жизнь
Многие пациенты задают один и тот же вопрос, а можно ли заниматься сексом при ВПЧ?
Специалисты, занимающиеся данным видом заболевания, отвечают: да, заниматься сексом при ВПЧ можно.
Заниматься или вообще исключить секс при ВПЧ, это человек сам решает для себя.
Необходимо учитывать, что при активной интимной жизни, проблема ВПЧ является уже более серьезной.
Но бывают моменты рецидивов, повторных вспышек папилломатоза, и пациент при этом обращается к врачу снова и снова.
Секс во время лечения ВПЧ
Специалисты, к которым обращаются пациенты с папилломами, рекомендуют удалять эти новообразования.
Пока они не мутировали и не привели к раковым новообразованиям.
Направление в этом случае врач может дать после полного обследования.
Для лечения ВПЧ применяют медикаментозный и хирургический методы:
- 1. Медикаментозный метод – терапия, направленная на восстановление защитных свойств организма (восстановление иммунной системы), нейтрализация вируса папилломы человека, снижение его патогенного свойства. Обычно применяется, когда ВПЧ находится в начальной фазе. Парам, у которых подтвердили наличие ВПЧ, не противопоказана интимная жизнь при условии использования презерватива.
- 2. Хирургический метод удаления папиллом – после него секс вообще противопоказан в различных его проявлениях: анальный, вагинальный, оральный. Ткани после удаления папиллом травмированы, необходимо время для полного заживления. Поэтому секс, какой бы он безопасный ни был, не рекомендуется.
Заниматься сексом не только при ВПЧ, но и всегда желательно в презервативе.
Это ещё больше обезопасит как постоянного партнёра, так и нового, если таковой имеет место быть.
Насколько защищает презерватив от повторного заражения ВПЧ?
Тут нет однозначного ответа, можно лишь сказать одно, что на 70% точно защищает, если его качество соответствует международному стандарту.
По наблюдениям многих врачей, большинство людей вообще понятия не имеют, что такое ВПЧ или папилломатоз.
При его возникновении встаёт важный вопрос: когда и какие анализы сдать после секса с больным ВПЧ, если такой имел место быть?
Инфекция ВПЧ (вирус папилломы человека) очень коварна и заразна.
От полового контакта с больным ВПЧ, даже с презервативом, всё же стоит воздержаться до его излечения.
Лечение вируса папилломы человека, повторимся, направлено на погружение ВПЧ в «спячку» или же анабиоз.
Полное излечение от него невозможно.
Если говорить об анализах, которые необходимо сдать после непосредственной близости с больным человеком, то их назначает врач с целью определить их тип ВПЧ.
В большинстве случаев назначают анализ ПЦР.

Помимо ВПЧ, сдают анализы и на другие ИППП.
В идеале желательно до самого секса проверять своих партнёром на венерические заболевания.
К сожалению, большинство этого никогда не делает, предпочитая при заражении бегать по врачам.
Папилломы ещё носят название кондиломы, и умение правильно их отличать способствует лучшему излечиванию.
Чтобы отличить их, нужно сдать анализ на ПЦР, который выявит различие в типе самого вируса.
Как отличить папиллому от кондиломы
Отличить папиллому от кондиломы можно не только с помощью ПЦР, но и визуально.
Они имеют ряд видимых отличий:
- Папилломы имеют однородную структуру, когда как кондиломы имеют вид мелкого сосочкового образования.
- Папилломы могут быть слегка гиперемированы, тогда как кондиломы могут иметь слегка розоватый оттенок, схожий с цветом кожи или слизистых оболочек.
- ВПЧ способен передаваться бытовым путем, хотя половой путь передачи тоже возможен, кондиломы – только при незащищенном половом акте.
- Кондиломы способны воспаляться. Тогда как папилломы могут болеть, краснеть, увеличиваться в размерах и то при наличии травмирующего на них воздействия.
- Форме папиллом чаще круглая или овальная, располагаются отдельно друг от друга, кондиломы же наоборот имеют нечёткие формы и способны располагаться гроздьями, плотно прилегающими друг к другу.
- При анализе ПЦР выясняется их отношение к разному типу штаммов вируса.
- Кондиломы, в отличие от папиллом, могут образовываться в основании и головке полового члена и при надевании презерватива это может вызвать массу неудобств.

Важно знать эти отличия папиллом и кондилом друг от друга.
При таких наростах на половых органах и с их слизистых, они подвергаются обязательному удалению хирургическим методом.
При занятии сексом с больным, у которого имеются кондиломы, нужно придерживаться нескольких правил:
- В лучшем случае при наличии кондилом у человека нужно воздержаться от полового контакта, в худшем, при наличии травмирующего эффекта, при бурном сексе, велика вероятность травмировать кондиломы, что может вызвать кровотечение. Это опасно и может сказаться на здоровье человека.
- Предохранение с помощью презерватива не даёт стопроцентный результат того, что вы не заразитесь ВПЧ, так как презерватив не способен полностью защитить гениталии человека.
Как защитить себя от ВПЧ: вакцинопрофилактика
На сегодняшний день вакцинация против ВПЧ очень широко распространена во многих странах и широко применяется.
Самыми распространёнными на сегодняшний день являются Гардасил и Церварикс.
Широкое применение вакцин не только в РФ, но также в Израиле – 5 лет, Германии – 12 лет, Франции – 15 лет, показало хорошие результаты при лечении вируса папилломы человека.
Возможен ли секс после применения вакцины от ВПЧ с больным?
Его лучше избежать до излечивания пациента, дабы не вызвать пагубные последствия
Повышает ли ВПЧ риск заражения другими ЗППП в том числе ВИЧ
Рис заражения ВИЧ-инфекцией повышается, когда человек уже болен папилломавирусом.
Особенно, если затягивать с лечением проявлений ВПЧ: микротрещины при травмировании кондилом создают благоприятную почву для проникновения ВИЧ.
Чем опасен ВПЧ при беременности
Беременность – это гормональный сдвиг в организме женщины.

Из-за этого защитная реакция иммунитета на проникновение различного рода инфекции, в том числе ВПЧ, снижается.
Наличие ВПЧ у женщины никак не влияет на детородную функцию женщины, но об этом всё же необходимо сообщить акушеру-гинекологу.
Папилломы у женщины могут представлять опасность для ребенка при прохождении им родовых путей.
Влияние ВПЧ на бесплодие научно не доказано.
При появлении признаков ВПЧ обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Читайте также:

