Папиллома уретры у женщин к какому врачу
Обновлено: 27.04.2024
Остроконечные кондиломы у женщин - это вирусное инфекционное заболевание, характеризующееся развитием папилломатозных образований на коже и слизистых оболочках аногенитальной зоны, хроническим рецидивирующим течением, широким распространением, высокой контагиозностью.
Эти проявления ВПЧ-инфекции медикам известны - они описаны еще врачами Древней Греции под названием "кондилома". Гиппократ называл их также "половыми бородавками". В конце 60-х годов ХIX века, когда появились новые возможности изучения инфекций, из них были выделены возбудители бородавки на гениталиях - вирусы папилломы человека.
Особенности заболевания:
• Восприимчивость человека высокая.
• Инкубационный период от 1 до 5 месяцев.
• Источник заражения: человек.
• Передача кондилом сексуальному партнеру происходит в 45-70% случаев.
• Возможен их перенос от родителей к детям и внутри детских коллективов.
Интимные кондиломы гинекологи относят к заболеваниям, передаваемым половым путем, а также контактно-бытовым путем. Заразиться кондиломами женщина может при половых контактах во влагалище, прямую кишку, реже - при оральном сексе. Обычный презерватив часто не становится для них непреодолимой преградой. Возможно самораспространение половых бородавок с возникновением новых очагов вне зоны первичного образования. У 50-70% детей, родившихся у инфицированных матерей, происходит вертикальная передача вируса.
Кондиломы у женщин
Вирус способен находиться и размножаться в поверхностном слое эпителия длительно и скрыто, чем определятся сложность своевременной диагностики и высокая частота рецидивирования кондилом в интимной зоне. В настоящее время известно более 100 типов ВПЧ, которые условно делятся на онкогенные и неонкогенные.
10% клинически здоровых женщин являются носителями вирусов. 85% пациенток с типичными остроконечными кондиломами наружных половых органов (НПО) при обследовании выявляются дополнительные очаги ВПЧ-инфекции влагалища и шейки матки в выраженной и маловыраженной формах. Возбудитель обитает в коже и слизистых оболочках половых органов. Количество его находится в четкой связи с состоянием иммунитета - чем он выше, тем меньшее количество вируса содержится в них. Для того, чтобы ВПЧ мог проявить себя как остроконечные бородавки, должно накопиться определенное его количество. А это возможно только при условии снижения местного иммунитета.
Эти данные позволяют рассматривать женщин с кондиломами интимных мест и носительством вируса папилломы как группу высокого риска возникновения интраэпителиальной карциномы шейки матки.
Где растут кондиломы
- Область половых губ,
- Мочеиспускательный канал,
- Слизистая влагалища и его преддверие,
- Малые половые губы,
- Шейка матки,
- Промежность,
- Околоклиторальная зона и
- Область ануса.
В чем опасность для женского здоровья
Чем опасны ВПЧ и кондиломы? У женщин они могут вызывать:
* дисплазии шейки матки (62%),
* инвазивный рак шейки матки (38%),
* кондиломы на интимных местах (51%);
Известны четыре наиболее возможных пути развития:
- Регресс кондилом НПО (15-17%), особенно развившихся во время беременности;
- Более или менее длительная стабилизация процесса без увеличения их числа;
- Интенсивный рост, вызывающий необходимость оперативного вмешательства;
- Озлокачествление в 5% случаев в течении пяти лет.
Как выглядят кондиломы
У женщин кондиломы могут быть различных форм, цвета и размеров. Их цвет может варьировать от бледно-розового, до сероватого или красного. Плоские - чуть возвышаются над поверхностью слизистой оболочки, их практически невозможно обнаружить без специальных методов диагностики, особенно если эти наросты располагаются на слизистой оболочке шейки матки. Например, остроконечные кондиломы внешне напоминают сосочки на тонкой ножке. При слиянии между собой образуются конгломераты, которые напоминают "соцветие цветной капусты" или выглядят как "петушинный гребешок". В любом случае, каждый из видов половых бородавок смотрится на интимном месте неэстетично.
Фото кондилом у женщин
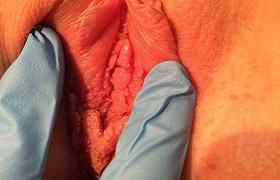
Кондиломы на губе
Фото остроконечных кондилом половых губ с двух сторон. Крупные образования, сливаясь книзу, перекрывают вход во влагалище. Рыхлая, "губчатая" структура и бугристая поверхность.

Кондиломы во влагалище
Фото кондилом на стенках влагалища, которые располагаются в интимной зоне небольшими группами, чаще по боковым и задней стенке. Имеют плоскую, шерховатую поверхность.

Кондиломы вульвы
Единичные крупные остроконечные кондиломы у и входа во влагалище внизу, россыпь множества мелких образований по малым половым губам сдвух сторон. Умеренная "зернистость" вульвы.

Плоские кондиломы
Кондиломы плоского типа с эндофитным ростом. В отличие от остроконечных, они растут вглубь тканей, вызывая структурные изменения, незаметные глазом. На этом фото - уже заметные.

Кондиломы плевы
Фото множественных кондилом по всей окружности девственной плевы, мочеиспускательного канала. Отдельные мелкие очаги по малым половым губам и у входа во влагалище.
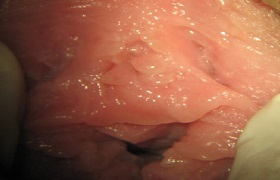
Кондиломы уретры
Отдельные относительно кондиломы уретры - наружного отверстия мочеиспускательного канала в виде "лепестков". Мелкие интимные бородавки по верхней окружности уретры.
Вопросы - ответы по теме
1. "Врач обнаружил кондиломы - что делать?"
Не паниковать. Для начала - сдать анализы на типы ВПЧ. При отрицательном результате, т.е. онкотипы не обнаружены, просто удалить кондиломы. Если анализ положительный, т.е. выявлен тот или тип ВПЧ, то помимо обязательного удаления кондилом с интимных мест, может потребоваться и медикаментозное лечение. Последний вопрос решается в индивидуальном порядке.
2. "Кондилома на попе - отчего выскочила и как избавиться?"
Папиллома на попе появляется из-за внедрения в клетки эпителия вируса. Они иногда чешутся, краснеют и несильно выступают над поверхностью кожи, то это плоская разновидность. Чаще анальные кондиломы и в области ягодиц у девушек выглядят типично, напоминая цветную капусту или петушиный гребень. Риск злокачественного перерождения низкий, но он может повыситься, если образование часто травмируется при бритье, эпиляции глубокого бикини, тесной и грубой одеждой. Избавиться от кондиломы на попе у ребенка или взрослого несложно - обратиться в клинику к врачу!
3. "ВПЧ не обнаружен, а кондиломы есть!"
Очень частый вопрос у молодых женщин и девушек, которым гинеколог находит в интимные кондиломы, связан с недопонимаем того, как может отсутствовать вирус в анализах при наличии этих бородавок. Типичная ситуация, которая возникает от недостатка информации. Надо знать, что если есть кондиломы, не обязательно диагностика покажет наличие ВПЧ, т.к. вирус может быть не активен и наоборот. Из всего известного числа вирусов папилломы (а их медицина знает около 100), только несколько могут вызвать папилломатозные разрастания в аногенитальной зоне. Поэтому отрицательный результат анализа на кондиломы и необнаружение его в анализе мазка не исключает возможность наличия остроконечных кондилом на интимных местах. И, наоборот, их обнаружение на НПО при гинекологическом осмотре совсем не обязательно приведет к "+" заключению лабораторного тестирования на ВПЧ!
4. Как выявить кондилому?
Опытные врачи нашей клиники имеют большой практический опыт в диагностике и лечении кондилом у женщин, девушек, подростков и детей младшего возраста. В зависимости от предполагаемой локализации патологического очага, возраста пациентки и ее генитального статуса, анализы при обнаружении бородавок на гениталиях могут быть следующими:
- Осмотр на кресле,
- Вульвоскопия,
- Аноскопия,
- Кольпоскопия и вагиноскопия,
- Ректоскопия,
- Пальпация уретры,
- Пальцевое исследование прямой кишки,
- Тест с уксусной кислотой,
- Проба Шиллера,
- Онкоцитология.
5. К какому врачу обращаться с кондиломами?
Что касается образований в интимном месте, то здесь все максимально понятно: женщины и девушки могут обратиться к гинекологу, девочкам и подросткам до 16 лет - следует идти к детскому гинекологу, молодые люди - направляются к врачу дерматовенерологу или урологу. Если Вы нащупали кожный нарост на теле, то обращайтесь к дерматологу или онкологу. Проведя осмотр, по показаниям - с помощью специального прибора, специалист поставит точный диагноз и порекомендует, как лучшее и эффективнее избавиться от папиллом.
Как удаляют кондиломы и чем лучше
Обнаружили интимные кондиломы, которые нужно удалить срочно и желательно безболезненно? У женщин прижигание во влагалище, на шейке матки, уретре, анальной зоне, малых половых губах и т.д. заключается в ликвидации непосредственно самих образований, а также удалении атипически измененного, окружающего их эпителия. Медицинские центры Москвы, в том числе и наш, могут предложить разные методы воздействия, которые кардинально отличаются друг от друга: лазерный, радиоволновой, криодеструкция, медикаментозный (смесь кислот). В каждом отдельном случае хороший врач выбирает для конкретной пациентки наиболее ей подходящий, эффективный способ удаления интимных папиллом.
ПРЕДВАРИТЕЛЬНАЯ ДИАГНОСТИКА
• Прием гинеколога + осмотр;
• Расширенная кольпоскопия;
• Онкоцитология (по показаниям);
• ПЦР "скрытые инфекции";
• Анализ на ВПЧ;
• Анализы крови (сифилис, ВИЧ, гепатит В,С).
.jpg)
Обследование позволит точно установить характер процесса, степень распространенности поражений, их локализацию. На основании этих данных наш гинеколог индивидуально для каждого пациента подбирает оптимальный способ. Специалисты клиники прибегают к различным методам устранения этих образований. Индивидуальный подход позволяет добиться наилучших результатов.
В настоящее время наиболее щадящими и эффективными являются следующие способы прижигания кондилом: химический (Солкодерм) и физический (радиоволновым аппаратом).
Радиоволновое удаление кондилом
Удаление кондилом стало значительно лучше и эффективнее с появлением такой разработки, как радиохирургия. Преимуществом радиоволнового метода являются быстрота, отсутствие косметических дефектов и послеоперационных осложнений.
Процедура удаления интимных кондилом радиоволной является безболезненной и не оставляет после себя рубцов или шрамов, так как непосредственного контакта электрода и ткани не происходит. Количество сеансов, необходимых для полного их устранения, определяется после получения результатов предварительного обследования. В нашем медицинском центре прижигание кондилом у женщин в основном осуществляется с помощью аппарата «Фотек» / «Сургитрон».
Чем меньше новообразование и чем раньше провести процедуру лечения, тем выше шанс избежать распространения вируса папилломы человека на соседние ткани. В отличие от "прижигания" жидким азотом, электрокоагулятором или "выпаривания" лазером, при удалении кондилом в интимных местах радиоволновым методом "снимается" тончайший слой измененной кожи или слизистой. Не вызывая ожога окружающих здоровых тканей, радиоволна обеспечивает хороший результат лечения и быстрое заживление. В особо чувствительных зонах интимной области при удалении кондилом / папиллом Сургитроном проводится местное обезболивание.
После данной манипуляции не бывает таких неприятных послеоперационных последствий, как боль, отек, воспаление, которые часто появляются после применения традиционных средств. Длительность заживления после удаления кондиломы аппаратами «Сургитрон» / «Фотек» в 2-2,5 раза меньше, чем у пациентов после электрокоагуляции или прижиганием лазером.
Солкодерм и кондиломы
К химическим методам прибегают в основном в случаях единичных, немногочисленных образований слизистой наружных половых органов. Препарат Солкодерм или Солковагин, смесь органических и неорганических кислот, выбирается в зависимости от месторасположения образования - на кожной поверхности или на слизистой оболочке. Удаление кондилом в Москве солкодермом или солковагином с успехом проводится в течение последних 20 лет специалистами нашей клиники. После процедуры рекомендуется дважды в день (утро-вечер) обрабатывать участок раствором антисептика (Октенисепт, Мирамистин) с последующим нанесением на него противовирусной мази. После отхождения корочки полное заживление происходит в течение 1-2 недель (в зависимости от площади обработки).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
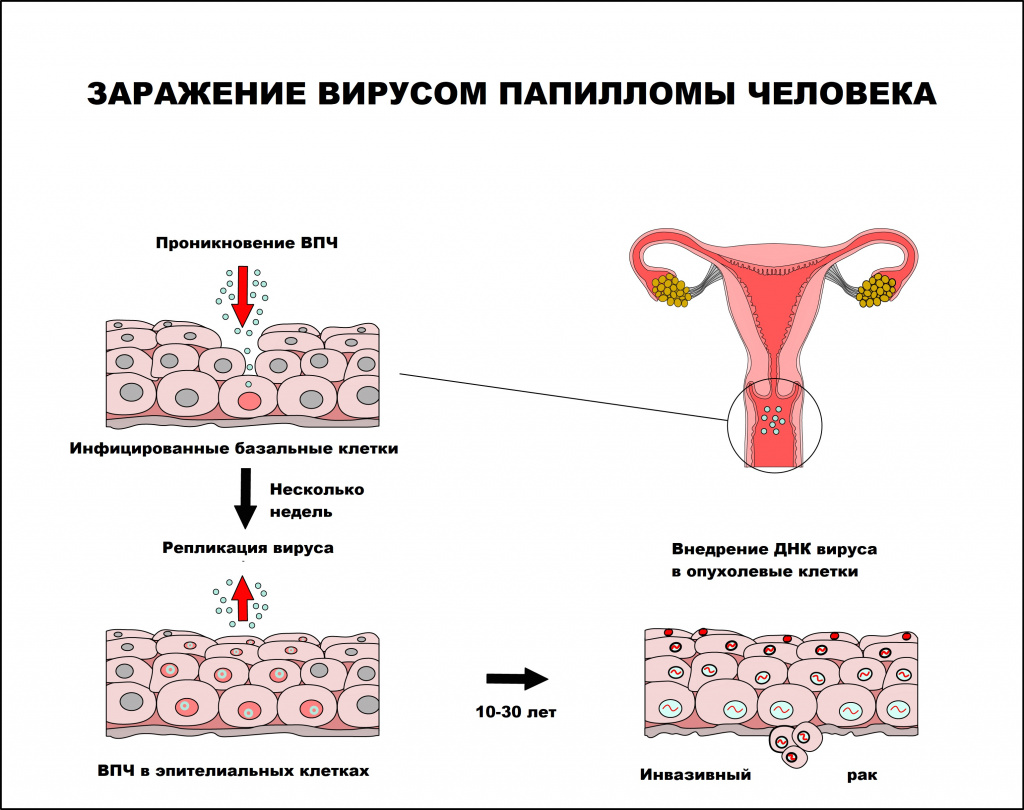
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Доброкачественные опухоли уретры – это группа образований эпителиального и неэпителиального происхождения, развивающихся из различных слоев стенки мочеиспускательного канала. Патология проявляется затруднением и болезненностью мочеиспускания, зудом и жжением в мочеиспускательном канале, кровотечениями. Диагностика требует проведения уретроскопии, уретрографии, биопсии образования с морфологическим исследованием тканей. Выявление опухоли мочеиспускательного канала служит основанием для ее трансуретрального иссечения.
Общие сведения
Среди новообразований урогенитальной локализации опухоли уретры составляют 3-4%. В современной урологии доброкачественные опухоли мочеиспускательного канала чаще встречаются у женщин, что объясняется анатомо-морфологическими особенностями строением женской уретры. Мочеиспускательный канал у женщин – короткий трубчатый орган длиной 3-5 см, состоящий из 3-х отделов – проксимального, среднего и дистального. Проксимальный отрезок женской уретры выстлан переходным и железистым эпителием; средний - преимущественно чешуйчатым эпителием; дистальный отдел – смешанным уротелием. Чаще опухоли уретры располагаются на задней стенке наружного отверстия мочеиспускательного канала. В большинстве случаев неоплазии развиваются в возрасте 50-70 лет.
Причины
Этиология доброкачественных опухолей уретры недостаточно изучена. Однако замечено, что развитию большинства новообразований предшествует длительное течение хронического уретрита, дисфункция яичников, раздражение уретры патологическими белями при кольпите и цервиците, нарушение васкуляризации стенок мочеиспускательного канала при родовых травмах, запорах, повреждения уретры и др.
Среди ИППП особая роль принадлежит хламидиозу, трихомониазу, уреаплазмозу, гонорее, микоплазмозу, генитальному герпесу. В развитии кондилом и папиллом уретры этиологическим фактором выступает папилломавирусная инфекция, передаваемая при половых контактах. Частота возникновения опухолей уретры увеличивается пропорционально возрасту, поскольку происходящие в климактерическом периоде гормональные изменения нередко способствуют развитию гиперпластических процессов в мочеполовых органах.
Классификация
Все доброкачественные опухоли уретры принято делить на эпителиальные (уретральные), берущие начало из слизистой мочеиспускательного канала и ее желез, и неэпителиальные (парауретральные), обычно исходящие из мышечных и соединительнотканных волокон. К эпителиальным новообразованиям относятся папилломы, кондиломы, полипы, карункулы; к неэпителиальным - миомы, фибромы, фибромиомы, ангиомы, нейрофибромы и др.
Папилломы уретры – сосочковидные одиночные или множественные образования, возвышающиеся над слизистой оболочкой. Различают плоскоклеточные, переходно-клеточные и выстланные многорядным многослойным эпителием папилломатозные опухоли уретры. Папилломы могут иметь широкое основание или длинную ножку, размеры – до 0,5-1 см.
Поверхность папиллом гладкая, консистенция мягкая, форма – округлая или продолговатая, цвет – от серовато-белого до розового или темно-красного. При образовании конгломератов папилломы напоминают бородавки с множеством зернистых или ворсинчатых выростов. Папилломы уретры располагаются преимущественно в области наружного отверстия мочевого канала, на его задней стенке и растут в дистальном или проксимальном направлении.
Кондиломы мочеиспускательного канала – разрастания конусовидной или сосцевидной формы, чаще располагающиеся кольцеобразно вокруг наружного отверстия уретры. По строению различаются бородавчатые и капиллярные кондиломы. Первые имеют беловато-серый или желтоватый цвет, широкое основание, плотную консистенцию. Второй тип кондилом отличается мягкой консистенцией, узким основанием, красным цветом. Капиллярные опухоли уретры легко кровоточат при контакте, часто сопровождаются выделениями, приводящими к мацерации и изъязвлениям слизистой.
Полип мочеиспускательного канала – мягкая васкуляризированная опухоль уретры на ножке, покрытая плоским эпителием. Полипы имеют округлую или каплевидную форму, ярко-красный цвет, гладкую поверхность, иногда с участками изъязвления. Полипы располагаются проксимальнее или дистальнее наружного отверстия уретры (у мужчин в простатическом отделе) и часто перекрывают просвет мочеиспускательного канала.
Разновидностью полипов уретры являются карункулы – небольшие опухоли на ножке ярко-красного цвета, мягкие по консистенции, с бороздчатой поверхностью. Из-за обильной васкуляризации карункулы склонны к кровоточивости; они располагаются на задней стенке возле наружного отверстия мочеиспускательного канала.
Неэпителиальные опухоли уретры (фибромы, миомы, фибромиомы и др.) встречаются редко и обычно имеют смешанное строение. Их расположение - подслизистое между стенками уретры и влагалища, поверхность гладкая, размеры – от вишни до куриного яйца. Ангиомы уретры – мелкие сосудистые опухоли синевато-красного цвета, локализующиеся близ наружного отверстия канала. Ангиомы легко травмируются и кровоточат.
Симптомы
Доброкачественные опухоли уретры в зависимости от размеров, локализации, гистологической структуры, могут давать разнообразную симптоматику. В большинстве случаев неоплазии увеличиваются медленно и длительное время не вызывают никаких расстройств. К ранним и типичным признакам опухолей относятся жжение и зуд в мочеиспускательном канале, ощущение дискомфорта при мочеиспускании.
Дизурические расстройства могут проявляться императивными позывами, раздвоением или отклонением струи мочи (у мужчин - разбрызгиванием струи), частичным недержанием мочи. В случае развития уретрита или восходящего цистита мочеиспускание становится учащенным, сопровождается резями, гноетечение из уретры. Полипы и папилломы могут вызывать инфравезикальную обструкцию с полной задержкой мочи.
Доброкачественные опухоли уретры склонны к кровоточивости - от незначительных контактных выделений до обильной и упорной уретроррагии. У женщин довольно часто отмечается болезненность при половом сношении. У мужчин развивается нарушение половой функции - гемоспермия, сперматорея, преждевременная эякуляция, спонтанные эрекции и др. При кондиломах отмечаются обильные выделения, которые вызывают мацерацию слизистой гениталий и кожи промежности.
Диагностика
При небольших бессимптомных опухолях уретры диагноз устанавливается крайне редко. Обращение к специалисту-урологу и целенаправленное урологическое обследование производится при развитии типичных жалоб. В процессе диагностики доброкачественные неоплазии дифференцируют от пролапса мочеиспускательного канала, рака уретры, опухолей вульвы и влагалища, инородных тел и камней мочеиспускательного канала.
Учитывая возможность инфекционной природы новообразования, выполняется бактериологическое исследование мазка из уретры, ПЦР диагностика половых инфекций, микроскопия мазка из мочеиспускательного канала, исследование отпечатков новообразований. При физикальном обследовании проводится пальпация опухоли, влагалищное исследование с оценкой размеров, характера поверхности, выраженности ножки или ширины основания новообразования.
Если неоплазия не определяется в ходе наружного осмотра, прибегают к проведению уретроскопии и уретрографии. На уретрограммах обычно выявляется деформация какого-либо отдела мочеиспускательного канала. С помощью уретроскопии удается рассмотреть доброкачественную опухоль, оценить ее размеры, выполнить биопсию. Окончательная верификация диагноза производится с помощью цитологического и морфологического исследования биоптата.
Лечение доброкачественных опухолей уретры
Благодаря внедрению в урологическую практику эндоскопических методик, лечение опухолей проводится малоинвазивно. Кондиломы уретры могут быть подвергнуты химической деструкции солкодермом, хирургическому иссечению, удалению радиоволновым методом, с помощью лазера, жидкого азота, плазменной коагуляции или электрокоагуляции.
Удаление неоплазий, расположенных дистальнее наружного отверстия, выполняется трансуретрально через канал уретроскопа. В этих случаях обычно производится циркулярное или клиновидное иссечение опухолей уретры в пределах здоровых тканей. Мелкие доброкачественные новообразования удаляют путем электроэксцизии. В постоперационном периоде производится длительная (на 3-4 суток) катетеризация мочевого пузыря. При опасности развития стриктур уретры выполняется ее бужирование.
Удаление доброкачественных опухолей уретры предотвращает их возможную малигнизацию. Радикальное иссечение опухолей уретры исключает рецидивы. Однако в случае вирусной природы новообразования лечение должно быть дополнено курсом консервативной терапии.
Прогноз и профилактика
Прогноз обычно благоприятный, при полном удалении доброкачественного новообразования наступает выздоровление. Для предотвращения развития опухолей уретры важны профилактические осмотры гинеколога и уролога, исключение половых инфекций и травмирования мочеиспускательного канала.
Уретральные бородавки или остроконечные кондиломы - это особый тип генитальной папилломы, растущей снаружи или внутри мочеиспускательного канала женщины или мужчины. В большинстве они вызываются широко распространенным среди населения вирусом папилломы человека типов 6 и 11 - их выявляют в 90 процентов случаев.
Общая информация по теме
Для справки:
уретра - это трубка, которая выводит мочу из организма, тянется от мочевого пузыря и заканчивается на головке пениса (у мужчин) и над входом во влагалище (у женщин).
Пути передачи
Кондиломы мочевыводящих путей чаще распространяются при половом контакте. Они передаются между партнерами посредством анального и вагинального секса. Могут распространяться через непроникающую интимную близость (внешний контакт кожи или слизистых гениталий, либо заразиться через палец при мастурбации влагалища или уретры). Также способствует заражению микротравмы слизистой канала в результате проведения медицинских манипуляциях типа уретроскопии, либо введения внутрь канала иных предметов. Одинаково часто могут встречаться как в гомо- (М+М, Ж+Ж), так и в гетеросексуальных парах.
Как выглядят
Кондиломы мочевого канала выглядят как маленькие, мягкие, мясистые бугорки на поверхности слизистой оболочки, розового или серого цвета. Это не злокачественные новообразования, которые могут быть или не быть видимыми невооруженным глазом при осмотре. Могут располагаться на выходе из уретры (на ее наружной кромке), это так называемые "экзофитные формы" (до 80% случаев) или внутри мочеиспускательного канала (около 20% от всех).
Внутриуретральные бородавки присутствуют в глубине уретры и могут быть диагностированы только с помощью уретроскопии.

Фото мест роста кондилом уретры у женщин:
красный цвет - на внутренней стенке,
черный цвет - на наружном отверстии.
Какие симптомы имеют кондиломы уретры
Как можно первоначально самостоятельно заподозрить у себя кондиломы в уретре? Отзывы женщин и девушек, столкнувшихся с этой болячкой, сходятся в одном - характерных симптомах их присутствия. Все пациентки отмечали у себя такие свидетельства роста кондилом вокруг и внутри мочеиспускательного канала:
- Изменение характера струи мочи (направление и интенсивность),
- Некоторое затруднение начала акта мочеиспускания,
- Чувство инородного тела, "чего-то лишнего" в мочевом канале;
- Периодические ощущения легкого зуда и дискомфорта в верхней трети вульвы.
- Кровь в моче (в запущенных случаях).
- Появление небольших (1-2 мм) телесного цвета, плоских или куполообразных, похожих на цветную капусту поражений, одиночных элементов или групповых скоплений.
К чему ведет игнорирование симптомов (возможные осложнения)
Нелеченные уретральные кондиломы могут привести к таким осложнениям, как
- стеноз уретры (сужение)
- закупорка мочевого канала
- повышенные риски рака полового члена
- хронический уретрит
Если вы считаете или подозреваете, что у вас могут быть эти образования, не откладывайте визит на прием к врачу гинекологу или урологу (мужчинам) для диагностики и лечения.
Тактика лечения
Лечение бородавчатых образований урогенитальной области зависит от их местоположения, размеров и количества. Мы поможем найти эффективный способ избавления от симптомов, которые могут быть вызваны ЗППП, ИМП или другой причиной. В целом же выбор способа удаления кондилом в уретре ограничен сложностью подхода к месту их роста, частыми рецидивами и возможными осложнениями.
1. Если бородавка находится в доступном месте, например, на наружном отверстии мочеиспускательного канала, ее можно относительно легко убрать посредством хирургического удаления. Прижигание радиоволновым способом - единственное лечение, которое полностью удаляет наросты за один сеанс и имеет отличные показатели успеха.
2. Внутриуретральные кондиломы необходимо удалять с помощью лазерного луча. Крема и прочие лекарственные средства не могут быть использованы для устранения бородавок внутри уретры. Электрохирургический метод или деструкция гольмиевым лазером интрауретральных бородавок под общим наркозом демонстрируют неплохие отдаленные результаты.
Цены на удаление кондилом уретры
Радиоволновое прижигание экзофитных бородавок мочеиспускательного канала
| Процедура удаления | 0,1 - 0,3 см/ед | 0,4 - 0,7 см/ед | очаги, группы |
|---|---|---|---|
| Стоимость, руб., в зависимости от величины и количества элементов | 400 | 700 | 6 500 |
| Предварительная часть: | |||
| Прием врача | 3 500 | ||
| Подготовка | 1 000 | ||
| Местная анестезия | 3 000 |
Какие врачи лечат и удаляют уретральные кондиломы?

В нашем медицинском центре данные услуги женщинам и девушкам-подросткам оказываются опытными и высоко квалифицированными врачами гинекологами. Полный предварительный осмотр, анализы (по показаниям), метод радиоволновой деструкции экзофитных образований под хорошей местной анестезией. По желанию - удалить кондиломы уретры можно в день первичного обращения, быстро и анонимно! Информацию о врачах, которые оказывают эти услуги в клинике, а также контактную информацию смотрите по ссылке ниже.
Контакты:
"Клиника по удалению кондилом"
г. Москва, Кутузовский проспект, дом 33.
121165 , Москва , Кутузовский проспект, 33






Копирование и воспроизведение материалов данного сайта запрещено. Информация, представленная на любой странице данного сайта в том или ином виде, носит исключительно информационный, рекомендательный характер и не может заменить очной консультации у врача относительно показаний и вероятных противопоказаний. Условия и порядок оказания любых сервисных и медицинских услуг (включая, но не ограничиваясь - цены, перечень, акции, скидки) не являются публичной офертой (ст. 437 ГК РФ). По всем вопросам просьба контактировать с рецепшн. ООО «Центр Женского Здоровья» © 1999—2022гг.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.

Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Читайте также:

