Ожоговые рубцы у детей это
Обновлено: 25.04.2024
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления хирургических рубцов
Оглавление
Хирургические рубцы (шрамы, шрамы на лице, шрамы на теле, рубцы на коже, scars) — плотное соединительнотканное образование на коже, возникающее при нарушении нормального ранозаживления или при наличии обширной раны вследствие инвазивного вмешательства. По статистике, каждый год в мире регистрируется более 200 млн больших и малых операций, после которых только в США у пациентов возникает более 170 тыс. новых рубцов.
В нашей компании Вы можете приобрести следующее оборудование для удаления хирургических рубцов:
Этиология и патогенез рубцов после операции
Хирургические рубцы могут возникать в результате любого инвазивного вмешательства, будь то небольшая эстетическая манипуляция или крупная операция. Например, они становятся осложнением многих косметических процедур — глубоких химических пилингов, дермабразии, мезотерапевтических инъекций, контурной пластики, электрокоагуляции и др. При этом рубцы никогда не приходят самостоятельно — они остаются на всю жизнь, нередко создавая заметный косметический и/или функциональный дефект органа и ткани.
Отдельного упоминания заслуживают рубцы после пластических операций. С одной стороны, они играют роль структуры, поддерживающей и фиксирующей перемещенные хирургом ткани. С другой стороны, грубые и неэстетичные рубцы способны полностью нивелировать результаты блестяще выполненной операции, вызвать психологический дискомфорт у человека, потерю уверенности в себе и стать причиной социальной дезадаптации.
На развитие рубцовой ткани влияют следующие факторы:
- расовая принадлежность;
- цвет кожи (фототип);
- генетическая предрасположенность (склонность к рубцеванию);
- состояние эндокринной системы;
- состояние иммунной системы;
- длительное заживление раны;
- выраженная воспалительная реакция в ране;
- инсоляция в ранние сроки после ранозаживления;
- применение некоторых лекарственных средств и физических факторов после заживления ран;
- инородные тела в ране (шовный материал, перманентные филлеры).
Морфологическими признаками рубцов являются:
- фиброзно-измененная дерма;
- неполноценность эпидермиса;
- отсутствие или снижение количества придатков кожи (например, волосяных фолликулов) с выраженным нарушением их функции.
Отмечено, что даже после завершения острой фазы (репарации тканей в случае оперативных вмешательств или затихания воспалительных реакций после введения филлеров) патологические процессы в рубце не заканчиваются, а протекают по своим, до конца еще не выясненным законам.
Свой вклад в развитие рубцов вносят фибробласты, кератиноциты, клетки кровеносных сосудов, макрофаги, плазматические клетки, лимфоциты, меланоциты, клетки Лангерганса, гормоны (щитовидной железы и яичников и др.) и цитокины (TGF-β, VEGF). Сочетание этих факторов в каждом случае может быть разным.
Клинические проявления травматических рубцов
В настоящее время известно более 20 различных классификаций, в большинстве из которых предусмотрено выделение следующих типов рубцов:
- Келоидные
- Гипертрофические
- Нормотрофические
- Гипотрофические
- Атрофические
В 1990 году была впервые представлена Ванкуверская шкала оценки рубцов (Vancouver Scar Scale,VSS), которая на сегодняшний день имеет несколько модификаций. Согласно одной из них, рубцы оцениваются по числу баллов от 0 до 11 (табл. 1).
Табл. 1. Ванкуверская шкала оценки рубцов
· нормотрофический — 0 баллов;
· гипертрофический гомогенный — 1 балл;
· гипертрофический с узелками — 2 балла;
· заметный келоид — 3 балла;
· выраженный келоид — 4 балла.
· нормальная — 0 баллов;
· небольшое уплотнение — 1 балл;
· выраженная индурация — 2 балла.
· здоровой кожи — 0 баллов;
· незначительная эритема — 1 балл;
· выраженная эритема — 2 балла.
· напряжение — 0 баллов;
· жжение — 2 балла;
Некоторые особенности послеоперационных рубцов и методы их лечения:
- В норме рубец на месте хирургической раны, зажившей без осложнений, в течение 6 месяцев становится ровным, нитевидным, практически однородным по цвету и плотности с окружающими тканями (первичное заживление).
- Признаком осложненного течения раневого процесса является плотный, неровный, «звездчатый» рубец, часто выполненный белесой или багровой тканью (вторичное заживление).
- Может формироваться плотный, багровый, выступающий над окружающими покровами рубец.
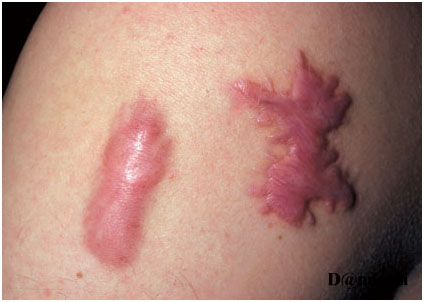
- При склонности пациента к избыточному образованию соединительной ткани часто образуется келоид (рис. 1).
- Свидетельством дренирования полостей является наличие нескольких небольших рубцов, помимо основного. Их количество косвенно указывает на объем вмешательства, а состояние — на тяжесть послеоперационного периода.
Рис. 1. Келоидные рубцы на коже пациента (Danish national service on dermato-venereology)
Принципы лечения и удаления рубцов после операции
Профилактика роста рубца
Для профилактики образования рубца топически используются препараты силикона — как изолированно, так и в составе комплексной терапии. Например, силиконовые повязки применяются для профилактики и лечения рубцов на участках тела, закрытых одеждой.
Антигистаминные препараты нормализуют уровень интерлейкинов 4, -12, -13 и простагландинов, а также снижают уровень гистамина, что способствует лучшему ранозаживлению и снижает вероятность появления грубых рубцов.
Период интенсивного роста рубца
Глюкокортикостериды тормозят высвобождение интерлейкинов из лимфоцитов и макрофагов, снижают продукцию фактора роста сосудов и фактора роста опухолей, блокируют деление миофибробластов и уменьшают количество тучных клеток. Их можно использовать при избыточных рубцах, когда их объем существенно превышает исходный объем кожи.
Гиалуронидазы (лидаза, нидаза, ронидаза, лонгидаза) разрушают гликозаминогликаны и разрыхляют внеклеточный матрикс. Их эффективность зависит от правильности выбора препарата, дозы, схемы и путей введения. Наиболее эффективным является инъекционное введение гиалуронидаз непосредственно в ткань рубца.
Коллагеназы (колализин, ферменкол, кларидаза) разрушают белковую составляющую внеклеточного матрикса. Эти препараты вводят инъекционно (колализин) или чрескожно в различных вариантах — электрофорез, фонофорез, с помощью энхансеров и др.
Одним из наиболее эффективных методов лечения рубцов и шрамов является компрессионная терапия — она рекомендуется значительной части пациентов после оперативных вмешательств.
Криодеструкция с успехом применяется для лечения гипертрофических и келоидных рубцов. Заживление после разрушения рубца этим методом, как правило, не приводит к его рецидиву.
Период отдаленных последствий
В этот период можно использовать возможности лазерной и механической (дермабразия) шлифовки кожи. Среди преимуществ дермабразии стоит отметить формирование раны по типу ссадины (минимизирует риск повторного рубцевания), низкий риск осложнений и возможность дополнительного применения раневых покрытий.
При наличии атрофических рубцов можно использовать следующие методы утолщения кожи:
- Инъекции препаратов коллагена.
- Введение гиалуроновой кислоты в сочетании с белками.
- Фибробласты (аутологичные, аллогенные, эмбриональные).
- Стволовые клетки
- Пересадка аутологичного жира (липофилинг)
- Контролируемое повреждение кожи (пилинг, микронидлинг)
Хирургическое лечение обычно используют при низком риске патологического рубцевания с целью создания дефекта меньшей площади. Оперативным методом можно переместить рубец с открытого участка тела в менее заметную область. Хирургия также показана для восстановления функциональной активности пораженного рубцом органа и удаления инородного тела из рубца после операции.
Аппаратные процедуры лечения хирургических рубцов, а точнее коррекции рубцовых деформаций, включают в себя в основном лазерное воздействие. При этом существует 2 подхода в терапии:
- Во-первых, можно воздействовать на молодой, формирующийся рубец, ставя задачей формирование как можно более узкого и незаметного на коже дефекта. В этом случае применяются сосудистые лазеры и IPL, которые избирательно воздействуют на сосудистый компонент рубца.
- Во-вторых, на уже сформировавшийся рубец (атрофический или нормотрофический) с успехом можно воздействовать фракционными лазерами — аблятивными и неаблятивными. При этом за счет ремоделирования дермы и рубцовой ткани можно добиться получения практически равномерного участка кожи без видимых проявлений рубца.
В определенной степени на изменение рельефа кожи при наличии рубца можно влиять при помощи RF-аппарата. В этом случае добиваются уплотнения кожи, ее расправления, натяжения и, как следствие, улучшения внешнего вида рубца.
Рубцовые поражения кожных покровов в большинстве случаев достаточно серьезная косметологическая проблема. Образующиеся послеожоговые рубцы у пострадавших покрывают поврежденную поверхность кожи, оставляя неэстетичные отметины на всю жизнь. Они доставляют дискомфорт, развивают неуверенность в себе, нарушают физическое развитие здоровых органов и тканей, что особенно опасно в детском возрасте. Проект «Навстречу жизни» предлагает эффективное бесплатное лечение послеожоговых рубцов у детей.
Природа образования рубцовой ткани
Заживление ожоговой раны – продолжительный по времени процесс соединения поврежденных тканей, в результате которого образуется шрам. Это келоидное образование неправильной формы, состоящее из волокон коллагена, возникает на обожженном месте примерно через 2 месяца после затягивания раны. В период образования послеожоговых шрамов у детей и взрослых наблюдаются:
- увеличение рубцовой поверхности за счет питающих сосудов;
- истончение кожи, лишение волос в пораженном месте;
- зуд, пульсация, боль при надавливании;
- изменение цвета рубца из розового в красный или синеватый.
Ожоговые шрамы могут образоваться в любом месте и, увеличиваясь в размерах, затронуть здоровые органы. Особенно опасны рубцовые деформации и стяжения для ребенка. В сочетании с активным ростом малыша образование рубцовой ткани приводит к тяжелым нарушениям в функционировании важных органов, систем, последствиям, необратимым для физического развития. Послеожоговые рубцы у детей оставляют стяжения и контрактуры, ограничивающие движения суставов, мышц лица, шеи.
Комплексная терапия послеожоговых шрамов
Развитию контрактур, стяжений способствует недостаточность лечения ожога в острой фазе. Оперативное вмешательство в этот период противопоказано из-за насыщенности рубцовой ткани сосудами, что может привести к кровопотере. При невозможности хирургического исправления послеожоговых гипертрофических рубцов у детей проводится консервативная терапия, направленная на профилактику разрастания келоидных тканей:
- применение повышающих эластичность кожи гелей;
- использование силиконовых пластин;
- ношение компрессионных повязок;
- давящий массаж на область рубца.
Правильное, своевременное лечение ожогов в острой фазе, снижая тяжесть рубцовых деформаций, не избавляет полностью от необратимых изменений кожи. После завершения процесса созревания шрама, снижения его высоты, интенсивности цвета, повышения эластичности, прекращения зуда необходима хирургическая операция. Подходящий срок проведения кожной пластики определяется состоянием послеожоговых рубцов у пациента, его здоровьем.
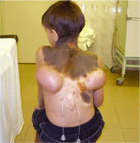

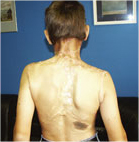
Оперативное лечение послеожоговых рубцов у детей
Пластические корригирующие операции оптимально проводить, спустя 6-8 месяцев после ожога. Оперативного вмешательства на более ранней стадии требуют тяжелые контрактуры суставов. Хирургическую коррекцию неявно выраженных косметических дефектов без серьезных функциональных нарушений можно отложить на срок до года. При множественных ожогах сначала проводятся операции по восстановлению функций пострадавших тканей и органов, затем – косметические.
Каждый случай требует своего оперативного решения:
- реконструктивной пластической хирургии, если послеожоговые рубцы у детей расположены на лице, шее, в зоне крупных суставов, ограничивают движения, выглядят не эстетично;
- экспандерной (балонной) техники закрытия раны стяжением кожных лоскутов при ожогах волосистой части головы;
- микрохирургических методов для достижения максимального косметического эффекта;
- комбинированной пластики для удаления нескольких рубцов за одну операцию.
Наше оперативное лечение позволяет одномоментно избавиться от послеожоговых стягивающих рубцов у детей на большой поверхности. На проекте работают врачи высшей категории, способные подобрать подходящий метод с учетом характера рубцов, мест расположения, подвижности и влияния на здоровые ткани. Обратиться к специалисту необходимо, если шрам после ожога доставляет ребенку беспокойство, боль и ограничивает движения.
Записаться на консультацию к специалисту можно по телефону:
8 (800) 555-84-21
в будние дни с 9.00 до 19.00 по Московскому времени
Или через форму на сайте
Записаться на бесплатную консультацию
Специалисты направления

Глазова Наталья Алексеевна
Менеджер проекта "Навстречу жизни".
Получить бесплатную консультацию

Торно Тимур Эдуардович
Травматолог-ортопед, кистевой хирург
Получить бесплатную консультацию
Лето – опасная пора для детей: именно в период летних каникул дети часто получают серьезные травмы, в том числе ожоговые. Вопреки распространенному мнению, ожог может быть достаточно тяжелой травмой, которую не стоит лечить в домашних условиях, об этом рассказывает доктор медицинских наук, профессор, врач-детский хирург, заведующая ожоговым отделением №2 и Ожоговым центром ДГКБ №9 им. Г.Н. Сперанского Людмила Иасоновна Будкевич.
Какие бывают ожоги?
По данным ВОЗ, среди всех видов травм ожоги занимают третье место, причем на долю детей приходится три четверти всех случаев ожоговой травмы. 85% детей, получающих ожоги, младше 5 лет. По статистике, в Москве каждый третий из больных, получающих ожоги – это ребенок. В основном дети получают термические ожоги, чаще всего – горячей жидкостью (необязательно, чтобы на кожу ребенка попал кипяток: ожог происходит и при более низких температурах). Что касается химических ожогов (кислотами или щелочами), то они происходят несколько реже и чаще всего связаны с неосторожным обращением с бытовой химией (средства от накипи, для чистки кафеля и т.п.). примерно 4% ожогов, которые получают дети – электротравмы. Удар током дети получают дома, или заходя в открытые трансформационные будки, или бегают по крышам вагонов электричек (так называемые зацеперы).
Почему любой ожог лучше лечить под присмотром врача?
Ожог – весьма специфическая травма, которая не сводится к нарушению кожного покрова. При неумелом лечении она может иметь серьезные последствия.
Контрактуры и рубцы. Даже если ожоги лечат специалисты, на месте глубоких поражений кожи могут оставаться деформации, контрактуры (ограничения подвижности конечностей, суставов), формируются рубцы, которые нарушают контуры тела. При неумелом лечении ожогов эти последствия будут более обширны и в дальнейшем будут снижать качество жизни ребенка.
В детском ожоговом центре при ДГКБ №9 используются современные технологии, профилактирующие образование грубых рубцов на месте ожога.
Риск инфекции. Ожоговая рана является благоприятной средой для развития различных инфекций; при этом каждая инфекция усложняет и продлевает срок заживления, а в некоторых случаях создает угрозу для жизни.
Глубокие последствия ожогов. Наша кожа выполняет массу функций, в первую очередь – защитную. Она предохраняет организм ребенка от воздействия внешней среды, от инфекций, поддерживает температурный режим тела, водный баланс, влияет на обменные процессы в организме. При ожоговой травме неизбежно повреждение кожи, из-за чего нарушается работа многих органов и систем организма. Только квалифицированный врач может просчитать все возможные последствия ожоговой травмы.
Реабилитация . После ожога ребенку необходимо вернуться к нормальной жизни: вновь начать активно двигаться, общаться, если были обожжены руки – снова начать ими пользоваться, если пострадало лицо – преодолеть психологический барьер, чтобы изменения на коже его меньше стесняли.
Где в Москве лечат детей с ожогами?
Единственный в Москве детский ожоговый центр действует на базе детской городской клинической больнице №9 им. Сперанского. Он имеет длинную историю: больница специализируется на лечении ожогов с 1968 года. В 1990 году на базе больницы был открыт Всесоюзный детский Ожоговый центр. Это уникальное место, где применяются новейшие технологии заживления тканей, проводятся сложные хирургические операции по восстановлению кожного покрова, а также пластические операции, позволяющие уменьшить рубцы и контрактуры.
Ожоговый центр работает круглосуточно : вы можете приехать туда самостоятельно или вызвать скорую помощь. Врач в приемном покое оценит состояние пациента, определит глубину ожога и примет решение о том, показано ли ребенку лечь в стационар для лечения, или ему можно лечиться на дому.
Адрес Центра: Москва, Шмитовский проезд, д.29
В каких ситуациях нужно срочно везти ребенка в больницу?
· Ожог локализован в шокогенных зонах (лицо, шея, пах, промежность, кисти, стопы);
· Ребенок получил электротравму (удар током в бытовых условиях).
· Площадь повреждения тканей составляет более 10% поверхности тела. Вспомним «правило ладони»: площадь ладони человека составляет 1% поверхности его тела. Если ожог по площади сопоставим с площадью десяти ладоней ребенка (то есть, составляет 10% поверхности), необходимо срочно обратиться к врачу. Если речь идет о детях до 1 года, то опасным считается ожог с площадью повреждения 3% и более.
· Ожог не очень велик по площади, но выглядит достаточно глубоким. Лечить глубокие ожоги в домашних условиях опасно еще и потому, что неумелое обращение с раной может привести к неправильному заживлению; на месте ожога могут появиться рубцы, которые будут причинять больному дискомфорт.
· Ребенку менее 1 года (у таких малышей выше риск болевого шока, поэтому нужно показаться специалисту, даже если ожог кажется неопасным).
· У ребенка есть признаки термоингаляционного поражения, то есть он обжег внутренние слизистые во время дыхания. Косвенные признаки такого поражения – ожог на лице, вокруг губ, следы воспламенения бровей, ресниц, обожженная слизистая носа. С такими повреждениями нужно в срочном порядке обратиться к врачу, даже если ребенок прекрасно себя чувствует: через сутки после получения ожога слизистой есть риск развития отека и, как следствие, асфиксии.
Почему лучше всего вызвать скорую помощь?
1. Только квалифицированный врач может оценить глубину ожоговой раны . Те признаки, которые обывателю покажутся несерьезными, для врача будут сигналом для решительных действий.
2. Грамотное обезболивание. Для ребенка с ожогом главная опасность – болевой шок. Независимо от того, как и чем он обжегся – открытым пламенем, горячей жидкостью, кислотой или щелочью – ребенок испытывает сильную боль. Необходимо как можно скорее провести обезболивание, причем средства из дежурной аптечки могут оказаться малоэффективны и даже опасны. Современные нормы позволяют применять как наркотические, так и ненаркотические обезболивающие препараты при лечении детей с ожогами.
3. Эвакуация. Пациента нужно как можно быстрее привезти в больницу, при этом организовать перевозку так, чтобы максимально обезопасить рану от инфекции (ведь при ожоге ребенок теряет кожу, свою естественную защиту) и не причинить ребенку лишнюю боль. С этим тоже лучше всего справятся специалисты.
Как лечить последствия ожога?
Восстановление кожного покрова – основная задача при лечении ожогов, однако уже на самом первом этапе возможно проводить мероприятия, профилактирующие образование грубых рубцов и контрактур. Когда жизни и здоровью ребенка уже ничего не угрожает, приходит пора задуматься о ликвидации последствий ожога – в том числе хирургическом лечении возникших рубцов.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения ожоговых рубцов
Оглавление
Ожоговые рубцы — это плотные соединительнотканные образования на коже, возникающие при нарушении нормального заживления ожоговых ран, а также при обширном и/или глубоком поражении тканей. Основную проблему для врачей и их пациентов представляют гипертрофические и келоидные ожоговые рубцы.
В нашей компании Вы можете приобрести следующее оборудование для лечения ожоговых рубцов:
По данным обследования 100 пациентов с ожогами (включая 59 детей), гипертрофические и келоидные рубцы зафиксированы в 38% случаев, включая 34% у взрослых и 41% у детей. В другом исследовании были проанализированы пациенты ожогового отделения Окружного госпиталя Солсбери — в 1968 году гипертрофические рубцы отмечены в 51% случаев, тогда как в 1984 году уже в 63% случаев.
Вероятность развития ожоговых рубцов повышают следующие факторы:
- молодой возраст;
- женский пол;
- локализация повреждения на шее и верхних конечностях;
- более одного хирургического вмешательства в травмированной области;
- трансплантация сетчатого кожного лоскута в область ожога.
Этиология и патогенез
В обычной жизни большинство ожогов происходят при температуре 100–200 °С с воздействием на кожу более 1 секунды. В горячих цехах и зонах боевых действий возможны ожоги при температуре более 1000 °С и времени воздействия менее 1 секунды. Критическим уровнем, при котором развивается термическое повреждение тканей, считается 43 °С — температура ниже этого значения не вызывает ожогов вне зависимости от длительности контакта с кожей.
Уровень локального повышения температуры в тканях зависит от их теплопроводности — у дермы она выше, чем у подкожно-жировой клетчатки, поскольку жир является хорошим изолятором. Поэтому термическое повреждение, приводящее к полному некрозу дермы, может почти не затрагивать нижележащий липидный слой. Хотя при очень высокой температуре полностью разрушаются не только дерма и гиподерма, но также скелетные мышцы, фасции, внутренние органы и кости (рис. 1).
Волосяные фолликулы простираются глубоко в подкожно-жировую клетчатку, но это не всегда защищает их от высокой температуры. Хотя их сохранение критически важно для быстрого и качественного заживления травмированной области.
Поверхностные ожоги (первый уровень) — это термическое повреждение одного или нескольких слоев эпидермиса, за исключением базальной мембраны. Нетронутой также остается подлежащая дерма вместе с волосяными фолликулами. Заживление поверхностных ожогов обычно происходит без образования рубцов, поскольку со дна волосяных фолликулов поступает много свежих кератиноцитов, которые помогают быстро восстанавливать пораженную область.
Средние ожоги (второй уровень) — в этом случае поражается весь эпидермис и сосочковый (поверхностные ожоги 2 уровня) или сетчатый слой дермы (глубокие ожоги 2 уровня). После термического воздействия активируются макрофаги, которые начинают очищать рану от некротического мусора. Далее под отмершей тканью образуется свежая грануляционная, формируя так называемый ожоговый струп. Все это способствует восстановлению эпидермиса и образованию тонкого нормотрофического рубца.
При средних ожогах глубокие части волосяных фолликулов остаются жизнеспособными. Выстилающие их дно кератиноциты начинают активно делиться и мигрировать в пораженную область, способствуя реэпителизации. В тяжелых случаях потеря волосяных фолликулов может привести к недостаточной регенеративной активности для эффективного закрытия области повреждения. Если присоединяется инфекция, восстановление ожоговой раны затягивается и может завершаться образованием гипертрофического или келоидного рубца.
Глубокие ожоги (третий уровень) — термическое повреждение распространяется достаточно глубоко в дерму и частично в подкожно-жировую клетчатку, где полностью разрушает волосяной фолликул, включая его основание. Быстрая регенерация кожи фолликулярными кератиноцитами в этом случае невозможна — новые клетки поступают только с краев раны, поэтому такое повреждение заживает медленно. Плюс для удаления больших объемов некротизированной ткани требуется длительная работа макрофагов. В итоге растет вероятность присоединения инфекции, что еще больше осложняет и затягивает регенерацию, способствуя образованию гипертрофических или келоидных рубцов.
Основные исходы ожогов:
- Заживление ожоговой раны с полным восстановлением функции поврежденного органа или области.
- Заживление ожоговой раны с частичной утратой функции поврежденного органа или области.
- Заживление ожоговой раны со значительной утратой функции поврежденного органа или области, вплоть до ее полной потери.
- Образование гипертрофических или келоидных рубцов, сопровождающихся зудом, болезненностью, изъязвлениями и выраженным косметическим дефектом.
Рис. 1. Уровни ожогов и глубина повреждения тканей
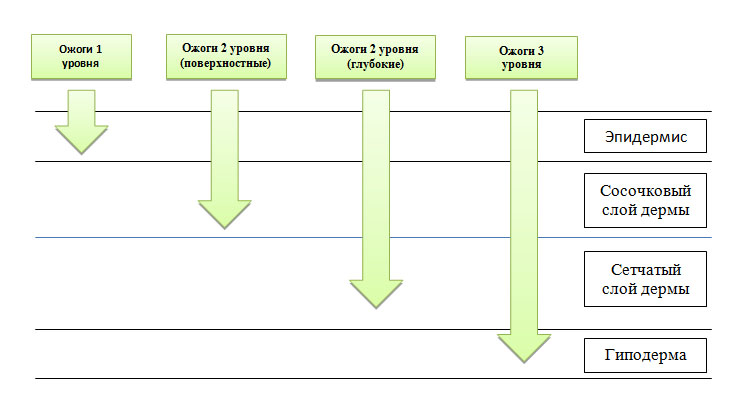
Клинические проявления
Наиболее тяжелыми формами ожоговых рубцов являются гипертрофические и келоидные. Гипертрофические рубцы формируются в результате избыточного образования коллагена — они плотные, возвышаются над уровнем кожи, но не выходят за пределы первоначального повреждения и со временем могут подвергаться инволюции. Келоидные рубцы представляют собой опухолеподобное разрастание незрелой соединительной ткани за счет неконтролируемой пролиферации фибробластов. Их особенностью является быстрый рост, сопровождающийся парестезиями, зудом и болевыми ощущениями. Келоиды могут активно увеличиваться в размерах, выходя за пределы ожогового повреждения кожи в виде периферических тяжей. Они почти никогда не уменьшаются и не рассасываются.
Гипертрофические и келоидные рубцы обычно возникают у пациентов с серьезными (глубокими и/или обширными) ожогами (рис. 2). Отягчающим фактором является присоединение инфекции, которая значительно замедляет эвакуацию некротического содержимого и дальнейшую реэпителизацию. В области гипертрофических и келоидных рубцов часто наблюдаются нарушения пигментации — локальное потемнение или побледнение вплоть до обесцвечивания.
Ожоговые рубцы могут увеличиваться в размерах в течение нескольких месяцев, а затем постепенно регрессировать в течение нескольких лет, превращаясь в плоские рубцы без каких-либо дополнительных симптомов. Однако такой сценарий реализуется не у всех пациентов.
Точная оценка состояния ожогового рубца необходима для диагностики и выбора стратегии лечения. Среди различных классификаций, предложенных в последние годы, чаще всего используется Ванкуверская шкала оценки рубцов (Vancouver Scar Scale, VSS). В России была разработана ее модификация, представленная в табл. 1.
Табл. 1. Модифицированная Ванкуверская шкала для оценки ожоговых рубцов

Резюме
Изучена клиническая эффективность ферментативного препарата Ферменкол при лечении послеожоговых рубцов у детей раннего возраста. В результате применения данного препарата отмечается снижение высоты и мобильности рубцовой ткани. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.
Ключевые слова: термический ожог, дети, ферментная терапия.
Abstract
The clinical efficacy of an enzyme drug Fermencol in post-burn scars treatment in infants was studied. The reduction of scar tissue height and mobility were observed as a result of this drug application. This biologically active substance is simple and easy to use. No allergic reactions were observed during study period in infants.
Keywords: thermal burns, children, enzyme therapy.
ВВЕДЕНИЕ
По данным Всемирной организации здравоохранения, ожоговая патология составляет около 30% всех травм и характеризуется высокими показателями летальности и инвалидности; 33% всех погибших составляют дети до 14 лет. В России за медицинской помощью по поводу ожогов ежегодно обращаются 75–77 тыс. детей [2], что составляет 33,5–38% от общего числа пострадавших от ожогов, а в Беларуси на долю детей приходится более 20% [4]. Однако отдаленные результаты лечения ожоговой раны напрямую зависят от своевременно начатого консервативного и хирургического лечения на этапе реабилитации [1], в которой нуждаются более 80% детей с последствиями ожоговой травмы.
Патологические рубцы – не только медицинская, но социальная проблема в современном мире, особенно в детском возрасте. У детей наиболее часто встречаются гипертрофические и келоидные рубцы.
Наиболее частой причиной возникновения данной патологии являются термические ожоги кожи. Особую группу риска ожоговых поражений составляют дети в возрасте от 2 до 4 лет [8]. Рост патологических рубцов у детей возможен до 1,5–2 лет от момента своего возникновения, но рост детского организма продолжается на протяжении длительного периода, что приводит и объясняет отставание рубцов в росте от нормальных тканей, часто вызывая развитие контрактур. Учитывая анатомо-физиологические особенности детского организма, такие как диспропорция роста рубцовой и неповрежденной кожи, а также рост детей, необходимо продолжительное динамическое наблюдение за формирующимся рубцом.
Для лечения рубцово-измененных тканей существует огромный арсенал лекарственных препаратов. В настоящее время применяются средства, обеспечивающие гидролиз коллагена и гликозаминогликанов в патологических тканях с последующим восстановлением нормального состава и структуры внеклеточного матрикса. Одним из препаратов, обладающим коллагенолитической активностью, является Ферменкол (Россия) [3]. Это природный комплекс из гепатопанкреаса камчатского краба, содержащий комплекс изоферментов коллагеназы с молекулярной массой от 23 до 36 кДа, а также гиалуроновую кислоту до отдельных фрагментов, вплоть до отдельных аминокислот. Применяется в 2 формах: гель и набор для электрофореза.

Оценить клиническую эффективность препарата Ферменкол в лечении послеожоговых рубцов у детей в возрасте до 3 лет.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике детской хирургии на базе Гродненской областной детской клинической больницы было проведено обследование 25 пациентов в возрасте от 1 года до 2,5 лет. Пациенты были разделены на 2 группы:
- 1-я группа (контрольная, 10 человек) – основная, дети, которые не получали лечения после возникновения патологических рубцов;
- 2-я группа (15 человек) – дети, получавшие консервативное лечение препаратом Ферменкол (гель) 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) и один или два курса электрофореза с раствором Ферменкол на область гипертрофической ткани (спустя 1–1,5 мес. после ожоговой травмы).
Для лечения пациентов с гипертрофическими рубцами концентрация раствора составляла 0,1–0,2 мг/мл. Для растворения сухого вещества использовали специальное вещество солактин – прозрачную жидкость, содержащую хлориды калия и кальция, хлоргексидин и соляную кислоту. Эффективность консервативного лечения оценивали по субъективным критериям (зуд, нарушение сна) с использованием визуально-аналоговой шкалы от 0 до 10 баллов, объективно – с помощью Ванкуверской шкалы (Vancouver Scar Scale) [9], разработанной T. Sallivan и соавт. в 1990 г. (см. таблицу) для оценки рубца по следующим параметрам: пигментация, васкуляризация, эластичность, высота рубца над уровнем здоровой кожи. Также проводилась термометрия, фотографирование и измерение площади рубца с помощью компьютерной программы.
Ванкуверская шкала оценки рубцов
Цвет рубца (васкуляризация)
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В начале лечения у пациентов в обеих группах интенсивность зуда была 7–9 баллов, имелись нарушения сна, появление рубцов по Ванкуверской шкале оценивалось в 8–10 баллов. У пациентов 2-й группы после 3 мес. терапии субъективные и объективные показатели рубцового процесса были значительно лучше, чем в контрольной. Таким образом, интенсивность зуда у пациентов 1-й группы снизилась до 2–4 баллов, нормализация сна отмечалась у 12 пациентов, в то время как показатели во 2-й группе были 5–6 баллов и 3–4 балла соответственно. Объективно внешний вид рубцово-измененных тканей у пациентов 2-й группы, которые использовали препарат Ферменкол, составил 3–4 балла согласно Ванкуверской шкале, в то время в 1-й группе отмечалось 5–6 баллов. Особенно быстро во 2-й группе произошло снижение высоты и мобильности рубцовой ткани.
В развитии рубцов играют важную роль многие клетки (лейкоциты, макрофаги, фибробласты, клетки иммунной системы), ростовые факторы, гормоны и цитокины [5]. В результате различных вариантов течения раневого процесса исходом травмы является наличие фиброзноизмененной кожи. Необходимо отметить, что межклеточный органический матрикс соединительной ткани имеет сложный химический состав и состоит из следующих основных типов молекул: протеогликанов и белков, преимущественно структурных (эластин, коллаген), а также гликозаминогликанов. Встречаются также адгезивные белки (фибронектин, ламинин) [7].
КЛИНИЧЕСКИЙ ПРИМЕР
Ребенок Б. поступил в отделение экстренной хирургии с наличием ожоговой раны в области правой стопы S=2(1%)% 1–3 ст. Травма в быту, опрокинул на себя кружку с горячим чаем. Местное лечение: влажно-высыхающие повязки, повязки с мазями на серебре. На 14-е сутки выполнена аутодермопластика свободным расщепленным кожным лоскутом. Послеоперационный период без особенностей. Через 1,5 мес. после выписки контрольный осмотр. В области тыла стопы отмечается гипертрофический рубец, возвышающийся над кожей, гиперемированный, неровный, мать отмечает наличие у ребенка зуда (рис. 1).
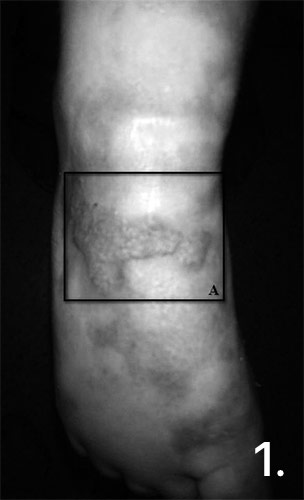
Рис. 1. Гипертрофический рубец в области тыла стопы через 2 мес. после получения ожога.
Ребенку назначена местная терапия: после очищения рубца легкими движениями, не втирая, наносить Ферменкол-гель 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) 3 недели.
Повторный осмотр через 1 мес. от начала терапии. Рубец возвышается над кожей, увеличен в толщине, но уменьшился зуд. Ребенку назначен курс электрофореза препаратом Ферменкол. Концентрация раствора составила 0,1 мг/мл, объем раствора – 0,3–0,5 мл на 1 см 2 рубцовой поверхности, длительность курса – 10 сеансов ежедневно. Через 1 мес. после выполнения электрофореза рубец уменьшился в толщине, стал более гладкий, но сохранялась его гиперемия (рис. 2).
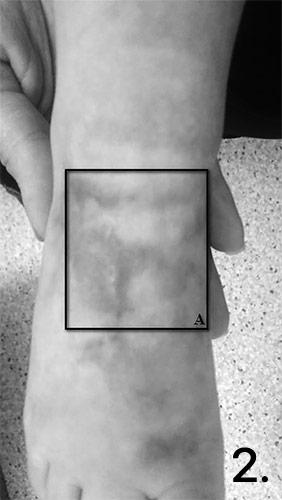
Рис. 2. Гипертрофический рубец в области тыла стопы через 4 мес. после получения ожога.
Ребенку назначено 2 курса геля Ферменкол. После последнего курса рубец не возвышается, бледнеет. Ферментативная терапия больше не применялась. Через 10 мес. от травмы контрольный осмотр, рубец нормотрофический, бледный (рис. 3). Родители отмечают, что при применении данной терапии аллергической реакции не выявлено.
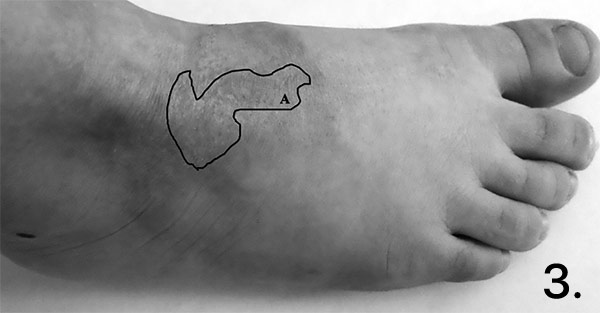
Рис. 3. Гипертрофический рубец в области тыла стопы через 10 мес. после получения ожога.
Известно, что рубцовые изменения являются непосредственным последствием глубоких ожогов, а при неадекватном местном лечении при обширных поражениях и некоторых особенностях иммунного статуса пациентов рубцы возникают и при поверхностных ожогах [6].
Установлено, что после курса электродного фармофореза с препаратом Ферменкол у пациентов с рубцовыми изменениями кожи отмечалось уменьшение толщины гиперэхогенного тяжа в глубоких отделах дермы с участками нормальной эхогенности [3].
Показано, что препараты гиалуронидазы действуют главным образом на полисахаридную составляющую внеклеточного матрикса, поэтому монотерапия гиалуронидазой имеет существенные ограничения. Фибробласты (миофибробласты), «населяющие» рубец, реагируют на изменение состава окружающего их внеклеточного матрикса (его полисахаридной составляющей) дополнительной продукцией гликозаминогликанов и белков, что и объясняет наличие в массиве рубца нетронутых волокон коллагена, в результате такая терапия в ряде случаев может спровоцировать рост рубца. В связи с эти препараты Ферменкол и Ферменкол-гель обладают выраженной амилолитической активностью, могут использоваться в виде монотерапии [7].
ЗАКЛЮЧЕНИЕ
Наши данные показывают эффективность применения препарата Ферменкол в лечении послеожоговых рубцов на коже у детей. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.

ЛИТЕРАТУРА
1. Baindurashvili A., Kaleva T., Afonichev K. (2012) Profilaktika posledstvij ozhogov u detej [Prophylactics of post-burn effects in children]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 25–26.
2. Baindurashvili A., Solov’eva K., Zaletina A. (2012) Rasprostranennost’ ozhogov u detej, potrebnost’ v stacionarnom lechenii, invalidnost’ [The frequency of burns in children, the need of inpatients treatment, disability]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 26–27.
3. Stenko A. (2014) Konservativnoe lechenie pacientov s rubcovymi izmeneniyami kozhi metod e’lektrodnogo farmaforeza [Conservative treatment of patients with scars by electrod pharmaphoresis]. Russian Journal of Skin and Venereal Diseases, no 1, pp. 58–61.
4. Koshel’kov Ya. (2008) Statistika ozhogovoj travmy v Respublike Belarus’ [Burn trauma statistics in Belarus]. Sbornik nauchnyh trudov: II s”ezd kombustiologov Rossii, Moskva, 2–5 iyunya 2008 g. [Collection of scientific papers: 2ND congress of Russian co mbustiologists, Moscow, 2–5 of June 2008]. Moscow: A. Vishnevsky Institute of Surgery Medical Technologies, pp. 24–25.
5. Kuzin M., Kostyuchenok B. (1990) Rany i ranevaya infekciya [Wounds and wound infections]. Moscow: Medicine, 592 p. (in Russian).
6. Fistal’ N. (2014) Osobennosti profilaktiki, lecheniya i rannej reabilitacii bol’nyh s posleozhogovymi rubcami [Details of prophylaxis, treatment and early rehabilitation of patients with post-burn scarring]. Bulletin of emergency and rehabilitation medicine, vol. 15, no 1, pp. 43–51.
7. Paramonov B., Turkovskij I., Antonov S. (2012) Fermentnaya terapiya patologicheskih rubcov kozhi Chast’ I. Sravnitel’naya ocenka sposobnosti fermentnyh preparatov razrushat’ komponenty vnekletochnogo matriksa [Enzyme therapy of pathologic scarring. Part 1. Comparison of enzyme drugs activity on extracellular matrix components breakdown]. Art beauty professionals, no 2, pp. 50–58.
8. Alekseev A. (2007) Profilaktika i lechenie posleozhogovyh rubcov gelem kontraktubeks [Prophylaxis and treatment of post-burn scars with Contractubex gel]. Recipe, no 1 (51), pp. 153–154.
9. Sullivan T. (1990) Rating the burn scar. J Burn Care Rehabil, vol. 11, no 3, pp. 256–260.
Глуткин Александр Викторович – к.м.н., ассистент кафедры детской хирургии Гродненского государственного медицинского университета
Читайте также:

