Ожоги виды оперативных вмешательств при лечении ожогов
Обновлено: 24.04.2024
Лечение ожоговых раны. Тактика
Совершенствование методов лечения ожоговых ран и использование антибактериального покрытия резко снизили частоту летального сепсиса. Прежняя методика лечения, допускающая отделение струпа путем лизиса бактериальными энзимами, уступила место закрытию раны посредством раннего иссечения и пластики.
В отношении тех ран, которые не требуют кожной пластики, местное применение антибактериальных мазей способствует профилактике инфицирования и поддержанию влажной среды, оптимальной для репаративных процессов. Принятую в настоящее время тактику ведения ожоговых ран можно разделить на три этапа: оценка, лечение и реабилитация.
Сразу после оценки площади и глубины поражения проводят хирургическую обработку, за которой следует второй этап оказания помощи — лечение. Любую рану следует закрыть соответствующими средствами, каждое из которых преследует три цели, первая из которых — защита поврежденного эпителия, вторая — обеспечение герметичности с целью уменьшения потери тепла и воздействия холода, третья — создание ощущения комфорта над причиняющей боль ожоговой поверхностью.
Выбор соответствующего раневого покрытия зависит от особенностей ожога. Ожоги I степени вызывают незначительные деструктивные изменения с минимальной утратой барьерной функции. Такие ожоги не требуют раневого покрытия, и лечение заключается в аппликации мазей, предназначенных для уменьшения боли и поддержания кожи в увлажненном состоянии. Раны от ожогов II степени лечат путем ежедневного наложения повязок с антибактериальными мазями, такими как сульфадиазин серебра. Мазь, после нанесения, покрывают несколькими слоями марли, и неплотно фиксируют повязку эластичным бинтом.
Можно временно использовать биологические или синтетические покрытия, которые отторгаются в процессе эпителизации раны. Такие материалы обеспечивают восстановление кожного покрова без болезненной смены повязок и потерь от испарения, и, кроме того, уменьшают болевые ощущения. Их дополнительное преимущество состоит в том, что они не препятствуют эпителизации, чем отличаются многие антибактериальные средства для местного применения. Синтетические покрытия не обладают антибактериальными свойствами, поэтому процесс заживления необходимо внимательно контролировать.
Для покрытия ожоговых ран среди прочих используют аллотрансплантат (кадаверная кожа), ксенотрансплантат (свиная кожа) и Biobrane (Bertek, Morgantown, WV). Как правило, такие покрытия необходимо накладывать не позднее 24 часов с момента ожога, пока не произошло массивное обсеменение микроорганизмами.
Ожоги II глубокой и III степени не заживут в срок без аутодермопластики. Обожженные ткани представляют собой источник воспалительной реакции и инфекционных процессов, которые могут привести к смерти пострадавшего. Раннее иссечение и кожная пластика сегодня практикуется большинством ожоговых хирургов в ответ на публикации, показывающие положительное воздействие этапных хирургических обработок на выживаемость, кровопотерю и сроки госпитализации.
Хирургические обработки лучше выполнять после наложения кровоостанавливающего жгута или аппликации эпинефрина и тромбина, что позволяет свести к минимуму кровопотерю. После радикального иссечения некротических тканей рану закрывают кожным аутотрансплантатом или используют другое долговременное покрытие. Идеальным раневым покрытием является собственная кожа пострадавшего.
Раны площадью менее 20-30% поверхности тела обычно можно одномоментно закрыть кожей больного, для забора которой используют пригодный донорский участок.
При таких операциях применяют либо нерасщепленный кожный лоскут, либо сетчатый с перфорацией 2:1 и менее для лучших косметических результатов. При обширных ожогах возможен дефицит неповрежденной донорской кожи, не позволяющий полностью закрыть рану аутопластикой. Доступность трупной кожи изменила вектор современного лечения массивных ожогов. Стандартное лечение заключается в использовании аутотрансплантатов с коэффициентом растяжения 4:1 или более, поверх которых накладывают аллогенную кожу для полного закрытия тех ран, для которых имеются донорские ресурсы. Такой аутологичный трансплантат под аллокожей приживается примерно через три недели, а сам аллотрансплантат отторгается.
Иммунитет у пострадавших с массивными ожогами значительно ослаблен, и преждевременное отторжение аллотрансплантата происходит крайне редко. Участки раны, которые не удается закрыть сетчатым аутолоскутом с широкой перфорацией, укрывают аллогенной кожей в порядке подготовки к аутопластике после готовности донорских участков к повторному забору. В идеале, раны, локализующиеся на участках меньшего косметического значения, закрывают сетчатым трансплантатом с широкой перфорацией для увеличения площади закрытия до использования неперфорированных лоскутов в косметически важных областях, таких как кисти и лицо.
Большинство хирургов выполняют некрэктомию в первые 7 дней после ожога, иногда ежедневно иссекая по 20% поврежденных тканей за одну операцию. Другие проводят радикальное иссечение всего массива некроза за одну процедуру, что бывает непросто у больных с большой поверхностью ожога, развившейся гипотермией или большой кровопотерей. Авторы в своей практике выполняют хирургическую обработку сразу после стабилизации состояния пациента, так как кровопотеря будет минимальной, если состояние пациента позволит провести операцию в первые сутки после травмы. Возможно, это связано с относительным преобладанием в крови сосудосуживающих субстанций, таких как тромбоксан и катехоламины, и истинным отеком тканей, который развивается сразу после травмы. Через два дня рана становится гиперемированной, и кровопотеря во время хирургического вмешательства может стать серьезной проблемой.
При ожогах III степени, которые часто вызваны кипятком, необходимо выполнять раннюю хирургическую обработку. На это следует обратить особое внимание, так как ожоги кипятком очень распространены. Обычно такие повреждения бывают частичной или смешанной (на неполную и полную толщу дермы) глубины, и для их закрытия используют такие материалы, как аллотрансплантат, свиной ксенотрансплантат или Biobrane, выполняющие защитную функцию в процессе заживления раны.
Ожоги II глубокой степени в первые 24-48 часов после травмы можно принять за ожоги III степени, особенно при местном применении антибактериальных средств, которые при контакте с раневым экссудатом образуют псевдоструп. Рандомизированное проспективное сравнительное исследование ранней хирургической обработки и консервативного лечения ожогов кипятком с отсроченной трансплантацией показало, что ранняя обработка увеличивает объем некрэктомии, повышает кровопотерю и удлиняет время операции. При этом разницы в сроках госпитализации или частоте инфицирования выявлено не было.
Потеря использованных донорских трансплантатов происходит по одной или нескольким из следующих причин: скопление жидкости под трансплантатом; сдвигающие воздействия на уже сцепленный с раной трансплантат; нерадикальное иссечение некротических тканей в области раневого ложа. Профилактику бактериального заражения проводят путем периоперационного применения антибиотиков и интраоперационного покрытия трансплантатов антибактериальными средствами для местного применения.
Тщательный гемостаз, подходящий коэффициент перфорации или послеоперационная «прокатка» трансплантата и/или дополнительная фиксация окклюзирующими покрытиями в соответствующих областях, — все это уменьшает скопление жидкости. Подвижность трансплантата ограничивают за счет иммобилизации области дермопластики. Нерадикальное иссечение зоны некроза в области раневого ложа чрезвычайно редко встречается в практике опытных хирургов. Критерии достижения необходимой глубины иссечения — капиллярная кровоточивость, цвет дермы, визуализация жировой клетчатки в ране.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Основным принципом лечения глубоких ожогов является хирургическое восстановление целостности кожного покрова в зонах глубокого поражения. Наличие глубокого ожога является показанием к хирургическому лечению независимо от сроков получения ожоговой травмы, площади поражения, других клинических и организационных факторов. При «пограничных» ожогах хирургическое лечение используется для создания оптимальных условий для их эпителизации.
2. Профилактика нарушений и восстановление кровоснабжения тканей, прилежащих к зонам глубокого поражения.
4. Восстановление целостности кожного покрова путём хирургического пластического закрытия раневых дефектов.
6. Достижение оптимального функционального и эстетического результата, максимально возможное восстановление качества жизни пострадавшего.
*При протоколировании хирургического вмешательства в обязательном порядке указывается метод, техника выполнения, глубина иссечения, локализация и площадь иссечения и пластики в процентах поверхности тела или в квадратных сантиметрах. Хирургическое операции кодируются согласно «Номенклатуре медицинских услуг».
Хирургическая обработка ожоговой раны - иссечение ожоговых пузырей, отслоенного эпидермиса, поверхностных некротизированных тканей с помощью механической обработки (хирургическим инструментом, щеткой, марлевой салфеткой и др.)*. Цель - очищение и деконтаминация раны. Обязательным условием проведения хирургической обработки является адекватное обезболивание.
*Хирургическая обработка ожоговой раны отличается от туалета ожоговой раны, который предусматривает очищение ожоговой поверхности от загрязнения, инородных тел, отслоенного эпидермиса, экссудата и остатков перевязочных средств, вскрытие и/или удаление ожоговых пузырей с последующей обработкой раны и окружающих кожных покровов растворами детергентов и антисептиков. Туалет ожоговой раны к методам хирургического лечения не относится.
• первичную хирургическую обработку ожоговой раны (ПХО) – первая по счету обработка ожоговой раны. ПХО выполняется в кратчайшие от поступления в стационар сроки, при необходимости – на фоне противошоковой терапии.
• этапную хирургическую обработку ожоговой раны – последующие хирургические обработки ожоговой раны.
Некротомия – рассечение ожогового струпа и глубжележащих тканей (фасцио- и миотомия) до визуально жизнеспособных при глубоких циркулярных ожогах конечностей и шеи, при других глубоких поражениях, когда высок риск сдавления и ишемии формирующимися некротизированными тканями, а также при циркулярных ожогах грудной клетки, ограничивающих ее экскурсию. Цель – декомпрессия, восстановление кровоснабжения тканей, дыхательной экскурсии грудной клетки, диагностика глубины поражения. Некротомия выполняется по экстренным показаниям. Необходим тщательный контроль гемостаза с учётом возможного кровотечения в раннем послеоперационном периоде.
Хирургическая некрэктомия (ХН) - иссечение некротических тканей с использованием хирургических инструментов и оборудования (некротомы, дерматомы, электрохирургические, ультразвуковые, гидрохирургическое аппараты и т.д.). К хирургической некрэктомии также относится дермабразия, при которой удаляются только некротизированный эпидермис и поверхностный слой дермы. Цель – удаление в возможно более ранние сроки нежизнеспособных тканей как подготовка к пластическому закрытию раневого дефекта при глубоких ожогах или создание условий для эпителизации при «пограничных» поражениях.
• первичную хирургическую некрэктомию (ПХН) – выполняемую до развития в ране клинических признаков воспаления;
• этапную хирургическую некрэктомию (ЭХН) – выполняемую в несколько этапов, не на всей площади при обширных зонах глубокого поражения;
• вторичную хирургическую некрэктомию (ВХН) – выполняемую при образовании вторичных некрозов в зонах первичной или отсроченной некрэктомии.
• тангенциальное иссечение, в том числе дермабразия - послойное, «по касательной» удаление некротизированных тканей до визуально жизнеспособных;
• иссечение окаймляющим разрезом – удаление зон глубокого поражения с использованием вертикального разреза на глубину поражения по периметру раны;
• комбинированное иссечение раны – с применением тангенциального иссечения и иссечения окаймляющим разрезом.
*При различной глубине иссечения в разных зонах – указывается вся достигнутая глубина некрэктомии (иссечения) раны.
Хирургическая некрэктомия ожоговой раны, как метод активной хирургической подготовки глубоких ожоговых ран к пластическому закрытию, относится к раннему хирургическому лечению глубоких ожогов. При этом пластическое закрытие раневых дефектов осуществляется сразу, либо в ближайшее время после ранней хирургической подготовки ожоговой раны, но в более короткие сроки, чем при подготовке гранулирующей раны к кожной пластике.
Раннее хирургическое лечение ожоговой травмы является приоритетным, снижает летальность тяжелообожженных, существенно сокращает сроки лечения, позволяет достичь оптимальных функциональных и эстетических результатов лечения и улучшает качество жизни пострадавших от ожогов (уровень доказательств А). Проведение раннего хирургического лечения отвечает современным стандартам лечения и предъявляет высокие требования к организационному, кадровому, материально-техническому и технологическому обеспечению отделения/центра, где проводится лечение пострадавших с ожогами.
Ампутация или дезартикуляция пораженной конечности или ее сегмента - частный вид хирургической некрэктомии, отличающийся техникой ее выполнения.
Хирургическое очищение ожоговой раны – одновременное или этапное инструментальное удаление ожогового струпа, некротических тканей по мере их самостоятельного отторжения или после химического, в том числе ферментативного очищения (некролиза) с последующей подготовкой гранулирующих ран к кожной пластике. Используется при невозможности выполнения первичной (отсроченной) хирургической некрэктомии, связанной с состоянием больного, его отказом от оперативного вмешательства, отсутствием надлежащего организационного, кадрового и материально-технического обеспечения раннего хирургического лечения.
Иссечение грануляций – удаление «незрелых» и патологически изменённых грануляций с использованием хирургических инструментов и оборудования. Цель - подготовка раневой поверхности к пластическому закрытию.
Пластическое закрытие раневого дефекта – хирургическое восстановление анатомической целостности поврежденных кожных покровов и глубжележащих тканей в зонах глубокого ожогового поражения.
a) Местными тканями с дополнительными разрезами или без них, в том числе методом дозированного тканевого растяжения (дермотензии). Дермотензия подразделяется на острую и хроническую, в том числе с использованием экспандеров.
b) Перемещенным лоскутом (островковым, плоским или трубчатым) на постоянной или временной питающей ножке:
• кожно-мышечным, в том числе с костным фрагментом.
Кожная пластика может выполняться сразу после хирургической подготовки ожоговой раны (одновременная кожная пластика) либо отсрочено (отсроченная кожная пластика) при неуверенности в радикальности хирургической подготовки, дефиците донорских ресурсов, тяжести состояния пациента не позволяющих расширять объём оперативного вмешательства.
Кожная пластика на гранулирующую рану выполняется по её готовности как воспринимающего ложа для кожного трансплантата (яркие, мелкозернистые грануляции, со скудным раневым отделяемым и оптимальными сроками подготовки).
Основным методом восстановления анатомической целостности кожного покрова при глубоких ожогах является аутодермопластика (АДП) расщепленными аутодермотрансплантатами с использованием дерматома. Оптимальная толщина расщепленного аутодермотрансплантата - 0,2-0,4 мм.
В первую очередь кожная пластика выполняется в функционально и эстетически важных зонах (лицо, кисти, суставы, шея). Наиболее благоприятные функциональные и эстетические результаты обеспечивает пересадка неперфорированных расщепленных кожных трансплантатов. Свободные аутодермотрансплантаты необходимо располагать на ранах поперёк оси оперируемой зоны.
При ограниченных глубоких ожогах, с том числе в функциональных и эстетически важных зонах особых локализаций (голова, лицо, кисти, половые органы, область шеи и крупных суставов), а также при обнажении глубоких структур (суставы, сосуды, нервные стволы, кости, сухожилия) обосновано использование в ранние сроки методов реконструктивно-пластической хирургии - пластика дефекта местными тканями, в том числе с помощью дерматензии, полнослойными аутодермотрансплантатами, сложносоставными аутотрансплантатами на микрососудистых анастомозах или лоскутами на постоянной или временной питающей ножке. Донорский дефект после забора таких трансплантатов и лоскутов должен быть закрыт путем пластики местными тканями или пересадкой расщепленных аутодермотрансплантатов.
При обширных глубоких ожогах при дефиците донорских ресурсов используются следующие методы и технические приёмы пластического закрытия раневых дефектов:
• Расщепленный перфорированный аутодермотрансплантат – упорядоченное нанесение на кожный трансплантат насечек с помощью специального оборудования (перфоратора) с целью увеличения площади трансплантата. Расщепленные перфорированные аутодермотрансплантаты на функционально и эстетически важных зонах могут использоваться только при критическом дефиците донорских ресурсов.
• Повторное использование эпителизированных донорских участков для взятия расщепленных аутодермотрансплантатов.
• Биотехнологические методы лечения с применением клеток кожи человека (трансплантация культивированных и некультивированных кератиноцитов и/или фибробластов), биологических (ксенопластика) или биосинтетических раневых покрытий отдельно или в комбинации с аутодермопластикой.
1. Оптимальные сроки начала раннего хирургического лечения тяжелообожженных – 2-4 сутки после получения ожоговой травмы сразу по купировании ожогового шока, на фоне продолжающейся интенсивной терапии.
2. Оптимальные сроки раннего хирургического лечения ограниченных по площади глубоких ожогов – 1-е сутки от поступления больного.
3. При невозможности одноэтапного иссечения струпа, целью раннего хирургического лечения является полное удаление нежизнеспособных тканей в течение 10-14 дней после травмы.
4. При планировании хирургической некрэктомии (иссечения) учитываются особенности техники выполнения оперативного вмешательства:
• тангенциальное иссечение – имеет преимущества по времени выполнения, сохранности неповреждённой ткани, лучшим функциональным и эстетическим результатом, но сопровождается значительной кровопотерей, трудностями гемостаза и объективной оценки радикальности иссечения;
• иссечение окаймляющим разрезом – обеспечивает большую радикальность, меньшую и контролируемую кровопотерю, более надёжный гемостаз, но значительно увеличивает продолжительность вмешательства, ведет к потере части жизнеспособной ткани, ухудшает функциональный и эстетический результат.
5. Хирургическая некрэктомия с одновременным пластическим закрытием послеоперационного дефекта – метод выбора при раннем хирургическом лечении глубоких ожогов.
6. При обширных глубоких ожогах площадь хирургической некрэктомии за один этап следует планировать, исходя из 1/3 площади глубокого поражения.
7. Основным способом оценки жизнеспособности тканей при раннем хирургическом лечении является визуальная оценка.
8. При неуверенности оперирующего хирурга в радикальности некрэктомии (иссечения) – кожная пластика выполняется отсрочено на 2-3 дня.
9. Для временного закрытия раневого дефекта после некрэктомии (иссечения) используются ксенотрансплантаты и другие раневые покрытия, обеспечивающие антибактериальный эффект и создание оптимальной раневой среды.
10. Отсутствие репаративных процессов в ожоговой ране при «пограничных» поражениях в течение 10 дней является показанием для решения вопроса о применении методов хирургического лечения.
12. Длительной консервативной подготовке гранулирующей раны следует предпочесть радикальное иссечение патологических грануляций с выполнением одномоментной кожной пластики.
13. При планировании и осуществлении хирургического лечения у пострадавших с ожогами необходимо обеспечить:
• снижение высокого («критического») уровня микробной обсемененности ран перед их пластическим закрытием;
14. Местное лечение ран на этапе подготовки к пластическому закрытию включает: частые (ежедневные) перевязки с этапными хирургическими обработками, использование эффективных раневых повязок, адекватной местной антимикробной терапии, а также дополнительных физических методов местного воздействия (гидротерапия, вакуум-терапия, ультразвуковая и гидрохирургическая обработки ран).
15. Хирургическое лечение глубоких ожогов требует обеспечения необходимыми трансфузионными средами (эритроцитарная масса, эритроцитарная взвесь и плазма).
16. Расчетный объём кровопотери при выполнении хирургической некрэктомии (иссечения) составляет в среднем 0,5-1,0 мл с 1 см2 иссекаемой поверхности.
17. Кровопотерю при хирургической некрэктомии (иссечении) на площади 5% поверхности тела и более рекомендуется восполнять трансфузией эритроцитарной массы (эритроцитарной взвеси) и плазмы крови в соотношении 1:1 в объеме кровопотери.
• использование гемостатических повязок, в том числе с раствором адреналина (1:500000) на иссеченную поверхность;
19. Все хирургические манипуляции у пострадавших с ожогами производятся под общим обезболиванием, а по показаниям - используются другие виды анестезии.
20. При наличии показаний ведение раннего послеоперационного периода следует осуществлять в отделении анестезиологии-реанимации.
Хирургическое лечение обожженных, в том числе активное использование методов раннего хирургического лечения, должно проводиться в ожоговых отделениях/центрах в соответствии с Порядком оказания медицинской помощи населению по профилю «хирургия (комбустиология), включая обеспечение:
• достаточным количеством хирургических бригад, имеющих подготовку по комбустиологии в системе последипломного образования и опыт работы;
• необходимым количеством операционных для ежедневной работы и экстренной операционной, работающей в круглосуточном режиме;
• достаточным количеством сестринского и вспомогательного персонала, прошедшего подготовку по комбустиологии, в том числе для обеспечения ранней реабилитации ожоговых больных;
01.04.2022 Алексей Часнойть, декан хирургического факультета БелМАПО, кандидат мед. наук, доцент, главный внештатный комбустиолог Минздрава. 01.04.2022 !-->
(Окончание. Начало материала читайте здесь ).

Алексей Часнойть, декан хирургического факультета БелМАПО, кандидат мед. наук, доцент, главный внештатный комбустиолог Минздрава В настоящее время местное лечение ожогов проводится в зависимости от фазы раневого процесса и глубины поражения. Роль консервативного лечения достаточно велика, ведь большинство обожженных (80 %) имеют поверхностные поражения. Оно направлено на обеспечение самостоятельного заживления ран наиболее рациональными, эффективными и наименее травматичными, а также экономически обоснованными методами.
Показания для госпитализации в специализированные ожоговые отделения
У пациентов всех возрастных групп:
- ожоги кожи IIIБ–IV степени любой площади и локализации;
- поверхностные ожоги кожи II–IIIA степени при их локализации на голове, шее, кистях, стопах, промежности и наружных половых органах;
- ожоги кожи, осложненные раневой инфекцией, лимфангитом, лимфаденитом;
- ожоги кожи в комбинации с термоингаляционной травмой любой степени тяжести независимо от площади поражения (госпитализация в отделения анестезиологии и реанимации). При изолированной термоингаляционной травме (без ожогов кожного покрова) пациенты госпитализируются в ОРИТ по месту жительства (пребывания, регистрации);
- электротравма с ожогами кожи. Пациенты с электротравмой I степени и ожогами кожи госпитализируются в ожоговые отделения, с электротравмой II–III
- степени и ожогами кожи — в отделение анестезиологии и реанимации с палатами интенсивной терапии ожоговых больных. Пациенты с электротравмой без ожогов кожи госпитализируются в отделения кардиологии (при I степени) или реанимации (при II–III степени тяжести электротравмы) по месту жительства (пребывания, регистрации);
- отморожения в дореактивном периоде (до начала согревания пораженных холодом участков тела) и раннем реактивном периоде (в первые 48 ч от начала согревания). Пациенты с местной холодовой травмой давностью более 48 ч от начала согревания подлежат амбулаторному лечению в поликлинике у хирурга/травматолога или стационарному лечению в отделениях гнойной хирургии по месту жительства. Пациенты с общим переохлаждением и отморожениями подлежат госпитализации в отделение анестезиологии и реанимации с палатами интенсивной терапии ожоговых больных. Пациенты с общим переохлаждением без признаков местной холодовой травмы подлежат госпитализации в отделение реанимации по месту жительства (пребывания, регистрации);
- последствия ожогов кожи и отморожений: рубцовые контрактуры и деформации, язвы послеожоговых рубцов, рубцовая алопеция, послеожоговый пузырьковый дерматит, требующие комплексного консервативного, хирургического лечения и медреабилитации в условиях стационара;
- гранулирующие раны после травм и гнойно-воспалительных заболеваний кожи и мягких тканей, нуждающиеся в кожной пластике.
У взрослых:
- поверхностные ожоги кожи II–IIIA степени на площади 5 % от общей поверхности тела и более при любой локализации;
- глубокие ожоги кожи на площади более 30 % поверхности тела, для лечения которых необходимо применение высокотехнологичных методов, которыми не располагают областные ожоговые отделения (госпитализация в Республиканский ожоговый центр).
У детей:
- поверхностные ожоги кожи I–IIIA степени при любой площади поражения у детей до 1 года;
- поверхностные ожоги кожи I–IIIA степени при площади поражения 3 % и более у детей от 1 года до 3 лет;
- поверхностные ожоги кожи I–IIIA степени при площади поражения 5 % и более у детей старше 3 лет;
- глубокие ожоги кожи на площади более 10 % поверхности тела, для лечения которых необходимо применение высокотехнологичных методов, которыми не располагают областные ожоговые отделения (госпитализация в Республиканский ожоговый центр);
- гигантские невусы у детей, требующие оперативного лечения по направлению онкологов (госпитализация в Республиканский ожоговый центр).
Общие принципы консервативного лечения ожоговых ран
При глубоких ожогах консервативные методы лечения рассматриваются компетентными специалистами как подготовка к операции — восстановление утраченного кожного покрова путем кожной пластики и обеспечение наилучших условий для приживления кожных трансплантатов.
Местное лечение ожоговых ран начинается с момента оказания первой медпомощи (наложение асептической повязки, предупреждающей дальнейшее инфицирование).
Обязательным приемом в дальнейшем является первичная хирургическая обработка (ПХО). В данном случае при глубоких ожогах можно произвести иссечение некротических тканей с одномоментной или отсроченной кожной пластикой.
При небольших по площади ожогах и отсутствии у пострадавшего признаков шока ПХО ран осуществляется при оказании квалифицированной медпомощи или на следующий день во время первой смены повязки. У пострадавших в состоянии ожогового шока на раны накладываются асептические повязки, ПХО ран производится после выхода больного из этого состояния (на 2–3-й день после травмы).
Техника ПХО. Раны и кожа вокруг обрабатываются антисептическими растворами (теплой мыльной водой, антисептическими шампунями, водными растворами хлоргексидина биглюконата 0,02–0,05 %, фурацилина 1:5000, водными растворами йода с детергентами 0,5–1 % (йодискин, бетадин)).
С помощью тампона, губки, пинцета удаляют инородные тела, отслоившийся эпидермис, большие пузыри, фибриновые наложения. Рану высушивают стерильными салфетками и накладывают лечебную повязку с антибактериальным препаратом или лечат открытым способом (лицо, промежность). Операция проводится без грубых манипуляций, при необходимости под обезболиванием.
Основным методом лечения является закрытый, или повязочный . Он выступает единственно возможным на амбулаторном этапе. Повязка предупреждает вторичное инфицирование, создает микроклимат в окружении раны и уменьшает боль, испарение из раны, хорошо всасывает раневое отделяемое, удерживает на ране лекарственные препараты, незаменима при транспортировке пострадавших.
Недостатками закрытого метода являются трудоемкость процесса, большой расход перевязочного материала и лекарственных препаратов, боль во время перевязок.
Открытый (бесповязочный) метод лишен таковых и поэтому привлекает внимание специалистов. Однако он требует создания антибактериальной среды вокруг раны или больного с использованием специального оборудования и оснащения, чтобы постоянно поддерживать эти условия.
При отсутствии абактериальных изоляторов открытый метод применяется главным образом при поверхностных ожогах лица, промежности и наружных половых органов, где повязки затрудняют уход и физиологические отправления.
При глубоких ожогах открытый метод лечения не применяется
В последнее время широко используется при лечении ожогов так называемый полуоткрытый (полузакрытый) метод. Он заключается в том, что после ПХО ран накладываются тонкие повязки (2–3-слойные) с антибактериальными препаратами дубящего свойства. Повязки подсушиваются потоком сухого теплого воздуха, инфракрасными лампами или на кровати с флюидизирующей средой. После присыхания повязок к ране на 2–3-й день фиксирующие бинты удаляются, повязку обрезают по контуру ран, обрабатывают сверху тампоном, смоченным в 1 % растворе йодоната, йодискина, йодопирона или бетадина.
Если нагноение отсутствует, нет необходимости в смене повязки до заживления ожогов I степени (по МКБ-10) — до 2 недель. В случае нагноения на ограниченном участке — повязка снимается лишь в месте нагноения, рана санируется и накладывается повязка с антибактериальными препаратами. К двум неделям (10–12 дней) сухую повязку смазывают стерильным вазелиновым маслом и снимают. При наличии участков ожогов II степени нередко с повязкой удаляется тонкий некротический струп.
Местное консервативное лечение ожогов III степени определяется характером и фазой раневого процесса, обширностью поражения, выраженностью воспалительного процесса в ране. Применение влажно-высыхающих повязок с антисептиками, гидрофильными мазями, аэрозольными препаратами и использование физических методов (высушивания) способствует формированию сухого некротического струпа.
Все препараты для местного лечения ожогов имеют антибактериальную направленность и должны отвечать следующим требованиям:
- широкий спектр антибактериального действия;
- эффективная концентрация;
- медленное развитие устойчивости микроорганизмов в процессе лечения;
- отсутствие инактивации тканевыми субстратами;
- быстрая абсорбция и экскреция;
- отсутствие местного токсического и резорбтивного действия;
- хорошая растворимость в воде и раневом экссудате.
Из антибактериальных препаратов для местного лечения применяются:
- растворы антисептиков, антибиотиков и их композиции (0,02 % фурацилина, борной кислоты 3 %, 0,02–0,05 % хлоргексидина биглюконата, водные растворы йода с детергентами 0,5–1 % (йодискин, йодинол) и др.);
- гидрофильные мази и кремы, кремы на основе 1 % сульфадиазина серебра и 2 % сульфатиазола серебра и д.
Антибактериальные мази на жировой основе (гидрофобные) утратили свою актуальность из-за низкого эффекта и плохих дренажных свойств повязок, что способствует формированию влажного некротического струпа и усилению интоксикации (линимент по Вишневскому, фурацилиновая мазь и др.).
В последнее время шире внедряются при местном лечении ожогов различные раневые покрытия. К ним предъявляются следующие требования:
- удобство наложения и снятия;
- плотное прилегание к раневой поверхности;
- моделирование формы раны;
- высокая эластичность и прочность;
- проницаемость для воды, кислорода, раневого отделяемого;
- отсутствие загрязнения раны частицами, волокнами;
- быть носителем лекарственных препаратов;
- возможность стерилизации;
- большой срок хранения;
- низкая стоимость.
Однако большинство раневых покрытий из-за высокой стоимости не нашли широкого применения в отечественной комбустиологии при лечении обширных глубоких ожогов.
В процессе подготовки ран к кожной пластике и между этапами лечения тяжело обожженных необходимо периодически мыть под общим обезболиванием в ваннах-каталках.
Физические методы лечения: инфракрасные лучи, поток сухого теплого воздуха, кровати на основе флюидизации.
Необходимо помнить, что консервативное лечение глубоких ожогов является подготовительным мероприятием. Окончательным служит восстановление кожного покрова путем кожной пластики.
Серьезную опасность для обожженных представляет обсеменение ран синегнойной палочкой с развитием в дальнейшем синегнойного сепсиса. Поскольку почвой для микрофлоры является влажный некротический струп, профилактика заключается в раннем формировании сухого струпа и раннем удалении некротических тканей.
Лечение глубоких ожогов
Существует 2 способа удаления некротических тканей:
- тангенциальный (послойный) — выполняется некротомом, ножом типа Хамби (Ватсона), дерматомом;
- иссечение скальпелем до жизнеспособных тканей (подкожной жировой клетчатки, фасции и т. д.).
По срокам выполнения некрэктомии подразделяются:
- на ранние — произведенные в первые 7 дней после травмы. В большинстве случаев после ранней некрэктомии одномоментно может быть выполнена кожная пластика нижеописанными методами;
- отсроченные — выполняемые в сроки 8–14 дней после травмы. Одномоментная кожная пластика может выполняться не всегда в связи с наличием у многих больных выраженного воспалительного процесса в ране;
- поздние — выполняемые позже 14 суток после травмы. Операции в данный период менее травматичные, кровопотеря незначительная, однако нагноение в ранах не позволяет выполнить одномоментную кожную пластику.
При обширных глубоких ожогах операции некрэктомии проводятся поэтапно: начинаются в ранние сроки, продолжаются как отсроченные и могут заканчиваться как поздние.
Для одномоментной кожной пластики при ранних и отсроченных некрэктомиях необходимыми условиями являются:
- уверенность в радикальном удалении некротических тканей;
- надежный гемостаз;
- отсутствие выраженного воспалительного процесса.
Если невозможно провести одномоментную или отсроченную кожную пластику, то пересадка кожи выполняется на подготовленную грануляционную ткань. Грануляции перед пластикой не должны содержать некротических тканей, должны быть равномерными, мелкозернистыми, розовыми, липкими, содержать минимальное количество гноя и иметь розовую кайму краевой эпителизации.
При ограниченных по площади глубоких ожогах (до 5 % поверхности тела) с четкими границами поражения ранняя некрэктомия с одномоментной кожной пластикой при отсутствии противопоказаний может быть выполнена через несколько часов после травмы — после проведения необходимых клинических и лабораторных исследований.
При глубоких ожогах 6–10 % поверхности тела требуется более глубокое исследование, подготовка больного к операции, заготовка необходимого количества крови. Операции в таких случаях выполняются в первые 3–7 дней после травмы.
При ожогах более 10 % поверхности тела удаление всех некротических тканей на всей площади с одномоментной кожной пластикой представляет определенные трудности и увеличивает риск декомпенсации состояния в связи с большой кровопотерей. Накануне операции необходимо прогнозировать кровопотерю и планировать заранее ее компенсацию.
Для уменьшения кровопотери операции на конечностях проводятся под жгутом. В процессе операции для остановки кровотечения применяется электрокоагуляция, а также лекарства, повышающие свертываемость крови и местный спазм сосудов (введение 0,9 % раствора NaCl с адреналином 1:2000 под некротический струп и в области забора кожных трансплантатов, 3 % раствор перекиси водорода, повязки с раствором адреналина для гемостаза, применение гемостатических губок).
При глубоких ожогах свыше 10–15 % поверхности тела проводятся этапные некрэктомии (начинаются в ранние сроки, продолжаются как отсроченные и могут заканчиваться как поздние) с интервалом в 3–4 дня с учетом общего состояния пациента.
Методы восстановления кожного покрова
Восстановление утраченного кожного покрова при глубоких ожогах является единственным и окончательным вариантом местного лечения. В зависимости от сроков после травмы, состояния ожоговой раны, обширности и глубины поражения, функциональной ценности данной анатомической области, общего состояния пострадавшего применяются различные методы кожной пластики.
Пластика местными тканями. Наиболее простым методом является ликвидация дефекта путем мобилизации и сближения краев раны после удаления некротических тканей с наложением глухого шва. Однако показания к таким вмешательствам у обожженных бывают редко. Чрезмерное натяжение краев раны или нанесение послабляющих разрезов (насечек) чревато опасностью некроза краев и расхождением швов. Разновидностью пластики местными тканями является пластика встречными треугольными лоскутами.
Методы свободной кожной пластики. Наиболее часто (до 90 %) при ожогах применяется свободная пересадка расщепленными кожными трансплантатами, срезанными дерматомом (аутодермопластика).
Несвободные методы кожной пластики (применяются реже):
- кожно-жировыми лоскутами на питающей ножке, выкроенными вблизи закрываемого дефекта (индийская пластика);
- пластика лоскутом на временной питающей ножке с отдаленных от дефекта участков тела (итальянская пластика);
- пластика круглым стеблем Филатова (острым и хроническим).
У каждого метода кожной пластики имеются свои строгие показания и противопоказания! Общий принцип заключается в том, что метод должен быть наиболее эффективным, наименее травматичным и мучительным для пациента, с наименьшим количеством этапов и дополнительных рубцов. Нередко возникает необходимость использования комбинированного метода кожной пластики.
Четкая организация работы операционной бригады, использование современных методик, дерматомов и перфораторов позволяет максимально сократить продолжительность операции, что, несомненно, оказывает положительное влияние на ее исход.
Система концентрации пациентов с ожогами кожных покровов и их последствиями, с ранами иного происхождения, требующими пластического закрытия, на базе профильных областных ожоговых отделений и Республиканского ожогового центра организационно и экономически оправдана.
Высокий уровень подготовки врачей-комбустиологов-хирургов и врачей-анестезиологов-реаниматологов позволяет оказывать помощь на профессиональном уровне, концентрировать высокотехнологичное и дорогостоящее оборудование (противоожоговые кровати, дерматомы, наркозно-дыхательную аппаратуру) на одной базе и рационально его использовать.
25.03.2022 Алексей Часнойть, декан хирургического факультета БелМАПО, кандидат мед. наук, доцент, главный внештатный комбустиолог Минздрава. 25.03.2022 !-->
Ежегодно в Беларуси регистрируется около 30 тысяч случаев ожогового травматизма. Среди них большинство — поверхностные ожоги с незначительной в 80 % случаев площадью поражения. В специализированных ожоговых отделениях республики пролечены около 6 тысяч человек (из них около 2 тысяч — дети). Показатель обеспеченности ожоговыми койками по состоянию на 1 января 2022 года составляет 0,35 койки на 10 тысяч населения и является одним из самых высоких на просторах СНГ.
![Chesnoyt]()
Алексей Часнойть, декан хирургического факультета БелМАПО, кандидат мед. наук, доцент, главный внештатный комбустиолог Минздрава Классификация ожогов по этиологическим факторам
Термические. На них приходится до 75 % всех ожогов. Это повреждения кожи и слизистых оболочек в результате воздействия на них высокой температуры. Глубина поражения зависит от температуры повреждающего агента, экспозиции, устойчивости тканей к нагреванию.
В этой группе следует различать:
- ожоги пламенем;
- ожоги горячими предметами (контактные ожоги);
- ожоги горячими жидкостями;
- ожоги горячими газо- и парообразными веществами (горячий воздух, пар, продукты горения). Последние наряду с ожогами кожи нередко вызывают повреждения дыхательных путей (ожоги, дымовую токсическую ингаляцию, отравление продуктами горения).
Химические. Поражение веществами, способными в течение относительно короткого времени вызывать омертвение тканей в результате образования новых связей ионов повреждающих веществ с веществами, входящими в состав клеток. Глубина ожогов зависит от вида вещества, его концентрации и времени воздействия на ткани.
В этой группе различают:
- ожоги кислотами (серная, азотная, соляная, ортофосфорная, уксусная и другие);
- ожоги щелочами (едкий натрий, едкий калий, каустическая сода, негашеная известь, аммиак и другие);
- ожоги солями тяжелых металлов;
- термохимические ожоги (горячими кислотами, щелочами и т. д.);
- фитохимические ожоги (борщевик и другие растения);
Электрические (по МКБ-10 относятся к термическим). Повреждающее действие электротока при его прохождении через ткани проявляется в тепловом, механическом, биологическом и электрохимическом эффекте. Преодолевая сопротивление тканей, часть электрической энергии превращается в тепловую, что сопровождается прогреванием и гибелью тканей. Разрушающее действие электротока на организм зависит от силы, напряжения и экспозиции.
В зависимости от технической характеристики тока следует различать:
- поражения бытовым током (110–220 В);
- промышленным током (380 В);
- высоковольтным током (1 000 В и более).
Тяжесть общего воздействия на организм проявляется в зависимости от «петель» тока — пути его прохождения по организму. Эти «петли» необходимо учитывать в клинической практике. При электротравме нарушается деятельность органов кровообращения, дыхания, ЦНС, проницаемость сосудов, общий тонус, происходят сокращения групп мышц и изменения в крови. В тяжелых случаях наступает явление шока (потеря сознания, внезапная остановка дыхания, сердечной деятельности, фибрилляции желудочков сердца, мнимая (электрическая летаргия) смерть). Летальный исход может наступить мгновенно.
Кожа, обладающая наибольшим сопротивлением, страдает при электротравме прежде всего. Местные повреждения возможны от небольших (меток тока) до обширных разрушений с некрозом конечностей или сегментов тела, повреждений костей скелета и внутренних органов.
Световые — повреждения кожи мощным потоком световой энергии при ядерном взрыве либо под действием мощного лазерного луча.
Лучевые — возникают в результате воздействия на кожу проникающей радиации: ά, β, γ, рентгеновских лучей и нейтронов.
Причинами таких ожогов, по данным литературных источников, выступают:
- лучевая терапия злокачественных опухолей — 66,8 %;
- лучевая терапия доброкачественных опухолей — 13,8 %;
- лучевая терапия неопухолевых заболеваний — 12,3 %;
- аварийные ситуации — 3,8 %;
- профессиональные повреждения — 1,9 %;
- диагностические процедуры — 1,4 %.
Классификация ожогов по глубине поражения
Принята на 27-м съезде хирургов СССР в 1960 году и является наиболее клинически правильной классификацией, что подтверждается будущим внедрением ее аналога в МКБ-11.
I степень — поражение верхнего слоя ороговевающего эпидермиса. Проявляется гиперемией кожи, небольшим отеком и болью. Через 4 дня все симптомы проходят самостоятельно, наступает спонтанное выздоровление, возможно шелушение кожных покровов в месте заживления после полного заживления.
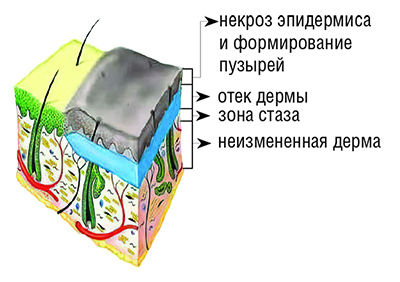
II степень — повреждения эпидермиса до росткового слоя (см. рисунок). При этом образуются небольшого размера пузыри, наполненные соломенно-желтого цвета серозным содержимым.
Достоверные признаки ожога II степени — резко выраженная болевая чувствительность и сохранение капиллярного пульса на дне ран, которые четко определяются после удаления пузыря во время туалета ожоговых ран или первичной хирургической обработки.
Ожоги II степени заживают самостоятельно путем естественной регенерации кожи из сохранившегося росткового слоя с образованием полноценного кожного покрова за 1–2 недели. Пигментация после заживления ран исчезает в течение нескольких недель.
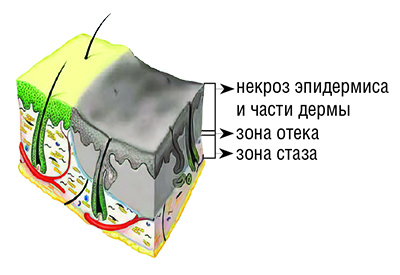
IIIА степень — частичное повреждение дермы (см. рисунок). Дном раны служит оставшаяся часть дермы с ее эпителиальными элементами (потовыми и сальными железами, их протоками и волосяными фолликулами). При этом могут наблюдаться пузыри большого размера (до десятков и сотен мл жидкости в одном пузыре), толстостенные, напряженные, нависающие, нередко имеют сливной характер.
Если пузыри разрушены или удалены, раневая поверхность имеет пестрый вид с чередованием серых и белых участков с розовыми вкраплениями, отмечается зернистость и мраморность раневого ложа. Болевая чувствительность резко снижена или отсутствует. Капиллярный пульс на дне раны очень вялый либо его нет.
В дальнейшем в течение 3–5 дней на ране формируется тонкий некротический струп, при сухом некрозе напоминающий пергаментную бумагу, при влажном — серую влажную фибриновую пленку.
Заживление ран происходит самостоятельно из сохранившихся эпителиальных элементов придатков кожи путем островной эпителизации в срок от 3 до 6 недель.
Ожоги I–IIIА степени (I–II степени по МКБ-10) называются поверхностными. Они имеют потенциальную возможность самостоятельного заживления в случае правильного лечения и применения лекарственных средств. Местная терапия консервативная, направлена на обеспечение самостоятельного заживления ран.
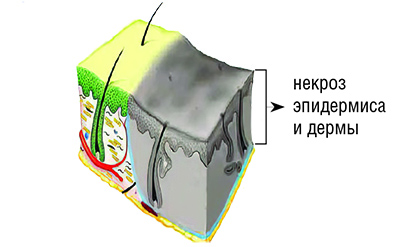
IIIБ степень — тотальная гибель кожи до подкожно-жировой клетчатки (см. рисунок).
IV степень — гибель не только кожи на всю глубину, но и глубже лежащих тканей (подкожно-жировой клетчатки, мышц, костей). Ожоги IIIБ–IV степени (III степени по МКБ-10) называются глубокими и подлежат хирургическому лечению — восстановлению утраченного кожного покрова путем кожной пластики. Некроз кожи может быть сухой и влажный.
Предварительный диагноз глубокого ожога, поставленный на основании внешнего вида обожженной поверхности, уточняется в процессе лечения. Точные глубина и площадь поражения в части случаев определяются лишь после заживления поверхностных ран и очищения их от некротических тканей.
Нередко на обожженной поверхности, кажущейся изначально эритемой, через несколько часов могут появляться пузыри. Диагноз, таким образом, уточняется через 1–2 дня. Пузыри могут располагаться на частично и тотально некротизированной дерме, что приводит нередко к гиподиагностике глубины поражения. Ранний диагноз глубины ожогов особенно важен в случаях необходимости ранней некрэктомии.
Определение площади ожоговых ран
Для правильной оценки тяжести состояния пострадавшего, выбора наиболее рациональных методов лечения, составления прогноза наряду с определением глубины ожога необходимо выяснить площадь поражения в процентах к площади тела.
Существует несколько способов:
Согласно ему, площадь отдельных областей тела взрослого человека равна 9 % и составляет:
- голова и шея — 9 %;
- каждая верхняя конечность — 9 %;
- каждая нижняя конечность — 18 % (бедро — 9 %, голень и стопа — 9 %);
- передняя поверхность туловища — 18 % (грудь — 9 % и живот — 9 %);
- задняя поверхность туловища — 18 % (грудная клетка — 9 %, поясница и ягодицы — 9 %);
- промежность и органы промежности — 1 %.
Правило ладони
Площадь ладонной поверхности кисти со сложенными пальцами конкретного человека (пациента) составляет примерно 1 % его кожного покрова и может использоваться для определения ограниченных и разбросанных по поверхности тела площадей ран у взрослых и детей.
У детей соотношения между сегментами тела значительно отличаются от таковых у взрослых и изменяются в зависимости от возраста, поэтому «правило девяток» не может быть использовано. C. Lund и N. Browder предложили специальную таблицу площади поверхности отдельных анатомических областей тела у детей в зависимости от возраста (см. таблицу).
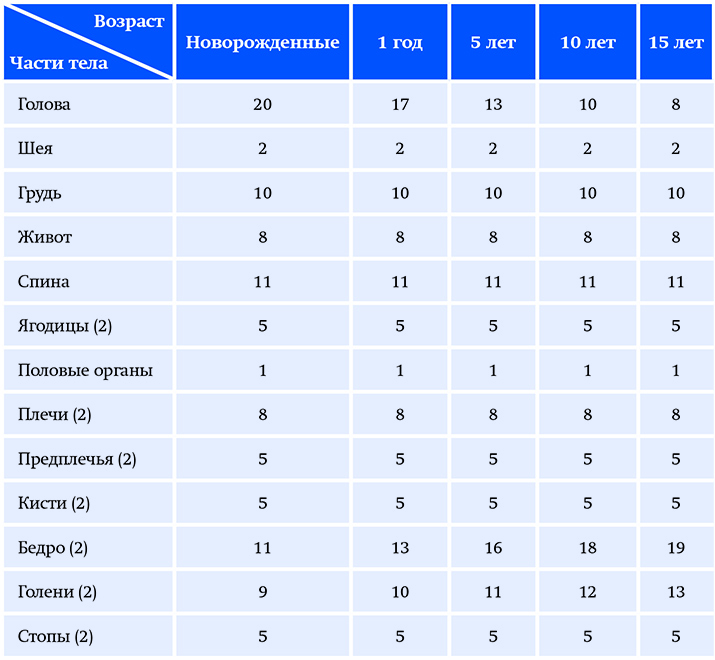
Таблица. Площадь поверхности отдельных анатомических областей тела у детей в зависимости от возраста (C. Lund и N. Brоwder, 1944).Прогноз выздоровления пациента является вторым важным моментом после установления диагноза.
Оформление диагноза и прогноз
При оформлении диагноза в медицинской документации необходимо отразить следующие моменты:
- этиологию ожога (термический, химический, электрический и т. д.) с указанием этиологического фактора (пламя, горячая жидкость, горячий предмет, параметры электротока, название химического вещества и др.);
- локализацию ожога (названия поврежденных анатомических областей). При повреждении слизистой дыхательных путей в диагнозе указывается термоингаляционная травма (ТИТ) и/или дымовая токсическая ингаляция.
В диагнозе отражаются такие тяжелые сопутствующие поражения, как отравление окисью углерода, другими ядами, ожоги роговиц, наличие тяжелых сопутствующих заболеваний и комбинированной травмы, отягощающих течение болезни и ухудшающих прогноз.
На тяжелых больных в стационаре рекомендуется заполнение скицц (графическое изображение диагноза). Глубина поражения на них отображается специальным символом. При необходимости коррекции диагноза в процессе лечения заполняется другая скицца.
В литературе обсуждается много прогностических признаков. С нашей точки зрения, наиболее целесообразными являются индекс тяжести поражения (ИТП) и индекс Baux («правило сотни»).
По ИТП, 1 % поверхностного ожога дает 1 единицу тяжести, 1 % глубокого — 3 единицы. Ингаляционная травма — до 15–45 единиц в зависимости от тяжести поражения. Сумма цифр и составляет ИТП.
Прогноз:
- до 30 единиц — благоприятный;
- 31–60 — относительно благоприятный;
- 61–90 — сомнительный;
- 91 и более — неблагоприятный.
ИТП приемлем во всех возрастных группах до 50 лет. Отягощающие обстоятельства (тяжелые сопутствующие и комбинированные поражения, заболевания) ухудшают прогноз на одну-две степени.
По «правилу сотни» (индекс Baux) прогноз определяется у лиц старше 50 лет. Индекс составляет сумму возраста в годах и площади ожоговых ран в процентах. Ингаляционная травма — 30 единиц тяжести поражения. У детей и молодых людей прогноз по индексу Baux недостоверен, пользоваться им не следует.
Прогноз:
- до 60 единиц — благоприятный;
- 61–80 — относительно благоприятный;
- 81–100 — сомнительный;
- свыше 100 — неблагоприятный.
Следует отметить, что прогнозирование течения и исхода ожогов позволяет сортировать пострадавших в идентичные по тяжести группы, унифицировать лечение, выделять в отдельный поток бесперспективных обожженных, что особенно важно при массовых поражениях во время чрезвычайных ситуаций мирного и военного времени.
(О показаниях для госпитализации в специализированные ожоговые отделения, принципах и методах лечения ожоговых ран читайте здесь ).
Читайте также:

