Ожог вольтовой дугой что это
Обновлено: 19.04.2024
Электрический ожог ( ожоги ). Неотложная помощь ( первая помощь ) при электрическом ожоге.
Электрический ток напряжением выше 50 В вызывает тепловое и электролитическое воздействие, проявляющееся возникновением устойчивой деполяризации клеточных мембран, что сопровождается массивным выходом эндогенного калия и повышением возбудимости клеток. Клинически это проявляется гипертонусом мышц, судорогами или судорожной готовностью. Наиболее опасно прохождение тока через сердце, т. к. может возникнуть фибрилляция миокарда.
Местно электрический ток обычно вызывает локальные повреждения в виде «меток тока», имеющих вид беловатых или коричневых пятен, на месте которых формируется плотный струп. Особенностью электроожогов является некроз тканей по ходу прохождения тока. Локально раневой процесс протекает по общим закономерностям термических ожогов.
Неотложная помощь ( первая помощь ) при электрическом ожоге.
1. Проведите мероприятия, направленные на прекращение действия электрического тока.
2. При необходимости проведите комплекс реанимационных мероприятий (см. тему ОБЩИЕ ВОПРОСЫ РЕАНИМАТОЛОГИИ), обратив особое внимание на купирование возможной фибрилляции и проведение последующего превентивного лечения ее возникновения (см. тему Нарушения сердечного ритма и проводимости).
3. Купируйте судорожный синдром (см. тему СУДОРОЖНЫЙ СИНДРОМ) или судорожную готовность, при их наличии.
4. Произведите обработку раны и всю последующую терапию, как при термическом ожоге.
На этапе транспортировки пострадавшего в стационар, помните, что одной из причин смерти могут быть фатальные нарушения ритма сердечной деятельности.

Учебное видео первой и неотложной помощи при электротравме (ударе током)
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Электротравма – это комплекс повреждений, возникающих вследствие поражения техническим или природным электричеством. Чаще является следствием производственной травмы, хотя может встречаться и в быту. Обычно сопровождается появлением меток тока (электроожогов). Может проявляться нарушениями сознания и общего состояния, аритмией, тахикардией, колебаниями АД, признаками дыхательной недостаточности. У некоторых больных выявляются переломы вследствие резкого сокращения мышц. Диагноз электротравмы выставляют на основании анамнеза, клинических признаков, КТ, рентгенографии, ЭКГ, ЭхоЭГ и других исследований. Лечение консервативное: инфузионная терапия, перевязки.
МКБ-10
Общие сведения
Электротравма – относительно редкое повреждение, составляющее не более 1-2,5% от общего количества травм. Отличительными особенностями электротравмы являются нарушения деятельности всех органов и систем, обусловленные трансформацией электрической энергии в тепловую (нагреванием), механическим воздействием и электролизом. Отмечается высокий процент летальности (5-16%) и высокая вероятность развития разнообразных осложнений как сразу после электротравмы, так и в отдаленном периоде.
Обычно электротравма выявляется у электриков и электромонтеров. Тяжелые повреждения в быту возникают относительно редко, исключение – дети и подростки, которые из любопытства или из шалости проникают на промышленные территории, в распределительные будки и т. д. Непосредственной причиной электротравмы, как правило, становится, нарушение техники безопасности, наличие оголенных проводов и отсутствие заземления. Лечение электротравмы осуществляют травматологи-ортопеды в сотрудничестве с врачами-комбустиологами, реаниматологами и другими специалистами.

Причины электротравмы
Тяжесть повреждения зависит от характера поражающего тока, длительности воздействия, состояния организма и условий внешней среды. Установлено, что переменные токи опаснее постоянных, при этом наибольшую опасность для жизни человека представляют токи напряжением свыше 250V. Причиной электротравмы может стать:
- непосредственный контакт человека с источником тока
- электрическая дуга (переход электронов на кожу, являющуюся проводником, при наличии небольшого расстояния между человеком и источником тока)
Поражение вольтовой дугой электротравмой не является – в этом случае возникают обычные термические ожоги кожи и ожоги сетчатки.
Длительность воздействия тока при электротравме может определяться двумя различными факторами: силой тока и психическим состоянием пациента. При воздействии тока силой более 15 мА мышцы судорожно сокращаются, что препятствует прерыванию контакта пострадавшего с источником тока (человека «приковывает» к источнику). С другой стороны, при воздействии тока большой силы возможен и обратный эффект – отбрасывание пострадавшего с электротравмой в сторону.
Если человек бодрствует, находится в ясном сознании и пребывает в хорошей физической форме, в ряде случаев он может быстрее прекратить контакт с источником тока и, тем самым, уменьшить тяжесть поражения. Однако зависимость между психическим статусом и последствиями электротравмы неоднозначна. Исследователи доказали, что организм становится менее чувствительным к электротравме в двух противоположных состояниях: при торможении (во сне, во время наркоза, в состоянии опьянения) и при возбуждении (когда пострадавший ожидает удара).
Факторы риска
В числе факторов, способствующих увеличению тяжести электротравмы, выделяют:
- истощение
- голодание
- переутомление
- перегревание организма.
При воздействии током равной поражающей силы у женщин, как правило, диагностируется более тяжелая электротравма, чем у мужчин. У пациентов, страдающих соматическими заболеваниями, наблюдаются более тяжелые поражения, чем у здоровых людей. При сухой коже тяжесть электротравмы уменьшается, при потной или мокрой – увеличивается.
Резиновая или кожаная обувь и перчатки обеспечивают хорошую изоляцию и снижают как вероятность развития электротравмы, так и ее тяжесть в случае поражения током. Мокрая одежда, а также металлические детали в одежде и обуви ухудшают изоляцию и способствуют усугублению тяжести электротравмы.
Патогенез
Зона непосредственного поражения тканей при электротравме находится в области прохождения «петли тока» (между точками входа и выхода тока). Наиболее опасными считаются петли, проходящие через область сердца. Патологические изменения в организме при электротравме развиваются в результате механического воздействия, нагревания и рефлекторных реакций.
Степень нагрева тканей зависит от их структуры, например, кожа и кости нагреваются в десятки и даже сотни раз сильнее внутренних органов. Температура внутренних органов при электротравме может варьировать в зависимости от их кровенаполнения, функционального состояния и других показателей. Из-за нагревания и механического воздействия тока нарушаются свойства клеток и тканей, возникает отек, гиперемия, образуются кровоизлияния, а в последующем – очаги некроза.
Больше всего при электротравме страдает центральная нервная система. При этом тяжесть поражения определяется как непосредственными реакциями в момент поражения током, так и патологическими изменениями нервных клеток в результате травмы. Самой частой причиной смерти при электротравме является остановка сердца, которая может развиться либо из-за фибрилляции желудочков, либо из-за сильного спазма сосудов сердца. И в том, и в другом случае, в основе нарушений лежит рефлекторная реакция организма на действие тока.
Классификация
В зависимости от клинических симптомов выделяют 4 степени реакции на поражение током:
- 1 степень – судороги при сохранении сознания
- 2 степень – судороги с потерей сознания
- 3 степень – судороги с потерей сознания, нарушением деятельности дыхательной и сердечно-сосудистой системы
- 4 степень – мнимая смерть. Предполагается, что мнимая смерть при электротравме развивается вследствие запредельного охранительного торможения ЦНС. Многих пострадавших с этим состоянием удается вернуть к жизни.
Симптомы электротравмы
В момент повреждения пострадавший может чувствовать толчок, жгучий удар или спазм мышц. После прекращения действия тока превалируют симптомы со стороны ЦНС. Возможна общая слабость, потеря или помутнение сознания. Признаки электротравмы чаще напоминают клиническую картину при сотрясении головного мозга. Возникает головная боль и головокружение, больной вялый, заторможенный, безразличный к окружающему. Реже при электротравме отмечается возбуждение, покраснение кожи и двигательное беспокойство.
Со стороны сердечно-сосудистой системы наблюдается сначала повышение, а затем понижение АД, учащение пульса и аритмии. Нередко выявляется расширение границ сердца. В легких появляются влажные хрипы, на рентгенографии грудной клетки обнаруживаются признаки эмфиземы. Возможен кашель, в некоторых случаях (особенно при существовавшей ранее легочной патологии) отмечаются признаки острой дыхательной недостаточности. У некоторых пациентов с электротравмой возникает понос, тошнота и рвота.
В местах вхождения и выхождения тока обычно образуются электроожоги (метки тока), однако отсутствие таких повреждений не является поводом для исключения электротравмы, поскольку у 20-40% пострадавших такие метки отсутствуют. При электротравме могут возникать ожоги различной степени тяжести:
- 1 степень – небольшие очаги коагуляции эпидермиса без образования пузырей;
- 2 степень – тотальное поражение эпидермиса с образованием пузырей;
- 3 степень – поражение всей толщи кожи, включая дерму, с развитием поверхностного некроза;
- 4 степень – поражение не только кожи, но и подлежащих тканей (клетчатки, мышц и т. д.) с развитием глубокого некроза.
Глубокие ожоги (3 и 4 степени) при электротравме встречаются чаще поверхностных. В тяжелых случаях возможно разрушение обширных участков тканей, в том числе – обугливание конечностей. При этом граница поражения кожи зачастую находится дистальнее границы разрушения мышц – под внешне неизмененной кожей проксимальных отделов конечности при разрезе обнаруживаются обескровленные, тусклые омертвевшие мышечные ткани, по виду напоминающие вареное мясо.
В ряде случаев сильный спазм мышц при электротравме становится причиной развития тяжелой контрактуры суставов. Из-за судорожного сокращения мышц иногда образуются переломы и вывихи. Чаще всего выявляется компрессионный перелом позвоночника и вывих плеча. Из-за термического и механического поражения кость в зоне прохождения петли тока становится более хрупкой, поэтому после электротравмы повышается вероятность перелома пострадавшего сегмента (или сегментов) конечности.
Осложнения
В отдаленном периоде возможно образование грубых рубцов. После тяжелых электротравм наблюдаются нарушения ритма, гипертония и дистрофические изменения миокарда. При поражении области прохождения нервов могут возникать периферические невриты. Увеличивается вероятность развития энцефалопатии, инсульта, инфаркта, нарушений со стороны мочеполовой системы и желудочно-кишечного тракта. Иногда после электротравмы страдают органы слуха и зрения.
Диагностика
Диагноз устанавливается на основании характерного анамнеза, жалоб и клинической симптоматики. Для оценки состояния сердечно-сосудистой системы может назначаться ЭКГ и Эхо-КГ. При подозрении на переломы позвоночника или костей конечностей производится рентгенография соответствующих сегментов. По показаниям выполняется КТ, МРТ и другие исследования.
Лечение электротравмы
Помощь на месте
Пострадавшего с электротравмой необходимо как можно быстрее освободить от контакта с источником тока. Если это возможно, следует обесточить систему. Если такой возможности нет, нужно отодвинуть провод в сторону сухой деревянной палкой, либо удалить пациента из зоны действия тока. Спасающий должен позаботиться о собственной безопасности и использовать защитные средства. Нужно надеть толстые резиновые перчатки и резиновую обувь, встать на резиновый коврик или сухие деревянные доски и т. д. Первая медицинская помощь:
- Реанимационные мероприятия. При отсутствии признаков жизни следует немедленно начать искусственное дыхание и непрямой массаж сердца. Реанимационные мероприятия при электротравме продолжают либо до восстановления пульса и дыхания, либо до появления трупных пятен.
- Фармакологическая поддержка. При оживлении больного для стимуляции дыхательного центра используют лобелин или цитизин. Для нормализации сердечной деятельности применяют никетамид, кофеин и камфору. Адреналин вводят подкожно, а при необходимости – и внутрисердечно.
Консервативное лечение
Пациента с электротравмой срочно доставляют в отделение комбустиологии или травматологии и ортопедии. Во время пребывания в стационаре осуществляют тщательный контроль за состоянием больного, проводят инфузионно-трансфузионную терапию, назначают препараты для нормализации деятельности всех органов и систем.
Местное лечение обычно консервативное. При выраженных признаках мышечного спазма и нарушении кровообращения конечности выполняют футлярные блокады. Проводят перевязки. При небольшой площади электроожогов заживление обычно наступает даже в случае глубоких повреждений.
Хирургическое пособие
При значительной площади ожоговых поверхностей и обугливании мягких тканей необходимы оперативные вмешательства сразу после травмы или в отдаленном периоде. Обугленные конечности при поступлении ампутируют на уровне кровоточащих (живых) мышц. При обширных глубоких электроожогах после формирования четкой границы между зоной некроза и здоровыми тканями осуществляют некрэктомию. В последующем выполняют пластические операции по восстановлению кожи, сухожилий и других анатомических структур.
1. Термические и химические повреждения. Электротравма. Учебное пособие / под ред. Лаврешина П.М. - 2017
3. Повреждающее действие электрического тока (патофизиологические аспекты): методические рекомендации / Чантурия А.В., Висмонт Ф.И. - 2000
Электротравма у детей – это совокупность локальных и общих патологических эффектов, обусловленных поражением ребенка электрическим током. Локальные проявления электротравмы у детей представлены поверхностными и глубокими ожогами; общие – сердечными аритмиями, остановкой дыхания, парестезиями и параличами, расстройствами сознания и пр. При установлении факта поражения ребенка электротоком проводится мониторинг жизненно важных функций (ЭКГ, контроль АД и ЧД, клинический и биохимический анализ крови и мочи и др.). При электротравме важно правильно и своевременно оказать неотложную помощь на месте и доставить ребенка в стационар. Объем дальнейшего лечения включает противошоковую и симптоматическую терапию, лечение ожогов.
МКБ-10
Общие сведения
Электротравма у детей - комплекс системных и местных морфофункциональных изменений в организме, вызванных воздействием бытового или атмосферного электричества. Электротравма у детей представляет серьезную проблему педиатрии и хирургии детского возраста в связи со значительной инвалидизацией и высокой летальностью пациентов. Несмотря на то, что электротравмы составляют не более 2,5% всех повреждений в травматологии, 10 % всех ожогов у детей обусловлено именно электрическим воздействием, а 25% несчастных случаев заканчивается гибелью детей. Наиболее часто электротоком поражаются дети в возрасте от 9 месяцев до 5 лет и подростки.

Причины
Преобладающее большинство детей раннего и дошкольного возраста получают электротравму в домашних условиях при непосредственном контакте с проводником тока. Источниками электротравмы у детей в данном случае обычно выступают неисправные бытовые электроприборы и неизолированная электропроводка. У школьников и подростков электротравма чаще вызвана воздействием переменного или постоянного высоковольтного тока при проникновении детей на электроподстанции, залезании на вагоны поездов и опоры ЛЭП. Значительно реже поражающим фактором выступает разряд природной молнии.
Кроме непосредственного контакта с токонесущим предметом, причиной электротравмы у детей может выступать так называемый дуговой разряд (т. е. контакт на расстоянии). Такой повреждающий механизм возможен, к примеру, при падении высоковольтного провода на землю и возникновении «шагового» напряжения в радиусе примерно 10 м. В случае вторжения в эту зону, может произойти поражение дуговым разрядом на расстоянии.
Факторы тяжести электротравмы
Факторами, определяющими тяжесть электротравмы у детей, выступают:
- сила и напряжение электрического тока
- вид тока (постоянный, переменный)
- длительность воздействия
- путь прохождения
- влажность окружающей среды
- состояние организма.
Опасность для человека представляет сила тока, превышающая 0,1 А и напряжение свыше 36 В. Так, при силе тока 0,6-3,5 мА возникают незначительные ощущения воздействия на организм; при 3,5-4,5 мА - судорожные сокращения пальцев рук; при 15 мА и выше – становится невозможным самостоятельное разжатие рук и высвобождение из-под тока. Сила тока в 25-30 мА приводит к параличу дыхательной мускулатуры, а 0,1 А вызывает фибрилляцию желудочков.
При низком сопротивлении тканей, обусловленном влажной средой, мокрой одеждой, потной или поврежденной кожей, тяжелая электротравма у детей может возникнуть даже при напряжении тока 36 В и ниже. Более сильное сопротивление кожи ослабляет общее воздействие тока на организм и увеличивает выраженность местных изменений.
Бытовые электроторавмы случаются, главным образом, при действии тока напряжением 220-380 В – при этом частота смертельных поражений составляет 20-30%. Воздействие тока напряжением 1000 В сопровождается летальностью в половине случаев; от 3000 В - смертельно практически всегда. В диапазоне до 450-500 В наиболее опасно воздействие переменного тока; более высокое напряжение делает опасность повреждения переменным и постоянным током одинаковой.
Наиболее опасными путями прохождения тока при электротравме у детей представляются верхние петли (рука - рука, рука - голова, левая рука - правая нога) или полная петля тока (обе руки - обе ноги), вызывающие тяжелые функциональные нарушения жизненно важных органов и с высокой степенью вероятности приводящие к терминальному состоянию. Менее опасные последствия электротравмы у детей возникают при нижней петле тока - от одной ноги к другой.
Классификация
В зависимости от выраженности общей реакции организма различают 4 степени тяжести электротравмы у детей:
По характеру развивающихся нарушений различают местные поражения электрическим током (ожоги) и электротравму у детей, которые часто сочетаются друг с другом.
Симптомы электротравмы у детей
Местные симптомы
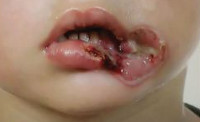
Локальные признаки поражения электричеством носят название «знаков тока». Они представляют собой некротизированные участки кожи до 2-5 см в диаметре, имеющие округлую или линейную форму и нередко повторяющие отпечаток проводника.
В центре сухого некроза имеется зона втяжения; края кратерообразно приподняты. Гиперемия и болевые ощущения отсутствуют; возможна металлизация пораженного участка кожи. Истинная площадь поражения может увеличиваться в 2-3 раза в течение нескольких дней, поэтому судить о тяжести ожога исключительно по размерам знаков тока не представляется возможным. Знаки молнии обычно имеют древовидную форму и гиперемию в виде полос на коже.
При электротравме у детей некрозу подвергаются не только покровные ткани в местах входа и выхода тока, но и на всем пути его прохождения - мышцы, сосуды, нервы, кости, внутренние органы. Глубина ожогов при электротравме у детей обусловливает спазм и тромбоз магистральных сосудов с развитием вторичного некроза вплоть до гангрены.
Общие симптомы
Общяя симптоматика при электротравме у детей зависит от воздействия тока на сердечно-сосудистую, дыхательную системы и ЦНС. При легкой степени электротравмы у пострадавших детей отмечается скованность и напряжение мышц, головокружение, нарушения зрения, испуг, разбитость, иногда – возбуждение и эйфория. При более тяжелых поражениях ребенок теряет сознание, бредит; при падении нередко развивается черепно-мозговая травма. В случае тяжелой электротравмы у детей наступает полная обездвиженность и потеря чувствительности; может возникнуть состояние «мнимой смерти» (отсутствие пульса на периферических и сонных артериях, коллапс, поверхностное дыхание).
Вследствие электротравмы у детей развивается тахикардия или брадикардия, аритмия, артериальная гипотония, глухость сердечных тонов; в тяжелых случаях – фибрилляция желудочков и прекращение кровообращения. Ларингоспазм и сокращение дыхательной мускулатуры сопровождаются нарушением дыхания и асфиксией.
При сильных судорогах возможны разрывы мышц, отрывные переломы костей и компрессионные переломы позвоночника. В позднем периоде электротравмы у детей может развиться печеночная или почечная недостаточность.
Поражение молнией
При поражении молнией отмечаются клонические судороги, потеря сознания различной длительности с последующим возбуждением, дезориентацией пострадавшего, галлюцинациями. Характерны боли в конечностях, гиперестезия, возможны парезы и параличи. Дети жалуются на сильную головную боль, шум в ушах, резь и боль в глазах, нарушение зрения вследствие ожогов глаз.
Осложнения
Коварство электротравмы состоит в том, что гибель детей может наступить не сразу, а спустя несколько часов или дней вследствие паралича жизненно важных центров в продолговатом мозге, деструктивных изменений в миокарде, внутренних кровотечений (легочного, желудочно-кишечного), поэтому все пострадавшие в обязательном порядке нуждаются в немедленной госпитализации и наблюдении. В отдаленном периоде причиной гибели детей от электротравмы чаще выступает присоединившаяся пневмония, гангрена или сепсис.
Диагностика
Факт получения электротравмы детьми, как правило, не остается незамеченным. Важную роль играет опрос свидетелей, выявление «знаков тока» на теле ребенка, оценка степени тяжести повреждений и пр. Даже при электротравме легкой степени дети нуждаются в непрерывном наблюдении со стороны педиатра, детского травматолога или анестезиолога-реаниматолога не менее 24-48 часов. В период наблюдения и лечения детей с электротравмой необходимы:
- постоянный мониторинг АД, ЧД, ЧСС, ЦВД
- регистрация ЭКГ
- динамическое исследование клинического анализа крови и мочи, биохимических показателей крови (электролитов, глюкозы, мочевины, трансаминаз и др.)
- консультации детского невролога, детского кардиолога
- рентгенография грудной клетки
- осмотр глазного дна (офтальмоскопия)
- КТ или МРТ головного мозга.
Лечение электротравмы у детей
Первая помощь
На исход электротравмы у детей во многом влияет быстрота и адекватность оказания первой медицинской помощи. В первую очередь, необходимо прекратить действие электрического тока, соблюдая при этом правила безопасности (разомкнуть электрическую цепь, удалить проводник от пострадавшего с помощью изолирующих предметов – сухих досок, резиновых перчаток и т. п.).
После оценки сердечной деятельности и дыхания в случае необходимости следует начать реанимационные мероприятия: искусственное дыхание и ЗМС. При наличии самостоятельного дыхания и пульса ребенка следует осмотреть на предмет травм; на ожоги наложить сухие чистые повязки. Если ребенок находится в сознании, рекомендуется давать ему обильное питье. Во всех случаях дети получившие электротравму, нуждаются в скорейшей транспортировке в медучреждение.
Местное лечение
Дальнейшее лечение электротравмы у детей осуществляется в соответствии с характером и глубиной повреждения тканей. Местное лечение включает:
- туалет ожоговых ран
- футлярные новокаиновые блокады
- фасциотомию с целью определения глубины ожоговых поражений
- декомпрессию тканей и ускорения отторжения некрозов
- ранние и отсроченные некрэктомии
- различные варианты кожной пластики
- при необходимости – ампутацию конечностей.
- при возникновении аррозивного кровотечения осуществляется перевязка сосуда на протяжении.
Системная терапия
При электротравме легкой степени ребенку вводятся анальгетики и седативные препараты; при бронхоспазме проводится небулайзеротерапия и ингаляции бронхолитиков; при судорожном синдроме показано введение диазепама. В случае выявлении признаков клинической смерти пострадавшего переводят на ИВЛ, проводят электрическую дефибрилляцию сердца.
Общее лечение электротравмы у детей включает противошоковую терапию – инфузии электролитных и плазмозамещающих растворов, введение кардиотонических, антиаритмических, анальгезирующих, антигистаминных средств, кортикостероидов, диуретиков и пр. В постшоковом периоде проводится оксигенобаротерапия, УФО крови, озонотерапия.
Прогноз и профилактика
Детям, перенесшим электротравму, нередко требуется длительная поэтапная реабилитация. К отдаленным осложнениям электротравмы у детей относятся поражения ЦНС (парезы, энцефалопатии, невриты, астения), сердечно-сосудистой системы (миокардиодистрофия, нарушения сердечного ритма и проводимости, трофические язвы), катаракта, тугоухость, вегетативные изменения (гипергидроз, ангидроз, выпадение волос) и др. Образование деформаций и контрактур вследствие глубоких электроожогов требует проведения реконструктивно-восстановительных вмешательств. Тяжелая электротравма у детей может быть фатальной.
Профилактика электротравмы у детей сводится к закрытию доступа ребенка к электророзеткам, проверке целостности изоляции электропроводов, поддержании электрооборудования в исправном состоянии и т. д. Взрослые не должны оставлять детей без присмотра; следует проводить воспитательно-разъяснительную работу о необходимости соблюдения правил электробезопасности и недопустимости игр и развлечений вблизи энергообъектов.
Ожог глотки – это повреждение слизистой оболочки глотки, вызванное высокой температурой, химическими веществами, реже электричеством или ионизирующим излучением. Сопровождается колющей или жгучей болью в области шеи, усиливающейся при глотании, дисфагией, гиперсаливацией, нарушением вкуса, кашлем, интоксикационным синдромом. Диагностика основывается на анамнестических данных, результатах физикального осмотра, фарингоскопии, ларингоскопии и лабораторных анализов. Лечение включает дезинтоксикационную, противошоковую и симптоматическую медикаментозную терапию.
Общие сведения
Ожоги глотки выявляются довольно часто. Наиболее распространенными являются химический и термический варианты – свыше 92% от общего количества поражений. Самый часто встречающийся в странах СНГ этиологический фактор – уксусная кислота, которая вызывает более 90% химических повреждений глотки. У детей ожоги чаще всего провоцируются перманганатом калия. Более 70% от всех случаев составляют поражения I-II степени. Изолированная форма наблюдается у порядка 35-50% больных. Заболевание статистически чаще диагностируется у мужчин молодого и среднего возраста. Суммарный показатель смертности колеблется в пределах 10-26% от общего числа пострадавших.

Причины ожога глотки
Основная причина повреждений – ошибочное или сознательное проглатывание раскаленных либо токсичных предметов или жидкостей. Этиология имеет непосредственное влияние на клиническую симптоматику и проводимое лечение. С учетом этого выделяют следующие варианты ожогов:
- Термические. Развиваются при приеме горячей пищи или кипящих жидкостей. Реже наблюдаются при воздействии раскаленного воздуха, горючего газа или пара. Повреждение глотки часто сочетается с ожогами слизистых оболочек рта и пищевода.
- Химические. Возникают на фоне употребления кислот или щелочей. Чаще всего причиной поражения становится прием уксусной кислоты, нашатырного спирта, каустической соды, перманганата калия и бытовых чистящих средств. Характеризуются более тяжелым, чем при термическом воздействии, повреждением слизистого шара и подлежащих тканей.
В редких случаях встречаются электрические и лучевые ожоги, развивающиеся в результате воздействия на область шеи электрического тока или источника ионизирующего излучения. Обычно выступают в роли осложнений или сопутствующих нозологий при других поражениях – электротравме, лучевой болезни и т. д.
Патогенез
Вне зависимости от степени тяжести ожог глотки последовательно проходит 3 стадии: альтеративно-деструктивную, репаративную и регенерационную. Различные этиологические варианты нозологии имеют свои патогенетические особенности. Повреждения, вызванные высокой температурой и кислотами, оказывают местное прижигающее действие по типу коагуляционного некроза. Это обусловлено нарушением целостности клеточных мембран на фоне растворения липидов – их основной структурной единицы. Контакт с агрессивными щелочами приводит к колликвационному некрозу, который формируется в результате образования водорастворимого альбумината – вещества, транспортирующего щелочь к здоровым тканям и вызывающего более глубокие поражения.
При выраженных ожогах патологический процесс распространяется не только на слизистую оболочку, но и на подслизистый и мышечный слой. Происходит резорбция химического вещества, что может приводить к гемолизу эритроцитов, токсической коагулопатии и ДВС-синдрому. Стадии репарации и регенерации характеризуются отторжением омертвевшей ткани, восстановлением нормальной слизистой оболочки или образованием рубца. При тяжелых ожогах полноценного выздоровления зачастую не происходит – возникают предпосылки к развитию стеноза гортани или воспалительных заболеваний.
Классификация
Основываясь на глубине поражения тканей, выраженности клинической картины, ожидаемой длительности и возможных результатах лечения выделяют три степени ожогов глотки:
- I (легкая) степень. Характеризуется поражением только поверхностного слоя эпителия глотки. Поврежденные ткани отторгаются на 3-5 сутки, оставляя оголенной нормальную слизистую оболочку. Общее состояние больного не нарушается.
- II (средняя) степень. Включает в себя сочетание интоксикационного синдрома и поражения глотки до уровня слизистого шара. Отторжение отмерших тканей происходит к концу первой недели, после чего остаются быстро заживающие поверхностные эрозии. На месте ожога формируется рубец.
- III (тяжелая) степень. Проявляется повреждением всего слоя слизистой оболочки и нижерасположенных тканей на различную глубину, тяжелой интоксикацией. Струп отторгается через 13-15 дней, оставляя после себя глубокие эрозии, продолжительность заживления которых может колебаться от 7 дней до нескольких месяцев. Образовавшиеся рубцы часто вызывают клинически значимое сужение просвета глотки.
В зависимости от распространения процесса на другие органы и структуры различают следующие формы ожога глотки:
- Изолированные или локальные. При этом варианте патологические реакции ограничивается полостью глотки.
- Комбинированные. Сопровождаются вовлечением других отделов пищеварительного тракта, чаще всего – пищевода и желудка. Реже происходит поражение гортани.
Симптомы ожога глотки
Выраженность симптоматики зависит от тяжести патологического процесса и вовлечения других органов ЖКТ. Обычно пострадавший пытается выплюнуть проглоченную жидкость, это предотвращает поражение пищевода и желудка, но обеспечивает дополнительные повреждения слизистой оболочки рта, губ, языка. Из-за этого на них формируется плотный струп, цвет которого зависит от свойств этиологического фактора. При термических и химических ожогах, вызванных уксусной кислотой и щелочами, струп белый, азотной кислотой – желтый, серной либо хлористоводородной кислотой – черный или темно-бурый.
Основная жалоба пациента при любом этиопатогенетическом варианте ожога глотки – боль жгучего и/или колющего характера в верхней трети шеи, иногда иррадиирующая в нижнюю часть шеи. При комбинированной форме болевые ощущения также возникают за грудиной и в эпигастрии, часто сочетаются с рвотой, которая при II-III степени поражения имеет вид «кофейной гущи». Отмечается повышенное слюноотделение, кашель, нарушение вкуса. Еще один характерный симптом – затруднение глотания. При I степени нарушается проходимость только твердой пищи, при II степени твердая еда не проходит вовсе, а жидкая – с сильной болью. III степень проявляется невозможностью проглотить даже жидкость. Выраженные ожоги сопровождаются тяжелым интоксикационным синдромом – повышением температуры тела до 39,0-40,0 °C, ознобом, головокружением, общим недомоганием и слабостью.
Осложнения
Основное осложнение ожога глотки – деформация просвета органа и развитие стеноза, что характерно для тяжелых поражений. У детей даже при I и II степени могут возникать массивные реактивные процессы в виде отека гортани и глотки с выделением большого количества мокроты. Зачастую такие состояния приводят к значительному нарушению проходимости ЛОР-органов и выраженной дыхательной недостаточности. В зоне сформировавшихся рубцов создаются благоприятные условия для развития воспаления, повышается вероятность возникновения хронического фарингита, абсцессов или флегмон шеи. При вовлечении в патологический процесс пищевода отмечается риск перфорации, медиастинита, периэзофагита и образования пищеводно-трахеального свища. Тяжелые химические повреждения нередко сопровождаются резорбцией токсических веществ в системный кровоток и поражением внутренних органов, чаще всего – головного мозга, печени и почек.
Диагностика
Постановка диагноза обычно не вызывает особых трудностей. Основная цель отоларинголога или хирурга – правильное определение степени тяжести и формы патологии, что необходимо для выбора соответствующей тактики лечения. С этой целью проводится:
- Сбор анамнеза и жалоб. Играет ведущую роль в диагностике. Важно установить этиологический фактор, его концентрацию или температуру, размеры или объемы, длительность контакта со слизистой оболочкой. Также выясняются присутствующие субъективные симптомы и динамика их развития.
- Физикальный осмотр. В первую очередь производится оценка работы сердечно-сосудистой и дыхательной системы, поскольку при тяжелом интоксикационном синдроме наблюдается тахипноэ, тахикардия, падение артериального давления. При ожогах уксусной кислотой, бытовой химией или аммиаком в выдыхаемом воздухе ощущается специфический запах.
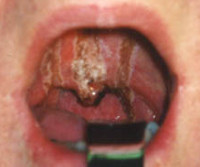
- Фарингоскопия и непрямая ларингоскопия. Ожог I ст. сопровождается гиперемией слизистой оболочки, слабовыраженным отеком. Аналогичные изменения могут возникать на внешней поверхности надгортанника, в межчерпаловидном пространстве и грушевидных синусах. При II ст. выявляются язвы, налет бело-серого цвета, реже – ожоговые пузыри с серозной жидкостью. III ст. проявляется участками глубокого некроза, распространяющегося в подлежащие ткани.
- Лабораторные исследования. При легких ожогах изменения в ОАК отсутствуют. При II-III ст. наблюдается лейкоцитоз 9-18х10 9 г/л и сдвиг лейкоцитарной формулы влево. В биохимическом анализе крови может повышаться уровень креатинина, мочевины, АлАТ, АсАТ, калия, билирубина.
- Цитология. Состав мазка-отпечатка при I ст. характеризуется наличием небольшого количества фагоцитов и бактериальной флоры. При II ст. присутствует большое количество микроорганизмов, клеток с признаками дегенерации, иногда – с элементами вакуолизации. III ст. дополняет признаки II ст. наличием распада ядерных клеток.
- Фиброэзофагогастроскопия (ФЭГС). Процедура проводится не ранее 10 дня после ожога. Используется для определения сопутствующего поражения пищевода и/или желудка, развития рубцового стеноза. При повреждении на стенках органов возникают такие же изменения, как в глотке.
Лечение ожога глотки
Лечебные мероприятия осуществляются в максимально короткие сроки. Ведущую роль играет медикаментозная терапия. Комбинация препаратов зависит от формы, степени тяжести и этиологии. При ожогах глотки применяется:
- Дезинтоксикационная терапия. Играет важнейшую роль при химических ожогах, заключается в нейтрализации ядовитого вещества антидотом на протяжении первых 6 часов. При необходимости проводится внутривенная инфузия плазмозаменителей, ощелачивание крови и форсированный диурез. При комбинированных формах выполняется зондовое промывание желудка холодной водой.
- Патогенетическое и симптоматическое лечение. Подразумевает нормализацию АД и реологических свойств крови, устранение болевого синдрома, профилактику бактериальных осложнений. Назначаются антибиотики широкого спектра действия, прямые антикоагулянты, ненаркотические и наркотические анальгетики, спазмолитики, кортикостероиды, холинолитики, растворы коллоидов и кристаллоидов, препараты крови.
- Медикаментозное дестенозирование. Показано при распространении патологического процесса на гортань, развитии выраженного отека и асфиксии. Выполняется с использованием антигистаминных препаратов, хлорида кальция и преднизолона. При неэффективности требуется трахеостомия.
- Пластика гортани. Необходима при выраженном стенозе. Предполагает иссечение рубцовой ткани, мобилизацию небных дужек, мягкого неба, временную имплантацию трубчатого протеза с целью рекалибровки просвета гортани.
Прогноз и профилактика
Прогноз при ожоге глотки зависит от этиологии, степени тяжести, адекватности и своевременности оказания медицинской помощи. Несвоевременно или неправильно оказанная медицинская помощи при тяжелых комбинированных ожогах приводит к летальному исходу. Длительность терапии может колебаться от 3-5 суток до 2 и более недель. При полноценном лечении повреждений I-II ст. обычно наблюдается полное выздоровление, при III ст. – формирование рубцового стеноза. Специфические превентивные меры не разработаны. Профилактика сводится к предотвращению проглатывания химических веществ, бытовых средств и кипящих жидкостей, вдыхания раскаленного дыма и пара.
Лечение ожоговых раны. Тактика
Совершенствование методов лечения ожоговых ран и использование антибактериального покрытия резко снизили частоту летального сепсиса. Прежняя методика лечения, допускающая отделение струпа путем лизиса бактериальными энзимами, уступила место закрытию раны посредством раннего иссечения и пластики.
В отношении тех ран, которые не требуют кожной пластики, местное применение антибактериальных мазей способствует профилактике инфицирования и поддержанию влажной среды, оптимальной для репаративных процессов. Принятую в настоящее время тактику ведения ожоговых ран можно разделить на три этапа: оценка, лечение и реабилитация.
Сразу после оценки площади и глубины поражения проводят хирургическую обработку, за которой следует второй этап оказания помощи — лечение. Любую рану следует закрыть соответствующими средствами, каждое из которых преследует три цели, первая из которых — защита поврежденного эпителия, вторая — обеспечение герметичности с целью уменьшения потери тепла и воздействия холода, третья — создание ощущения комфорта над причиняющей боль ожоговой поверхностью.
Выбор соответствующего раневого покрытия зависит от особенностей ожога. Ожоги I степени вызывают незначительные деструктивные изменения с минимальной утратой барьерной функции. Такие ожоги не требуют раневого покрытия, и лечение заключается в аппликации мазей, предназначенных для уменьшения боли и поддержания кожи в увлажненном состоянии. Раны от ожогов II степени лечат путем ежедневного наложения повязок с антибактериальными мазями, такими как сульфадиазин серебра. Мазь, после нанесения, покрывают несколькими слоями марли, и неплотно фиксируют повязку эластичным бинтом.
Можно временно использовать биологические или синтетические покрытия, которые отторгаются в процессе эпителизации раны. Такие материалы обеспечивают восстановление кожного покрова без болезненной смены повязок и потерь от испарения, и, кроме того, уменьшают болевые ощущения. Их дополнительное преимущество состоит в том, что они не препятствуют эпителизации, чем отличаются многие антибактериальные средства для местного применения. Синтетические покрытия не обладают антибактериальными свойствами, поэтому процесс заживления необходимо внимательно контролировать.
Для покрытия ожоговых ран среди прочих используют аллотрансплантат (кадаверная кожа), ксенотрансплантат (свиная кожа) и Biobrane (Bertek, Morgantown, WV). Как правило, такие покрытия необходимо накладывать не позднее 24 часов с момента ожога, пока не произошло массивное обсеменение микроорганизмами.
Ожоги II глубокой и III степени не заживут в срок без аутодермопластики. Обожженные ткани представляют собой источник воспалительной реакции и инфекционных процессов, которые могут привести к смерти пострадавшего. Раннее иссечение и кожная пластика сегодня практикуется большинством ожоговых хирургов в ответ на публикации, показывающие положительное воздействие этапных хирургических обработок на выживаемость, кровопотерю и сроки госпитализации.
Хирургические обработки лучше выполнять после наложения кровоостанавливающего жгута или аппликации эпинефрина и тромбина, что позволяет свести к минимуму кровопотерю. После радикального иссечения некротических тканей рану закрывают кожным аутотрансплантатом или используют другое долговременное покрытие. Идеальным раневым покрытием является собственная кожа пострадавшего.
Раны площадью менее 20-30% поверхности тела обычно можно одномоментно закрыть кожей больного, для забора которой используют пригодный донорский участок.
При таких операциях применяют либо нерасщепленный кожный лоскут, либо сетчатый с перфорацией 2:1 и менее для лучших косметических результатов. При обширных ожогах возможен дефицит неповрежденной донорской кожи, не позволяющий полностью закрыть рану аутопластикой. Доступность трупной кожи изменила вектор современного лечения массивных ожогов. Стандартное лечение заключается в использовании аутотрансплантатов с коэффициентом растяжения 4:1 или более, поверх которых накладывают аллогенную кожу для полного закрытия тех ран, для которых имеются донорские ресурсы. Такой аутологичный трансплантат под аллокожей приживается примерно через три недели, а сам аллотрансплантат отторгается.
Иммунитет у пострадавших с массивными ожогами значительно ослаблен, и преждевременное отторжение аллотрансплантата происходит крайне редко. Участки раны, которые не удается закрыть сетчатым аутолоскутом с широкой перфорацией, укрывают аллогенной кожей в порядке подготовки к аутопластике после готовности донорских участков к повторному забору. В идеале, раны, локализующиеся на участках меньшего косметического значения, закрывают сетчатым трансплантатом с широкой перфорацией для увеличения площади закрытия до использования неперфорированных лоскутов в косметически важных областях, таких как кисти и лицо.
Большинство хирургов выполняют некрэктомию в первые 7 дней после ожога, иногда ежедневно иссекая по 20% поврежденных тканей за одну операцию. Другие проводят радикальное иссечение всего массива некроза за одну процедуру, что бывает непросто у больных с большой поверхностью ожога, развившейся гипотермией или большой кровопотерей. Авторы в своей практике выполняют хирургическую обработку сразу после стабилизации состояния пациента, так как кровопотеря будет минимальной, если состояние пациента позволит провести операцию в первые сутки после травмы. Возможно, это связано с относительным преобладанием в крови сосудосуживающих субстанций, таких как тромбоксан и катехоламины, и истинным отеком тканей, который развивается сразу после травмы. Через два дня рана становится гиперемированной, и кровопотеря во время хирургического вмешательства может стать серьезной проблемой.
При ожогах III степени, которые часто вызваны кипятком, необходимо выполнять раннюю хирургическую обработку. На это следует обратить особое внимание, так как ожоги кипятком очень распространены. Обычно такие повреждения бывают частичной или смешанной (на неполную и полную толщу дермы) глубины, и для их закрытия используют такие материалы, как аллотрансплантат, свиной ксенотрансплантат или Biobrane, выполняющие защитную функцию в процессе заживления раны.
Ожоги II глубокой степени в первые 24-48 часов после травмы можно принять за ожоги III степени, особенно при местном применении антибактериальных средств, которые при контакте с раневым экссудатом образуют псевдоструп. Рандомизированное проспективное сравнительное исследование ранней хирургической обработки и консервативного лечения ожогов кипятком с отсроченной трансплантацией показало, что ранняя обработка увеличивает объем некрэктомии, повышает кровопотерю и удлиняет время операции. При этом разницы в сроках госпитализации или частоте инфицирования выявлено не было.
Потеря использованных донорских трансплантатов происходит по одной или нескольким из следующих причин: скопление жидкости под трансплантатом; сдвигающие воздействия на уже сцепленный с раной трансплантат; нерадикальное иссечение некротических тканей в области раневого ложа. Профилактику бактериального заражения проводят путем периоперационного применения антибиотиков и интраоперационного покрытия трансплантатов антибактериальными средствами для местного применения.
Тщательный гемостаз, подходящий коэффициент перфорации или послеоперационная «прокатка» трансплантата и/или дополнительная фиксация окклюзирующими покрытиями в соответствующих областях, — все это уменьшает скопление жидкости. Подвижность трансплантата ограничивают за счет иммобилизации области дермопластики. Нерадикальное иссечение зоны некроза в области раневого ложа чрезвычайно редко встречается в практике опытных хирургов. Критерии достижения необходимой глубины иссечения — капиллярная кровоточивость, цвет дермы, визуализация жировой клетчатки в ране.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

