Ожог когда образуется рубец
Обновлено: 30.04.2024
Обожглись? Мы подготовили полное руководство по ожогам. Вместе с экспертом мы разобрались, что делать при ожогах, какие степени и виды ожогов бывают, как лечить их в домашних условиях и предотвратить появление шрамов.
врач-хирург высшей категории, кандидат медицинских наук, главный комбустиолог Ставропольского края, заведующий отделением гнойной хирургии ГБУЗ СК "ГКБ №2" Ставрополя
Что такое ожог
Ожог – это комплексная травма вследствие высокотемпературного, химического, электрического или радиационного воздействия на тело, которое разрушает и/или повреждает кожу и подлежащие ткани.
Ожоги являются одним из наиболее широко распространенных видов травм, которые могут произойти как в быту, так и на производстве, и представляют собой не только медицинскую, но и социально-экономическую проблему.
Лечение пострадавших от ожогов — это комплексный и непрерывный процесс, направленный на восстановление кожных покровов.
Степени тяжести ожогов
Первая
I степень - это поверхностные ожоги, при которых поражаются эпидермис и верхние слои собственно кожи (дермы).
Вторая
II степень - это пограничные ожоги, при которых кожа поражается почти на всю глубину, но остаются непораженными многие дериваты кожи (волосяные фолликулы, сальные и потовые железы).
Третья
III степень - это глубокие ожоги, при которых кожа поражается полностью, нередко поражение распространяется на подкожно-жировую клетчатку, могут пострадать даже мышцы и кости.
Четвертая
IV степень присваивается в тех случаях, когда происходит омертвление и даже обугливание не только кожи, но и глубже лежащих тканей – мышц, сухожилий и даже костей. Омертвевшие ткани частично расплавляются и отторгаются в течение нескольких недель. Заживление протекает очень медленно. На месте глубоких ожогов часто образуются грубые рубцы. На шее и в области суставов при этом, как правило, образуются рубцовые контрактуры.

Тяжесть ожога определяется площадью и глубиной поражения. Глубина ожогового поражения зависит от температуры поражающего фактора и времени его воздействия, а также своевременной и правильно оказанной первой (доврачебной) помощи.
Риск для жизни зависит не только от глубины, но и от площади ожога. Поэтому при поступлении пациента с термическими ожогами в стационар специалисты комплексно оценивают площадь поражения.
Врачи рассчитывают площадь ожога по «Правилу девяток»:
- вся площадь поверхности тела – это 100%;
- площадь головы и шеи — 9 %
- передняя поверхность туловища – 18%
- задняя поверхность туловища – 18%
- нижние конечности по 18%
- верхние конечности по 9%
- область промежности – 1%
Первая помощь при ожогах
Первая помощь пострадавшим от ожогов должна оказываться сразу, уже на месте происшествия. Сначала необходимо прекратить действие термического агента и, по возможности, удалить все материалы, соприкасающихся с обожженной поверхностью (одежда, обувь, украшения).
Никакие манипуляции на ожоговых ранах при этом не проводятся. Нельзя прокалывать и удалять пузыри, отделять приставшие предметы (одежду, битум, брызги металла, пластика). Прилипшую одежду нельзя отрывать от обожженной поверхности, лучше ее отрезать вокруг раны.

Необходимо не позднее, чем через 10-15 минут после травмы охладить обожженную поверхность проточной водой. Это сокращает время перегревания тканей, препятствуя углублению ожога. Охлаждение уменьшает отек и снимает боль, оказывает благоприятное влияние на дальнейшее заживление ожоговых ран.
Пострадавшему с ожогом следует дать обезболивающие (например, таблетка анальгина, пенталгина или кетанала) и антигистаминные препараты (например, таблетка супрастина, тавегила или кларитина), а при отсутствии рвоты, особенно при обширных ожогах, напоить. В качестве «противошокой терапии» до приезда скорой помощи лучше всего давать пить минеральную воду без газа или воду с растворенной в ней содой и солью (на 1 л воды – 1 ч.л. соли и 0,5 ч.л. соды) в количестве 1-1,5 л в час.
Виды ожогов
В зависимости от механизма получения ожоги делятся на следующие виды: термические (пламенем, кипятком, контактные); электрические; химические; лучевые и смешанные (термохимические).
Кипятком или паром
Площадь ожога небольшая, но относительно глубокая
Что делать?
Необходимо в течение 10-15 минут охладить пораженную поверхность кожи проточной водой с температурой 15 градусов. Обратиться к специалисту, потому что только он может правильно определить степень, глубину и площадь поражения.
Нельзя обрабатывать ожог мазями и прочими химическими средствами.
Маслом
Площадь ожога относительно небольшая, но относительно глубокая, преимущественно 2-3-й степеней
Что делать?
Необходимо в течение 10-15 минут охладить пораженную поверхность кожи проточной водой с температурой 15 градусов. Обратиться к специалисту, потому что только он может правильно определить степень, глубину и площадь поражения.
Нельзя обрабатывать ожог мазями и прочими химическими средствами.
Солнечный ожог
Поражение кожи, которое возникает под воздействием ультрафиолетового света; глубина преимущественно 1-й, редко 2-й степени
Что делать?
Охладить пораженную поверхность, принять обезболивающие препараты и антигистаминные препараты, потому что при солнечных ожогах, как правило, возникает отек ткани. И незамедлительно обратиться к врачу.
Нельзя использовать мази и народные средства. Зачастую используют мед, прополис, яичные желтки, но делать этого категорически нельзя, можно усугубить ситуацию.
Химический ожог
Возникает в результате воздействия химически активных веществ
Что делать?
Необходимо осторожно удалить одежду и порошковые химические вещества с поверхности тела. Затем промыть проточной водой на протяжении 10-15 минут.
Нельзя тереть пораженный участок кожи салфетками, смоченными водой. А также использовать мази и народные средства. Антидоты и нейтрализующие жидкости при химических ожогах в настоящее время не применяют!
Электрический ожог
Возникает в точках входа и выхода заряда из тела; особенностью является наличие нескольких ожогов малой площади, но большой глубины
Что делать?
В первую очередь, необходимо устранить действие электрического тока. А также незамедлительно обратиться к специалисту, потому что зачастую несколько суток больные не подозревают о тяжести своего состояния.
Нельзя применять мази и народные средства во избежание ухудшения состояния.
Ожог борщевиком
Едкий сок борщевика провоцирует серьезные ожоги 1-й - 2-й степени; схожи с химическими ожогами)
Что делать?
Удалить с кожи сок и промыть чистой проточной водой.
Нельзя использовать жирорастворимые мази и народные средства.
Ожог утюгом или другим горячим предметом
Площадь ожога всегда ограничена размерами предмета и имеет относительно чёткие границы и значительную глубину, 2 - 4 степеней
Что делать?
Охладить поврежденную поверхность под проточной водой и наложить сухую повязку.
Нельзя использовать лёд, мази и народные средства.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления хирургических рубцов
Оглавление
Хирургические рубцы (шрамы, шрамы на лице, шрамы на теле, рубцы на коже, scars) — плотное соединительнотканное образование на коже, возникающее при нарушении нормального ранозаживления или при наличии обширной раны вследствие инвазивного вмешательства. По статистике, каждый год в мире регистрируется более 200 млн больших и малых операций, после которых только в США у пациентов возникает более 170 тыс. новых рубцов.
В нашей компании Вы можете приобрести следующее оборудование для удаления хирургических рубцов:
Этиология и патогенез рубцов после операции
Хирургические рубцы могут возникать в результате любого инвазивного вмешательства, будь то небольшая эстетическая манипуляция или крупная операция. Например, они становятся осложнением многих косметических процедур — глубоких химических пилингов, дермабразии, мезотерапевтических инъекций, контурной пластики, электрокоагуляции и др. При этом рубцы никогда не приходят самостоятельно — они остаются на всю жизнь, нередко создавая заметный косметический и/или функциональный дефект органа и ткани.
Отдельного упоминания заслуживают рубцы после пластических операций. С одной стороны, они играют роль структуры, поддерживающей и фиксирующей перемещенные хирургом ткани. С другой стороны, грубые и неэстетичные рубцы способны полностью нивелировать результаты блестяще выполненной операции, вызвать психологический дискомфорт у человека, потерю уверенности в себе и стать причиной социальной дезадаптации.
На развитие рубцовой ткани влияют следующие факторы:
- расовая принадлежность;
- цвет кожи (фототип);
- генетическая предрасположенность (склонность к рубцеванию);
- состояние эндокринной системы;
- состояние иммунной системы;
- длительное заживление раны;
- выраженная воспалительная реакция в ране;
- инсоляция в ранние сроки после ранозаживления;
- применение некоторых лекарственных средств и физических факторов после заживления ран;
- инородные тела в ране (шовный материал, перманентные филлеры).
Морфологическими признаками рубцов являются:
- фиброзно-измененная дерма;
- неполноценность эпидермиса;
- отсутствие или снижение количества придатков кожи (например, волосяных фолликулов) с выраженным нарушением их функции.
Отмечено, что даже после завершения острой фазы (репарации тканей в случае оперативных вмешательств или затихания воспалительных реакций после введения филлеров) патологические процессы в рубце не заканчиваются, а протекают по своим, до конца еще не выясненным законам.
Свой вклад в развитие рубцов вносят фибробласты, кератиноциты, клетки кровеносных сосудов, макрофаги, плазматические клетки, лимфоциты, меланоциты, клетки Лангерганса, гормоны (щитовидной железы и яичников и др.) и цитокины (TGF-β, VEGF). Сочетание этих факторов в каждом случае может быть разным.
Клинические проявления травматических рубцов
В настоящее время известно более 20 различных классификаций, в большинстве из которых предусмотрено выделение следующих типов рубцов:
- Келоидные
- Гипертрофические
- Нормотрофические
- Гипотрофические
- Атрофические
В 1990 году была впервые представлена Ванкуверская шкала оценки рубцов (Vancouver Scar Scale,VSS), которая на сегодняшний день имеет несколько модификаций. Согласно одной из них, рубцы оцениваются по числу баллов от 0 до 11 (табл. 1).
Табл. 1. Ванкуверская шкала оценки рубцов
· нормотрофический — 0 баллов;
· гипертрофический гомогенный — 1 балл;
· гипертрофический с узелками — 2 балла;
· заметный келоид — 3 балла;
· выраженный келоид — 4 балла.
· нормальная — 0 баллов;
· небольшое уплотнение — 1 балл;
· выраженная индурация — 2 балла.
· здоровой кожи — 0 баллов;
· незначительная эритема — 1 балл;
· выраженная эритема — 2 балла.
· напряжение — 0 баллов;
· жжение — 2 балла;
Некоторые особенности послеоперационных рубцов и методы их лечения:
- В норме рубец на месте хирургической раны, зажившей без осложнений, в течение 6 месяцев становится ровным, нитевидным, практически однородным по цвету и плотности с окружающими тканями (первичное заживление).
- Признаком осложненного течения раневого процесса является плотный, неровный, «звездчатый» рубец, часто выполненный белесой или багровой тканью (вторичное заживление).
- Может формироваться плотный, багровый, выступающий над окружающими покровами рубец.
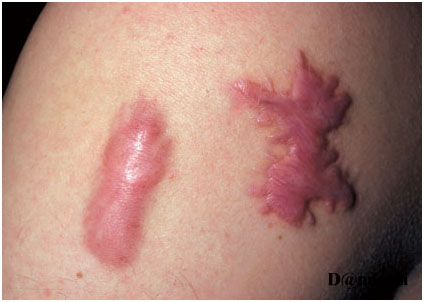
- При склонности пациента к избыточному образованию соединительной ткани часто образуется келоид (рис. 1).
- Свидетельством дренирования полостей является наличие нескольких небольших рубцов, помимо основного. Их количество косвенно указывает на объем вмешательства, а состояние — на тяжесть послеоперационного периода.
Рис. 1. Келоидные рубцы на коже пациента (Danish national service on dermato-venereology)
Принципы лечения и удаления рубцов после операции
Профилактика роста рубца
Для профилактики образования рубца топически используются препараты силикона — как изолированно, так и в составе комплексной терапии. Например, силиконовые повязки применяются для профилактики и лечения рубцов на участках тела, закрытых одеждой.
Антигистаминные препараты нормализуют уровень интерлейкинов 4, -12, -13 и простагландинов, а также снижают уровень гистамина, что способствует лучшему ранозаживлению и снижает вероятность появления грубых рубцов.
Период интенсивного роста рубца
Глюкокортикостериды тормозят высвобождение интерлейкинов из лимфоцитов и макрофагов, снижают продукцию фактора роста сосудов и фактора роста опухолей, блокируют деление миофибробластов и уменьшают количество тучных клеток. Их можно использовать при избыточных рубцах, когда их объем существенно превышает исходный объем кожи.
Гиалуронидазы (лидаза, нидаза, ронидаза, лонгидаза) разрушают гликозаминогликаны и разрыхляют внеклеточный матрикс. Их эффективность зависит от правильности выбора препарата, дозы, схемы и путей введения. Наиболее эффективным является инъекционное введение гиалуронидаз непосредственно в ткань рубца.
Коллагеназы (колализин, ферменкол, кларидаза) разрушают белковую составляющую внеклеточного матрикса. Эти препараты вводят инъекционно (колализин) или чрескожно в различных вариантах — электрофорез, фонофорез, с помощью энхансеров и др.
Одним из наиболее эффективных методов лечения рубцов и шрамов является компрессионная терапия — она рекомендуется значительной части пациентов после оперативных вмешательств.
Криодеструкция с успехом применяется для лечения гипертрофических и келоидных рубцов. Заживление после разрушения рубца этим методом, как правило, не приводит к его рецидиву.
Период отдаленных последствий
В этот период можно использовать возможности лазерной и механической (дермабразия) шлифовки кожи. Среди преимуществ дермабразии стоит отметить формирование раны по типу ссадины (минимизирует риск повторного рубцевания), низкий риск осложнений и возможность дополнительного применения раневых покрытий.
При наличии атрофических рубцов можно использовать следующие методы утолщения кожи:
- Инъекции препаратов коллагена.
- Введение гиалуроновой кислоты в сочетании с белками.
- Фибробласты (аутологичные, аллогенные, эмбриональные).
- Стволовые клетки
- Пересадка аутологичного жира (липофилинг)
- Контролируемое повреждение кожи (пилинг, микронидлинг)
Хирургическое лечение обычно используют при низком риске патологического рубцевания с целью создания дефекта меньшей площади. Оперативным методом можно переместить рубец с открытого участка тела в менее заметную область. Хирургия также показана для восстановления функциональной активности пораженного рубцом органа и удаления инородного тела из рубца после операции.
Аппаратные процедуры лечения хирургических рубцов, а точнее коррекции рубцовых деформаций, включают в себя в основном лазерное воздействие. При этом существует 2 подхода в терапии:
- Во-первых, можно воздействовать на молодой, формирующийся рубец, ставя задачей формирование как можно более узкого и незаметного на коже дефекта. В этом случае применяются сосудистые лазеры и IPL, которые избирательно воздействуют на сосудистый компонент рубца.
- Во-вторых, на уже сформировавшийся рубец (атрофический или нормотрофический) с успехом можно воздействовать фракционными лазерами — аблятивными и неаблятивными. При этом за счет ремоделирования дермы и рубцовой ткани можно добиться получения практически равномерного участка кожи без видимых проявлений рубца.
В определенной степени на изменение рельефа кожи при наличии рубца можно влиять при помощи RF-аппарата. В этом случае добиваются уплотнения кожи, ее расправления, натяжения и, как следствие, улучшения внешнего вида рубца.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения ожоговых рубцов
Оглавление
Ожоговые рубцы — это плотные соединительнотканные образования на коже, возникающие при нарушении нормального заживления ожоговых ран, а также при обширном и/или глубоком поражении тканей. Основную проблему для врачей и их пациентов представляют гипертрофические и келоидные ожоговые рубцы.
В нашей компании Вы можете приобрести следующее оборудование для лечения ожоговых рубцов:
По данным обследования 100 пациентов с ожогами (включая 59 детей), гипертрофические и келоидные рубцы зафиксированы в 38% случаев, включая 34% у взрослых и 41% у детей. В другом исследовании были проанализированы пациенты ожогового отделения Окружного госпиталя Солсбери — в 1968 году гипертрофические рубцы отмечены в 51% случаев, тогда как в 1984 году уже в 63% случаев.
Вероятность развития ожоговых рубцов повышают следующие факторы:
- молодой возраст;
- женский пол;
- локализация повреждения на шее и верхних конечностях;
- более одного хирургического вмешательства в травмированной области;
- трансплантация сетчатого кожного лоскута в область ожога.
Этиология и патогенез
В обычной жизни большинство ожогов происходят при температуре 100–200 °С с воздействием на кожу более 1 секунды. В горячих цехах и зонах боевых действий возможны ожоги при температуре более 1000 °С и времени воздействия менее 1 секунды. Критическим уровнем, при котором развивается термическое повреждение тканей, считается 43 °С — температура ниже этого значения не вызывает ожогов вне зависимости от длительности контакта с кожей.
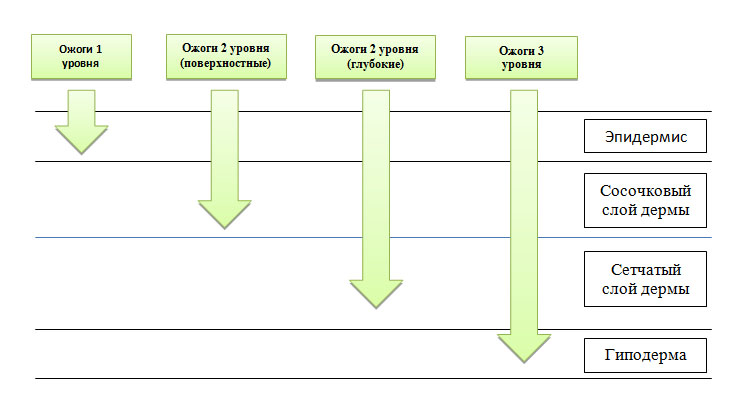
Уровень локального повышения температуры в тканях зависит от их теплопроводности — у дермы она выше, чем у подкожно-жировой клетчатки, поскольку жир является хорошим изолятором. Поэтому термическое повреждение, приводящее к полному некрозу дермы, может почти не затрагивать нижележащий липидный слой. Хотя при очень высокой температуре полностью разрушаются не только дерма и гиподерма, но также скелетные мышцы, фасции, внутренние органы и кости (рис. 1).
Волосяные фолликулы простираются глубоко в подкожно-жировую клетчатку, но это не всегда защищает их от высокой температуры. Хотя их сохранение критически важно для быстрого и качественного заживления травмированной области.
Поверхностные ожоги (первый уровень) — это термическое повреждение одного или нескольких слоев эпидермиса, за исключением базальной мембраны. Нетронутой также остается подлежащая дерма вместе с волосяными фолликулами. Заживление поверхностных ожогов обычно происходит без образования рубцов, поскольку со дна волосяных фолликулов поступает много свежих кератиноцитов, которые помогают быстро восстанавливать пораженную область.
Средние ожоги (второй уровень) — в этом случае поражается весь эпидермис и сосочковый (поверхностные ожоги 2 уровня) или сетчатый слой дермы (глубокие ожоги 2 уровня). После термического воздействия активируются макрофаги, которые начинают очищать рану от некротического мусора. Далее под отмершей тканью образуется свежая грануляционная, формируя так называемый ожоговый струп. Все это способствует восстановлению эпидермиса и образованию тонкого нормотрофического рубца.
При средних ожогах глубокие части волосяных фолликулов остаются жизнеспособными. Выстилающие их дно кератиноциты начинают активно делиться и мигрировать в пораженную область, способствуя реэпителизации. В тяжелых случаях потеря волосяных фолликулов может привести к недостаточной регенеративной активности для эффективного закрытия области повреждения. Если присоединяется инфекция, восстановление ожоговой раны затягивается и может завершаться образованием гипертрофического или келоидного рубца.
Глубокие ожоги (третий уровень) — термическое повреждение распространяется достаточно глубоко в дерму и частично в подкожно-жировую клетчатку, где полностью разрушает волосяной фолликул, включая его основание. Быстрая регенерация кожи фолликулярными кератиноцитами в этом случае невозможна — новые клетки поступают только с краев раны, поэтому такое повреждение заживает медленно. Плюс для удаления больших объемов некротизированной ткани требуется длительная работа макрофагов. В итоге растет вероятность присоединения инфекции, что еще больше осложняет и затягивает регенерацию, способствуя образованию гипертрофических или келоидных рубцов.
Основные исходы ожогов:
- Заживление ожоговой раны с полным восстановлением функции поврежденного органа или области.
- Заживление ожоговой раны с частичной утратой функции поврежденного органа или области.
- Заживление ожоговой раны со значительной утратой функции поврежденного органа или области, вплоть до ее полной потери.
- Образование гипертрофических или келоидных рубцов, сопровождающихся зудом, болезненностью, изъязвлениями и выраженным косметическим дефектом.
Рис. 1. Уровни ожогов и глубина повреждения тканей
Клинические проявления
Наиболее тяжелыми формами ожоговых рубцов являются гипертрофические и келоидные. Гипертрофические рубцы формируются в результате избыточного образования коллагена — они плотные, возвышаются над уровнем кожи, но не выходят за пределы первоначального повреждения и со временем могут подвергаться инволюции. Келоидные рубцы представляют собой опухолеподобное разрастание незрелой соединительной ткани за счет неконтролируемой пролиферации фибробластов. Их особенностью является быстрый рост, сопровождающийся парестезиями, зудом и болевыми ощущениями. Келоиды могут активно увеличиваться в размерах, выходя за пределы ожогового повреждения кожи в виде периферических тяжей. Они почти никогда не уменьшаются и не рассасываются.
Гипертрофические и келоидные рубцы обычно возникают у пациентов с серьезными (глубокими и/или обширными) ожогами (рис. 2). Отягчающим фактором является присоединение инфекции, которая значительно замедляет эвакуацию некротического содержимого и дальнейшую реэпителизацию. В области гипертрофических и келоидных рубцов часто наблюдаются нарушения пигментации — локальное потемнение или побледнение вплоть до обесцвечивания.
Ожоговые рубцы могут увеличиваться в размерах в течение нескольких месяцев, а затем постепенно регрессировать в течение нескольких лет, превращаясь в плоские рубцы без каких-либо дополнительных симптомов. Однако такой сценарий реализуется не у всех пациентов.
Точная оценка состояния ожогового рубца необходима для диагностики и выбора стратегии лечения. Среди различных классификаций, предложенных в последние годы, чаще всего используется Ванкуверская шкала оценки рубцов (Vancouver Scar Scale, VSS). В России была разработана ее модификация, представленная в табл. 1.
Табл. 1. Модифицированная Ванкуверская шкала для оценки ожоговых рубцов

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, больше повязки никакие не нужны, рубец сформировался .Обработка. Хлоргексидином водным и все. Грануляции можно слегка 1-2 раза подсушить обычной зелёнкой и на этом все. Больше ничего не нужно. Все у вас хорошо зажило. Будьте здоровы!

Рубец это шрам после ожога целиком. В центре его грануляции, которые скоро так же эпителизируются как и вся основная часть рубца. Дискомфорт может быть какое-то время пока рубец не организуется 1-1,5 месяца. Внешних воздействий на рубец более чем описано выше делать не нужно. Будьте здоровы!

Здравствуйте.
На рубец можно наносить крем имофераза 2р.д.он снимет всю неприятную симптоматику( зуд, стянутость, покраснение).
На незаживший участок присыпка Банеоцин

В центре грануляционная ткань, не рубец, в скором времени она заэпителизируется и превратится в рубчик. Этот участок обрабатывайте хлоргексидином, сверху банеоцин присыпка.
А вокруг этого участка гладкий, нежный рубец, его имоферазой


Здрпавствуйте!
Не надо делать абсолютно ничего. Ппосто не травмируйте формирующийся пубец- накладывайте сухую првязку или щакрывайте пркрытием космопор. Не надо иеребить рану никакими промываниями и мазями- так Вы не даете ей заживать

Естественно, будет чесаться- как и положено при заживлении. Это совершенно естественно. Наноситетна кожу вокруг раны любой крем для рук и слегка массируйте.
Елена, любую,- это какую. Цинковую мазь? Или что то другое? а рубец где образуется? На всей площади ожога?

Елена, рубец где образуется? На всей площади ожога? Или в центре. Как получил ожог страдал не от боли, а от пластырей. : видов перепробовал 6." Космопор" помог.. Чуть не забыл. Помыться можно мне, хотя бы в душевой. Боюсь занести инфекцию. Прошу ответить на этот вопрос, пожалуйста? Наши вопросы и ответы включены в поисковую систему Яндекса, Всегда спросив про ожоги, ссылка на мои вопросы и ответы врачей всегда присутствует. Меня интересует душ? Очень. Целиком рана не покрылась корочкой, в центре гранулы голые(2 головки красные)?!
Елена, как получил ожог страдал не от боли, а от пластырей. : видов перепробовал." Космопор" помог.. Чуть не забыл. Помыться можно мне, хотя бы в душевой. Боюсь занести инфекцию. Прошу ответить на этот вопрос, пожалуйста? Наши вопросы и ответы включены в поисковую систему Яндекса, Всегда спросив про ожоги, ссылка на мои вопросы и ответы врачей всегда присутствует. Меня интересует душ? Очень. Целиком рана не покрылась корочкой, в центре гранулы голые(2 головки красные)?!

Не трогайте Вы рану- не надо ее ни промывать, ни мять. Дайте Вы ей зажить. На работу ходите? Накладывайте просто сухую повязку. Не ходите- волбще ничем не закрывайте. В душ- олной рукой мойтесь. Не будете теребить рану- она заживет за 3 дня.



Здравствуйте. Походу 3 раз с консультация по ожогу). Чесаться будет сразу по существу но интенсивность будет меньше. Рубец тоже будет, не очень красивый. Будьте здоровы


Здравствуйте!
Рана затянулась хорошо, некоторые корочки еще отойдут. Красные точки по фото насколько видно, тоже грануляции, не переживайте.
Чесаться может еще какое-то время и вокруг боли тоже могут быть. Если уж очень беспокоит, то можно выпить любые обезболивающие, какие Вам помогают.
Если мокнет немного, то хлоргексидином обработка и можно больше ничего не делать.
Рубчик довольно крупный, поэтому дискомфорт простителен.
Держитесь, все будет хорошо!
Ксения, спасибо на добром слове. Какой будет рубец и главное как он будет вести ночью. Мне надо спать и это главное. Даже лейкопластырь может испортить сон, при чем очень сильно.. Рубец надеюсь сильно беспокоить не будет или мазью какой буду нейтрализовать зуд и прочие неприятности.

Спать будете обязательно.
Тянуть может как если бывает на кожу попала липкая грязь и засохла только чуть сильнее.
Зуда быть не должно.
А если до сих пор болит то тогда обезболивающую таблетку на ночь. Но старайтесь без неё, тогда психологически быстрее пойдёт восстановление.
Не ждите ежеминутно неприятностей от рубца и не прислушивайтесь в ожидании боли.
Когда отпадёт последняя корочка, можно начать мазать Контрактубексом. Это мазь, помогающая минимизировать рубцовую ткань. Мазать придётся долго. Полгода-год. И она не дешёвая из минусов, что можно о ней сказать.
Скорейшего выздоровления Вам!
Читайте также:

