Ожог глаза краской для ресниц чем лечить
Обновлено: 18.04.2024
Внешняя оболочка глаза, или роговица — наружный слой из эпителиальных клеток, который защищает содержимое глазного яблока от внешних воздействий. Она сохраняет стабильность органа зрения и обеспечивает проникновение светового потока на хрусталик и зрительные анализаторы на глазном дне. Именно она становится первым и последним препятствием для инородных предметов и веществ, светового, энергетического и температурного излучения. Самая распространенная патология глаз — повреждение роговицы.
Причинами повреждения роговицы могут стать разнообразные воздействия: от непосредственной травмы наружного слоя глаза инородным телом до изменения ее клеточной структуры при контакте с сильно нагретым предметом или воздухом. От того, насколько глубоко и обширно повреждена роговица, делают выводы об опасности для зрения. Чем глубже повреждение, тем выше риск осложнений вплоть до слепоты.
Причины и разновидности повреждений роговицы
Роговица глаза очень тонка и практически ничем не защищена, если не считать подвижное веко. Ее можно повредить случайно или намеренно, в результате несчастного случая или несоблюдения мер безопасности при ношении контактных линз и очков.
Основные причины возникновения повреждений роговицы делятся на внешние и внутренние. Внешние возникают из-за попадания в глаз инородных предметов, веществ, термического или волнового воздействия. Внутренние — из-за врожденных или приобретенных заболеваний, отражающихся на состоянии роговицы и провоцирующих нарушение ее целостности.
Внешние причины повреждения роговицы считаются наиболее многочисленными и разнообразными. Они делятся на несколько групп в зависимости от вида воздействия на роговую оболочку:
- Механические травмы роговицы. Бывают острыми и тупыми. Острое нарушение целостности отличается тем, что инородный предмет проникает через слои роговой оболочки и достигает стекловидного тела и внутренних структур глазного яблока. Чаще всего это царапина, прокол или порез роговицы. Тупые травмы глаза выражаются ушибом роговицы глаза, который не сопровождается радикальным рассечением тканей.
- Термические повреждения роговицы — ожог наружной оболочки раскаленным предметом, чрезмерно нагретым воздухом, паром. В редких случаях фиксируются термические ожоги оболочки глаза, возникшие из-за ее соприкосновения со слишком холодными предметами.
- Химическое повреждение. Эта причина повреждения роговицы считается второй по распространенности после механической травмы. Она возникает при попадании в глаз капель кислот или щелочей.
- Лучевая травма роговицы, которая возникает при незащищенном визуальном контакте с чрезмерно ярким светом (так называемые «зайчики»), магнитными, электрическими или радиационными волнами.
Еще одной причиной повреждения роговицы, относящейся к внешним, офтальмологи называют первичные инфекции оболочки глаза.
Внутренние процессы, приводящие к развитию патологии, не имеют четкой классификации. К ним относятся:
- нарушение обменных и метаболических процессов в организме или непосредственно в тканях глаза, которые вызывают истончение оболочки, отслоение ее наружного слоя от мембраны;
- сухость слизистой вследствие высокой нагрузки на органы зрения, ношения контактных линз, аллергии или особенности работы слезных желез, что провоцирует преждевременный ускоренный износ внешнего слоя роговицы;
- аутоиммунное истончение роговой оболочки, в процессе которого защитные клетки атакуют ткани рогового слоя;
- генетическая аномалия, отражающаяся на образовании в организме коллагена, в результате которой роговица утрачивает упругость и эластичность, становится ломкой;
- нестабильность внутриглазного давления, которое вызывает потерю прочности роговой оболочки, провоцирует микроразрывы, способные стать воротами для инфекций;
- возрастные изменения.
Все они имеют одну природу — вызывают истончение или снижение защитных свойств оболочки глаз. Такие причины чаще провоцируют эрозию, отслоение или разрыв роговицы.
В отличие от внешних причин, которые проявляются на одном глазу, внутренние могут поражать оба глаза одновременно или последовательно.
Основные симптомы
На поверхности роговой оболочки располагается множество нервных рецепторов, из-за чего малейшее воздействие на нее сопровождается сильным дискомфортом. Эта защитная реакция помогает сократить продолжительность травмирующих контактов и уберегает от проникающих повреждений роговицы.
Характерными симптомами травм и повреждений внешней оболочки глаза являются:
- интенсивное слезотечение;
- непереносимость яркого света;
- блефароспазм (неконтролируемое напряжение мышц века);
- боль, которая по ощущениям напоминает попавший в глаза песок;
- частичная потеря зрения, неспособность сфокусировать взгляд;
- покраснение слизистых оболочек век, появление сосудистого рисунка на склерах.
При глубоких проникающих ранах глаз, когда деструктивный процесс затрагивает зрительные нервы, клиническую картину дополняет интенсивная головная боль, тошнота, головокружение.
Первая помощь
Правильно оказанная первая помощь — залог того, что повреждение будет купировано и устранено без значительных последствий для здоровья. Существует четкий алгоритм выполнения действий после получения травмы или повреждения другой природы. Для начала необходимо прекратить контакт роговицы с травмирующим фактором:
- При попадании в глаз инородного тела необходимо аккуратно удалить его чистыми руками, стерильной салфеткой или струей едва теплой воды. Использовать пинцет нежелательно, так как им можно еще больше повредить оболочку глаза и слизистую. Вата тоже не подходит, так как она оставляет на поверхностных тканях микроскопические волокна.
- При повреждении химическими веществами глаз промывают проточной водой в течение 10-15 минут, раздвинув руками веки.
- При термическом ожоге необходимо охладить глаз, приложив к нему смоченную в ледяной воде салфетку.
При проникающем ранении категорически запрещается удалять самостоятельно инородный предмет. В результате чего зрение будет утрачено безвозвратно.
После устранения источника травмы необходимо изолировать глаз от внешней среды. Независимо от того, как сильно повреждена роговица, для наложения повязки разрешается использовать только стерильную марлю. Ее накладывают как аппликацию, не прижимая к глазной впадине. Зафиксировать ткань можно пластырем или слабой повязкой из широкого бинта. Чтобы избавиться от реактивного моргания, уцелевший глаз тоже следует закрыть.
После оказания первой помощи важно как можно быстрее доставить пострадавшего в больницу. Его лечением будет заниматься офтальмолог-терапевт или офтальмолог-хирург в зависимости от масштаба повреждений.
Лечение
Схема лечения зависит от того, насколько серьезное повреждение роговицы. При поверхностных травмах оболочки глаз используется консервативная терапия. В первые сутки для профилактики осложнений применяется:
- антибиотик или противомикробный препарат в форме мази, чаще всего тетрациклин;
- антисептики (хлоргексидин и его аналоги) в форме растворов для инстилляции (промывания) глаза;
- нестероидные противовоспалительные средства системного действия в форме таблеток.
Для ускорения регенерации применяются капли в глаза с антиоксидантами (витаминами А и Е), витаминами группы В, коллагеном, пептидами и аминокислотами, гиалуроновой кислотой.
При глубоком разрушении оболочки глаза прибегают к радикальным мерам, чаще всего к пластике роговицы (кератопластике). После восстановления назначают курс антибиотикотерапии, а для профилактики неоваскуляризации, рубцевания и трофических патологий используют препараты с антигипоксическим и противовоспалительным действием.
Проникающие очаги на роговице устраняют только хирургическим путем. После удаления попавших в глаз чужеродных элементов проводят репозицию смещенных элементов: радужки, хрусталика и т. д. Если хрусталик поврежден, проводят его замену протезом. В завершение операции на капсулу глаза накладывают нейлоновые кисетные швы. Их оставляют минимум на 1,5 месяца. В случае если роговая оболочка размозжена и ее невозможно собрать швами, на ее место пересаживают искусственные заплаты или аутотрансплантат (частицу роговицы с уцелевшего глаза).
После операции пострадавших ждет длительная реабилитация, после которой врач оценит состояние капсулы глаза и при необходимости назначить коррекцию: лазерное устранение рубцовых дефектов на роговице или коррекцию зрения.
Возможные осложнения
Даже незначительное повреждение роговицы требует своевременной терапии или наблюдения врача. При отсутствии таковых существует риск инфицирования глазного яблока бактериями, грибками, вирусами и палочками, образования на эпителиальном слое капсулы рубцов, атрофии зрительного нерва.
Наиболее распространенными осложнениями офтальмологи называют:
- вторичную глаукому — часто возникает после термического или химического ожога глаз;
- помутнение стекловидного тела — осложнение, характерное для химической и проникающей травмы глаз;
- травматическую катаракту, которая появляется вследствие проникающей травмы.
Непроникающее повреждение, которое не лечили под контролем врача, может осложниться инфицированием глаза, абсцессом головного мозга, сепсисом. Такие последствия сложно поддаются лечению и в 70-80% случаев завершаются летальным исходом. Сохранить здоровье и жизнь может только своевременное обращение к врачу.
В травматологии под ожогом понимают острую травму наружных оболочек тела агрессивными средами: высокой или низкой температурой, кислотой или щелочью, солнечным или иным волновым излучением и т.д.
Из всех офтальмологических травм ожог роговицы фиксируется у 15% пациентов. Большая часть из них получается на производстве, и лишь треть — в быту. По своей специфике они относятся к категории тяжелых повреждений, требующих срочного оказания помощи. Помимо опасности необратимых изменений тканей глазного яблока, ожоги чреваты интенсивным болевым шоком, негативно влияющим на функции жизненно важных органов.
Причины
Наиболее распространенными причинами ожогов наружной оболочки глаза, прилегающих к ней кожи век, слезных протоков и желез, а также глубоко расположенных структур, являются контакты с химическими веществами. Такое воздействие в офтальмологии относится к химическим ожогам роговицы и делится на несколько подвидов в зависимости от того, какое вещество попало на роговую оболочку:
- Щелочной ожог. Возникает при попадании на роговицу раствора или пыли каустической соды, гашеной извести или извести-пушонки, раствора или паров аммиака, этилового спирта и лекарств на его основе, бытовыми отбеливателями на основе хлора. При таком типе повреждения возникает колликвационный некроз оболочки глаза, площадь которого намного превышает размер контактного пятна: если на глаз попала капля реагента, сам ожог окажется в 3-7 раз больше диаметра этой капли.
- Кислотный ожог. Возникает при контакте оболочек глаза с парами или растворами уксуса, серной или соляной кислоты. Такой вид повреждения сопровождается формированием струпа — очага коагуляционного омертвения тканей, границы которого редко заходят за диаметр распространения контактного пятна.
- Термический ожог. Может возникать при контакте глаза с горячей жидкостью, раскаленным паром, металлом, жиром, открытым пламенем и т. д. В современных реалиях термический ожог нередко является последствием неправильного использования электроприборов, игры с петардами и т. д. Характер такого вида повреждения такой же, как при контакте с кислотами.
- Лучевой ожог. Возникает вследствие воздействия на роговицу ионизирующего, инфракрасного или ультрафиолетового излучения. По характеру они напоминают обычные термические ожоги, но могут быть более глубокими.
По статистике, в основе любого ожога роговицы лежит несоблюдение стандартных мер безопасности при использовании бытовой или профессиональной химии, работы с потенциально опасными объектами.
Разновидности
Классификация термических, лучевых и химических ожогов роговицы глаза делит травму по степени повреждения тканей, локализации очага и стадии патологического процесса. В соответствии с этим выделяют 4 степени ожогов роговой оболочки глаза:
Легкая, или I степень — поверхностное повреждение, сопровождающееся легким покраснением конъюнктивы и кожи век, незначительным эрозированием поверхности роговицы, которая заметна только после обработки глаза флюоресцеином. Не требует интенсивной терапии, по мере заживления исчезает без следа. Не угрожает снижением зрения.
По признаку локализации и распространенности процесса выделяют три вида ожога роговицы:
- с повреждением конъюнктивального мешка;
- с разрушением глазного яблока;
- повреждения придаточных структур глаза.
В зависимости от стадии патологического процесса ожоги глаз делятся на:
- ранние — продолжаются до 2 суток и сопровождаются нарастанием некробиоза, то есть распространения омертвения тканей за счет распада белков и полисахаридов;
- средние — продолжаются до 3 недель, сопровождаются нарушением трофики тканей;
- поздние — продолжаются до 3 месяцев и сопровождаются множественными нарушениями трофики с нехваткой кислорода в роговой оболочке, однако на этом фоне намечается восстановление питания роговицы;
- рубцевание — продолжается от полугода до нескольких лет, сопровождается усилением синтеза коллагена и белка, восстановлением функций роговицы.
Важно! Наиболее благоприятные прогнозы у легких поверхностных повреждений. Полное восстановление остроты зрения после них происходит через 12-24 месяца. Тяжелые повреждения зачастую приводят к стабильной потере зрения.
Симптомы
Клинически ожог роговицы всегда проявляется ярко и однозначно: даже не обладая специальными знаниями, сложно принять его за другую травму. Наиболее яркими симптомами химического и термического ожогов служат:
- острая, почти невыносимая боль, локализованная в поврежденном глазу и на веке;
- рефлекторное смыкание век, светобоязнь;
- интенсивное слезотечение (при повреждении слезных каналов признак может отсутствовать);
- гиперемия кожи, слизистых оболочек, конъюнктивы;
- помутнение роговицы (заметно при сильном ожоге).
Лучевые повреждения сразу после их получения могут не сопровождаться неприятными симптомами. Жжение, слезотечение, светобоязнь, гиперемия и светобоязнь проявляются спустя несколько часов.
Первая помощь
По статистике, на степень и глубину повреждения роговицы влияет не вид травмирующего воздействия, а продолжительность его контакта с поверхностью глаза. Именно поэтому всем без исключения необходимо знать основные меры по оказанию первой помощи.
Важно! Быстрая и правильная реакция особенно важна для случаев, если имеет место термический или химический ожог роговицы глаза.
Что необходимо предпринять, чтобы остановить или ослабить влияние травмирующих факторов:
- промыть глаз струей прохладной чистой воды, желательно физраствором, но подойдет и обычная водопроводная;
- удалить инородные тела с поверхности глаза, особенно если это раскаленные частички металлов (расплавленные полимеры трогать не стоит);
- заложить в конъюнктивальный мешок гель или мази с анальгезирующим действием, чтобы ослабить боль и предотвратить развитие шока.
В первые часы после поступления больного в стационар медики должны провести промывание слезных каналов и удаление внедренных в оболочку глаза инородных тел. Для исключения инфицирования для промывания глаза используют нейтральные по химическому составу растворы антисептиков.
Важно! Категорически запрещено смывать химические реагенты с поверхности глаза другими химикатами, например, кислоты щелочью и наоборот, так как это может привести к дополнительным повреждениям. Специалисты отмечают, что лечить комбинированный ожог роговицы в разы сложнее, чем определенный его вид.
Лечение
Интенсивное лечение любых видов ожога роговой оболочки глаз начинается сразу после поступления больного в медицинское учреждение. Для начала назначают инстилляцию скополамина и атропина непосредственно в глаз. Эти препараты облегчают боль, уменьшают формирование спаек между роговицей и конъюнктивой.

В первые сутки процесс изменения тканей под действием травмирующих факторов продолжается. Остановить его полностью невозможно, поэтому врачам предстоит дождаться стабилизации некротических процессов. На этом этапе важно не допустить инфицирования глазного яблока и снизить интенсивность симптоматики. Для этого используют:
- мази и капли с тетрациклином, ципрофлоксацином или левомицетином;
- местные нестероидные противовоспалительные средства — Диклофенак или Ибупрофен;
- заменители слезной жидкости для предупреждения пересыхания роговицы.
После стабилизации состояния начинают восстановительное лечение. При отсутствии перфораций оболочек глаза ограничиваются консервативными методами:
- инъекциями антиоксидантных препаратов (метилэтилпиридинола);
- закладыванием за веко гелеобразных регенерирующих препаратов (Солкосерила или Дескпантенола);
- закапыванием в глаза гипотензивных растворов (Бетаксолола или Дорзоламида).
Если ожог роговицы глубокий, назначаются гормональные средства, чаще всего глюкокортикоиды в форме растворов для инъекций в глазное яблоко или конъюнктиву.
Хирургическое вмешательство используется при глубоком и распространенном повреждении оболочек и внутренних структур глаза. При поражении передней камеры глаз проводят парацентез роговицы с последующей санацией камеры. При глубоких повреждениях глазного яблока удаляют погибшие участки конъюнктивы, роговой оболочки, стекловидное тело, после чего проводят пластическое восстановление удаленных тканей.
В отдаленном периоде больным может потребоваться пластическое восстановление век: устранение выворотов и заворотов, птоза, трихиаза, исправление послеожоговой катаракты, послойная кератопластика и т. д.
Последствия и возможные осложнения
При легкой степени поражения и своевременно назначенном лечении ожог роговицы не влечет серьезных последствий для здоровья. Менее радужные прогнозы имеют повреждения 2 и более тяжелых степеней. После них высока вероятность появления бельма, атрофии глазного яблока, катаракты, заращения конъюнктивального мешка. Более 80% ожогов глаз тяжелой степени заканчиваются частичной или полной потерей зрения.
Глазные инфекции глаз – группа болезней, возникающих из-за попадания в орган зрения патогенных бактерий, грибов и вирусов. В статье рассмотрим, какими они бывают и почему возникают.
Распространенные инфекционные заболевания глаз, причины и лечение
Среди самых частых инфекционных офтальмологических болезней – конъюнктивиты, блефариты, дакриоцистит, воспаление нерва зрительного органа, кератит, ячмень, несколько различных видов гнойных глазных инфекций. Их развитие обусловлено проникновением вирусов, бактериальных и грибковых агентов в зрительный орган. Именно это и является главным провоцирующим фактором.
Естественный барьер, который защищает зрительные органы от попадания инфекций, – это веки. Когда человек моргает, конъюнктива увлажняется и очищается – слезная жидкость содержит вещества, нейтрализующие множество болезнетворных микроорганизмов. Несмотря на защиту, иногда возникают инфекционные заболевания глаз. Какие причины их вызывают?
Легкое проникновение инфекции в зрительные органы возникает из-за следующих явлений:
- недостаточные гигиенические процедуры (рук, лица, контактных линз);
- патологии, нарушающие состав и целостность слезной пленки;
- различные травмы зрительных органов;
- снижение иммунитета и болезни, которые ослабляют работу иммунной системы.
Признаки инфекционных заболеваний глаз
Известно множество видов инфекционных заболеваний зрительных органов, все они сопровождаются специфической симптоматикой, по которой можно поставить точный диагноз. Но есть некоторые общие клинические проявления, в большинстве случаев указывающие на инфекцию. Среди них:
- краснота зрительного органа;
- выделения гноя;
- образование засохших корочек в углах глаз после сна;
- чувство инородного тела в зрительном органе;
- отекшие веки и шелушение кожного покрова около глаз;
- дискомфорт и болевой синдром;
- сильная чувствительность к освещению, светобоязнь;
- слезоточивость;
- снижение остроты зрения.
Нужно отметить, что все это может быть признаками и иных патологий, вызванных не инфекцией. Поэтому не рекомендуется заниматься самодиагностикой и выбирать лечение без назначения врача. Если у вас возникли симптомы инфекционных глазных заболеваний, надо незамедлительно посетить офтальмолога, который и назначит терапию.
Виды глазных инфекционных заболеваний
Лечение инфекционных глазных заболеваний всегда выбирается с учетом провоцирующего фактора, который вызвал их развитие. При бактериальном происхождении врач подбирает местные антибиотики – капли, мази, гели.
Если болезнь вызвана вирусами, назначаются противовирусные средства и иммуномодуляторы. С учетом симптоматики в терапии используются медикаменты для снятия воспаления, заживления ран и т. д.
Лечение хронических инфекционных заболеваний глаз более сложное, чем при первичном их проявлении. Важно строго соблюдать предписания врача, не пользоваться в это время контактными линзами, особое внимание уделять гигиене. Результативность терапевтических мер почти всегда прямо связана со своевременным выявлением глазной инфекции.
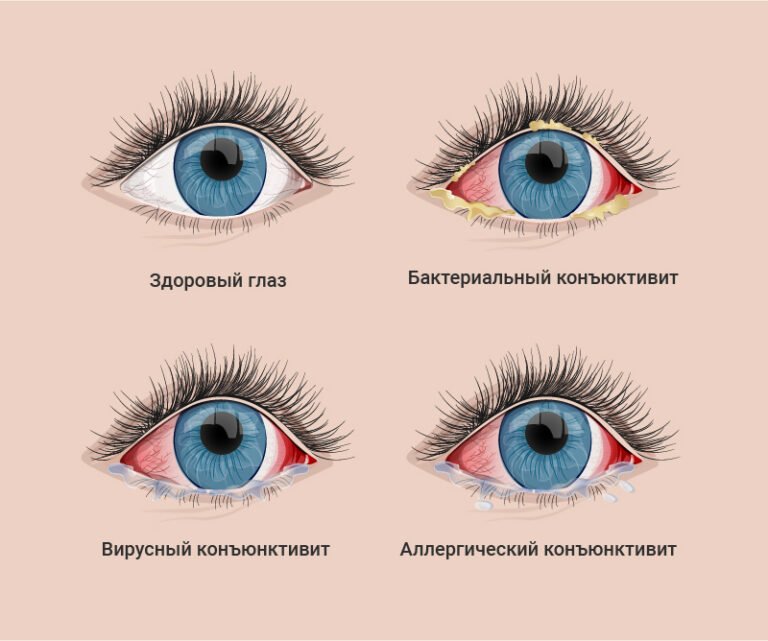
Конъюнктивит
Инфекционный конъюнктивит – это состояние, сопровождающееся воспалительным процессом из-за поражения наружной оболочки глазного яблока. Он является одним из самых распространенных болезней глаз и возникает у людей различных возрастных категорий – от младенцев до пожилых.
Виды инфекционных конъюнктивитов:
- Бактериальный. Причиной развития этой разновидности болезни являются стрептококки, стафилококки, гонококки и прочие бактерии. Заболевание сопровождается выделением из глаз серого или желтого гноя при пробуждении, из-за чего сложно поднять веки, сухостью глазного яблока и расположенных рядом тканей. Инфекционные болезни глаз в таком случае лечатся антибактериальными каплями или мазями, обязательно очищение глаза от накоплений гноя.
- Вирусный. Инфекционные конъюнктивиты глаз, вызванные вирусами, сопровождаются прозрачными и водянистыми выделениями, не содержащими гной. Иногда при заболевании увеличиваются лимфатические узлы в области ушей, появляется боль в этой зоне. Развитие вирусного конъюнктивита часто происходит на фоне инфекционных болезней носоглотки и общего снижения иммунитета. В терапии используются противовирусные капли, содержащие интерферон, средства от герпеса. Для предотвращения присоединения бактериальной инфекции офтальмолог может порекомендовать местные антибиотики в форме мази или капель.
Опасность появления инфекционного конъюнктивита заключается в том, что, если его не лечить, развиваются осложнения – появляются рубцы на конъюнктиве, нарушается слезная пленка. Также возможно поражение зрительного органа в области роговицы, из-за чего серьезно ухудшается зрение.
Блефарит
Воспалительный процесс при этой болезни поражает край века. Провоцирующими факторами могут быть продолжительные воздействия агрессивных веществ, дыма, летучих жидкостей. Также заболевание развивается на фоне хронической инфекции или заражении при травме век.
Блефарит бывает трех форм:
- Простой. Симптомы этой инфекции – покраснение части век с небольшим отеком, процесс не затрагивает прилегающие ткани. Человек при этом ощущает инородное тело в зрительном органе, что вызывает частое моргание. Иногда заболевание сопровождается пенистыми выделениями.
- Чешуйчатый. Край века сильно краснеет и заметно отекает. Характерным симптомом является образование серых или светло-желтых чешуек на веке. Если их отрывать, возникает небольшая кровоточивость. Человек чувствует зуд около глаз, иногда ощущает инородное тело, боль при моргании. Тяжелые формы сопровождаются болевым синдромом и светобоязнью. Часто ухудшается острота зрения.
- Язвенный. Блефариты этого типа – наиболее тяжелые инфекционные болезни глаз. Симптомы, которые ее сопровождают, – это засохший гной у корней ресниц, из-за чего они склеиваются. Если его удалять, появляются язвы, которые не заживают долгое время. Происходит выпадение ресниц, после чего они растут неправильно. Часто присоединяется конъюнктивит.
Гнойная инфекция глаз
Развитие этого заболевания вызывают стафилококки и стрептококки, которые проникают внутрь при повреждении зрительного органа острым предметом. Инфекция протекает в три стадии:
- Иридоциклит. Появляется через 2-3 дня после травмы и сопровождается интенсивной болью глазного яблока при пальпации. Меняется цвет радужки – из-за скопления гноя она становится серой или желтой. Кажется, что зрачок будто погружен в дымку.
- Эндофтальмит. Инфекция поражает поверхность сетчатки. Даже когда глаз закрыт, чувствуются болезненные ощущения. Острота зрения стремительно снижается. При врачебном осмотре обнаруживаются характерные клинические проявления – расширенные сосуды конъюнктивы, позеленевшее или пожелтевшее глазное дно.
- Панофтальмит. Это осложнение эндофтальмита, которое возникает редко при своевременно принятых терапевтических мерах. Гнойный процесс поражает все ткани зрительного органа. Ощущается интенсивный болевой синдром, появляется отечность век, покраснение и набухание слизистой. Через роговицу сочатся гнойные выделения, белок приобретает зеленоватый оттенок. Кожа около глаза становится красной и отечной. Может развиться абсцесс. При запущенных формах болезни необходимо хирургическое лечение. Даже при успешной антибактериальной терапии острота зрения существенно снижается.
Дакриоцистит
Инфекция, при которой развивается воспалительный процесс, поражающий слезной мешок. Причинами возникновения заболевания становится особенность слезного канала. Также такое происходит, когда в слезной железе застаивается жидкость.
Болезнь сопровождается выделением жидкого гноя и слезоточивостью. Слезная железа отекает, приводя к развитию опухоли во внутреннем углу зрительного органа. Если на нее нажать, начинает сочиться гной. В некоторых случаях образуется водянка слезной железы.
Если своевременно принять меры, заболевание легко лечится. Осложнением часто становится кератит и конъюнктивит с небольшим ухудшением зрения.
Кератит
Воспаление, локализованное в тканях роговицы. Как и некоторые другие инфекционные заболевания глаз, может быть в двух формах:
- Экзогенная. Развитие такого вида кератита происходит после химического ожога и проникновения вирусов, грибков, патогенных микроорганизмов.
- Эндогенная форма появляется при ползучей язве роговицы и инфекциях (герпес, грипп, сифилис). В некоторых случаях провоцирующими факторами становятся нарушения обмена веществ или генетическая предрасположенность. В начале болезни на тканях появляется нечеткое желтое пятно, после чего на них образуются язвы, и они отмирают. Площадь пораженной ткани может быть от микроскопической до очень большой, захватывающей всю роговицу. В результате снижается острота зрения, развивается светобоязнь, слезоточивость и мышечные спазмы век. Спустя некоторое время происходит образование язвы. Если не начать лечение, она поражает не только роговицу, но и внутренние структуры зрительного органа. Для лечения назначаются антибактериальные препараты. При небольшом распространении язвы зрение не ухудшается. При большой площади поражения возможно наступление слепоты.
Хориоидит
Это воспаление, которое локализовано сзади сосудистой оболочки. Провоцирующий фактор – проникновение патогенных микроорганизмов в капилляры. На первых стадиях болезнь протекает бессимптомно. Обычно она выявляется случайно на приеме у офтальмолога. При локализации воспалительного процесса в центральной части сосудистой оболочки могут возникать характерные симптомы: искажаются контуры предметов, перед глазами появляются мерцание и вспышки света. Если вовремя не начать лечение антибиотиками, происходит развитие отечности сетчатки с небольшими кровоизлияниями.
Ячмень
Это воспаление сальной железы и луковиц ресниц, которое вызывается стафилококком и стрептококком на фоне снижения функции иммунной системы. Признаки этой глазной инфекции – краснота части века, переходящая в инфильтрацию и отечность. Постепенно краснеют прилегающие ткани, отек конъюнктивы увеличивается. Через 2-3 суток наблюдается образование полости с гнойным содержимым, еще через 2 дня она прорывается, и гной выходит за пределы века, боль и отек уменьшаются.
Правила профилактики инфекционных глазных заболеваний
Снизить вероятность болезней помогут несложные меры:
- строгое соблюдение гигиенических процедур лица и рук;
- отказ от ношения контактных линз во время ОРВИ и других инфекций;
- тщательное очищение линз во избежание проникновения в зрительные органы болезнетворных микроорганизмов;
- избегание контакта с больными людьми;
- укрепление иммунитета путем закаливания, правильного питания, спорта.
Трудно вкратце упомянуть все инфекционные заболевания, поражающие глаз. Первое, что нужно запомнить, – при каждой инфекции обязательно требуются лечебные меры во избежание развития осложнений. Поэтому при возникновении симптомов, характерных для конъюнктивита, блефарита и других инфекционных болезней глаз, надо сразу обратиться к офтальмологу, не заниматься самолечением.
Бытовые ситуации, при которых травмируются глаза, встречаются нередко. Пожалуй, самым травмоопасным для здоровья в целом является ожог глаза. О первой помощи, причинах и последствиях читайте в нашей информационной статье.
Ожог глаз. Что это?
Что собой представляет ожог глаз? Это повреждение века, роговицы или конъюнктивы, а также его структуры при попадании химических средств, ожога вследствие высоких температур или воздействия некоторых видов лучей. Зачастую многие люди даже не догадываются, что получили травму глаз, так как у них нет никаких особенных симптомов, кроме тех, которые можно посчитать за аллергическую реакцию или появление инфекции. Для того, чтобы вовремя устранить проблему и в будущем не пострадать от более серьезных, успеть обратиться за медицинской помощью, важно знать о видах ожогов и их краткой характеристике.
Какие бывают виды ожогов глаз?
Офтальмологи предлагают следующую классификацию ожогов глаз.
- Термические, которые могут появиться от воздействия крайне высоких или, наоборот, низких температур. Например, огня, пара, сжиженных газов. Такой вид ожогов глаз обычно локализуется в передних отделах глаза, чаще всего, не повреждая их глубинные отделы.
- Химический ожог может возникать при воздействии на зрительный орган едких щелочей, кислот, йода, нашатырного спирта, извести, бытовой химии или косметических средств. Такой ожог глаз очень пролонгированный по своему действию, поэтому может повредить самые глубокие слои сетчатки. Забегая вперед, скажем, что капли от данного вида ожога следует применять только после консультации с врачом.
- Лучевые ожоги роговицы появляются чаще всего вследствие коротковолнового проникновения ультрафиолетовых лучей или инфракрасного излучения. Его можно получить при посещении солярия или горнолыжных курортов. Проявляется ожог роговицы спустя четыре-шесть часов, характеризуюсь сильными болями, светобоязнью, слезоточивостью и ухудшением четкости зрения.
Причины возникновения. Как можно получить ожог глаза?
То, как можно получить ожог глаз, описано выше, но также стоит иметь в виду и другие причины. Итак, отвечая на вопрос, что нужно сделать, чтобы не получить ожога роговицы глаза, окулисты говорят следующее. Во-первых, следите за тем, чтобы в глаза не попали искры, расплавленные частицы пластика или металла, жидкостей повышенной температуры, пара. Для получения травмы достаточно температуры немного больше, чем 45ºС. Во-вторых, не проводите на солнце много времени без очков. Ожог роговицы можно заработать как от прямых, так и от отраженных солнечных лучей. В-третьих, при выполнении сварочных работ необходимо соблюдать все правила безопасности. Всегда с особой осторожностью обращайтесь с химическими средствами. Желательно работу производить в перчатках. Опытные специалисты также настоятельно рекомендуют не взаимодействовать с щелочью, поскольку ожог такого типа опаснее всего, так как проникает глубоко в ткани.
Степени ожогов
Врачи-офтальмологи выделяют следующие степени при ожоге роговицы глаза, о которых важно знать: первая, вторая, третья и четвертая.
При первой, зачастую, появляется ожог глаза и эрозия роговицы, но только поверхностная. Вы можете избежать ухудшения зрения и других неприятных последствий, если мгновенно обратитесь к врачу.
Помимо повреждения тканей век, их отмирания и отека, вторая степень характеризуется появлением ожоговых пузырей. Также возможно поражение покрова и стромы роговицы.
Третья степень приводит к таким последствиям, как некроз склеры и хрящей. Желтеет конъюнктива, мутнеет роговица, а ее поверхность становится сухой. При такой травме нередко люди сталкиваются не только с катарактой, но и с глаукомой. Глаз травмируется до 50%.

Имеется еще четвертая степень ожога, при которой происходит сильное отмирание и некроз тканей. Помимо вышеперечисленных последствий, зачастую, происходит еще и перфорация роговицы.
Расскажем о симптомах ожогов. Отметим, что диагностировать ожог глазной роговицы самостоятельно так же, как и назначать препараты и лечение, не следует — Вы можете только навредить организму. Ниже мы опишем возможные симптомы, обнаружив у себя которые, необходимо записаться немедленно на прием к специалисту.
Все степени ожогов характеризуются сильными болями и гипертермией, Если ожог получен при термической обработке, симптомы следующие: происходит плотное сжимание глазных век, поражается верхняя оболочка роговицы. Если ожог химический, то больного одолевают режущие боли, блефароспазмы, ухудшение четкости видения вплоть до потери зрения, слезотечение. Кроме того, роговица глаза может становиться мутной или желтоватого оттенка. Нередко люди наблюдают появление опухолей.
Как проходит диагностика?
Первичный диагноз делается на основе клинических признаков. Это происходит потому, что необходимо незамедлительно оказать помощь больному. Какими могут быть исследования глазного яблока и роговицы глаза при ожоге? Сначала специалист измеряет давление, затем выявляет нарушения целостности структуры кожных покровов, роговицы и плёночного пласта. Проводится биологическая микроскопия, которая позволяет определить, что происходит с конъюнктивой, роговицей и другими частями глаза на данный момент. Затем окулист тщательно исследует центральные отделы глазного яблока. И только после этого подробного изучения офтальмолог может дать заключение о наличии или отсутствии ожога, его степени и расписать подробное лечение.
Если вдруг Вы получили ожог глаза и пока не уверены в том, какой он степени и насколько сильно травмирован орган, сразу же вызывайте скорую помощь или направляйтесь к врачу. При этом окулисты говорят, что ни в коем случае нельзя пользоваться салфетками, протирать глаза и лицо одеждой и трогать глаза руками. Также нельзя прибегать к горячим компрессам и промывать сетчатку глаза водой из под крана или любой другой. Соблюдение этих правил поможет избежать занесения инфекции и дальнейшего усугубления ситуации. И, безусловно, не используйте лекарства, с веществами в составе, способными вызвать раздражение.
Капли для глаз при ожогах. Лечение
Независимо от вида ожогов глаз, вначале необходимо устранить повреждающий фактор (излучение, химическое вещество, температурное воздействие). Если у Вас нет возможности тут же вызвать скорую, то следует незамедлительно перейти в темное помещение и наложить стерильный холодный компресс, выпить обезболивающий препарат. Но опять-таки, врачей нужно вызвать как можно скорее для определения тяжести заболевания и правильно оказанной помощи. Как говорилось выше, ожог роговицы связан с сухостью тканей, поэтому без увлажняющих глазных капель не обойтись. Но их может прописывать только врач, исходя из состояния больного.
Итак, какие капли для глаз бывают? Для чего их используют? Для лечения ожогов рекомендуется прибегать к таким средствам, как «Атропин» или «Скополамина», которые не только минимизируют боль, но и снижают риск возникновения спаек. Чтобы избежать развития инфекций и размножения бактерий на пораженном глазу, следует использовать капли с антибактериальным эффектом. Например, глазные капли «Тетрациклин» или мазь «Левомицетин». Также врачи часто вводят инъекции (при полноценном лечение) с антиоксидантами, которые ускоряют процесс заживления роговицы. В результате полученной травмы отмечается повышение внутриглазного давления. Чтобы его снизить, используйте местные гипотензивные препараты. К ним относятся капли глазные «Бетаксопол» и «Дорзоламид».
При термическом ожоге, после промывки глаз холодной водой, рекомендуется в обязательном порядке использовать глазные капли при ожоге. Лучше всего подходят те, что содержат пантенол, который позаботится о восстановление тканей, и хондроитин сульфат для увлажнения и заживления. Большой популярностью последнее время пользуются капли при ожоге глаз от японских производителей. К числу таких относятся: Rohto V, Sante 40 Gold или Sante Medical Guard. Нередко специалисты прописывают и такие капли при ожоге роговицы глаза, как «Окомистин», «Лекролин», «Витабакт» и «Диклофенак», которые также помогают снять болевые ощущения и способствуют скорейшему заживлению органа, а еще его максимальному увлажнению. Это, как отмечалась выше, крайне важно в данной реабилитационной терапии. Нередко окулисты говорят, что после использования глазных капель при ожоге следует делать компрессы с мазями. Например, «Левомицетином» или «Левомеколем». Если у Вас химический ожог глаза, то, в первую очередь, нужно наложить повязку на глаза, но обязательно стерильную. Если получен лучевой ожог, то его следует лечить исключительно в стационаре и после тщательного осмотра. Здесь крайне важно, насколько глубинным было поражение. При тяжелых ожогах (третьей и четвертой степеней) офтальмологи прибегают к таким препаратам, как «Дексаметазон», «Бетаметазон». В процессе реабилитации нередко прописывают посещение физиотерапевтического кабинета. В экстренных случаях при сильных повреждения глаз показана хирургическая операция. Если у больного химический ожог четвертой степени, то зачастую проводится парацентез роговицы. При проведении операции удаляются фрагменты некротической ткани. Хирургическая операция необходима для появившихся рубцов на поверхности глаза.

Если Вы будете соблюдать меры безопасности, то почти всегда любой ожог можно миновать. Для этого необходимо крайне аккуратно обращаться с химическими препаратами и прибегать к средствам личной защиты при выполнении всевозможных работ. Имейте в виду, что ожог глаз относится к особо опасным травмам, поэтому незамедлительно обращайтесь в скорую помощь, если почувствовали дискомфорт или поняли, что у Вас ожог. В данном случае, как, впрочем, и во многих других, самолечением заниматься не рекомендуется, так как Вы можете лишиться зрения раз и навсегда. Позаботьтесь о том, чтобы оказать себе или другим экстренную медицинскую помощь.
Процедура наращивания ресниц уже на протяжении долгого времени остается достаточно востребованной. Благодаря ей глаза становятся более выразительными, яркими, привлекательными. Однако нередко наблюдается такое явление, как покраснение век или глаз.

В некоторых случаях могут наблюдаться ожоги роговичной поверхности после наращивания. Почему он возникает и что делать, если глаза воспалились, начали слезиться, покраснели?
Наращивание ресниц: особенности
Процесс наращивания ресниц подразумевает закрепление искусственных волосков на поверхности век с помощью специального клеящего состава. За счет этого обеспечивается выразительность взгляда, ресницы выглядят более длинными, густыми, объемными. Как правило, наращивание занимает не более 1-2 часов. Однако за это время кожа вокруг и слизистые оболочки глаз подвергаются воздействию химических веществ, которые, в свою очередь, провоцируют слезотечение, покраснение, отек, а иногда и ожог. Избавится от подобных последствий помогут специальные капли, которые закапываются в глаза даже при появлении малейшего покраснения после наращивания.
Основные причины покраснения глаз после наращивания ресниц
В целом процесс преображения технически прост и безопасен. Наращивание ресниц должно быть выполнено мастером, который имеет необходимый опыт и соответствующую квалификацию. При проведении всех манипуляций должны учитываться индивидуальные особенности каждой клиентки, а также нужно убедиться в отсутствии противопоказаний. Некорректно проведенное наращивание ресниц может спровоцировать различные осложнения, например, аллергию, раздражение или ожог роговицы глаз. Важно помнить, что в первые два часа после окончания процедуры может наблюдаться покраснение и незначительное слезотечение. Если подобные симптомы продолжаются на протяжении более долгого времени, нужно обратиться к офтальмологу.
Врач определит причину негативной реакции на наращивание ресниц, назначит необходимое лечение. В качестве средства первой помощи назначается мазь, капли для глаз, промывание специальными растворами. При диагнозе «ожог глаз» проводятся специализированные мероприятия, направленные на восстановление поврежденных слизистых оболочек.
Почему глаза становятся красными после наращивания?
В качестве ключевых причин того, почему наблюдается покраснение, можно выделить следующие:
- Отступление от установленной технологии, по которой производится наращивание. Случайный контакт клея со слизистой поверхностью глаза может вызвать химический ожог. Несоблюдение правил гигиены способно спровоцировать инфицирование органов зрения;
- Аллергия на используемый клеевой состав или материал для наращивания ресниц. Как правило, это происходит из-за использования некачественных средств, содержащих большое количество химических веществ;
- Наличие микроповреждений на коже век;
- Повышенная чувствительность к отдельным компонентам клея.
Также наращивание ресниц противопоказано при хронических и острых офтальмологических заболеваниях: блефаритах, конъюнктивитах, катаракте и др. Поэтому перед проведением процедуры желательно проверить глаза, показаться окулисту. Если возник ожог одного или обоих глаз, без медицинской помощи обойтись не получится.
Красные глаза после наращивания вызваны микротравмами, которые провоцируются отсутствием должной дезинфекции, когда процедура делается без патчей под глазами, из-за сильного давления инструментов на области век или использования низкокачественных материалов. Может быть нечетким наложение искусственных ресниц на глаза. Именно плохие клеевые составы, низкая квалификация и опыт специалиста лешмейкера становятся основными причинами ожогов глаз после наращивания ресниц.
Химический ожог слизистой глаз: типичная симптоматика
При ожоге глаз после наращивания необходимо прежде всего снять приклеенный материал, очистить поверхность век от остатков клеевого состава, обработать область глаз нейтрализующими средствами. К основным симптомам повреждения слизистой оболочки относятся:
- красные пятна на веках, окологлазной области;
- жжение, зуд, болевые ощущения;
- усиленное слезотечение, покраснения глаз;
- резь, чувство пощипывания;
- отек век, ощущение инородного тела в глазах.
При появлении неприятных ощущений во время или сразу после процедуры наращивания ресниц нужно сообщить мастеру об этом незамедлительно. Это позволит своевременно принять необходимые меры, избежать ожога глаз.
Как избавиться от покраснения глаз после наращивания ресниц?
Специальные капли помогут устранить неприятную симптоматику, снять покраснение глаз, вызванное наращиванием ресниц. Порядок, режим использования лечебных и профилактических средств определяет врач. Перед началом устранения проблемы определяется аллерген, после чего он удаляется и в глаза закапываются капли, также возможен пероральный прием антигистаминных препаратов. Отличить аллергическую реакцию от ожога глаз можно по следующим признакам: при аллергии отсутствует болевая реакция. Если после удлинения ресниц Вы чувствуете сильную боль, то скорее всего — это ожог слизистой. При значительных повреждениях, болевом синдроме нужно вызвать скорую помощь или самостоятельно обратиться в ближайший травмпункт.
Избавиться от отека, вызванного аллергией, помогут препараты, которые тормозят развитие воспалительных процессов, уменьшают красноту. К наиболее эффективным каплям относятся медикаменты на основе стероидов:
- «Офтан Дексаметазон» дает быстрый противоаллергический эффект. Закапывается 3-5 раз в сутки;
- «Максидекс». Действует на клеточном уровне, устраняет боль, отечность, покраснения.

Однако данные медпрепараты нельзя использовать без рекомендаций офтальмолога, поскольку дозировка и общая длительность применения определяются исключительно врачом с учетом фактического состояния пациента.
Ожог и покраснение глаз после процедуры наращивания ресниц: первая помощь
Травмы подобного рода способны спровоцировать серьезные осложнения, вплоть до развития анафилактического шока и потери зрения. Поэтому очень важно обращаться к проверенным и опытным специалистам. Немаловажную роль играет понимание того, что делать при ожоге после наращивания. Чтобы предупредить возможные осложнения и уменьшить неприятные симптомы, нужно придерживаться следующих рекомендаций:
- Исключить воздействие прямого солнечного света, принять горизонтальное положение, чтобы не усугубить возможный ожог;
- Снять нарощенные элементы, избавится от частичек клея на поверхности мягких тканей;
- Промыть глаза чистой проточной водой в течение 15 мин.;
- Закапать капли для уменьшения болезненности глаз, покраснения слизистой. Можно использовать анестетик местного действия;
- Предотвратить инфицирование при ожоге глаз помогут промывания слабым раствором фурацилина или марганцовки;
- Снять воспаление тканей вокруг глазного яблока поможет гель или пена «Декспантенол».
- С целью улучшения общефизического состояния рекомендуется принять «Парацетамол» или «Ибупрофен».
Эффективные средства
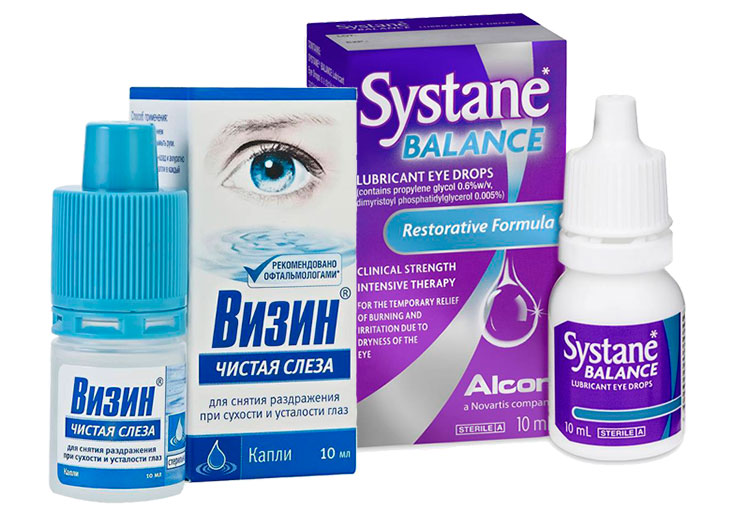
Такая проблема, как красные глаза после наращивания, встречается у многих женщин. Избавиться от покраснений помогут капли, обладающие выраженным сосудосуживающим действием. К таким препаратам относятся: «Визин», «Систейн», «Монтевизин», «Визоптик». Пользоваться каплями от покраснения можно на протяжении длительного времени.
Если нет возможности посетить медицинское учреждение для постановки диагноза, исключения ожога слизистой глаз, а также составления оптимальной терапевтической схемы, допускается самостоятельное использование некоторых видов капель.
Важно! Предварительный осмотр у окулиста перед началом лечения позволит избежать негативных реакций медикаменты.
При раздражении глаз или подозрении на то, что произошел ожог, можно воспользоваться следующими средствами:
- «Витабакт», «Опатанол» — блокируют гистаминовые рецепторы;
- «Чистая слеза» — увлажняет слизистую, препятствует ее пересыханию, уменьшает зуд, слезотечение;
- «Альбуцид», «Левомицетин» — препятствуют размножению бактерий, обладают дезинфицирующими свойствами.
- Чтобы дополнительно снизить воздействие аллергенов, можно принять таблетку «Супрастина».
Обязательное условие при появлении негативных реакций на наращивание — удаление всех нарощенных элементов, а также полное очищение от используемого клеевого вещества. Самостоятельно снимать искусственные ресницы не рекомендуется, чтобы еще больше не травмировать поврежденную область. Впоследствии желательно отказаться от данного вида бьюти-процедур, чтобы не было развития более серьезных реакций со стороны организма.
Читайте также:



