Отстает кожа на стопах-от чего
Обновлено: 24.04.2024
Онемение стопы чаще всего возникает при неврологических и сосудистых патологиях, сахарном диабете. Иногда причиной появления симптома становятся травмы, ангиотрофоневрозы, психические расстройства. Онемение может быть временным или постоянным, охватывать одну либо обе стопы, сочетаться с болями, парестезиями, нарушениями ходьбы. Характер заболевания устанавливают на основании данных опроса, общего и неврологического осмотра, ультразвуковых и электрофизиологических методик, других исследований. Лечение включает спазмолитики, витамины группы В, антикоагулянты, блокады, физиотерапию.
Почему немеет стопа
Невропатии
Онемение стопы выявляется при невропатиях периферических нервов нижних конечностей. Как правило, отмечается локальное снижение чувствительности в определенной зоне ступни. Топика определяется пораженным нервом:
- Невропатия седалищного нерва. Онемение охватывает почти всю стопу или появляется на ее отдельных участках. При синдроме грушевидной мышцы больше страдают пальцы.
- Невропатия большеберцового нерва. Поражение на уровне подколенной ямки проявляется практически тотальным онемением стопы, синдром тарзального канала – гипестезией по внутреннему и наружному краю, вовлечение медиального подошвенного нерва – онемением внутреннего края, кальканодиния – гипестезией пятки.
- Невропатия малоберцового нерва. При поражении общего ствола или глубокой ветви отмечается онемение тыльной поверхности стопы. При вовлечении поверхностной ветви страдает только медиальная часть тыла ступни.
- Невропатия бедренного нерва. Гипестезия определяется по медиальному краю ступни.
Полиневропатии
В отличие от мононевропатий, при которых страдает одна конечность, для полиневропатий характерно симметричное вовлечение ног и рук со снижением чувствительности по типу «носков» и «перчаток». Множественное поражение нервов встречается при следующих заболеваниях:
Возможно поражение нервов на фоне опухолей, тяжелых заболеваний печени и почек. Иногда выявляются полиневропатии алиментарного, токсически-инфекционного генеза. Наиболее распространенной причиной токсической полиневропатии является алкоголизм.
Травматические повреждения
Онемение стоп сопутствует спинномозговым травмам, повреждениям периферических нервов. У больных со спинномозговой травмой выраженность симптома, распространенность и характер неврологических расстройств определяются тяжестью травмы. У пострадавших с нарушением целостности периферических нервов зона потери чувствительности соответствует области гипестезии при невропатии соответствующего нервного ствола.
Еще одной возможной причиной онемения является сдавление сосудисто-нервного пучка костными отломками в момент травмы, слишком долгое сохранение жгута при кровотечении, значительный отек конечности. В тяжелых случаях возможно развитие миофасциального компартмент-синдрома с резкими болями, последующей потерей чувствительности дистальных отделов конечности.
Из-за нарастания отека риск сдавления сохраняется в первые дни после наложения гипсовой повязки, особенно, если пациент не обеспечивает возвышенное положение ноги. Онемение в таких случаях дополняется синюшностью, стопа приобретает вид подушки, больной жалуется на сильное давление гипса.

Неврома Мортона
Онемение пальцев возникает на поздних стадиях болезни Мортона. Из-за утолщения оболочки подошвенного нерва пациенты долго страдают от жгучих болей, прострелов в дистальном отделе стопы. Боли заметно уменьшаются после снятия обуви. Постоянный характер болевого синдрома, гипестезия пальцев, как правило, свидетельствуют о необходимости хирургического вмешательства, поскольку консервативные методики на этом этапе становятся неэффективными.
Другие нервные болезни
Онемение отдельных зон стопы наблюдается при корешковом синдроме с вовлечением 1 и 2 крестцовых корешков. В первом случае гипестезия распространяется по наружному краю стопы. Во втором определяется онемение подошвенной поверхности, 1 пальца ступни. Кроме того, нарушение чувствительности в области стопы выявляется у людей с парезами центрального генеза вследствие инсультов, опухолей, воспалительных заболеваний головного и спинного мозга.
Сосудистые патологии
Онемение стоп является типичным проявлением заболеваний, сопровождающихся облитерацией сосудов нижних конечностей. Симптом сочетается с ощущением усталости, зябкостью конечностей, слабостью в ногах. Возможны парестезии. Наблюдаются судороги в мышцах, перемежающаяся хромота. Перечисленные признаки выявляются при следующих болезнях артерий:
Похожая симптоматика обнаруживается у пациентов с артериосклерозом Менкеберга – патологией, при которой в стенках артерий откладываются соли кальция. Кальциноз чаще поражает артерии голеней. При одновременном вовлечении верхних конечностей мерзнут не только стопы, но и кисти.
Острая окклюзия сосудов конечностей может возникать на фоне перечисленных выше заболеваний, ИБС, инфаркта миокарда, гипертонической болезни, аритмий, эндокардита, опухолей легких и сердца, узелкового периартериита. Онемение, парестезии, похолодание конечности быстро нарастают, дополняются болями. При отсутствии своевременной помощи появляются парезы, затем образуются зоны некроза, развивается гангрена конечности.
Сахарный диабет
На онемение стоп жалуются многие больные сахарным диабетом. Симптом выявляется при всех формах болезни, в том числе – стероидном сахарном диабете и MODY-диабете. Вероятность онемения коррелирует с тяжестью, продолжительностью течения болезни. Нарушение особенно ярко выражено при развитии диабетической стопы, которая в большинстве случаев протекает по нейропатическому варианту.
Онемение стоп при диабетической нейропатии сочетается с покалыванием, жжением, болями в пальцах ног, кратковременными судорогами, слабостью мышц. Возможны потеря температурной чувствительности, гиперчувствительность к прикосновениям. У больных с ишемической формой диабетической стопы превалируют боли, стойкий отек, ослабление или отсутствие пульсации на артериях ступни.
Симптом также может наблюдаться при диабетической макроангиопатии. В этом случае поражаются как мелкие артерии, так и сосуды крупного калибра. Наряду с онемением, зябкостью стоп выявляются перемежающаяся хромота, интенсивные боли в мышцах бедер и голеней. У больных диагностируется ИБС, атеросклероз церебральных артерий.
Диабетическая стопа и макроангиопатия могут осложняться некрозом тканей, развитием гангрены пальцев и стопы. При сухой гангрене онемение дистальных отделов ступни сочетается с сильной болью, бледностью или синевато-мраморной окраской кожи, зудом, жжением, покалыванием. Влажная гангрена проявляется, похолоданием, отеком, образованием пузырьков, выраженной общей интоксикацией. После омертвения тканей онемение при обоих типах гангрены сменяется полной потерей чувствительности.
Другие причины
Онемение стопы может выявляться в следующих случаях:
- Ревматологические болезни. Синдром Рейно развивается на фоне коллагенозов, васкулитов, ревматоидного артрита, профессиональных заболеваний. Онемение внезапно возникает на стопах и кистях, дополняется похолоданием, бледностью конечностей, сменяется ломящими болевыми ощущениями, жжением, распиранием.
- Ортопедическая патология. Киста Беккера образуется вследствие накопления жидкости в межсухожильной сумке по задней поверхности колена. Вначале протекает бессимптомно, затем начинает сдавливать нерв, что проявляется онемением, покалыванием, болями в области подошвы.
- Психические расстройства. У некоторых больных паническим расстройством онемение стоп появляется во время панической атаки, исчезает в течение нескольких минут. При истерии симптом имеет более постоянный характер, нередко является частью причудливой клинической картины, не укладывающейся в симптоматику определенного заболевания.
Диагностика
Определением причины онемения стопы занимаются неврологи. Пациентов с заболеваниями сосудов направляют к сосудистому хирургу. В обследовании больных сахарным диабетом принимает участие эндокринолог. Врач выясняет, когда и при каких обстоятельствах возникло нарушение чувствительности, как симптом менялся с течением времени, какими проявлениями сопровождался. Для уточнения диагноза проводятся следующие процедуры:
- Физикальное обследование. Специалист оценивает внешний вид стопы, цвет, температуру кожи, пульсацию артерий. Выявляет признаки отека и воспаления, гиперкератозы, трещины, потертости, трофические язвы.
- Неврологический осмотр. Врач исследует рефлексы, определяет границы нарушений чувствительности, наличие мышечной атрофии, неврогенных контрактур.
- Исследования сосудов. Состояние артерий изучают с помощью УЗДГ, дуплексного сканирования, реовазографии, капилляроскопии, термографии, периферической артериографии.
- Электрофизиологические методы. Для дифференцировки невропатий, уточнения уровня и выраженности поражения пациентам проводят электромиографию и электронейрографию.
- Визуализационные методики. Для выяснения генеза патологии могут быть назначены УЗИ мягких тканей, рентгенография позвоночника, КТ или МРТ головного мозга, другие исследования.
- Лабораторные анализы. В рамках лабораторного обследования определяют уровень сахара, исследуют фракции холестерина в крови. Для установления характера основной патологии при синдроме Рейно выполняют анализы на специфические маркеры.

Лечение
Помощь на догоспитальном этапе
При подозрении на спинномозговую травму требуется иммобилизация позвоночника, немедленная доставка в нейрохирургический стационар. Тактика первой помощи при повреждении нервов определяется характером травмы. Пострадавшим с ранами необходимо наложить асептическую повязку. При всех травмах ноги, особенно сопровождающихся сильным отеком, нужно обеспечить конечности возвышенное положение. Если онемение, усиление отека возникли после фиксации гипсовой повязкой, следует срочно обратиться в травмпункт для рассечения гипса.
Консервативная терапия
При невропатиях по возможности устраняют этиофактор. Назначают средства для улучшения кровообращения, НПВС, витамины из группы В. При болях осуществляют лечебные блокады триггерных точек. В перечень немедикаментозных методик входят УФО, диадинамотерапия, УВЧ. Значимую роль играют массаж, мануальная терапия, занятия лечебной физкультурой.
При заболеваниях сосудов рекомендуют антитромботические средства, спазмолитики, витамины, медикаменты для уменьшения агрегации эритроцитов. Интенсивные боли являются показанием для применения обезболивающих средств, проведения паравертебральных и паранефральных блокад. Больным с острой окклюзией вводят тромболитики, антикоагулянты.
Немедикаментозные методы лечения сосудистых патологий включают гипербарическую оксигенацию, ВЛОК, озонотерапию, грязевые аппликации, магнитотерапию, УВЧ, лекарственный электрофорез, жемчужные, радоновые, сероводородные ванны. Пациентам с трофическими язвами проводят перевязки, выполняют лазерную обработку.
При онемении ступней на фоне сахарного диабета требуется коррекция дозы инсулина или перевод больного на инсулинотерапию. Медикаментозное лечение представлено спазмолитиками, препаратами а-липоевой кислоты, инфузиями растворов. При язвенных дефектах показаны перевязки, антибиотикотерапия.
Хирургические вмешательства
С учетом этиологии при онемении стопы проводят следующие операции:
- Невропатии: декомпрессия, невролиз, удаление опухоли нерва.
- Спинномозговая травма: фиксация кейджами, ламинэктомия, межтеловой спондилодез, транспедикулярная фиксация.
- Другие травмы: шов или пластика нерва, декомпрессионная фасциотомия.
- Болезнь Мортона: иссечение невромы.
- Патологии сосудов: тромбоэмболэктомия, эндартерэктомия, дилатация и стентирование артерий, шунтирующие вмешательства, профундопластика, протезирование сосуда, артериализация вен стопы, симпатэктомия.
- Сахарный диабет: подколенно-стопное шунтирование, дилатация, стентирование сосудов, кожная пластика трофических язв.
1. Окклюзионные заболевания артерий нижних конечностей. Учебно-методическое пособие/ Алексеев С.А. – 2009.
Гиперкератоз стоп - чрезмерное ороговение и утолщение эпидермиса в области подошвенной поверхности стоп. Гиперкератоз стоп характеризуется огрубением и сухостью кожи, появлением омозолелостей, болезненных и кровоточащих трещин. Диагностика гиперкератоза основывается на внешнем осмотре стоп дерматологом, подологом или ортопедом; результатах биопсии кожи с последующим гистологическим исследованием материала. Лечение гиперкератоза стоп проводится комплексно: с этой целью эффективны ванночки для ног, пилинги стоп, проведение аппаратного медицинского педикюра, использование специальных косметических средств.
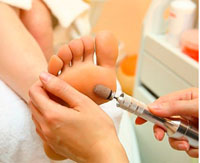



Общие сведения
Гиперкератоз стопы (жесткий роговой слой, сокращенно ЖРС) представляет собой патологическое разрастание рогового слоя эпидермиса, достигающего толщины до одного сантиметра и более. Осложнения гиперкератоза могут проявляться в виде мелких точечных геморрагий (кровоизлияний), мягких (межпальцевых, ногтевых) и твердых (корневых) мозолей, язв от повышенного давления на стопы. Кровоизлияния и мозоли неопасны для здоровья в целом, но представляют косметический дефект и доставляют неудобства при ходьбе. Они требуют удаления с помощью специальных процедур. Язвы стоп часто возникают у больных сахарным диабетом и помимо применения косметических методик требуют лечения основного заболевания.
Часто на фоне отвердение рогового слоя возникают трещины стопы, доставляющие немалый дискомфорт. Но их развитие не всегда напрямую связано с гиперкератозом, они могут являться и следствием недолжного ухода за кожей стоп.

Причины развития гиперкератоза стоп
В возникновении гиперкератоза выделяют две группы факторов:
Экзогенные факторы (внешние)
В данном случае причиной, обусловливающей развитие гиперкератоза, является повышенная и длительная нагрузка на некоторые участки стопы. Под воздействием давления ростковые клетки кожи начинают быстро размножаться. В норме верхние клетки эпидермиса постепенно отшелушиваются, уступая место вновь образованным. В случае чрезмерно активного деления клеток, верхние не успевают слущиваться, из-за чего роговой слой эпидермиса утолщается. Возникает гиперкератоз.
Одним из самых распространенных экзогенных факторов, вызывающих гиперкератоз, является неправильно подобранная обувь. Не только ношение узкой и тесной обуви оказывает избыточное давление на стопы, не менее коварна и стоптанная обувь, или туфли размером больше. В слишком свободной обуви нога внутри не фиксирована и подвижна при ходьбе, что вызывает давление и трение стопы и, как следствие, её патологические изменения.
Еще одной причиной избыточного давления на стопы служит конституция человека: повышенная масса тела и высокий рост. Также к гиперкератозу приводят и различные виды деформации стопы, как врожденного характера (плоскостопие или косолапость), так и приобретенные в процессе жизни (вследствие травм или операций). При этом нагрузка на некоторые участки стопы оказывается превышающей физиологическую норму в несколько раз и подвергает эти зоны чрезмерному давлению.
Эндогенные факторы (внутренние)
К ним относятся, прежде всего, эндокринные и кожные заболевания. При сахарном диабете в организме человека нарушается углеводный обмен. Это, в свою очередь, приводит к изменению болевой и тактильной чувствительности нижних конечностей, нарушению кровообращения и трофики тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Причиной гиперкератоза могут служить и различные заболевания кожи, среди которых псориаз, кератодермии ладонно-подошвенной области, ихтиоз, врожденные нарушения синтеза кератина.
Сочетание сразу нескольких факторов (эндо- и экзогенных) увеличивает риск образования и прогрессирования гиперкератоза. Например, ношение тесной обуви человеком, страдающим сахарным диабетом, может иметь самые неблагоприятные последствия в развитии ЖРС.
Способы лечения гиперкератоза стоп
Лечение в домашних условиях

Гиперкератоз стоп, помимо салонных процедур, требует тщательного домашнего ухода за ногами.
Врагами гиперкератоза являются регулярные гигиенические процедуры и препараты смягчающего действия. В качестве «домашнего доктора» рекомендуется использовать масляные препараты лаванды, горной сосны, розмарина и др. Наилучший результат дает комплексный уход за кожей ног, включающий в себя нанесение основного лекарственного средства на ночь, специальный тоник или лосьон – утром и ванночку для ног 1-2 раза в неделю.
Гигиенический уход за стопами дома должен включать в себя механическое удаление огрубевшей кожи пемзой различной степени жесткости. Ежедневное использование пемзы позволяет своевременно удалять наросший роговой слой. Для предупреждения гиперкератоза достаточно всего нескольких движений пемзой по всей поверхности стопы. Перед использованием пемзы ноги следует вымыть, но не высушивать, так как пемза «любит» влажную поверхность кожи.
Следуя этим несложным правилам домашнего ухода за стопами, вы сможете избежать образования гиперкератоза или существенно облегчить его течение.
Лечение в кабинете подолога

Лечением гиперкератоза стоп занимаются специалисты-подологи, имеющие медицинское образование. Схема лечения отработана многолетним опытом и включает в себя несколько этапов: размягчение огрубевшей кожи стопы, удаление жесткого рогового слоя и последующая шлифовка кожи.
Существует несколько способов размягчения жесткого рогового слоя. Классический способ предполагает использование в качестве размягчителя воды, иногда с добавлением солей или ароматизаторов - это доступно и приятно. В современной косметологии все чаще используются химические размягчители в виде растворов, гелей или пенящихся средств. Их неоспоримыми преимуществами являются обеззараживающее действие, экономичность и высокая эффективность.
Удаление ЖРС проводится одноразовым инструментарием: скальпелем и съемными лезвиями разного размера. Зоны поражения гиперкератозом, расположенные на подошве стопы, в межпальцевых промежутках или на плюсне-фаланговых суставах напоминают узкие ленты или рисовые зерна. Снятие жесткого рогового слоя на этих участках успешно проводится полыми лезвиями.
Мастер-подолог снимает огрубевшие слои кожи очень осторожно под тщательным визуальным контролем, чуть-чуть не доходя до молодой розовой кожи. При технически грамотном выполнении процедуры целостность мягких тканей не нарушается, а жесткий роговой слой удаляется бесследно.
Заключительным этапом подологического лечения гиперкератоза является шлифовка кожи. Она может проводиться как при помощи традиционных пилок, так и аппаратным методом при помощи керамических насадок одноразового применения. Аппаратные методики педикюра имеют преимущества в быстроте, гигиеничности и большей эффективности.
Гипергидроз стоп – это хронический дерматоз, характеризующийся повышенным потоотделением в области подошв, связанный с нарушением функционирования эккриновых потовых желез. Количество выделяемого пота не коррелирует с физической нагрузкой или перегревом. Мацерация влажной кожи, присоединение грибковой и бактериальной инфекции приводят к появлению неприятного запаха, несмотря на регулярный гигиенический уход за стопами. Диагноз ставится на основе данных осмотра, диагностических тестов. Местное лечение предполагает использование антиперспирантов, ортезов, назначение инъекций Ботокса. При неэффективности локальных воздействий больному показана операция - симпатэктомия.
МКБ-10
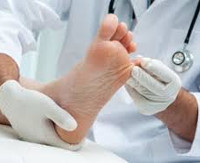
Общие сведения
В медицинской литературе для обозначения патологии используются синонимичные названия «плантарный» или «подошвенный» гипергидроз. По разным данным, повышенная потливость стоп отмечается у 1-10% взрослого населения Земли. Среди военнослужащих этот показатель составляет 30-40% в связи с высокими физическими нагрузками и ношением форменной обуви. На долю эссенциального гипергидроза приходится 1% всех случаев локального повышения потоотделения подошв. Чаще чрезмерное выделение пота является симптомом или следствием протекающего в организме другого патологического процесса.

Причины
В основе развития патологии потоотделения лежит стойкое нарушение работы потовых желез под влиянием внешних и внутренних факторов. Выявление причин развития гипергидроза стоп проводится с целью подбора наиболее эффективного способа лечения, профилактики рецидивов. К развитию заболевания могут привести следующие факторы:
- Генетические аномалии. Развитие локального идиопатического гипергидроза, как правило, связано с избыточным количеством потовых желез на единицу площади кожи подошв или же неадекватной реакцией этих желез на нервную стимуляцию. По статистике, у 40% пациентов с повышенной потливостью стоп один или оба родителя страдают тем же заболеванием.
- Дерматологические заболевания. Чрезмерная потливость конечностей – один из значимых симптомов ряда ладонно-подошвенных кератодермий - гетерогенной группы наследственных заболеваний, для которых характерно наличие диффузного или очагового гиперкератоза кожи кистей и стоп. Гипергидроз подошв в сочетании с серо-коричневой пигментацией кожных покровов наблюдается при синдроме Цинссера-Энгмана-Коула.
- Неврологические нарушения. Локальный характер нарушения потоотделения, как правило, указывает на патологию периферической нервной системы. Изменения при этом могут быть асимметричными. В пораженной области отсутствует психогенное и терморегуляционное потоотделение, но сохраняется спонтанное и фармакологически индуцированное.
- Психоэмоциональное напряжение. Соматоформная дисфункция на фоне хронического стресса и переутомления развивается у 25-30% взрослого населения. Нарушение активности нервных центров, отвечающих за терморегуляцию, приводит к местному повышению потоотделения. При этом часто подошвенный гипергидроз появляется одновременно с аксиллярным или пальмарным, а проявления болезни усиливаются в ответ на эмоциональные всплески.
- Статические деформации стоп. Различные формы плоскостопия становятся причиной чрезмерной потливости подошв в 10-15% случаев. У спортсменов и военнослужащих к уплощению сводов стопы приводит повышенная нагрузка на опорно-двигательную систему. Решить проблему в той или иной мере позволяет использование ортезов или пошив индивидуальной ортопедической обуви.
Повышает риск развития патологии местное нарушение теплоотделения. В основном оно связано с ношением форменной или неправильно подобранной обуви, которая не обеспечивает нормального воздухо-, влаго- и теплообмена. Это с одинаковой вероятностью могут быть закрытые ботинки из кожзаменителя низкого качества или резиновые пляжные тапочки, которые носят в условиях жаркой погоды по несколько часов в день.
Патогенез
В генезе идиопатического гипергидроза стоп на первое место выходит недостаточность механизмов регуляции потоотделения со стороны периферической симпатической нервной системы. В качестве компенсаторной реакции развивается постденервационная чувствительность к эндогенным катехоламинам. В области поражения железы начинают производить большее количество пота. Причиной повышенной потливости также может стать избыточное количество потовых желез, число которых на 1 см2 превышает нормальное значение в 2-3 раза. При этом чувствительность потовых желез к адреналину и норадреналину может быть нормальная.
Хроническое эмоциональное напряжение по механизму обратной связи усиливает имеющиеся вегетативные нарушения, что негативно сказывается на течении заболевания. Так формируется порочный круг «повышенная потливость – стресс – усиление выраженности симптомов». Если не учитывать в лечении эту составляющую патологического процесса, то проводимая местная и общая терапия может не дать заметного эффекта.
Классификация
Наряду с подмышечным, ладонным и краниофациальным гиипергидрозом, потливость стоп относится к числу локальных нарушений потоотделения. Для них характерно вовлечение в патологический процесс одной анатомической области. По происхождению выделяют две формы плантарного гипергидроза, которые различаются по причинам возникновения и клинической картине:
- Первичный (эссенциальный, идиопатический). Развивается самостоятельно, вне связи с другими патологическими процессами в организме. Характеризуется повышением потоотделения кожи стоп в течение дня и нормализацией его во время ночного сна. Адекватная реакция на изменение температуры тела и окружающей среды, эмоции гнева, страха сохраняется.
- Вторичный. Является одним из симптомов имеющейся у человека патологии со стороны нервной, эндокринной систем и внутренних органов. Избыточное выделение пота наблюдается и днем, и ночью. Нормализуется потоотделение стоп во время ремиссии по основному заболеванию.
Первичный плантарный гипергидроз в зависимости от времени появления и особенностей течения заболевания делится на две формы: перманентную и ремитирующую. При перманентной форме начальные признаки нарушения потоотделения отмечаются у ребенка в первом десятилетии жизни. В дальнейшем течение заболевания хроническое. Дебют ремитирующей формы заболевания приходится на второе десятилетие жизни пациента. Характерно наличие ремиссий. Нарушение потоотделения обычно захватывает обе подошвы, но в научной литературе описаны случаи одностороннего поражения.
Симптомы гипергидроза стоп
Интенсивность выделения пота у пациентов существенно разнится. Легкую форму заболевания трудно отличить от нормальной физиологической потливости. При средней степени тяжести подошвы постоянно влажные, что создает больному определенные трудности при перемещении и повышает вероятность развития сопутствующих дерматологических заболеваний стоп более чем в 2 раза. Из-за обилия влаги ноги скользят, из-за чего проблематичным может стать поход в магазин, длительная прогулка. Выбор подходящих видов обуви существенно ограничивается.
При тяжелой форме гипергидроза стоп затруднительным становится передвижение по дому, выполнение повседневных дел. Сокращается перечень доступных профессий. Нарушается социальная адаптация больного: возникают трудности в общении с людьми, наблюдается стойкое нарушение настроения. Ряд исследований отмечает снижение сексуальной активности пациентов с чрезмерной потливостью ног, что объясняется растущей неуверенностью в себе.
Поверхность кожи на стопах при гипергидрозе постоянно влажная и холодная. Характерным признаком тяжелой формы заболевания является появление капель пота, которые под собственной тяжестью стекают по подошвам. Постоянно влажные кожные покровы подвержены мацерации, появлению болезненных трещин. Хроническое раздражение кожи продуктами разложения пота становится причиной опрелостей.
Бурное размножение бактериальной и грибковой флоры приводит к присоединению зуда, жжения в области стоп. Вторичное брожение пота, примесь аммиачных соединений и жирных кислот может стать причиной бромидроза – резкого неприятного запаха. Вслед за этим по причине постоянного эмоционального напряжения и фиксации пациента на проблеме формируется бромидрофобия – страх появления заметного для окружающих прелого запаха стоп.
Осложнения
У пациентов с гипергидрозом грибковые поражения кожи стоп и ногтей наблюдаются в 3 раза чаще, чем в среднем в популяции. При этом микозы хуже поддаются лечению, часто рецидивируют, во время обострений значительно усугубляют состояние пациента. Способствует развитию грибковой флоры повышенная влажность и неправильно подобранная обувь.
Больные с патологией потоотделения тяжелой степени отмечают выраженные ограничения, связанные с выполнением повседневных дел и социальным взаимодействием. На этом фоне у них развиваются различные психосоматические расстройства: у 74% пациентов появляются реакции тревоги, у 63% наблюдается нарушение сна, в 38% случаев диагностируется депрессия разной степени тяжести, 43% случаев - нарушение вегетативных рефлексов.
Диагностика
Обследование пациента с избыточной потливостью стоп включает комплекс лабораторных и инструментальных методов. Перед врачом-дерматологом стоит задача выявить основное заболевание и по возможности ‒ причину развития патологии. Подтвердить наличие гипергидроза стоп и установить степень тяжести заболевания позволяют количественные диагностические тесты:
- Проба Минора. В норме крахмал, нанесенный на кожу поверх раствора йода, не окрашивается. При повышенной потливости кожные покровы приобретают интенсивный фиолетовый цвет. Четкая граница зоны повышенной потливости позволяет провести дифференциальную диагностику локального гипергидроза с другими заболеваниями, при которых отмечается избыточная потливость нижних конечностей.
- Гравиметрический тест. Метод применяется для определения количества пота, выделенного кожей за единицу времени. Для этого используется фильтровальная бумага, которая взвешивается до и после прикладывания листа к коже стопы. Количественные результаты теста позволяют определить степень тяжести гипергидроза.
Для исключения деформации стоп может быть назначена консультация ортопеда, выполнение компьютерной фотоплантографии. При подозрении на заболевание нервной системы проводится осмотр невролога. Расстройства психо-эмоциональной сферы требуют внимания психотерапевта. Диагноз эссенциального гипергидроза может быть поставлен после исключения заболеваний, которые способны спровоцировать повышенную потливость ног.
Лечение гипергидроза стоп
В клинической дерматологии врачебная тактика определяется формой дерматоза, степенью тяжести основного заболевания, характером имеющейся сопутствующей патологии. Терапия начинается с консервативного местного и общего лечения и только при отсутствии заметного эффекта определяются показания к операции.
Консервативная терапия
В каждом конкретном случае лечение подбирается индивидуально. При средней и легкой степени тяжести заболевания достаточно бывает курсового назначения препаратов на период обострения симптомов. При тяжелой степени доказали свою эффективность сочетания различных методик, в том числе психо- и физиотерапии с поддерживающим местным лечением. Пациентам с повышенным потоотделением стоп назначается:
- Использование антиперспирантов. Для стоп могут быть использованы как обычные гигиенические, так и медицинские антиперспиранты на основе гексахлоргидрата алюминия. Обязательное условие их применения – нанесение средства на чистую сухую кожу для того, чтобы частицы действующего вещества могли проникнуть в устья потовых желез и заблокировать их.
- Местное лечение. Дополняют действие антиперспирантов присыпки и растворы для стоп, содержащие салициловую кислоту, соли цинка и висмута, формальдегид. Эти препараты предназначены для курсового применения во время обострения заболевания для нормализации потливости, устранения мацерации кожи и неприятного запаха.
- Коррекция психосоматических расстройств. В комплексном лечении локального гипергидроза целесообразно использовать метод системной поведенческой терапии, назначение антидепрессантов и дневных транквилизаторов. Ряд исследователей отмечает хороший терапевтический эффект транскраниальной электростимуляции.
- Радиочастотное воздействие. Под воздействием электромагнитного излучения происходит локальный нагрев тканей. В результате стенки эккриновых и апокриновых потовых желез становятся более плотными, теряют способность накапливать и выделять большие количества пота.
- Инъекции препаратов ботулотоксина А. Введение в ткани Ботокса, Диспорта и других препаратов данной группы блокирует передачу нервных импульсов к потовым железам на срок до 6 месяцев. Отсутствие стимулирующего воздействия со стороны вегетативной нервной системы приводит к локальному снижению или полному прекращению потовыделения.
- Коррекция статических деформаций стоп. Правильно подобранные ортезы позволяют скорректировать продольное и поперечное плоскостопие, отклонение первого пальца стопы. Использование самоформующихся ортезов с противогрибковым эффектом способствует сокращению времени достижения ремиссии, уменьшению вероятности развития рецидива в течение года в 2,5 раза.
Хирургическое лечение
Существенным недостатком консервативного лечения является то, что его необходимо проводить пожизненно, а результат применения средств местного и системного действия не всегда удовлетворяет больного. Решить проблему позволяет эндоскопическая поясничная симпатэктомия. В ходе малоинвазивной операции, которая проводится через небольшие проколы кожи в поясничной области, пересекаются симпатические нервные стволы.
Поясничная симпатэктомия крайне редко приводит к появлению компенсаторной потливости других областей тела. Это позволяет перерезать нервные стволы вместо того, чтобы их клипировать, как это принято при торакальной симпатэктомии. Фактически, операция позволяет устранить проблему гипергидроза стоп навсегда.
Прогноз и профилактика
Гипергидроз стоп – хроническое заболевание, которое не угрожает жизни пациента, но значительно снижает ее качество. В большинстве случаев комплексное консервативное лечение позволяет минимизировать проявления болезни и нормализовать состояние больного. Хирургическая операция – это крайняя мера в тяжелых случаях, когда избыточная потливость стоп ограничивает повседневную активность человека.
Профилактика вторичного гипергидроза стоп включает подбор подходящей по размеру, сезону и уровню физической активности обуви из натуральных дышащих тканей. В первую очередь это касается спортивной обуви. Удобные кроссовки, лыжные ботинки, штангетки не нарушают теплообмен стоп, способствуют равномерному и мягкому распределению нагрузки на нижние конечности.
1. Комплексное лечение гипергидроза стоп у военнослужащих: Автореферат диссертации/ Патрушев А.В. – 2008.
2. Коррекция психосоматических расстройств в комплексном лечении гипергидроза: Автореферат диссертации/ Шевченко О.С. – 2005.
3. Гипергидроз: способ коррекции/ Бартышина С.В., Хаертдинова Л.А.// Практическая медицина - 2014 - №8 (84).
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
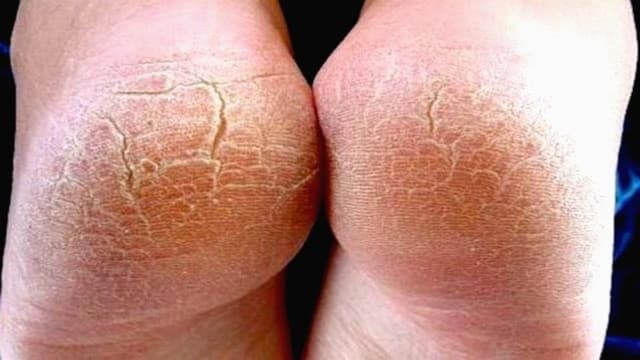
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.

Онихолизис ногтей – дистрофическое поражение ногтевой пластины, проявляющееся в ее отделении от ложа при частичном или полном сохранении привычной формы. Патология с одинаковой частотой развивается на пальцах кистей или стоп. Около 60% выявляемых случаев заболевания становятся последствиями травм, до 30% формируются под воздействием дерматомикоза. Оставшиеся 10% приходятся на соматические заболевания, дерматозы или пиодермии. Заболевание может развиться у человека в любом возрасте, у женщин диагностируется чаще, чем у мужчин. При травматическом поражении ногтя патология не доставляет существенного дискомфорта носителю, лечение проводится из эстетических соображений.
Причины развития
Дерматологи выделяют три группы причин развития заболевания:
Механизм развития онихолизиса на пальцах определяется первопричиной патологии.
Травматические поражения рук или ног оказывают влияние на ногти и ногтевое ложе. Между ними формируется подногтевая гематома, сосуды в верхних слоях дермы сдавливаются, что приводит к нарушению питания ногтя, изменению его химического состава и потере эластичности. Пластинка деформируется, связь между ней и ложем ослабевает. Происходит отслоение со стороны свободного края. Нарушение прилегания усиливает риск возникновения очага инфекции и развития воспаления. Корень ногтя не утрачивает связи с матрицей. После рассасывания гематомы пластинка растет в прежнем режиме.
Инфекционный онихолизис на руках или ногах возникает из-за воспаления. Процесс включает три стадии:
- альтерацию – патологическое повреждение дермы, клетки иммунной системы вырабатывают цитокины и медиаторы воспаления;
- экссудацию – нарушение водно-электролитного баланса в тканях, набухание ногтя, развитие патогенной микрофлоры на ложе;
- пролиферацию – развитие гиперкератоза ногтевого ложа с его последующей деформацией.
Нормальный рост ногтевой пластинки начинается после полного купирования воспалительного процесса. Осложненный онихолизис ногтей на руках или ногах потребует от пациента не только выполнения всех медицинских предписаний дерматолога, но и соблюдения диеты.
Аллергический вариант патологии развивается по схожему с воспалительным сценарию. В стадии экссудации вырабатывается избыточное количество антител к патогенной микрофлоре. Это приводит к повышению чувствительности кожи, усилению процессов деформации пластины ногтя и прилежащей к ней дермы. Процесс регенерации существенно замедляется.
Дерматологи выделяют несколько основных типов патологии на основании клинической картины заболевания и причины поражения ногтевых пластин пациента. Наиболее часто встречаются следующие виды онихолизиса:
- травматический;
- дерматологический;
- эндокринный;
- системны;
- грибковый;
- бактериальный;
- аллергический.
Травматические поражения ногтей возникают после ранений или ожогов тканей пациента. Вероятными причинами остаются занозы, чрезмерные физические воздействия, влияние ядовитых или токсичных веществ. Пальцы ног могут пострадать при ношении тесной или плохо вентилируемой обуви.
Дерматологический тип патологии развивается под действием дерматозов, приводящих к нарушениям процессов клеточного питания в зоне поражения. Эндокринный онихолизис становится результатом гуморальных нарушений в организме человека или хронических расстройств желез внутренней секреции.

Системный онихолизис вызывают заболевания пищеварительного тракта человека и следующие за ними нарушения обменных процессов. Состояние тканей пациента существенно улучшается после устранения заболевания-первопричины отделения ногтей от ложа.
Грибковый тип патологии формируется после образования колоний микрогрибов в подногтевом пространстве. Следующее за этим изменение ногтевого ложа почти не затрагивает сам ноготь, который сохраняет неизменный вид. Заболевание развивается как итог длительной микотической инфекции.
Бактериальное течение онихолизиса – результат присоединения вторичной инфекции в любому типу патологии. Аллергические поражения тканей ногтей развиваются на фоне приема пациентом лекарственных препаратов, контактов с химическими веществами или направленным ультрафиолетовым излучением.
Симптомы на руках и ногах
Клиническая картина заболевания одинакова при всех типах патологии: ногтевая пластина отделяется от ложа со свободного края в дистальном или боковых отделах до луночки ногтя. Окраска пластинки меняется с телесной на серо-белую из-за попадания воздуха в подногтевой промежуток. При развитии в образовавшемся свободном пространстве патогенной микрофлоры возможно дальнейшее изменение цвета: желтый становится результатом бактериальных инфекций, коричневый – формирования колонии микрогрибов, зеленый – поражения синегнойной палочкой.
Бактериальные инфекции влияют на структуру и прочность ногтевой пластинки. Поверхность ногтей теряет блеск, становится шероховатой и постепенно деформируется. Подногтевое пространство наполняется грязью и кератином. Это приводит к развитию гиперкератоза, характеризующегося неприятным запахом. При запущенных стадиях патологии может развиться очаг вторичного воспаления. Отслоение части ногтя называется частичным онихолизисом, всей пластинки – тотальным.
Обращение к врачу
Обнаружение первых симптомов онихолизиса – весомая причина для визита в клинику. Любые стадии заболевания требуют консультации с дерматологом. Во время диагностики и лечения болезни пациенту могут потребоваться заключения других специалистов: эндокринолога, хирурга, терапевта.
Игнорирование симптомов патологии может привести к множественным повреждениям ногтевых пластин на руках и ногах пациента, формированию многочисленных очагов инфекции и поражению иных тканей и систем организма.
Диагностика на ногах и руках
Постановка диагноза осуществляется в ходе визуального осмотра пациента дерматологом. Развитию онихолизиса предшествует поражение ногтевых пластин линиями Бо, возникающими на фоне повреждения матрицы ногтей. Этот признак свидетельствует о систематических травмах или наличии соматических патологий.
Обязательным этапом клинических тестов становится получение соскобов с поврежденных тканей для проведения лабораторных исследований и исключения микотических поражений ногтя и ногтевого ложа. Дифференциальная диагностика онихолизиса проводится с микозами, псориазом, красным плоским лишаем, болезнью Боуэна и ониходистрофиями неясной этиологии.
Разные виды онихолизиса на пальцах рук или ног потребуют углубленных анализов для установления причин развития патологии с множественной клинической картиной. Поводом для того становится разнообразие цветов ногтевых пластин, видимые отличия в их структуре, прозрачности, площади гиперкератотического наслоения.
Лечение онихолизиса ногтей
Патология требует проведения комплексной терапии. Ключевой задачей становится лечение основного заболевания, на фоне которого развивается онихолизис ногтей. Аллергический тип поражения ногтевой пластины требует консультации пациента с диетологом или гастроэнтерологом для корректировки работы пищеварительной системы посредством диеты. Устранение дисбаланса минералов и витаминов снизит вероятность дальнейшего прогресса онихолизиса.
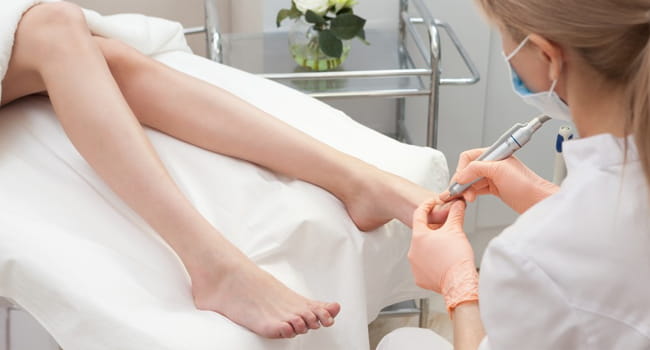
Травматический тип патологии предполагает ежедневного удаление отрастающих тканей отслоившегося участка с последующей дезинфекцией подногтевого пространства и защитой ложа антибактериальным пластырем.
Отслоения большой площади лечатся хирургическим путем. После удаления ногтевой пластинки на ложе накладываются антибактериальные и антисептические повязки. Операция позволяет хирургам удалить гиперкератотические наслоения, грязь и последствия развития гематом. Восстановление ногтя осуществляется с применением желатиновых растворов различной концентрации.
Бактериальные и микотические поражения ногтя лечатся с помощью спиртовых растворов анилиновых красок, антибактериальных и противогрибковых препаратов.
Запись на прием
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Читайте также:

