Отслоение подкожной клетчатки при
Обновлено: 27.04.2024
Муниципальное автономное учреждение здравоохранения Ордена Знак Почета «Городская клиническая больница № 8», г. Челябинск, Россия,
Федеральное государственное бюджетное учреждение «Российский научный центр «Восстановительная травматология и ортопедия» им. акад. Г.А. Илизарова» Министерства здравоохранения Российской Федерации, г. Курган, Россия
КЛИНИЧЕСКИЙ ПРИМЕР ЛЕЧЕНИЯ ПАЦИЕНТКИ С ОБШИРНОЙ ТРАВМАТИЧЕСКОЙ ОТСЛОЙКОЙ МЯГКИХ ТКАНЕЙ
Обширная отслойка мягких тканей (ООМТ) часто является серьезной хирургической патологией, характеризующейся отслоением кожи и подкожной клетчатки от нижележащих мышц и фасций, возникающей в результате внезапного сдвига, приложенного к поверхности кожи [1, 2].
Основные локализации обширных отслоек кожи – это нижние конечности, туловище, скальп и лицо 5. Отслойки можно классифицировать как закрытые/внутренние или открытые/внешние поражения 8. Как результат такой травмы может быть полный некроз отслоенных тканей из-за нарушения в них кровообращения [10]. Кроме того, из-за неправильного ведения ран у пациентов с обширными размозжениями тканей под отслоенной кожей часто развивается инфекционный процесс, некротический фасциит, приводящие к еще более тяжелому состоянию и летальному исходу [7, 11].
Однако различие между жизнеспособными и нежизнеспособными тканями может быть затруднено при раннем лечении ООМТ в обоих типах травм [7]. И поскольку каждая травма уникальна по разнообразию поражений, трудно разработать соответствующий алгоритм принятия решений для лечения; поэтому исход ООМТ часто остается недооцененным [1, 6]. На результат лечения оказывают свое влияние множество факторов: локализация, площадь и глубина повреждения тканей, сопутствующие травмы и патологии, лабораторные данные, а также выбор метода лечения: качество первичной хирургической обработки тканей, первичное наложение швов, первоначальное консервативное лечение, последовательное этапное удаление размозженных тканей, применение вакуумного лечения ран (VAC), первичная пластика по Красовитову 14. При подобных травмах также важен способ фиксации конечности. Создание благоприятных условий для заживления ран оптимальнее всего происходит в условиях чрескостного остеосинтеза по Илизарову [15, 16].
При этом необходимо подчеркнуть, что до настоящего времени лечение таких больных проходит с наличием ряда организационных и лечебно-тактических проблем, начиная с того, что существуют сложности с кодировкой данной патологии в системе МКБ 10. Для травмы нижних конечностей подходит код Т04.3 (Размозжение нескольких областей нижней (их) конечности (ей)). При этом в перечне нозологий ОМС по травматологии отдельно данный вид травмы не выделяется. Соответственно, медицинские карты этих больных учитываются по другим кодам: в лучшем случае как политравма, в худшем – как скальпированная рана. Нет утвержденного объема обследования мягких тканей, необходимых методов лечения, критериев выполнения стандарта для данной патологии. Нет клинических рекомендаций и стандартов лечения пациентов с данной патологией, утвержденных Министерством здравоохранения РФ.
КЛИНИЧЕСКИЙ ПРИМЕР
Работа была выполнена в соответствии с этическими нормами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками 2013 г. и «Правилами клинической практики в Российской Федерации», утвержденными приказом Минздрава РФ от 19.06.2003 г. № 266. Пациент подписал информированное согласие на проведение хирургического вмешательства и публикацию полученных данных без идентификации личности.
В качестве клинического примера хотим представить опыт лечения больной К. 55 лет, которая получила травму 17.04.2012 во время дорожно-транспортного происшествия. При посадке в автобус она оступилась, упала на землю, после чего автобус проехал по ее левой нижней конечности. Бригадой скорой медицинской помощи в тяжелом состоянии, обусловленном травматическим шоком 2 степени и продолжающимся кровотечением, была доставлена в приемное отделение ближайшей к месту травмы МБУЗ ГКБ № 8 г. Челябинска с диагнозом: «Политравма, геморрагический шок 2 степени (табл.), обширная открытая отслойка мягких тканей левой нижней конечности (стопа, голень, бедро), продолжающееся кровотечение из левой паховой области».
Таблица. Динамика лабораторных показателей у пациентки К. 55 лет
Эритроциты, ×10 12 /л
Лейкоциты, ×10 9 /л
Тромбоциты (10 9 /л)
Прокальцитониновый тест, нг/мл
Общий билирубин, мкмоль/л
Прямой билирубин, мкмоль/л
При поступлении собран анамнез, проведены клинические и лабораторные исследования, выполнена рентгенография левой нижней конечности, таза. При поступлении на фоне проведения инфузии артериальное давление 90/60 мм рт. ст., пульс 80 в 1 мин, частота дыхательных движений 20 в 1 мин. Общая площадь выявленных отслоенных тканей 19 % поверхности тела. Выявлен открытый перелом проксимальной фланги 1-го пальца левой стопы без смещения. Таким образом была установлена степень тяжести травмы по шкале Injury Severity Score (ISS) (Baker S.P. et al., 1974) – тяжелая, индекс травмы (Kirkpatric J.R., Youmans R.L., 1971) – 12 (тяжелое повреждение) [17, 18]. По классификации отслоек по Arnez Z.M. с соавторами (2009) полученная травма относится ко второй группе (нециркулярная рана, зона повреждения ограничена одним слоем (как правило, между глубокой фасцией и подкожно-жировой клетчаткой)) [19].
На фоне проводимой противошоковой терапии травматологами-ортопедами была выполнена операция: первичная хирургическая обработка ран левой нижней конечности, остановка кровотечения левой паховой области. Проведена ревизия ран на протяжении всей левой нижней конечности, выявлен отрыв кожи с подкожно-жировой клетчаткой от поверхностной фасции на бедре и голени полуциркулярного характера, в области коленного сустава – по задней полуокружности, на стопе – циркулярно.
Пульс на тыльной артерии стопы и задней большеберцовой артерии ритмичный, ослабленный. Нарушений чувствительности на пальцах стопы нет. Снижена чувствительность на отслоенных кожных лоскутах. Первый палец на левой стопе бледный, прохладный. Другие пальцы телесного цвета, теплые, но прохладнее, чем на здоровой стопе. Под общей анестезией ткани левой нижней конечности были отмыты растворами антисептиков, выполнена остановка кровотечения, покровные ткани были уложены на свое место и фиксированы швами, установлены активные дренажи, конечность с учетом обширности повреждения мягких тканей была фиксирована аппаратом Илизарова. С учетом тяжести общего состояния больная после операции доставлена в реанимационном отделении.
19.04.2012 выполнена трахеостомия. Несмотря на выполненные манипуляции, кровотечение из поврежденных тканей сохранялось. В течение следующих суток по дренажам было получено около 400 мл геморрагического отделяемого (источник – область задней поверхности коленного сустава). В связи с этим на вторые сутки после травмы пострадавшая была взята опять в операционную, где выполнена повторная хирургическая обработка. Попытка найти поврежденные магистральные сосуды не увенчалась успехом. Вмешательство закончилось установкой дренажей и ушиванием раны.
В послеоперационном периоде состояние больной продолжало оставаться тяжелым. В последующие 10 дней больная оставалась в отделении реанимации, где проводились перевязки. Общее состояние пострадавшей постепенно ухудшалось, что выражалось в клинической картине локального и общего статуса и подтверждалось данными инструментальных и лабораторных исследований. Тяжелое состояние было обусловлено явлениями перенесенного травматического и геморрагического шока, неблагоприятным течением обширного раневого процесса, токсикоза, являющегося следствием всасывания в микроциркуляторное русло продуктов распада тканей. Температура имела гектический характер.
К 11-м суткам после травмы отмечалась церебральная, дыхательная, сердечно-сосудистая недостаточность, имелась острая печеночная и нутритивная недостаточность. По шкале Глазго – 10 баллов, RASS – 2 балла. Локально отмечалось увеличение конечности в объеме, покраснение кожных покровов, обширные участки некроза кожи и подкожно-жировой клетчатки. Были удалены швы, раскрыты раны, из которых получено мутное серозно-гнойное отделяемое. В анализах крови выраженный сдвиг лейкоцитарной формулы, гиповолемия, прокальцитониновый тест резко положительный (табл.). По результатам клинического и лабораторного обследования был диагностирован ранний посттравматический сепсис, по шкале SOFA (Sequential Organ Failure Assessment) – 6, по шкале APACHE – 22 балла. Из ран были высеяны Pseudomonas aeruginosa в 10 5 , Acinetobacter baumannii 10 6 , Aeromonas 10 6 , Klebsiella pneumonia 10 6 ; из крови был высеян Enterococcus faecium 10 4 и Acinetobacter baumannii 10 2 .
На совместном консилиуме с привлечением пластического хирурга из ожогового центра г. Челябинска (03.05.2012) было решено выполнить в срочном порядке повторную хирургическую обработку ран с их ревизией, иссечением нежизнеспособных тканей, при этом пациентка уже находилась в состоянии септического шока.
При очередной ревизии ран выявлено, что у больной имелась недиагносцированная обширная отслойка покровных тканей не только левой нижней конечности, но и левой ягодичной области, передней брюшной стенки в подвздошной, паховой и левой боковой областях (рис. 1, 2). При этом под поврежденными кожными покровами находились напряженные гематомы общим объемом до 300 мл. В результате общая площадь поражения составила 30 % поверхности тела. При ревизии ран выявлен разрыв большой ягодичной мышцы, что было закрыто разволокненной широкой фасцией правого бедра (рис. 3), размозжение части мышц голени и бедра. Такие повреждения тканей (некробиоз) неизбежно вызывали эндогенную интоксикацию и развитие гнойно-септических осложнений.
Рисунок 1. Фотография левой нижней конечности пациентки К. 55 лет на 15-е сутки после травмы перед ревизией отслоенных тканей. Видны формирующиеся зоны некроза покровных тканей левого бедра, серая подкожно-жировая клетчатка раны, коленного сустава и стопы, кровоизлияния в покровные ткани проксимальнее раны
Рисунок 2. Фотография левой стопы пациентки К. 55 лет на 15-е сутки после травмы. Видны поврежденные покровные ткани, характер и тяжесть повреждения определить сложно из-за наличия типичной для хирургии ошибки. Окружающие рану покровные ткани широко и густо окрашены раствором бриллиантового зеленого, под которым сложно определить особенности кожных покровов (цианоз, некроз, гиперемия)
Рисунок 3. Фотография пациентки К. 55 лет. Во время ревизии раны на бедре выявлено наличие отслойки покровных тканей между поверхностной фасции бедра и подкожно-жировой клетчаткой, доходящей до лонного сочленения и линии пупка
Во время операции было произведено широкое раскрытие «карманов», иссечены некротические и резко ишемизированные ткани. Общая площадь удаленных покровных тканей составила 15 % поверхности тела. Однако половину из удаленных кожных покровов удалось обработать по Красовитову и подготовить для последующей реплантации (рис. 4). Установлены активные дренажи, наложены наводящие швы для фиксации лоскутов. В конце операции раны частично закрыты полнослойными кожными аутотрансплантатами. На глубокую рану передней поверхности правого бедра уложена вакуумная повязка VivanоMed c переменным разряжением (производитель медицинского изделия «Пауль Хартманн АГ». Место нахождения организации – Германия, 'Paul Hartmann AG', Paul-Hartmann-Str.12, 89522, Heidenheim, Germany. ФСЗ 2012/12770. Дата государственной регистрации медицинского изделия: 20.08.2012. Срок действия регистрационного удостоверения: бессрочно).
Рисунок 4. Фотографии левой нижней конечности пациентки К. 55 лет во время операции на 15-е сутки после травмы
После этой операции пациентка продолжала лечение в отделении реанимации на аппарате искусственного дыхания. Состояние пациентки стабилизировалось в течение трех суток. В послеоперационном периоде регулярно проводились перевязки и хирургические обработки под общей анестезией, общая инфузионная и антибактериальная терапия. Показательна динамика изменений прокальцитонинового теста, которая говорит о купировании системной воспалительной реакции организма (табл.).
11, 21, 25 мая выполнялись этапные некрэктомии и пластики ран левой нижней конечности расщепленными кожными трансплантатами (рис. 5). 22.05.2012 больная экстубирована, 25.05.2012 переведена в общую палату, где продолжено медикаментозное лечение и перевязки. С 28.05.2012 больная начала вставать, постепенно увеличивая физическую нагрузку. Переведена из хирургического стационара в отделение реабилитации 30.05.2012, срок лечения острой травмы составил 33 дня.
Рисунок 5. Этап реконструктивно-восстановительного лечения пациентки К. 55 лет через 1 месяц после травмы
При выписке пациентки отмечалось благоприятное заживление всех ран, сохранялась мозаичная гипестезия кожи в зонах отслойки. За время нахождения на реабилитации больная была вертикализирована, она снова научилась ходить.
После выписки из стационара больная продолжила курс реабилитации в амбулаторных условиях. Самостоятельно она начала ходить через 2 месяца после травмы, через два года вернулась к обычной трудовой деятельности в качестве преподавателя кафедры физкультуры. На контрольном осмотре через 6 лет больная жалоб не предъявляет, ран нет, трофических язв нет, занимается спортом, носит обычную обувь (рис. 6).
Рисунок 6. Отдаленный результат лечения пациентки К. 55 лет через 6 лет
Рассмотренное клиническое наблюдение демонстрирует следующее:
1. При отсутствии серьезных повреждений внутренних органов и минимальной скелетной травмы на фоне обширной отслойки мягких тканей развивается угрожающее жизни состояние, требующее длительной интенсивной терапии и неотложных хирургических вмешательств.
2. Использование современных диагностических процедур (УЗИ, КТ с контрастированием сосудов, МРТ левой нижней конечности, передней брюшной стенки, ягодичной области) у данной пациентки в ближайшее время после травмы позволило бы точнее и раньше установить диагноз, определить тяжесть повреждения тканей и выбрать более правильную хирургическую тактику лечения.
3. Своевременное участие пластического хирурга в процессе лечения необходимо для установки точного диагноза, оказания специализированной помощи при обширных отслойках покровных тканей.
4. Обработка кожных покровов раствором бриллиантового зеленого (или иными красящими антисептиками) затрудняет визуальную оценку состояния покровных тканей (гиперемию, цианоз, сосудистую реакцию) и должна быть исключена из арсенала лечебных мероприятий.
5. Выявленные на начальном этапе лечения данной больной организационные и тактические ошибки являются достаточно характерными при оказании медицинской помощи пострадавшим с подобными травмами. В связи с этим необходимо проведение большой информационной и организационной работы с целью разработки и практического внедрения алгоритма ведения больных с обширными отслойками мягких тканей.
Информация о финансировании и конфликте интересов
Исследование не имело спонсорской поддержки.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
И.Е. МИКУСЕВ, Г.И. МИКУСЕВ, Р.Ф. ХАБИБУЛЛИН
Казанская государственная медицинская академия
Республиканская клиническая больница МЗ РТ, г. Казань
Микусев Глеб Иванович
кандидат медицинских наук, врач-травматолог
Статья посвящена одному из тяжелых и относительно редких повреждений, встречающихся в практике хирургов и травматологов — травматической отслойке кожи. Описание этого вида патологии в хирургических руководствах и учебниках не отличается особой полнотой. Поверхностное знакомство хирургов и травматологов с травматической отслойкой кожи иногда способствует просмотру этого повреждения. Даны четкие рекомендации по диагностике и лечению травматической отслойки кожи.
Ключевые слова: травматическая отслойка кожи, диагностика, лечение.
I.E. MIKUSEV, G.I. MIKUSEV, R.PH. KHABIBULLIN
Kazan State Medical Academy
Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan, Kazan
Traumatic skin detachment: diagnostic and treatment
The article considers one of the severe and relatively rare damages which occur in the practice of surgeons and traumatologists — traumatic skin detachment. The description of this type of pathology in textbooks and work manuals is not full. Sketchy knowledge of surgeons and traumatologists of traumatic skin detachment sometimes leads to omitting such an injury. Clear guidelines for the diagnosis and treatment of traumatic skin detachment are given.
Key words: traumatic skin detachment, diagnostic, treatment.
Травматическая отслойка кожи возникает вследствие грубого механического воздействия различных движущихся предметов, большей частью вращающимся колесом. Из 53 случаев в наших наблюдениях у 18 больных травматическая отслойка кожи возникла при наезде колеса автобуса, троллейбуса, грузовой и легковой автомашины. Падение с лестницы или крыши, удар тяжелым предметом, касательное соскальзывание тяжелого предмета или прижатия им, сдавливание движущимся вагоном, автомобилем, протаскивание тела по земле трамваем и т.д. — все эти факторы могут привести к травматической отслойке кожи.
По нашим наблюдениям, отслоение кожи не всегда проходит одинаково, на что также указывал и В.К. Красовитов (1947) [4]. Практически можно выделить три основных типа травматической отслойки кожи.
Первый тип: превалирует размозжение подкожной жировой клетчатки в зоне отслойки с разделением ее на участки, связанные с кожей, а оставшаяся часть — с фасцией (рис. 1 — закрытая травматическая отслойка кожи по 1-му типу и рядом открытая травматическая отслойка кожи по 1-му типу). При этом происходит полное нарушение кровоснабжения кожи из-за повреждения питающих сосудов.
Травматическая отслойка кожи по I типу: а — закрытая травматическая отслойка кожи по I типу; б — открытая травматическая отслойка кожи по I типу


Второй тип: на первое место выдвигается подкожный разрыв жировой клетчатки, не сопровождающийся грубым нарушением ее и глубжележащих тканей, при этом большая часть подкожно-жировой клетчатки отходит вместе с кожей, образуя довольно толстый пласт, содержащий достаточное количество питающих сосудов (рис. 2 — закрытая травматическая отслойка кожи по 2-му типу и рядом открытая травматическая отслойка кожи по 2-му типу).
Рисунок 2.
Травматическая отслойка кожи по II типу: а — закрытая травматическая отслойка кожи по II типу; б — открытая травматическая отслойка кожи по II типу


Третий (смешанный, комбинированный) тип: участки размозжения подкожно-жировой клетчатки чередуются с участками, где сохранилась большая часть этой клетчатки вместе с кожей в виде пласта (рис. 3 — смешанная, комбинированная закрытая отслойка кожи).
Смешанная, комбинированная закрытая отслойка кожи

По-видимому, тип отслойки кожи зависит от механизма травмы, в основном от быстроты перемещения повреждающего предмета по отношению к области тела, от физических свойств тканей на поврежденном участке и от возраста пострадавшего.
Клинически, как по нашим наблюдениям, так и по данным других авторов [5, 6], могут быть выделены закрытые и открытые травматические отслойки кожи. Среди наблюдаемых больных закрытая отслойка кожи встретилась у 13 больных.
Все отслойки кожи еще со времен Morel-Lavallee принято разделять на три группы: малые, средние и большие, но, к сожалению, без уточнения размеров участка повреждения.
При травматической отслойке кожи всегда образуется щелевидное пространство («карман»), чаще всего между кожей и первой фасцией. В момент травмы одновременно с разрушением жировой ткани разрываются кровеносные и лимфатические сосуды, и «карман» начинает заполняться изливающейся кровью и лимфой, появляется ощущение зыбления (ундуляция).
Для установления правильного диагноза травматической отслойки кожи очень важным является уточнение механизма травмы, т.к. механизм возникновения отслойки — это грубое механическое воздействие различных движущихся предметов и при этом приложение силы под некоторым углом.
При повреждениях, где имеется сильный ущерб мягких тканей, особенно при повреждениях колесом движущегося транспорта и т.п., надо всегда помнить об отслоениях кожи. Тем не менее, по нашим наблюдениям, диагностические ошибки при этом виде повреждения, особенно в случае закрытой отслойки кожи, допускаются. Мы полагаем, это связано с тем, что практические врачи хирургического профиля с травматической отслойкой кожи мало знакомы. При поступлении подобных больных, особенно при закрытых травматических отслойках кожи, как правило, выставляется диагноз ушиб мягких тканей и подкожная гематома травмированной области, которая достоверно подтверждается пункциями с удалением кровянистого содержимого. При сочетании повреждения конечностей на разных уровнях (особенно при дорожно-транспортных травмах) основное внимание в первую очередь уделяется открытым повреждениям, не предполагая о возможном тяжелом закрытом повреждении, таком как травматическая отслойка кожи.
Вышеизложенное наглядно показывает следующее клиническое наблюдение.
Больная И., 16 лет, для дальнейшего лечения поступила в КазНИИТО 06.02.1985 г., через 4 месяца после травмы — переднее колесо автобуса проехало через правую голень, а затем наехало (но не переехало!) и на левое бедро. После травмы больная доставлена в травматологическое отделение БСМП г. Набережные Челны, где был установлен диагноз: открытый перелом костей правой голени с обширным повреждением мягких тканей, разрыв наружно-боковой связки левого коленного сустава с гемартрозом. Травматический шок II ст. При обследовании больной на левом бедре четко были видны следы от протектора колеса с участками кровоподтеков без повреждения кожного покрова.
При поступлении больной на фоне противошоковых мероприятий выполнена первичная хирургическая обработка открытого повреждения костей правой голени с восстановлением кожного покрова. Только через сутки после госпитализации выявлена травматическая отслойка кожи левого бедра от верхней трети его до уровня коленного сустава (по-видимому, по первому типу). В дальнейшем наступил полный некроз кожи циркулярно на левом бедре на участках травматической отслойки кожи, что осложняло лечение пострадавшей в связи с тяжелым повреждением и правой голени. К сожалению, подобные диагностические ошибки в наших наблюдениях встретились в 6 случаях, что связано с недостаточным вниманием при обследовании и выяснением механизма травмы у пострадавших.
Лечение больных с травматической отслойкой кожи представляет определенные трудности, и шаблонного подхода при этом не должно быть. Как показали наши наблюдения, способы лечения прежде всего зависят от типа и площади отслойки.
Отслойки кожи малой и средней величины могут лечиться пункциями с последующим наложением давящей повязки. Если же после пункции опорожнения образовавшегося «кармана» кожи не наступает, а клинически в нем определяется содержимое, то показано рассечение кожи на 2-3 см для удаления сгустков крови и поврежденной подкожной жировой клетчатки. Наложение продолжительной давящей повязки после введения в ранку резинового выпускника также обязательно. А.Г. Гугуцидзе [7] для лечения травматической отслойки кожи малой и средней величины с успехом применял активный дренаж.
При обширных закрытых отслойках кожи возможны два способа лечения, в зависимости от типа отслоения. Как показали наши наблюдения, при первом типе закрытой травматической отслойки, когда превалирует размозжение подкожно-жировой клетчатки в зоне повреждения, необходима обработка кожи по В.К. Красовитову, когда с кожного лоскута и фасции полностью удаляется подкожно-жировая клетчатка. При втором типе отслойки обработка кожи по типу свободного полнослойного трансплантата является излишней, так как в толще кожно-подкожного лоскута содержится достаточное количество питающих сосудов. В случае смешанной (комбинированной) отслойки показана частичная обработка кожных лоскутов по Красовитову.
Однако до операции практически невозможно установить в каждом отдельном случае закрытой травматической отслойки кожи тип повреждения. Поэтому мы предлагаем очень простую методику уточнения типа отслоения до начала основного оперативного вмешательства.
При установленном диагнозе отслойки кожи или даже при подозрении на отслойку с учетом механизма травмы на нижних конечностях, а также на других участках тела после соответствующей обработки кожи больного и рук хирурга (в перчатках), проделывали «диагностические» насечки длиной до 3 см по наружной и внутренней поверхностям голени и бедра. Из этих разрезов проводится пальцевое обследование кожно-подкожных лоскутов кпереди и кзади и делаются дополнительные насечки над концом пальца. При отслойке по второму типу выявляется довольно равномерный на всех участках толстый пласт подкожно-жировой клетчатки, тогда как при первом типе участки пласта равномерной толщины почти не встречаются. А при смешанном (комбинированном) варианте отслойки кожи, наоборот, выявляются участки толстых равномерных пластов и участки кожи с незначительным слоем жировой ткани (или вообще без нее). Из этих же насечек легко установить наличие повреждения фасции и мышц, а также при показаниях произвести фасциотомию.
Очень важным диагностическим признаком при этой манипуляции является наличие в «кармане» размозженной подкожно-жировой клетчатки. При первом типе вместе с кровью и лимфой отходит значительное количество жировой ткани, тогда как при втором типе в жидком содержимом выделяются в основном капельки жира с единичными кусочками жировой ткани. При первом типе травматической отслойки насечки по наружной и внутренней поверхностям голени, а также бедра соединяются между собой по типу лампасного разреза и проводится обработка двух лоскутов (переднего и заднего) по Красовитову. Ранее проведенные насечки на этих лоскутах оставляются для оттока лимфы, крови и наносятся дополнительные насечки для лучшего приживления полнослойного кожного трансплантата.
Больная К., 15 лет, доставлена в КазНИИТО 30/Х1 1982 г. Диагноз: закрытый перелом костей правой голени и правой стопы. Больная попала под машину, и по правой ноге проехало колесо грузовой машины «МАЗ». У больной клинически выявлена циркулярная закрытая травматическая отслойка кожи с подкожной клетчаткой от средней трети правого бедра до области лодыжек с переходом на тыльную поверхность правой стопы. На рентгенограммах повреждений костей не выявлено. Обследование отслоенных участков кожи через диагностические насечки на голени и бедре показало, что имеется первый тип отслойки с размозжением подкожно-жировой клетчатки. Последняя в большом количестве отходила через насечки вместе с кровью и лимфой. Насечки соединены между собой по типу лампасных разрезов, начиная от лодыжек до средней трети бедра. Передний и задний лоскуты обработаны по Красовитову (под наркозом при переливании крови и полиглюкина). Операция продолжалась 5 часов.
Если при проведении «диагностических» насечек выявляется второй тип отслойки, то операция на этом завершается.
Больной Т., 33 года, доставлен 8/Ш 1983 г. с диагнозом закрытого перелома костей правой голени; находился в состоянии алкогольного опьянения. Со слов жены, правая нижняя конечность пострадавшего попала под колесо троллейбуса. Рентгенологически выявлен перелом дистального метафиза правой малоберцовой кости без смещения. Под наркозом проведена ревизия отслоенного лоскута через диагностические насечки на голени и бедре. Выделилось около 700-800 мл кровянистого отделяемого с капельками жира (но без жировой ткани!). Выявлен второй тип закрытой отслойки кожи с подкожной клетчаткой, а начиная от уровня головки малоберцовой кости до средней трети правой голени, через насечки установлено повреждение фасции этой зоны с частичным повреждением малоберцовых мышц. Поэтому насечки на этом участке соединены между собой по типу лампасного разреза и мышцы подшиты на свое место кетгутом. Швы на рану. В насечки введены резиновые выпускники, наложены циркулярная повязка стерильным бинтом, смоченным раствором риванола. Фиксация задней гипсовой лонгетой.
В случаях обширной открытой отслойки, когда имеется лишь одна питающая ножка, должна проводиться обработка кожи по Красовитову. Однако здесь допустимо частичное использование отслоенного кожно-подкожного лоскута при относительной целости клетчатки, начиная от питающей ножки, для местной пластики по типу реплантации при равной длине и ширине ножки (1:1), а вся остальная отслоенная ткань должна обрабатываться по типу полнослойного кожного трансплантата.
Лишь в случае отслойки кожно-подкожных лоскутов в размерах 1:1 или 1:1,5 возможно пришивание их без обработки по Красовитову. Однако и здесь хирургу необходимо убедиться в целости питающей ножки, т.е. в толщине ножки лоскута.
Отслоенные цилиндрические трубки кожи с подкожной клетчаткой с проксимальной питающей ножкой снабжаются кровью гораздо лучше, чем лоскут с дистальной ножкой. Поэтому, убедившись в жизнеспособности такого цилиндрического лоскута, последний после нанесения насечек может быть подшит на прежнее место. Естественно, и в этих случаях жизнеспособность лоскута будет зависеть от типа травматической отслойки.
Как показали наши клинические наблюдения, независимо от того, как была обработана отслоенная кожа: вручную скальпелем, или ножницами по типу полнослойного перфорированного лоскута, или по типу толстого расщепленного кожного лоскута дерматомом, или даже совсем не было обработки кожи при втором типе отслойки — наиболее поврежденные участки кожи (осаднение, ушиб, имбибиция на всю толщину кровью) в послеоперационном периоде некротизируются.
Возникает вопрос о целесообразности иссечения явно нежизнеспособных участков травмированной отслоенной кожи. К сожалению, не всегда имея под рукой готовый стерильный дерматом, щадя пострадавшего и боясь причинить ему дополнительную травму при взятии расщепленных кожных лоскутов, большинство хирургов стараются на время (как биологическую повязку) реплантировать явно нежизнеспособные кожные лоскуты (после обработки по Красовитову укладывают их на свое прежнее место). По нашему твердому убеждению, эту тактику следует признать неправильной, что подтверждается и другими авторами [8].
В заключение следует указать, что обширное повреждение кожного покрова конечности должно считаться столь же серьезной травмой для конечности, как, например, повреждение магистральных сосудов и нервных стволов. Правильная тактика хирурга с проведением первичной кожной пластики по показаниям является единственной мерой, которая, возможно, в некоторых случаях спасает не только конечность, но и жизнь пострадавшего. Лечение больных с указанными повреждениями должно начинаться с обязательного переливания крови, кровезаменителей, назначения комплекса витаминов, метилурацила и т. д.
Успех оперативного вмешательства при обширных повреждениях кожного покрова зависит от радикальности хирургической обработки раны, правильного выбора метода кожной пластики с безукоризненным его осуществлением и от надлежащего послеоперационного ухода.
1. Кодзаев К.К. Травматическая отслойка кожи // Вестн. хир. — 1936. — Т. 42, кн. 117-118. — С. 11-18.
2. Алексеев В.В. 2 случая decollement de la peau // Вестн. хир. — 1930. — Т. 21, кн. 62-63. — С. 212-213.
3. Paul D. Zur Versorgung von Skalpierungsverletzungen // Beitr. Orthop. Traumatol. — 1975. — Vol. 3. — S. 190-192.
4. Красовитов В.К. Первичная пластика отторгнутыми лоскутами кожи // Краснодар, 1947. — 236 с.
5. Рубашев С.М. К вопросу о лечении травматической отслойки кожи // Вестн. хир. — 1936. — Т. 47, кн. 127. — С. 87-88.
6. Элькин М.А. К вопросу о лечении травматической отслойки кожи // Хирургия. — 1939. — № 1. — С. 60-62.
7. Гугуцидзе А.Г. Травматическая отслойка кожи // Труды НИИТО МЗ Грузинской ССР. — Тбилиси, 1972. — Т. XI. — С. 233-237.
8. Schiefer R. Die Ablederungsverletzung (Ein Beitrag zur Anwendung des grossen Vollhautlappens) // Zbl Chir. — 1966. — Vol. 24. — S. 869-874.
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.

Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10
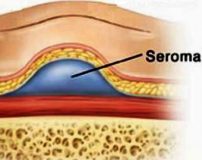


Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.

Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
- значительная отслойка жировой клетчатки;
- большая раневая поверхность;
- грубые хирургические манипуляции с тканями (многочисленные разрезы, захват раздавливающим инструментом и пр.);
- чрезмерное использование коагуляции;
- большая толщина подкожной жировой клетчатки (более 5 см).
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
- 1 группа. Асимптоматические образования, не требующие проведения лечебных мероприятий.
- 2 группа. Симптоматические серомы, для устранения которых достаточно пункций или активного дренирования.
- 3 группа. Симптоматические скопления жидкости, требующие проведения повторной операции.

Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
- Физикальный осмотр. В пользу серомы свидетельствует наличие ограниченного выбухания тканей в сочетании с положительным симптомом флюктуации. При отсутствии инфицирования гиперемия не выявляется или незначительная, пальпация малоболезненна. При инфицировании кожа багрово-синюшная, ощупывание резко болезненно, определяется плотный отек окружающих тканей.
- УЗИ мягких тканей. Показано для подтверждения диагноза при сомнительном симптоме флюктуации, для уточнения размеров крупных сером на этапе подготовки к хирургическому вмешательству. Свидетельствует о наличии полости, заполненной жидкостью.
- Лабораторные анализы. Для изучения характера содержимого серомы проводят цитологическое исследование. При подозрении на инфицирование выполняют бакпосев жидкости для определения возбудителя, назначают общий анализ крови для оценки выраженности воспаления.

Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
- Антибиотики. При отсутствии нагноения пациентам для профилактики назначают препараты широкого спектра действия внутримышечно. При появлении признаков инфицирования план антибиотикотерапии корректируют с учетом чувствительности возбудителя.
- НВПС. Нестероидные противовоспалительные средства уменьшают проявления воспаления и количество жидкости, выделяющейся в просвет полости послеоперационной серомы. Возможно внутримышечное введение или пероральный прием.
- Глюкокортикоиды. Гормональные препараты устраняют асептическое воспаление, блокируют образование жидкости. Медикаменты вводят в полость серомы после удаления жидкости.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
- Пункции. Наиболее простой способ удаления жидкости. Выполняется 1 раз в несколько дней, для полного излечения обычно требуется 3-7 пункций.
- Активная аспирация. При неэффективности пункций, значительном объеме серомы в полость образования устанавливают дренаж с устройством для активной аспирации.
- Реконструктивные операции. Показаны при упорном хроническом течении сером, отсутствии результата после лечения более щадящими способами.
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
2. Клинический случай длительной лимфорреи, возникшей после радикальной мастэктомии/ Ивашков В.Ю., Соболевский В.А.// Поволжский онкологический вестник – 2015.
3. Проблемы профилактики раневых осложнений у больных с послеоперационными вентральными грыжами/ Постников Д.Г., Павленко В.В. и др.// Медицина и образование в Сибири - №3 – 2015.

08.08.2015
Обширная травматическая отслойка кожи и клетчатки конечностей и туловища
В разные годы травматическую отслойку кожи и клетчатки при множественной и сочетанной травме мы наблюдали у 1,5-3,8% пострадавших, что намного больше, чем при изолированной травме, при которой эти повреждения встречаются в виде отдельных казуистических случаев.
В разные годы травматическую отслойку кожи и клетчатки при множественной и сочетанной травме мы наблюдали у 1,5-3,8% пострадавших, что намного больше, чем при изолированной травме, при которой эти повреждения встречаются в виде отдельных казуистических случаев. Под этим мы понимали отделение кожи и клетчатки от подлежащей фасции на протяжении более 1% тела (ладони пациента).
Отслойка может быть открытой и закрытой. В первом случае имеетсярана, сообщающаяся с полостью на месте отслойки, во втором кожные покровы полностью не повреждены, хотя могут быть достаточно обширные ссадины, но полость отслойки с ними не сообщается.
• волочении по асфальту, когда движущее средство (автомобиль, автобус, электричка) захватывает человека за одежду или за руку и тянет его по дорожному покрытию или платформе;
• затягивании конечности, главным образом верхней, в движущиеся механизмы (станок, снегоуборочная машина и т.п.);
• срывании кожи и клетчатки частями разрушающегося автомобиля при автоавариях, металлическими и другими предметами при взрывах;
Отслойке способствуют анатомические особенности кожи и клетчатки. У женщин она встречается в 4—5 раз чаще, поскольку соединительнотканные перемычки, фиксирующие клетчатку к подлежащей фасции, у женщин выражены меньше, чем у мужчин, и сами эти перемычки менее прочные. При травматических отрывах конечностей отслойка может распространяться значительно проксимальнее уровня ампутации.
Отслойка кожи туловища и бедер, как правило, наблюдается у тучных лиц, однако при затягивании конечности в станок это не имеет значения. Отвислая кожа у стариков также способствует образованию отслоек.
При травматических отслойках отделенная кожа и клетчатка ушиблены и имеют кровоизлияния и локальные разрывы. Этот процесс можно представить следующим образом.
Под действием механической силы при целостности кожных покровов наступает разрыв сосудов кожи, подкожно-жировой клетчатки, коллагеновых волокон (стромы) кожи и отдельных жировых долек, клетчатка отделяется от фасции на том или ином протяжении. Фасция разрывается только в случае приложения значительной силы, обычно же остается целой. Действие травмирующей силы передается на мышцы, расположенные под фасцией.
Поскольку мышцы находятся в замкнутом фасциальном мешке, окружая кость, происходит разрыв отдельных волокон, мышечных и подфасциальных сосудов. В то же время мышцы служат амортизатором при ушибах. В тех местах, где кость окружена ими со всех сторон (бедро), травмы надкостницы наблюдаются крайне редко.
Наоборот, на передней поверхности голени, тыле кисти, пальцах рук, предплечье, в области ключицы кость покрыта только кожей, подкожно-жировой клетчаткой и фасцией. В этих местах действие травмирующей силы, как правило, приводит к разрыву сосудов надкостницы и отделению надкостницы от кости.
В образовавшиеся надрывы между дольками подкожножировой клетчатки, мышечными волокнами, в места отслойки клетчатки или надкостницы изливается кровь, что увеличивает разрывы и вследствие гидравлического давления усиливает отслойку. Кровотечение из мелких сосудов продолжается около 10 мин, из крупных сосудов — до 1 сут. На количество излившейся крови влияют уровень АД, состояние сосудов и анатомические особенности клетчатки. Кровь, излившаяся в место отслойки клетчатки или надкостницы, образует гематому. Кровь, скопившаяся в разрывах между жировыми дольками и мышечными волокнами, имбибирует клетчатку или мышцу без образования полости. Пропитывание кровью проявляется багрово-синюшным окрашиванием кожи (кровоподтек, синяк) и служит бесспорным проявлением ушиба. Там, где клетчатка плотная и фиксирована к фасции перемычками, кровоподтек выражен слабо или совсем не выражен (например, на ладонной стороне кисти и подошвенной стороне стопы).
В местах, где подкожножировая клетчатка рыхлая, даже небольшая травма вызывает образование синяка (глазница, бедро, плечо и т.п.). У пожилых и полных людей с дряблой клетчаткой гематомы при ушибах также образуются легко. У детей подкожножировая клетчатка плотная, поэтому, хотя они падают часто, гематомы у них возникают только при значительных ушибах.
При формировании отслойки механическая сила действует не прямо, а по касательной, способствуя отделению кожи и клетчатки от фасции. Полость на месте закрытой отслойки может вмещать до 3 л излившейся крови, и если отслойка не диагностирована, что часто бывает при ее локализации в области ягодиц, спины и задней поверхности бедер, то это является причиной «необъяснимой гипотонии и анемии».
Экономное рассечение и ревизия раны позволяют представить объем и протяженность отслойки. Для закрытой отслойки характерна припухлость тугоэластической консистенции на бедре или ягодице, которую обнаруживают при пальпации. Определяется также положительный симптом зыбления (флюктуации). Получение при пункции крови, которая свободно и легко поступает вшприц, верифицирует предварительный диагноз. При УЗИ получают точные топические результаты о протяженности, наличии повреждения фасции и мышц, а также объеме отслойки.
У 1/3 пациентов с политравмами закрытую отслойку на реанимационном этапе не диагностируют в силу ее расположения по задней поверхности туловища, ягодиц и бедер, особенно у тучных пациентов, при наличии одновременно переломов таза и нижних конечностей. Повернуть этих пациентов на бок или на живот не представляется возможным. С течением времени эритроциты излившейся крови распадаются и продукты их распада всасываются, а на месте гематомы образуется ограниченная полость, заполненная желтоватой жидкостью типа лимфы или плеврального экссудата (лимфома). Пациентки иногда замечают у себя флюктуирующую опухоль и асимметричность ягодиц или бедер уже после выписки из стационара и обращаются к хирургу в поликлинику.
Если полость отслойки загрязнена песком, мелкими и крупными инородными телами, то рану полностью рассекают, тщательно промывают, иссекают все размятые ткани, обрабатывают перекисью водорода с антисептиками. Отслоенную кожу обрабатывают по Красовитову. Острым скальпелем иссекают клетчатку до дермального слоя кожи, последнюю перфорируют и укладывают на фасцию, после чего покрывают черепицеобразной повязкой с хлоргексидином. При отсутствии уверенности в полной очистке раны края раны широко иссекают и в дальнейшем рану ведут открыто.
При отслойке «чулком», что наблюдается при затягивании руки в станок и при травматических отрывах нижних конечностей вследствие рельсовых травм, практически всегда приходится делать кожную пластику по Красовитову. К сожалению, приживление кожных лоскутов происходит не более чем в 50% случаев, что связано с размятием самой кожи и невозможностью при иссечении кожи скальпелем соблюсти постоянную и точную толщину лоскута - не более 0,6 мм. Опасности некроза подвержены те участки лоскута, которые находятся под постоянным давлением, например по задней поверхности бедра и голени, если пациент вынужден лежать на спине из-за костных повреждений. Необходимо обеспечить конечности подвешенное состояние, что возможно при укладывании ее на шину Белера с ограниченными гамаками. В 4 случаях нам пришлось наложить аппараты Илизарова, которые наиболее пригодны для этих целей.
При закрытой травматической отслойке поступают двояко. Если подкожная гематома относительно невелика (размером с 2—3 ладони пациента), то производят пункцию толстой иглой, удаляют кровь и накладывают давящую повязку. В тех случаях, когда гематома не набирается вновь, состояние пациента не ухудшается, дальнейшее лечение можно перенести на постреанимационный период.
При локализации подкожной гематомы в проекции крупных сосудов - бедренной, подкрыльцовой артериях и венах, быстром ее увеличении необходимо провести ангиографию для исключения повреждения крупных сосудов и затем операцию по ревизии этих сосудов, которую должен выполнять ангиохирург.
Лечение обширной отслойки (более 3 ладоней) вне проекции крупных сосудов, если не нарастает гематома, обычно проводят в ОМСТ после перевода пациента из реанимационного отделения вначале пункцией с удалением максимального количества жидкой крови. Если гематома рецидивирует, выполняют дренирование двухпросветным дренажем из прокола в нижней ее точке. Гематому опорожняют и подключают к системе для постоянного промывания. Объем полости постепенно уменьшается, дренаж превращают в пассивный и удаляют после рентгенконтрастного исследования (наливки), которое показывает отсутствие полости. В некоторых случаях на это уходит до 2—3 нед.
Из непосредственных осложнений травматических отслоек следует отметить нагноение при недостаточной хирургической обработке и частичный или (редко) полный некроз отслоенного лоскута. Границы его выявляются через 1— 2 нед после травмы. В этих случаях под наркозом производят полную некрэктомию и через 2—3 нед после выполнения раны грануляциями — свободную кожную пластику. Теоретически также возможна анаэробная инфекция, но автор, к счастью, ее не наблюдал.
Некроз лоскутов, обработанных по Красовитову, выявляется раньше, уже в конце 1-й недели после травмы поступают аналогично — иссекают некроз, дожидаются выполнения раны грануляциями и закрывают рану расщепленным кожным лоскутом.
Во всех случаях травматической отслойки необходимо проводить антибиотикотерапию и восполнение потерянной крови.
Больная Н., 54 года, получила травму 22.12.02 - была затянута в снегоуборочную машину. Доставлена в НИИ скорой помощи им. Н.В. Склифосовского через 40 мин после травмы в тяжелом состоянии. Больная резко повышенного питания: при росте 162 см масса тела более 150 кг. Из внешних повреждений рвано-ушибленная рана по задней поверхности верхней трети правого бедра размером 3x7 см с умеренным кровотечением, рана промежности длиной 15 см. АД 80/50 мм рт.ст., пульс 104 в минуту.
Проведено стандартное обследование: рентгенография грудной клетки, таза, УЗИ грудной и брюшной полости, которое патологии не выявило. При рентгенографии правого бедра переломов не обнаружено, кровообращение конечности сохранено. Перелиты 2 дозы консервированной крови, кровезаменители и солевые растворы — всего 2500 мл. АД повысилось до 120 мм рт.ст., пульс — до 110 в минуту. Через 5 ч с момента травмы произведена первичная хирургическая обработка раны правого бедра под интубационным наркозом. Обнаружена травматическая отслойка кожи и клетчатки бедра и голени. Выполнен разрез длиной 10 см по наружной поверхности правого бедра. При ревизии обнаружена полная отслойка кожи и клетчатки бедра, распространяющаяся на ягодицу, в паховую область и на правую голень. Фасция рассечена. Мышцы бедра размозжены и имбибированы кровью. По возможности удалены размозженная клетчатка и кожа, проведены гемостаз, дренирование 2 двухпросветными дренажами. Раны ушиты наглухо.
В нижней трети правой голени сделан разрез длиной 7 см. Обнаружена полная циркулярная отслойка кожи и клетчатки от голеностопного до коленного сустава. Отслойка на голени сообщается с отслойкой на бедре. Дренирование двухпросветным дренажем. Рана ушита наглухо. Аналогичным образом обработана рана промежности, восстановлена целостность ануса и дренирована двухпросветным дренажем с последующим наложением глухого шва. При ревизии обнаружен открытый перелом седалищной кости. К концу операции АД снизилось до 85/50 мм рт.ст., однако через 3 ч после операции гемодинамику удалось стабилизировать, больная пришла в сознание, но была заторможена и слабо ориентирована. Продолжены общая интенсивная терапия, ИВЛ, промывание ран 0,1% раствором хлоргексидина через дренаж. Через сутки после операции уровень мочевины повысился до 15 ммоль/л, креатинина — до 279 ммоль/л, снизилось количество выделяемой мочи до 400 мл/сут.
Пациентка была переведена в отделение острой почечной недостаточности. Продолжена интенсивная терапия. Наметилась некоторая положительная динамика. На 5-й день больная была экстубирована, дышит самостоятельно, мочи выделилось 1850 мл/сут. В обычном посеве из ран выделена синегнойная палочка, а в посеве на анаэробы — анаэробный Peptostreptococcus assaccah, чувствительные к тиенаму, ванкомицину и доксициклину. На 7-е сутки в связи с нарастанием одышки вновь переведана на ИВЛ.
Местно: отслоенная кожа бедра и голени темно-синюшного цвета, имеются явные признаки некроза лоскутов, появился зловонный запах.
Как «операция отчаяния» произведена повторная ревизия области отслойки, которая подтвердила диагноз некроза отслоенных кожи и клетчатки. После этого больная уже не приходила в сознание и, несмотря на самую интенсивную терапию, умерла на 12-й день после травмы. На секции диагноз подтвердился, однако область отслойки распространялась и на поясничную область с полным некрозом кожи и клетчатки поясничной и правой ягодичной области, правой нижней конечности. Смерть наступила от интоксикации.
Теги:
234567 Начало активности (дата): 08.08.2015 10:30:00
234567 Кем создан (ID): 645
234567 Ключевые слова: клетчатки,конечности,туловище
12354567899
Читайте также:

