Отек легких при ожоге прогноз
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
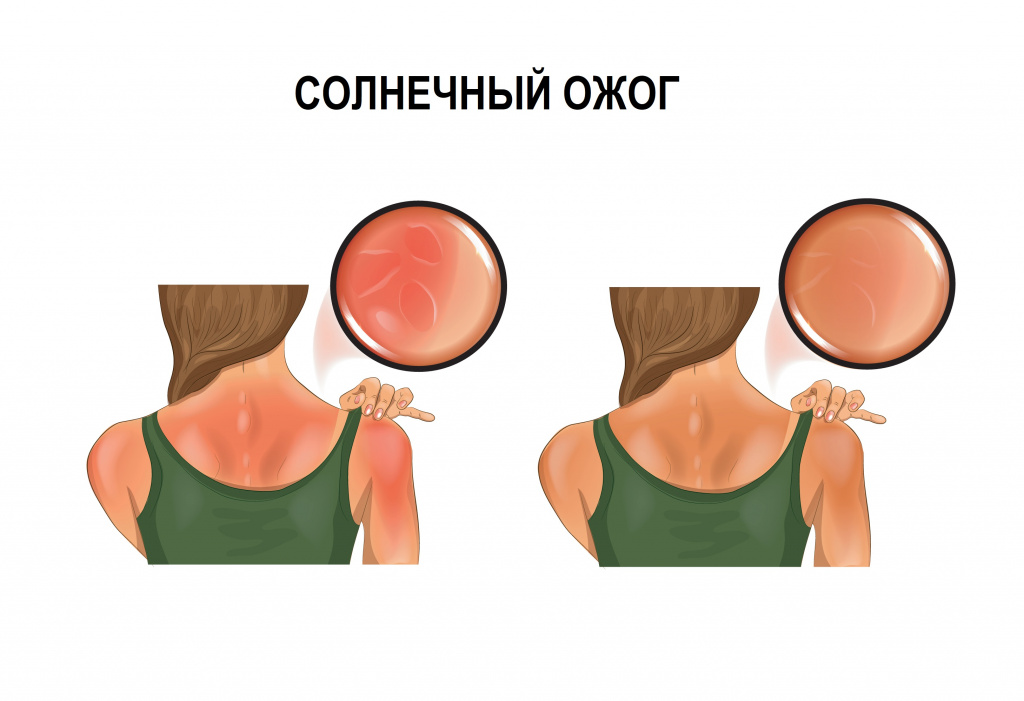
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
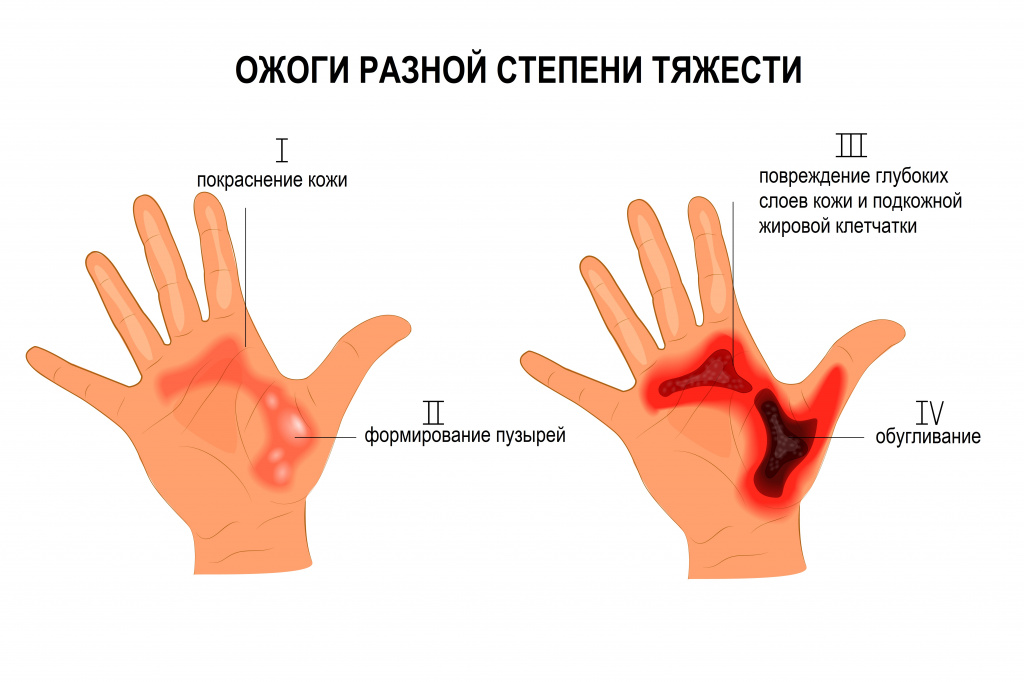
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Токсический отек легких – это острое ингаляционное поражение легких, обусловленное вдыханием химических веществ, обладающих пульмонотоксичностью. Клиническая картина разворачивается постадийно; возникает удушье, кашель, пенистая мокрота, боль в груди, одышка, резкая слабость, коллапс. Может наступить остановка дыхания и сердечной деятельности. При благоприятном сценарии токсический отек легких претерпевает обратное развитие. Диагноз подтверждается данными анамнеза, рентгенографии легких, исследования крови. Первая помощь состоит в прекращении контакта с пульмонотоксикантом, проведении кислородотерапии, введении стероидных противовоспалительных, мочегонных, онкотически активных средств, кардиотоников.
МКБ-10
![Токсический отек легких]()
Общие сведения
Токсический отек легких - тяжелое состояние, вызванное ингаляционными пульмонотропными ядами, вдыхание которых вызывает структурно-функциональные нарушения со стороны органов дыхания. Возможны случаи как единичных, так и массовых поражений. Отек легких является самой тяжелой формой токсического поражения дыхательных путей: при интоксикации легкой степени развивается острый ларинготрахеит, средней степени – бронхит и трахеобронхит, тяжелой степени - токсическая пневмония и отек легких. Токсический отек легких сопровождается высоким процентом летальности от острой сердечно-сосудистой недостаточности и сопутствующих осложнений. Изучение проблемы токсического отека легких требует координации усилий со стороны клинической пульмонологии, токсикологии, реаниматологии и других специальностей.
![Токсический отек легких]()
Причины
Развитию токсического отека легких предшествует вдыхание пульмонотоксикантов - газов и паров раздражающего (аммиака, фтористого водорода, концентрированных кислот) или удушающего действия (фосгена, дифосгена, хлора, оксидов азота, дыма от горения). В мирное время такие отравления чаще всего происходят по причине несоблюдения техники безопасности при работе с данными веществами, нарушения технологии производственных процессов, а также при техногенных авариях и катастрофах на промышленных объектах. Возможно поражение боевыми отравляющими веществами в условиях военных действий.
Патогенез
Непосредственный механизм токсического отека легких обусловлен повреждением альвеолярно-капиллярного барьера веществами-токсикантами. Вслед за первичными биохимическими изменениями в легких происходит гибель эндотелиоцитов, альвеоцитов, бронхиального эпителия и др. Повышению проницаемости капиллярных мембран способствует освобождение и образование в тканях гистамина, норадреналина, ацетилхолина, серотонина, ангиотензина I и др., нервно-рефлекторные нарушения. Альвеолы заполняются отечной жидкостью, что вызывает нарушение газообмена в легких, способствует нарастанию гипоксемии и гиперкапнии. Характерно изменение реологических свойств крови (сгущение и увеличение вязкости крови), накопление кислых продуктов метаболизма в тканях, сдвиг рН в кислую сторону. Токсическому отеку легких сопутствуют системные нарушения функции почек, печени, ЦНС.
Симптомы
Клинически токсический отек легких может протекать в трех формах - развитой (завершенной), абортивной и «немой». Развитая форма включает в себя последовательную смену 5 периодов: рефлекторных реакций, скрытого, нарастания отека, завершения отека и обратного развития. При абортивной форме токсического отека легких отмечается 4 периода: начальных явлений, скрытого течения, нарастания отека, обратного развития отека. «Немой» отек обнаруживается только на основании рентгенологического исследования легких, клинические проявления при этом практически отсутствуют.
В течение ближайших минут и часов после ингаляции поражающих веществ возникают явления раздражения слизистых оболочек: першение в горле, кашель, слизистые выделения из носа, резь в глазах, слезотечение. В рефлекторную стадию токсического отека легких появляются и нарастают ощущения стеснения и боли в груди, затруднение дыхания, головокружение, слабость. При некоторых отравлениях (азотной кислотой, окисью азота) могут отмечаться диспепсические расстройства. Данные нарушения не оказывают значительного влияния на самочувствие пострадавшего и вскоре стихают. Это знаменует переход начального периода токсического отека легких в скрытый.
Вторая стадия характеризуется как период мнимого благополучия и продолжается от 2-х часов до одних суток. Субъективные ощущения минимальны, однако при физикальном обследовании выявляется тахипноэ, брадикардия, снижение пульсового давления. Чем короче скрытый период, тем неблагоприятнее исход токсического отека легких. В случае тяжелого отравления данная стадия может отсутствовать.
Через несколько часов на смену периоду мнимого благополучия приходит период нарастания отека и выраженных клинических проявлений. Вновь возникает приступообразный мучительный кашель, затрудненное дыхание, одышка, появляется цианоз. Состояние пострадавшего быстро ухудшается: усиливается слабость и головная боль, нарастает боль в грудной клетке. Дыхание становится частым и поверхностным, отмечается умеренная тахикардия, артериальная гипотония. В периоде нарастания токсического отека легких появляется обильная пенистая мокрота (до 1 л и больше), иногда с примесью крови; клокочущее, слышимое на расстоянии дыхание.
В период завершения токсического отека легких патологические процессы продолжают прогрессировать. Дальнейший сценарий может развиваться по типу «синей» или «серой» гипоксемии. В первом случае больной возбужден, стонет, мечется, не может найти себе места, жадно ловит ртом воздух. Изо рта и носа выделяется розоватая пена. Кожные покровы синюшные, сосуды шеи пульсируют, сознание помрачено. «Серая гипоксемия» прогностически более опасна. Она сопряжена с резким нарушением деятельности дыхательной и сердечно-сосудистой систем (коллапс, слабый аритмичный пульс, урежение дыхания). Кожа имеет землисто серый оттенок, конечности холодеют, черты лица заостряются.
Осложнения
При тяжелых формах токсического отека легких смерть может наступить в течение 24-48 часов. При своевременном начале интенсивной терапии, а также в более легких случаях патологические изменения претерпевают обратное развитие. Постепенно стихает кашель, уменьшается одышка и количество мокроты, ослабевают и исчезают хрипы. В самых благоприятных ситуациях выздоровление наступает в течение нескольких недель. Однако период разрешения может осложняться вторичным отеком легких, бактериальной пневмонией, миокардиодистрофией, тромбозами. В отдаленном периоде после стихания токсического отека легких нередко формируется токсический пневмосклероз и эмфизема легких, возможно обострение туберкулеза легких. Сравнительно часто развиваются осложнения со стороны ЦНС (астеноневротические расстройства), печени (токсический гепатит), почек (почечная недостаточность).
Диагностика
Физикальные, лабораторные и рентгеноморфологические данные меняются в зависимости от периода токсического отека легких. Объективные изменения наиболее выражены в стадии нарастания отека. В легких выслушиваются влажные мелкопузырчатые хрипы и крепитация. Рентгенография легких выявляет нечеткость легочного рисунка, расширение и нечеткость корней.
В периоде завершения отека аускультативная картина характеризуется множественными разнокалиберными влажными хрипами. Рентгенологически усиливается размытость легочного рисунка, появляются пятнистые фокусы, которые, чередуются с очагами просветления (эмфиземы). При исследовании крови обнаруживается нейтрофильный лейкоцитоз, увеличение содержания гемоглобина, усиление свертываемости, гипоксемия, гипер- или гипокапния, ацидоз.
В периоде обратного развития токсического отека легких исчезают хрипы, крупные а затем и мелкоочаговые тени, восстанавливается четкость легочного рисунка и структурность корней легких, нормализуется картина периферической крови. Для оценки поражения других органов производится ЭКГ, исследование общего анализа мочи, биохимического анализа крови, печеночных проб.
Лечение токсического отека легких
Всем пострадавшим первая помощь должна быть оказана незамедлительно. Больному необходимо обеспечить покой, назначить успокаивающие и противокашлевые средства. Для устранения гипоксии производятся ингаляции кислородно-воздушной смеси, пропущенной через пеногасители (спирт). Для уменьшения притока крови к легким применяется кровопускание или наложение венозных жгутов на конечности.
В целях борьбы с начавшимся токсическим отеком легких вводятся стероидные противовоспалительные препараты (преднизолон), мочегонные (фуросемид), бронходилататоры (аминофиллин), онкотически активные средства (альбумин, плазма), глюкозу, хлористый кальций, кардиотоники. При прогрессировании дыхательной недостаточности производится интубация трахеи и ИВЛ. Для профилактики пневмонии назначаются антибиотики в обычных дозировках, в целях предупреждения тромбоэмболических осложнений используются антикоагулянты. Общая продолжительность лечения может занимать от 2-3 недель до 1,5 месяцев. Прогноз зависит от причины и тяжести токсического отека легких, полноты и своевременности медицинской помощи. В острый период летальность очень высока, в отдаленные последствия нередко приводят к инвалидизации.
2. Клиническая фармакология и фармакотерапия в реальной врачебной практике: мастер-класс: учебник / Петров В. И. – 2011.
3. Фармакологическая коррекция токсического отека легких: Автореферат диссертации/ Торкунов П.А. - 2007.
Ингаляционная травма – повреждение респираторной системы, вызванное вдыханием горячего воздуха, пара, дыма. Проявляется дыхательными расстройствами и симптомами общей интоксикации. Часто сочетается с ожогами кожи. Нередко сопровождается нарушением сознания. Основаниями для постановки диагноза служат данные анамнеза, осмотра, бронхоскопии. Дополнительно выполняется рентгенологическое исследование органов грудной полости, лабораторные анализы. При подтверждении факта и характера травмы осуществляется интенсивная терапия, включающая респираторную и нутритивную поддержку, бронхосанации, ингаляционное и парентеральное введение лекарственных средств.
МКБ-10
![Ингаляционная травма]()
Общие сведения
В пульмонологии обобщенным термином «ингаляционная травма» обозначается термическое и токсическое повреждение органов дыхания. Определение «термоингаляционное поражение», широко использовавшееся ранее, подразумевает исключительно ожоги респираторного тракта. Сочетанные термические ожоги кожных покровов и респираторной системы относятся к многофакторным поражениям. Дыхательными расстройствами страдают 20-30% всех ожоговых пациентов и 40-50% пострадавших при пожаре. Летальность при многофакторных поражениях составляет 60-80%, при изолированном травмировании органов дыхания - около 10%.
![Ингаляционная травма]()
Причины ингаляционной травмы
Объём бронхолёгочного повреждения, тяжесть состояния, развитие осложнений и смертность напрямую зависят от характера вредного воздействия. Кроме высокой температуры вдыхаемого воздуха, на организм действуют продукты горения, проникающие в дыхательные пути с дымом. В зависимости от этиологического фактора различают следующие варианты ингаляционных поражений:
- Термический. Вдыхание горячего воздуха или пара обычно приводит к ожогу слизистых оболочек полостей рта, носа, верхней части гортани. Благодаря барьерным функциям трахеобронхиального дерева патологический процесс редко распространяется ниже голосовой щели. Такого рода ожоги могут возникать при посещении бани, сауны, курении кальяна. У детей травма бронхолёгочной системы развивается при ошпаривании головы, шеи, груди.
- Термохимический. При пожаре в закрытом помещении в респираторный тракт вместе с дымом попадают продукты горения. Взаимодействуя с внутриклеточной и межтканевой жидкостью, они образуют кислотные и щелочные соединения, вызывающие химические ожоги воздухоносных путей.
- Токсикохимический. При длительном нахождении в задымленном месте в организм поступает ряд ядовитых веществ. При сгорании дерева, синтетических материалов, бытовой химии выделяются угарный газ, фосген, цианиды, альдегиды, ароматические эфиры и другие органические соединения, способные вызвать нарушение жизнедеятельности.
Патогенез
Ингаляционная травма приводит к дыхательной недостаточности, которая является конечным результатом полифакторного многоступенчатого процесса. Раскалённый воздух повреждает реснитчатый эпителий и провоцирует отёк гортани, асфиксию. Из-за снижения защитных функций дыхательной системы токсичные компоненты дыма попадают в бронхоальвеолярную ткань, вызывая воспалительную реакцию. Этот процесс сопровождается высвобождением биоактивных веществ, возникает бронхоспазм, нарушается микроциркуляция, угнетается синтез сурфактанта. Недостаток последнего приводит к коллапсу альвеол и нарушению газообмена. Развивается острый респираторный дистресс-синдром.
Патоморфологические изменения носят полиорганный характер. Со стороны дыхательной системы выявляется воспаление слизистой оболочки и подслизистой основы трахеи и бронхов, массивное слущивание эпителия. В лёгочной ткани определяются множественные ателектазы и дистелектазы, эмфизема. Позднее в бронхах появляется гнойный экссудат, в лёгких обнаруживаются пневмонические очаги.
Классификация
Большое значение для определения тактики ведения пациента и прогнозирования течения патологического процесса в травматологии и комбустиологии имеет объём и степень повреждения органов. По локализации ингаляционная травма делится на поражение верхних дыхательных путей и повреждение всей респираторной системы. Степень тяжести патологических изменений трахеобронхиального дерева выявляется с помощью фибробронхоскопии и классифицируется следующим образом:
- Iстепень. Бронхоскоп свободно проходит до мелких субсегментарных бронхов. Выявляется отёчность и покраснение слизистых оболочек. На стенках дыхательных путей местами видны следы копоти, которые легко смываются при санации. В просвете воздухоносных путей определяется небольшое количество вязкой слизи.
- IIcтепень. Бронхоскоп доходит до сегментарных бронхов. Кроме отёка и гиперемии на слизистых оболочках трахеи и крупных бронхов выявляются острые эрозии. Копоть смывается частично. Присутствует немного слизистого секрета.
- IIIcтепень. Трахеобронхиальное дерево проходимо до крупных долевых бронхов. Стенки дыхательного тракта полностью покрыты фиксированной копотью. При попытке удалить налёт обнажается сухая бледная поверхность, покрытая эрозиями и язвами, легко кровоточащая при контакте. Бронхиальный секрет отсутствует, просветы бронхов заполнены слущенным эпителием.
Симптомы ингаляционной травмы
Характерным для ингаляционного повреждения признаком является кашель с наличием копоти в мокроте. Пострадавшего беспокоят боли в горле, постоянное першение. Изменяется тембр голоса, появляется гнусавость, охриплость или осиплость вплоть до полной афонии. Саднящие загрудинные боли усиливаются при кашле, глубоком вдохе. Дыхание затруднено. Свистящие хрипы на вдохе и (или) выдохе слышны на расстоянии. Синюшность кожных покровов указывает на развитие тяжёлой дыхательной недостаточности. Очень часто имеются ожоги кожи, в том числе на лице, шее, в области грудной клетки. Под действием высокой температуры и дыма возникает покраснение склер, отёк конъюнктивы и слезотечение.
Сопутствующая интоксикация угарным газом, цианистыми соединениями, другими продуктами горения вызывает головную боль разной интенсивности, головокружение, сонливость, тошноту, рвоту. Учащается дыхание и сердцебиение. Нередко нарушается сознание. Пострадавший может быть возбуждённым, дезориентированным, пребывать в коматозном состоянии.
Осложнения
Основная тактическая задача при получении пациентом ингаляционных поражений – своевременно купировать ранние осложнения, предотвратить развитие поздних. Частичная обструкция дыхательных путей очень быстро (иногда в течение нескольких минут) становится полной и приводит к асфиксии. Данная ситуация, равно как и дыхательная недостаточность, возникшая на фоне травмы лёгочной ткани, требует неотложных реанимационных мероприятий. Кроме того, ингаляционная травма утяжеляет ожоговую болезнь и провоцирует развитие шока.
У 20-80% пострадавших респираторная травма осложняется пневмонией. Из-за присоединения вторичной инфекции ожоги в области носоглотки отягощаются нагноительными процессами. Многофакторные поражения часто ведут к сепсису, полиорганной недостаточности. Респираторные осложнения и сепсис становятся причиной смерти 50% пациентов с сочетанными обширными повреждениями кожи и дыхательной системы. Серьёзное травмирование верхних отделов респираторного тракта приводит к хроническим трахеитам, стенозам трахеи, трахеомаляции. Иногда впоследствии развивается хроническая лёгочно-сердечная недостаточность.
Диагностика
Нередко при первом контакте с пациентом специалисты (травматологи, комбустиологи, пульмонологи) испытывают определённые трудности диагностики респираторных повреждений. Дыхательные нарушения могут развиваться отсрочено, через 1-3 суток после происшествия. Учитывая стремительное нарастание асфиксии, своевременная диагностика патологического процесса является чрезвычайно актуальной. Обязательно уточняются обстоятельства травмы. Для исключения бронхолёгочных повреждений применяются следующие методы исследования:
- Осмотр. При отсутствии респираторных жалоб учитывается площадь кожных дефектов, локализация ожогов. Пострадавший осматривается на наличие следов сажи на лице, в носу. Гиперемия, отёчность слизистых оболочек полости рта, зева расценивается как признак ожога дыхательного тракта. У всех обожжённых пациентов с нарушением сознания подразумевается наличие ингаляционных повреждений.
- Физикальное исследование. В латентной стадии аускультативные данные обычно скудные, дыхание может быть нормальным или несколько ослабленным. В период развёрнутых клинических проявлений аускультативно определяются сухие свистящие и разнокалиберные влажные хрипы. Дыхание учащается, при отёке гортани становится стридорозным.
- Бронхоскопия. Относится к обязательным методам диагностики. Выполняется в течение первых часов после госпитализации пострадавшего. Позволяет одновременно определить степень тяжести поражения органов дыхания и очистить респираторный тракт от копоти и скоплений десквамированного эпителия.
Дополнительно анализируется газовый и кислотно-щелочной состав крови. Для исключения отравления угарным газом определяется уровень карбоксигемоглобина. На начальном этапе лучевые методы исследования органов грудной клетки не имеют особого диагностического значения. Изменения на рентгенограммах (признаки отёка лёгочной ткани, участки инфильтрации) выявляются через 1-2 недели от момента повреждения.
Лечение ингаляционной травмы
Пациент с ингаляционным повреждением может погибнуть в течение короткого промежутка времени, поэтому лечение должно быть начато незамедлительно. Ещё на догоспитальном этапе определяются показания для интубации трахеи. Транспортировка пострадавшего выполняется с кислородной поддержкой. По клиническим показаниям вводятся антидоты окиси углерода и синильной кислоты. Дальнейшее лечение проводится в отделении интенсивной терапии. Консервативное ведение пациентов включает:
- Респираторную поддержку.Искусственная вентиляция лёгких осуществляется всем пострадавшим, доставленным в бессознательном состоянии, пациентам с признаками острой дыхательной недостаточности. Показанием для превентивной ИВЛ является высокий риск развития опасных для жизни состояний.
- Небулайзерную терапию. Для снятия бронхоспазма и уменьшения отёка бронхиальной стенки назначается ингаляционная терапия бронхолитиками короткого действия, эпинефрином. Комбинация муколитиков с гепарином улучшает отхождение мокроты и препятствует образованию ателектазов.
- Инфузионно-трансфузионную терапию. Выполняется при сочетании поражения бронхолёгочной системы и кожных покровов для профилактики и лечения ожогового шока. Трансфузия донорской плазмы назначается при выраженных нарушениях микроциркуляции, существенной плазмопотере.
- Бронхиальный лаваж. Проводится санационная бронхоскопия. Вымывается, закупоривающий бронхи, отслоившийся эпителий, удаляется копоть и производные продуктов горения. Благодаря санации восстанавливается проходимость дыхательных путей, уменьшаются воспалительные изменения бронхиальной стенки.
- Нутритивную поддержку. Предпочтение отдаётся энтеральному (самостоятельному или зондовому) питанию высококалорийными смесями. При невозможности наладить полноценное энтеральное кормление пациента, дополнительно вводятся растворы глюкозы, аминокислот.
Для подавления патогенной микрофлоры и снижения риска развития бактериальной пневмонии, сепсиса и других инфекционных осложнений назначаются антибиотики. С противовоспалительной целью коротким курсом вводятся небольшие дозы кортикостероидных гормонов. В качестве патогенетического средства применяется экзогенный сурфактант. В восстановительном периоде рекомендуется дыхательная гимнастика.
Прогноз и профилактика
Исход болезни напрямую зависит от площади и глубины кожных ожогов, степени повреждения трахеобронхиальной стенки по данным фибробронхоскопии. При обширных ожоговых дефектах кожи и респираторных поражениях III степени прогноз неблагоприятный, пострадавший может погибнуть. Изолированная ингаляционная травма I-II степени протекает благоприятно. Своевременно начатая интенсивная терапия и профилактика грозных осложнений позволяют излечить повреждение респираторного тракта и минимизировать отдалённые последствия. Вопросы профилактики сводятся к соблюдению правил пожарной безопасности и использованию средств индивидуальной защиты при работе с воспламеняющимися веществами.
1. Диагностика и лечение ингаляционной травмы: Методические рекомендации/ Алексеев А.А. и соавт. – 2013.
2. Респираторная поддержка при тяжелой ингаляционной травме: Автореферат диссертации/ Брыгин П.А. – 2008.
Отек легких – острая легочная недостаточность, связанная с массивным выходом транссудата из капилляров в легочную ткань, что приводит к инфильтрации альвеол и резкому нарушению газообмена в легких. Отек легких проявляется одышкой в покое, чувством стеснения в груди, удушьем, цианозом, кашлем с пенистой кровянистой мокротой, клокочущим дыханием. Диагностика отека легких предполагает проведение аускультации, рентгенографии, ЭКГ, ЭхоКГ. Лечение отека легких требует проведения интенсивной терапии, включающей оксигенотерапию, введение наркотических анальгетиков, седативных, мочегонных, гипотензивных средств, сердечных гликозидов, нитратов, белковых препаратов.
МКБ-10
![Рентгенограмма ОГК. Выраженный отек легких у пациента с терминальной почечной недостаточностью.]()
Общие сведения
Отек легких – клинический синдром, вызванный выпотеванием жидкой части крови в легочную ткань и сопровождающийся нарушением газообмена в легких, развитием тканевой гипоксии и ацидоза. Отек легких может осложнять течение самых различных заболеваний в пульмонологии, кардиологии, неврологии, гинекологии, урологии, гастроэнтерологии, отоларингологии. При несвоевременности оказания необходимой помощи отек легких может быть фатальным.
Причины
Этиологические предпосылки отека легких многообразны. В кардиологической практике отеком легких могут осложняться различные заболевания сердечно-сосудистой системы: атеросклеротический и постинфарктный кардиосклероз, острый инфаркт миокарда, инфекционный эндокардит, аритмии, гипертоническая болезнь, сердечная недостаточность, аортит, кардиомиопатии, миокардиты, миксомы предсердия. Нередко отек легких развивается на фоне врожденных и приобретенных пороков сердца – аортальной недостаточности, митрального стеноза, аневризмы, коарктации аорты, открытого артериального протока, ДМПП и ДМЖП, синдрома Эйзенменгера.
В пульмонологии отеком легких может сопровождаться тяжелое течение хронического бронхита и крупозной пневмонии, пневмосклероза и эмфиземы, бронхиальной астмы, туберкулеза, актиномикоза, опухолей, ТЭЛА, легочного сердца. Развитие отека легких возможно при травмах грудной клетки, сопровождающихся синдромом длительного раздавливания, плевритом, пневмотораксом.
В некоторых случаях отек легких выступает осложнением инфекционных заболеваний, протекающих с тяжелой интоксикацией: ОРВИ, гриппа, кори, скарлатины, дифтерии, коклюша, брюшного тифа, столбняка, полиомиелита.
Отек легких у новорожденных может быть связан с тяжелой гипоксией, недоношенностью, бронхолегочной дисплазией. В педиатрии опасность отека легких существует при любых состояниях, сопряженных с нарушением проходимости дыхательных путей - остром ларингите, аденоидах, инородных телах дыхательных путей и пр. Аналогичный механизм развития отека легких наблюдается при механической асфиксии: повешении, утоплении, аспирации желудочного содержимого в легкие.
В нефрологии к отеку легких может приводить острый гломерулонефрит, нефротический синдром, почечная недостаточность; в гастроэнтерологии – кишечная непроходимость, цирроз печени, острый панкреатит; в неврологии - ОНМК, субарахноидальные кровоизлияния, энцефалит, менингит, опухоли, ЧМТ и операции на головном мозге.
Нередко отек легких развивается вследствие отравлений химическими веществами (фторсодержащими полимерами, фосфорорганическими соединениями, кислотами, солями металлов, газами), интоксикаций алкоголем, никотином, наркотиками; эндогенной интоксикации при обширных ожогах, сепсисе; острого отравления лекарственными средствами (барбитуратами, салицилатами и др.), острых аллергических реакций (анафилактического шока).
В акушерстве и гинекологии отек легких чаще всего связан с развитием эклампсии беременных, синдрома гиперстимуляции яичников. Возможно развитие отека легких на фоне длительной ИВЛ высокими концентрациями кислорода, неконтролируемой внутривенной инфузии растворов, торакоцентеза с быстрой одномоментной эвакуацией жидкости из плевральной полости.
Патогенез
Основные механизмы развития отека легких включают резкое увеличение гидростатического и снижение онкотического (коллоидно-осмотического) давления в легочных капиллярах, а также нарушение проницаемости альвеолокапиллярной мембраны.
Начальную стадию отека легких составляет усиленная фильтрация транссудата в интерстициальную легочную ткань, которая не уравновешивается обратным всасыванием жидкости в сосудистое русло. Эти процессы соответствуют интерстициальной фазе отека легких, которая клинически проявляется в виде сердечной астмы.
Дальнейшее перемещение белкового транссудата и легочного сурфактанта в просвет альвеол, где они смешиваются с воздухом, сопровождается образованием стойкой пены, препятствующей поступлению кислорода к альвеолярно-капиллярной мембране, где происходит газообмен. Данные нарушения характеризуют альвеолярную стадию отека легких. Возникающая в результате гипоксемии одышка способствует снижению внутригрудного давления, что в свою очередь усиливает приток крови к правым отделам сердца. При этом давление в малом круге кровообращения еще больше повышается, а пропотевание транссудата в альвеолы увеличивается. Таким образом, формируется механизм порочного круга, обусловливающий прогрессирование отека легких.
Классификация
С учетом пусковых механизмов выделяют кардиогенный (сердечный), некардиогенный (респираторный дистресс-синдром) и смешанный отек легких. Термином некардиогенный отек легких объединяются различные случаи, не связанные с сердечно-сосудистыми заболеваниями: нефрогенный, токсический, аллергический, неврогенный и другие формы отека легких.
По варианту течения различают следующие виды отека легких:
- молниеносный – развивается бурно, в течение нескольких минут; всегда заканчиваясь летальным исходом
- острый – нарастает быстро, до 4-х часов; даже при немедленно начатых реанимационных мероприятиях не всегда удается избежать летального исхода. Острый отек легких обычно развивается при инфаркте миокарда, ЧМТ, анафилаксии и т. д.
- подострый – имеет волнообразное течение; симптомы развиваются постепенно, то нарастая, то стихая. Такой вариант течения отека легких наблюдается при эндогенной интоксикации различного генеза (уремии, печеночной недостаточности и др.)
- затяжной – развивается в период от 12 часов до нескольких суток; может протекать стерто, без характерных клинических признаков. Затяжной отек легких встречается при хронических заболеваниях легких, хронической сердечной недостаточности.
Симптомы отека легких
Отек легких не всегда развивается внезапно и бурно. В некоторых случаях ему предшествуют продромальные признаки, включающие слабость, головокружение и головную боль, чувство стеснения в грудной клетке, тахипноэ, сухой кашель. Эти симптомы могут наблюдаться за несколько минут или часов до развития отека легких.
Клиника сердечной астмы (интерстициального отека легких) может развиваться в любое время суток, однако чаще это происходит ночью или в предутренние часы. Приступ сердечной астмы может провоцироваться физической нагрузкой, психоэмоциональным напряжением, переохлаждением, тревожными сновидениями, переходом в горизонтальное положение и др. факторами. При этом возникает внезапное удушье или приступообразный кашель, вынуждающие больного сесть. Интерстициальный отек легких сопровождается появлением цианоза губ и ногтей, холодного пота, экзофтальма, возбуждения и двигательного беспокойства. Объективно выявляется ЧД 40-60 в минуту, тахикардия, повышение АД, участие в акте дыхания вспомогательной мускулатуры. Дыхание усиленное, стридорозное; при аускультации могут выслушиваться сухие свистящие хрипы; влажные хрипы отсутствуют.
На стадии альвеолярного отека легких развивается резкая дыхательная недостаточность, выраженная одышка, диффузный цианоз, одутловатость лица, набухание вен шеи. На расстоянии слышно клокочущее дыхание; аускультативно определяются разнокалиберные влажные хрипы. При дыхании и кашле изо рта пациента выделяется пена, часто имеющая розоватый оттенок из-за выпотевания форменных элементов крови.
При отеке легких быстро нарастает заторможенность, спутанность сознания, вплоть до комы. В терминальной стадии отека легких АД снижается, дыхание становится поверхностным и периодическим (дыхание Чейна-Стокса), пульс – нитевидным. Гибель больного с отеком легких наступает вследствие асфиксии.
Диагностика
Кроме оценки физикальных данных, в диагностике отека легких крайне важны показатели лабораторных и инструментальных исследований. Все исследования выполняются в кратчайшие сроки, иногда параллельно с оказанием неотложной помощи:
- Исследование газов крови. При отеке легких характеризуется определенной динамикой: на начальном этапе отмечается умеренная гипокапния; затем по мере прогрессирования отека легких PaO2 и PaCO2 снижается; на поздней стадии отмечается увеличение PaCO2 и снижение PaO2. Показатели КОС крови свидетельствуют о респираторном алкалозе. Измерение ЦВД при отеке легких показывает его увеличение до 12 см. вод. ст. и более.
- Биохимический скрининг. С целью дифференциации причин, приведших к отеку легких, проводится биохимическое исследование показателей крови (КФК-МВ, кардиоспецифических тропонинов, мочевины, общего белка и альбуминов, креатинина, печеночных проб, коагулограммы и др.).
- ЭКГ и ЭхоКГ. На электрокардиограмме при отеке легких часто выявляются признаки гипертрофии левого желудочка, ишемия миокарда, различные аритмии. По данным УЗИ сердца визуализируются зоны гипокинезии миокарда, свидетельствующие о снижении сократимости левого желудочка; фракция выброса снижена, конечный диастолический объем увеличен.
- Рентгенография органов грудной клетки. Выявляет расширение границ сердца и корней легких. При альвеолярном отеке легких в центральных отделах легких выявляется однородное симметричное затемнение в форме бабочки; реже - очаговые изменения. Возможно наличие плеврального выпота умеренного или большого объема.
- Катетеризация легочной артерии. Позволяет провести дифференциальную диагностику между некардиогенным и кардиогенным отеком легких.
![Рентгенограмма ОГК. Выраженный отек легких у пациента с терминальной почечной недостаточностью.]()
Лечение отека легких
Лечение отека легких проводится в ОРИТ под постоянным мониторингом показателей оксигенации и гемодинамики. Экстренные мероприятия при возникновении отека легких включают:
- придание больному положения сидя или полусидя (с приподнятым изголовьем кровати), наложение жгутов или манжет на конечности, горячие ножные ванны, кровопускание, что способствует уменьшению венозного возврата к сердцу.
- подачу увлажненного кислорода при отеке легких целесообразнее осуществлять через пеногасители – антифомсилан, этиловый спирт.
- при необходимости - перевод на ИВЛ. При наличии показаний (например, для удаления инородного тела или аспирации содержимого из дыхательных путей) выполняется трахеостомия.
- введение наркотических анальгетиков (морфина) для подавления активности дыхательного центра.
- введение диуретиков (фуросемида и др.) с целью снижения ОЦК и дегидратации легких.
- введение нитропруссида натрия или нитроглицерина с целью уменьшения постнагрузки.
- применение ганглиоблокаторов (азаметония бромида, триметафана) позволяет быстро снизить давление в малом круге кровообращения.
По показаниям пациентам с отеком легких назначаются сердечные гликозиды, гипотензивные, антиаритмические, тромболитические, гормональные, антибактериальные, антигистаминные препараты, инфузии белковых и коллоидных растворов. После купирования приступа отека легких проводится лечение основного заболевания.
Прогноз и профилактика
Независимо от этиологии, прогноз при отеке легких всегда крайне серьезен. При остром альвеолярном отеке легких летальность достигает 20-50%; если же отек возникает на фоне инфаркта миокарда или анафилактического шока, смертность превышает 90%. Даже после благополучного купирования отека легких возможны осложнения в виде ишемического поражения внутренних органов, застойной пневмонии, ателектазов легкого, пневмосклероза. В том случае, если первопричина отека легких не устранена, высока вероятность его повторения.
Благоприятному исходу в немалой степени способствует ранняя патогенетическая терапия, предпринятая в интерстициальной фазе отека легких, своевременное выявление основного заболевания и его целенаправленное лечение под руководством специалиста соответствующего профиля (пульмонолога, кардиолога, инфекциониста, педиатра, невролога, отоларинголога, нефролога, гастроэнтеролога и др.).
2. Клиническая фармакология и фармакотерапия в реальной врачебной практике: мастер-класс: учебник / Петров В. И. – 2011.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отек легких: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отек легких определяется как жизнеугрожающее состояние, для которого характерен процесс накопления внесосудистой жидкости в легких. Отек может развиться внезапно при большой и разнообразной по своей природе группе заболеваний и нарастать стремительно.
Функции легочного кровообращения – газообмен и фильтрация крови, регуляция водного и электролитного баланса, участие в метаболических процессах. Транспорту крови способствует низкое давление в системе малого круга кровообращения и относительно низкие показатели сопротивления сосудов току крови.
Жидкость из кровеносных сосудов просачивается за их пределы в окружающие ткани либо из-за слишком высокого давления в кровеносных сосудах, либо из-за недостаточного количества белков в кровотоке, чтобы удерживать жидкость в плазме крови.
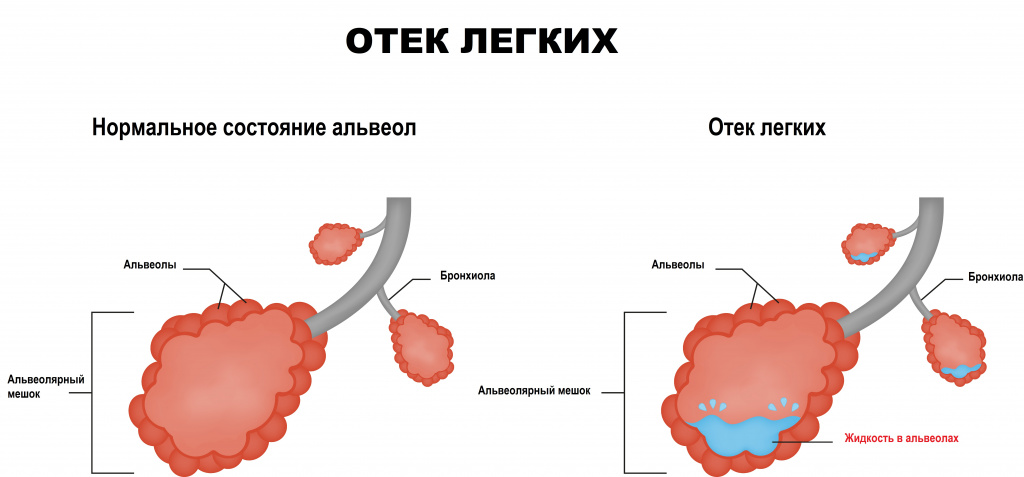
Непосредственно за пределами мелких кровеносных сосудов в легких находятся крошечные воздушные мешочки – альвеолы. Альвеолы разделены тонкими эластичными стенками (мембранами), внутри которых проходят мельчайшие кровеносные сосуды (капилляры), позволяющие молекулам кислорода и углекислого газа перемещаться через мембраны. Жидкость попадает в альвеолы в том случае, если мембраны теряют свою целостность, что приводит к затруднению дыхания и плохому насыщению крови кислородом.
![Отек легких.jpg]()
Выделяют два патогенетических процесса, с которыми связывают развитие отека легких:
Первый обусловлен повышением гидростатического давления в микрососудах малого круга кровообращения. Жидкость, электролиты и белки выходят за пределы сосудистой стенки и аккумулируются в интерстициальном (межсосудистом) пространстве легкого. На следующем этапе накопление жидкости происходит на поверхности альвеол, что становится причиной резкого ухудшения функции газообмена в легких и приводит к развитию гипоксемии.
Второй процесс связан с нарушением проницаемости альвеолярно-капиллярной мембраны из-за острого повреждения легочной ткани, которое может происходить при сепсисе, травме, пневмонии и некоторых других заболеваниях. Этот процесс также сопровождается гипоксемией и одышкой различной степени выраженности. В конечной фазе развития отека легких происходит аномальное накопление белков, в первую очередь альбуминов, в альвеолярной жидкости.
Разновидности отека легких
Кардиогенный отек легких встречается преимущественно при заболеваниях сердца или сосудов как осложнение острой сердечной недостаточности и связан с повышением гидростатического давления. У больного человека можно наблюдать тахикардию, кашель и одышку, которые возникают вследствие систолической или диастолической дисфункций левого желудочка.
Некардиогенный отек легких развивается вследствие повышенной проницаемости сосудистой стенки альвеолярных капилляров. Основным клиническим проявлением является развитие острого респираторного дистресс-синдрома.
По варианту течения выделяют следующие виды отека легких:
- Молниеносный – развивается в течение нескольких минут, в большинстве случаев приводит к летальному исходу.
- Острый – отмечается быстрое (на протяжении 4 часов) нарастание выраженности клинических симптомов. Вероятность летального исхода довольно высока и возникает на фоне инфаркта, черепно-мозговой травмы, анафилактического шока.
- Подострый – имеет волнообразное течение, характеризуется чередованием активных и спокойных периодов. Причиной часто является печеночная недостаточность. Имеет достаточно благоприятный прогноз, особенно при своевременном начале мероприятий неотложной помощи.
- Затяжной – симптомы нарастают в течение 12 часов со стертой клинической картиной, что значительно затрудняет диагностику. Основой являются хроническая сердечная недостаточность или заболевания бронхолегочной системы.
К основным причинам развития кардиогенного отека легких относятся:
- инфаркт миокарда с подъемом сегмента ST электрокардиограммы;
- гипертонический криз;
- пароксизм мерцательной аритмии (эпизод, длящийся от 30 секунд до семи дней, проходит самостоятельно или при помощи лечения).
- недостаточность митрального клапана (отрыв хорды сосочковой мышцы).
- постинфарктный и атеросклеротический кардиосклероз с систолической сердечной недостаточностью;
- диастолическая дисфункция миокарда у пожилых больных;
- систолическая и диастолическая дисфункция миокарда у больных с кардимиопатией или миокардитом;
- постоянная форма мерцательной аритмии;
- врожденные и приобретенные пороки левых отделов сердца;
- поражения клапанного аппарата, особенно митрального клапана, вследствие ревмокардита, инфекционного эндокардита, атеросклероза.
Основные легочные причины и факторы риска острого респираторного дистресс-синдрома:
- пневмония,
- вирус COVID-19,
- тромбоэмболия легочной артерии,
- ингаляционная травма,
- аспирационный синдром,
- травма грудной клетки,
- респираторные вирусные заболевания,
- эмфизема легких,
- бронхиальная астма,
- туберкулез легких,
- рак легких или метастазы в легкие.
- тяжелый сепсис и септический шок,
- переливание крови и кровезаменителей,
- большая кровопотеря,
- черепно-мозговые травмы, множественные и обширные травмы, ожоги,
- острое нарушение мозгового кровообращения,
- менингит, энцефалит,
- панкреонекроз,
- острая почечная недостаточность, острый гломерулонефрит,
- отравление химическими веществами, лекарственными средствами, алкоголем, наркотическими веществами,
- инфекционные заболевания, протекающие с тяжелой интоксикацией (грипп, корь, дифтерия, скарлатина, коклюш, столбняк, брюшной тиф),
- цирроз печени,
- патология беременных (эклампсия, синдром гиперстимуляции яичников),
- анафилактический шок,
- иммерсионный отек легких, вызванный плаванием на глубине.
В детском возрасте проблемы с сердцем наблюдаются намного реже, чем во взрослом. Поэтому основными причинами отека легких становятся заболевания дыхательной системы или серьезные травмы.
К каким врачам обращаться при отеке легких
Диагностика и обследования при отеке легких
Для установления диагноза обычно достаточно проведения клинического обследования и рентгенографии грудной клетки.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Читайте также: