От какого стероида нет акне
Обновлено: 01.05.2024
Акне являются андрогензависимым поражением пилосебоцейного комплекса, в связи с чем представляется оправданным использование комбинированных оральных контрацептивов, содержащих прогестины с антиандрогенной активностью, для лечения этого заболевания в сочетании с другими методами терапии. В статье приводится физиологическое обоснование использования препаратов, содержащих диеногест при лечениии акне.
Ключевые слова: акне, комбинированные оральные контрацептивы, диеногест.
Акне являются андрогензависимым поражением пилосебоцейного комплекса, манифестируют, как правило, во время адренархе в возрасте 8–10 лет, клинические проявления достигают пика в возрасте около 17 лет. Все женщины страдали этим заболеванием в тот или иной момент подросткового периода [1]. Хотя акне традиционно считается проблемой пубертата, у взрослых женщин они встречаются достаточно часто. Так, по данным A.C. Perkins и соавт., 45% женщин в возрасте 21–30 лет, 26% в возрасте 31–40 лет и 12% в возрасте 41–50 лет страдают акне [2].
Негативный психосоциальный эффект акне неоспорим, а влияние этого заболевания на качество жизни сравнимо с таковым при бронхиальной астме, сахарном диабете и эпилепсии [3]. Среди взрослых с тяжелым течением акне уровень безработицы выше в сравнении с их здоровыми сверстниками [4]. Тяжелое течение заболевания может привести в последствии к рубцеванию и выраженным пожизненным косметическим дефектам.
Патогенез акне
В патогенезе акне основную роль играют такие факторы, как увеличение продукции кожного сала, гиперколонизация Propionibacterium acnes, гиперпролиферация/гиперкератоз устья (воронки) пило-себоцейного комплекса и воспаление. В последние годы появились данные, свидетельствующие о том, что воспалительные явления предшествуют развитию гиперкератинизации волосяного фолликула. В экспериментах было показано, что интерлейкин-1α стимулирует образование комедонов вне зависимости от колонизации Propionibacterium acnes. Наследственные факторы, избыток андрогенов, липиды пищи, курение могут влиять на функцию себоцитов и стимулировать подобное преклиническое стерильное воспаление [1, 5].
Продукция кожного сала увеличивается в результате физиологического и патологического изменения секреции андрогенов. У женщины источниками андрогенов являются в первую очередь яичники и надпочечники. Акне чаще всего манифестирует в период адренархе, когда надпочечник начинает синтезировать в больших количествах дегидроэпиандростерон. Кроме того, акне может развиваться при заболеваниях, сопровождающихся избытком андрогенов, таких как синдром поликистозных яичников, неклассическая форма врожденной дисфункции коры надпочечников, синдром HAIRAN, андрогенпродуцирующие опухоли. Вспышки акне также наблюдаются в периоды стресса, который сопровождается увеличением продукции адреналовых андрогенов [1]. В пилосебоцейном комплексе есть все необходимые ферменты как для синтеза андрогенов de novo, так и для периферической конверсии 17-кетостероидов в тестостерон, 50% которого у женщин образуется именно этим путем. В культуре клеток себоцитов было показано, что анд-рогены вызывают дозозависимую пролиферацию себоцитов, а липогенная активность определяется лигандами рецепторов, активируемых пролифераторами пероксисом (peroxisome proliferator-activated receptor, PPAR), в частности линолевой кислотой. Чувствительность дериватов кожи к андрогенам обусловлена не только наличием в них андрогеновых рецепторов, но и активностью фермента 5α-редуктазы, которая обеспечивает периферическую конверсию тестостерона в его более активный метаболит дигидротестостерон. В культуре клеток себоцитов было продемонстрировано, что тестостерон увеличивает продукцию 5α-дигидротестостерона. Таким образом, PPAR и его лиганды являются кофакторами, необходимыми для полноты развития эффекта андрогенов в отношении сальной железы [6, 7].
Методы лечения акне
Учитывая мультифакторность патогенеза акне, сочетание нескольких методов терапии зачастую приводит к оптимальному результату вследствие воздействия на большее количество механизмов его развития. Наружная терапия назначается больным независимо от степени тяжести заболевания, в том числе в комбинации системной терапией. Для системной терапии акне применяют антибиотики, ретиноиды и гормональные препараты; и именно две последние группы обеспечивают снижение продукции кожного сала. У женщин с акне и другими симптомами гиперандрогении и/или гиперандрогенемией патогенетически обоснованным представляется назначение гормональной терапии.
Основной целью гормональной терапии является снижение продукции кожного сала, однако она также может играть роль в уменьшении гиперкератинизации волосяного фолликула.
Комбинированные оральные контрацептивы (КОК) включают эстрогеновый компонент (в большинстве случаев этинилэстрадиол) и прогестиновый компонент, который может варьировать. Эстрогены уменьшают продукцию кожного сала, действуя как локально, на уровне сальных желез, так и системно. Во-первых, эстрогены способны регулировать гены, вовлеченные в продукцию себума и рост сальных желез [8]. Во-вторых, они снижают овариальную продукцию андрогенов за счет подавления секреции гонадотропинов. В-третьих, эстрогены увеличивают синтез глобулина, связывающего половые гормоны в печени [1].
Следует помнить о том, что КОК являются препаратами второй линии терапии вне зависимости от гормональных нарушений [9]. При этом необходимо учитывать тот факт, что при беременности противопоказаны почти все препараты топического действия (за исключением азелаиновой кислоты), тетрациклины, а также изотретиноин, что требует использования надежных методов контрацепции у женщин репродуктивного возраста [10]. В систематическом обзоре А.О. Arowojolu и соавт. было показано, что КОК эффективны в отношении как воспалительных, так и невоспалительных форм акне, на фоне их приема уменьшается число поражений и степень их выраженности. Различия в сравнительной эффективности КОК, содержащих различные типы и дозы прогестинов, не столь очевидны [11]. Согласно рекомендациям Европейского дерматологического форума (European Dermatology Forum, EDF) системные антиандрогены не рекомендуются для лечения комедональных акне, а также легкой и среднетяжелой степени папуло-пустулезной формы заболевания. Назначение антиандрогенов оправдано в сочетании с системной антибактериальной или топической терапией при тяжелой степени папуло-пустулезных акне, а при конглобатной форме заболевания – только в сочетании с системной антибиотикотерапией [5].
Большинство прогестинов, входящих в состав в КОК, являются дериватами тестостерона и обладают андрогенной активностью. Реализация андрогенного эффекта синтетических прогестинов обусловлена повышением свободного тестостерона в крови, что связано со следующими механизмами: связыванием и активацией рецепторов к андрогенам из-за структурного сходства с тестостероном, вытеснением тестостерона из связи с глобулином, связывающим половые гормоны; угнетением синтеза глобулина, связывающего половые гормоны в печени. Остаточный андрогенный эффект нежелателен, так как нивелирует положительное влияние эстрогенов и клинически может проявляться в появлении андрогензави-симых симптомов, неблагоприятном изменении липидного спектра крови, ухудшении толерантности к глюкозе, увеличении массы тела вследствие анаболического действия.
Эволюция прогестинов проходила по пути увеличения селективности и снижения андрогенной активности, которая у их представителей III поколения, таких как дезогестрел и гестоден, сведена к минимуму. Некоторые прогестины, в том числе ципротерона ацетат и дроспиренон, не являются производными тестостерона и действуют как антагонисты андрогеновых рецепторов. Прогестаген IV поколения диеногест является производным 19-нортестостерона, однако в его составе отсутствует этиниловая группа в позиции С-17 и имеется дополнительная двойная связь в «В» кольце (С 9-10), что придало ему ряд специфических свойств. Он обладает выраженной гестагенной активностью, сравнимой с таковой 19-нортестостерона, при этом у него нет эстрогенной, глюкокортикоидной и андрогенной активности. Уникальная особенность гибридных гестагенов, к которым относится диеногест, заключается в том, что они объединили преимущества 19-норстероидов и производных прогестерона.
Для первых характерны следующие положительные качества: высокая биодоступность при приеме внутрь, короткий плазменный период полувыведения, выраженный гестагенный эффект на эндометрий, надежное подавление овуляции. Преимущества производных прогестерона заключаются в отсутствии андрогенного эффекта, метаболической нейтральности и минимальной способности к связыванию с глобулином, связывающим половые гормоны. Диеногест не связывается с этим типом транспортных белков, не вытесняет тестостерон из связи с ним, что безусловно усиливает его антиандрогенные свойства. В фармакологических тестах Хершбергера in vivo оценивалась антиандроген-ная активность прогестинов относительно таковой ципротеронацетата, которая была принята за 100%. Диеногест обладал наиболее выраженным антиандро-генным эффектом, который составил 40%, дроспиренон и хлормадинона ацетат характеризовались менее выраженной антиандрогенной активностью, которая составила 30 и 20% соответственно [12]. Что касается клинической эффективности диеногест-содержащих КОК в отношении акне, то в двойном слепом рандомизированном контролируемом исследовании они были сравнимы с ципротерона ацета-содержащим КОК и достоверно значимо эффективнее плацебо [13]. Эти данные подтверждают целесообразность использования КОК, содержащих диеногест, у женщин со склонностью к акне.
Что касается применения КОК в педиатрической популяции, то основной вопрос состоит в том, какой возраст начала их приема можно считать безопасным. Согласно рекомендациям Американского общества акне и розацеа, которые были одобрены Американской академией педиатрии, КОК могут назначаться девушкам пубертатного возраста, страдающих среднетяжелыми и тяжелыми формами акне, в качестве терапии второй линии. В связи с опасениями в отношении роста и минеральной плотности костной ткани многие эксперты рекомендуют воздерживаться от назначения КОК с целью лечения акне, не ассоциированного с эндокринной патологией, до момента истечения 1 года после менархе [14].
Заключение
Таким образом, учитывая тот факт, что акне является андрогензависимым заболеванием, патогенетически обоснованным представляется назначение гормональной терапии, которая, однако, не может быть самостоятельным методом лечения. При этом у женщин репродуктивного возраста, страдающих акне, может возникнуть необходимость в надежной контрацепции, которую могут обеспечить КОК, и именно этому методу контроля фертильности следует отдать предпочтение в данной клинической ситуации.
При выборе препарата предпочтение следует отдавать КОК, содержащим прогестины последнего поколения, обладающие метаболической нейтральностью и антиандрогенной активностью, каковым и является диеногест.
Сведения об авторе:
Гродницкая Елена Эдуардовна, к.м.н., врач акушер-гинеколог консультативно-диагностического отделения ГБУЗ Центр планирования семьи и репродукции Департамента здравоохранения г. Москвы.
Адрес: 117209, Россия, Москва, Севастопольский проспект, д. 24А.
Литература/references
1. Salvaggio H.L., Zaenglein A.L. Examining the use of oral contraceptives in the management of acne. Int. J. Womens Health. 2010; 2: 69-76.
2. Perkins A.C., Maglione J., Hillebrand G.G., Miyamoto K., Kimball A.B. Acne vulgaris in women: prevalence across the life span. J. Womens Health (Larchmt). 2012; 21(2): 223-30.
3. Mallon E., Newton J.N., Klassen A., Stewart-Brown S.L., Ryan T.J., Finlay A.Y. The quality of life in acne: a comparison with general medical conditions using generic questionnaires. Br. J. Dermatol. 1999; 140(4): 672-6.
4. Cunliffe W.J. Acne and unemployment. Br. J. Dermatol. 1986; 115(3): 386.
5. Nast A., Dréno B., Bettoli V., Degitz K., Erdmann R., Finlay A.Y. et al.; European Dermatology Forum. European evidence-based (S3) guidelines for the treatment of acne. J. Eur. Acad. Dermatol. Venereol. 2012; 26 (Suppl. 1): 1-29.
6. Chen W., Yang C.C., Sheu H.M., Seltmann H., Zouboulis C.C. Expression of peroxisome proliferator-activated receptor and CCAAT/enhancer binding protein transcription factors in cultured human sebocytes. J. Invest. Dermatol. 2003; 121(3): 441-7.
7. Rosenfield R.L., Deplewski D., Kentsis A., Ciletti N. Mechanisms of androgen induction of sebocyte differentiation. Dermatology. 1998; 196(1): 43-6.
8. Thiboutot D., Chen W. Update and future of hormonal therapy in acne. Dermatology. 2003; 206(1): 57-67.
9. Kraft J., Freiman A. Management of acne. Can. Med. Assoc. J. 2011; 183(7): E430-5.
10. Whitney K.M., Ditre C.M. Management strategies for acne vulgaris. Clin. Cosmet. Investig. Dermatol. 2011; 4: 41-53.
11. Arowojolu A.O., Gallo M.F., Lopez L.M., Grimes D.A. Combined oral contraceptive pills for treatment of acne. Cochrane Database Syst. Rev. 2012; (6): CD004425.
12. Oettel M., Bervoas-Martin S., Elger W. , Golbs S., Hobe G., Kaufmann G. et al. A 19-norprogestin without 17α-ethinyl group II: Dienogest from a pharma-cokinetic point of view. Drugs Today. 1995; 31(7): 499-516.
13. Palombo-Kinne E., Schellschmidt I., Schumacher U., Gräser T. Efficacy of a combined oral contraceptive containing 0.030 mg ethinylestradiol/2 mg dienogest for the treatment of papulopustular acne in comparison with placebo and 0.035 mg ethinylestradiol/2 mg cyproterone acetate. Contraception. 2009; 79(4): 282-9.
14. Eichenfield L.F., Krakowski A.C., Piggott C., Del Rosso J., Baldwin H., Friedlander S.F. et al.; American Acne and Rosacea Society. Evidence-based recommendations for the diagnosis and treatment of pediatric acne. Pediatrics. 2013; 131(Suppl. 3): S163-86.

В медико-санитарную часть главного управления МВД обратился 27-летний пациент в подавленном состоянии с жалобами на болезненные высыпания на коже туловища и рук.
Жалобы
Сыпь появилась около месяца назад, периодически болела и спровоцировала подавленное депрессивное состояние.
Анамнез
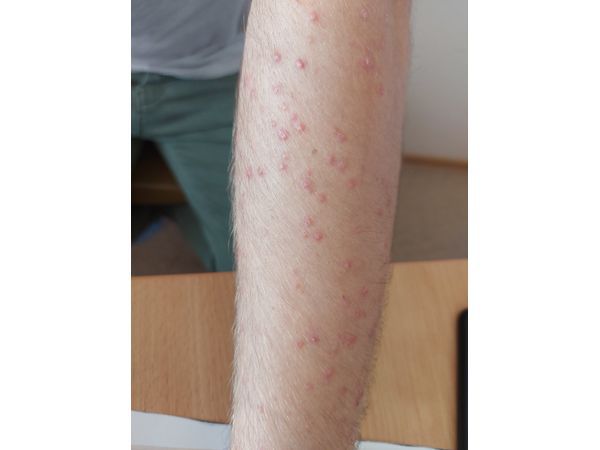
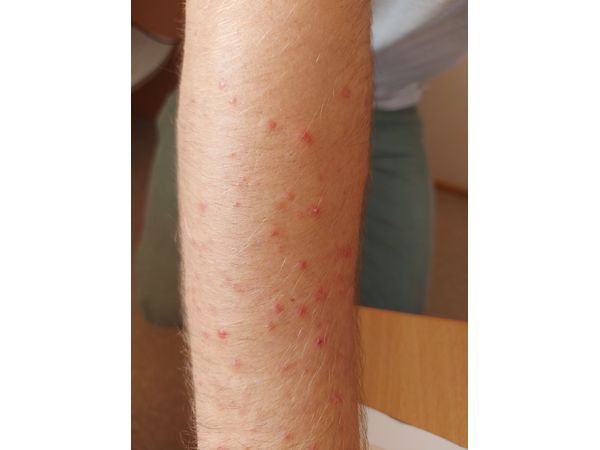
В мае 2021 года находился в стационаре по поводу коронавирусной инфекции среднетяжёлой формы. Лечился с помощью стероидов и антибактериальной терапии, после чего на туловище и руках появились красные папулы. Мужчина решил, что это аллергия, и не стал обращаться к врачу, но после самолечения сыпи появились гнойничковые высыпания.
Жилищно-бытовые условия удовлетворительные. Наследственность не отягощена. С 13 до 19 лет перенёс угревую болезнь лёгкой степени. Симптомов постакне не было.
Обследование
Осмотр выявил воспалительные папулы полушаровидной формы 2–4 мм в диаметре и красные папуло-пустулы на туловище и руках. Комедонов не было.
Результаты общего анализа крови были в пределах нормы. Биохимический анализ крови показал увеличение печёночных проб в два раза.
Фиброгастродуоденоскопия выявила эррозивный гастрит, а УЗИ органов брюшной полости — холецистопанкреатит.
Диагноз
Лечение
- аутогемотерапию с Кальцием глюконатом в течение 10 дней;
- гель Клензит-С на ночь в течение одного месяца;
- фотозащитный крем с фактором защиты более 50 в течение одного месяца.
На фоне лечения высыпания постепенно осели, побледнели и исчезли. Боль прошла, осталась только поствоспалительная пигментация.
После пройденного курса лечения мужчине рассказали, как стоит ухаживать за кожей, и дополнительно назначили крем Скинорен два раза в день: утром и вечером в течение трёх месяцев.
Психоэмоциональное состояние пациента также улучшилось. Он вернулся к обычной жизни и снова начал заниматься любимым видом спорта.
Заключение
Рассматривая данный клинический случай акне у мужчины, можно сделать вывод, что при первых симптомах необходимо идти в больницу, а не заниматься самолечением. Врач, в свою очередь, должен учитывать тяжёлую эпидемиологическую обстановку на фоне коронавирусной инфекции и как можно тщательнее собирать анамнез, чтобы назначить правильное лечение.
Также случай говорит об эффективности комбинированного крема Клезит С при воспалительных образованиях. Благодаря тому, что в нём содержатся сразу два активных вещества (адапален и клиндамицин), он более удобен в использовании, чем два отдельных препарата.

Пациентка жаловалась на высыпания на лице, жирность кожи и выпадение волос. Высыпания локализовались в височной области, на коже щёк и подбородка (U-зона).
Со слов пациентки, имелась взаимосвязь между тяжестью течения заболевания и периодами менструального цикла: перед менструациями (нерегулярными) высыпаний становилось больше.
Анамнез
Пациентка страдает акне с 12 лет. С течением времени высыпаний становилось больше, обострение наблюдалось примерно 1 раз в месяц. Около 4 лет назад интенсивность проявлений стала нарастать, вплоть до текущего момента.
Пациентка консультировалась с гинекологом-эндокринологом, принимала комбинированные оральные контрацептивы. В отношении кожного процесса эффекта не было. Препараты для наружной терапии акне (названия не помнит) приносили лишь временный эффект, полностью симптомы не исчезали. Как правило, лучший эффект от лечения наблюдался в летний период.
Обследование
У пациентки повышенная жирность кожи головы, проявления себореи, выпадение волос. На коже волосистой части головы имеется перхоть, в височной и лобной области — гипертрихоз (избыточный рост волос).
Кожный процесс представлен множественными открытыми и закрытыми комедонами. В проекции U-зоны определяются множественные узлы плотной консистенции, умеренно болезненные при пальпации. На поверхности некоторых узлов имеются сухие геморрагические корочки, что указывает на самоповреждение данных элементов пациенткой.
- Тестостерон общий — 4,4 нмоль/л (выше нормы, т. е. гиперандрогения, что характерно для поздних акне);
- ДГЭАС — 4,01 мкмоль/л (нижняя граница нормы);
- пролактин — норма;
- ГСПГ — норма;
- 17-гидроксипрогестерон — 2,3 нг/мл (выше нормы);
- Соотношение ЛГ/ФСГ — 1,8 (верхняя граница нормы).
Биохимия крови (глюкоза, холестерин, общий билирубин, АЛТ, АСТ, креатинин, мочевина, мочевая кислота): в пределах референсных значений.
Диагноз
Лечение
Пациентке был назначен курс изотретиноина из группы системных ретиноидов 24 мг/сут продолжительностью 9 месяцев. В качестве наружного лечения пациентке рекомендовано средство для ухода за кожей с салициловой, гиалуроновой кислотой и пробиотиком Bifidus два раза в день на весь срок терапии изотретиноином.
Через неделю терапии пациентка стала жаловаться на сухость кожи лица и губ, что объясняется побочным действием изотретиноина. Побочный эффект успешно устранили препаратом корректирующего ухода.
Через 4 месяца терапии было отмечено значительное улучшение: воспалительные элементы на коже отсутствовали. Через 6 месяцев после начала терапии наступила полная клиническая ремиссия.
На основании результатов лечения, пациентке было рекомендовано дальнейшее использование наружного препарата по уходу за кожей. На контрольном осмотре отмечались остаточные явления в виде гиперпигментации и атрофических рубцов на месте узловых элементов. В связи с этим пациентке была рекомендована консультация косметолога.
Заключение
Данный клинический случай подтверждает известные механизмы патогенеза акне у пациенток старше 30 лет. Интересной особенностью явился быстрый и полный эффект от проводимого лечения системными ретиноидами даже без использования наружной терапии базовыми препаратами при отсутствии эффекта от проводимой ранее терапии комбинированными оральными контрацептивами.
С. Остапенко
Медико-санитарная часть №5, Самара Сотрет (изотретиноин) – эффективное медикаментозное средство для системной терапии акне, действующее на все основные звенья патогенеза заболевания: образование кожного сала, комедогенез, колонизацию P. acnes. Прием препарата рекомендуется при среднетяжелых и тяжелых формах акне, высокой степени рубцевания, отсутствии эффекта традиционных методов лечения.
Ключевые слова: акне, системные ретиноиды, Сотрет.
Experience with Sotret in patients with moderate and severe acne
S. Ostapenko
Medical Sanitary Unit Five, Samara Sotret (isotretinoin) is an effective medication for systemic therapy of acne, which acts on the basic components of the pathogenesis of the disease: sebum production, comedogenesis, and P. acnes colonization. The drug is recommended in cases of moderate-to-severe acne, high scarring, and ineffective traditional treatments.
Key words: acne, systemic retinoids, Sotret.
Акне (вульгарные угри) – хроническое кожное заболевание, которое является самой распространенной дерматологической патологией в подростковом периоде. В 30% случаев угревая сыпь сохраняется и в зрелом возрасте. Более чем в 1/3 случаев это заболевание требует длительного лечения.
Наиболее часто при акне поражаются лицо и верхняя часть шеи, но в процесс могут быть вовлечены также грудь, спина и плечи. На коже появляются элементы сыпи – папулы, пустулы, кисты и др. В лечении акне используют местные бактерицидные средства (при легких формах – препараты, содержащие бензоилпероксид, менее эффективен триклозан), антибиотики (наружно применяются доксициклин, эритромицин, клиндамицин, спирамицин или антибиотики тетрациклинового ряда). У женщин эффективна гормональная терапия акне – применяют комбинированные препараты эстрогена и прогестогена. Наиболее эффективен ципротерон в сочетании с эстрогеном; можно использовать спиронолактон (особенно у больных с синдромом поликистоза яичника, а также локальные инъекции кортизона). В настоящее время разрабатываются новые концепции и перспективы в лечении акне, предусматривающие возможность использования генетических методов лечения. Ученые ищут возможные гены, ответственные за данную патологию; планируется также использование фагов, элиминирующих бактерии.
Ретиноиды – производные (изомеры) витамина А (третиноин, изотретиноин, адапален, тазаротен) влияют на жизненный цикл клеток кожи и таким образом нормализируют кератинизацию и десквамацию эпителиальных клеток. Для местного применения используют гели, содержащие ретиноиды: Эффезел (адапален и бензоила пероксид, оказывающий противомикробное действие и не вызывающий резистентности), Клензит (адапален), Изотрексин (включающий изотретиноин и антибиотик эритромицин). Показано, что эритромицин в сочетании с изотретиноином эффективен против эритромицинрезистентных штаммов Propionibacterium acnes, однако препараты с адапаленом (по данным Global Alliance to Improve Outcomes in Acne) являются препаратами 1-го выбора при лечении акне.
Для терапии тяжелых и резистентных форм акне ретиноиды применяют внутрь. Синтетическое производное витамина А – изотретиноин (13-cis ретиновая кислота, Сотрет) считается самым эффективным средством для системного лечения акне. Оптимальной ежедневной дозой считается 0,5 мг на 1 кг массы тела; при приеме лекарства в такой дозировке улучшение наблюдается уже через 2–4 нед. Реакция на терапию примерно у 50% пациентов сопровождается кратковременным ухудшением состояния кожи, связанным с высвобождением филаментов и воспалительным преобразованием комедонов. Повышение дозы до 1 мг/кг показано при тяжелой себорее, выраженном конглобатном акне или при локализации акне на туловище. Более низкие суточные дозы (0,2 мг/кг) также эффективны, однако необходима более длительная терапия, иначе количество рецидивов существенно увеличивается.
Изотретиноин является единственным терапевтическим средством лечения акне, которое влияет на 4 главных звена патогенеза заболевания: себорею, нарушения ороговения, воспаление и размножение бактерий P. acnes. Он интенсивно снижает секрецию сальных желез, одновременно уменьшая их, причем не обладает гормональным эффектом. Препарат устраняет инфраинфундибулярный ретенционный гиперкератоз и оказывает противовоспалительное действие. Кроме того, он подавляет бактериальную кожную флору в рамках себостатического эффекта, не обладая антибактериальной активностью. Изотретиноин также характеризуется иммуномодулирующими свойствами.
При акне происходят качественные и количественные изменения продукции кожного сала сальными железами и нарушения кератинизации в сально-волосяных протоках. Эти процессы контролируются нейрогуморальными механизмами. Среди гормональных нарушений наиболее важен уровень продукции андрогенов в организме. В результате возросшего влияния андрогенов на сально-волосяные фолликулы в андрогензависимых участках кожного покрова (лицо, спина, грудь, плечи) отмечаются избыточная продукция кожного сала в сальных железах, а также повышенная адгезия корнеоцитов, выстилающих сально-волосяные протоки, что затрудняет их десквамацию в просвет протока. Эти нарушения влекут за собой замедление или прекращение перемещения кожного сала и ороговевших клеточных масс по протоку. В результате происходит его закупорка, что клинически проявляется формированием открытых и (или) закрытых комедонов. В таких условиях создается благоприятная среда для роста и размножения бактериальной флоры (P. acnes, Staphylococcus epidermidis), что, в свою очередь, способствует развитию реактивного и иммунного воспаления в окружающей дерме. Клинически это проявляется образованием воспалительных элементов акне разной степени тяжести (папулы, пустулы, узлы, кисты, конглобатные, абсцедирующие, флегмонозные угри).
Нами изучена эффективность изотретиноина (Сотрета) как препарата для системной терапии среднетяжелых и тяжелых форм акне. Под наблюдением находились 18 пациентов с акне. Диагностическое обследование включало:
- выяснение анамнеза заболевания (наследственная предрасположенность; длительность заболевания; факторы, обострившие или спровоцировавшие появление угревой сыпи; предшествующая терапия акне; сопутствующая кожная и соматическая патология);
- клиническую оценку с определением формы и тяжести течения заболевания на основе анализа патологических элементов, их количества и локализации;
- выявление осложнений в виде рубцевания и пигментации кожи.
Дополнительно проводили: общий анализ крови; биохимический анализ крови (содержание билирубина, холестерина, β-липопротеидов, липидов, триглицеридов аланин- и аспартатаминотрансферазы, щелочной фосфатазы, креатинина, мочевины, глюкозы); у женщин – тест на беременность.
Больные были в возрасте от 19 до 26 лет: 8 пациентов мужского пола (2 больных – от 19 до 20 лет; 1 – 20 лет, 2 – 22 лет, 2 – 23 года и 1 – 25 лет) и 10 – женского (3 – в возрасте 19 лет, 2 – 20 лет, 2 – 21 года, 1 – 23 лет и 2 – 26 лет).
Длительность акне от 2 до 3 лет отмечалась у 5 пациентов; в пределах 4–6 лет – у 8; в 5 случаях угри существовали около 10 лет. На сезонное обострение акне (ухудшение состояния кожи в зимнее время) указали 12 больных.
Генетическая предрасположенность к заболеванию отмечена у 11 пациентов: у 4 обследованных акне страдала мать, у 3 – отец, у 2 – сестра и у 2 – брат. Обострение угревой сыпи на фоне нервно-психических перегрузок отметили 4 пациента, после переохлаждения – 2, в результате погрешностей в диете – 5.
Предшествующая терапия акне включала системное лечение до 1 мес доксициклином (у 5), рифампицином (у 1), витаминами группы В (у 3); крем Ретин А местно применяли 3 пациента, растворы салициловой кислоты – 4, гель бензоилпероксид – 6, солнцезащитные кремы – 3. Таким образом, 6 больных никогда не использовали системных препаратов для лечения акне. У 2 пациентов отмечен раздражающий эффект Ретина А и у 4 – салициловой кислоты (жжение и зуд).
Основными критериями для выбора Сотрета в качестве препарата для системной терапии были:
- среднетяжелое, тяжелое и очень тяжелое течение акне;
- тяжелые формы угревой сыпи (узловато-кистозная, конглобатная, абсцедирующая) с распространенной и генерализованной локализацией патологических элементов;
- высокая частота рубцевания, в том числе наличие келоидных рубцов;
- отсутствие выраженного эффекта от предыдущего лечения акне с использованием системных антибиотиков и комбинированной местной терапии.
Сотрет назначали с учетом массы тела пациента из расчета 0,5 мг/кг в сутки, что составляло 20–40 мг/сут. Длительность курса терапии – от 5 до 8 мес (в зависимости от выраженности клинического эффекта). Больным, которые применяли препарат более 2 мес, снижали дозу на 0,1 мг/кг в сутки ежемесячно. До начала лечения и ежемесячно в процессе терапии проводили клинико-лабораторный мониторинг биохимических показателей сыворотки крови для исключения лабораторных признаков заболеваний печени, почек, гиперлипидемии, сахарного диабета.
В зависимости от клинических проявлений акне в качестве местных препаратов 6 пациентов использовали крем Скинорен, 12 – гамма эфаклар, 16 – солнцезащитный крем с фактором защиты 50.
Клинический контроль проводили ежемесячно с учетом уменьшения количества патологических элементов, а также снижения степени тяжести акне и выраженности рубцовых изменений.
У всех пациентов наблюдались побочные эффекты в виде сухости кожи, слизистых оболочек глаз, губ. Однако эти явления легко устранялись с помощью увлажняющих кремов. У 2 пациентов в 1-й месяц приема Сотрета появились носовые кровотечения, но после снижения дозы препарата они прекратились. Клиническое улучшение было достигнуто у всех пациентов уже через 1 мес после начала приема Сотрета с регрессом патологических элементов на 30–35%. После 2 мес лечения наблюдался значительный эффект с регрессом патологических элементов на 55–60%. У 4 пациентов с тяжелым течением акне улучшение на 70–75% наступило через 3 мес терапии. У 9 пациентов (у 3 – очень тяжелое течение и у 6 – тяжелое) прием препарата был продлен до 8 мес. Клинический эффект в виде улучшения в этой группе составил 80%. Кроме уменьшения количества элементов, снижались частота и выраженность рубцовых изменений, а также степень тяжести акне (рис. 1, 2).
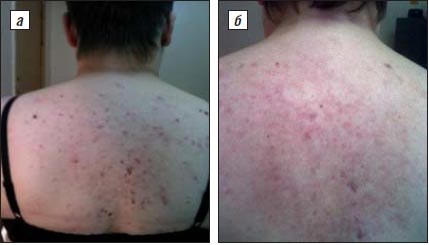
Рис. 1. Элементы сыпи при акне у больной А., 24 лет (узловатые акне тяжелой степени, конглобатные акне, IV степень тяжести, по классификации из Европейского руководства по лечению акне, 2012 г.):
а – до лечения; б – после лечения
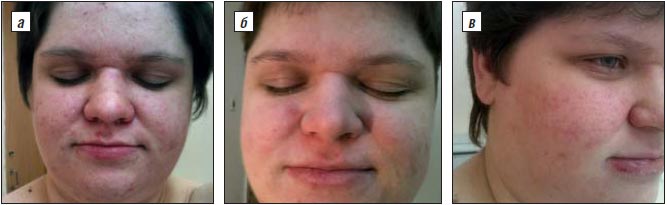
Рис. 2. Проявления акне у больной В., 26 лет (тяжелые папулопустулезные акне, III степень тяжести):
а – до лечения; б – в ходе терапии; в – после лечения
Полученные результаты показали, что изотретиноин (Сотрет) оказывает выраженное себостатическое действие и уменьшает количество P. acnes. Подавление секреции кожного сала (на 85%) происходит за счет сокращения размеров сальной железы (на 50–90%), снижения выраженности воспалительной реакции в этой области. Плотность заселения бактериями P. acnes сально-волосяного аппарата уменьшается на несколько порядков. Изотретиноин снижает сцепление кератиноцитов в сальных фолликулах, препятствуя таким образом формированию микрокомедонов, инициирующих воспалительный процесс.
Таким образом, Сотрет (изотретиноин) является эффективным медикаментозным средством для системной терапии среднетяжелых и тяжелых форм акне. Препарат действует на все основные звенья патогенеза акне – образование кожного сала, комедогенез, колонизацию P. acnes.
Прием Сотрета рекомендуется при среднетяжелых и тяжелых формах акне, высокой степени рубцевания, отсутствии значительного клинического эффекта традиционных методов лечения угревой сыпи.
1 ФГАОУ ВО «Российский университет дружбы народов», Москва
2 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
3 ФГБУ ДПО «Центральная государственная медицинская академия» Управления делами Президента РФ, Москва
4 ГБУЗ МО «Красногорский кожно-венерологический диспансер»
Ключевые слова: акне, вульгарные угри, диета, комплаенс, азелаиновая кислота, Скинорен
Keywords: acne, acne vulgaris, diet, compliance, azelaic acid, Skinoren
Резюме. Акне - одно из самых распространенных дерматологических заболеваний в практике дерматовенеролога. Проявление в косметически значимых зонах, хроническое течение, повсеместная встречаемость, а также отсутствие единого мнения об этиологии и патогенезе даже в научных кругах создают предпосылки для формирования множества мифов, которые существуют десятилетиями. Различные домыслы приводят к удлинению сроков лечения, утрате доверия к дерматологу и общему снижению качества жизни. Для сохранения комплаенса и достижения лучших результатов необходимо повышать информированность пациентов об их заболевании и назначать адекватную терапию. В данной статье рассмотрены наиболее часто обсуждаемые концепции причин появления акне, описаны методы терапии, в том числе предлагается метод топической терапии акне легкой и средней степени тяжести препаратом азелаиновой кислоты (Скинорен).
Summary. Acne is one of the most common dermatological diseases. Manifestation in cosmetically significant areas, chronic course, ubiquity, as well as the lack of a unified understanding of etiology and pathogenesis even in scientific circles create the prerequisites for the emergence of many myths that have existed for decades. Various speculations cause an increase in the duration of treatment, loss of confidence in the dermatologist and a general deterioration in the quality of life. To maintain compliance and achieve better results, it is necessary to raise patient awareness of their disease and to prescribe adequate therapy. This article discusses the most frequently discussed causes of acne, describes the methods of therapy, including the method of topical therapy for mild to moderate acne with azelaic acid preparations (Skinoren).
Для цитирования: Тамразова О.Б., Тамразова А.В. Акне: мифы и реальность // Практика педиатра. 2021. № 4. С. 51-56.
For citation: Tamrazova O.B., Tamrazova A.V. Acne: myths and reality. Pediatrician's Practice 2021;(4):51-6. (In Russ.)
Введение
На сегодняшний день практически каждый человек в той или иной мере сталкивается с акне - хроническим воспалительным заболеванием сальных желез, сопровождающимся появлением открытых и закрытых комедонов, папул, пустул и узлов [1]. Вульгарные угри - один из самых распространенных дерматозов в мире, поражающий около 85% молодых людей в возрасте от 12 до 25 лет [2]. Отсутствие единой патогенетической модели заболевания и единого мнения о его этиологии даже в научном мире создает предпосылки для возникновения многочисленных концепций, посвященных природе этого заболевания и методам терапии среди пациентов.
Неотъемлемой частью консультирования подростков с акне является их обучение и развенчивание существующих заблуждений. Любые мифы являются следствием восприятия существующих в реальности процессов, которые нет возможности рационально объяснить [3]. Ввиду актуальности данного косметически значимого заболевания для подростков, а также его высокой распространенности не вызывает сомнений неизбежность «обрастания» проблемы акне мифами. Наша цель состоит в разборе основных заблуждений о вульгарных угрях, которые наиболее часто обсуждают в быту наши пациенты.
МИФ 1. Роль диеты в течении акне
Роль продуктов питания в патогенезе акне до сих пор является актуальным вопросом в научных кругах; ежемесячно публикуются результаты новых исследований по этой проблеме. Разумеется, влияние пищевого рациона на течение вульгарных угрей не могло остаться незамеченным и в повседневной жизни, что сделало данную концепцию одной из самых популярных среди населения. Согласно исследованию Q.G. Nguyen и соавт., до 92% пациентов считают, что диета может повлиять на течение акне, вследствие чего большинство из них изменяют пищевые привычки для уменьшения симптоматики вульгарных угрей [4]. При опросе пациенты связывали появление акне с употреблением жареных и жирных продуктов (71%), шоколада (53%), молока (47%), газированных напитков (35%), а также сахара и легкоусвояемых углеводов (16%) [4, 8]. Хотя современная научная концепция роли диеты на первое место в развитии вульгарных угрей ставит молочные продукты ввиду их свойства повышать уровень инсулина и инсулиноподобного фактора роста (IGF-1), данные утверждения подростков нельзя назвать неверными. Доказано, что чрезмерное потребление молочных продуктов, продуктов с высоким гипергликемическим индексом, а также современный стиль питания («западная» диета) играют определенную роль в патогенезе акне 9. Сегодня практически невозможно провести полноценное исследование, посвященное роли диеты в этиологии акне, поскольку повсеместная доступность «западных» продуктов, а также развитие транспортной логистики почти не оставило ни одной популяции людей, которую не затронул бы современный стиль питания. Как правило, выясняется, что пациенты не придерживаются строго рекомендованной диеты. Важно понимать, что хотя данная концепция совпадает с современными научными тенденциями, вульгарные угри - это многофакторное заболевание, и даже приверженность к строгой диете не может значимо улучшить клиническую картину при акне [12].
МИФ 3. Акне лучше лечить «народными» средствами
Желание найти «волшебное средство», к сожалению, свойственно пациентам с хроническими заболеваниями практически во всех областях медицины. Около 50% пациентов с акне выбирают безрецептурные препараты взамен рецептурных, а 74% пациентов, использующих безрецептурные препараты, ожидают увидеть результаты на следующее утро или в течение 1-2 нед [19]. Данные надежды усугубляются современной общедоступностью электронного информационного пространства, наполненного множеством рекомендаций по лечению с сомнительной эффективностью. Наиболее популярные компоненты «народных» средств от акне -ацетилсалициловая кислота, левомицетин, спирт, масло чайного дерева, настойка календулы, мед, лимонный сок и т. д. «Домашние» средства часто становятся причиной развития простых и аллергических дерматитов, которые усугубляют течение акне. Однако основным «недостатком» самолечения является позднее обращение к дерматологам за консультацией [20]. В исследовании J. Tan и соавт. пациенты с вульгарными угрями откладывали посещение врача в среднем на 1 год от начала заболевания, что в большинстве случаев становилось причиной более тяжелого течения акне и формирования комплекса постакне [21].
МИФ 4. Акне можно быстро вылечить
Согласно исследованиям C.M. Tahir и R. Ansari, 42% пациентов с акне ожидают скорый (в течение 2-4 нед) терапевтический эффект от лечения, в то время как всего 8% были настроены получить очевидные результаты не раньше чем по окончании 6-месячного курса терапии [22]. Также важно отметить, что до 96% пациентов считают акне излечимыми, в то время как современные методы терапии могут привести к улучшению состояния пациентов с акне только в 85% случаев. Около 66% пациентов с акне думают, что симптомы могут уменьшиться сразу после начала терапии, однако клиническое улучшение у 30-40% пациентов наступает через 2 мес, а у 80% - через 6 мес [23, 24]. Данный миф тесно связан с предыдущими заблуждениями: он основывается на установке, что акне - саморазрешающееся в короткие сроки состояние и что его можно вылечить без обращения к врачу.
МИФ 5. Декоративная косметика усугубляет симптомы акне
Данный миф является предметом самых острых споров в дерматологических кругах. Согласно исследованию M. Mastrolonardo и соавт., более половины итальянских дерматовенерологов считают, что макияж не следует использовать при вульгарных угрях [25]. С одной стороны, декоративная косметика, даже не содержащая комедоногенных и аллергических компонентов, может удлинить сроки терапии акне, но с другой стороны, говоря о вульгарных угрях, нельзя не учитывать, что это заболевание, которое значительно влияет на качество жизни пациентов [26].
МИФ 6. Акне надо лечить антибиотиками
На протяжении более 40 лет антибиотикотерапия, направленная против Cutibacterium acnes как основного звена патогенеза вульгарных угрей, была основой лечения акне умеренной степени тяжести. Однако на сегодняшний день резистентность к противомикробным препаратам признана глобальной проблемой, связанной с повышением частоты применения антибиотиков в течение последних 50 лет [31].
Cutibacterium acnes играет одну из ключевых ролей в патогенезе акне и является возбудителем, связанным с высоким уровнем резистентности к противомикробным препаратам при лечении вульгарных угрей [32]. Широкое местное применение эритромицина и клиндамицина привело к значительному распространению штаммов С. acnes с перекрестной резистентностью [33]. Происходит либо подавление нерезистентных штаммов С. acnes, либо замедление их роста, в то время как резистентные штаммы С. acnes продолжают свою жизнедеятельность [34]. У одного и того же пациента часть фолликулов может быть колонизирована устойчивыми к антибиотикам штаммами, а другая часть - чувствительными. Резистентность к противомикробным препаратам может снижать ответ на лечение, приводить к его отсутствию или рецидиву акне, в то же время длительное применение антибиотиков обусловливает появление вторичной грамотрицательной инфекции и развитие осложнений [35]. Согласно российским и европейским клиническим рекомендациям, монотерапия антибактериальными препаратами при акне не рекомендуется [36, 37].
МИФ 7. Аутоэкстракция акне способствует ускорению выздоровления
Самоповреждение (выдавливание, ковыряние) воспалительных элементов при акне описывается термином «экскориированные акне». Чаще всего экскориации наблюдаются у молодых девушек и имеют две основные причины [38]. Первая, более распространенная - это убеждение, что аутоэкстракция поможет скорейшему избавлению или предотвратит образование пустулы из открытого комедона. В этом случае важно объяснить пациенту, что самоповреждение приводит к разрыву фолликула, неполной эвакуации гноя, формированию глубоких абсцедирующих очагов, разрешение которых будет происходить рубцеванием. Во втором же случае экскориации могут быть симптомами дисморфофобического, обсессивно-компульсивного или тревожного расстройств, пограничного и нарцис-сического расстройства личности и проявляются в навязчивом желании избавиться от воспалительного элемента [39]. Данное состояние отличается от невротических экскориаций (невротических акне) тем, что пациенты осуществляют аутодеструкцию действительно существующих высыпаний [38]. Решение данной проблемы сопряжено с большими трудностями, поскольку находится на стыке дерматовенерологии, психологии и психиатрии. Назначение эффективной терапии позволяет уменьшить количество воспалительных элементов, тем самым убирая субстрат для травматизации [40].
МИФ 8. Чем качественнее и агрессивнее очищение - тем лучше
Представление о правильном очищении у пациентов с акне формируется из общего представления о этиологии заболевания. Около 29% пациентов уверены, что вульгарные угри являются следствием недостаточной гигиены, 18% предполагают, что данное заболевание имеет инфекционные причины, а 61% считают, что что загрязнение провоцирует обострения акне [21, 41]. Этими убеждениями и объясняется желание пациентов наиболее радикальным способом очистить кожу. К назначенной топической или системной терапии активно добавляются многочисленные пилинги, маски, протирание кожи спиртом, умывание с использованием мыла, что приводит к нарушению кожного барьера, вторичной колонизации бактериальной микрофлорой и ирритантному дерматиту [41]. В результате данных манипуляций пациент разочаровывается в терапии акне, что в дальнейшем снижает приверженность к лечению.
Выходом в данной ситуации служит оригинальный препарат Скинорен (гель и крем), действующим веществом которого является азелаиновая кислота - алифатическая дикарбоксиловая кислота естественного происхождения. Азелаиновая кислота оказывает противовоспалительное, противомикробное, кератолитическое, себостатическое, отбеливающее и антиоксидантное действие, тем самым воздействуя на основные звенья патогенеза акне и постакне [42].
Таким образом, препарат Скинорен эффективен, прост и удобен в применении, а также обладает высоким профилем безопасности, что позволяет назначать данное лекарство более широкому кругу пациентов с акне и сохранить комплаенс при длительной терапии данного заболевания.
Литература
Читайте также:

