От этой травы исчезают все родинки
Обновлено: 28.04.2024
Родинки на лице и теле могут быть врожденными или появиться в течение жизни. Спровоцировать появление новых могут гормональная перестройка, солнечные ожоги и ряд других факторов. Старая родинка отшелушилась и исчезла? Такое изменение требует срочной консультации со специалистом. Узнайте, о чем может говорить исчезновение невуса и насколько это опасно.
Основные причины шелушения
Зуд, воспаление, шелушение поверхности невуса игнорировать нельзя. В ряде случаев они становятся первыми симптомами меланомы — очень опасного заболевания с высокой вероятностью летального исхода. Сопутствующими проявлениями заболевания могут стать:
- быстрый рост и деформация,
- нечеткие контуры и асимметрия,
- изменение цвета — при малигнизации ткани могут посветлеть или потемнеть, в них могут появиться включения другого оттенка,
- кровоточивость,
- появление трещинок.
Шелушение родинки также иногда провоцируют повреждение кожи одеждой или аксессуарами, некоторые дерматологические заболевания.
Почему невусы исчезают?
Пропажа давно существующего невуса может быть следствием естественного старения организма, изменения концентрации меланина из-за дерматологических заболеваний, воздействия ультрафиолета, травм. В большинстве случаев подобная депигментация безопасна для человека, однако все равно требует консультации со специалистом. В редких случаях выцветание пигментного пятна может говорить об озлокачествлении его клеток. Не откладывайте визит к врачу, если:
- родинка отшелушилась и почти исчезла,
- ее поверхность посветлела или потемнела, стала неоднородной по цвету,
- кожа вокруг нее посветлела, покраснела или воспалилась.
Только опытный дерматолог может определить точную причину подобных изменений.
Как снизить риск перерождения клеток невуса?
Даже если асимметричная или шелушащаяся родинка оказалась доброкачественной, дерматолог может рекомендовать ее удаление. Правильно проведенная процедура снизит риск малигнизации клеток и развития меланомы. Подходящий метод удаления новообразования может выбрать только врач. Доверять проведение процедуры специалистам из салонов красоты не следует.
Ищете, где пройти безопасное удаление родинок в Марьино? Запишитесь на консультацию к дерматологу в нашей клинике. Он осмотрит подозрительные невусы и скажет, нужно ли их удалять.

Симптомы меланомы – это совокупность показателей, согласно которым обыкновенные родинки на теле, которые есть у каждого, начинают перерождаться или уже переродились в злокачественную опухоль. Внешний вид меланомы зависит от ее разновидности и стадии, известны поверхностно-распространяющиеся, акральные лентигинозные, узловые меланомы и лентиго.
Более 20% меланом принадлежат к разновидности поверхностно-распространяющихся. При этом пациенты редко живут больше 5 лет. Однако при своевременном и качественном лечении длительность жизни можно значительно увеличить, а для этого важно знать, как же выглядит сама меланома, чтобы во время ее распознать.
Проявления на ранних стадиях
Меланомы способны появляться на любых участках тела, но чаще всего местом локализации опухолей выступают ноги или спина. Меланома может появляться и на ладонях, слизистой оболочке во рту, во влагалище, в прямой кишке, волосистой части головы. На возрастной коже меланомы часто манифестируют в области лица.
Подногтевая или акролентигинозная разновидность
В 3% всех диагностируемых случаев меланом, специалисты выявляют рак ногтевых пластин. При данном заболевании существует своя специфическая симптоматика, которая заключается в возникновении опухоли на пальце, потемнении ногтя или возникновении четкой темной полоски на нем, растрескивании ногтевой пластины со временем с выделением сукровичной жидкости либо гноя. Важно знать, что наиболее часто меланома ногтя возникает в области большого пальца. По мере ее разрастания опухоль меняет расцветку на синевато-красную либо черную и форму на грибовидную.
Кожная меланома
Симптоматика кожной меланомы определяется невооруженным взглядом, поэтому следует всегда обращать внимание на собственное здоровье, чтобы не пропустить изменений в развитии родинки и своевременно обратиться за медицинской помощью. Главный симптом манифестации меланомы – перерождение родинки (невуса). Данное перерождение может выражаться в разных формах, например, родинка может начать увеличиваться, ее контур становится зубчатым и асимметричным, цвет пигментации темнеет либо приобретает голубой или красноватый оттенки, возникает зуд в области образования, а также припухлость или мокрые выделения. На фоне вышеназванных симптомов могут увеличиваться регионарные лимфатические узлы.

Родинка может начать свое перерождение после травмы, либо без видимых причин. Чаще всего в зоне пигментации выпадают волосы, кожа начинает шелушиться и образовывать корочки, на поверхности перестает считываться кожный рисунок. Возможно также возникновение сателлитов меланомы – кожных высыпаний рядом с очагом новообразования. Родинка становится очень гладкой, приобретает зеркальную поверхность.
Глазная разновидность
Меланома глаза очень распространена. Ее особенностью является отсутствие симптоматики на первых этапах патологи, что очень осложняет протекание и лечение заболевания. Насторожить пациента должны такие симптомы, как:
- резкое ухудшение зрения;
- возникновение фотопсии или цветных точек, искр перед глазами;
- возникновение метаморфопсии или искаженного восприятия пространственных и размерных величин;
- перемена пигментации в радужке;
- возникновение в поле зрения «слепых мест»;
- отек в области глаза;
- помутнение сетчатки.
Симптоматика глазной меланомы может возникать еще до полного формирования онкологии и не позволять поставить точный диагноз. При различной локализации такой болезни могут также возникать кровоизлияния в области глаз, вторичная глаукома, отслаиваться сетчатка.
Как проявляется беспигментная меланома
Беспигментная или ахроматическая меланома представляет собой редкое, но не менее опасное заболевание. Первыми ее признаками можно считать возникновение на кожном покрове небольшого бугра, который быстро начинает расти. Внешне такое образование может напоминать бородавку и не привлекать особого внимания к себе, поскольку цвет его полностью совпадает с оттенком кожи. После роста ахроматической меланомы она может становиться слегка розоватого или беловатого оттенка с шероховатой поверхностью и отслоившимися эпителиальными чешуйками. Кожа в месте локализации новообразования грубеет. Иногда внешний вид такой меланомы напоминает рубец без четкого края. Надавливание на новообразование не вызывает никакого дискомфорта, что заставляет многих пациентов не обращать на него внимания.

По форме беспигментные меланомы могут быть плоскими, либо иметь куполообразную форму. Вторая форма вызвана вертикальным разрастанием клеток, что приводит к более объемному ее размеру, в сравнении с плоской. Главным признаком такой опухоли является ее неравномерный рост с явной асимметрией, неровными краями и уплотнением структуры. Однако при узелковой форме ахроматической меланомы симметричность новообразования и ровность окраски сохраняется.
Когда такая меланома достаточно вырастает, она начинает причинять человеку дискомфорт, который выражается в болезненности, зуде, отечности, покраснении тканей. Поверхность новообразования может растрескиваться, кровоточить, образовывать язвочки. Все это свидетельствует о прогрессировании меланомы на поздние тяжелые стадии, практически не поддающиеся терапии.
Тревожным признаком новообразования является выпадение волос с его поверхности, что показывает малигнизацию патологии. Также опасно и выявление увеличения регионарных лимфатических узлов.
Признаки метастазирования на последних стадиях
Метастазы при меланоме обычно возникают в следующих случаях:
- при пожилом возрасте пациента;
- при осложнениях меланомы хроническими болезнями;
- при прорастании клеток меланомы в стенки других органов;
- при крупном размере первичной меланомы.
Признаки метастазов в печени
При локализации метастазов в печеночных структурах в них образуются черные меланиновые скопления, представляющие участки поражений. При этом в печени возникают функциональные или физические нарушения, последствия которых ощущаются всем организмом.
Основными признаками того, что меланома дала метастазы в область печени, являются:
- бугристость органа;
- увеличение печени в размере;
- резкое похудение;
- наличие желтухи или асцита;
- болезненность правого подреберья;
- тошнота и рвота;
- увеличение селезенки;
- частые носовые кровотечения.
Метастазы в легких

Начальная фаза легочных метастазов не имеет выраженной симптоматики. При этом будут присутствовать общие признаки онкологических проблем в организме типа апатии, анемии, слабости, потери веса, снижения аппетита, гипертермии. Признаками метастазов могут первоначально стать различные простудные болезни – бронхит, грипп, воспаление легких. Иногда симптоматика метастазов в легкие при меланоме возникает только на заключительном этапе болезни, когда уже ничего нельзя сделать для облегчения состояния пациента. При этом в легких диагностируются множественные узелковые образования с вовлеченностью плевры и бронхов.
Если поражению подверглась большая часть легкого или из-за метастазов сдавливаются бронхи, то у больного возникает одышка. Кашель при метастазах преимущественно ночной и сухой, затем сменяется изъязвлениями слизисто-гнойной мокроты, не имеющей запаха, но часто со следами крови. При росте метастазов бронхи сужаются и мокрота загустевает, приобретая гнойный характер. Возможно возникновение легочного кровотечения.
Легочные метастазы, которые затрагивают плевру, позвоночник и ребра, провоцируют болезненность. Если метастазы достигают лимфатических узлов левой части средостения, проявляется осиплость, афония, а при правостороннем поражении лимфоузлов может отекать верхняя часть туловища из-за сдавливания верхней полой вены.
Метастазы в лимфоузлах
Метастазы при меланоме чаще всего возникают на 2-3 стадии заболевания. Самой распространенной областью для метастазирования выступают лимфатические узлы. При этом, если у пациента обнаружен единичный метастаз в лимфоузел, то по прогнозам врачей, он проживет еще 5 лет в 51% случаев. При 4 метастазах в данную область пятилетний рубеж преодолеют лишь 17% пациентов.
Признаками метастазирования лимфоузлов при меланоме выступают:
- резкая потеря массы тела;
- беспричинное увеличение лимфатических узлов;
- нарушения зрения;
- постоянная утомляемость и хроническое чувство усталости.
Метастазы в костях

Очень распространенным явлением при меланоме в медицине считается метастазирование в кости, которое дает выраженные болевые ощущения пациентам. Главными проявлениями такого процесса могут служить гиперкальциемия, хрупкость костей, неврологические изменения, сдавливание костного мозга. Метастазы в кости идут из первичного очага, однако причиной при этом могут выступать и другие опухоли, такие как саркома мягких тканей, опухоли яичников и прочее. Меланома чаще всего поражает кости таза, бедер, позвонков, ребер. По венозным позвоночным сплетениям метастазы следуют от меланомы к костям черепа.
Природа защитила кости черепа возможностью постоянного обновления за счет остеокластов и остеобластов, но попадание клеток меланомы через кровоток в костный мозг разрушает данные структуры. Результатом этого выступают постоянные переломы скелета в разных частях даже при маленьких нагрузках.
Метастазирование в головном мозге
Меланома чаще других онкологических патологий вызывает метастазы в головной мозг человека. После этого полного излечения болезни ждать не приходится. Шансы на выживание у пациента с такими метастазами значительно снижаются. Однако иногда современная терапия при помощи моноклональных антител помогает остановить такой процесс при наличии индивидуальных особенностей человеческого организма.
Метастазы в область головного мозга возникают у 45% всех пациентов, страдающих меланомой поздних стадий. Это и приводит к летальному исходу больного в итоге. Симптоматика такого метастазирования будет зависеть от локализации поражения, обязательно включая в себя нарушения координации собственного тела у пациента, эмоциональную нестабильность, головные боли, лихорадку и жар, потерю памяти, личностные изменения, впадение в летаргические состояния, изменение размеров зрачков, общую слабость и трудности в речевых навыках.
Если метастазы коснулись лобной части головного мозга, то у пациента могут отмечаться резкие перемены к грубости, он начинает ругаться матом, испытывать нарушения зрительных функций и опорно-двигательной системы. Симптоматика таких метастазов очень индивидуальна и иногда она способна полностью изменить личность больного.
При метастазировании ствола головного мозга пациента возникают распирающие или тупые внутричерепные боли в голове, которые приводят к головокружениям и нарушают зрительные функции. Также подобное метастазирование вызывает постоянную тошноту и рвоту у пациента, судороги, которые по проявлениям напоминают эпилептические припадки.
Самочувствие при болезни
Обычно ранние стадии меланомы не причиняют больному никаких неудобств, дискомфорта, болезненных ощущений. После 3 стадии, когда возникают метастазы, начинает проявляться болезненность, а с наступлением 4 стадии к ней добавляется анемия, слабость, частый кашель, ломота в костях, обострение хронических патологий, увеличение лимфатических узлов, снижение аппетита, головные боли, тошнота, рвота, судороги. В зависимости от локализации метастазов может наступить потеря памяти, ухудшиться зрение, постоянно донимать боль в скелете, правом подреберье, загрудинном пространстве.
Опасность меланомы состоит именно в том, что самые лояльные к лечению стадии пациент практически никак на себе не ощущает, поэтому не спешит обращаться за помощью, а когда возникают метастазы и меланому уже нельзя вылечить, пациента начинают донимать всевозможные неприятные симптомы, на борьбу с которыми приходится направлять значительные усилия. В целом, самочувствие при меланоме у пациентов поздних стадий негативное, что еще сильнее угнетает и без того обессиленных людей, столкнувшихся с онкологией.
Признаки перерождения родинки в меланому
Признаками перерождения родимых пятен безобидного характера в злокачественную меланому являются такие явления, как зуд, жжение в области родинки, напряженность кожи у основания невуса, кровоточивость непораженных родинок, покалывание в месте родимого пятна, трещины на родинке и изъязвления из нее.
Чтобы определить, есть ли у человека признаки перерождения родинки в меланому, специалисты придумали специальную систему оценивания состояния родинки, которая носит название «аккорд меланомы», где А – асимметрия новообразования, К – неровность края родимого пятна, К – кровоточивость родинки, О – однородность окраса, Р – большой размер новообразования, Д – динамика состояния родинки любого характера.
Оценивая вышеназванные показатели можно сделать вывод о нестабильности родинки и своевременно обратиться к онкологу за квалифицированной помощью.
Внешний вид меланомы и как отличить ее от родинки
Внешний вид меланомы отличается от внешнего вида простой родинки. Чтобы понять, что на теле возникло злокачественное образование, необходимо посмотреть на форму и края родимого пятна – у родинки форма круглая, а края ровные, а у меланомы форма асимметричная и края размыты. При мысленном проведении через родинку центральной оси обе ее половинки должны быть одинаковой формы и размера. Также характерным признаком перерождения родинки является изменение ее цвета на неоднородный, с вкраплениями более темных, либо светлых оттенков в основной окрас. Увеличение количества родинок на теле также является важным сигналом о возможном старте злокачественного процесса в организме, равно как и резкий рост любого новообразования на теле. Вкрапления в структуре или окрасе невуса свидетельствуют о злокачественности природы новообразования.
Чаще всего меланомам подвержены светлокожие голубоглазые блондины, а также те люди, у кого в семье был диагностирован рак. Также нужно тщательно осматривать собственные пигментные пятна после длительного пребывания под открытым солнцем, например, после отпуска в жарких странах, поскольку это провоцирует перерождение родимых пятен. При подозрении меланомы проводят биопсию тканей, которая подтверждает или опровергает злокачественность природы образования. При выявлении онкопроцесса врачи начинают срочное лечение.
- Сайт больницы израильской онкологии «LISOD». – Меланома.
- Сайт центра лазерной медицины «Ledi Estetik» . – Дерматоскопия.
Специальность: терапевт, врач-рентгенолог, диетолог .
Общий стаж: 20 лет .
Место работы: ООО “СЛ Медикал Груп” г. Майкоп .
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.
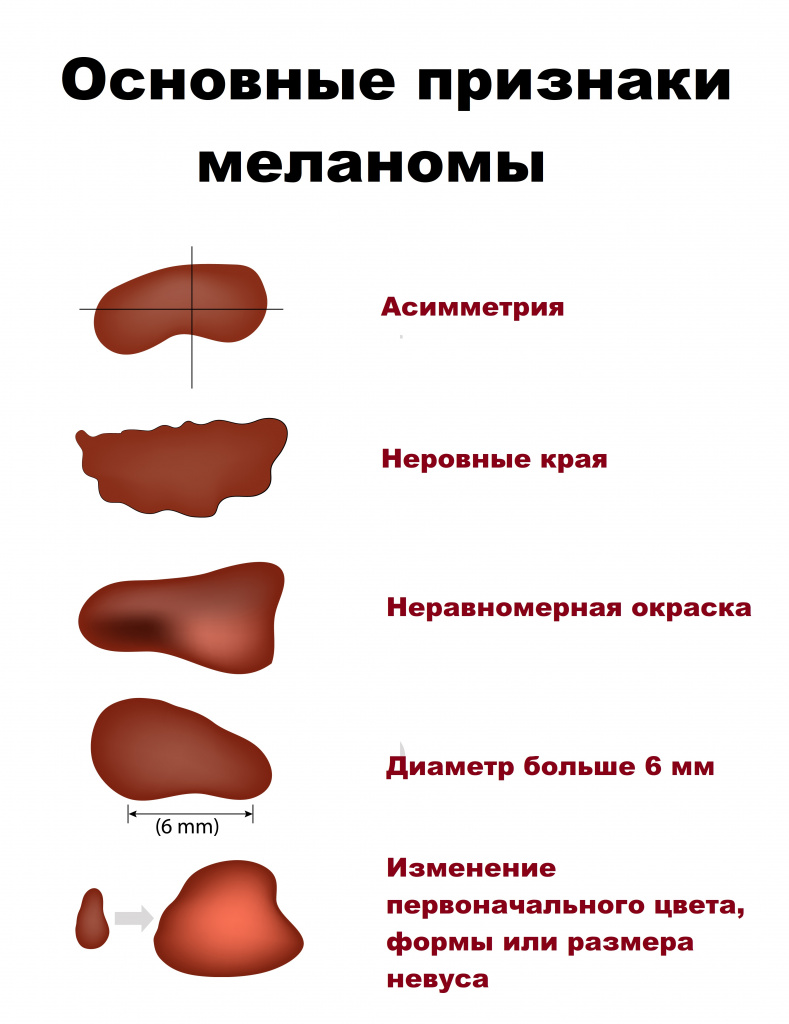
Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Читайте также:

