От чего у ребенка на пятках могут появится красные пятна
Обновлено: 19.04.2024
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
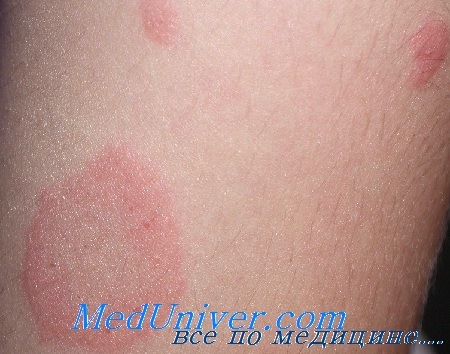
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Сыпь – это изменения цвета и рельефа кожного покрова в виде узелков, пузырьков, пятен, шелушений. Кожа малышей и деток постарше очень чувствительна к внешним условиям окружающей среды и общему состоянию здоровья. Сыпь на стопах у детей вызывают аллергия, инфекции, ошибки в уходе, аутоиммунные расстройства. Она может не беспокоить или сопровождаться сильным зудом, болью. Для борьбы с ней родителям вместе с врачом важно выяснить причину.
Аллергические реакции
Аллергические высыпания на стопах у ребенка вызывают различные факторы. В зависимости от типа раздражителя и способа контакта с ним они проявляются только на отдельных участках или по всему телу.
Отчего бывает аллергия на ногах?
- Лекарства. Реакцию гиперчувствительности вызывают как действующие, так и вспомогательные вещества в составе препарата. Чаще всего ее провоцируют антибиотики, сладкие сиропы, растворы, леденцы. В течение 2 – 3 часов после приема средства на теле и стопах ребенка появляется красная сыпь, припухлости, зуд;
- Ядовитые растения (ядовитый дуб, плющ, сумах). При контакте с ними на стопах у ребенка образуются волдыри, сыпь в виде пятен или прыщей, отек. В этом случае нужно тщательно промыть кожу водой с мылом, постирать одежду. Чтобы предупредить контакт с ядовитыми растениями в будущем, научите детей, как они выглядят. При прогулках избегайте мест, где они растут;
- Укусы насекомых (пчел, ос, комаров, клещей, блох). Кроме зуда, красных высыпаний на стопах и ногах у ребенка при укусах насекомых возможны тяжелые реакции – анафилактический шок и отек Квинке. Эти состояния опасны для жизни, требуют скорой помощи. Чтобы предупредить укусы, держитесь подальше от мест, где собираются насекомые. Следите, чтобы ребенок не бегал по траве босиком или в сандалиях с голыми ногами. Летом перед выходом на улицу наносите на открытые участки кожи малыша защитные кремы или аэрозоли;
- Физические факторы. Аллергию могут вызвать холод, тепло, солнечные лучи, давление, сжатие. В этом случае при замерзании или перегреве на ладонях или стопах у ребенка появляется сыпь по типу крапивницы, бледнеющая при надавливании. Если вы заметили такую реакцию, примите меры, чтобы не допустить ее в будущем;
- Косметические средства для ухода за кожей. Если крем или мыло содержит синтетические ароматизаторы, красители, то всегда есть риск аллергии. Выбирайте продукты с натуральным составом без отдушек. Проверяйте действие на кожу нового средства сначала на небольшом участке.
Склонность к аллергическим реакциям может спровоцировать экзему. Это хроническое заболевание с наследственной предрасположенностью. Очень часто возникает именно в детском возрасте. Различают несколько видов экземы. Один из них – дисгидротическая. Проявляется на ладонях, подошвах, боковых частях ступней, пальцах ног. Элементы сыпи выглядят как скопления заполненных жидкостью пузырьков размером до 5 мм, сопровождаются зудом. После вскрытия пузырьков образуются эрозии, корочки.
Если выявлена аллергия, нужно быть осторожным с раздражителями, по возможности исключить контакт с ними. В качестве первой помощи дайте ребенку подходящее по возрасту антигистаминное средство. Затем обязательно обратитесь к врачу узнать, что делать дальше.
Инфекции
К инфекциям, которые вызывают сыпь на стопах у ребенка, относятся болезни, вызванные вирусами, грибками, паразитами. Они могут затрагивать только стопы или быть системными, распространяться на весь кожный покров. Форма элементов сыпи, их количество локализация, характер, скорость появления относятся к важным диагностическим критериям.
Вирусные инфекции
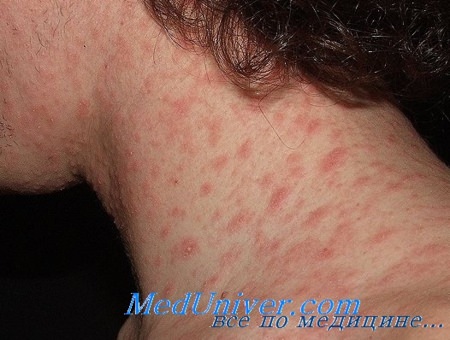
При многих вирусных болезнях у ребенка кроме сыпи на теле и стопах присутствует температура, слабость, потеря аппетита, боль в горле, насморк. Причем часто высокая температура – это первый симптом инфекции, который появляется за несколько дней до сыпи. Такое развитие характерно для ветрянки, кори, краснухи, розеолы, болезни руки-ноги-рот (вирус Коксаки) легко передающихся воздушно-капельным путем. Эти состояния проходят сами собой, лечение симптоматическое.
- Ветрянка. Сыпь в виде пузырьков, которые затем лопаются, высыхают, покрываются корочками. Появляется сначала в области груди, спины. Быстро распространяется на лицо, голову, включая волосистую часть, живот, руки, ноги. Вызывает сильный зуд;
- Корь. Высыпания появляются на третий день по направлению сверху вниз. Сначала на лице, шее, плечах, далее на туловище, руках, ногах, стопах у ребенка образуется сыпь яркой окраски. Пятна склонны сливаться друг с другом. Чем ниже на теле они находятся, тем более редкие и менее красные. Пигментация на месте пятнышек сохраняется до трех недель;
- Краснуха. Бледно-розовые пятнышки появляются сразу после первых симптомов, не сливаются между собой. Сначала – на животе и груди, затем быстро распространяются на все тело: руки, ноги, лицо, спину. А через несколько дней бесследно исчезают;
- Розеола (внезапная экзантема). Сыпь представляет собой маленькие, розовые, плоские пятна или слегка приподнятые бугорки. Появляется на 3 – 5 день. Сначала на груди, спине, затем на руках, ногах. Другие симптомы отсутствуют. Сыпь сохраняется до 4 – 7 дней. Болеют розеолой преимущественно дети до 2 лет;
- Болезнь руки-ноги-рот. Сопровождается язвочками в ротовой полости, сыпью на ладошках и подошвах стоп у ребенка, иногда еще на ягодицах. Элементы сыпи болезненны, но не вызывают зуд. Выглядят как плоские красные пятнышки, иногда с мелкими пузырьками. Через 7 – 10 дней бесследно исчезают.

Фото, как выглядит сыпь на стопах и теле у ребенка при перечисленных вирусных инфекциях, смотрите ниже:
Чесотка
Чесотка – инфекционное заболевание, вызываемое микроскопическим клещом. Заражение происходит через одежду, постельное белье, полотенце, мочалку. У детей паразиты передаются через игрушки.
Для болезни характерны волдыри, вытянутая в линию сыпь, напоминающая норы клещей (чесоточный ход), усиливающийся в вечернее и ночное время зуд. Типичные места сыпи у ребенка – на кистях, стопах, туловище, боковых поверхностях пальцев, в межпальцевых промежутках.
Если выявлена чесотка, то лечиться должна вся семья. Врач назначает специальный крем, который уничтожает паразитов. Средство наносят не только на места сыпи, но и на все тело целиком, включая лицо, кожу головы, уши. Для снятия зуда помогает антигистаминный крем или крем с гидрокортизоном. Для эффективного лечения нужно провести дезинфекцию одежды, полотенец, постельного белья.
Грибковая инфекция
Поражение кожи грибком встречается довольно часто. В группе риска дети, которые посещают бассейн, носят ненатуральную или слишком жаркую обувь, создающую «парниковый эффект». Элементы сыпи – шелушащиеся розовые пятнышки округлой формы. При грибковой инфекции кожа в месте поражения становится сухой, начинает шелушиться, покрывается микротрещинками. Иногда дети испытывают зуд и жжение. Для борьбы с грибковой инфекцией врачи назначают местные противогрибковые мази, растворы, кремы.
Нередко сыпь у детей появляется из-за неправильного ухода. Она не опасна для здоровья, быстро исчезает сама собой при исправлении ошибок.
У новорожденных и малышей до 3 месяцев сыпь на лице, руках, туловище – это нормальное физиологическое явление, вызванное гормональными перестройками, адаптацией организма к новым условиям. Такое состояние называется «неонатальной угревой сыпью». Выглядит она как мелкие красные прыщики по всему телу.
Если кожа малышей долгое время была влажной или перегрелась, то иногда на стопах ребенка появляется мелкая точечная сыпь. Распространенная причина – слишком жаркая обувь. Поэтому по возможности выбирайте для малыша дышащую обувь из натуральных материалов с хорошей терморегуляцией. Для лечения помогают ванночки с отварами череды, ромашки или коры дуба.
Когда нужно обратиться к врачу?
При сыпи родители должны следить, чтобы ребенок не расчесывал прыщики и пятнышки. На всякий случай подстригите коротко ногти малышу, ведь царапины усугубят состояние, приведут к инфицированию.
- есть признаки инфекции (покраснение, отек, гнойные выделения);
- чувствительность кожи в зоне высыпаний повышена;
- сыпь болезненна, не уменьшается в течение двух дней;
- есть высокая температура;
- есть изменения цвета кожи вокруг сыпи;
- при домашнем лечении состояние ухудшается.
Врач проведет осмотр. Оценит форму, цвет, количество, локализацию сыпи. Расспросит родителей, когда появилась, как быстро распространялась, как изменялась, какие есть сопутствующие симптомы. При необходимости сделает тесты на аллергию, возьмет соскобы на бактериологическое исследование.
- используйте мыло без ароматических отдушек, если врач разрешил мочить сыпь;
- не мойте ноги горячей водой;
- не надевайте плотные носки, не заклеивайте лейкопластырем, кожа должна контактировать с воздухом;
- не давайте ребенку трогать руками высыпания;
- наносите на пораженную кожу только те мази, кремы, которые назначил врач.
Центр Подологии Евы Корнеевой занимается лечением грибка на ногах, удалением вросшего ногтя, мозолей, натоптышей, обработкой диабетической стопы и медицинским педикюром в г. Москва.

Белые
Белые пятна на стопе у ребенка вызывает витилиго. Это заболевание кожи, при котором на отдельных участках прекращается выработка пигмента меланина, ответственного за окраску. В результате кожный покров в этом месте становится молочно-белого цвета.
Пятна могут появиться на любом участке кожи, включая стопы. Сначала они небольшого размера. Если не начать лечение, то будут постепенно увеличиваться.К причинам витилиго относятся генетическая предрасположенность, ослабленный иммунитет, аутоиммунные расстройства.

Фото, как выглядят пятна на стопе у ребенка при витилиго, смотрите ниже:
- на ощупь не отличаются от здоровой кожи;
- не вызывают неприятных ощущений;
- волоски, растущие в пораженной зоне тоже обесцвечиваются;
- не загорают на солнце, не покрываются мурашками.
Красные
Пятна красного цвета на стопе у ребенка встречаются чаще всего. Окраска бывает от бледно-розовой до насыщенной темно-красной. Основные причины возникновения: аллергические реакции, инфекции, механические факторы.
Аллергия
При аллергии изменения на коже обычно проявляются в виде крапивницы или контактного дерматита. При крапивнице пятна красные, слегка возвышаются над поверхностью кожи, склонны сливаться друг с другом. При контактном дерматите они розовые, вызывают сильный зуд, мокнут, шелушатся. У детей, подверженных аллергии, высыпания на стопах провоцируют употребление высокоаллергенных продуктов, сладостей, обработка кожи неподходящим детским кремом, ношение обуви или носков из ненатуральных материалов, укусы насекомых и другие факторы.
Грибок кожи стоп
Обычно встречается у детей до 10 лет. Способствует развитию болезни несформированные защитные механизмы и тонкость кожного покрова, через который легко проникает инфекция. В группе риска дети, посещающие бассейн, любящие ходить босиком.
При грибковой инфекции на коже образуются мелкие трещины, розовые, красные или желтоватые пятна, с неприятным запахом, вызывают жжение и сильный зуд. Кожа в зоне поражения становится очень сухой и начинает шелушится. Для лечения применяют местные противогрибковые средства, назначить которые должен врач.
Инфекционные болезни
Красные пятнышки или сыпь на стопах у ребенка могут быть симптомами детских вирусных инфекций: ветрянка, краснуха, корь, инфекционная эритема и др. В зависимости от типа возбудителя сыпь выглядит по-разному, распространяется по всему телу или на отдельные участки.
Например, при заражении энтеровирусом Коксаки сыпь распространяется только на ладони, стопы и ротовую полость. При инфекционных болезнях у детей повышается температура, присутствует слабость, вялость, потеря аппетита, головная боль. Они проходят сами собой. Для лечения назначают только симптоматические средства для снижения температуры, снятия зуда, профилактики бактериальных осложнений.
Неудобная обувь
Красные пятна на стопах нередко связаны с неправильно подобранной обувью. Если определенные участки испытывают давление, трение или повышенную нагрузку, то кожа в этой зоне покраснеет. Также причина может быть в нарушении терморегуляции. Например, если в обуви стопам слишком жарко, и они постоянно потеют.
Особенно внимательно нужно отнестись к выбору обуви, если у ребенка есть плоскостопие или другие типы деформации стопы. Обувь в этом случае нужна специальная, ортопедическая. Какая именно подойдёт ребенку, решает врач-ортопед после обследования.
Коричневые
Такие пятна на ногах и стопах у ребенка связаны с накоплением в коже пигмента меланина. Участки, где его много, приобретают темную окраску. Мы называем их родинками или родимыми пятнами. Они бывают совсем небольшими, размером до 1.5 мм или крупными, диаметром более 1 см.
При рождении у ребенка их практически нет. Они начинают появляться в первые годы жизни и в период полового созревания.
Родинки и родимые пятна, как правило, не опасны, не требуют удаления. Однако, за ними нужно следить.
- увеличение размера;
- асимметричность;
- неровные зубчатые края;
- неоднородность окраски;
- кровянистые выделения.
Если вы заметили, что с родинкой происходят такие изменения, нужно срочно обратиться к врачу, потому что так проявляется рак кожи – меланома.
Чтобы стопы ребенка были в порядке, регулярно проходите осмотр у детского подолога. Врач расскажет, как ухаживать за кожей стоп, как выбирать обувь, как предупредить болезни.
Центр Подологии Евы Корнеевой занимается лечением грибка на ногах, удалением вросшего ногтя, мозолей, натоптышей, обработкой диабетической стопы и медицинским педикюром в г. Москва.

Красные стопы и сыпь на ногах – признак, который родители не должны оставлять без внимания. Такие изменения не всегда говорят о проблемах именно со стопами, могут быть симптомом аллергической реакции, травмы, инфекций или внутренних болезней.
Аллергия
Аллергия возникает в ответ на прямой контакт с определенными раздражителями. У каждого ребенка они будут свои в зависимости от особенностей работы иммунной системы. Аллергия проявляется в виде крапивницы или контактного дерматита.
При крапивнице на стопах ребенка возникают красные пятна и круги разного размера и формы. Они слегка возвышаются над кожей и иногда сливаются друг с другом. При контактном дерматите у детей на стопах образуются красные точки, наблюдается раздражение, зуд и шелушение кожи.
Вызвать аллергию могут носки или обувь из искусственных материалов, новый детский крем, мыло, стиральный порошок. У некоторых детей такая реакция бывает на изменения температуры, холод или жару.
Травмы
Травмы часто сопровождаются покраснением, отеком, болью, воспалением. К ним относятся ушибы, растяжение связок, сухожилий, вывих сустава и другие.
Красные пятна на стопах ног у ребенка вызывают деформации стопы и неправильное распределение нагрузки. При этом места, испытывающие наибольшее давление, травмируются и воспаляются. Для устранения проблемы нужно обратиться к ортопеду. Подобрать ортопедические стельки, обувь, вкладыши, способствующие анатомически правильному положению стопы, коррекции деформацию.
Травмирование нежной кожи нередко вызывает неверно подобранная или тесная обувь. Она будет сдавливать ножку, натирать в определенных местах, что также вызовет покраснение. Особенно если малыш проводит в неудобной обуви много времени, долго ходит или бегает.
Инфекции
Покраснение и сыпь на стопах у ребенка провоцируют вирусные, бактериальные и грибковые инфекции.
Например, одним из проявлений энтеровирусной инфекции, вызванной вирусом Коксаки, будет сыпь в виде язвочек и водянистых красных прыщиков на ладошках и стопах у ребенка. Они не требуют специального лечения, проходят сами по себе в течение 3 – 5 суток по мере выздоровления. В первые дни сыпь сильно чешется. Но важно следить, чтобы ребенок не расчесывал, так как есть риск занести бактериальную инфекцию.
Красные пятна на стопах и ладонях у ребенка вызывают ветрянка и корь. В этом случае высыпания распространяются по всему телу. Распознать вирусную инфекцию можно по внезапной высокой температуре (до 39 – 40 °C), вялости, капризности, снижению аппетита, головной боли. Сыпь появляется через 1 – 2 дня после подъема температуры.
Красные пятнышки на стопах у ребенка, жжение, зуд, шелушение, трещины – признаки грибковой инфекции кожи и ногтей. Если появились такие симптомы, обратитесь к подологу. Грибковая инфекция часто возникает у детей, которые посещают бассейн. Нужно следить, чтобы в душевых и раздевалке дети не ходили босиком по полу. Грибок лечат противогрибковыми мазями, кремами.
Бактериальные инфекции развиваются при нарушении целостности кожи, если вовремя не обработать места повреждений антисептиком (зеленка, хлоргексидин, йод). Патогенные бактерии легко проникают в кожу через ранки, царапины, потертости. Наиболее уязвимы дети, болеющие диабетом, потому что высокий уровень сахара в крови мешает быстрому заживлению. Чаще бактериальные инфекции случаются летом, когда малыш ходит с голыми ножками, носит открытые босоножки, шлепанцы.
Что делать?
Если вы обнаружили красные пятна, высыпания или прыщи на стопах у ребенка, обратитесь к врачу дерматологу или хирургу, если была травма. Важно выяснить правильную причину изменений, так как от этого зависит успех лечения.
Грибок стоп у детей (дерматофития стоп)
Дерматофитию стоп часто называют «стопа атлета», оно представляет собой дерматофитную инфекцию стоп с предпочтительным поражением межпальцевых промежутков. Часто встречается у подростков, а иногда у детей предпубертатного возраста. Контакт с возбудителем, вероятно, происходит в зараженных помещениях для приема душа и ванн, а также в раздевалках и гимнастических залах. Росту грибков способствует тепло, влажная среда и герметичная обувь.
В некоторых случаях в клинической картине преобладают шелушение и трещины; иногда наблюдаются везикуло-пустулезные очаги, эритема и мацерация. Инфекция начинается и может сохраняться в межпальцевых промежутках и вдоль боковых сторон пальцев стоп. Однако очаги могут распространиться на тыльную сторону стопы и захватить также подошвенную поверхность, особенно область плюсны и подъема свода стопы. Пациенты жалуются на жжение и зуд, который часто бывает сильным.
Хотя высыпания иногда поражают обе стопы и обе кисти, для дерматофитии типично асимметричное поражение, когда одна стопа или одна кисть не затрагиваются инфекцией.
Диагноз подозревается на основании клинической картины и подтверждается исследованием соскобов чешуек в препарате с КОН и анализом на грибковую культуру. Основным методом лечения является местное лечение противогрибковыми кремами или порошками, а также меры по уменьшению влажности стоп. В случае стойкой и распространенной дерматофитии стоп могут потребоваться системное противогрибковое лечение. При распространении дерматофитной инфекции на область ногтей развивается онихомикоз.
Хотя у детей младшего возраста онихомикоз редок, его распространенность с возрастом увеличивается, поэтому онихомикоз следует подозревать у любого ребенка с асимметричной дистрофией ногтей и поражением соседней кожи.
Три месяца ежедневного приема внутрь тербинафина или итраконазола могут излечить 50% пораженных лиц, но такая терапия не разрешена для детей FDA. У многих пациентов состояние улучшается в летние месяцы, когда они носят открытую обувь. В случае тяжелых воспалительных очагов требуются системное противогрибковое лечение, проблемой может стать также вторичная бактериальная инфекция, особенно грамотрицательными микроорганизмами.
Контактный дерматит стоп дифференцируют с дерматофитией по характерной для дерматита тенденции к поражению дорсальной поверхности стопы, межпальцевые промежутки остаются при этом интактными. При дисгидротической экземе препараты с КОН и культуральный анализ дают отрицательный результат. Псориаз и красный волосяной лишай отличаются от дерматофитии по характерному симметричному распределению высыпаний по типу «мокасин» и других типичным признакам.
Кожная мигрирующая личинка - паразит нематода Ancylostoma braziliense, которым обычно заражаются от собак и котов, вызывает появление узкой серпигинозной эритематозной бляшки, которая на подошве стопы может стать везикулезной или буллезной и покрыться коркой. Такой туннельный очаг следует отличать от асимметричных очагов дерматофитии стоп, а также от симметричных очагов дисгидротической экземы.
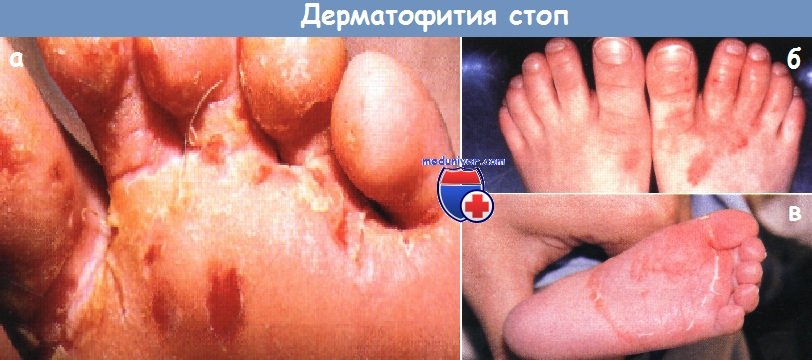
Дерматофития стоп:
а - мацерация, эрозия и корки в очагах, распространяющихся от межпальцевых промежутков на подошвенную поверхность пальцев и стоп у 5-летнего мальчика
б - сухие, шелушащиеся красные пятна распространяются от межпальцевых промежутков на подошвенную поверхность пальцев и стоп у 4-летнего мальчика
в - у этой 6-месячной девочки в течение 10 дней распространялась кольцевидная бляшка на подошвенной поверхности правой стопы.
Как минимум у одного родителя всех этих детей имелась хроническая или рецидивирующая дерматофития стоп.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

