От чего трескаются губы и уши
Обновлено: 05.05.2024
Эта статья посвящена проявлениям COVID-19 в полости рта.
Люди, перенесшие COVID-19, могут столкнуться со следующими проблемами:
- сухость во рту
- кандидоз полости рта
- заболевания десен
- хейлит
- стоматит
Влияет ли COVID-19 на состояние зубов и десен?
При ковиде могут проявляться кожные симптомы. К сожалению, врачи часто игнорируют осмотр ротовой полости пациентов с подозрением на коронавирусную инфекцию из соображений безопасности. 5
По данным The New York Times, после перенесенного коронавируса человек может испытывать проблемы с зубами и деснами. Газета приводит в пример несколько случаев, когда люди, переболевшие COVID-19, сталкивались с выпадением зубов. 7
Эти наблюдения подтверждают необходимость стоматологического наблюдения за пациентами во время болезни и после COVID-19.
Сухость во рту при COVID-19
В результате исследований было установлено, что в период заболевания COVID-19 у 70% пациентов нарушается работа слюнных желез, из-за чего может возникать сухость во рту и жжение. 17 Сухость может возникать после приема лекарств или под влиянием системных заболеваний, например сахарного диабета. 17

Как избавиться от сухости во рту?
- Необходим комплексный подход: в первую очередь - должно проводиться лечение основного заболевания (COVID-19)
- Укрепление иммунитета
- Употребление достаточного количества жидкости
- Не рекомендуется полоскать рот водой, лучше делать ротовые ванночки: набрать в рот воды и подержать
- Жевать жвачку без сахара (например, с ксилитом): этот процесс заставляет мышцы надавливать на слюнные железы и высвобождать слюну
- Не курить, не употреблять алкоголь
- Не использовать зубные пасты с SLS
Кандидоз при COVID-19
Существует взаимосвязь между сухостью во рту и развитием инфекционных заболеваний полости рта: например, кандидоз встречается у 61% перенесших COVID-19. 2
Кандидоз полости рта – это молочница ротовой полости, является заболеванием инфекционного характера, вызываемым грибками, относящимися к роду Candida.

Симптомы молочницы зависят от вида кандидоза, от степени тяжести и распространения воспалительного инфекционного процесса. Проявления могут локализоваться на разных участках полости рта.
Характерные признаки кандидоза
- Появление на языке, слизистых оболочках щёк и губ, на дёснах и на нёбе образований, напоминающих створоженное молоко.
- Образование язвочек, бляшек с сероватым или белым содержимым. Отдельные элементы могут разрастаться, постепенно сливаться друг с другом и формировать обширные поражённые поверхности. Если бляшки и пленки снять ватной палочкой, то под ними обнаруживается ярко-красная воспаленная слизистая оболочка.
- Жжение, зуд. Человек испытывает дискомфорт, который при интенсивном распространении и высокой степени поражения может перерастать в болевые ощущения. Симптомы усиливаются при употреблении напитков или пищи.
- Сухость во рту, трещины на губах и в уголках рта.
Достаточно часто у пациентов можно встретить кандидоз полости рта на фоне медикаментозной терапии лечения COVID-19, например, глюкокортикостероидами (дексаметазоном). Это подтверждает необходимость грамотного ухода за полостью рта во время заболевания. 3
Также важно отметить, что плохая гигиена полости рта во время заболевания COVID-19 может способствовать развитию инфекционных поражений, и не стоит пренебрегать чисткой зубов из-за плохого самочувствия.
Лечение кандидоза
Лечение кандидоза должно быть как общим, так и местным.
Основой общего лечения является прохождение курса противогрибковых препаратов. Также рекомендована витаминотерапия для повышения общей сопротивляемости организма. Если имел место длительный курс антибиотикотерапии, необходим прием пробиотиков для нормализации микрофлоры.
Местное лечение
Местное лечение кандидоза включает в себя применение противогрибковых препаратов в виде мазей, гелей, растворов.
Также важна регулярная антисептическая обработка пораженных участков.
Тантум ® Верде обладает противовоспалительным, антибактериальным, противогрибковым и обезболивающим действием. 18,19,20,21 Комплексное действие раствора позволяет сократить количество применяемых средств. Тантум ® Верде имеет доказанную противогрибковую эффективность 20,21 и имеет различные формы применения: раствор, спрей, таблетки. Форма спрея и таблеток удобна для обработки полости рта вне дома. 11,12,13



При некоторых формах кандидоза можно обойтись только местным применением противогрибковых препаратов, но при распространении кандидоза на другие органы требуется применение противогрибковых препаратов внутрь.
Не стоит забывать, что неправильная дозировка препаратов может быть опасной. Поэтому перед применением стоит проконсультироваться с врачом.
При грамотном лечении симптомы кандидоза проходят через 12-15 дней. В случае хронического течения заболевания необходим более длительный курс лечения, часто требуется несколько курсов. В тяжелых случаях лечение может длиться 1 - 3 месяца (от 2 до 6 курсов). 8,9
Заболевания дёсен при COVID-19

У 100% обследуемых пациентов, переболевших COVID-19, отмечаются заболевания периодонта, неудовлетворительная гигиена, наличие наддесневого и поддесневого зубного камня. 2
Периодонт – это ткани, которые держат зуб в челюсти. Если эти ткани исчезают, начинается подвижность зуба вплоть до выпадения.

В 80% случаев ведущая роль в возникновении патологии периодонта принадлежит зубному налету и зубному камню. 14 Поэтому во время болезни нужно уделять особое внимание гигиене полости рта: чистка зубов и языка уничтожает огромное количество микробов, которые атакуют организм, а так как в этот период организм ослаблен, ему сложнее бороться с вирусами.
При недомогании быстрее накапливается налет и образуется зубной камень за счет размножения микроорганизмов. Это может привести к воспалению десен и кровоточивости, что тоже является распространенной жалобой среди перенесших COVID-19. 17
По словам доктора Брайана Франца, президента Американской академии пародонтологии, поток пациентов к стоматологам никогда не был таким высоким, как сейчас, во время пандемии COVID-19, что также подтверждает влияние COVID-19 на состояние пародонта. 4
Как избежать заболеваний десен?
- Обязательно чистить зубы 2 раза в день
- Использовать все средства гигиены (зубная щетка, зубная нить, зубной ёршик, скребок для языка)
- После выздоровления сменить все средства индивидуальной гигиены
- После выздоровления сделать профессиональную гигиену полости рта
- Санировать всю ротовую полость: вылечить все зубы
Хейлит при COVID-19
Хейлиты – это воспалительные заболевания губ, кожи вокруг губ и слизистой губы.
Основные симптомы хейлита 10 :
- сухость и стянутость губ
- корочки на губах
- зуд, жжение
- покраснение
- болезненность
- трещины
- пузыри
- кровяные корочки
- экссудат (выделение жидкости)
Степень выраженности симптомов и их наличие зависит от вида хейлита. Лечение хейлита всегда комплексное и также зависит от формы хейлита.
Общее лечение хейлита
- Нормализация питания, соблюдение диеты, не содержащей аллергены, исключение острой, раздражающей пищи
- Приём витаминов, особенно, группы В и РР (никотиновая кислота)
- Антибактериальные, противогрибковые и противовирусные препараты при инфекционных хейлитах (Важно! Эти препараты принимают только по назначению врача!)
- Противоаллергические препараты
- Седативные препараты (Назначает лечащий врач!)
Местное лечение хейлита
- Обезболивающие препараты при необходимости
- Антисептики
- Протеолитические ферменты для очищения эрозий
- После стихания воспаления и боли могут использоваться заживляющие мази
- Кортикостероидные мази (Важно! Назначаются редко и только врачом, так как имеют много побочных эффектов)
- Физиотерапия
- Хирургическое лечение
При актиническом хейлите необходимо сократить пребывание на солнце, обязательно использовать крема и помады с SPF.
Важным этапом является гигиена полости рта, необходимо снять зубной камень, налёт и вылечить кариесы, иначе велика вероятность наступления рецидивов.
Антисептически необходимо обрабатывать не только пораженный участок, но и всю полость рта, чтобы избежать инфицирования пораженных участков губы и снизить риск рецидивов.
Для лечения инфекционных хейлитов можно использовать раствор Тантум ® Верде.
Стоматиты при COVID-19
Стоматит – воспаление слизистой оболочки щек и губ, неба, языка, дна полости рта и десен.

Катаральный стоматит
В начале заболевания развивается катаральный стоматит. 16 Он характеризуется жжением, слабым отеком, покраснением слизистой.
Из-за снижения иммунитета в конце заболевания может развиться герпетический стоматит. Распространённость вируса простого герпеса среди населения составляет от 65% до 90%. 15
Герпетический стоматит
Герпетический стоматит проявляется зудом, жжением, появлением пузырьков, которые лопаются и составляют эрозии (поверхностные дефекты слизистой), также может сопровождаться повышением температуры, увеличением лимфатических узлов, слабостью (особенно у детей).
Кандидозный стоматит
Также может развиться кандидозный стоматит. Основной симптом грибкового стоматита – это чувство жжения и наличие белого, творожистого налёта, при снятии которого появляется отёчная, красная слизистая. Общее состояние взрослых при кандидозном стоматите часто не ухудшается.
Профилактика стоматита
- укрепление иммунитета, отказ от вредных привычек, закаливание, занятие спортом
- питание с достаточным количеством питательных веществ и витаминов, особенно витамина С
- регулярные визиты к стоматологу
- адекватная чистка зубов дома, а также снятие зубных отложений в кабинете стоматолога 1 раз в 6 месяцев
- выявление аллергена и исключение контакта с ним
- прохождение диспансеризации для своевременного выявления заболеваний
- лечение системных заболеваний
- приём антибиотиков (только по назначению врача, совместно с курсом пробиотиков, чтобы избежать дисбактериоза)
Для поддержания иммунитета рекомендуем принимать пастилки Тантум ® Прополис. Прополис обладает иммуностимулирующим действием и способствует заживлению, а витамин С, входящий в его состав, отвечает за регенерацию клеток, участвуя в синтезе коллагена. Также прополис обладает противовирусным и противогрибковым действием. Поэтому витаминотерапия при помощи Тантум ® Прополис является эффективным средством профилактики стоматитов.
Тантум ® Прополис
Прополис - ценнейшее вещество, которое применяется в лечебных целях со времен Гиппократа, Дискорида, Авиценны и других, используется в современной медицине по сей день. Растения, с которых пчелы собирают и несут на себе смолистые вещества, обладают бактерицидным, противовоспалительным, иммуномоделирующим, противовирусным свойствами.

Узнать больше
Стоит заключить, что очень важно следить за гигиеной полости рта не только в период здоровья, но и во время болезни. Также рекомендуется заниматься профилактикой стоматологических заболеваний, чтобы избежать возможных проблем с зубами и деснами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заеды в уголках рта: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Заедами принято называть трещины в уголках рта, возникающие при поражении слизистых оболочек полости рта и губ и переходящие на кожу. Заеды – это разговорный термин, в медицинской среде подобные нарушения целостности кожи и слизистых называются ангулярным хейлитом, ангулитом, ангулярным стоматитом, угловым стоматитом, щелевидным импетиго.
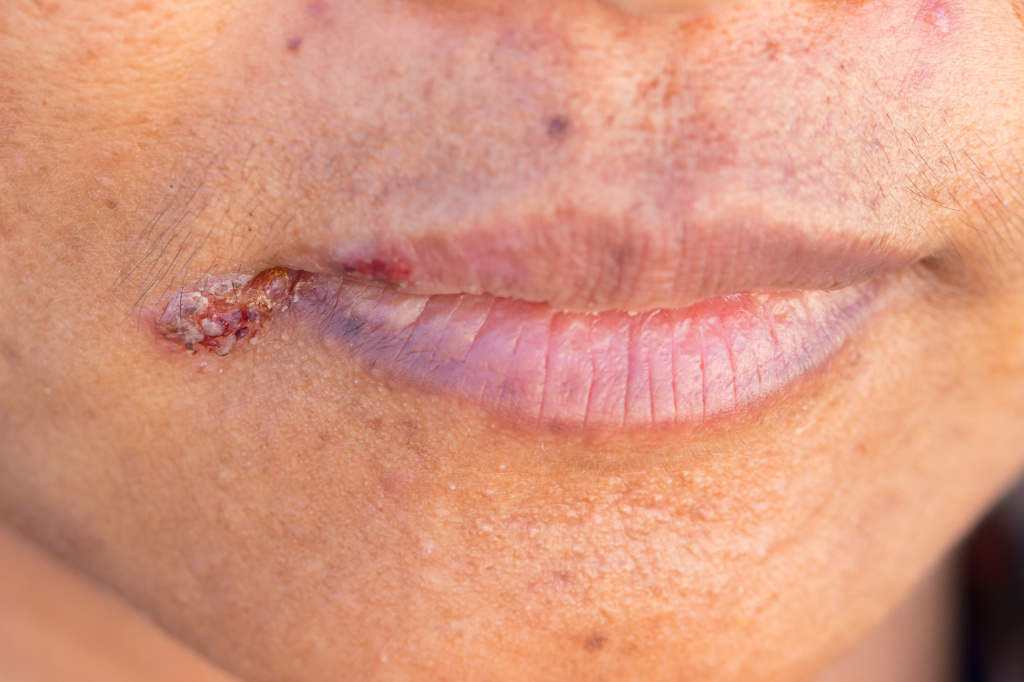
Заеды вначале проявляются покраснением кожи в уголках рта, шелушением, после чего возникают трещинки и кровоточивость. В особенно запущенных случаях могут появляться язвочки и пузыри. Для заед характерна болезненность, зуд или жжение в уголках губ при попытке широко открыть рот (например, при зевоте), разговоре и даже приеме пищи.
У многих пациентов заеды становятся хроническими или рецидивирующими. Главная опасность ангулярного стоматита в том, что заеды являются воротами для проникновения в организм различных инфекций.
Разновидности заед
Кандидозные заеды – грибковое поражение кожи уголков губ.
Стрептококковые заеды – бактериальное поражение кожи уголков губ.
Заеды смешанной этиологии – одновременное грибковое и бактериальное поражение кожи уголков губ.
По течению различают:
Острые заеды – обычно являются дерматологическим дефектом кожи, а не симптомом другого заболевания, хорошо поддаются лечению, не рецидивируют.
Хронические заеды имеют длительное, рецидивирующее течение с формированием глубоких трещин. Могут сигнализировать о снижении иммунитета.
Заеды могут быть с одной или с обеих сторон рта.
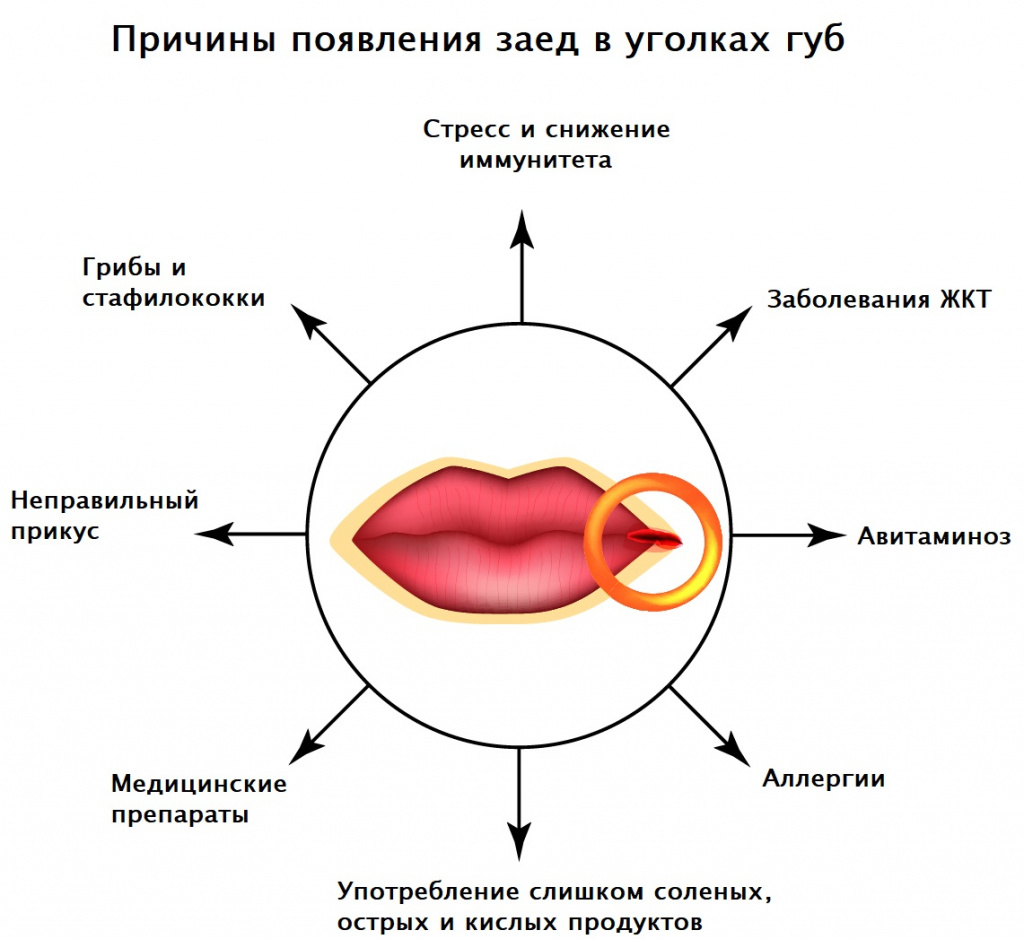
Возможные причины заед в углах рта
Самая частая причина неприятных трещинок в углах рта - размножение условно-патогенной микрофлоры полости рта при снижении иммунитета в осенне-весенний период. Главными возбудителями являются стрептококки и грибы Candida.
В норме эти микроорганизмы в небольшом количестве присутствуют на коже, но при сниженном иммунитете в сочетании с микротравмами и недостаточной личной гигиеной они проникают в кожу, вызывая воспалительный процесс. К факторам, способствующим прогрессированию воспаления, относят сахарный диабет, различные заболевания кожи, резкую смену климата, посещение общественных бань, использование чужих полотенец и других средств личной гигиены, травмирование кожи вокруг рта путем выдавливания прыщей, расчесов, порезов во время бритья, ношение съемного зубного протеза.
Если причиной заед являются стрептококки, то после появления красноты образуются пузыри с гнойным содержимым (фликтены), которые быстро лопаются и оставляют за собой щелевидные трещины. Заживают они долго с образованием корочек. Пациентов беспокоит сильный зуд, невозможность безболезненно открыть рот, слюнотечение. Заболевание может сопровождаться длительным насморком.
В случае грибкового (кандидозного) поражения в уголках рта появляются эрозии и трещины, окруженные беловатыми точками (слущенными клетками эпителия). Иногда трещина покрыта беловатым налетом, который легко и безболезненно отделяется. Пузыри с гнойным содержимым и корки не образуются.
Распространены случаи возникновения ангулярного хейлита после длительного курса антибактериальной, цитостатической терапии или лечения глюкокортикостероидными гормонами.
При каких заболеваниях могут появиться заеды в уголках рта?
Заеды в углах рта могут возникать при железодефицитной анемии, кожных патологиях (псориазе, атопическом дерматите, стрептококковых поражениях кожи), сахарном диабете, недостатке витамина А и витаминов группы В, аллергических реакциях на косметические средства или средства личной гигиены (например, зубные пасты), иммунодефицитных состояниях (в том числе ВИЧ-инфекции), язвенной болезни желудка и двенадцатиперстной кишки, эрозивном гастрите, геморрое.
Ангулярный стоматит следует дифференцировать с сифилисом и туберкулезом, которые могут быть схожи по своим симптомам на одном из этапов развития инфекции. При сифилисе формируется эрозия, покрытая серовато-белым налетом, часто она безболезненная и имеет уплотнение в своем основании. У больных туберкулезом общее состояние тяжелое, язва болезненная, ее края подрыты.
К каким врачам обращаться при появлении заед?
Важно помнить, что заеды, особенно хронические и рецидивирующие, могут быть симптомом серьезного заболевания, поэтому необходимо проконсультироваться со специалистом.
С ангулярным стоматитом можно обратиться к врачу-терапевту , педиатру, дерматологу , стоматологу.
Диагностика и обследование
Для постановки точного диагноза необходимо обследование, которое обычно включает:
-
соскоб с поверхности эрозии (бактериологическое исследование показывает причину заед в случае присутствия стрептококков или грибов);
Определение ДНК Streptococcus species в соскобе эпителиальных клеток со слизистой оболочки ротоглотки методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Стрептококки могут вызывать различные по локализации и степени тяжести инфекции у человека. Они.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Кожа губ настолько тонкая, нежная и чувствительная, что остро реагирует на любые раздражители, включая аллергены и стресс, погоду и перепады температур. Именно поэтому ей необходимо особое внимание.


Алина Хараз Автор

Екатерина Турубара Эксперт
Причины сухости кожи губ
Губы — зона повышенной уязвимости. Тонкая кожа лишена жировой клетчатки, склонна к преждевременному старению и быстро реагирует на изменения состояния организма и внешних условий.

«Причин сухости губ много, но главная — погодные условия. Например, холодный ветер или резкие перепады температур».
Сухость губ способны вызвать многие факторы.
Солнечные ожоги. Летом мы даже не замечаем, что кожа губ получает изрядные дозы ультрафиолета.
Сильная жажда. Можете сами проверить: у кофеманов, которые пьют мало воды и много капучино, губы выглядят обветренными.
Повышение температуры тела во время болезни. Неслучайно самая известная рекомендация врачей — пить как можно больше воды при недомогании.
Интоксикация организма. Во время отравления организм испытывает острый дефицит влаги, что не может не сказаться и на состоянии кожи губ.
Сильный стресс и привычка облизывать губы. Сами того не замечая, мы провоцируем сухость, облизывая или покусывая губы.
Аллергия на косметику. Реакция на неподходящую вам помаду не замедлит проявиться в виде шелушения кожи губ.
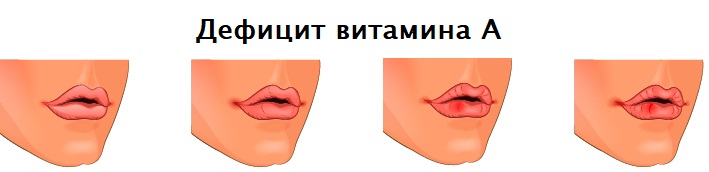
Нехватка витаминов. Жесткие диеты, вегетарианство и прочие причины отказа от продуктов животного происхождения, богатых жирорастворимыми витаминами, отражаются на состоянии кожи губ не лучшим образом.
Вредные привычки. Постоянный контакт с абсорбирующим сигаретным фильтром лишает ткани губ и без того дефицитных липидов.
«Сухость губ может быть симптомом серьезного заболевания. Например, единственным признаком ранней стадии сахарного диабета или болезни почек. Если ни бальзам для губ, ни прием витамина Е не помогают — срочно к врачу», — предупреждает Екатерина Турубара, медицинский эксперт Vichy.

Среди причин сухости кожи губ – погодные условия, УФ-излучение, вредные привычки, заболевания © iStock
Признаки сухости кожи губ:
чувство стянутости и ощущение жара;
трещинки на губах и «заеды» в уголках губ.
Пройдите наш тест, чтобы узнать, достаточно ли увлажнения получает ваша кожа.

Особенности ухода за губами
Регулярное отшелушивание
Сейчас для губ выпускают специальные скрабы. Но даже если такого средства нет под рукой, подойдут мед или влажное плотное полотенце.
Во избежание травмирования нежной кожи губ, не слишком давите на нее при распределении продукта.
Увлажнение и питание
В составе бальзамов, гигиенических помад и кремов для очень сухой кожи губ ищите не вазелин (он уместен только в защитном продукте), а воски. Лучшие из них — растительные: в отличие от пчелиного, они редко вызывают аллергические реакции. Также полезны природные масла и витамины, особенно жирорастворимые (Е, F, провитамин А). Летом компонентом первой необходимости становится SPF-фактор.
Декоративные помады, даже с драгоценными экстрактами экзотических растений, не являются средствами ухода за кожей губ. До помады необходимо наносить питательный бальзам, особенно если у помады матовый финиш.
Сбалансированный питьевой режим и правильное питание
Пейте больше чистой воды и добавьте в рацион продукты, богатые жирными кислотами омега-3 (жирные сорта рыбы, орехи, растительные масла).
Меры предосторожности
Избежать сухости кожи губ вам помогут некоторые меры профилактики. Все рекомендации начинаются с НЕ. Чего же нельзя делать?
Удалять косметику с губ мылом или салфеткой. Используйте для этого специальные средства с маркировкой «для снятия макияжа с глаз и губ».
Пользоваться стойкой помадой в сильный мороз. Это прямая дорога к сухости и шелушению.
Курить. Сигаретный дым иссушает тонкую кожу губ, а мимика окологубной зоны при курении провоцирует появление кисетных морщин вокруг рта.
Выходить на улицу в холодную погоду без защитного бальзама.
Игнорировать косметику для губ с солнцезащитным фактором летом (особенно во время пляжного отдыха).

Регулярно отшелушивайте кожу губ скрабом © iStock
Витамины против сухости кожи губ
Говоря о сухости губ, было бы неверно утверждать, что причина этого состояния кроется в неизбежной сезонной нехватке витаминов. В магазинах и на фермерских рынках круглый год продают продукты, богатые витаминами и минеральными веществами.
Но все же авитаминоз — явление, знакомое многим. Обычно с ним сталкиваются:
веганы и вегетарианцы;
люди, придерживающиеся строгих диет с целью снижения веса;
люди с заболеваниями пищеварительной системы.
«Покровные ткани, в том числе и ткани губ, получают питание по остаточному принципу, ведь сначала организм распределяет нутриенты между внутренними органами, — объясняет Екатерина Турубара. — Так что первыми при авитаминозе страдают кожа и волосы».
Точно так же прием биодобавок сначала восполнит потребности внутренних органов, и лишь через несколько месяцев нутриенты дойдут до эпидермиса».
Производители витаминов это понимают и честно предупреждают, что ждать результата надо через несколько месяцев приема, а не после первой капсулы. Если кожа стала сухой и сероватого тона, сначала обратите внимание на аптечные препараты, содержащие витамины А, Е, D и F.
Обзор средств по уходу за губами
Оттеночные бальзамы
Формула, обогащенная экстрактом гиалуроновой кислотой, антиоксидантами, витамином Е, увлажняет и защищает губы от обветривания.
Оттеночный бальзам L’Absolu Mademoiselle Balm, Lancôme
Содержит защищающий от свободных радикалов и охлаждающий экстракт мяты, благодаря маслам придает губам мягкий блеск. Доступны девять оттенков.
Увлажняющие и питательные бальзамы
Бальзам для губ Cicaplast, La Roche-Posay
Питательный бальзам для губ Absolue Precious Cells, Lancôme
Бальзам с активными компонентами, среди которых проксилан, сквалан, пчелиный воск, экстракт черники, масло сои, витамин Е, аденозин, масло шиповника, борется против признаков старения, сокращая морщинки, смягчая и увлажняя кожу губ.
Маски для губ
Масла кокоса и дикого манго увлажняют и смягчают сухую и шелушащуюся кожу губ, восстанавливают ее защитный барьер и обеспечивают чувство комфорта.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
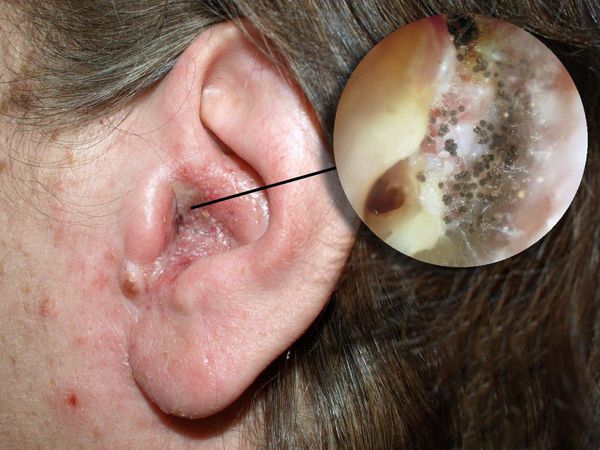
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
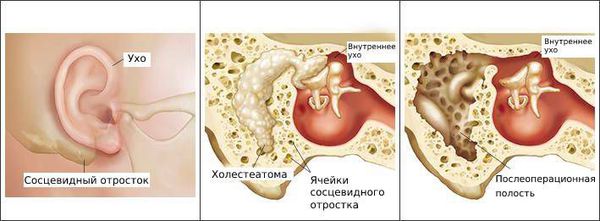
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
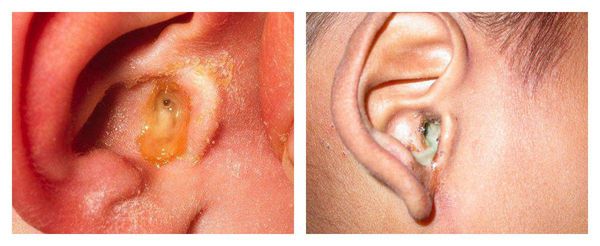
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
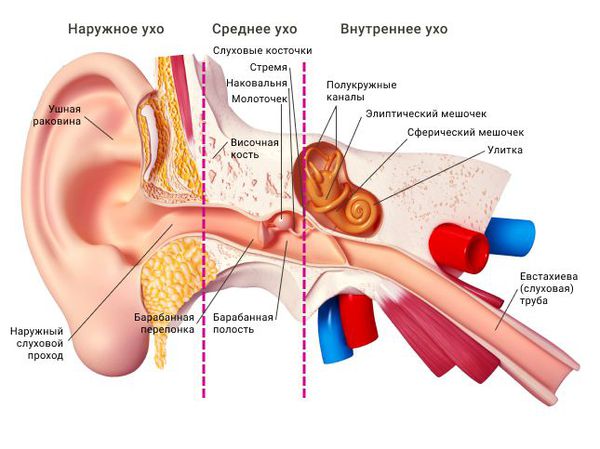
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
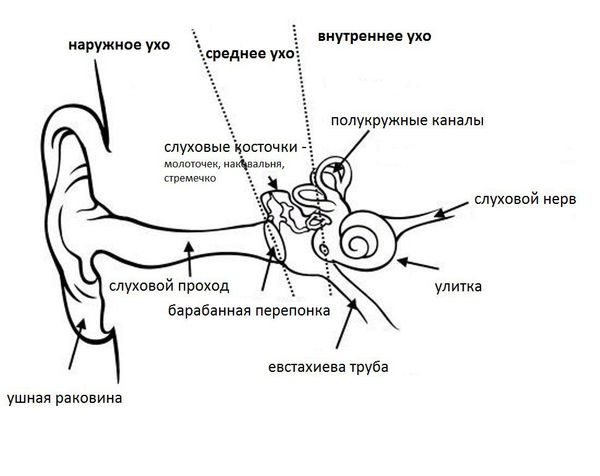
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Читайте также:

