От чего при рождении на копчике ребенка синяк
Обновлено: 24.04.2024
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Дана, здравствуйте. По описанию механизма травмы, вероятнее всего имеет место ушиб. Если боли будут сохранятся с той же интенсивностью или усиливаться, то показано проведение рентгенологического исследования. Рекомендации по лечению (если нет аллергии на лекарства):
1. Внутрь - Мелоксикам 15 мг в сутки (амелотекс, мовалис) или Кетонал дуо 150мг в сутки курс лечения 5-10 дней
2. Местно на область травмы 2-3 раза в сутки 10-14 дней- мазь /гель (найз, диклофенак, индометацин, фастум-гель) + компресс димексид 1:6 (вода) или водочный компресс. Компресс делать сверху на мазь без целлофана на 15-20 минут

Ушиб проходит в среднем в течение 7-10 дней. Иногда идет обострение остеохондроза, тогда процесс выздоровления может увеличиться на 7-10 дней. Да, ибупрофен тоже подойдет.


Наносите мазь на область боли (копчик и поясница, если копчик сейчас не болит, то только на поясницу) и сверху прикладываете салфетку, смоченную разведенным раствором
Елена, добрый день) Скажите, пожалуйста, а что отличает ушиб копчика, позвоночника от вывиха и перелома. А то я ещё больше начала волноваться. Сижу, копчик не болит, а поясницу ломит, лежать на спине дискомфорта не доставляет, сжимать ягодицы дискомфтно в области копчика, нагинаться, сгибать ногу в колене не больно. Ходить тоже не больно, но отдаёт в поясницу.

Дана, здравствуйте. Ушиб - это повреждение (гематома( на уровне мягких тканей (кожа, подкожная клетчатка, мышцы). Вывих - это нарушение соотношения костей в суставе за счет повреждения связок. Перелом - нарушение структуры кости. Если у нас есть беспокойство, можно обратиться в трампункт и выполнить рентгенографию.

Боли в пояснице могут свидетельствовать об обострении остеохондроза. Боли в ягодичных областях связаны с внутритканевой гематомой.

По механизму травмы и описаню жалоб, больше похоже на ушиб. Для перелома или вывиха требуется более сильное воздействие (падение на позвоночник/копчик всей массой тела).
Елена, здравствуйте) Подскажите, пожалуйста, сдавала кровь на эозинофильный катионный белок, показатель 81, общий Ige 151. Сдавала при этом кровь на хеликобактер и глистов, все отрицательно. Так же сделала на группу аллергенов и микроскопические белки и на эпителий кошки и шоколад, все отрицательно. Что делать? Что это может быть?

Даеа, здравствуйте. Повышение показателя эозинофильного катионного белка гоаорит о наличии аллергии. Для уточненя причиный ее возникновения показана консультация аллерголога.

Здравствуйте, Дана !
Иногда падение бывает таким скоротечным , что всех деталей падения бывает трудно запомнить ! Раз пояснице тоже болит , то возможно удар пришелся не только по копчику , но и по пояснице! Это конечно, крайне маловероятно, но полностью исключить компрессионный перелом , пока не сделаете рентгенографию , - нельзя ! Вполне возможно , что у Вас всего лишь окажется ушиб копчика и спровоцированный им кокцигодиния , но в первую очередь нужно обязательно исключить перелом одного из поясничных позвонков !
Вам необходимо проведение :
- РЕНТГЕНОГРАФИИ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА В 2 - Х ПРОЕКЦИЯХ ;
- РЕНТГЕНОГРАФИЯ КОПЧИКА В 2 - Х ПРОЕКЦИЯХ !
Перед рентгенографией , за 12 часов желательно не есть газообразующих продуктов (хлеб, бобовые культуры, молоко , молочнокислые продукты) и за это время правильнее сделать одну очистительную клизму , не позже ,чем за три часа до проведения исследования !
А до обследования можно проводить лечение :
- ВОЛЬТАРЕН 75МГ. (3 МЛ) ВНУТРИМЫШЕЧНО , 1 РАЗ В ДЕНЬ (во второй половине дня) , 5 ДНЕЙ;
- АЭРТАЛ КРЕМ , НА ОБЛАСТЬ ПОЯСНИЦЫ , 2 РАЗА В ДЕНЬ, 10 ДНЕЙ ;
- ОМЕЗ, 20 МГ. 2 РАЗА В ДЕНЬ , 30 ДНЕЙ (это для защиты желудка от возможного раздражающего эффекта других препаратов ) ;
- СЕГОДНЯ НОЧЬЮ ПРАВИЛЬНЕЕ СПАТЬ В ПОСТЕЛИ С ЖЕСТКИМ МАТРАСОМ (щит ) , А С ЗАВТРАШНЕГО ДНЯ МОЖНО БУДЕТ СКОРРЕКТИРОВАТЬ ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РЕЗУЛЬТАТА РЕНТГЕНА .
Удачи Вам !
На сервисе СпросиВрача доступна консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Дарья, вроде бы нет, малыш не реагирует. Просто переживаю очень, начиталась про всякие ГБН. У сына еще много сосудистых пятен: на попке, на лбу и веках, на затылке.

Гбн проявилась бы после рождения
Скорее всего это монгольское пятно. Пока наблюдайте, если синяки и сосудистые сеточки будут появляться, то сдайте общий анализ крови и коагулограмму


Здравствуйте, Лига. Вероятнее всего, это монгольское пятно. Оно связано с отложением в коже пигмента - меланина. Встречается достаточно часто, ребёнка оно не беспокоит. Лечения не требует, проходит самостоятельно к 1-1, 5 годам. Будьте здоровы.

Здравствуйте! Это " монгольское пятно " К 12-24 месяцам самостоятельно проходят, при рождении скорее не заметили. Дети с такими пятнами рождаются и всё проходит.

Галимат, у сына много еще сосудистых пятен: на попке, на лбу и веках, на затылке и еще вот это увидела, перепугалась.



Здравствуйте, это монгольское пятно, довольно частое явление у малышей, лечения не требует, проходит самостоятельно к 1-2 годам.
Ангелина, спасибо большое за ответ. Просто переживаю очень, начиталась про всякие ГБН. У сына еще много сосудистых пятен: на попке, на лбу и веках, на затылке.

Ангелина, роддоме был желтенький, но он и смуглый у нас в папу. Сдавали билирубин, при выписке 124. Это не много? До сих пор кажется, что желтенький

Физиологическая желтушка имеется практически у всех новорожденных, уровень биллирубина не опасный, если очень переживаете можно пересдать.
Если ладошки и стопы не желтые, слизистая рта розовая, то поводов для волнения нет.
На личике желтушность может иметь затяжное течение, ничего страшного в этом нет, особенно если ребенок на ГВ, тогда желтушность бывает до 3 месяцев.
Что такое кефалогематома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Месяцева Сергея Олеговича, остеопата со стажем в 18 лет.
Над статьей доктора Месяцева Сергея Олеговича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Актуальной темой на сегодняшний день остаются осложнения перинатального (околородового) поражения плода. Одним из осложнений родовой деятельности является родовой травматизм, в частности — кефалогематома.
Кефалогематома — это кровоизлияние, локализованное в своде черепа, возникающее под надкостницей в результате сдавления и смещения тканей и костей черепа во время родов.
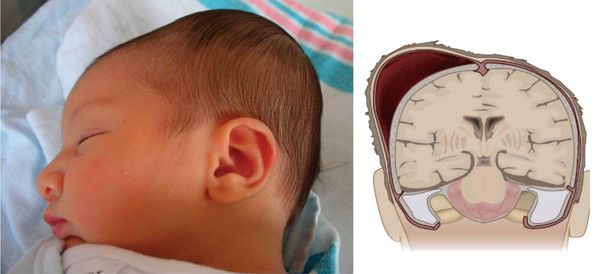
Эпидемиология
Кефалогематома у новорождённых возникает в 1-3,2% случаях, в зарубежной литературе такой показатель достигает 4%. [1] Вопрос об истинной причине возникновения кефалогематомы остаётся открытым и носит мультифакторный характер.
Причины кефалогематомы
Внутриутробные факторы и осложнения беременности. Немаловажные причины образования кефалогематом (согласно результатам отечественных исследований) — совокупность следующих внутриутробных (пренатальных) факторов:
- угроза прерывания беременности и УЗИ-признаки врождённой инфекции;
- умеренная преэклампсия и уреаплазмоз;
- умеренная преэклампсия и хроническая плацентарная недостаточность.
Приём препаратов. Существует предположение о влиянии на образование кефалогематом определённых препаратов, которые беременные принимают по профилактическому назначению в женской консультации или по собственному усмотрению. [2]
Другие заболевания. К другим причинам возникновения кефалогематомы относятся сочетания болезней и синдромов, которые возникают при беременности, но не относятся к гинекологическим патологиям:
- хронический пиелонефрит и врождённые пороки развити (ВПР) мочеполовой системы у матери;
- хронический бронхит и хроническая железодефицитная анемия;
- тромбофилия и хронический пиелонефрит;
- анемия при беременности и ВПР мочеполовой системы у матери.
Факторы риска кефалогематомы во время родов. Помимо дородовых причин существуют факторы, увеличивающие риск появления кефалогематомы во время родовой деятельности:
- первые роды;
- быстрые и стремительные роды;
- обвитие шеи плода пуповиной [3] ;
- узкий таз;
- применение экстракторов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кефалогематомы
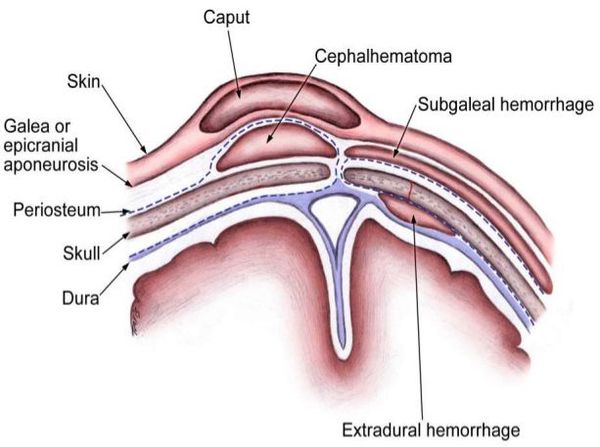
Кефалогематома проявляется как безболезненное образование на костях свода черепа с валикообразным уплотнением по переферии. Возникшей гематоме характерен симптом флюктуации — скопления крови в полости. Данное образование не пульсирующее, однако при нажатии на него ощущается пульсация и перемещение крови. Гематома имеет чёткие границы в пределах одной кости. При пальпации — упругая. Реже возможно появление у новорождённых множественных кефалогематом, которые поражают несколько участков головы.
Появляются данные симптомы в течение 2-3 часов после рождения либо в течение 2-3 суток. Они обнаруживаются неонатологом или педиатром в первые дни патронажа.
Патогенез кефалогематомы
Травма возникает в связи одновременным смещением (отслойкой) кожи и надкостницы, а также разрывом сосудов в момент прохождения головы ребёнка через родовые пути. В результате возникает кровотечение, которое постепенно заполняет образовавшуюся полость. В связи с таким характером кровотечения опухоль может увеличиваться в размерах на протяжении 2-3 дней независимо от того, проявилась она до или после рождения.
Основной причиной травмирования головки ребёнка является асинклитизм — неправильное положение головки плода относительно входа или полости малого таза. В таком случае головка (по стреловидному шву) отклонена от срединной линии таза к крестцу (передний асинклитизм) или лону (задний асинклитизм). При этом теменные кости расположены одна ниже другой.
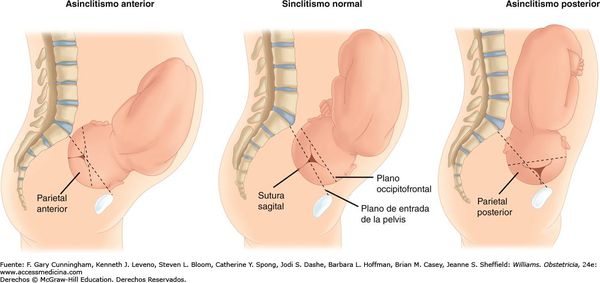
Данная аномалия может возникнуть по причине расслабленного состояния брюшной стенки и нижней части матки, а также её появление зависит от размера готовки плода и состояния таза матери (суженный, плоский таз) и его угла наклонения.
Классификация и стадии развития кефалогематомы
Код кефалогематомы по МКБ-10: P12.0 Кефалогематома при родовой травме.
По количеству возникших гематом различают:
- одиночную кефалогематому;
- множественные кефалогематомы.
По размеру кефалогематомы бывают (при множественных образованиях их объём суммируется):
- гематомы I степени — диаметром до 4 см;
- гематомы II степени — 4,1-8 см;
- гематомы III степени — от 8,1 см.
По локализации образования выделяют:
- лобную гематому;
- теменную гематому;
- височную гематому;
- затылочную гематому.
По наиболее частым вариантам повреждения выделяют кефалогематомы:
- с переломом костей черепа (подлежащим и отдалённым);
- с повреждением головного мозга;
- с неврологической симптоматикой (очаговой и общемозговой). [4]
Осложнения кефалогематомы
Кефалогематома может осложниться инфицированием, нагноиться и стать причиной остеомиелита, менингита, менингоэнцефалита, эпидурального абсцесса, субдуральной эмпиемы и даже смерти ребёнка. Симптомы инфицированной кефалогематомы: раздражительность, повышенная возбудимость, нежелание брать грудь, сонливость, увеличение опухоли и колебание жидкости в ней (флюктуация), покраснение кожи над гематомой и повышение температуры тела.
Для установки диагноза нагноения проводится аспирация, т. е. удаление содержимого кефалогематомы с помощью шприца, и последующее лабораторное исследование. Аспирацию проводят по строгим показаниям, когда исключены другие возможные источники инфекции. Не следует выполнять её, чтобы ускорить рассасывание кефалогематомы: при пункции инфекция может попасть в изначально стерильную среду.
Инфицирование гематомы при аспирации возникает очень редко в связи с нечастым проведением данной операции. Последствия кефалогематом у таких детей в неонатальном периоде — желтуха и анемия. [5]
Одно из осложнений кефалогематомы — это кальцификация. Кальций в кефалогематоме начинает откладываться обычно через четыре недели с момента её возникновения. Кальцификация связана с неспособностью организма растворить кровь, находящуюся в гематоме. Этот процесс может привести к изменению формы головы ребёнка, что иногда требует специального лечения. Предполагается, чем больше объём крови в кефалогематоме, тем сложнее организму её растворить.
Хирургическое лечение кефалогематом диаметром более 6 см показано из‑за опасности в дальнейшем оссификации гематомы, что может привести к деформации черепа.
Крайне редким последствием кефалогематомы является остеолизис костей черепа новорождённого — проявляется разрушением костной ткани [6] и считается показанием к проведению хирургического вмешательства.
Диагностика кефалогематомы
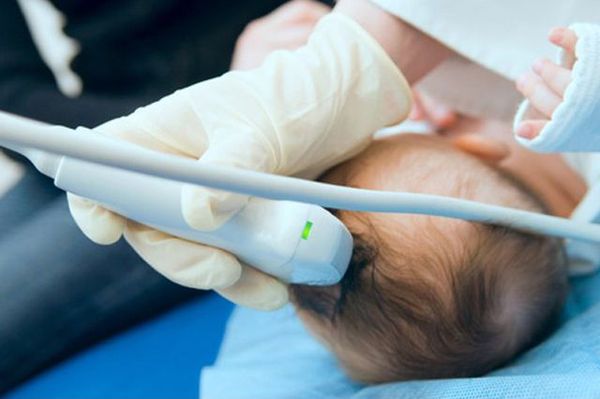
Диагностика кефалогематом не представляет сложности и выявляется, как описывалось выше, в течение 2-3 часов или двух суток после рождения. Подтверждается с помощью УЗИ мягких тканей головы, при котором выявляется наличие крови между надкостницей и костями свода черепа.
Возможные очаги повреждения в мозге и эхонегативную зону определяют с помощью нейросонографии.
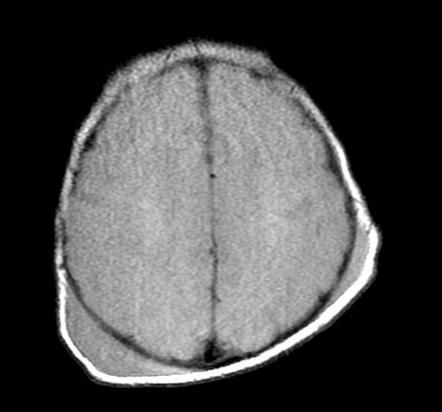
К методам первичной диагностики относится рентгенологическое исследование костей черепа без введения контрастного вещества кефалогематома — краниография. С её помощью можно исключить костные повреждения и переломы.
Также проводится мультиспиральная КТ, при которой диагностируются явления оссификации кефалогематомы или остеолизиса с образованием дефекта кости.
МРТ с контрастированием при кефалогематоме считается одним из наиболее чувствительных диагностических методов, позволяющих заподозрить признаки воспаления в надкостнице — предвестники инфицирования кефалогематомы.
Допплерография для диагностики кефалогематомы не проводится.
Как отличить кефалогематому от родовой опухоли
Родовая опухоль — это скопление тканевой жидкости в области макушки. Её обнаруживают сразу после родов, и через несколько дней опухоль исчезает. При ощупывании она мягкая, дряблая, обычно безболезненная, иногда с кровоизлияниями на коже. При перемене положения головы опухоль обычно смещается в противоположную сторону.
Кефалогематома — это скопление крови между надкостницей и костями черепа. Она, как правило, отсутствует при родах и становится видна только через несколько часов либо даже дней. Рассасывается такая гематома за 2–6 недель. Проявляется выраженным уплотнением с одной или двух сторон, цвет кожи при этом не меняется, кровоизлияний на ней нет. Ребёнок может реагировать на ощупывание кефалогематомы, особенно если она сопровождается переломом кости черепа.
Дифференциальная диагностика также проводится с субгалеальным кровоизлиянием, энцефалоцеле, менингоцеле и опухолями, например гемангиомой.
Лечение кефалогематомы
Консервативное лечение
Лечение кефалогематомы носит в большинстве случаев охранительный характер и предполагает:
- кормление ребёнка сцеженным молоком около 3-4 дней;
- назначение противовоспалительной терапии — трёхдневный приём глюконата кальция и витамина К на 3 дня, способствующий более быстрому разрешению гематомы.
Показания к госпитализации: нагноение кефалогематомы и кальцификация, которая может привести к значительной деформации черепа.
Хирургическое лечение
При отсутствии выраженного уменьшения кефалогематомы у новорождённого на протяжении 10-12 дней его должен быть осмотрен детским хирургом (но не позднее 15 дней с момента рождения). Осмотрев пациента и оценив состояние гематомы, врач принимает решение о дальнейшей тактике лечения. Если же кефалогематома уменьшилась, то хирургическое вмешательство не требуется.
Хотя возникновение кефалогематом — достаточно распространённое явление, всё же на сегодняшний день не существует единой схемы и единого представления при определении показаний к применению хирургического (пункционного) метода лечения. Несмотря на это данная терапия является весьма эффективным способом избавления от кефалогематом, так как препятствует оссификации и дальнейшему осложнению образования. [7]
Перед началом операции проводят общеклиническое обследование, краниографию, нейросонографию. В случае отсутствия противопоказаний согласно результатам обследований проводится пункция кефалогематомы.
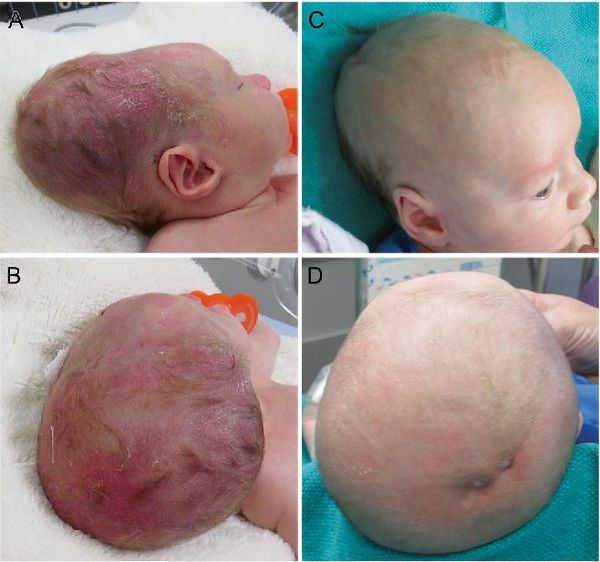
Лечение кефалогематомы при болезнях крови и нагноении
Основная цель лечения при болезнях крови — компенсация показателей формулы крови, восстановление баланса свёртывающей и противосвёртывающей системы.
При инфицировании кефалогематомы назначаются антибиотики широкого спектра действия. Их применяют внутривенно до двух недель. После выделения микроорганизма, вызвавшего нагноение, антибиотик можно сменить, ориентируясь на чувствительность возбудителя. Если на фоне приёма антибиотиков состояние ребёнка не улучшается, то вскрывают полость абсцесса, удаляют гной и проводят дренирование. Чтобы исключить воспаление в спинномозговой жидкости, выполняется диагностическая люмбальная пункция.
Питание и уход за ребёнком при кефалогематоме
Специальный уход не требуется, вскармливание обычное. Если повреждена кожа, то могут применяться мази с антибиотиками.
После того, как пациента выписали, на следующие сутки участковый педиатр посещает его. Спустя 7-10 дней необходимо пройти контрольный осмотр у детского хирурга в поликлинике. В дальнейшем диспансерном наблюдении дети с кефалогематомой после пункционного лечения не нуждаются. [8]
Однако бывают случаи, когда заболевание обнаруживается только после выписки из род. дома. В таком случае следует обратиться к педиатру и придерживаться выжидательной тактики.
Прогноз. Профилактика
В большинстве случаев прогноз благоприятный, особенно при малых размерах кефалогематомы у новорождённого. Единственный возможный дефект — косметический — может возникнуть в связи с оссификацией содержимого. Однако со временем он будет незаметен, так как его можно будет обнаружить только при прощупывании (незначительные бугры).
Профилактика возникновения кефалогематом у новорождённых заключается прежде всего в профилактике осложнений и заболеваний у женщин в период беременности и их подготовке к родам. Это связано с тем, что процент рождаемости детей с такими травмами как кефалогематома достаточно велик по причине патологии беременности и родов. [9]
Применением антитромботических средств при риске невынашивания беременности, плацентарной недостаточности, позднем гестозе следует проводить курсами, а не беспрерывно, с отменой этих препаратов в 36 недель. [5]
За дополнение статьи благодарим Петра Галкина — нейрохирурга, научного редактора портала «ПроБолезни».
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!




Валентина, добрый вечер! Сдайте ребёнку общий анализ крови и коагулограмму. Страшного нет ничего, может быть нарушена свертывающая система и такие пятнышки появляются



Надавите на это пятно прозрачным стаканом. Если при давлении стаканом вы сквозь стекло увидите, что пятно исчезает, то это не синяк. Похоже на гемангиому по фото




Гемангиому наблюдают хирурги. Не опасно, если не травмировать и если не разрастется. Сходите на прием к хирургу, когда утихне грипп по стране. Это не срочно, но нужно

Здравствуйте, похоже на сосудистые изменения (гематома). Она неопасна, но лучше, чтобы вас проконсультировал очно детский хирург : надо хорошо осмотреть, пропальпировать.

Похоже на гемангиому, показать детскому хирургу. Чаще за ними наблюдают если не растут в размерах. Если она увеличивается то бывает оперирует, но это как правило касается кавернозных гемангиом, на что ваша по фотографии на неё не похожа. Но сами понимаете, что фотография не заменит очный приём врача. Сломя голову бежать не надо, конечно, но осмотр специалистом нужен.

Добрый вечер, Валентина.
На первый взгляд похоже на гемангиому (доброкачественная сосудистая дисплазия), но она не должна исчезать и появляться вновь. Вам нужно наблюдать за этим образованием, да его размерами.
Возможно также что это геморрагический васкулит или тромбоцитопения. Для этого вам нужна консультация гематолога.
В любом случае начать надо с педиатра.
Страшного ничего нет, не стоит переживать.
Здоровья вашему ребёнку
Керим, она прошла у неё , было такое же пятно на пятке, а через какое то время появляется уже чуть выше


Есть ряд заболеваний, когда ввиду ломкости сосудиков или повышения их проницаемости, на теле появляются такие пятна.
Чтоб ответить точно какое это на самом деле заболевание нужно обследоваться у гематолога.
Причин для беспокойства нет, ведь ребёнок чувствует себя хорошо и это главное.
Не переживайте.
Дождитесь очной консультации, чтоб разрешить все вопросы.

Это сосудистое пятно. Совершенно не связано Ни с какой травмой. Бывает на веках, затылке, пояснице, ладонях, подошвой. Проходит году.

Ну для сосудистых проблем, как раз таки не характерны такие проявления. На фото видно плохо, но это явно не гематома. Гематома не может ползти Под кожей, проявляясь таким образом, она не ограничена, излита в подкожной ткани между мышцами и клетками. И двигаться не может. Поэтому, Если есть подозрение на гемангиому родителям объясняем Что нужно взять толстый целлофан и обвести пятно. Ручкой. Для того, чтобы через 2 недели, месяц или полгода приложить это целлофан и сравнить размер и контуры. Можно использовать файл и маркер. В любом случае сосудистые образования всегда доброкачественная. Это доброкачественное образование, по поводу качества фотографий, да желательно посмотреть воочию. Но в любом случае я не думаю что это что-то страшное. У малышей очень много сосудистых пятнышек на коже они все поверхностное, единственное что не ползают. Но могут проявляться, до 3 месяцев образуются новые .
Что такое кокцигодиния? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Александровны, проктолога со стажем в 14 лет.
Над статьей доктора Гавриловой Татьяны Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Кокцигодиния, или анокопчиковый болевой синдром — это группа заболеваний, объединённых таким симптомом, как боль в заднем проходе, области промежности и копчике, которая может иррадиировать в крестец, ягодицы и половые органы. Эти боли могут беспокоить человека в течение всей жизни, временно пропадая и возвращаясь. Заболевание часто является хроническим.
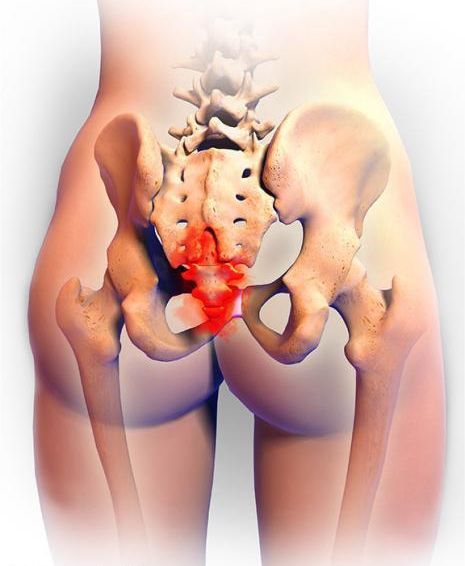
Копчик — самый нижний конечный фрагмент позвоночника. Он представляет собой слияние 4-5 позвонков, прикреплённых к крестцовому отделу посредством хрящевого диска. Особенностью это соединения является отсутствие между позвонками желеобразной структуры — пульпозного ядра. Поэтому в норме движение в суставе отсутствует, а основная причина проявлений болей при данном заболевании — повреждение, ущемление нервов, расположенных в копчиковой и крестцовой зоне.
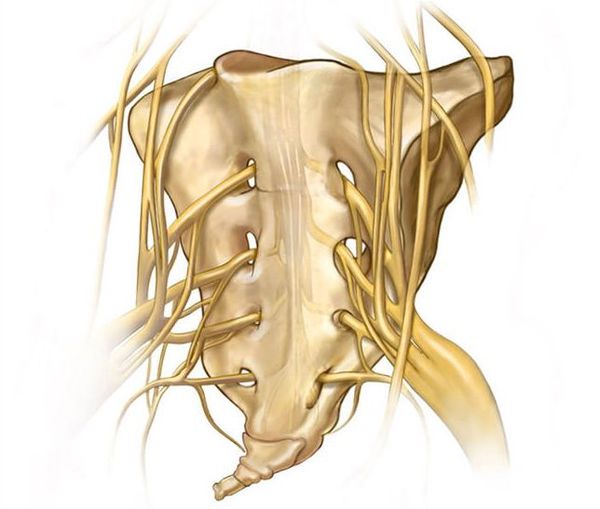
Характер причин данной патологии до сих пор неточен [1] . Пусковыми механизмами кокцигодинии могут быть:
- опухолевый процесс в крестцово-копчиковой области: метастазы опухоли , первичный рак, доброкачественные опухоли по типу хондромы, пресакральная киста;
- роды, осложнённые крупным плодом;
- ортопедические дефекты малого таза: врождённые патологии развития спинного мозга (незарастание дужки позвонка, дисплазия тазовых костей), а также приобретённые, т. е. посттравматические;
- ишемизация (уменьшение кровоснабжения) копчикового, пресакрального нервного сплетения;
- артрит, остеохондроз , возникновение кальцификатов (отложений солей кальция) в крестцово-копчиковом сочленении [5] ;
- воспалительные процессы в пространстве малого таза: проктиты, уретриты , простатиты , сальпингоофориты (воспаление яичников и маточных труб );
- хирургическое вмешательство на органах малого таза и промежности [2] .
Выделяют также идиопатическую кокцигодинию, т.е. не связанную с другими патологическими состояниями. Важную роль в её возникновении играет эмоциональное напряжение и стрессы.
Кокцигодиния чаще встречается у женщин, что можно объяснить гендерными особенностями строения (широкий таз и большая его ротация), а также детородными функциями (осложнённые роды). Она часто сочетается с заболеваниями органов малого таза, такими как простатит, эндометриоз , цистит и др. Данные пациенты длительное время наблюдаются у уролога, гинеколога, проктолога и хирурга.
Часто боли возникают у людей, вынужденных длительное время находиться в положении сидя: бухгалтеров, программистов, офисных работников. Это связано с дегенеративными изменениями и статической деформацией копчика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кокцигодинии
Проявляется кокцигодиния болевым синдромом тупого, ноющего, распирающего, тянущего, монотонного характера в области копчика с иррадиацией в ягодицы, промежность, половые органы и крестец. Сила боли может меняться в зависимости от положения тела больного: усиливается при положении сидя (особенно на жёсткой поверхности), уменьшается при ходьбе, проявляется порой в положении лёжа, в ночное время, при чихании, кашле, физических нагрузках, занятиях спортом или сексе. Часто проявляется при дефекации в связи с растяжением ампулы прямой кишки газами и каловыми массами. Иногда пациент испытывает временное облегчение после опорожнения кишечника [3] .
Больной становится осторожным в движениях, в положении сидя чаще перемещает вес тела на одну ягодицу, передвигается плавно. Такие изменения при нагрузке на мышцы и суставы влекут за собой сколиотические изменения позвоночника, деформацию суставов, перенапряжение мышц.
Из-за постоянного болевого синдрома меняется и настроение человека, появляется страх, депрессия , раздражительность, бессонница , утомляемость, снижение трудоспособности. Нередко проявление болей сопровождается вегетативными реакциями: повышением потоотделения, периферическим приходящим ангиоспазмом (спазмом сосудов), диареей, рвотой.

Заболевание носит хронический характер, обострения провоцируются стрессовыми ситуациями, общим переохлаждением, чрезмерной или непривычной физической нагрузкой. Существует сезонность заболевания.
Патогенез кокцигодинии
Слово "копчик" происходит от древнегреческого слова "κόκκυξ" — "кукушка", что говорит о его клювовидной форме. Ранее в области копчика был хвост, с помощью которого человек мог цепляться за ветви. Также хвост служил органом равновесия, с его помощью распределялась нагрузка на кости и мышцы таза. Человеческие эмбрионы до сих пор на определённом этапе развития имеют хвост, который потом перестаёт выступать над поверхностью тела.
Основные роли копчика:
- Крепление мышц и связок, которые принимают участие в работе органов малого таза: мочевого пузыря, влагалища, прямой кишки, матки, предстательной железы. К ним относятся прямокишечно-копчиковая, крестцово-седалищная связки, несколько крестцово-копчиковых связок, копчиковая мышца, мышца, поднимающая анус, волокна ягодичной мышцы, элементы тазового апоневроза. Опосредовано копчик связан с твёрдой мозговой оболочкой, а непарный вегетативный ганглий расположен на уровне крестцово-копчикового соединения.
- Крепление ягодичных мышц, которые участвуют в разгибательно-сгибательном движении, подвижность тазобедренных суставов.
- Участие в родовом процессе женщины: расхождении тазового дна и формировании родового пути.
- Опора для позвоночного столба.
Особенностью крестца и копчика является губчатое строение их костной ткани. Она состоит из разнонаправленных костных пластинок с обильным кровоснабжением. Это строение обеспечивает лёгкость конструкции, поддерживающей все органы малого таза.
Боли в копчике возникают при спастических и тонических изменениях в мышцах малого таза. Происходит это из-за патологии крестцово-копчикового сплетения, изменений в области суставов, мышц и костей. Часто это связано с прежним травмированием, которое ведёт к развитию фиброзных процессов (образованию рубцов) и миозиту леваторов — мышц, поднимающих задний проход [4] . Данные изменения провоцируют причины, указанные выше:
- крупный плод во время родов травмирует крестцово-копчиковый сустав;
- ортопедические дефекты малого таза приводят к изменению осевой нагрузки скелета;
- нарушение кровоснабжения копчикового, пресакрального нервного сплетения ведёт к спастическим и тоническим изменениям мышц малого таза;
- появление остеохондроза и кальцификатов в крестцово-копчиковом соединении ведёт к нарушению мобильности [5] ;
- воспаление в области малого таза ведёт к нервальным раздражениям и тоническим реакциям в мышцах малого таза. Появляется гипертонус мышц, триггерные точки;
- операция, связанная с органами малого таза или промежности, может привести к фиброзу и, как следствие, кокцигодинии.
Существует процент пациентов, у которых появление анокопчикового болевого синдрома не связано ни с одним из перечисленных патогенетических процессов. В связи с этим вопрос проявления кокцигодинии до сих пор актуален, а этиопатогенитические факторы изучены не полностью.
Классификация и стадии развития кокцигодинии
Единой классификации кокцигодинии на сегодняшний день не существует. Мы рассмотрим самые распространённые из них.
Аминев А. М. в 1969 году составил классификацию кокцигодинии, основанную на причинах её возникновения [11] . Он выделил четыре группы заболевания:
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях в области крестца и копчика;
- посттравматическая кокцигодиния — падения на копчик, переломы, смещение;
- вторичная кокцигодиния — связана я воспалительными процессами в органах малого таза;
- спинальная кокцигодиния — возникает при поражениях в спинном мозге и его оболочках.
Через шесть лет Перов Ю. А. предложил классификацию, которая стала пользоваться большей популярностью, особенно среди врачей общей практики [4] . Он также разделял болезнь по этиопатогенетическим признакам:
- травматическая кокцигодиния — возникает при падении на копчик, переломах, смещениях;
- воспалительно-токсическая кокцигодиния — является следствием воспаления органов малого таза;
- нейродистрофическая кокцигодиния — проявляется при поражениях в спинном мозге и его оболочках;
- идиопатическая кокцигодиния — нет чёткой связи симптомов болезни с патологическими процессами в тканях крестцово-копчиковой области.
Антадзе А. А. в 1986 году структурировал данное заболевание по-иному, предложив объединить некоторые группы причин:
- нейродистрофическая кокцигодиния — является последствием травм, остеохондроза, врождённых пороков развития;
- воспалительно-токсическая кокцигодиния — разнообразные патологические процессы, протекающие в органах малого таза;
- сосудистая кокцигодиния — возникает при ишемизации, атеросклерозе , сахарном диабете;
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях крестцово-копчиковой области [4] .
Существенных отличий в предложенных классификациях нет. В настоящее время доктор на своё усмотрение определяет, какой из них пользоваться.
Осложнения кокцигодинии
Частота осложнений при кокцигодинии составляет не более 5 % [4] . Длительный ноющий болевой симптом заставляет пациентов обращаться за медицинской помощью, не доводя ситуацию до пика. Однако на фоне доминанты боли могут возникать функциональные расстройства органов малого таза и порой даже брюшной полости, такие как поллакиурия (учащённое мочеиспускание ) , запоры, диарея, рвота.
В связи с неравномерным распределением веса при опоре в положении сидя возникает асимметрия, ведущая к сколиотическим изменениям позвоночника (сколиозу), идёт нагрузка на суставы малого таза и нижних конечностей.
На фоне длительного болевого синдрома возникает депрессия и страх "неизлечимого заболевания". Периодически возникающие фобические состояния порой требуют специализированной психотерапии.
В литературе зафиксированы случаи образования хронических язв на ногах на фоне ангионевроза (нарушение иннервации сосудистой стенки) нижних конечностей, причём боли, начинаясь в крестцово-копчиковой области, распространялись на стопы.
У пациента меняется характер передвижения в пространстве, меняется походка. Человек передвигается в полусогнутом положении мелкими шагами, будто между ног он несёт какой-то предмет. Описаны случаи настолько выраженной острой и длительной боли, что пациент не мог передвигаться, приседать, сгибать нижние конечности [10] .
Диагностика кокцигодинии
Для диагностики кокцигодинии крайне важно собрать анамнез, уточнить характер болей. Часто выявляются давние забытые травмы, падение на копчик, трудные роды крупным плодом, хирургические вмешательства в малом тазу (например, удаление кисты яичника, устранение опущения влагалища и множество других). Эти данные позволяют предположить патогенез процесса и в дальнейшем выбрать точки воздействия на симптом боли [6] .
В обязательный перечень исследования входит ректальный пальцевой осмотр. При кокцигодинии проявляется болезненность при исследовании в области копчика, определяется тугой тяж (шнуровидное уплотнение) крестцово-остистой связки. Данное исследование позволяет оценивать состояние мышц малого таза, присутствие в них гипертонуса (перенапряжения).
Также всем назначается ректороманоскопия — исследование слизистой оболочки прямой кишки и иногда части сигмовидной кишки с помощью ректороманоскопа. Его проведение необходимо для исключения патологии прямой кишки, а также определения наличия опухолей. Ректороманоскопия должна выполняться на пустой желудок. Перед исследованием кишечник нужно очистить с помощью клизм.
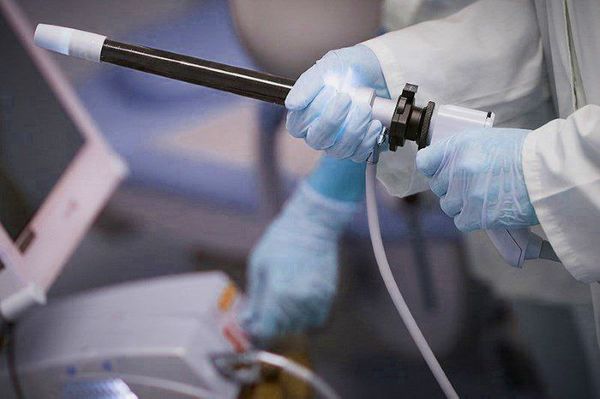
Кроме того, пациентам назначается рентгенография крестцово-копчикового отдела позвоночника в двух проекциях. Часто с помощью данного метода визуализации можно определить посттравматический подвывих копчика, дегенеративные изменения в крестцово-копчиковом диске, склероз или спондилёз [7] . Для более точной диагностики выполняется КТ или МРТ малого таза, которые позволяют выявить отёк тканей у копчика.
В неясных случаях возможно дополнительно привлечение других методов диагностики. К ним можно отнести:
- ирригографию — рентгенологическое исследование кишечника с введением в него контрастного вещества;
- дефекографию — оценка процесса дефекации путём введения в кишечник контрастного вещества под рентген-контролем;
- манометрию — измерение давления в исследуемых органах пищеварительного тракта.
Диагноз кокцигодинии порой требует исключения заболеваний органов малого таза, поэтому пациент консультируется с урологом, гинекологом на наличие хирургических вмешательств, миомы тела матки, а также с ревматологом на наличие коксартрозов (воспаления тазобедренных суставов ) , синовитов малого таза (множественного воспаления суставов ) . Также в обязательном порядке проводится ультразвуковое исследование.
Лечение кокцигодинии
Данное заболевание крайне плохо поддаётся лечению. Результат терапии часто зависит от причины проявления болей. Хороший эффект даёт именно комплексная терапия.
К формам лечения можно отнести:
- медикаментозную терапию;
- мануальную терапию;
- физиотерапию;
- оперативное лечение [9] .
Медикаментозная терапия
Основная группа препаратов данного вида лечения — это нестероидные противовоспалительные средства (НПВС). Они не только борются с воспалением, но и позволяют устранить боль. Их желательно вводить ректально, т. е. использовать в виде свечей или микроклизм.
Не последнее место в лечении кокцигодинии занимают препараты группы миорелаксантов. Они позволяют снизить тонус мышц. Применяют антидепрессанты, так как они пролонгируют и усиливают действие обезболивающих средств. Также их принимают в связи с тем, что на фоне постоянной боли возникают фобии и депрессивный синдром.
Мануальная терапия
Определённой эффективностью обладает массаж спазмированных мышечных структур, в том числе и через прямую кишку, определение триггерных точек. Мануальные врачебные манипуляции направлены на снятие спастических явлений. Хороший результат даёт акупунктура (иглорефлексотерапия). Её лечебный эффект связан с непосредственным влиянием на иннервацию и кровоснабжение мышц путём воздействия на тонус сосудов [8] .

Физиотерапия
В комплексной терапии кокцигодинии также широко используются физиотерапевтические методики [8] . К ним относятся:
- электрофорез с новокаином — введение в организм лекарственного средства путём воздействия на кожу слабого электрического тока;
- ректальная дарсонвализация — воздействие высокочастотного тока на триггерные зоны;
- лазеротерапия.
При системном подходе они ускоряют процесс расслабления тонической мускулатуры мышц тазового дна.
Хирургическое лечение
Операция при кокцигодинии проводится только в случае перелома или вывиха копчика, а также при неэффективности консервативной терапии. Видов оперативного лечения существует несколько. Самые распространённые — кокцигэктомия (удаление копчика) и ламинэктомия (удаление части копчика). В последнее время операции проводятся путём локального радиочастотного воздействия (радиочастотной абляции).
Лечение кокцигодинии, особенно хронической, протекающей длительное время, требует большого терпения от больного и от врача. Многое зависит от доверия пациента: ему необходимо объяснять, что процесс является доброкачественным, призвать к спокойствию и терпению.
Прогноз. Профилактика
Проблема кокцигодинии на современном уровне решена не полностью. Часто результаты лечения многофакторны и зависят от причины возникновения заболевания.
Так как болезнь является хронической, сезонной, провоцируется физическим воздействием или стрессовой ситуацией, пациентам требуется наблюдаться у проктолога, невролога и время от времени проходить курс назначенной терапии [10] .
Порой длительный болевой синдром и стойкие спастические, а затем и дегенеративные изменения в структурах малого таза меняют осевую нагрузку, влияют на органы не только малого таза, но и брюшной полости. Лечение, не приносящее эффекта продолжительный период, может привести к изменениям в личности: возникают фобии , проявляется депрессия, страдает вегетативная нервная система, что сказывается на работе всего организма.
В профилактике заболевания большую роль играет образ жизни. Необходимо донести до больного о необходимости соблюдения правильного расположения при положении сидя, а также перерывов в работе. Большую роль играет лечебная физкультура, которая правильно задействует мышцы скелета.
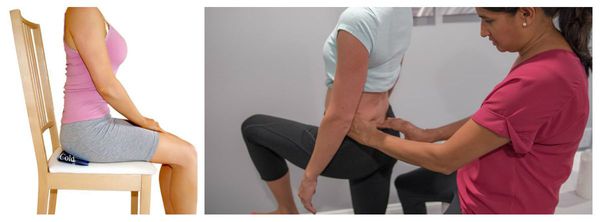
Своевременное обращение к доктору при падениях, травмах в области малого таза ведёт к быстрому купированию процессов локального воспаления, и, как следствие, уменьшает возможность образования рубцов и спастических изменений в малом тазу.
Правильное ведение родов и беременности, умение вовремя распознать клинически узкий таз минимизирует возможность травматизации тканей копчика.
Профилактические беседы о правильной осевой нагрузке на позвоночник, проводимые в школе и на больших предприятиях, могут помочь людям сформировать правильные привычки, а значит снизить вероятность развития дегенеративных процессов в малом тазу и предотвратить возникновение кокцигодинии.
Читайте также:

