От чего появляются синяки под глазами и на переносице
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
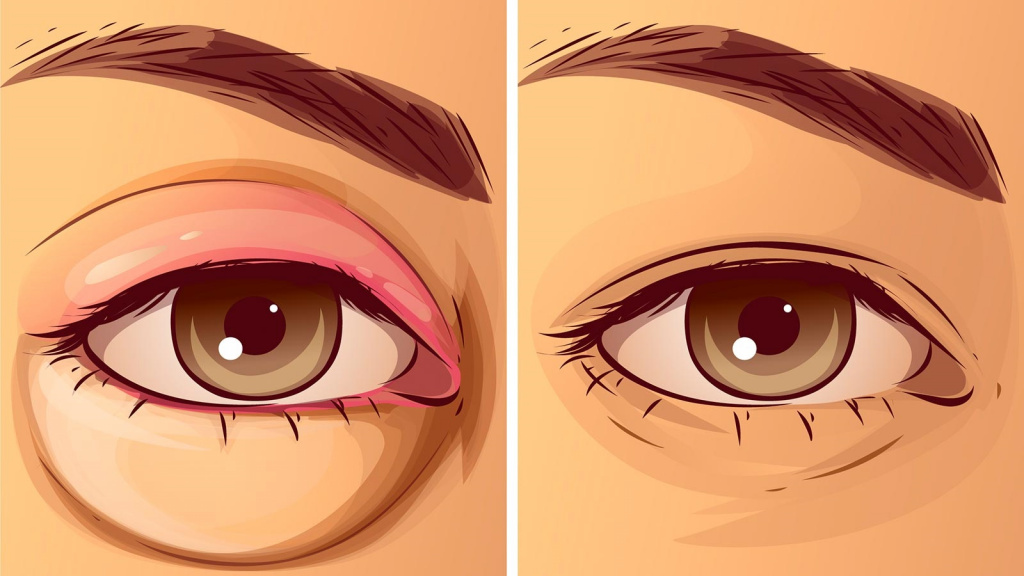
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
уже очень давно появились синяки под глазами и в уголках у переносицы, думал пройдут, но стали только больше. Никак не могу посетить врача, надеюсь тут получить консультацию. С чем это может быть связано? Может какой-то орган так даёт знать, что с ним что-то не так?
Добрый день. Вполне возможно, что это физиологическая особенность (близкое расположение кровеносных сосудов к поверхности кожи) - в этом случае оно не опасно, это просто косметический дефект. Но иногда причиной может служить неправильный образ жизни (курение, недостаточная физическая активность, нерациональное питание, многочасовое сидение за монитором компьютера, хроническое недосыпание, нехватка свежего воздуха и так далее). Значительно реже это может указывать на заболевания печени и почек, сердечно-сосудистой системы, но в этом случае есть и симптомы соответствующих заболеваний.
Спасибо за ответ! Я действительно часто сижу за компьютером и почти не выхожу из дома в последнее время. Сбит режим, просыпаюсь обедом, но я занимаюсь дома на турнике, с гантелями и отжимаюсь - пытаюсь быть в форме. У меня кривая перегородка носа и часто холодные конечности. Руки и ноги бывают, как во льду в более холодное время года. Может ли это быть как-то связано?
Спорт это, конечно, хорошо, но для нормального образа жизни все-таки важны и прогулки (свежий воздух в достаточном количестве), аэробные нагрузки (ходьба, прогулки), которые в том числе положительно влияют на сосудистую систему. Длительное сидение за компьютером перенапрягает глаза, а переутомление глаз проявляется в том числе и такими синяками под глазами. Ну и все-таки режим сна и работы нужно приводить к норме. Холодные конечности часто связаны с нарушенными адаптивными способностями вегетативной и сосудистой нервной системами (когда они несвоевременно реагируют на сигналы, которым им подает местная рецептивная система), известен также «синдром эконом-класса» — длительное сидение в стесненном положении (чаще всего за компьютером). Гиподинамия тоже частый провокатор холодных конечностей. Нужно менять образ жизни.
Вы можете дать мне какие нибудь рекомендации по поводу холодных конечностей? Может ли быть это связано с малокровием? Что нужно впервую очередь сделать? Нужно ли принимать какие либо витамины, а точнее стоит ли? И с чего впервую очередь начать менять образ жизни? Да, кстати, можно ли бегать имея нефропатоз или стоит обойтись длительными прогулками?
При анемии могут быть такие проявления, так как низкий гемоглобин ухудшает поступление кислорода к тканям, что замедляет обменные процессы и теплообразование (можно выяснить так ли это - сдав общий анализ крови). Поливитамины, скорее всего, на конкретно эту ситуацию не повлияют, но в целом в зимний период и ранней весной полезно курсом пропивать поливитамины (алфавит, супрадин, геримакс). Попробуйте начать с прогулок, бегать с нефроптозом нежелательно. Постарайтесь меньше времени проводить за компьютером (и вообще в позе с поджатыми ногами - нарушается кровоток), растирайте конечности (банальный массаж кистей и стоп может сильно улучшить ситуацию), следите, чтобы одежда была по сезону во время прогулок (повышенная чувствительность к холоду может долго сохраняться после обморожений). В настоящее время имеются в продаже специальные перчатки и носки с электрическим подогревом и грелки для рук. Можно также исключить гипотиреоз (ТТГ) и болезнь или синдром Рейно.
Консультация врача терапевта на тему «Синяки в уголках глаз и под глазами» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Припухшие веки, темные круги под глазами и усталый взгляд легко объяснимы, если накануне вы засиделись за работой или в компании друзей. Бить тревогу стоит, только если это ваши постоянные спутники. Причины появления синяков под глазами и средства борьбы с ними — в нашей статье.


Елена Луговцова Автор

Мария Невская Дерматолог
Что такое синяки под глазами
Самая тонкая и нежная кожа — вокруг глаз. Самая частая и труднорешаемая проблема — темные круги под глазами. Их еще называют синяками — они действительно в отдельных случаях напоминают гематомы, которые образуются, например, после удара. Темные, синеватые, иногда грязно-розоватые, круги выглядят некрасиво, придают лицу усталый, нездоровый вид. И, конечно, от них хочется побыстрее избавиться. Но прежде чем понять каким образом, разберем, что означают и от чего появляются синяки под глазами.
Узнать, какой уход для кожи вокруг глаз вам нужен, можно прямо сейчас, пройдя этот тест.

Почему появляются синяки под глазами у женщин: основные причины
Любопытно, что в недавнем исследовании европейские ученые, пытясь ответить на вопрос, почему появляются синяки под глазами, выдвинули в качестве ключевых причин всего три: склонность к гиперпигментации, расширенные кровеносные сосуды и увеличение числа капилляров при тонкой коже. Однако по мнению эксперта Vichy, дерматолога Екатерины Турубары, «этими ключевыми факторами причины отнюдь не ограничиваются, синяки под глазами у женщин (у мужчин, впрочем, тоже) могут возникнуть и без такой отягчающей наследственности — поводов немало».
Переутомление
О том, что вы много работаете, мало спите, находитесь в стрессе, можно догадаться, взглянув на ваши глаза. Они обязательно просигналят о переутомлении с помощью синяков и отеков.

Предотвратить появление синяков проще, чем их убрать. © Getty Images
Анатомические особенности
Распространенный случай. Возможно, у вас слишком тонкая кожа вокруг глаз — и кровеносные сосуды просто просвечивают. В этом случае скорректировать дефект реально только с помощью декоративной косметики. Учтите, что кожа может истончиться из-за неправильного питания или при резком похудении, от стрессов, на фоне гиподинамии. Задача — этого не допустить.
Фотостарение
Остановить его нельзя, но можно замедлить — если пореже бывать на открытом солнце и постоянно пользоваться косметикой с УФ-фильтрами. Фотостарение провоцируют частое использование средств с фруктовыми кислотами и отсутствие УФ-защиты, а также пренебрежение средствами с высоким SPF после лазерных косметических процедур — это не всем известные, но научно доказанные факты. Проще говоря, синяки под глазами бывают от солнца.

От чего бывают синяки под глазами? Иногда просто. от солнца. © Getty Images
Неправильный уход
Например, привычка перед сном наносить на лицо толстый-претолстый слой питательного крема, который для деликатной зоны вокруг глаз может оказаться слишком тяжелым.
Хроническая интоксикация
Например, из-за курения. Никотин сужает сосуды, в итоге ткани страдают от нехватки кислорода. Так же, как никотин, на кожу вокруг глаз действует и алкоголь — и вы наверняка об этом знаете, если хотя бы раз проводили бурную ночь в веселой компании. А еще интоксикацию может вызывать глистная инвазия. Если вы не курите и не пьете, но уже устали гадать, откуда берутся синяки под глазами, есть смысл сдать анализ на паразитов.
Аллергия, атопический дерматит
Синяки под глазами могут быть проявлением аллергии на бытовую химию, определенные продукты, пыль, пыльцу. А может, вам просто не подходит косметика, и организм об этом сигнализирует. Если после нанесения крема кожа вокруг глаз краснеет, зудит, чешется, попробуйте его поменять. То же касается теней для век, туши для ресниц, консилера, пудры и т. д.
Гипотиреоз
Темные круги — не единственное его проявление. Сонливость, вялость, рассеянность, ухудшение памяти, непереносимость холода или жары, внезапный набор веса или выпадение волос — если вас, кроме синяков под глазами, беспокоят эти симптомы, обратитесь к эндокринологу. Возможно, все дело в недостатке гормонов щитовидной железы.
Сердечная недостаточность
Чтобы ее заподозрить, одних темных кругов под глазами, конечно, мало. Постоянные спутники сердечников — одышка, аритмия, головокружение, отеки и боль в ногах, быстрая утомляемость. Если узнаете симптомы, бегом к кардиологу!
Нарушение функции почек
Под глазами появляются не только темные круги, но и мешки. Лицо часто отекает. Все это — повод обратиться к нефрологу.
Болезни органов дыхания
После острого бронхита, воспаления легких или на фоне бронхиальной астмы содержание кислорода в крови снижается. И синяки могут беспокоить в течение длительного времени. Синеву под глазами дают и аденоиды, хронический насморк, гайморит: из-за нарушения дыхания сосуды под глазами переполняются кровью.
Почему еще могут появляться синяки под глазами? Из-за сбоев в работе печени и желчного пузыря, нарушения лимфатического и венозного оттока, повышенного внутричерепного давления. Шутить с этим нельзя. Запишитесь к терапевту. Он назначит анализы и порекомендует, к какому профильному специалисту обратиться.
Как избавиться от синяков под глазами
Пользоваться подходящей косметикой. Маски для кожи вокруг глаз, кремы, патчи — если использовать их регулярно, синяки если не пройдут совсем, то станут менее заметны.
Практиковать фейсфитнес. Гимнастика для лица вообще и для глаз в частности укрепляет кожу, улучшает кровообращение, регенерацию клеток. Как следствие — темные круги под глазами становятся светлее.
Делать массаж. Хотя бы во время нанесения крема! Подробнее о различных техниках мы писали здесь. Массаж улучшает микроциркуляцию крови, и синяки проходят.
Но, конечно, лучше всего избавляться от синяков под глазами, практикуя системный подход.
Можно ли быстро убрать синяки?
Да — но только с помощью консилера, пудры или тонального крема, их нужно нанести на тщательно очищенную кожу. Уменьшить отечность вокруг глаз поможет холодный компресс. В целом же для решения проблемы нужен комплекс мер.
Профилактика синяков под глазами
Предотвратить появление синяков проще, чем их потом убирать. Как, мы уже писали выше:
избавьтесь от вредных привычек;
больше двигайтесь — если активный фитнес не для вас, просто почаще гуляйте на свежем воздухе;
сбалансированно питайтесь, избегайте соленого и копченого, пейте больше воды (но маленькими порциями в течение дня, а не на ночь);
постарайтесь минимизировать стресс;
высыпайтесь и находите больше времени для себя.

Использование крема для лица для нежной зоны вокруг глаз также может спровоцировать появление синяков. © Getty Images
Обзор косметических средств от синяков под глазами
Тканевые патчи под глаза «Увлажнение + свежий взгляд», Garnier
Успешно борются с мешками и темными кругами под глазами — и все благодаря формуле с гиалуроновой кислотой и апельсиновым соком. Хотите получить более заметный охлаждающий эффект? Перед применением подержите патчи в холодильнике. И наносите ровно на 15 минут, как указано на упаковке.
Восстанавливающий крем для контура глаз, CeraVe
Формула с церамидами, витамином Е, глицерином и гиалуроновой кислотой деликатно увлажняет кожу вокруг глаз, уменьшая мешки и темные круги под глазами.
Крем для кожи вокруг глаз «Защита от морщин 35+», Garnier
Растительные клетки молодости и полифенолы чая благотворно действуют на кожу, крем придает ей заметную упругость, стимулируя клеточное обновление. Область вокруг глаз выглядит сияющей, свежей и гладкой.
Крем для кожи вокруг глаз Advanced Génifique Yeux, Lancôme
Благодаря комплексу из 7 пре- и пробиотиков, а также гиалуроновой кислоте и витамину С кожа вокруг глаз разглаживается, мелкие моршинки сокращаются, темные круги становятся менее заметными.
Антигликационный антивозрастной крем для кожи вокруг глаз против морщин, темных кругов и мешков A.G.E. Eye Complex, SkinCeuticals
Крем с проксиланом, витамином С и экстрактом черники в составе преображает кожу. В результате морщин становится меньше, сокращаются мешки и темные круги под глазами.
Крем «BB Cream. Ролик вокруг глаз», Skin Naturals, Garnier
Прохладная текстура аппликатора, тонирующий эффект — великолепный подход, чтобы скрыть следы усталости и мешки под глазами.
Освежающий гель-стик против мешков и темных кругов под глазами Facial Fuel Eye De-Puffer, Kiehl's
Легкий гель освежает и охлаждает кожу, визуально уменьшает мешки под глазами и темные круги.
Крем для кожи вокруг глаз с охлаждающим эффектом Aquasource Total Eye Revitalizer, Biotherm
Обладает охлаждающим эффектом, моментально насыщает кожу влагой. Морщины, темные круги и мешки под глазами становятся менее заметными.
Уход против следов усталости кожи вокруг глаз Idéalia, Vichy
Сокращает темные круги под глазами, обогащен активными компонентами — кофеином, витаминами Cg и B3. Увлажняет кожу, уменьшает морщинки.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
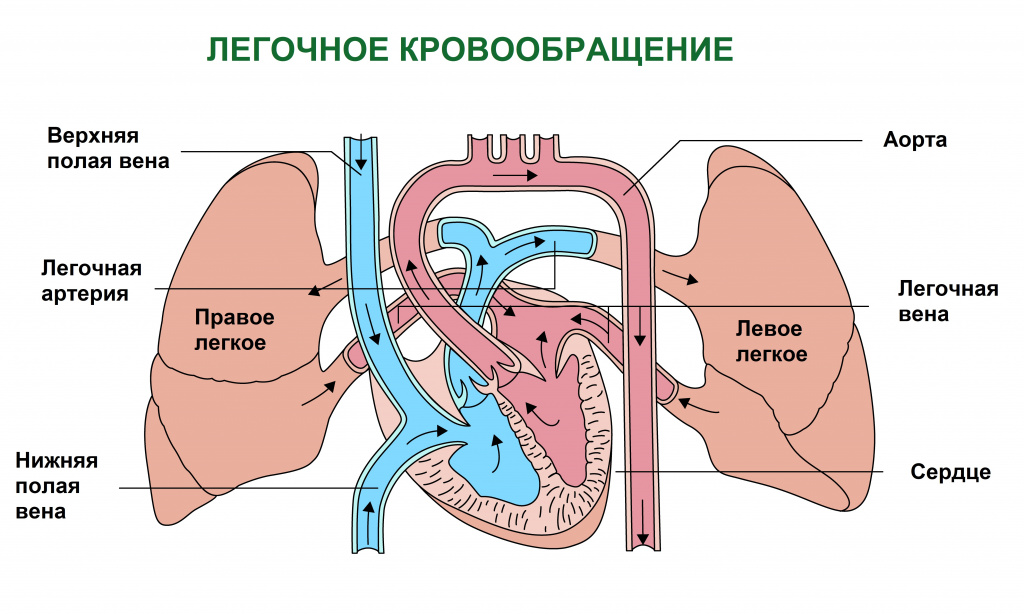
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Купероз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Купероз (расширенные капилляры, «сосудистые звездочки», couperose-prone skin, сouperosa) — это стойкое расширение мелких капилляров с утолщением и выраженным снижением эластических свойств их стенок, а также застоем крови. Локализуются так называемые сосудистые звездочки обычно на носу, щеках и скулах.
Женщины сталкиваются с этой патологией чаще мужчин, особенно часто купероз встречается у обладательниц тонкой и бледной кожи.
Разновидности купероза
Купероз бывает врожденным и приобретенным.
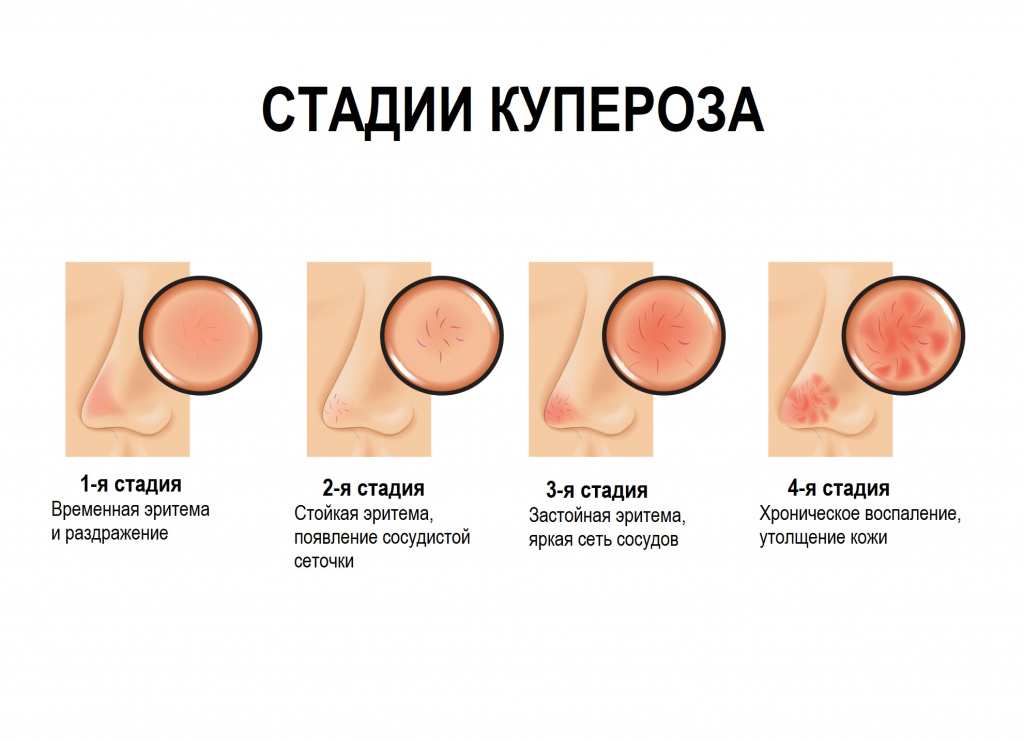
Различают 4 стадии купероза:
1-я стадия — для нее характерно усиление чувствительности кожи, при определенных условиях (например, в жарком помещении с сухим воздухом) на лице может появляться временная эритема и раздражение, а на их фоне визуализируется небольшое количество расширенных капилляров.
2-я стадия — эритема становится стойкой, постепенно расширяющиеся капилляры объединяются в сеточку, а сосуды становятся ярко окрашенными.
3-я стадия — появляется застойная эритема с отчетливой сосудистой сеточкой; кожа приобретает бледный сероватый оттенок, наблюдаются воспалительные элементы.
4-я стадия — в патологический процесс вовлекаются сосуды по всей поверхности лица, кожа утолщается, становясь грубой.
Возможные причины купероза
Этиологические факторы появления купероза можно разделить на эндогенные и экзогенные.
К эндогенным факторам относится наследственная предрасположенность. Уменьшение эластичности сосудистой стенки является генетически детерминированным состоянием, которое усиливаться под действием внешних воздействий — например, тепла или холода. Врожденный купероз может свидетельствовать о наличии гормонального дисбаланса, соматических заболеваний, слабости клапанного аппарата вен нижних конечностей и др.
Экзогенными факторами, приводящими к развитию купероза, являются заболевания сердечно-сосудистой системы, болезни печени, нарушения в работе эндокринной системы, например болезни щитовидной железы. Патологическая выработка половых гормонов во время менопаузы или беременности может послужить причиной развития купероза. К ломкости сосудов в некоторых случаях приводит прием гормональных контрацептивов. Нарушение микроциркуляции мелких сосудов, в том числе и подкожных, - одно из проявлений сахарного диабета.
Аутоиммунные заболевания, некоторые болезни желудочно-кишечного тракта повышают риск купероза.
На кожу, склонную к куперозу, негативно влияет как резкий перепад температур, так и слишком холодная или жаркая погода. Пребывание под прямыми солнечными лучами, как и посещение солярия, может оказать пагубное воздействие на состояние сосудистого русла.
Ни для кого не секрет, что злоупотребление алкоголем и курением опасно для здоровья. Однако у людей со слабыми сосудами эти вредные привычки могут вызвать значительное ухудшение состояния кожи.
Следует внимательно относиться к своему питанию - кофе, острая, жирная пища и газированные напитки в значительной степени осложняют течение купероза.
Есть данные о том, что нарушение микробиоты кожи провоцирует дисфункцию эпидермального барьера, в результате которой повышается чувствительность кожи к внешним факторам и развивается купероз.
К каким врачам обращаться при куперозе
При появлении так называемых сосудистых звездочек следует обратиться к врачу-дерматологу. Однако, учитывая, что данное состояние могут вызывать различные причины и заболевания, порой требуется консультация терапевта , гастроэнтеролога , кардиолога , эндокринолога .
Диагностика и обследования при куперозе
Для назначения правильного лечения врач должен внимательно опросить пациента, выяснить наличие вредных привычек, хронических заболеваний и наследственной предрасположенности, уточнить режим и характер питания.
Для постановки диагноза при подозрении на сопутствующие патологии врач может назначить следующие обследования:
-
биохимический анализ крови (при подозрении на болезни печени и панкреатит);
Читайте также:

