От чего мурашки по коже при всд
Обновлено: 19.04.2024
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Вячеславовича, кардиолога со стажем в 18 лет.
Над статьей доктора Александрова Павла Вячеславовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
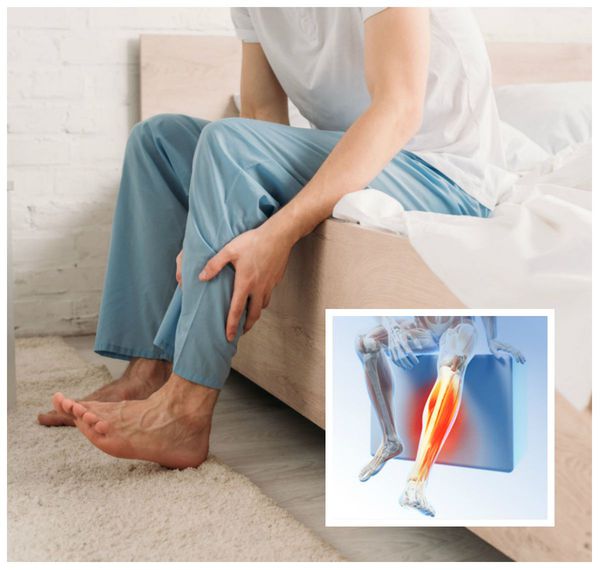
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
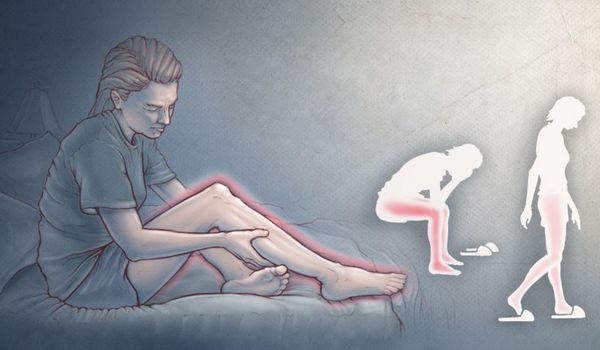
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
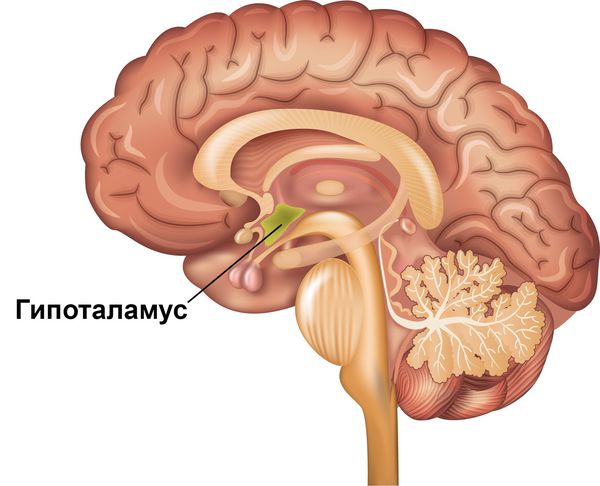
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
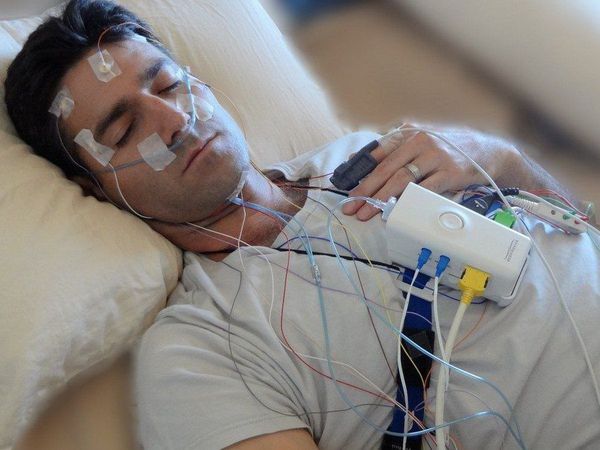
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
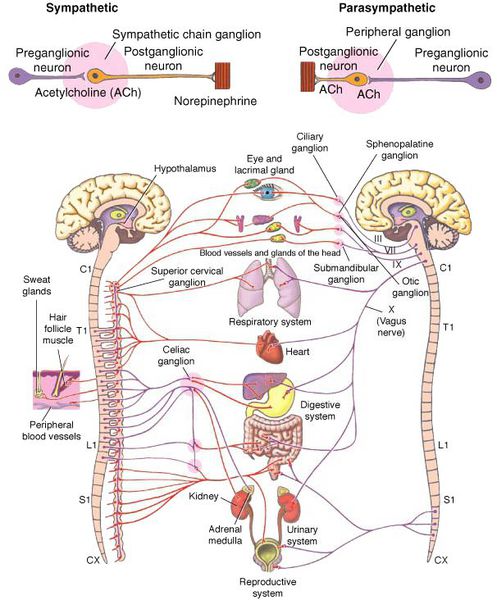
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте Тахмина !Тряска в руках сдать общий анализ крови глюкоза гемоглобин биохимический анализ крови ферритин вит д вит б 12 электролитный Баланс калий натрий хлор магний щитовидную железу вижу проверяли Остальное ни сдавали
Атаракс не рекомендую так как у вас возможно проявление побочного действия как на антидепрессант лучше фенибут 0,25 -3 р в день 1,5 мес
можете в домашних условиях самостоятельно проделать релаксацию:
1) аутотренинг по шульцу; Шульц утверждал, что восстановить здоровье на физиологическом и психологическом уровне можно только благодаря мышечной релаксации, развитому воображению, самовнушению, чувствам сонливости
2 )метод джекобсона
Прочтите в интернете, начинайте делать их перед сном это психотерапевтический метод, основанный на мышечной релаксации, самовнушении и аутодидактике. Во время проведения этого метода человек учит своё тело определенным образом отвечать на команды-внушения, команды-просьбы, которые формулирует и внушает себе сам
Очень помогает, начните !
Нонна, спасибо вам большое за такой развернутый ответ! Анализы тоже сдавала, там все в целом в порядке




Нонна, паническая атака, но не сильная, контролируемая, у меня еще первый предвестник панической атаки это жидкий стул) в целом ничего нового.
Его действие через какое примерно время начинается?



Здравствуйте.
Советую лучше принимать фенибут по 250 мг по 1 таб 3 раза в день в течение 2 месяцев
Резко отменять препарат нельзя,советую прием по схеме:
1,2,3,4,5,6 недели-по 1 таб 3 раза в день
7 неделя-по 1 таб 2 раза в день
8 неделя-по 1 таб 1 раз в день
После еды.
И займитесь когнитивно-поведенческой терапией(это основное лечение).
Будьте здоровы!



Здравствуйте.
По поводу Валерианы советовала бы убрать ее, в последнее время часто вижу, натыкаюсь на статьи- нагрузку на печень сильную дает, слабый эффект не оправдан рисками от нее.
Ципрамил , как и любые антидепрессанты, имеет период адаптации, первый месяц может даже ухудшаться состояние, по этому мы для прикрытия назначаем совместно транквилизаторы на первое время.
А так в целом касательно Вашего состояния - в первую очередь Вам нужна качественная психотерапия, любое медикаментозное лечение не лечит сути проблемы, причин, разбираться с причинами надо, прорабатывать при помощи когнитивно-поведенческой терапии, а в этом может помочь грамотный психотерапевт. Сами можете дома читать психологическую литературу - помогает не плохо. Например аудиокниги Курпатова, ролики оп ютубу Павла Федоренко. Начните слушать/смотреть и уже правильная целенаправленная работа начнется.
Фенибут, Атаракс хорошие мягкие транквилизаторы ( успокаивающие) препараты, правда по рецепту идут.
Я бы сама такую схему назначила - Грандаксин 50 мг 1 таб утром и днем, + Атаракс 25 мг пол таб на ночь на 1 месяц. По завершению можно перейти на Адаптол 300 мг 1 таб 3 раза в день 2-3 месяца.
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Покалывает прям все тело, или больше в какой-то определенной части? Визуально сыпь или покраснения есть? Чувство онемения?
После чего-то конкретного или постоянно? Со стрессом не связано?
Яна, покраснений нет , просто покалывает все тело как будто иголочками. Были проблемы с ВСД , но давно все нормализовалось. Склонна к аллергиям. Есть зуд на половых губах ,именно кожа губ, но сыпи нет. Когда отступает покалываете тела на пару дней бывает аллергия в виде пупырышек но не красных. Просто чешутся. Нервного срыва не было. Может это из за сниженного иммунитета ?

Вы знаете, это может быть как и проявления ВСД, а может и нет. Вы сможете сжать общий анализ крови, кровь на ревматесты (срб, ревматоидный фактор).
Такая сосудистая реакция тоже может быть, . Но то что есть зуд половых органов меня смущает. Вы на герпес проверялись?
По поводу иммунитета сниженного - нет. Иммунитет падает при специфически иммунодефицитных состояниях , и при приёме препаратов подавляющих иммунитет.
Тут либо на нервной почве и как проявления всд, или есть инфекционная причина. Высыпаний прям никаких не было ? Кровоподтеков на коже?

Яна, на герпес не проверялась. Это нужно мазок сдать или анализ крови ? Высыпания бывают как легкая крапивница на коже.
Яна, холестерин 9,8
Гормоны в норме , но стоит 4 года спираль мирена.
Пролактин чуть превышен.
Легкие в норме.
Была у маммолога - есть фк мастопатия
Легкий гастрит
Сердце в норме

Нет не мазок, иммуноглобулин G на вирус простого герпеса 1 и 2 типа. Причём надо сдать 2 раза с интервалом в 15 дней. И тогда можно будет судить . Сдайте пожалуйста.
Вот холестерин у Вас я бы сказала очень высокой. Вы принимаете что-то ? На диете сидите?
Яна, холестерин у нас наследственный увы. Когда был холестерин 8 , проверяла сосуды , они были чистыми. Нужно снова сделать. На диете стараюсь сидеть переодически. Животные жиры ем очень мало. Ваши рекомендации приняла во внимание. Огромное вам спасибо ?? Обязательно займусь этим в ближайшее время ??


Вера, событий никаких не было. После того как узнала о своём позитивном результате , не могу смириться и принять это. Кажется будто это не про меня. Но факт остаётся фактов. Иммунитет 365 клеток. Грешу на него , но может причина в другом ?
Бывает все спокойно , а потом просто без причины начинается покалывание тела. И после горячего душа и жирного крема мне легчает. Но временно.

Допускаю мысль, что данное состояние может быть связано во первых со стрессом, вы явно переживаете. Во вторых- может быть реакция на противовирусную терапию.
Вера, терапию пока не принимаю. Живу далеко от города где прописана. После карантина поеду и займусь этим. Но что касается переживаний это факт, учитывая мой круг общения , для меня это недопустимо. Но к сожалению жизнь повернулась именно вот так. Выше доктора советовали сдать на герпес анализ. Начну пожалуй с этого и дойду до сути. Благодарю вас за ответ ??

Елена, я знаю что основой является иммунитет. При его снижении вылезают все болячки. Но хочу понять к какому доктору обратиться очно и сдать анализы.
После чего началось не знаю. Просто полгода назад у меня началось резкое покалыванием до истерики. Сначала я думала это аллергия , потом прочла что это может быть из за защемления какого то нерва. Затем эта проблема угасла , но переодически снова возвращается. Например 1-2 раза в неделю и может длиться 2-3 дня


Добрый день. Это может быть связано с Вашим основным заболеванием. Симптомы Вы описываете полинейропатии. Это состояние, когда чувствительные неовы неправильно передают информацию и появляются иголочки, мурашки и т.д.
Пропейте курантил 75 мг ×2 раза 1 месяц и фолиевую кислоту 1 др×2 раза в день.
Сдайте аутоантитела( ANA) и антитела к васкулиту( ANCA), общий анализ крови, биохимию, уровень калия и натрия в крови.

Имею ввиду вич. При этом заболевании полинейропатия может быть обусловлена как размножением самого вируса, так и побочным действием антиретровирусных препаратов.
Татьяна, терапию не принимаю пока. Жду пока закончится карантин чтоб полететь домой и начать ее. Забыла написать что есть ещё зуд на половых зубах, но тоже вспышками. Именно на коже половых губ , ни в гениталиях.

Я тогда еще рекомендую к вышеуказанным анализам сдать Ig G к вирусу простого герпеса 1и 2 типов. Герпес часто встречается, но при высоком титре может давать покалывание, жжение и т.д.

Да. Начните с инфекциониста. Возможно после начала терапии Ваши жалобы пройдут. Если нет, то сдайте анализы. И тогда будет понятен вектор дальнейшего движения.

Евгения, изначально стрессовая ситуация произошла после того как узнала о вич. Но это было 5 лет назад. Была депрессия и началась проблема с всд. Но я справилась с ней. Сейчас все хорошо , нет стрессовых ситуаций. Есть протрузии, болела спина , но после посещения мануальщика все стало хорошо. И вдруг без причины началось очень жесткое покалывание и длилось 3 дня. Даже постели моя мне казалась стекловатой. Ношу только хлопковую одежду. Когда принимаю горячий душ , то проходит на какое то время. Затем это покалывание проходит и может снова вернуться через 3-10 дней. Я аллергик и бывает высыпает на коже но без покраснений. Задала это вопрос так как хочу понять к какому доктору мне обратиться ? Аллергологу или неврологу.


Проверить кальций фосфор крови, гормональный статус женский, Так может проявляться начало климактерических изменений. Осмотр невролога тоже обязательно, не всегда парестезия и покалывание является следствием проблемы с позвоночником. Могут быть и иные проблемы. К
Наталья, спасибо за ответ. Да , не раз слышала что это может быть предклиматические состояние. У мамы оно было в 45 лет. Стоит спираль мирена 4 года.

Мирена покрывает только частично гормональные сбои. Приливы могут начинаться у женщин, даже когда у них месячные идут. Небольшие гормональные проблемы и пошли уже приливы, Несмотря на то что довольно регулярные месячные ещё приходят. Так что это исключить тоже не помешает

Здравствуйте, Анна! Обязательно сдайте кровь на глюкозу, гликозилированный гемоглобин, чтобы исключить сахарный диабет (зуд половых органов, покалывание - частые признаки данного заболевания).
ВИЧ инфекция ослабляет иммунитет и способствует инфицированию различными патогенными микроорганизмами, которые тоже могут давать такую симптоматику. Поэтому надо проконсультироваться у инфекциониста.
Если исключите сахарный диабет и инфекционные заболевания, значит Ваши жалобы - следствие стресса, переживаний.
Из того, что точно не повредит Вашему организму могу посоветовать следующее: заняться любимым делом, меньше слушать негативной информации, ванны с успокоительными травами (если нет аллергии), ароматерапия, иппликатор Кузнецова, ежедневная гимнастика, медитация.
Здоровья Вам!
Надежда, благодарю вас)
Глюкоза 4.97
Норма 3.89- 5.83
Аллергия есть не выявленная пока. Между пальцами рук могут выходить пупырышки мелкие и сами проходить. На груди и лице тоже может быть мелкая сыпь зудящая, но тоже быстро проходит. А покалывание про которое я говорю похоже как будто под кожей что то колет. Как отсидел ногу или руку. Не знаю даже с чем ещё сравнить.

Если бы только в конечностях ощущали такие покалывания, речь бы шла о полинейропатии, которая может встречаться при ВИЧ. Но если по всему телу, как Вы описываете, надо исключать инфекционные заболевания.
ВСД (вегетососудистая дистония) – синдром, который возникает при нарушении функции вегетативной нервной системы.
Неврологи Юсуповской больницы выясняют причину вегетативной дисфункции с помощью современных методов исследования. Для лечения пациентов применяют препараты, которые снимают или уменьшают симптомы ВСТ, методы психотерапевтического воздействия и инновационные методики восстановительной терапии. В связи с разнообразием симптомов ВСД к лечению пациентов привлекают гастроэнтерологов, эндокринологов, кардиологов и других смежных специалистов. Тяжёлые случаи ВСД, неподдающиеся лечению, обсуждают на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории.

Причины возникновения ВСД
Врачи ставят диагноз ВСД при наличии следующих симптомов:
- слабости, утрата трудоспособности;
- чувства познания мурашек по всему телу;
- сердцебиения;
- ломоты в теле;
- дрожи в руках.
Вегетососудистая дистония может развиться при наличии конституциональных особенностей организма или отягощённой наследственности. Вегетативная нервная система может подвергнуться воздействию травмирующих факторов во время внутриутробного развития плода или в родах. В большинстве случаев синдром вегетососудистой дистонии является проявлением заболеванием внутренних органов и дисфункции эндокринных желез.
Возникновение или обострение ВСД провоцируют следующие факторы:
- изменение метеоусловий;
- физическое или психическое утомление;
- стрессы;
- несбалансированное питание;
- неправильный образ жизни;
- нарушение баланса гормонов в период полового созревания или менопаузы;
- нарушения качества сна.
Боль в теле, онемение левой или правой руки, слабость в ногах при ВСД возникают после эмоционального напряжения. У пациентов «ломает» руки и ноги, дрожат кисти рук, появляется ломота в теле даже после незначительного стресса. Вегетативный криз смогут вызвать как отрицательные, так и положительные эмоции.
Симптомы ВСД
При вегетососудистой дистонии возникают следующие признаки вегетативной дисфункции:
- панические атаки;
- повышение или понижение артериального давления;
- нарушения сердечного ритма;
- озноб или потливость;
- повышение температуры тела до 37,3°с;
- слабость в руках и ногах;
- ломота в теле.
Пациенты рассказывают, что у них дрожат кисти рук, постоянно «бегают мурашки по всему телу», «горят» руки и ноги. Возникает подергивание мышц лица, верхних и нижних конечностей, головная боль, тошнота и рвота, бледность кожных покровов. Часто случаются обмороки, у пациентов не проходит чувство тревоги. Нередко потемнение в глазах, сильная слабость при ВСД возникают при резкой смене положения тела. Испытывая симптомы ВСД, человек начинает их пугаться. Это ещё больше усиливает вегетативные проявления. Образуется порочный круг, из которого пациенту выбраться самостоятельно уже невозможно. Человек, который пережил паническую атаку, испытывает усталость, опустошённость, вялость, сонливость. В этом случае с пациентом работают психотерапевты Юсуповской больницы.
Диагностика вегетососудистой дистонии
Ломота в теле, слабость в руках и ногах, чувство ползания мурашек могут быть симптомами многих заболеваний. Неврологи Юсуповской больницы проводят комплексное обследование пациентов с признаками ВСД. Инструментальные исследования выполняют с помощью новейшей аппаратуры ведущих мировых производителей. Для лабораторных исследований используют качественные реагенты, которые получить точные результаты анализов.
Причиной боли в теле, ощущения ползания мурашек, онемения конечностей, дрожания кистей рук может быть не ВСД, а органические поражения головного мозга. Их в Юсуповской больнице исключают или подтверждают с помощью магнитно-резонансной томографии. При проведении МРТ головного мозга с использованием специальных режимов врачи видят изменения самой ткани головного мозга.
Если у пациента с ВСД артериальное давление поднимается нечасто, эти изменения обратимы. При устойчиво высоком давлении развивается дисциркуляторная энцефалопатия. Чаще такие изменения протекают в участках мозга с исходно сниженным кровотоком. В процессе диагностики причин ВСД необходим чёткий анализ сосудов головного мозга. Такое исследование проводится в Юсуповской больнице при помощи МРТ аппаратов последнего поколения при использовании специальных МРТ программ. Они позволяют определять состояние сосудов головного мозга без введения контраста. Своевременная оценка состояния головного мозга важна для профилактики гипертонических кризов, поскольку ВСД гипертонического типа может закончиться инсультом головного мозга.
Важным дополнением к МРТ исследованиям при ВСД является УЗИ сосудов головного мозга и шеи. Оно показывает функцию сосудов в динамике, позволяет сориентироваться в тех звеньях ВСД, которые нарушены, уточнить причину вегетативной дисфункции и принять решение о выборе тактики лечения. Ультразвуковое исследование в Юсуповской больнице проводят с помощью оборудования экспертного класса. Для того чтобы выявить сосудистые расстройства головного мозга и ВСД в частности, врачи проводят анализ венозной составляющей мозгового кровотока. Для этого используют уникальные диагностические разработки, которые позволяют с высокой степенью достоверности определить характер и причину ВСД при помощи компьютерного и ультразвукового анализа медленного и быстрого венозного кровотока головного мозга.
Лечение и профилактика ВСД
Неврологи Юсуповской больницы начинают лечение ВСД с симптоматической терапии. Если вегетососудистая дистония проявляет себя снижением или повышением артериального давления, его стабилизируют. В рамках лечения ВСД применяют фармакологические препараты нескольких групп:
- периферические вазодилататоры и спазмолитические средства;
- антагонисты ионов кальция;
- активаторы кальциевых каналов;
- ангиотензивные препараты центрального действия;
- симпатолитики;
- средства, влияющие на ангиотензиновую систему
- мочегонные препараты.
- психотропные средства.
Более тонкую регуляцию сосудистого тонуса при лечении ВСД проводят с помощью препаратов, которые воздействуют на симпатический отдел нервной системы – симпатолитиков или симпатомиметиков. Ганглиоблокаторы действуют на мозговой слой надпочечников, одновременно воздействуя на важное анатомическое звено центральной регуляции стрессовых реакций.
Лечение ВСД с диэнцефальными кризами – иной уровень воздействия. Он предусматривает влияние на головной мозг. С этой целю врачи Юсуповской больнице назначают пациентам, страдающим вегетососудистой дистонией, вегетотропные препараты. Их точкой приложения является с симпатический или парасимпатический отдел нервной системы. Лекарственные препараты воздействуют через кору и некоторые сопряженные подкорковые структуры головного мозга. Седативным эффектом обладают рефлекторные методы воздействия, которые применяют реабилитологи Юсуповской больницы:
- иглоукалывание;
- метамерно-рецепторные воздействия;
- краниотерапию (церебральную и скальпельную акупунктуру);
- RANC терапию (воздействие на причину, ведущую к появлению симптомов ВСД).
Немаловажное значение имеет профилактика ВСД, особенно если она сопровождается дрожанием кистей рук, онемением рук и ног, слабостью в конечностях. Реабилитологи применяют эффективные методы физиотерапии, различные виды массажей и авторские методики воздействия на вегетативную нервную систему. Старший инструктор-методист ЛФК индивидуально подбирает комплекс упражнений лечебной и дыхательной гимнастики, который позволяет предотвратить вегетативные кризы. Психотерапевты с помощью инновационных методик обучают пациентов справляться со стрессами и спокойно относиться к проявлениям ВСД. Пройти курс терапии ВСЖ можно, позвонив по телефону Юсуповской больницы.
Читайте также:

