От чего могут быть ссадины на носу у ребенка
Обновлено: 18.04.2024
Причины, частота, диагностика и лечение травм носа у детей
а) Причины травмы носа у детей. Случайные травмы носа часто случаются у подвижных детей во время игр или занятий спортом. Чаще всего они ограничиваются лишь небольшим отеком мягких тканей и носовым кровотечением, которое прекращается самостоятельно. При более сильных травмах возможны переломы костей носа и средней зоны лица.
Поскольку у детей кости носа достаточно эластичны, они редко ломаются при небольших травмах. Средняя зона лица подвержена травмам, особенно это касается носа. Наиболее часто травмируются тонкие носовые кости, в частности, их нижние и боковые поверхности. Как и у взрослых, прямая травма может привести к перелому перегородки носа в костном или хрящевом отделах.
Чем меньше возраст ребенка, тем более эластичны и подвижны кости и хрящи носа, и тем больше вероятность того, что при травме они лишь изогнутся, а не сломаются. По мере приближения периода полового созревания кости носа начинают терять свою эластичность, соответственно, возрастает и риск переломов.
б) Симптомы и клиника. Обычно дети обращаются за медицинской помощью сразу после травмы. Следует уточнять обстоятельства травмы и механизм травмы, наличие носового кровотечения и затруднения носового дыхания. Если после травмы прошло совсем немного времени, возможно оценить наличие или отсутствие смещения костей носа. Но в большинстве случаев наличие отека мягких тканей делает невозможной какую-либо оценку формы носа.
Крайне важен осмотр полости носа, в особенности перегородки. Затрудненное носовое дыхание, а также наличие на перегородке мягкого, спадающегося при нажатии выбухания, свидетельствует о наличии гематомы перегородки носа, при которой медицинская помощь требуется в ближайшее время. Необходимо также обращать внимание на повреждение глазного яблока или глазницы, при необходимости для консультации вызывается офтальмолог.
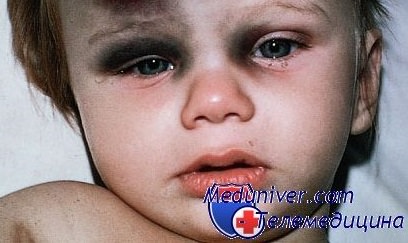
При подозрении на перелом костей носа проводится повторный осмотр через 5-6 дней после травмы. После спадания отека мягких тканей становится возможным оценить форму носа. Синяки под глазами могут присутствовать в течение нескольких дней после травмы.
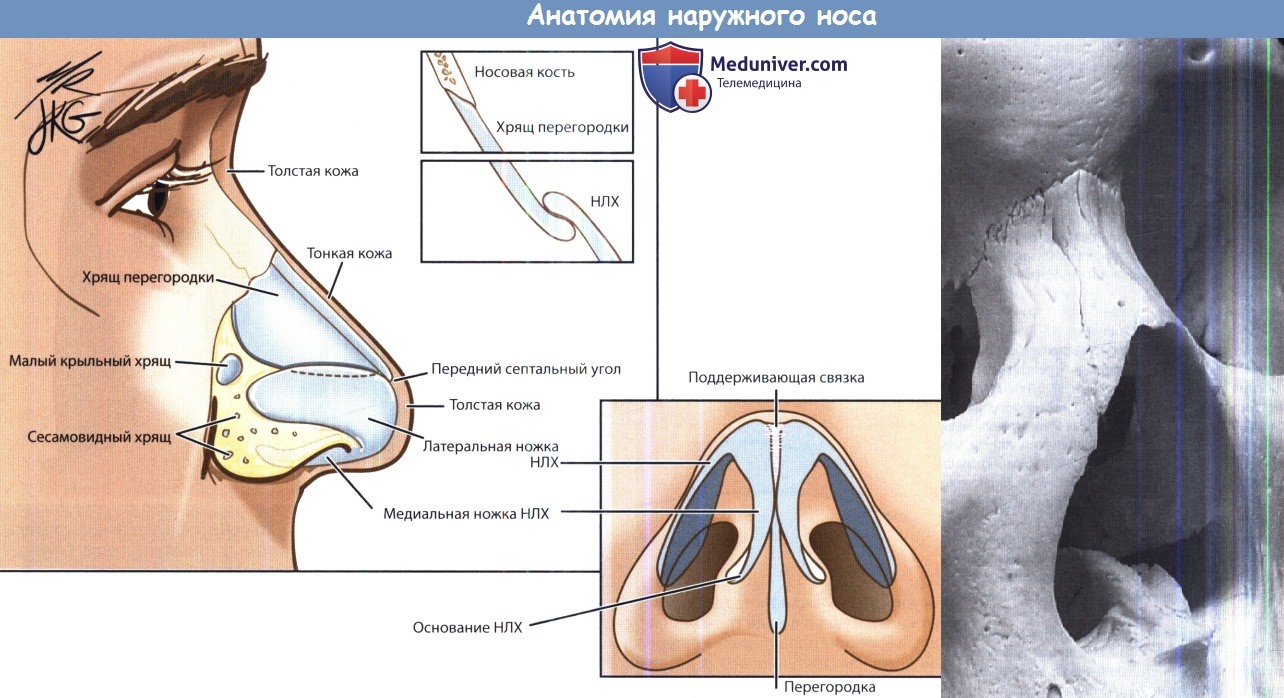
Верхние латеральные хрящи соединяются с внутренней поверхностью носовых костей.
С медиальной стороны они крепятся к перегородке носа, а снизу имеют фиброзное соединение с нижними латеральными хрящами.
Нижние латеральные хрящи имеют изгиб в цефалическом направлении, поэтому они не идут вдоль всего края ноздри.
Плотная ткань носовой дольки представлена сесамовидными хрящами и фиброзно-жировой тканью. Кожа носа наиболее тонка в области риниона.
НЛХ — нижний латеральный хрящ.
Ширина носовых костей невелика. Значительная часть боковых стенок носа представлена восходящим отростком верхней челюсти.
На дне полости носа расположен максиллярный гребень, на котором находится четырехугольный хрящ перегородки носа.
Сверху носовые кости соединяются с носовыми отростками лобных костей.
в) Диагностика травмы носа. Для постановки диагноза перелома костей носа и/или гематомы перегородки обычно достаточно лишь данных осмотра. После внимательной оценки формы, положения, симметричности контуров носа получить дополнительные ценные сведения по рентгенограмме костей носа практически невозможно. Если ребенок уже травмировал нос в прошлом, понять, в какой именно момент нарушилась форма носа, бывает достаточно сложно.
При наличии повреждений окружающих структур необходимо выполнение КТ костей лицевого скелета (для оценки состояния глазниц и верхней челюсти).
г) Лечение травмы носа у детей. При переломах костей носа чаще всего прибегают к закрытой репозиции под местной или общей анестезией. Наиболее оптимально проведение операции в срок 6-8 дней. Процессы регенерации протекают у детей интенсивнее, чем в взрослых, консолидация костных отломков происходит быстрее, а значит и репозиция должна быть выполнена в более короткие сроки.
При гематомах перегородки носа проводится ее пункция или вскрытие, с последующей установкой дренажа и тампонадой носа. При отсутствии срочного лечения возможно формирование абсцесса перегородки носа, деструкции четырехугольного хряща и развитие седловидной деформации.
Из-за свойственной детям тревожности репозиция костей носа выполняется под общей анестезией. В полость носа вводятся марлевые турунды, пропитанные сосудосуживающим препаратом (оксиметазолин). Для разъединения, мобилизации и подъема носовых костей чаще всего используются элеваторы Гольдмана. Сначала усилие прикладывается по направлению к смещенной кости, затем она элеватором поднимается и возвращается в исходное состояние. Дополнительно может использоваться пальцевое нажатие.
При правильном выполнении манипуляции зачастую хирург может ощутить, как кость возвращается в исходное положение. Симметричность оценивается при осмотре спереди и сверху. На 5-7 дней устанавливаются шины. Необходимость в тампонаде носа у детей возникает редко.
д) Осложнения. Наиболее вероятным осложнением является сохранение деформации после операции. Если смещенная кость не может быть возвращена в исходное положение, скорее всего, после травмы прошло слишком много времени, чаще всего из-за поздней обращаемости. Иногда причиной неудачи является перелом по типу «зеленой ветки», при котором кость постепенно возвращается в свое исходное положение.
Деформироваться могут не только носовые кости, но и перегородка носа. Ее девиация может привести к затруднению носового дыхания.
При неудачной закрытой репозиции проводится полноценная ринопластика, обычно уже после окончательного формирования лицевого скелета (15-16 лет у девочек, 16-17 у мальчиков). Неосторожные хирургические манипуляции на костях носа у детей, особенно на перегородке, могут привести к нарушению формирования костей лицевого скелета вследствие повреждения нососептальных точек роста.
Как уже упоминалось выше, при отсутствии лечения на месте гематомы перегородки носа может сформироваться абсцесс, наиболее часто причинными микроорганизмами являются стафилококки. Гематома и абсцесс перегородки носа могут привести к разрушению четырехугольного хряща и седловидной деформации носа.
д) Прогноз травмы носа. При правильном лечении прогноз благоприятный. После корректно выполненной закрытой репозиции форма носа становится такой же, какой и была до травмы. Но если вовремя не заметить и не скорректировать деформацию перегородки носа, она может проявиться лишь во взрослом возрасте, когда пациента начнет беспокоить затруднение носового дыхания.
При безуспешности первичного лечения хорошие косметические результаты достигаются после выполнения ринопластики в более старшем возрасте.
е) Ключевые моменты:
• У детей переломы костей носа заживают гораздо быстрее, чем у взрослых. Закрытая репозиция имеет наибольший шанс на успех при проведении в течение 10 дней.
• Коррекция искривлений перегородки носа у детей является сложной проблемой. Поскольку точки роста костей лицевого скелета расположены в перегородке и сошнике, их повреждение может привести к нарушениям нормального развития костей лица.
При наличии затруднения носового дыхания септопластику лучше отложить до возраста после полового созревания.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Повреждения кожи у детей возникают часто и по разным причинам, что связано с их особой активностью и подвижностью. Стандартные рекомендации по оказанию помощи при ссадинах, ранах и царапинах включают обработку раны антисептическим раствором и наложение стерильной повязки для устранения возможных рисков инфицирования и воспаления тканей. Выбор топического препарата при лечении с целью воздействия на локальный инфекционный процесс является одной из важнейших задач местной терапии ран. Одновременно могут возникнуть определенные трудности в оценке потенциальной эффективности и безопасности лекарственных средств, воздействующих на очаг инфекции. Д-Пантенол Новатенол поддерживает естественную реакцию организма на травму, инициируя пролиферацию клеток, участвующих в заживлении ран и повторной эпителизации.
Кожа представляет собой защитный орган, благодаря своей прочности и способности выдерживать растяжение, давление, сжатие. У детей эта функция выражена значительно слабее. Об этом говорит и более легкая ранимость их кожи, частая инфицируемость, связанная с недостаточной кератинизацией рогового слоя, его тонкостью, а также незрелостью местного иммунитета. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи 1 .
Особенностями строения кожи новорожденных являются тонкий эпидермальный слой, густая сосудистая сеть кожи, недоразвитые выводящие протоки потовых желез. Также у детей до шести месяцев жизни в структуре кожи отсутствуют эластичные волокна, которые формируются только ко второму году жизни. Таким образом, проницаемость кожи у детей грудного возраста значительно выше, чем у взрослых, в то время как выделительная функция снижена, что определяет ряд ограничений и противопоказаний к применению местной терапии при необходимости, во избежание общетоксического действия 2 . Только в возрасте полового созревания она приобретает толщину и трофику, характерные для взрослой кожи. Кроме того, у новорожденных поверхность кожи покрыта секретом с реакцией среды, близкой к нейтральной рН, ‒ 6,7 (у взрослых она составляет 5,5). К концу первого месяца жизни рН начинает снижаться, но все равно является оптимальной для размножения бактериальной и грибковой флоры. С данным строением кожи связан риск травматизма, а также особенности повреждения и последующего восстановления целостности кожных покровов.
Морфологические особенности младенческой кожи определяют ее легкую ранимость. Повышенная влажность, недостаточная функция потовых желез, обильная васкуляризация кожных покровов могут способствовать быстрому развитию определенных патологических состояний, таких как контактный дерматит, воспалительные процессы 1 . Уход за кожей у детей грудного возраста — это не просто косметическая и гигиеническая потребность, а необходимость, так как риск поражения кожи и развития инфекции очень велик. Генез кожных нарушений может иметь многофакторный характер. Однако во всех случаях лечение кожных поражений, независимо от причины, необходимо проводить с обязательным подключением так называемой «наружной терапии», то есть непосредственно лечения кожи.
Чрезвычайно актуальной в педиатрической практике является проблема контактного дерматита. Контактный дерматит можно определить как воспалительный процесс, поражающий поверхность кожи, который индуцируется контактом с химическими, физическими и/или биотическими агентами в окружающей среде и который поражает кожу и слизистые оболочки с помощью аллергических и раздражающих патогенетических механизмов. Его клинические проявления включают локализованные зудящие экзематозные реакции в месте контакта с инкриминируемым веществом 1 .
Наиболее распространенной формой контактного дерматита в раннем младенчестве является сыпь на коже промежности, зачастую ограниченной областью подгузника. По данным разных авторов, у 7–35% младенцев диагностируется эта форма дерматита, пик распространенности которой приходится на возраст 9–12 мес. 2 жизни вне зависимости от пола и расовой принадлежности.
Факторами, благоприятствующими его возникновению, являются сырость и мацерация участка, покрытого подгузником, длительный контакт с органическими жидкостями и проникновение аммиака, фекальной бактериальной флоры, присутствие или присоединение кандиды. Также неблагоприятным может оказаться воздействие дезодорантов и консервантов, содержащихся в подгузниках, кремов и масел, применяемых много раз в день, имеют место механические раздражители, вызванные физической чисткой и мытьем новорожденного. Вовлеченные области, как правило, ‒ гениталии и ягодицы, с возможным распространением патологического процесса на живот и нижние конечности.
Механические причины, вызывающие контактный дерматит (такие как длительное давление, трение), обусловливают образование потертостей. В результате трения соприкасающихся поверхностей кожи возникает мацерация. Обычно при потертостях изменения кожных покровов стадийны: гиперемия и отечность, а в некоторых случаях ‒ пузыри с серозным или геморрагическим содержимым, после вскрытия которых вследствие их травмирования образуются эрозивные поверхности 2 . В местах данных патологических процессов могут ощущаться болезненность и жжение. При длительном воздействии физических факторов с небольшой интенсивностью происходит уплотнение пораженных участков, кожа инфильтрируется, утолщается эпидермис. Для данных участков кожи характерен гиперкератоз.
Профилактика контактного дерматита основана на частой смене подгузников без использования чистой части старого подгузника для сушки области гениталий, промывании неагрессивными, не содержащими отдушек и консервантов, нейтральными очищающими средствами по pH и использовании местных смягчающих средств. При появлении видимых высыпаний рекомендовано применять специализированные мази, например Д-Пантенол Новатенол (Эгис), который изолирует кожу от раздражителей и оказывает успокаивающее противовоспалительное действие.
Действующее вещество этого препарата ‒ декспантенол, производное D-пантеноловой кислоты, являющейся составной частью кофермента А. Пантотеновая кислота стимулирует функцию надпочечников, необходима для образования антител, способствует росту и регенерации кожных покровов. Повышение потребности в пантотеновой кислоте наблюдается в организме при деструкции или повреждении тканей и кожи. Ее дефицит можно восполнить местным применением Д-Пантенол Новатенола. Свойства кожи новорожденных, особенно недоношенных, делают особенно важной способность препарата медленно и глубоко проникать в нее за счет гидрофильности, низких молекулярной массы и полярности. В некоторых случаях могут назначаться дополнительно топические противогрибковые или антибактериальные средства с нанесением на кожу под барьерный препарат.
Повреждения кожи у детей возникают часто и по самым разным причинам, что связано с их особой активностью и подвижностью. Стандартные рекомендации по оказанию помощи при ссадинах, ранах и царапинах включают обработку раны антисептическим раствором и наложение стерильной повязки для устранения возможных рисков инфицирования и воспаления тканей. Однако даже при легких травмах кожи присутствуют некоторые особенности в целесообразности применения наружных лекарственных препаратов.
Процесс заживления ран, при котором кожный барьер восстанавливается и закрывается после травмы, традиционно описывается как протекающий в течение трех последовательных фаз: воспаления, пролиферации и ремоделирования. Воспаление является первой стадией заживления ран, следует за начальным гемостазом и имеет важное значение для рекрутирования врожденной иммунной системы, которая помогает защитить организм от вторжения патогенов и удалить мертвые ткани. На стадии пролиферации раневая поверхность восстанавливается за счет реэпителизации, синтеза коллагена, формирования внеклеточного матрикса и восстановления сосудистой сети. В третьей и заключительной фазе ремоделирования регенеративные процессы снижаются и заменяются реорганизацией соединительной ткани и инициацией сократительной реакции. Физиологическая реакция организма на заживление ран, включающая эти три перекрывающиеся стадии, гарантирует, что закрытие раны происходит как можно быстрее, чтобы предотвратить дальнейшее повреждение или инфекцию. В то время как собственный микробиом кожи, антимикробные липиды и пептиды могут защитить ткани от болезнетворных микроорганизмов и ускорить процесс заживления ран, раневая инфекция приводит к повреждению тканей и нарушению иммунного ответа, что может задержать заживление ран 6 .
Естественная реакция организма на повреждение кожи может быть ускорена применением соответствующего лекарственного препарата, конечной целью которого является рассасывание раны с образованием тканевого регенерата, обладающего функциональностью и внешним видом, максимально приближенными к исходной коже, в разумные сроки 1 . Клиническая практика помощи в заживлении ран значительно варьируется. Поскольку каждая рана отлична от других, стратегии лечения должны быть адаптированы в каждом конкретном случае, в зависимости от типа наблюдаемого повреждения кожи.
В данном контексте рассматриваются легкие повреждения кожи в педиатрической практике. Там, где существует риск инфицирования раны, очищение и дезинфекция антисептиком являются важным первым шагом в лечении мелких ран. Использование мягкого антисептика в правильной концентрации в сочетании с препаратами, содержащими соединения, способствующие пролиферации эпидермальных кератиноцитов, может помочь уравновесить эти эффекты и помочь защитить здоровые ткани 1 . Выбор топического препарата при лечении с целью воздействия на локальный инфекционный процесс является одной из важнейших задач местной терапии ран. При этом могут возникать определенные трудности в оценке потенциальной эффективности и безопасности лекарственных средств, воздействующих на очаг инфекции. Декспантенол, предшественник и спиртовой аналог D-пантотеновой кислоты, может помочь в восстановлении кожного барьера, чтобы предотвратить попадание болезнетворных микроорганизмов в дерму и подкожную клетчатку 5 .
Д-Пантенол Новатенол поддерживает естественную реакцию организма на травму, инициируя пролиферацию клеток, участвующих в заживлении ран и повторной эпителизации 1 . В исследованиях in vitro и in vivo выявлено влияние декспантенола на активацию пролиферации фибробластов, доказана ускоренная реэпителизация при заживлении раневой поверхности. Показан противовоспалительный эффект декспантенола на экспериментальной модели эритемы, индуцированной ультрафиолетом. Выявлены благоприятные эффекты декспантенола на течение различных дерматитов. Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда 1 . Кроме того, экспериментально продемонстрировано, что Д-Пантенол уменьшает вредное воздействие на организм свободных радикалов, минимизируя повреждение тканей даже при умеренных повреждениях кожи.
В двойных слепых плацебо-контролируемых исследованиях была оценена эффективность декспантенола при заживлении раневой поверхности. Показаны уменьшение эритемы и более эластичная и прочная тканевая регенерация при лечении эпидермальных ран эмульсией декспантенола в сравнении с лечением без его применения. Мониторирование трансэпидермальной потери влаги показало значительное ускорение эпидермальной регенерации в результате терапии декспантенолом в сравнении с плацебо. В эксперименте в группе, применявшей декспантенол, выявлено значительно меньшее повреждение кожного барьера рогового слоя по сравнению с таковым в группе, не применявшей данный препарат 7 . Уход за кожей с помощью декспантенола значительно улучшал симптомы кожного раздражения и повреждения, такие как сухость кожи, шероховатость, шелушение, зуд, эритема, царапины, ссадины. Обычно препараты декспантенола хорошо переносятся, риски раздражения или повышенной чувствительности минимальны. Использование данного препарата в педиатрической практике оправдано и подтверждено многочисленными исследованиями.
Кроме того, одними из наиболее эффективных топических препаратов при лечении ран, в том числе и инфицированных, являются йодофоры, среди которых наибольшее распространение получил повидон-йод 3 . Препараты йода широко используются при лечении ссадин, ран и царапин в педиатрической практике. Соединение йода с поливинилпирролидоном входит в состав Бетадина.
Наибольшее распространение из йодофоров получили лекарственные формы на основе повидон-йода, которые оказывают бактерицидное действие, при этом подавляют: грамположительные бактерии, в том числе энтерококки; грамотрицательные бактерии, включая протей, псевдомонады, клебсиеллы, ацинетобактерии; споры бактерий, грибы, вирусы, включая энтеро- и аденовирусы; анаэробные спорообразующие и неспорообразующие бактерии 3 .
Важным аспектом в пользу выбора соединений йода в качестве топических антисептиков является то, что возбудители инфекций кожи и мягких тканей не обладают к йодофорам ни естественной, ни приобретенной устойчивостью 4 . Наибольшее распространение в практике обработки ран, ссадин, а также царапин получили две лекарственные формы комплексных соединений йода с поливинилпирролидоном ‒ раствор и мазь. Мазь чаще применяется для лечения ран при обильной экссудации, более глубоких ран, потому как при такой форме повышается эффективность воздействия йода благодаря окклюзионному эффекту и макроголу, способствующему очищению раны. Раствор используют при различных вариантах травматизации кожи: лечении ран, ссадин, царапин, а также в качестве антисептика с профилактической целью для обработки кожи ребенка с целью предотвращения развития инфекционных осложнений на коже.
В дополнение к выбору методов лечения (или даже ингредиентов), которые действуют на стадии заживления ран, также важно учитывать практические рекомендации для лечения ран, соблюдение которых способствует быстрому восстановлению кожи без осложнений.
Все раны, независимо от размера, тяжести, локализации и причины, должны быть обработаны как можно скорее после повреждения кожи. Раннее вмешательство может способствовать быстрому наступлению естественной реакции организма на ранение. Кроме того, бактериальные инфекции могут быстро развиваться в биопленки, поэтому скорость клинического вмешательства должна соответствовать этому 8,10 .
Необходимо отметить, что для повышения и оценки эффективности применения топических лекарственных средств для лечения легких травм кожи у детей необходимо соблюдение определенных правил: не следует нарушать лекарственную форму официального препарата, поскольку при этом могут изменяться его физико-химические и фармакодинамические свойства; нельзя смешивать мази и детские кремы; не следует добавлять в мази различные растворы и масла. Следует помнить, что воздействие средств проявляется спустя несколько дней и закрепляется при их длительном использовании 9,10 .
Таким образом, необходимо подчеркнуть, что данные о морфологии и функции кожи в детском возрасте позволяют понять механизмы ее повреждения, создать необходимые средства ухода за кожей и профилактировать некоторые патологические процессы, например контактный дерматит.
При назначении лекарственных средств для наружной терапии у детей важно учитывать следующие требования: безопасность и эффективность; отсутствие побочных эффектов; возможность длительного использования; возможность нанесения на большие площади пораженной кожи без системного воздействия; удобство в использовании — отсутствие неприятного запаха и ощущения жира на коже; доступная стоимость.
Д-Пантенол Новатенол — средство для лечения заболеваний кожи у детей с благоприятным профилем безопасности.
Для антисептического эффекта, помимо должной обработки раны, ссадины или царапины, у детей рекомендовано применение наружных йодсодержащих препаратов на основе повидон-йода, в частности Бетадин.
Каждый человек хотя бы раз в своей жизни получал травму носа. В «группе риска» находятся гиперактивные дети, люди, занимающиеся единоборствами, а также военнослужащие. Как показывает статистика, мужчины – это безусловные лидеры по травмам носа. Нос наиболее подвержен различным повреждениям в силу особенностей своего строения и расположения. Травмы могут возникнуть в быту, на производстве, при занятиях спортом, у детей часто травмируется нос во время активных игр.
При травме могут повреждаться костные и хрящевые структуры носа, а также мягкие ткани. При этом нередко бывает сотрясение или ушиб мозга, и чтобы исключить различные неврологические осложнения с любыми повреждениями носа нужно сразу обращаться за медицинской помощью.
Виды травм носа
Травмы носа могут быть открытыми, которые нарушают целостность кожи, а также закрытыми, расположенные внутри и не вызывающие видимых повреждений кожных покровов.
По степени тяжести травмы носа классифицируют:
- Травмы мягких тканей, к которым приводит ушиб, ссадина, колото-резаная рана
- Повреждения, затрагивающие хрящевую ткань носа с переломом носовой перегородки
- Переломы костей носа – это наиболее тяжелые повреждения структуры носа, при которых могут возникнуть смещение костных обломков, повреждение придаточных пазух носа и другие нарушения.
Переломы костей свода носа или носовой перегородки может привести к следующим нарушениям – смещению носа от срединной линии, формированию горба, изменение формы носа (расширение, приплюснутость или сплющивание носа, западение спинки вниз), а также костная опора носа может стать мягкой. К травмам носа может привести обморожение, вдыхание пара или химических (токсических) веществ.
Основные признаки повреждения носа
При получении травмы носа человек испытывает сильную боль, так как нос, как и другие части лица, имеет множество нервных окончаний. Повреждение мягких тканей вызывает отек и образование гематом. На наличие серьезных повреждений структур носа указывают следующие симптомы:
- Кровотечение из носа. Сильное и длительное кровотечение из носа при травме не всегда обусловлено степенью повреждений. Его может спровоцировать гипертоническая болезнь или нарушения свертываемости крови.
- Образование гематом. При повреждении кровеносных сосудов кровь может, как вытекать из носовых ходов, так и скапливаться в мягких тканях. Чаще всего небольшие гематомы проходят самостоятельно, но при обширных кровоизлияниях может возникнуть воспаление. В некоторых случаях большие по размеру гематомы вызывают проблемы с носовым дыханием.
- Изменение формы носа. Этот симптом указывает на серьезные повреждения костных структур носа и часто требует иммобилизации или хирургического лечения. Данные повреждения часто возникают после сильных ушибов или падений, поэтому нередко сопровождаются сотрясением мозга, поэтому требуют тщательной диагностики и последующего лечения. При сотрясении пациентов беспокоит головная боль, головокружение, тошнота, слабость, потеря сознания.
Диагностика травм носа
При обращении пациента к врачу проводится наружный осмотр и пальпация органа. Для определения степени повреждения костных структур, выявление патологических изменений в мягких тканях или сосудах выполняется рентгенодиагностика носа и черепа, а также КТ или МРТ.
Лечение травмы носа
Лечебные мероприятия различаются от степени повреждения носа вследствие травмы. При ушибе мягких тканей, без видимых повреждений костных структур рекомендуется прикладывание холода. Поверхностные раны и ссадины обрабатываются антисептиками, и накладывается стерильная повязка.
Для остановки кровотечения рекомендуется опустить голову вниз и прижать крылья носа к перегородке на несколько минут, либо вставить в носовые ходы турунды, смоченные 3% перекисью водорода на 20-30 минут.

При переломе и смещении костей носа и сильном кровотечении необходимо сразу обратиться за медицинской помощью. Врач должен остановить кровотечение и определить степень повреждения костных структур, тактику лечения, а также исключить сотрясение мозга и другие осложнения.
После остановки кровотечения и обезболивания врач проводит восстановление смещенных костей, с последующей фиксацией. Как правило, своевременная репозиция неосложненных переломов носа не требует хирургического лечения, и костные ткани срастаются самостоятельно в течение 10–14 дней. Застарелые травмы, сопровождавшиеся переломом костей носа, сложные открытые или закрытые переломы требует оперативного вмешательства – проведения ринопластики носа.
ERROR: SQLSTATE[HY000] [1045] Access denied for user 'admingzp_clinic'@'localhost' (using password: YES
Как обезболить место ушиба у ребенка? Синяки и шишки у детей
Немного родителей могут похвастаться тем, что у них ребенок ни разу не имел на теле шишку или синяк. В основном, уже научившись ходить, маленькие непоседы стараются познать окружающий мир как можно лучше и начинают лезть повсюду, при этом единицы обходятся без ушибов и боевых отметин на теле. Не стоит ругать малыша при каждом падении или ударе, лучше обнимите ребенка и проверьте все ли у него нормально, а затем окажите ему первую помощь, чтобы обезболить место ушиба.
Если после падения или ушиба у ребенка нет серьезных повреждений, то на месте удара появляется шишка или синяк. Такие повреждения не страшны для ребенка и не влекут за собой никаких последствий. Однако если после травмы ребенок плохо себя чувствует, побледнел, его тошнит или рвет, то эти симптомы говорят о сотрясении мозга. В этом случае надо вызывать врача домой и обследоваться у невропатолога.
Чаще всего дети падают и ударяются не сильно, после чего у них появляются синяки и шишки. Если у малыша повреждены только мягкие ткани, он плачет только от боли, а когда она проходит, начинает играть дальше. Когда ребенок плачет после ушиба, задача родителей помочь ему пережить эмоциональный шок. Ведь малыш в этом случае плачет не столько от физической боли, сколько от психологического страха. Нельзя кричать на малыша и ругать его, не стоит также жалеть его.

Лучше обнимите его и возьмите на руки. Затем обследуйте характер травмы, она может быть бескровной или же с открытой раной. При травме без крови малыш испытывает сильную боль, а на месте ушиба появляется припухлость синего цвета. Чтобы обезболить ушибленное место возьмите махровое полотенце, смочите его холодной водой и приложите к больному месту ребенка. Можно приложить грелку со льдом, завернув сначала ее в полотенце. Держать холодным место ушиба надо столько, на сколько у малыша хватит терпения. Если желаете, чтобы синяк на месте ушиба скорее прошел, то можно воспользоваться кремом "Синяк-OFF" или мазью "Спасатель".
Рассасывание синяка ускоряют также гепариновая и троксевазин мази. Заживление ушибленного места происходит эффективнее, если сделать на месте гематомы йодную сеточку. В том случае, когда боль не проходит, несмотря на то, что вы приложили холод на место ушиба, попробуйте смазать больное место обезболивающей мазью. Только нельзя ими мазать места, где есть ссадины и ранки. Наиболее популярной обезболивающей мазью является Фастум-гель, который у детей можно применять лишь с 15 лет. В случае отсутствия у ребенка проблем со свертываемостью кровью, через день после ушиба надо ставить на синяк теплый компресс, например, грелку с теплой водой. При нормальном рассасывании через 2-3 дня гематома начинает менять цвет, сначала она становиться лиловой, затем зеленоватой и в конце желтой. Если синяк и шишка не проходят больше недели, то надо обратиться за консультацией к врачу.
Существуют множество народных рецептов обезболивания места ушибов. Всем знакомый из детства способ - это прикладывать на место ушиба большую медную монету или железную ложку. Всегда держите на всякий случай в морозильнике большую монету или ложку, чтобы достать при каждом ушибе ребенка, подержать его на больном месте и положить обратно, на всякий случай. Также помогает ускорить время заживления ушибов нерафинированное растительное масло.
Возьмите ватный диск, обильно пропитайте его маслом и приложите к шишке. Желательно продержать его на ушибленном месте малыша хотя бы 30 минут, за это время масло успеет оказать свое действие. Некоторые родители вместо растительного масла делают компресс из 9% уксуса, смешав его предварительно с поваренной солью в соотношении 3:1. Солевой раствор уксуса быстро снимет боль, но синяк останется. На место ушиба некоторые целители советуют приклеить пластырем лист алоэ, разрезанный пополам или же приложить медовую лепешку. Лепешку изготавливают из 1 чайной ложки меда и ржаной муки. Помогают облегчить боль при ушибах капустный лист, нарезанный картофель, листья бодяги и спиртовая настойка прополиса.
Иногда на месте удара имеется рана, которое кровоточит. Так бывает при ранении стеклом или когда ребенок ударяется об острый угол. Не стоит при виде крови на ранке пугаться и поддаваться панике, так вы еще больше испугаете ребенка. Возьмите стерильный бинт намочите ее немного перекисью водорода и приложите к раненому месту ребенка. После того, как кровь остановится, наложите на ранку повязку или диадерматический пластырь. Можно смазать ранку спиртовым раствором йода, мазью солкосерил или ируксол, а затем заклеить место ушиба бактерицидным пластырем.
Если ранка окажется глубокой или у вас есть подозрения, что там имеются осколки стекла или грязь, то для наложения повязки и промывания ранки необходимо обратиться к врачу.
- Рекомендуем вам для дальнейшего прочтения нашу статью "Синяк под глазом после удара. Как быстрее убрать синяк?"
Ушиб носа относится к разряду серьезных травм, так как может сопровождаться переломом носа, сотрясением головы. Повреждение без осложнений характеризуется отсутствием деформации костных и хрящевых тканей. Чаще ушибы носа зарабатывают дети, ведущие активный образ жизни, и спортсмены. Требует консультации врача по причине возможных последствий.

Симптомы
Ушиб носа сопровождается следующими признаками:
- сильная боль пульсирующего характера сразу после получения травмы;
- отёчность повреждённой области;
- возможно кровотечение из носа;
- затруднённое дыхание через нос;
- увеличение температуры кожного покрова травмированного участка;
- образование гематомы;
- активная работа слёзных желез, выделения из которых больной не может контролировать в течение пары часов.
Если ушиб дополняется переломом, то появляются следующие симптомы:
- заторможенность реакции;
- временное ухудшение зрения;
- кровоподтёки под глазами;
- рвота, тошнота;
- головокружение;
- болевые ощущения отдают внутрь головы.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
Травмирование носа происходит из-за ряда факторов:
- экстремальные виды спорта;
- удары по лицу во время спарринга на борьбе;
- падения на лёд в зимнее время по причине неосторожности или во время развлечений, например, катания на коньках;
- резкое столкновение с какими-либо предметами, например при повороте человек может удариться лицом о дверной косяк;
- занятие видами спорта, которые связаны с бросанием мяча;
- дорожно-транспортные происшествия;
- намеренные удары тупым предметом другими людьми, например если завязалась драка;
- слабость опорно-двигательного аппарата, проблемы с координацией у людей в преклонном возрасте;
- высокая подвижность маленьких детей с неокрепшим организмом;
- детские игры, требующие активности и контакта с другими детьми.
Диагностика
Во время осмотра врач на основе анамнеза и пальпации устанавливает первичный диагноз. Далее пациента направляют на аппаратные исследования для уточнения или опровержения поставленного диагноза. Чтобы исключить возможность перелома или определить точное его расположение делают рентген. При помощи риноскопии определяется наличие или отсутствие изменений перегородки носа. Компьютерная томография и магнитно-резонансная томография позволяют определить целостность не только костей, но и мягких тканей головы.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
Лечение
После того как человеком была получена травма носа нужно оказать ему первую помощь:
- в первую очередь требуется успокоить человека, особенно если пострадавший — ребенок;
- далее требуется вызвать скорую помощь, так как нужно провести обследование больного для назначения дальнейшего лечения;
- при сильном кровотечении требуется наклонить голову человека вперёд, если кровь из носа не идёт нужно наклонить голову пострадавшего назад;
- пока скорая помощь в пути, желательно сделать ледяной компресс;
- для ослабления боли пострадавшему можно дать обезболивающий препарат, наименование и количество которого требуется сообщить врачу.
При отсутствии тяжелых повреждений пациенту назначают консервативную терапию.
- На поврежденный участок и затылочную область накладываются компрессы со льдом. Процедуру требуется проводить трижды в день на протяжение 2 — 3 суток с момента получения травмы.
- Для устранения гематом и отёчности применяются мази. После нанесения препарата на область носа желательно покрыть травмированный участок антисептической повязкой. Использовать мазь нужно 3 раза в сутки.
- Болевой синдром купируется при помощи нестероидных обезболивающих или противовоспалительных препаратов.
- Наладить дыхательный процесс помогают сосудосуживающие капли, устраняющие отёк внутри носа.
- При наличии раны требуется обрабатывать её дезинфицирующими препаратами.
- Важная составляющая лечения - полный покой пациента. Три дня после травмирования рекомендуется постельный режим.
Назначение медикаментов может проводить только лечащий врач. Народные методы лечения не могут полностью заменить лекарственные препараты. С их помощью можно ускорить процесс восстановления. Перед тем как начать применять народные средства нужно обсудить их применение с врачом. Для лечения ушиба носа применяются следующие народные средства:
- компрессы из крапивы, сырой картошки;
- промывание полостей носа отварами из ромашки;
- примочки с отварами лютика, капусты.
Через несколько дней после начала лечения начинается реабилитационный период, который включает несколько видов физиотерапевтических процедур:
- электрофорез;
- магнит;
- инфракрасное излучение.
Физиотерапия направлена на ускорение восстановления тканей и улучшение кровообращения.
Профилактика
Для того чтобы избежать ушиба носа рекомендуется:
- быть внимательнее во время игр с мячом и других развлечений;
- стараться не ходить по голому льду зимой;
- соблюдать технику безопасности во время занятий спортом;
- родителям больше следить за маленькими детьми во время игр;
- соблюдать правила дорожного движения;
- не допускать перехода конфликта в драку;
- лечить все заболевания, особенно в преклонном возрасте, вовремя;
- перед проведением детских игр объяснять малышам правила поведения.
Последствия и осложнения
При нежелании посещать больницу после травмирования носа, несоблюдении рекомендаций врача, провоцируется возникновение осложнений:
- хронический насморк;
- постоянные проблемы с дыханием;
- понижение или повышение тембра голоса;
- изменение формы носа, искривление или возникновение горбинки;
- ухудшение обоняния;
- развитие инфекционных заболеваний, например, гайморит, синусит;
- увеличение температуры тела;
- храп;
- снижение качества сна;
- дисфункция кровообращения;
- учащение аллергии.
Источники
Общая характеристика ранений ЛОР-органов в современном мегаполисе.
Эпидемиологические аспекты челюстно-лицевой травмы на примере г. Ставрополя Карпов Сергей Михайлович Христофорандо Д.Ю. Шевченко П.П. Шарипов Е.М. Абидокова Ф.А.
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Читайте также:

