От чего горит кожа на шее
Обновлено: 19.04.2024
Жар во всем теле без температуры возникает после приема острой пищи и алкоголя, при сильных стрессах и волнении, у женщин в период ПМС и менопаузы. К патологическим причинам симптома относят ВСД и гипертоническую болезнь, поражение щитовидной железы, заболевания ЦНС. Обследование включает стандартный осмотр невропатолога, инструментальные методы (ЭКГ, ЭхоКГ, ЭЭГ, КТ головного мозга), лабораторные исследования. Лечение состоит в нормализации образа жизни и питания, использовании психотерапевтических и физиотерапевтических методик. Медикаменты назначают после выявления причины расстройства. При опухолевых процессах проводят оперативные вмешательства.
Причины жара во всем теле без температуры
Прием пищи
Употребление острых и горячих блюд — самая распространенная причина жара. Симптом возникает во время еды или сразу по окончании приема пищи. Сначала появляется ощущение тепла в области туловища, затем жар разливается во всем теле. У человека краснеют щеки, кожа становится горячей на ощупь. Иногда при приеме слишком острых продуктов отмечается общая потливость, выступают капельки пота над верхней губой.
Ощущение, что во всем теле есть сильный жар, бывает после приема крепкого алкоголя. При употреблении спиртного чувствуется тепло, распространяющееся от грудной клетки и живота к конечностям. Заметны краснота лица, блеск глаз. Иногда употребление алкоголя провоцирует покраснение не только лица, но и шеи, туловища. Согревающий эффект длится недолго: если человек выходит на холод, быстро развивается озноб без температуры.
Эмоциональные факторы
Жар при нормальной температуре зачастую обусловлен сильным волнением, страхом. Человеку кажется, что все тело горит, при этом лицо краснеет, кожа становится очень теплой или горячей. Иногда при стрессе появляется тремор пальцев рук, перебои в работе сердца. Неприятное чувство жара во всем теле сохраняется до тех пор, пока человек не успокоится. Такие признаки более характерны для эмоционально лабильных молодых женщин, но могут встречаться в любом возрасте.
Гормональные изменения у женщин
Описано много случаев жара во всем теле как компонента ПМС. Симптом связан как с нарушениями регуляции сосудистого тонуса, вызванными изменением уровня гормонов, так и повышенной эмоциональностью женщин в этом периоде. Жар без температуры наблюдается за 1-2 дня до начала менструального кровотечения. Он может появляться приступообразно на 5-10 минут либо длиться несколько часов.
Приливы жара во всем теле иногда возникают при климаксе, но при таком состоянии чаще ощущается тепло в области головы и верхней части туловища. Менопаузальные приливы особенно выражены ночью. Женщины просыпаются из-за неприятного чувства жара, повышенной потливости и ощущения нехватки воздуха. Симптомам сопутствуют головная боль, потемнение в глазах. Приступы повторяются несколько раз за ночь, провоцируя бессонницу.

Вегетососудистая дистония
При нарушении нейрорегуляции тонуса сосудов приступы жара во всем теле без температуры вызываются действием любого предрасполагающего фактора: стресса и переутомления, физической нагрузки, циклических гормональных изменений в женском организме. Иногда приливы развиваются без видимой причины. Человек ощущает, что тепло как будто распространяется из глубины тела, кожа приобретает розовый оттенок и становится горячей.
При вегетососудистых пароксизмах жар сочетается с полиморфной симптоматикой: головокружением, чувством замирания сердца, тремором рук. Как правило, появляется немотивированная тревожность. По завершении приступа ощущение тепла сменяется ознобом, иногда бывает холодный пот. У больного возникает позыв к мочеиспусканию, во время которого выделяется большой объем светлой мочи.
Аллергические реакции
Ощущение жара во всем теле более характерно для псевдоаллергии. Признак обусловлен резким высвобождением гистамина из клеток при употреблении определенных продуктов (клубника, шоколад), лекарственных средств. Помимо жара без температуры отмечаются покраснение всей поверхности кожи, сильный зуд. Клиническая картина дополняется затруднениями дыхания, приступообразными головными болями. Подобные проявления бывают и при истинной аллергии.
Артериальная гипертензия
Чувство жара без повышенной температуры встречается при перепадах артериального давления. Возрастание показателей АД сопровождается ощущением тепла во всем теле, покраснением кожи. Больной испытывает затруднения дыхания, ему начинает казаться, что в помещении стало «меньше воздуха». Самочувствие улучшается после принятия таблеток, нормализующих АД.
Заболевания щитовидной железы
Симптом наблюдается при повышенной гормональной активности органа. Тиреоидные гормоны Т3 и Т4 стимулируют основной обмен и повышают выработку энергии, поэтому чувство дара сопровождает человека постоянно. Проявления не зависят от температуры внутри помещения и эмоциональных факторов. Пациенты жалуются, что им постоянно жарко, носят более легкую одежду не по сезону, не могут находиться в душных помещениях.
Кроме жара во всем теле, часто краснеет кожа, однако повышенная потливость отсутствует. Угнетение деятельности потовых желез патогномонично для гиперфункции щитовидной железы. Симптомы сочетаются с экзофтальмом, учащенным сердцебиением, раздражительностью. Появление жара без температуры — типичный признак тиреотоксического зоба, опухолей щитовидной железы, начальной стадии тиреоидита.
Болезни ЦНС
Центр терморегуляции находится в гипоталамусе, соответственно, при поражении головного мозга возможно приступообразное или постоянное ощущение жара. Патологический признак не связан с внешними факторами, не зависит от температуры окружающей среды. Обычно при повреждении гипоталамуса жар сопровождается общей гипертермией. Подобное состояние типично для ЧМТ, опухолей гипофизарно-гипоталамической системы.
Диагностика
При появлении жара во всем теле без температуры пациент обращается к терапевту, который устанавливает предполагаемую причину симптома, а затем выписывает направление к узкопрофильному специалисту. Врача интересует, как давно начались симптомы, с чем, по мнению больного, они связаны, применялось ли какое-то лечение в домашних условиях. Диагностика причин недомогания включает следующие методы:
- Инструментальные исследования. Чтобы оценить работу сердца, проводится ЭКГ и эхокардиография. Чтобы выявить патологические изменения функций головного мозга, назначается неинвазивный метод ЭЭГ. Рентгенологические методы (КТ, сцинтиграфия) показаны при подозрении на опухолевый процесс.
- Лабораторные методы. Стандартная диагностика включает общий и биохимический анализы крови для исключения скрытых воспалительных или обменных нарушений, протекающих без температуры. Обязательно определяют уровень тиреоидных гормонов, гормонов коры надпочечников, АКТГ и ТТГ. У женщин исследуют показатели эстрогенов, прогестерона, ФСГ и ЛГ.
- Неврологический осмотр. Врач определяет активность и симметричность рефлексов, проверяет исходный тонус вегетативной нервной системы. Для изучения особенностей нервной регуляции используются функциональные тесты (ортостатические, фармакологические). При необходимости осмотр дополняют психиатрическим освидетельствованием.

Лечение
Помощь до постановки диагноза
Большинство приступов жара в теле без температуры не связаны с патологическими факторами. Чтобы их прекратить, достаточно немедикаментозных методов. Больным необходимо исключить из рациона слишком острые и пряные блюда, вызывающие приливы тепла. Пища должна быть теплой, но не горячей. Это же касается чая, кофе и других напитков. Нужно максимально ограничить потребления алкоголя, особенно крепкого — с содержанием этанола более 20%.
Чтобы не провоцировать пароксизмы жара во всем теле, следует регулярно проветривать помещение, избегать душных комнат и скоплений большого числа людей. Важно по максимуму исключить стрессовые ситуации дома и на работе. Врачи рекомендуют уменьшить время интернет-серфинга и просмотра телепередач. Часто повторяющиеся приступы жара без повышения температуры — повод обратиться к врачу, поскольку они могут быть признаком серьезных заболеваний.
Консервативная терапия
Подбор медикаментов при жаре во всем теле без температуры осуществляется после установления причины недомогания. Если приливы возникают на фоне климактерического синдрома, гинекологи прописывают заместительную гормональную терапию. Лечение помогает нормализовать самочувствие, уменьшает частоту пароксизмов жара, устраняет другие симптомы менопаузы. При гипертонии назначается рациональная гипотензивная терапия с учетом возраста пациента и степени тяжести болезни.
Для уменьшения активности вегетативных реакций рекомендованы седативные препараты. Лечение начинают с растительных средств (зверобой, пустырник, валериана), а при их неэффективности добавляют легкие транквилизаторы. Для стабилизации психоэмоционального фона применяют антидепрессанты. Хороший эффект оказывают нейрометаболические стимуляторы, поливитаминные комплексы.
Симптом зачастую провоцируется эмоциональной лабильностью, поэтому важной составляющей лечения является психотерапия. Больным рекомендуют индивидуальную и семейную психологическую коррекцию. Для нормализации состояния нервной системы используются физиотерапевтические методики: нейроседативный массаж, рефлексотерапия, бальнеотерапия. Показано санаторно-курортное лечение.
Хирургическое лечение
При опухолях щитовидной железы назначают оперативное вмешательство: экономную резекцию при доброкачественных узлах, субтотальное или тотальное удаление органа при злокачественных новообразованиях. При новообразованиях головного мозга в области гипоталамуса требуется помощь нейрохирургов. Врачи производят иссечение патологического образования, дополняют лечение лучевой терапией.
1. Вегетососудистая дистония. Современный взгляд на лечение и профилактику/ Е.Б. Береславская. – 2019.
2. Патофизиология приливов жара. Фокус на нейрогуморальную регуляцию (обзор литературы)/ В.Н. Касян, Л.В. Адамян// Проблемы репродукции. – 2017.
3. Синдром вегетативной дистонии: современный взгляд на диагностику и терапию/ Г.М. Дюкова// Эффективная фармакотерапия. – 2017.
Жжение кожи встречается при ожогах, аллергических поражениях, дерматозах вирусной, бактериальной или грибковой природы. Симптом наблюдается при хронических дерматологических проблемах: псориазе, экземе. Изредка жжение развивается как компонент клинической картины сенестопатии. Для диагностики этиологического фактора проводится дерматоскопия и осмотр под лампой Вуда, микроскопия соскоба кожи, гистологическое исследование. Купировать жжение помогают наружные средства с охлаждающим действием. Комплексное лечение включает местные и системные препараты, физиотерапевтические методы.
Причины
Физиологические факторы
Жжение обычно возникает у людей с чувствительной кожей даже при отсутствии патологического фактора. Неприятный симптом провоцируется ношением колючей одежды или вещей из синтетических материалов. Женщины могут ощущать жжение лица после нанесения уходовой или декоративной косметики, даже если эти продукты не вызывают аллергию. Типичная причина покалывающих и жгучих ощущений кожи ног — усталость после длительной ходьбы.
Ожоги
Чаще всего симптоматика обусловлена воздействием высокой температуры или солнечного излучения. Любой ожог сопровождается сильным жжением кожи, которое начинается ещё во время действия повреждающего фактора и сохраняется от нескольких дней до нескольких недель. Кожные покровы выглядят розовыми или ярко-красными по цвету, при более глубоком поражении формируются пузыри, наполненные прозрачным или мутным содержимым.
Жжение беспокоит человека постоянно. Симптом становится более ощутимым при прикосновении к пораженному участку, нанесении лекарственных мазей и спреев. Дискомфорт резко усугубляется, если зона ожога попадает под теплую или горячую воду (например, при купании). По мере заживления жжение стихает, сменяется периодическим покалыванием и зудом кожных покровов.
Для химических и электрических ожогов характерно глубокое проникновение повреждающего агента — вплоть до гиподермы, мышц и подлежащих тканей. При таких травмах жжение отходит на второй план, поскольку основной жалобой являются нестерпимые боли в участке разрушенного эпидермиса и дермы. Жгучие ощущения в коже возникают непосредственно в момент повреждения, когда еще не произошла массивная деструкция тканей.

Аллергия
Реакция кожной гиперчувствительности — вторая по распространенности причина жжения кожи. Симптом определяется у предрасположенных людей при контакте с аллергенами: пыльцой растений, косметикой, шерстью животных, продуктами питания. Аллергическое жжение сочетается с крапивницей, зудящими высыпаниями на коже в виде папул и везикул. Часто присоединяется слезотечение, чихание, выделение прозрачной слизи из носа.
Жжение может быть одним из компонентов сезонной аллергии (поллиноза). Иногда этот симптом становится предвестником приступа бронхиальной астмы: в таком случае неприятные проявления локализованы на ограниченном участке, сопровождаются наличием красных пятен на кожных покровах. Зачастую жгучие ощущения сопутствуют псевдоаллергии на фоне приема гистаминолибераторов (шоколада, цитрусовых, клубники).
Контактный дерматит
Жжение кожи типично для острой эритематозной формы контактного дерматита, спровоцированной воздействием раздражителя. Пациент испытывает болезненные и жгучие ощущения, покалывание, зуд в пораженном участке. Кожный покров приобретает ярко-красный оттенок. При буллезном варианте болезни жжение дополняется образованием пузырей, наполненных прозрачной жидкостью. Незначительная выраженность симптома встречается при хронической форме дерматита.
Псориаз
Умеренный зуд и жжение кожных покровов развиваются при экссудативной форме заболевания, которая проявляется образованием чешуек и выраженным мокнутием. Жгучие ощущение в пораженных участках беспокоят при обострении псориаза. Симптоматика усиливается при расчесывании поврежденной кожи, купании. Как правило, экссудативный процесс выявляется у страдающих эндокринными патологиями (сахарным диабетом, гипотиреозом).
Герпес
Мучительные симптомы при внешне неповрежденных кожных покровах характерны для опоясывающего герпеса. Пациенты жалуются, что кожу постоянно жжет, чтобы уменьшить дискомфорт, ее хочется почесать. Неприятные ощущения возникают внезапно, длятся 12-24 часа, затем на этом месте формируются специфические пузырьковые высыпания. При этом сильные жгучие боли сохраняются до выздоровления, и могут беспокоить человека длительное время после исчезновения сыпи.
При простом герпесе жжение кожи выражено не так интенсивно. Симптоматика развивается одновременно с появлением пузырьков, заполненных прозрачным экссудатом. Больные отмечают зуд, неприятное покалывание в пораженной области. Болезненность выражена умеренно, в отличие от опоясывающего лишая. Жжение прекращается, когда элементы сыпи заживают и исчезают.
Кожные инфекции
Жжение — один из основных симптомов бактериального (импетиго, рожистое воспаление), вирусного (контагиозный моллюск, ВПЧ) или грибкового (дерматофития, рубромикоз) поражения кожи. С учетом этиологии заболевания жгучим ощущениям сопутствуют различные локальные симптомы: везикулезные и пустулезные высыпания, шелушение, лихенификация.
Сенестопатии
Осложнения фармакотерапии
Жжение кожного покрова появляется при лекарственном дерматите. Неприятные симптомы развиваются как при нанесении препаратов наружно (мази, гели), так и при пероральном или парентеральном методе введения медикаментов. На коже образуются участки высыпаний либо мокнутия, которые сопровождаются неприятными жгучими ощущениями. При каждом последующем применении аллергенных лекарств зона поражения увеличивается.
Редкие причины
- Врожденные заболевания: болезнь Хартнупа, порфирия.
- Поражение соединительной ткани: склеродермия, системная красная волчанка, болезнь Шульмана.
- Сосудистые нарушения: купероз, розацеа, облитерирующий атеросклероз.
- Злокачественные новообразования: плоскоклеточный рак кожи, базалиома, меланома.
Диагностика
Выяснением причины симптома занимается специалист в сфере дерматологии, при необходимости к обследованию подключают врачей другого профиля. Дерматолог проводит визуальный осмотр участков кожи, где больной ощущает жжение, после чего забирает материал для лабораторных анализов. Диагностический поиск включает следующие методы исследования:
- Дерматоскопия. Под микроскопом врач рассматривает структуры кожного покрова, выявляет начальные стадии патологических изменений. Это простой и неинвазивный метод, который показан при наличии у пациента жжения в области новообразований или подозрительно измененных участков кожи.
- Люминесцентная диагностика. Осмотр пораженной зоны с помощью лапмы Вуда позволяет быстро подтвердить стригущий лишай, отрубевидный лишай, эритразму. Методика применяется для экспресс-диагностики псевдомонадной инфекции, угревой сыпи.
- Исследование соскоба. Верхний слой эпидермиса из пораженного участка берут для микроскопического изучения. Такой способ информативен в диагностике грибковых, бактериальных инфекций. Если дерматологу нужно уточнить характер патологического процесса, назначается гистологическое изучение биоптата кожи.
- Анализы крови. Клиническое исследование производится для обнаружения признаков воспалительных или аутоиммунных заболеваний. Повышение эозинофилов в гемограмме указывает на аллергическую природу жжения. Для оценки активности дерматологических болезней назначают биохимический анализ с острофазовыми показателями, протеинограммой.
В периоде ремиссии аллергических дерматозов рекомендованы прик-тесты для определения провоцирующих факторов и подбора АСИТ. При жжении нижних конечностей у пожилых пациентов обязательно выполняют дуплескное сканирование периферических артерий, артериографию. Если жалобы на жжение кожи сочетаются с неадекватным поведением больного, назначается психиатрическое освидетельствование.

Лечение
Помощь до постановки диагноза
Консервативная терапия
Терапия определяется основным заболеванием. Зачастую жжение кожи обусловлено дерматологическими патологиями, для устранения которых практикуется комплексный подход. При нетяжелом течении болезни достаточно местных средств: примочек и влажно-высыхающих повязок при мокнутии, мазей и жирных кремов — при шелушении. Используют лекарства с антисептиками и антибиотиками, топическими стероидами, антимикотиками.
При аллергических дерматозах назначается системная дезинтоксикационная терапия: антигистаминные препараты, седативные средства, методы экстракорпоральной гемокоррекции. Для лечения распространенных микозов рекомендованы противогрибковые препараты в таблетках. Опоясывающий герпес требует внутривенного введения или перорального приема ацикловира.
В комплексной лечебной схеме эффективны методы физиотерапии. Для ликвидации высыпаний, ускорения заживления кожи и стимуляции иммунной защиты назначают лазеротерапию, магнитотерапию, озонотерапию. В фазе ремиссии хронических дерматозов применяют облучение кожи ультрафиолетом, грязелечение. При сенестопатиях больным требуется помощь психиатра.
1. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — 2013.
2. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. — 2015.
3. Современные методы коррекции синдрома раздраженной кожи лица/ М.М. Тлиш, О.А. Катаханова, Т.Г. Кузнецова, Ж.Ю. Наатыж и др.// Клиническая дерматология и венерология. – 2014.
Боли и неприятные ощущения в спине – распространенное явление среди пациентов, занимающихся работой, подразумевающей сидячий образ жизни, имеющих избыточный вес, неправильно питающихся. Возникают боли во время поднятия грузов, резких движений, спазмов мышц. Но наибольший дискомфорт приносит жжение под лопаткой.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

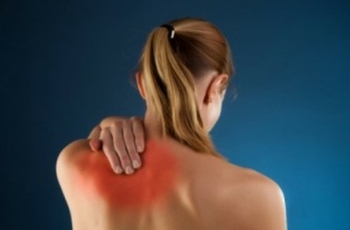
Обычно люди не считают жжение в области лопаток чем-то серьёзным и прибегают к самолечению. Но важно понимать, что болевые ощущения под лопаткой – это всего лишь признак, который может указывать на какую-то серьёзную проблему со здоровьем.
Причины жжения, связанные с заболеваниями спины
Чаще всего жгучие ощущения под левой лопаткой говорят о наличии проблем с мышцами, расположенными по длине позвоночного столба, болезни позвоночника или спины в целом, а именно:
- остеохондроз;
- артроз;
- сколиоз грудной области;
- грыжи между позвонками;
- застой крови в мышцах;
- лопаточно-рёберный синдром;
- межрёберная невралгия;
- кифоз грудной области спины.
Данные патологии являются следствием регулярных перегрузок спины. Причины: неверно подобранная обувь, малоподвижный образ жизни, излишняя масса тела, перенапряжение из-за физических нагрузок, сквозняки.
Чаще всего жжение появляется периодически и со временем исчезает.
Пациенты ощущают дискомфорт по той причине, что сами некорректно распределяют нагрузку с повреждённой части спины на здоровую. Поэтому корень жжения не уходит, а перенапряжение начинает чувствоваться во всех мышцах, в том числе и здоровых. Нервные окончания в мускулатуре приводятся в возбуждённое состояние, и появляются хронические боли.
Причины жжения, связанные с другими патологиями
Боль и жгучие ощущения в лопаточной области могут быть следствием разнообразных проблем с внутренними органами. Например:
- болезни сердца;
- патологии лёгких;
- сбой в работе печени;
- деформирование связок и суставов;
- инфекционные заболевания кожных покровов и нервных окончаний;
- патологии либо воспаления в почках;
- язва желудка.
Боли могут появляться и варьироваться из-за смены положения тела, напряжения в мышцах либо других факторов, например, после принятия пищи. Также жжение в спине может появиться после некорректно выполненного массажа.
Диагностика
Из вышеперечисленного становится ясно, что точно указать причину жжения под лопаткой в домашних условиях практически невозможно. Чтобы получить точный диагноз или исключить из списка возможных патологий заболевания внутренних органов, необходимо пройти медицинское обследование. Посетить придётся ни одного специалиста. Чтобы быть уверенным в диагнозе, лучше не экономить время и обратиться к кардиологу, пульмонологу, гастроэнтерологу, травматологу. Каждый из этих врачей, проведя обследования, скажет, есть ли повод для волнения.
Попробовать узнать возможную причину жгучих ощущений можно по виду боли:
- Если боль тупая и тянущая, то, возможно, у вас развивается остеохондроз.
- При патологиях лёгких ощущения давящие.
- При заболеваниях почек – тянущие.
- Если причина жжения – болезни сердца, то, кроме жжения, чувствуется давящее ощущение в задней части грудины. Подобные болевые ощущения обычно локализованы справа и наступают приступами.
- Если жжение сопровождается онемением рук и ладоней, то, скорее всего, причина – зажатие нерва.
Для установления точных причин дискомфорта, возможно, необходимо будет пройти такие обследования:
- ОАК и ОАМ;
- исследование крови на количество тромбоцитов;
- разноракурсный рентген верхней спинной области;
- УЗИ желудочно-кишечного тракта;
- МРТ;
- кардиограмма сердца;
- флюорография.
Обладая всеми необходимыми сведениями, специалисты смогут точно установить причины дискомфорта, назначить эффективное лечение и порекомендовать профилактические меры.
Лечение
Важно понимать, что, избавившись от дискомфорта под лопаткой, вы покончите с симптомом, а сама проблема останется и, прогрессируя, может привести к более серьёзным последствиям.
Чтобы избавиться от дискомфорта в лопаточной области, чаще всего применяют метод физиотерапии и лекарственный. Однако лучший вариант – занятия лечебной гимнастикой.
Лекарственные препараты, применяемые при жжении под лопаткой – в большинстве случаев нестероидные средства, которые борются с воспалением, и являются обезболивающими.
Физиотерапевтический метод характеризуется быстродействием, эффект от него проявится стремительнее, если его сочетать с выполнением упражнений и приёмом медикаментов. Врачом могут назначаться следующие процедуры:
- ультразвуковое лечение;
- новокаиновый электрофорез;
- лечение с применением магнитного поля;
- ударные волны;
- иглорефлексотерапия;
- профессиональный массаж;
- мануальная терапия.
Наилучшим средством против болей под лопаткой являются махи руками. Если род вашей деятельности связан с сидячей работой, то это упражнение лучше повторять чаще. Так как именно застой крови в мышцах – самая частая причина жгучих ощущений в спинной области.
Профилактика
Избежать появления дискомфорта под лопаткой, а также других болевых ощущений в спине поможет соблюдение следующих правил:
- Не следует злоупотреблять солёными продуктами и кофе, так как они препятствуют процессу обмена влаги.
- Пейте больше жидкости и употребляйте больше свежих овощей.
- Настройтесь на положительное и постарайтесь избегать стрессов.
- Не пренебрегайте физическими упражнениями;
- Чередуйте умственную деятельность и активный отдых.
- Спите на удобном, не сильно мягком матрасе.
- Правильно поднимайте грузы (не нагибайтесь, а приседайте).
- Сохраняйте прямую осанку, держите спину ровно.
- Не совершайте резких наклонов, движений и поворотов.
- Носите комфортную обувь на невысоком каблуке.
- Своевременно посещайте врачей, проходите медицинские обследования.
Если изменить свой образ жизни, учитывая советы специалистов, то можно уменьшить риск появления болевых ощущений в спине и за грудиной.
Приливы жара к голове возникают в результате физического и умственного перенапряжения, на фоне заболеваний — климактерического синдрома, вегетососудистой дистонии, гипертонического криза и атеросклероза. Реже симптомы появляются как побочный эффект гипотензивных лекарств, а также при эндокринных и неврологических болезнях. Диагностическое обследование включает оценку вегетативного статуса, инструментальные методы (ЭЭГ, ЭКГ, ЭхоКГ), расширенный гормональный и липидный профиль. Лечение состоит из нормализации образа жизни, приема медикаментозных препаратов (седативных средств, транквилизаторов, гормонов), физиотерапии.
Причины приливов жара к голове
Физиологические факторы
Ощущение жара и прилива крови к голове бывает при интенсивных физических нагрузках, особенно у нетренированных людей с избыточной массой тела. Возникает чувство, что лицо горит. Кожа заметно краснеет и становится очень теплой на ощупь. Приливы сопровождаются чувством распирания и тяжести в голове, иногда появляется шум в ушах. Неприятные ощущения исчезают спустя 10-20 минут после отдыха.
Приливы жара к голове отмечаются при психоэмоциональном перенапряжении, сильном волнении, стыде. Человек ощущает, как лицо заливается краской, кожа становится горячей. Иногда развивается неприятная пульсация в голове, дискомфорт в животе. Такое состояние периодически бывает у любого человека, но частое повторение приступов, сочетающихся со страхом покраснеть, может указывать на эритрофобию.
Климактерический синдром у женщин
Гормональные изменения в менопаузе — основной этиологический фактор приливов жара к лицу и голове у женщин. Приступы начинаются внезапно, провоцируются пребыванием в душном помещении, волнением, употреблением острой или горячей пищи. Женщина ощущает неприятный жар и жжение в области головы, шеи. Кожа очень быстро розовеет или покрывается красными пятнами. Отмечается сильная потливость лица и шеи, когда пот буквально стекает по коже.
Чувство жара сопровождается головной болью, головокружением, ощущением нехватки воздуха, повышенной тревожностью. Спустя 5-15 минут ощущение, что кровь прилила к голове, исчезает, но краснота может сохраняться длительное время. Подобные пароксизмы наблюдаются от 5 до 20 и более раз за сутки. Наиболее интенсивные и мучительные приливы жара к голове бывают ночью, вследствие чего пациентки страдают бессонницей.
Вегето-сосудистая дистония
Нарушение нервной регуляции характеризуется полиморфизмом симптомов. ВСД зачастую проявляется приливами крови и жара к голове, повышенной потливостью этой зоны. Помимо этих признаков больные испытывают тупые боли в висках и затылке, ощущение «давящего обруча» вокруг головы, головокружение. Приливы в виде вегетативных пароксизмов возникают с разной периодичностью, провоцируются эмоциональным перенапряжением, но чаще развиваются без видимых факторов.

Сердечно-сосудистые заболевания
Внезапные приливы жара, которым сопутствует сильная головная боль и мелькание мушек перед глазами, характерны для гипертонического криза. В связи с расширением поверхностных сосудов кожа лица, верхней половины туловища краснеет, становится ощутимо горячей. Наблюдается усиленное выделение пота. Подобные признаки типичны для нейровегетативной формы гипертонического криза.
Периодическая краснота, ощущение переполнения сосудов и приливов к голове встречаются у гипертоников даже при нормальном рабочем давлении. Изредка приступы покраснения лица с жаром без повышения температуры встречаются при атеросклерозе. Такие нарушения сочетаются с головными болями, головокружением, шумом в ушах. Приливы жара возможны в любое время суток и не связаны с внешними провоцирующими факторами.
Осложнения фармакотерапии
Приливы к голове и шее являются побочным эффектом приема нитратов с целью снижения артериального давления. Симптом проявляется через несколько минут после быстрого внутривенного введения лекарств. Следствием расширения сосудов становится интенсивное покраснение кожи лица, пациенты ощущают жар, пульсирующую головную боль. При попытке принять вертикальное положение бывает головокружение и потемнение в глазах, вызванное резким падением АД.
Редкие причины
- Патологии сна: синдром сонного апноэ, ночные кошмары.
- Абстинентный синдром: при алкогольном делирии, наркомании.
- Аллергические реакции: крапивница, отек Квинке.
- Поражение ЦНС: черепно-мозговые травмы, новообразования гипоталамо-гипофизарной системы, посткоммоционный синдром.
- Эндокринные нарушения: мужской климакс, сахарный диабет, гиперфункция надпочечников и феохромоцитома.
Диагностика
В зависимости от симптомов, которые сопровождают приливы жара к голове, больному назначают консультацию эндокринолога, невролога, кардиолога. При первичном обследовании врач интересуется, как давно беспокоят приступы, как часто они появляются и чем провоцируются. Специалист проводит физикальный осмотр, измеряет АД и ЧСС, выслушивает сердечные тоны. В план лабораторно-инструментальных диагностических исследований входят:
- Неврологический осмотр. Специалист проверяет основные глубокие и поверхностные рефлексы, их симметричность. С помощью специальных проб и опросников устанавливает правильность работы автономной нервной системы. При подозрении на органическое поражение ЦНС, производятся ЭЭГ, КТ или МРТ головного мозга.
- ЭКГ. Быстрый и неинвазивный метод применяется для выявления патологии сердца. По результатам кардиограммы врач диагностирует гипертрофию миокарда, аритмию, нарушения проводимости — причины, которые вызывают приливы жара. Для уточнения диагноза рекомендована эхокардиография, в редких случаях показана инвазивная коронарография.
- Анализы крови. Оценивают уровень кортизола, адреналина, тироксина и других гормонов, способствующих приливам крови, жара к голове. Женщинам выполняют расширенный гормональный профиль с определением эстрогенов, прогестерона, ФСГ и ЛГ. У мужчин измеряют количество тестостерона. Обязательно анализируют результаты липидограммы.
При возможных эндокринных расстройствах учитывают результаты УЗИ надпочечников, щитовидной железы. Для оценки эмоционального состояния, исключения различных фобий и неврозов, вызывающих приливы жара, требуется консультация психиатра. Женщинам репродуктивного возраста, у которых регулярно возникают пароксизмы, нужно посетить гинеколога — иногда приливы развиваются при дисфункции репродуктивных органов.

Лечение
Помощь до постановки диагноза
Симптом, вызванный физиологическими причинами, можно предотвратить: избегать чрезмерных по длительности и интенсивности физических нагрузок, минимизировать стрессовые ситуации. Приливы жара к голове нельзя игнорировать, поскольку они могут быть первым симптомов серьезных сердечно-сосудистых или неврологических нарушений. Если приступы беспокоят часто или сопровождаются ухудшением самочувствия, нужно обратиться к врачу.
Консервативная терапия
В основном лечение приливов жара происходит в амбулаторных условиях. Среди немедикаментозных методов на первом плане ЛФК и дозированная физическая активность, которые улучшают состояние вегетативной регуляции. Чтобы не провоцировать приступы, подбирают диету с ограничением острых и экстрактивных веществ. Для коррекции эмоционального состояния рекомендованы сеансы психотерапии.
Медикаментозная схема составляется с учетом причины приливов. Для нормализации работы вегетативной нервной системы используют седативные препараты, «дневные» транквилизаторы, антидепрессанты. Женщины, столкнувшиеся с климактерическим синдромом, проходят заместительную гормональную терапию, которая быстро устраняет неприятные проявления. Мужчинам при климаксе также назначают гормоны — тестостерон в таблетированной, инъекционной или трансдермальной форме.
В лечении приливов жара к голове важная роль отводится физиотерапевтическим методикам. Хороший общеукрепляющий и тонизирующий эффект дает бальнеотерапия (циркулярный душ, углекислые и радоновые ванны), воздействие электрическими токами (интерференцтерапия, электростимуляция, диадинамотерапия). Как дополнение к основной лечебной схеме показаны методики гомеопатии и физиотерапии.
Пациентам, которые жалуются на покраснение и жар головы из-за приема гипотензивных средств (нитратов), требуется обсуждение терапии с лечащим врачом и клиническим фармакологом. В некоторых случаях необходимо скорректировать дозу и кратность введения, а при выраженных ятрогенных приливах жара применяют препараты из других фармакологических групп.
1. Патофизиология приливов жара. Фокус на нейрогуморальную регуляцию (обзор литературы)/ В.Н. Касян, Л.В. Адамян// Проблемы репродукции. — 2017.
2. Синдром вегетативной дистонии: современный взгляд на диагностику и терапию/ Г.М. Дюкова// Эффективная фармакотерапия. — 2017.
3. Климактерический синдром: современное состояние вопроса (обзор литературы)/ С.А. Дворянский, Д.И. Емельянова, Н.В. Яговкина // Вятский медицинский вестник. — 2017.

Неврастения – одна из форм невроза, сущностью которой является истощение нервной системы на фоне сильного или систематического стресса и переутомления, физического или психического. «Благоприятный» возраст для развития заболевания – 20–40 лет. По статистике неврастения чаще встречается у мужчин, чем у женщин.
Неврастения или астенический невроз хорошо поддается лечению, если пациенту оказывается квалифицированная помощь. Однако многое зависит и от самого больного, в частности, создание благоприятной атмосферы.
Почему развивается
Впервые понятие неврастении ввел американский врач Георг Бирд в 1869 году. Затем случаи заболевания были выявлены в Германии и Франции. В России о расстройстве узнали в 1899 году. В то время оно описывалось как состояние периодической усталости в юношеском возрасте. Постепенно признаки неврастении ограничили более узкими рамками.
Главной причиной расстройства становится стресс и переутомление. Стресс может быть:
- одномоментным, но высокой интенсивности – смерть близкого человека, потеря работы, развод.
- систематическим, но меньшей интенсивности, например, уход за тяжелым больным, психологический прессинг со стороны начальника и другие повторяющиеся конфликты, неспособность найти выход из сложившейся ситуации.
Особая роль отводится переутомлению, как физическому, так и умственному, а также дефициту сна и эмоциональному напряжению.
Важным звеном является способ мышления человека, манера поведения и сложившаяся система ценностей, поскольку нередко нервное напряжение, переживания возникают на фоне идущих вразрез потребностей и возможностей больного с реалиями действительности. Однако в данной ситуации стоит учитывать уровень адаптивности к изменяющимся условиям, ведь каждый человек реагирует на одно и то же обстоятельство по-разному: кто-то справляется легко, практически без усилий, другой испытывает большие сложности и напряжение.
Таким образом, причиной неврастении становятся состояния, приводящие к дисгармонии нервной системы, нарушающие баланс между процессами возбуждения и торможения, вызывающие ее истощение.
Ведущая роль принадлежит профессиональному стрессу, сформированному тремя факторами: большой объем важной информации, обязательный к усвоению, нехватка времени, высокие амбиции. Подобная ситуация характерна для людей, занимающих руководящие должности, требующие высокой ответственности, или трудовая деятельность которых проходит в условиях конкуренции. Такой вид неврастении известен под различными названиями: информационный, экспериментальный невроз; синдром менеджера, белых воротничков.
Помимо основных причин, существуют и предрасполагающие факторы:
- инфекции;
- тяжелые, истощающие хронические заболевания;
- интоксикации;
- эндокринные заболевания;
- нарушение распорядка дня – недостаточный отдых;
- недоедание, авитаминоз;
- вредные привычки– алкоголь, курение, наркотики;
- черепно-мозговая травма;
- заболевания головного мозга – опухоли, нейроинфекции;
- внутричерепная гипертензия.
Астеническому неврозу нередко подвергаются люди с астенической конституцией (худощавость, тонкие удлиненные конечности, узкие плечи и грудная клетка). Они характеризуются быстрой утомляемостью и неспособностью переносить длительные интенсивные нагрузки, сниженным психическим тонусом и физической слабостью.
Общие симптомы расстройства
Астенический невроз может проявляться в таких формах:
- гиперстеническая;
- гипостеническая;
- раздражительная слабость.
Каждая из них сопровождается собственным симптомокомплексом, но существуют признаки заболевания, общие для всех видов:
- головная боль;
- головокружение;
- расстройство сна;
- недомогание;
- плохая память;
- неуверенность в себе;
- соматические нарушения.
Головная боль нарастает обычно к концу дня, носит расплывчатый характер. Появляется ощущение сдавления головы, как будто на нее надет массивный шлем. Явление получило название «каска неврастеника».
Головокружение проявляется чувством вращения внутри, но не окружающих предметов. Нередко оно сопровождает ситуации, сопряженные с физической усталостью, нарастающим волнением, переменой погоды.
Среди соматических симптомов распространены:
- ощущение ускоренного сердцебиения;
- учащенный пульс;
- гипертония;
- бледность, гиперемия лица;
- боль в грудной клетке давящего, колющего характера;
- запоры, поносы;
- газообразование, изжога, тяжесть в желудке;
- повышенное потоотделение;
- чувство жара в теле;
- озноб;
- учащение позывов к мочеиспусканию при эмоциональном напряжении, нормализация состояния в покое;
- половая дисфункция: преждевременное семяизвержение, импотенция, аноргазмия, фригидность.
Соматические нарушения могут возникать изолированно или в комплексе неожиданно, в любое время, особенно в момент психического напряжения.
Механизм развития соматических симптомов связан с перестройкой работы высшей нервной деятельности. Когда на мозг длительно или резко с высокой интенсивностью воздействует негативный фактор, первый, чтобы повысить сопротивляемость организма, перестраивается, внося коррективы в деятельность нервной системы. В ВНД формируется доминанта, направляющая мозг на борьбу или игнорирование повреждающего фактора.
Работа внутренних органов регулируется нервной системой, где особая роль отводится балансу между процессами возбуждения и торможения. Дисбаланс их взаимодействия приводит к сбоям правильного функционирования НС, в результате чего органы получают ошибочные сигналы, нарушающие их работу. В первую очередь «сдает позиции» самый уязвимый орган, который до воздействия стрессового фактора уже имел проблемы функционирования.
Важно разграничивать неврастеническую и обычную физиологическую усталость. Последняя возникает вследствие чрезмерных физических или умственных нагрузок, нарушении режима работы и отдыха, смене климатических поясов. Физиологическая усталость развивается одноразово и исчезает после достаточного отдыха. Неврастеническая усталость отличается постепенным развитием, не проходит даже после длительного отдыха.
Пример из жизни
Больная, 43 года, жалуется на головные боли в лобной области, плохое настроение, чрезмерную беспочвенную раздражительность. Присутствует постоянное чувство страха сойти с ума, заразиться сифилисом, из-за чего больную сопровождает чувство пугливости.
Симптомы беспокоят женщину на протяжении 6 месяцев. Она отмечает у себя присутствие таких, как обидчивость, застенчивость, впечатлительность.
В школе училась хорошо, трудолюбива, усидчива, много работает, отличается хорошей выносливостью.
Дважды была замужем, первый муж погиб. Второй супруг злоупотреблял алкоголем и проявлял по отношению к ней физическое насилие. Когда заразил женщину сифилисом, больная чрезмерно переживала этот факт как позор.
Очень переживала по поводу взаимоотношений с мужем и развода, много и напряженно работала. Вскоре начала систематически испытывать головные боли, появился шум, боль и зуд в ушах. По этому поводу пришлось обратиться к ЛОР-врачу. Было проведено лечение, но осталось ощущение, что в ушах образовались язвы. Стала раздражительной, нарушился сон, пребывала практически постоянно в плохом настроении. Головные боли нарастали.
Обратилась к другому специалисту. Тот долго и пристально всматривался в больную и молчал, из-за чего женщина сделала вывод, что сифилис вернулся. Ей стало очень страшно, по ночам вообще перестала спать, постоянно ходила по врачам.
Состояние ее ухудшалось, нарастало беспокойство, появились неописуемые ощущения в голове, взрывалась по малейшему поводу. В какой-то момент решила, что сходит с ума, и обратилась за помощью к психиатру. После должного обследования ей был выставлен диагноз: неврастения с навязчивостями.
Навязчивые ощущения при неврастении – довольно частый симптом. Как правило, они вытекают из ипохондрических мыслей, приобретающих устойчивый, тяжелый характер.
Гиперстеническая форма неврастении
- возбудимость и раздражительность;
- низкая работоспособность за счет невнимательности;
- сон поверхностный, прерывистый.
Данный вид расстройства, в первую очередь, определяется повышенной возбудимостью с преимущественной раздражительностью. Больного способно привести в раздражение что угодно: посторонний звук (капающая вода, колебание форточки, тиканье часов, скрип дверей), разговоры, любое движение, собрание людей. Легкая «воспламеняемость» передается на окружающих. Больные часто беспочвенно кричат на близких, коллег, оскорбляют, не задумавшись, быстро теряют самообладание, зачастую им бывает трудно сдерживать себя.
Наблюдается снижение работоспособности. Но связано это не с переутомлением, а с ослаблением концентрации внимания. Больному сложно сосредоточиться на объекте. Он становится рассеянным, несобранным, неспособен длительное время фокусировать внимание на нужном объекте или процессе.
Пациенту сложно проследить мысль собеседника, дочитать текст, прослушать лекцию и до конца вникнуть в ее смысл. Немного поработав, он отвлекается, переключается на другую деятельность, что вынуждает тратить большое количество времени впустую. В результате продуктивность неврастеника очень низкая.
Сон – с затрудненным засыпанием. Во время сна просыпается, затем снова засыпает, цикл повторяется несколько раз за ночь. Такая цикличность носит название кивающего сна. Возникают яркие сновидения с картинками прожитого дня. С утра больной встает с трудом, разбитый, с «тяжелой» головой. Уже сразу после пробуждения ощущает усталость, обессиленность, раздражительность, подавленность. Симптомы «отпускают» только к вечеру.
Головная боль носит особый, многообразный характер. Описывается как стягивающая, давящая, покалывающая, возникает ощущение несвежей головы. Она сопровождается звоном или шумом в ушах, головокружением с чувством неустойчивости. При поворотах - иррадиирует в позвоночник, туловище, конечности. Болевые ощущения усиливаются с умственным напряжением, при проезде в транспорте, изменении погоды. Интенсифицируются во время касаний к голове, расчесывании волос.
Гипостеническая форма
- масштабная астения;
- заниженное настроение.;
В картине гипостенической формы расстройства преобладает апатия и упадническое настроение. Характерна вялость, безразличие, адинамия, ощущение хронической усталости. Больные не способны настроить себя на какую-либо деятельность. Долго собираются, чтобы приступить к работе. Процесс продвигается очень медленно и малопродуктивно. В данном случае работоспособность снижена именно из-за постоянного ощущения усталости, слабости, мышечного переутомления даже при небольшой нагрузке. Присутствует постоянная напряженность, не получается расслабиться.
У больного нет заинтересованности в чем-либо, хобби, но явные признаки тоски или тревоги отсутствуют. Настроение сниженное, неустойчивое. Состояние сопровождается слезливостью. Происходит зацикливание на собственных чувствах и мыслях. Анализируя их, пациенты еще больше углубляются в свою апатию. Часто появляется ипохондрическая симптоматика: больные жалуются на сбои в работе внутренних органов.
Гипостеническая форма заболевания способна формироваться самостоятельно у людей, имеющих слабый тип нервной системы: тревожных, мнительных, астеничных, или выступать в качестве третьей фазы астении.
Раздражительная слабость
Данное состояние – промежуточный этап между гиперстенической и гипостенической фазами. Оно формируется у людей, обладающих уравновешенным типом нервной системы, с холерическим экспрессивным темпераментом, по прошествии ими гиперстенической фазы и отсутствия должного лечения.
На данном этапе для неврастеника характерна противоположность симптомов. Например, раздражительность резко сменяется апатией. Больной быстро заводится, начинает кричать, а затем резко возбудимость сменяется торможением. Он ощущает себя обессиленным, испытывает обиду и отчаяние, способен расплакаться, даже если раньше ему это было несвойственно.
Из других присущих данному состоянию черт выделяют суетливость, нетерпеливость, бесконтрольность собственных эмоций. Появляется рассеянность, проблемы с памятью.
Сон – поверхностный, с затрудненным засыпанием. Днем ощущается сонливость, а ночью сопровождает бессонница. Сон не выполняет своего прямого назначения – отдых, расслабление, восстановление. Проснувшись, люди с неврастенией лишены бодрости и прилива энергии.
Постепенно состояние переходит в следующую стадию, когда «опускаются руки», ничего не хочется делать, сложно сосредоточиться. Приступая к выполнению любой работы, пациент быстро устает, теряет ясность восприятия, у него усиливаются головные боли. Из-за испытываемой слабости он бросает начатое дело, при этом ощущая досаду из-за собственного бессилия. Через некоторое время снова предпринимает попытку что-то сделать и опять бросает по причине того же истощения.
В промежутках между такими этапами энергия и психический баланс не восстанавливаются. Их многочисленные повторы изрядно выматывают больного, доводя до полнейшего изнеможения. Наблюдается фиксация на телесных ощущениях. Появляется убежденность в наличии заболеваний внутренних органов, основанная на испытываемых вегетативных симптомах. Крайней степенью состояния становится появление депрессивных мотивов в поведении: мрачность, вялость, безразличие.
Диагностика и лечение
Диагноз «астенический невроз» устанавливает невролог. Врач собирает анамнез жизни и болезни пациента, учитывает жалобы.
Особенность постановки данного диагноза заключается в характере симптомов: они достаточно неспецифичны и могут сопровождать множество расстройств. Поэтому обязательно проводится дифференциальная (то есть сравнительная) диагностика неврастении с депрессивными состояниями, ипохондрией, астении в рамках шизофренического расстройства.
Обязательно исключается присутствие органических патологий, при которых неврастения может являться одним из симптомов: опухоли ГМ, нейроинфекции, а также травмы черепа. Для этого используют объективные методы обследования:
- МРТ, КТ, другие инструментальные методы;
- анализ крови, мочи;
- бактериологические анализы;
- консультации узких специалистов.
Если неврастения развивается как отдельное расстройство, ее симптомы отчетливо выражены. Когда же это проявления основного заболевания, признаки уходят на второй план.
Для определения наличия астенического состояния применяется «Шкала астенического состояния», являющаяся вариацией MMPI – Миннесотского многомерного личностного перечня.
Терапию расстройства начинают с определения его причины и устранения травмирующего фактора. Важным, одним из первостепенных мероприятий является налаживание режима дня пациента:
- установление правильного режима труда и отдыха;
- создание благополучного микроклимата внутри семьи;
- спокойная, располагающая обстановка на работе;
- полноценное питание, обогащенное витаминами;
- умеренные физические нагрузки;
- прогулки на свежем воздухе;
- по возможности смена обстановки;
- обязательно обеспечение полноценного сна.
Едва ли можно переоценить значение правильного режима дня и благополучной обстановки вокруг пациента. Положительный психологический климат и рациональное распределение нагрузки позволят гармонизировать состояние нервной системы, восстановить равновесие между процессами возбуждения и торможения.
Медикаментозное лечение допускается с назначения врачей. Прописывают общеукрепляющие средства для поднятия тонуса организма:
- гопантеновая кислота;
- глицерофосфат кальция;
- препараты железа;
- кофеин;
- боярышник, валериана, пустырник – для поддержания сердечно-сосудистой системы;
- препараты брома – бромкамфора. Она эффективна при доминировании процесса возбуждения в ЦНС, усиливает тормозные процессы, позволяя уравновесить возбуждение и торможение, снижая повышенную возбудимость. Улучшает сон, восстанавливает его структуру.
Из психотропных средств используют:
- транквилизаторы (при повышенной возбудимости) – «Нитразепам»
- снотворные (при расстройствах сна);
- ноотропы (в гипостенической фазе) – улучшают обменные процессы в мозге, активизируют нейронные связи;
- транквилизаторы в небольших дозах при гипостении – «Диазепам» (для снятия мышечного и эмоционального напряжения, нормализации сна);
- «Тиоридазин» – препарат из группы нейролептиков. В малых дозах проявляет себя как антидепрессант, стимулируя работу нервной системы. В данном качестве применяется в гипостенической фазе. Большие дозы «Тиоридазина» оказывают седативное воздействие, назначаются в гиперстенической фазе неврастении.
Для поднятия тонуса рекомендуется пить чаи на основе женьшеня, китайского лимонника, корня аралии маньчжурской.
Назначают физиотерапевтическое лечение:
- массаж;
- рефлексотерапия;
- электросон;
- ароматерапия.
Следует отметить потенциальные риски, возникающие при использовании психотропных препаратов без назначения врача. Возможны побочные явления как со стороны внутренних органов, так и ЦНС. Например, самолечение фенобарбиталом приводит к развитию брадикардии, снижению давления, усиливает головные боли и головокружение, угнетает дыхательный центр и провоцирует сонливость, повышает нервозность, развивает тревогу.
Главным методом лечения неврастенических состояний является психотерапия. Предпочтение отдается рациональной психотерапии и аутотренингам. Психотерапевтические методы помогают осознать больному, что его состояние вызвано реально существующими причинами. Это не просто лень или неумение держать себя в руках, а результат травмирующего опыта, который можно проработать и избавиться от проблемы, таким образом, нормализовав свое состояние и взаимоотношения с социумом.
Аутотренинг – инструмент первой помощи. Он позволяет настроиться на «нужную волну», помочь себе самостоятельно в трудной эмоциональной ситуации.
В целом, только комплексное лечение, объединяющее психотерапию, фармакотерапию и правильный режим дня, позволяют избавиться от неврастении.
Читайте также:

