От чего бывает белый налет и красные прыщики
Обновлено: 26.04.2024
Когда на языке выскакивают красные пупырышки, на кончике или ближе к горлу, нужно выяснить, что это за явление. Такие высыпания нередко беспокоят не только взрослого, но и ребенка. А так как они возникают по самым разнообразным причинам, необходимо разобраться, представляют ли прыщики опасность, и подобрать оптимальный способ лечения.

Классификация пупырышков
Существует множество разновидностей прыщиков на языке. Классифицируются они по четырем признакам: цвету, расположению, размеру и болезненности.

- Естественный, красно-розовый. Наросты, по цвету не отличающиеся от языка и безболезненные, – это бородавки или кондиломы.
- Когда на языке появляются красные или кровяные пупырышки такие, как на фото, причиной их возникновения может быть ожог, герпес, аллергические реакции.
- Красные шишечки, превращающиеся в черные, связаны с механическими повреждениями или травмами. Черный цвет проявляется за счет микрокровоизлияния.
Расположение
- На кончике языка. Нередко это место подвергается травмам и различным повреждениям, что может спровоцировать воспаление. Сначала на конце языка появляется небольшая шишка, затем болезненный красный или черный прыщ.
- Сбоку. В этом месте в большинстве случаев локализуются пупырышки, как следствие стоматита, а также доброкачественные новообразования.
- У гортани. Красные прыщи на языке ближе к горлу нередко оказываются доброкачественными образованиями: кондиломами, бородавками.
- Под языком. Шишечки и бугры в этом месте (возле уздечки) как у взрослых, так и у детей, свидетельствуют о воспалительных процессах: тонзиллите, ангине, фарингите.
По размеру образования могут быть как большие, так и средние, маленькие.
Наличие болезненности

- Болезненные ощущения. Пупырышки, возникшие в результате травм, ожогов, воспалительных и инфекционных поражений ротовой полости, гортани. Боль проявляется при касании бугорков, человеку больно говорить, глотать.
- Боль отсутствует. В большинстве случаев безболезненность характерна для бородавок и кондилом. Доброкачественные новообразования нередко поражают корень языка, как он выглядит в пупырышках, можно посмотреть на фото.
Причины возникновения пупырышков на языке
Основные причины появления высыпаний:
- Повреждения травматического характера, ожоги. Нередкое явление, когда кончик или боковая поверхность языка повреждается столовым прибором, излишне горячей пищей или собственными зубами.
- Ослабленный иммунитет. Когда появились прыщики на языке ближе к горлу, у его основания или возле уздечки, это может сигнализировать о сниженном иммунитете. Здесь локализуются разнообразные прыщи и шишки: кондиломы и бородавки, кандидозные бугры.
- Развитие доброкачественных, злокачественных опухолей.
- Неправильное питание, вредные привычки. При нарушении правил питания, избыточном употреблении острой, горячей, грубой пищи происходит раздражающе-травмирующее воздействие на слизистую, что провоцирует возникновение прыщиков. Чрезмерное курение и алкогольные возлияния также вызывают заболевания слизистых оболочек у взрослых.
- Причины шишки на конце, корне языка могут быть аллергические. Аллергическое заболевание проявляется не только на кожных покровах, но и слизистых.
Большие бугры, расположенные близко к глотке, мешают глотать пищу, могут привести к блокированию дыхания.
- Если на языке появились пупырышки ближе к гортани, их могли спровоцировать различные заболевания хронического, вирусного и инфекционного характера.
- Пренебрежительное отношение к правилам гигиены. Употребление немытых продуктов, нерегулярная гигиена ротовой полости не только у детей, но и у взрослых, вызывает раздражение слизистой и, как следствие, появление воспаленных пупырышек.
На языке красные пупырышки ближе к горлу – что это
В большинстве случаев бугорки у основания языка, прыщики сбоку, наросты на его кончике, являются проявлениями следующих заболеваний:
- Болезни слизистой воспалительного характера (глоссит) сопровождаются образованием болезненных красных высыпаний на слизистой, в тяжелой форме – гнойников, флегмон.

- Нарушения обменных процессов, авитаминоз. Подобные состояния характеризуются покраснением и увеличением вкусовых сосочков, которые нередко воспаляются, приобретают красно-белый цвет.
- Герпес, характеризующийся появлением болезненных красных прыщиков и пузырьков.
Если на корне языка появились бугорки или узелки красного цвета, это может быть симптомом пиогенной гранулемы. Образования состоят из кровеносных сосудов и локализуются на пораненном участке. Патология возникает при травмах и повреждениях слизистой. При прикосновении к образованиям человек ощущает резкую боль.
- Нарушение процессов пищеварения (мальабсорбция). Прыщи на корне, по всей поверхности языка – один из симптомов данной патологии.
- Кандидоз (молочница). Заболевание, часто поражающее новорожденных. Язык ребенка покрывается красными пупырышками, образуется творожистый налет. Малыш ведет себя беспокойно, плачет, ему трудно глотать, такая симптоматика вызвана зудом красно-белых прыщей, сухостью ротовой полости.
- ВПЧ – вирус папилломы человека. Образования локализуются в любой области языка: на кончике, корне, сбоку. Особый дискомфорт доставляют бугорки на языке ближе к гортани, так как они мешают при глотании, создают ощущение инородного предмета во рту.
- Аллергические заболевания. Высыпания не болят, но мешают глотать, говорить.
- Заболевания, свойственные детям: ветрянка, корь.
Лечение пупырышков на языке
Проводя обследование слизистой кончика, бока, корня языка, врач изучает красные пупырышки и наросты. На основании лабораторных исследований, осмотра и анамнеза специалист ставит диагноз, выясняет, почему появилось заболевание, определяет терапевтическое направление. Классическим методом лечения является медикаментозный:

- Антибиотики используются для уничтожения бактериологических возбудителей. Эффективны препараты для местного воздействия: Биопарокс, Фюзафюнжин. А также лекарства для системного лечения: Амоксициллин, Цефадроксил.
- Чтобы высыпания не воспалились, прописывают противовоспалительные препараты: Стоматидин, Ингалипт, Люголь.
- Антисептические средства ускоряют заживление ран: Хлоргексидин (необходимо делать примочки, полоскания).
- Дисбактериоз, на фоне которого могут возникнуть высыпания на слизистых, лечится при помощи пробиотиков: Бифидумбактерин, Аципол, Линекс, Бифиформ.
- Если пупырышки на языке появляются у младенца, нередко их причины – грибковые инфекции, лечение молочницы проводитсяпротивогрибковыми препаратами. Стоит делать ежедневные протирания языка, щек и губ раствором широкого спектра действия «Кандид». Уже через 1–2 дня налета образуется меньше, а через неделю признаки заболевания полностью исчезают.
- Аллергические реакции устраняются с помощью антигистаминных препаратов: Фенистил, Цетрин, Эриус.
На языке появились пупырышки: лечение в домашних условиях
Определив природу высыпаний, врач может назначить комплексное лечение заболевания (медикаментозное и траволечение) либо немедикаментозное лечение в домашних условиях. Прыщики на корне, кончике, возле уздечки языка можно убрать с помощью народных средств.
Траволечение
Качественно убирают пупырышки и на кончике, и у основания языка травяные отвары и настои. Наиболее эффективны полоскания ромашкой, зверобоем, календулой. Особенно результативны травяные отвары, когда высыпания воспалились.
Способ приготовления отвара: чайная ложка травы заливается стаканом кипятка, настаивается около 15 минут, остужается. Полоскать ротовую полость нужно 2–4 раза в день.
Настои и отвары можно принимать внутрь, это поможет облегчить симптомы заболевания, снять воспаление, поможет стабилизировать обменные процессы.
Компрессы и примочки

Если образования воспалились, снять боль и воспаление можно посредством прикладывания к пораженной поверхности ватного тампона, смоченного травяным отваром из ромашки, календулы.
Обезболить поверхность языка можно с помощью лечебно-профилактической зубной пасты, которая прикладывается на 2 минуты. Паста снимает болевые ощущения, оказывает успокаивающий, противоотечный и противовоспалительный эффект.
Полоскания антисептическими растворами
Помогают лечить воспаления слизистой, устраняют бугорки на языке и в самом начале, и ближе к горлу. В борьбе с заболеванием распространено использование Хлорофилипта и Хлоргексидина. Препараты можно применять в качестве полосканий, результативны орошения полости рта. Процедуры проводятся несколько раз в день.
Профилактические меры
Простые меры профилактики предотвратят появление заболевания. Основные правила поведения и гигиены:
- Фрукты и овощи необходимо всегда мыть перед употреблением.
- Пища не должна быть чрезмерно горячей, холодной, острой, грубой.
- Процесс пережевывания должен быть небыстрым, что предотвратит прикусывание языка.
- Следует соблюдать личную гигиену: уход за зубами и полостью рта.
- Необходимо иметь индивидуальные столовые приборы, щетку для чистки зубов.
- Щетка должна обновляться ежемесячно. Меняться сразу после перенесенного заболевания.
- Рекомендованы регулярные посещения стоматолога. Необходимо вовремя лечить заболевания зубов и ротовой полости, убирать зубной камень и налет, потому как это основные источники инфекции во рту.
- Необходимо соблюдать адекватную физическую активность, что повысит иммунитет и состояние всего организма.
Любой прыщик, нарост или бугорок на слизистой как у взрослого, так и у ребенка, требует пристального внимания. Не стоит самостоятельно лечить шишечки, это может сделать только врач.
Нельзя прокалывать или пытаться выдавить прыщи на слизистой, такие действия могут привести к негативным последствиям: разрастанию очагов воспаления, появлению открытых ран в результате травм.
Лучшее, что может сделать человек, если у него на языке появились пупырышки, – обратиться к стоматологу или терапевту. Подобное решение ускорит выздоровление и предотвратит возможные осложнения.
Поверхность слизистой оболочки полости рта у здорового ребенка не имеет каких-либо пятен или прыщиков, поэтому появление на языке красных или белых пупырышек явно свидетельствует о патологии. Данный симптом характерен для многих заболеваний, причем не только стоматологических.

Причины появления прыщиков и пупырышек на языке у ребенка
Как и у взрослых людей, мелкие прыщики на языке у ребенка появляются по причинам следующего характера:
- Раздражение агрессивными компонентами пищи (кислоты, острые приправы).
- Механическое повреждение слизистой оболочки пищей, зубом или посторонним предметом.
- Ожог.
- Бактериальные инфекции: стоматит, скарлатина.
- Грибковые инфекции, к которым относится кандидоз.
- Вирусные инфекции: стоматит, герпес, герпетическая ангина, мононуклеоз.
- Проблемы с кровоснабжением.
- Болезни печени.
- Аллергические проявления.
- Авитаминоз.
Из-за воздействия таких негативных факторов в оболочке языка начинаются патологические изменения, она расслаивается, а в промежутках между слоями клеток скапливается тканевая жидкость. При таком процессе прыщи приобретают белый цвет, выглядят водянистыми. Если в межклеточные полости попадет кровь, бугорки приобретут красный или малиновый цвет, вся поверхность языка может покраснеть и покрыться налетом.
Если причина появления прыщиков на языке ребенка очевидна, к примеру, если малыш прикусил или обжег язык, то можно оказать ему первую помощь самостоятельно, чтобы предотвратить занесение инфекции. Если же пятна возникли внезапно, особенно если они сопровождаются повышением температуры, нужно отвести малыша к стоматологу или педиатру, так как патология может быть вызвана тяжелыми общими инфекциями или болезнями внутренних органов.
Диагностика заболевания
Пупырышки могут появиться на языке у ребенка без каких-либо сопутствующих симптомов, кроме дискомфорта от шероховатости слизистой. Но в большинстве случаев проявляются и другие признаки патологий, по которым их можно отличить.
По сопутствующим симптомам
| Симптомы | Вероятные причины |
|---|---|
| Боль, жжение. | Травма, термический или химический ожог, стоматологические и респираторные инфекции. |
| Повышение температуры. | Стоматит, кандидоз, герпес, респираторные инфекции, скарлатина, тяжелые аллергические реакции. |
| Изо рта чувствуется кисловатый запах. | Кандидоз. |
| Сыпь во рту сопровождается насморком или болью в горле. | Инфекции ЛОР-органов. |
По внешнему виду прыщиков
| Белые прыщики локализуются на языке и деснах, болезненны при пальпации. | Стоматит. |
| Пупырышки красные, кровоточащие при касании, покрытые сверху белым творожистым налетом. | Кандидоз. |
| Красный язык с мелкими водянистыми пупырышками. | Герпес, аллергия. |
| Гнойный налет сосредоточен не только на корне языка, но и на миндалинах. | Ангина. |
| Мелкие прыщики, которые возникают на поверхности языка и не сопровождаются болью, могут сочетаться с налетом. | Дисбактериоз, болезни ЖКТ, дефицит витамина B. |
| Мелкие красноватые пупырышки, которые распространяются по бокам языка, со временем слущиваются и образуют ороговевшие узелки. Количество выделяемой слюны снижено. | Дефицит витамина A. |
| Язык ребенка приобрел малиновую окраску и покрылся красными пупырышками. | Скарлатина. |
Фотографии

На фото красный язык ребенка, покрытый пупырышками из-за герпеса

На фото язык при кандидозе

На фото белые прыщики на языке у ребенка при стоматите

На фото малиновый язык при скарлатине
Лечение болезней и травм полости рта
Бактериальные и вирусные стоматиты, кандидоз, герпес и прочие инфекционные болезни лечатся препаратами, направленными на устранение возбудителя. Их эффективное применение возможно только тогда, когда причина появления красных или белых прыщей на языке у ребенка устанавливается с помощью клинических анализов. Ведь если принять вирусную инфекцию за бактериальную и лечить ее антибиотиками, облегчение не наступит, и болезнь затянется надолго, что впоследствии приведет к осложнениям.
Противовирусные, противогрибковые лекарства и антибиотики могут применяться в виде средств местного действия – гелей и мазей, которыми обрабатываются пораженные места в ротовой полости. Но при тяжелых инфекциях доктора назначают таблетки или суспензии для приема внутрь. При лихорадке они дополняются жаропонижающими противовоспалительными средствами.
Универсальной частью лечения при любых инфекциях и травмах является ополаскивание рта антисептическими растворами:
- Марганцовкой.
- Раствором таблеток Фурацилина.
- Хлоргексидином.
- Противовоспалительный эффект обеспечивают полоскания шалфейным и ромашковым отваром.
Если болезнь сопровождается активным накоплением налета, его нужно счищать. Можно проводить эту процедуру с помощью чистого бинта, обернутого вокруг пальца. Чтобы налет и микроорганизмы меньше скапливались во рту ребенка, нужно следить за тем, чтобы он соблюдал правила гигиены.
Лечение болезней ЛОР-органов

Если помимо белых или красных пупырышков на языке, у ребенка появляется сыпь на миндалинах, боль в горле и выделения из носа, сопровождающиеся лихорадкой, речь идет о респираторных инфекциях. Они тоже могут быть вызваны разными возбудителями, диагноз определяется только посредством лабораторных анализов.
Для непосредственной борьбы с патогенами назначают антибиотики, противовирусные или противогрибковые средства местного действия в виде спреев и таблеток для рассасывания, а также препараты общего действия в виде таблеток или суспензий. Сильную лихорадку с температурой выше 38 °C устраняют жаропонижающими средствами.
Для уменьшения воспаления в горле применяются противовоспалительные и антигистаминные препараты. Особенно важны противоаллергические средства, если на фоне сыпи у ребенка развивается сильный отек в горле – без медицинской помощи он может привести к удушью.
Лечение патологий внутренних органов
Если красные пупырышки на языке ребенка связаны с другими патологическими состояниями, нужно обязательно выявить причину патологии, ведь в каждом случае лечение будет специфичным:
- При дисбактериозе необходима коррекция диеты, показано применение антибактериальных препаратов. Если состояние сопровождается другими нарушениями – рвотой, частым расстройством пищеварения – назначаются пробиотики, восстанавливающие микрофлору кишечника.
- Если нарушена функция органов пищеварительной системы, лечение будет зависеть от конкретного диагноза. В большинстве случаев необходимо соблюдение диеты.
- Если красные пупырышки на языке или другие дефекты слизистой рта появились из-за проблем с кровообращением, понадобится тщательное наблюдение у врача и терапия, направленная на нормализацию кровотока. Если не отреагировать на этот местный симптом, могут начаться опасные проблемы с кровоснабжением мозга, сердца.
Терапия при авитаминозе и аллергии
При авитаминозах легкий дефицит витаминов компенсируется диетой. Витамин A пополняется такими продуктами питания, как рыба, яйца, печень, тыква, бобовые, молокопродукты. Витамины группы B содержатся в фасоли, кисломолочных продуктах, пшенице, яйцах. При тяжелых авитаминозах назначаются витаминные аптечные препараты.
Аллергические проявления лечат антигистаминными препаратами и устранением аллергена. У детей часто бывает непереносимость пищевых продуктов, но диагностика аллергопробами не всегда дает точный результат. Поэтому родителям необходимо тщательно следить за малышом и вести дневник, в котором после каждого кормления отмечаются употребляемые малышом продукты и моменты появления сыпи – так можно установить связь между ними и выявить аллерген.
Выяснить, почему появились прыщи или бугорки на слизистой оболочке рта, и поставить четкий диагноз на дому в большинстве случаев невозможно. Успешно вылечить заболевание можно только под наблюдением врача и при тщательном соблюдении его предписаний.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Определение
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью.
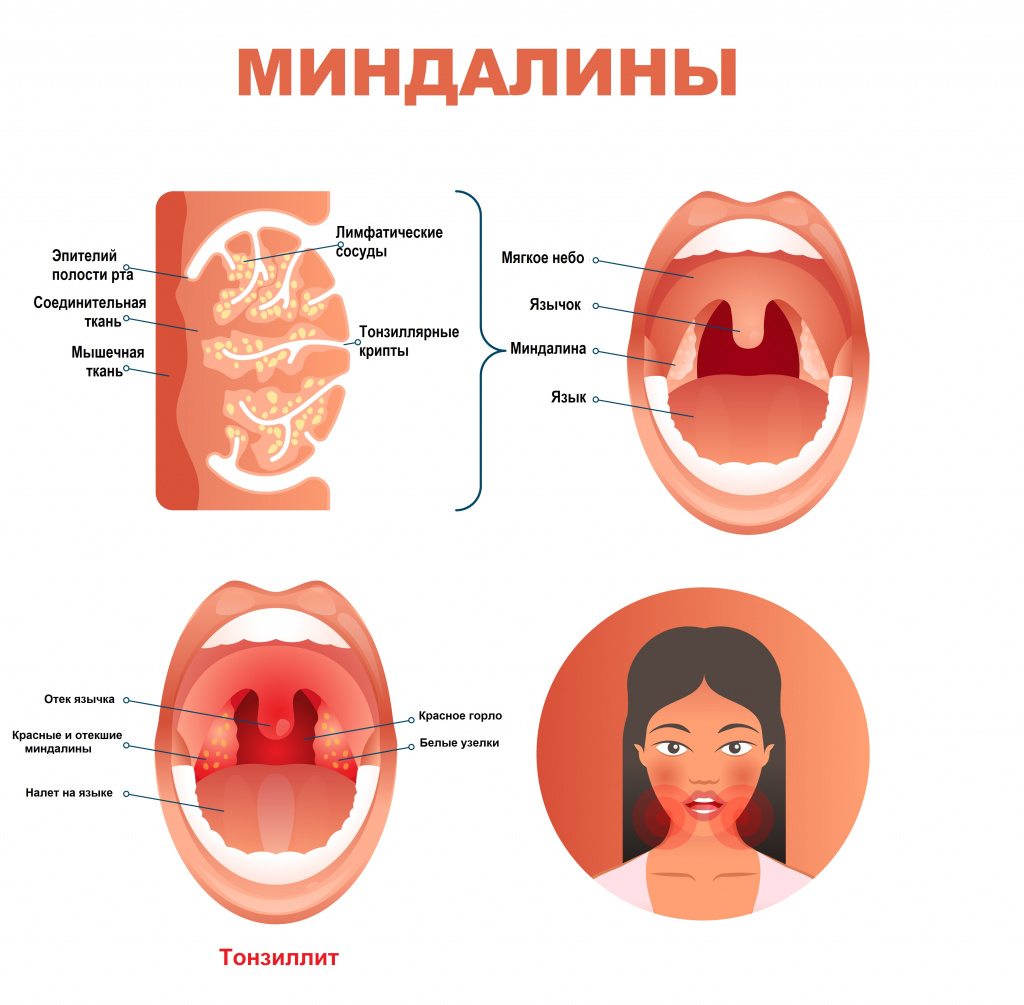
Причины появления тонзиллита
Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.
Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Основным бактериальным возбудителем является бета-гемолитический стрептококк группы А, из-за него и стали называть тонзиллит «ангиной».
Не исключено воздействие других микроорганизмов: микоплазм, хламидий, спирохет (в этом случае заболевание носит название ангины Симановского–Плаута–Венсана).
Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин.
Реже причиной воспаления миндалин становятся грибки.
По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически.
Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины.
Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов.
Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
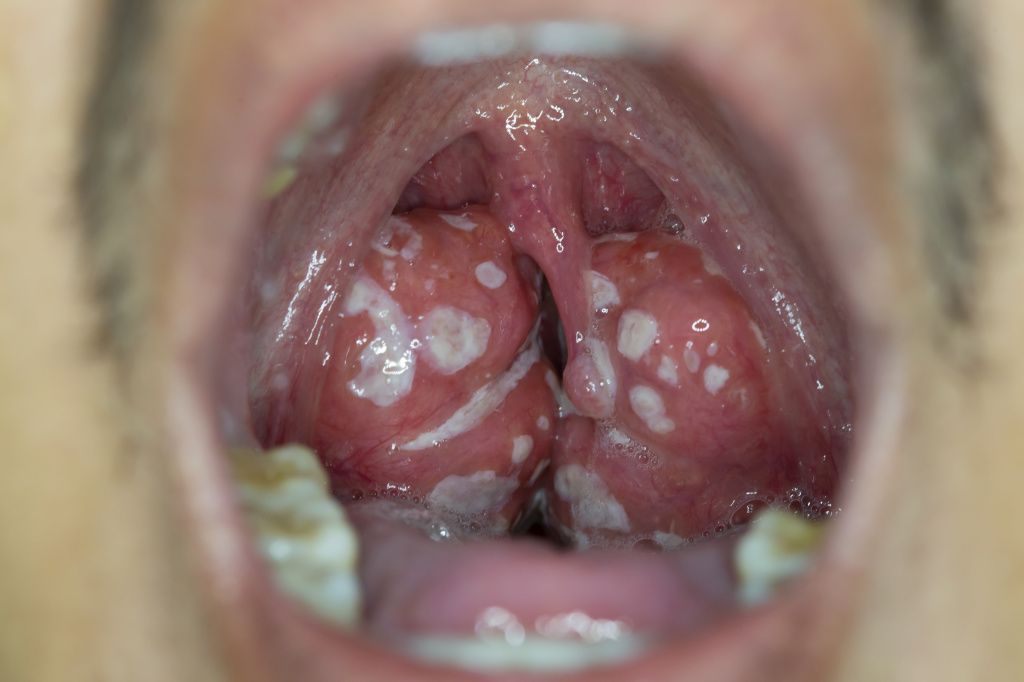
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д.
Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
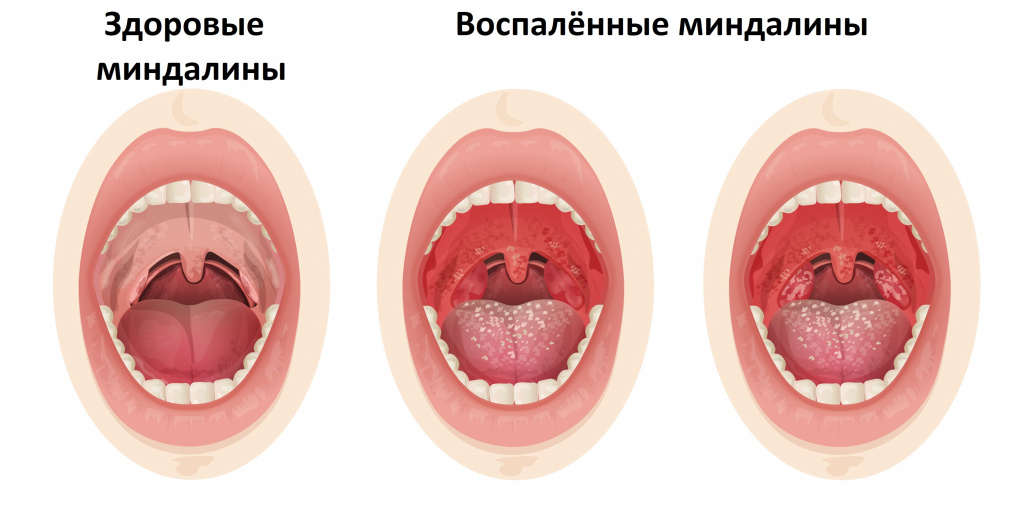
Диагностика тонзиллита
Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
![Налёт на языке]()
Белый налёт на языке обычно воспринимается как симптом заболевания. Человек, как правило, не рассматривает свой язык. Чтобы мы встали перед зеркалом, высунули свой язык и стали его разглядывать, необходима какая-то побудившая нас к тому причина – дискомфорт в горле или ротовой полости или ещё какая-нибудь неудовлетворенность своим здоровьем. И тут мы обнаруживаем белый налёт на языке (или, как ещё иногда говорят, что наш язык обложен). Однако не стоит сразу пугаться. Белый налёт на языке может быть даже у здорового человека. С другой стороны, налёт на языке действительно может быть проявлением заболевания. Поэтому полезно знать, чем патологический налёт на языке отличается от налёта, который считается вариантом физиологической нормы.
Физиологический белый налёт на языке
Белый налёт на языке чаще всего обнаруживается по утрам. Ночью слюны выделяется меньше, это способствует активизации деятельности бактерий. В результате, к утру практически у всех людей на языке образуется белый налёт. Иногда ему сопутствует неприятный запах изо рта.
Как правило, такой налёт легко удаляется при утренней гигиене полости рта. Когда мы чистим зубы, целесообразно чистить также и язык, особенно его корень. Современные зубные щётки имеют специально модифицированную для этого поверхность (другая сторона по отношению к щетинкам).
Впрочем, белый налет исчезает и сам с началом дня. Он стирается при приёме пищи, а выделяющееся большее количество слюны не даёт ему вновь образоваться.
Как узнать, что налёт на языке в пределах нормы?
Физиологический налёт всегда полупрозрачный – сквозь него просвечивает розовая поверхность самого языка, видны вкусовые сосочки. Летом налёт на языке может быть более плотным и приобретать желтоватый оттенок – это также находится в пределах нормы.
Важным признаком является сохранение подвижности языка.
Физиологический налёт должен легко удаляться. Если налёт обнаруживается только утром, а днём исчезает, то поводов для беспокойства, скорее всего, нет.
Патологический налёт на языке
Если белый налёт на языке вызван болезнью, он сохраняется в течение всего дня. Тонкий белый налёт возникает при любой ОРВИ. Он исчезает, как только больной выздоравливает.
Особенное внимание должно вызывать уплотнение налёта. Сквозь толстый налёт тело языка не видно. Такой налёт трудно удаляется. Толстый налёт считается признаком, указывающим на тяжесть заболевания.
Также важен цвет налёта на языке. Чем интенсивнее цвет, тем серьёзнее вызвавшая появление налёта патология. Цвет налёта бывает не только белым. Желтоватый оттенок налёта может быть связан с нарушением работы желчного пузыря или поджелудочной железы. Серый цвет налета возможен в случае заболевания желудка – гастрита, язвенной болезни. При некоторых тяжелых инфекционных заболеваниях налёт может приобретать чёрный, синеватый или зеленоватый оттенок.
Однако следует учитывать, что на цвет налёта могут влиять курение, питьё и еда.
Читайте также:



