Опухшие уши при крапивнице
Обновлено: 23.04.2024
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
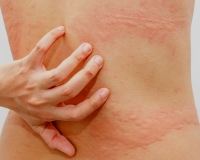
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

При крапивнице на коже человека внезапно появляются светло-красные припухшие волдыри. Обычно крапивница – это результат аллергической реакции, но иногда крапивница появляется и по другим причинам. Название крапивница, или крапивная лихорадка, появилось потому, что волдыри внешне очень похожи на ожоги от самой обычной крапивы.
Крапивница обычно вызывает зуд, но иногда она сопровождается и жжением на коже. Сыпь и волдыри могут появиться на любом участке тела, даже на лице, губах, языке, в горле или ушах. Пораженный участок кожи может быть любого размера – от нескольких миллиметров до размера обычной тарелки. Краснота и отек при крапивнице проходят за разное время – от нескольких часов до нескольких недель.
Есть еще одно чем-то похожее на крапивницу состояние – отек Квинке. Но в этом случае опухоль начинается под кожей, а не на ее поверхности. При отеке Квинке начинается глубокий отек вокруг глаз и губ, а иногда половых органов, рук и ног. Как правило, отек Квинке проходит менее чем за 24 часа. В очень редких случаях отек Квинке в области горла, языка или легких может блокировать дыхательные пути и вызвать проблемы с дыханием. И тогда он становится опасным для жизни.
Почему появляется крапивница и отек Квинке?
Крапивница и отек Квинке развиваются, когда в ответ на выработку гистамин плазма крови утекает из мелких кровеносных сосудов в коже. Гистамин – это химическое вещество, которое высвобождается из специальных клеток, расположенных в этих сосудах. Выработку гистамина могут вызвать самые разные факторы – аллергия, химические вещества из продуктов питания, воздействие солнечных лучей, лекарства, укусы насекомых. Факторов появления крапивницы довольно много, и поэтому не всегда удается точно установить ее причину.
2. Какие бывают виды крапивницы и отека Квинке?
Есть несколько различных типов крапивницы и отека Квинке:
- Острая крапивница и острый отек Квинке. Это крапивница или отек, которые длятся меньше шести недель. Самыми распространенными причинами такой реакции организма считаются продукты питания, лекарства, латекс или инфекции. Укусы насекомых или какое-то внутреннее заболевание – еще одна из причин острой крапивницы. Если говорить о продуктах, чаще всего крапивницу вызывают орехи, шоколад, рыба, помидоры, яйца, свежие ягоды, соя, пшеница и молоко. Особенно если все они употребляются в необработанном виде. Лекарства, которые могут стать причиной крапивницы или отека Квинке – это аспирин и другие нестероидные противовоспалительные препараты (например, ибупрофен), препараты от высокого давления или обезболивающие (кодеин).
- Хроническая крапивница или отек Квинке. В этом случае крапивница или отек длятся более шести недель. Обычно причины этого типа крапивницы определить сложнее чем в случае с острой формой болезни. На самом деле, причина хронической крапивницы может быть и та же сама, но, возможно, все дело в аутоиммунном заболевании, хронических инфекциях, гормональных нарушениях или злокачественных новообразованиях.
- Физическая крапивница. Это сыпь, вызванная прямым физическим воздействием на кожу. Например, от холода, тепла, солнечных лучей, вибрации, давления, потливости или физических упражнений. В этом случае крапивница обычно появляется в том месте, где было непосредственное воздействие на кожу, и редко возникает в другом месте. В большинстве случаев физическая крапивница проходит в течение часа после прекращения воздействия. Аллергия на холод – одна из самых распространенных форм физической крапивницы.
- Дерматографизм – это крапивница, которая появляется, если сильно погладить или поцарапать кожу. Такая крапивница может начинаться и одновременно с другими формами этого заболевания.
- Наследственный ангионевротический отек. Это болезненный отек ткани. Заболевание передается по наследству.
3. Диагностика заболевания
Диагноз крапивница или отек Квинке ставится после осмотра. Врач задаст вам несколько вопросов, чтобы выяснить возможную причину крапивницы или отека Квинке, и осмотрит кожные покровы. В зависимости от вашего состояния здоровья, может потребоваться консультация аллерголога, иммунолога или дерматолога.
Для того, чтобы определить вещество, вызывающее у вас аллергию, могут быть сделаны кожные пробы. А обычные анализы крови нужны для того, чтобы определить наличие какого-то системного заболевания.
4. Как лечить крапивницу и отек Квинке?
Хроническая крапивница лечится антигистаминными препаратами или их комбинацией. Но если это не дает нужного результата, иногда врач назначает кортикостероиды.
В тяжелых случаях при крапивнице и отеке Квинке может быть необходима инъекция адреналина или стероидных препаратов.
Что еще можно сделать для лечения крапивницы?
Пока идет курс лечения и вы ждете, когда исчезнет краснота и отек, выполняйте вот эти несложные рекомендации.
- Не используйте горячую воду. Пусть она будет просто теплой.
- Мойтесь мягким мылом.
- Можно делать холодные компрессы или прикладывать влажную ткань к пораженным участкам.
- Находитесь в прохладной комнате.
- Носите свободную легкую одежду.
В каких случая при крапивнице или отеке Квинке нужно обращаться к врачу?
Если крапивница или отек Квинке сопровождаются любым из этих симптомов, немедленно обращайтесь к врачу:
- Головокружение.
- Хрипы;
- Затрудненное дыхание;
- Чувство сжатия в груди;
- Отек лица, губ или языка.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- покраснение кожи и зуд
- отеки век, губ или языка
- аллергический кашель и чихание
- бронхоспазм в виде одышки
- ощущения нехватки воздуха
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- Общий анализ крови (эозинофилы)
- иммуноглобулин Е общий
- скарикафикационные тесты
- аллергопанели (определение гиперчувствительности к бытовым, растительным, животным и пищевым аллергенам)
- ФВД (спирометрия, тест с бронхолитиком, провокационный тест с метахолином)
Наши цены ![Типичные жалобы]()
- Консультация врача аллерголога - от 5000 р.
- Анализ крови на иммуноглобулин Е общий - 560 р.
- Анализ крови на эозинофильный катионный белок - 890 р.
- Скрининг ингаляционных аллергенов - от 1350 р.
- Скрининг пищевых аллергенов - от 1350 р.
- Скрининг профессиональных аллергенов - от 655 р.
- Гельминты, определение специфических IgE - от 655 р.
- Аллергены лекарств, определение специфических IgE - от 655 р.
- Аллергены животных, определение специфических IgE - от 600 р.
- Пищевые аллергены - от 600 р.
- ФВД (спирометрия) - 1500 р.
- ФВД (спирометрия + тест с бронхолитиком) - 2500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Аквагенная крапивница – иммунопатологическая реакция кожи, индуцированная контактом с водой любой температуры. Сопровождается появлением волдырей, окруженных эритематозным венчиком, кожного зуда, иногда – бронхоспазма или одышки. Диагноз подтверждается положительным тестом при проведении пробы с водой, результатами лабораторных исследований (определение уровня гистамина, сывороточного иммуноглобулина Е, ингибитора С1), биопсии кожи. Лечение включает нанесение на кожу барьерных средств перед взаимодействием с водой, прием антигистаминных препаратов, СИОЗС, анаболических стероидов, фототерапию.
МКБ-10


Общие сведения

Причины
Клинические проявления аквагенной крапивницы развиваются после соприкосновения кожи с водой (пресной, морской, дождевой, водопроводной, дистиллированной), потом, слюной или слезами. Кожная сыпь возникает после мытья рук, умывания, приема душа или ванны, плавания в бассейне или открытом водоеме, ношения мокрой одежды, потоотделения. Появление симптомов может иметь зависимость от солености и количества воды, длительности ее контакта с кожей.
Патогенез
Патофизиология аквагенной крапивницы изучена слабо. За весь период изучения заболевания выдвинуто несколько гипотез, но ни одна из них до сих пор не является доказанной и общепризнанной. Так, дерматологи Шелли и Ронсли изначально предположили, что при взаимодействии воды с кожным салом образуются вещества, которые у предрасположенных людей стимулируют дегрануляцию тучных клеток с высвобождением гистамина. Другие ученые ключевым механизмом считают наличие в эпидермисе некого водорастворимого антигена, который в водной среде диффундирует в дерму, вызывая гистаминовую реакцию.
Однако позднее было доказано, что не у всех пациентов с аквагенной крапивницей отмечается повышение уровня гистамина в период приступа. Это определило поиск гистаминнезависимых механизмов уртикарии. Одна из таких гипотез предполагает, что появление сыпи провоцируется изменением осмотического давления вокруг волосяных фолликулов при контакте с водой. Косвенным подтверждением этой теории являются случаи развития локальной аквагенной крапивницы вскоре после эпиляции.
Другая гипотеза связывает появление волдырей с прочими медиаторами: ацетилхолином, серотонином, брадикинином. При этом отмечено, что в некоторых случаях тяжесть дерматоза коррелирует с концентрацией соли в растворе, что позволяет говорить о солезависимой аквагенной крапивнице.

Симптомы аквагенной крапивницы
Клиническая симптоматика разворачивается через 20-30 минут после попадания на кожу воды любой температуры. В местах контакта появляются мелкие волдыри диаметром 1-3 мм в окружении венчика гиперемии до 3-х см. Может присутствовать жжение, зуд, покалывание кожи. В некоторых случаях наблюдается кожный дермографизм. Уртикарные высыпания при аквагенной крапивнице чаще захватывают шею, верхнюю половину туловища, предплечья, другие части тела. Свободными от зудящей сыпи обычно остаются подошвы и ладони.
Кожные явления стихают в течение 30-60 минут после прекращения контакта с водой. Как правило, в течение последующих нескольких часов пораженные участки остаются невосприимчивы к повторному воздействию воды. Внекожная симптоматика аквагенной крапивницы включает головные боли, головокружение, бронхоспазм, одышку, тахикардию, тошноту.
Аквагенный зуд
Аквагенный (аквагенический) зуд достаточно широко распространен в популяции – о его наличии сообщают 45% населения. Так же, как и крапивница, провоцируется попаданием воды на кожу, однако в отличие от АК, не сопровождается видимыми изменениями кожного покрова. Характеризуется ощущением пощипывания, покалывания, жжения. Обычно сначала в патологический процесс вовлекаются нижние конечности, затем другие части тела. Зудящие ощущения могут сохраняться до 2-х часов.
Аквагенный зуд может быть ассоциирован с пожилым возрастом, истинной полицитемией, гиперэозинофильным синдромом, ювенильной ксантогранулемой, миелодиспластическим синдромом, метастатическим РШМ.
Осложнения
При развитии системных реакций аквагенная крапивница может быть потенциально смертельной. Наиболее опасным осложнением является ангионевротический отек гортани, приводящий к асфиксии и смерти. Хроническое течение заболевания, проблемы с ежедневными гигиеническими процедурами, постоянные ограничения во взаимодействии с водой способствуют возникновению бессонницы и невротических расстройств.
Диагностика
Постановка диагноза аквагенной крапивницы главным образом основывается на анамнезе (рецидивирующие высыпания после контакта с водой) и провокационных пробах. Пациенты должны получить консультацию врача-дерматолога, аллерголога-иммунолога.
- Провокационные пробы. Аквагенный тест заключается в нанесении на кожу компресса, смоченного водой при температуре тела (37˚С), на 20 мин. Тест является положительным при появлении зудящих волдырей. Другие диагностические пробы (тест на дермографизм, тест с кубиком льда, тест с горячей водой) дают отрицательный результат.
- Лабораторные исследования. Уровень гистамина в крови может быть повышен или соответствовать норме. Иногда для дифференциальной диагностики требуется лабораторная оценка сывороточного IgЕ, эозинофильного катионного белка, активности ингибитора С1-эстеразы.
- Биопсия кожи. Гистопатологическое исследование кожного биоптата выявляет выраженный интерстициальный отек, периваскулярную и интерстициальную воспалительную инфильтрацию (лимфоциты, тучные клетки, нейтрофилы), отек эндотелия.

Дифференциальная диагностика
Для постановки правильного диагноза важно исключить другие формы крапивницы, индуцированной физическими факторами:
- дермографическую – вызывается механическим раздражением кожи;
- холинергическую – развивается в ответ на действие повышенной температуры;
- холодовую – обусловлена воздействием холода;
- солнечную – характеризуется появлением сыпи после пребывания на солнце;
- вибрационную – элементы уртикарной сыпи появляются в местах вибрационного воздействия.
- аквагенный зуд – отличается отсутствием видимых кожных изменений.
Также необходимо отдифференцировать другие кожные заболевания, проявляющиеся уртикарными высыпаниями: аллергический дерматит, герпетиформный дерматит, уртикарный васкулит, многоформную эритему и др.
Лечение аквагенной крапианицы
Из-за редкой встречаемости заболевания существует мало данных об эффективности тех или иных методов лечения. В отличие от других видов физической крапивницы, когда можно избежать контакта с этиологическим агентом, исключить контакт с водой практически невозможно. В практической дерматологии для лечения аквагенной крапивницы используются следующие методы и их комбинации:
Прогноз и профилактика
При проведении индивидуально подобранного лечения во многих случаях отмечается клиническое улучшение. Случаи спонтанной регрессии заболевания неизвестны. Многие пациенты, страдающие от аквагенной крапивницы, оказываются невосприимчивыми ни к какому лечению. Единственным выходом для них остается пожизненное ограничение взаимодействия с водой, минимизация времени купания, избегание определенных видов деятельности. Ввиду того, что патогенетические механизмы остаются невыясненными, говорить о мерах профилактики не представляется возможным.
2. Aquagenic urticaria diagnosed by the water provocation test and the results of histopathologic examination/ J. E. Seol, D.H.g Kim, S.H. Park, J. N. Kang, H.S. Sung, H. Kim// Ann Dermatol. - 2017. - Vol. 29, №3.
3. Aquagenic urticaria: contact sensitivity reaction to water/ Shelley WB, Rawnsley HM.// JAMA. – 1964; 189.
4. Aquagenic urticaria: report of a case and review of the literature/ Luong K, Nguyen L.// Ann Allergy Asthma Immunol. - 1998; 80.
Аллергический отит - это вялотекущее воспаление среднего уха аллергической природы. Сопровождается неприятным зудом, ухудшением слуха, специфическими выделениями из ушной полости. Типичные при среднем отите болевые ощущения обычно отсутствуют и могут возникнуть только при присоединении вторичного воспалительного процесса. Диагностика заболевания осуществляется совместно аллергологом и оториноларингологом на основании сбора анамнеза, проведения отоскопии и анализа результатов аллергологических проб. Лечение аллергического отита в основном сводится к элиминации причинно-значимого аллергена и симптоматической терапии.
МКБ-10

Общие сведения
Аллергический отит – аллергический воспалительный процесс, локализованный в области среднего уха, который сопровождается отечностью евстахиевой трубы, полости среднего уха и повышенным накоплением выпота в барабанной полости. Несмотря на то, что эта патология выделена как отдельное заболевание, его симптомы сложно назвать высоко специфическими, так как чаще они вовлечены в общий воспалительно-аллергический процесс.
Аллергический отит часто встречается у грудных детей и детей младшего возраста, обычно после перенесенных острых респираторных заболеваний, у лиц со сниженным иммунитетом, у работников химической или любой другой промышленности, связанной с производством или использованием в производственном процессе агрессивных или аллергенных веществ. Заболевание грозит существенным снижение качества жизни ввиду возможного развития тугоухости. Лечением патологии занимаются специалисты в области практической аллергологии и оториноларингологии.

Причины
Чаще всего причиной аллергического отита являются либо респираторные, либо контактные аллергены. Из-за анатомического строения и расположения уши чаще подвержены воздействию бактериальных, грибковых, бытовых аллергенов. Реакция гиперчувствительности может возникнуть в ответ на воздействие антигенов лекарственных средств, косметических продуктов, а также химически агрессивных веществ, входящих в состав средств бытовой химии.
Фактором возникновения аллергического отита, среди прочих, является генетическая предрасположенность как к аллергическим заболеваниям в целом, так и к аллергическому отиту в частности. Нарушение строения челюстно-лицевой области любого происхождения увеличивает индивидуальный риск этого заболевания. По этой причине синдром Дауна является серьезным фактором риска развития данной патологии. Врожденные или приобретенные иммунодефициты увеличивают возможность возникновения аллергических заболеваний. Активное или пассивное курение является важной предпосылкой к развитию аллергопатологии. Часто аллергический отит появляется у больных, страдающих такими сопутствующими заболеваниями, как аденоиды, бронхиальная астма, хронический аллергический ринит, крапивница.
Патогенез
Патогенез данного заболевания определяется аллергическим и воспалительным процессами. В результате аллергической реакции возникают патологические изменения в слизистых тканях барабанной перепонки, способствующие подавлению ее иммунных свойств. Это делает ее более доступной для инфекционных агентов, которые могут попадать в нее различными путями, в том числе с током крови или лимфы. Описанный патогенез определяет характерную первичную симптоматику – отек барабанной полости и полости слуховой трубы аллергической природы и скопление специфического по составу выпота, содержащего эозинофилы.
Симптомы
Больные, страдающие аллергическим отитом, обычно отмечают сильный непрекращающийся зуд слухового прохода, выделение вязкой слизи, часто с гноем из ушной полости. Пациенту доставляет дискомфорт шум и чувство заложенности в ухе, снижение слуховой чувствительности. Может возникать ощущение переливания жидкости в ухе после изменения положения головы. Температура тела нормальная, реже субфебрильная, что свидетельствует о неактивном воспалительном процессе. Сильные стреляющие боли наблюдаются только при присоединении вторичной воспалительной реакции.
Осложнения
В силу вялотекущего характера воспаления, а также слабой выраженности и специфичности симптомов, аллергический отит может спровоцировать очень серьезные осложнения при отсутствии своевременной диагностики и лечения. Осложненный аллергический отит грозит снижением остроты слуха и аутофонией – усиленным восприятием собственного голоса одним ухом. Длительное отсутствие правильно подобранного лечения может спровоцировать такие осложнения, как паралич лицевого нерва, атрофия барабанной перепонки, развитие холестеатомы уха – опухолевидного образования, состоящего из омертвевших эпителиальных клеток, гноя, выпота, окруженного капсулой из соединительной ткани.
Диагностика
Диагностика проводится путем анализа симптомов, сбора анамнеза на предмет сопутствующих аллергических заболеваний, а также заболеваний, которые являются фактором риска для возникновения аллергического отита. С помощью отоскопии специалист-отоларинголог определяет степень подвижности барабанной перепонки и оценивает состояние ушной полости. Иногда наблюдается покраснение, в некоторых случаях - гнойные выделения или пузыри с желтым содержимым – экссудатом. При проведении пункции барабанной перепонки (парацентеза) выделяется слизистая вязкая жидкость с высоким содержанием эозинофилов. Выявить тугоухость позволяет ряд аудиметрических тестов, что особенно важно при обследовании детей, которым сложно описать свое состояние.
Аллергологический анамнез позволяет принять во внимание генетическую предрасположенность к такого рода заболеваниям, а аллергологические тесты – выявить определенный аллерген, вызывающий реакцию гиперчувствительности. Лабораторная диагностика сводится к анализу периферической крови и отделяемого из уха на содержание эозинофилов. Об аллергической природе заболевания также свидетельствуют отсутствие эффекта от традиционного лечения воспаления среднего уха, улучшение состояния на фоне приема антигистаминных препаратов. Врач-аллерголог может предположить аллергический отит, если больной страдает такими сопутствующими заболеваниями, как бронхиальная астма или аллергический ринит. Факт наличия других аллергических реакций, например, крапивницы, отеков, зуда, также поможет специалисту установить верный диагноз.
Диагностика заболевания у детей осложняется тем, что зачастую маленький пациент не в состоянии точно описать свои дискомфортные ощущения. Некоторые дети определяют субъективные симптомы как «треск», жалуются на чувство наполненности, жидкости в ушах. Заподозрить аллергический отит могут родители или другие взрослые, которые имеют возможность общаться с малышом в течение продолжительного времени. Поводом для посещения кабинета детского отоларинголога могут стать невнимательность, рассеянность, постоянно повышенная громкость голоса, задержка речевого развития ребенка.
Лечение аллергического отита
Комплекс терапевтических мероприятий подбирается специалистом на основе клинической картины, течения заболевания и характера аллергена, вызвавшего его. Для выявления причины врачом-аллергологом проводятся специальные аллергопробы. После определения аллергена по показаниям осуществляется специфическая десенсибилизация (гипосенсибилизация) – длительная регулярная аллергенспецифическая иммунотерапия – инъекционные введения постепенно увеличивающихся концентраций аллергена, начиная с минимальной дозы.
От неприятного зуда ушной полости поможет избавиться местная глюкокортикостероидная терапия: с этой целью используют гидрокортизон, кортикостероидные мази. Также назначаются антигистаминные препараты. Для промываний ушной полости применяют растворы борной кислоты, перекиси водорода (3%), этакридина лактата-1. Пациентам рекомендуется полноценное питание, насыщенное витаминами, а если аллергеном является пищевой продукт – диета, его исключающая. Больным показано лечение сопутствующих респираторных заболеваний аллергической природы (вазомоторного ринита, риносинусопатии). В случае присоединения вторичной инфекции назначаются антибиотики по схеме лечения хронического гнойного отита (препараты выбора – эритромицин, амоксициллин, комбинация сульфаметоксазола с триметопримом).
Чтобы не допустить развития серьезных хронических осложнений при длительном нахождении отделяемого в среднем ухе, осуществляют хирургическое лечение. Проводят общеполостную операцию, которая назначается с целью купирования гнойного процесса, предупреждения его прогрессирования и развития опасных для жизни последствий. Такая операция сопряжена с риском тугоухости и возможной необходимости проведения последующих функциональных операций.
Прогноз и профилактика
При аллергическом отите прогноз у пациентов любого возраста чаще всего благоприятен. Чтобы избежать появления этой патологии, прежде всего, необходимо свести контакты с аллергеном к минимуму, а лучше исключить их совсем. Но в большинстве случаев это сделать непросто, особенно если речь идет об аллергии на сезонную пыльцу, на домашнюю пыль, на шерсть животных. Людям, страдающим от пищевой аллергии проще ограничить контакт с аллергеном, исключив аллергенный продукт из своего рациона.
Своевременная диагностика заболевания специалистом и правильно подобранное лечение существенно снизят риск появления осложнений и помогут избежать хирургического вмешательства. По возможности необходимо избегать самолечения не только в целях профилактики осложнений, но и в целях предотвращения развития резистентности или инициации дополнительных реакции сенсибилизации при приеме неверно подобранных антибиотиков.
3. Различные клинические формы одной болезни: аллергический ринит, конъюнктивит, отит/ Зайков С.В. и др.//Здоровье Украины. - 2016.
Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы

Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
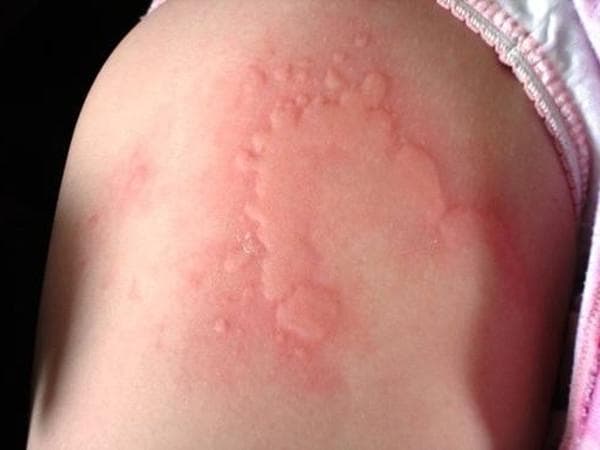
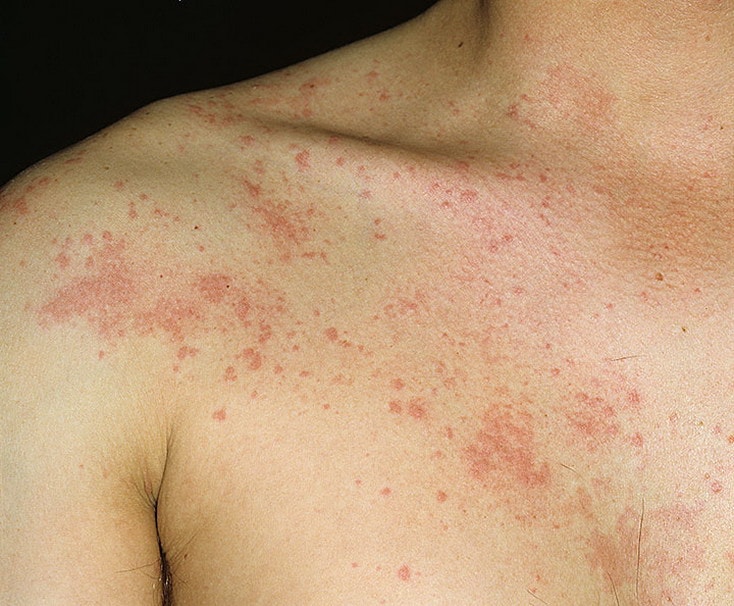
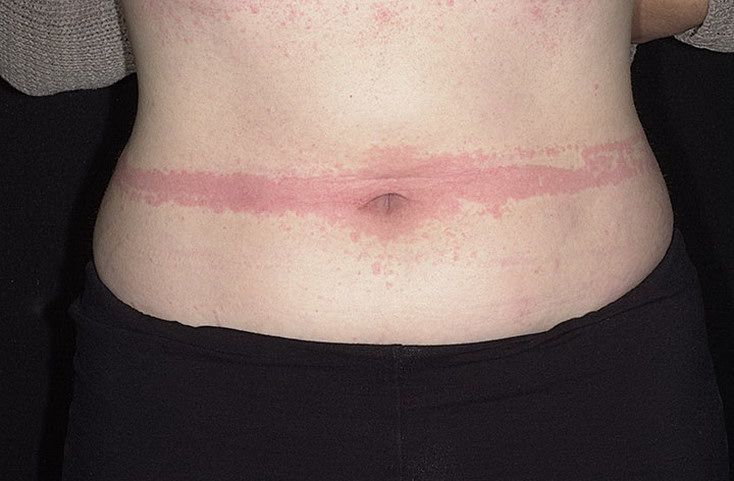
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
- аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
- неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Барр, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Оставьте телефон –
и мы Вам перезвоним
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
Читайте также:




