Опухают верхние веки и как бы мелкие прыщики
Обновлено: 24.04.2024
Отек глаз определяется при офтальмологических, некоторых отоларингологических и соматических заболеваниях, травматических повреждениях, нарушениях режима дня, контакте с аллергенами. Локализуется на верхнем, нижнем либо обоих веках, бывает одно- или двусторонним. Чаще лучше заметен по утрам. Может сопровождаться повышенным слезотечением, резью в глазах, болью, покраснением кожи, конъюнктивы. Причину устанавливают на основании данных опроса, физикального обследования, осмотра структур глаза, рентгенографии, УЗИ. До постановки диагноза показан зрительный покой.
Почему отекают глаза
Физиологические причины
Наиболее распространенной физиологической причиной отечности под глазами по утрам является прием большого количества жидкости, алкоголя, острых, соленых продуктов в вечернее время. Отек двусторонний, симметричный. В случае сна в одной позе может быть сильнее с той стороны, на которой спал человек. Исчезает через 1-2 часа. В число других провоцирующих факторов входят:
- Переутомление, недосып, стрессы. За ночь организм не успевает восстановиться, перегрузка нервной системы негативно отражается на внешнем виде.
- Слезы. Плач в вечерние часы наутро вызывает припухлость глаз, особенно при интенсивном растирании кожи, активном использовании платка.
- Перенапряжение глаз. Возникает вследствие длительной работы на компьютере, продолжительного просмотра телепередач.
- Воздействие ультрафиолета. Веки отекают после пребывания на солнце, что связано с определенными реакциями в коже, раздражением слизистой.
Существенную роль в появлении отеков играет возраст. Однако припухлость под глазами у пожилых людей не обязательно обусловлена отеком, аналогичное впечатление создают жировые мешки, выступающие под кожу. В отличие от отеков, такая припухлость имеет стабильный характер, не уменьшается в течение дня.
Косметика, косметологические процедуры
У женщин отек глаз иногда появляется вследствие неправильного использования косметики (например, наложения жирного крема на ночь), применения средств с раздражающими кожу компонентами, индивидуальной непереносимости. Еще одной возможной косметологической причиной является татуаж.
В норме отечность после татуажа исчезает в течение суток. Длительное сохранение симптома может указывать на низкое качество или слишком глубокое введение пигмента, неправильный выбор анестетика, повышенную сухость кожи век, развитие аллергической реакции. Кроме того, кратковременный реактивный отек обнаруживается после омолаживающих процедур: лифтинга век, контурной пластики.

Гормональные колебания у женщин
Многие женщины замечают припухлость глаз перед началом менструаций. Особенно ярко этот признак проявляется у больных предменструальным синдромом. Гормональная перестройка в период гестации способствует накоплению жидкости в тканях, поэтому беременные часто отмечают отек под глазами, нарастающий по мере увеличения срока беременности. Наряду с физиологическими гормональными изменениями отек может быть обусловлен нарушениями функции почек.
Климакс также сопряжен с изменениями уровня гормонов. В этот период пациенток нередко беспокоят пастозность век и лица, наиболее заметные в утренние часы, не исчезающие даже при достаточном количестве сна, строгом соблюдении питьевого режима. Иногда отечность у пожилых развивается на фоне гормонозаместительной терапии, а у женщин репродуктивного возраста – в результате приема оральных контрацептивов.
Болезни глаза
Отеком сопровождаются многие воспалительные и невоспалительные поражения глаз. Причиной припухлости становятся следующие патологии:
- Конъюнктивит. Существует множество разновидностей конъюнктивита (вирусные, бактериальные, грибковые, неинфекционные), которые несколько различаются по своим клиническим проявлениям. Общими симптомами являются отечность век и конъюнктивы, обычно – нерезко выраженная, гиперемия, ощущение «песка», зуд, жжение, слезотечение.
- Кератит. Поражение роговицы обусловлено травмами, инфекциями, болезнями других структур глаза, аллергией, авитаминозом. Наряду с отеком наблюдаются боли, непереносимость яркого света, ощущение инородного тела, блефароспазм.
- Тенонит. Воспаление теноновой капсулы, как правило, имеет инфекционную этиологию. Отек дополняется экзофтальмом, двоением в глазах, интенсивными болями, иррадиирующими в лоб, надбровные дуги.
- Кератомаляция. Очаговые некрозы роговицы чаще имеют двусторонний характер, провоцируются белковым голоданием, болезнями печени. Наблюдаются отек и гиперемия век, слезотечение, светобоязнь, снижение зрения, формирование дефектов роговицы.
- Кератопатия. Припухлость глаз обнаруживается при нейротрофической форме, сочетается с помутнением, потерей чувствительности роговицы.
Гнойные процессы
Ячмень является самой распространенной причиной обращения к офтальмологам, сопровождается ограниченным локальным отеком. Припухлость быстро нарастает, сочетается с болью, гиперемией, иногда достигает такой степени, что пациент не может открыть глаз. Затем в центре припухлости появляется желтоватый гнойный очаг. После самопроизвольного или активного вскрытия гнойника отек и другие проявления быстро регрессируют.
При неинфицированном халязионе отек отсутствует. Развитие воспалительного процесса знаменуется появлением локального отека, покраснения, боли. При образовании абсцесса либо флегмоны века отечность становится ярко выраженной, распространяется на весь глаз. Отмечается пульсирующая боль, иногда выявляются блефарит, гипертермия, симптомы интоксикации.
Дакриоцистит возникает на фоне дакриостеноза (нарушения проходимости слезного канала). Припухлость локализуется во внутреннем углу глаза. При надавливании на пораженную зону из слезных точек выделяется гнойный или слизисто-гнойный секрет. Патология может осложняться флегмоной слезного мешка. В подобных случаях веко полностью смыкается из-за отека, припухлость охватывает щеку, околоносовую область, иногда – противоположную сторону лица.
При эндофтальмите отек умеренный, наблюдается выраженная инъекция слизистой, формирование гнойного очага, просвечивающего через зрачок. У пациентов с панофтальмитом в процесс вовлекаются все структуры глаза. Отек настолько тяжелый, что иногда приводит к ущемлению слизистой веками. Определяются экзофтальм, помутнение роговицы, расплавление радужки, резкое снижение зрения вплоть до слепоты.
Рожистое воспаление век проявляется резко выраженным отеком, распространяющимся на верхнюю часть щеки. Движения век ограничиваются из-за припухлости. Кожа в области поражения становится горячей, болезненной. При гангренозной форме наблюдается формирование язвенных дефектов. Отмечаются повышение температуры, симптомы интоксикации, регионарный лимфаденит.
Травматические повреждения
Отек является постоянным симптомом механических повреждений глаз, в число которых входят:
- Тупые травмы: контузия радужки, иридодиализ, подвывих и вывих хрусталика, гемофтальм, разрывы склеры. Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза.
- Ранения: повреждение структур глаза инородными телами и посторонними предметами, не остающимися в ране. Вначале отек незначительный, прогрессирует при инфицировании, развитии осложнений.
- Повреждения орбиты: разрыв сухожилия верхней косой мышцы, переломы стенок глазницы. Типичен быстро нарастающий отек. Выявляются гематомы, подкожная эмфизема, экзофтальм или эндофтальм.
Ожоги глаз чаще химические, вызываются щелочами, кислотами, компонентами аэрозольных средств самообороны, строительных красок, лаков. Термические повреждения развиваются под воздействием пара, частиц металла, легковоспламеняющихся смесей для фейерверков. Лучевые ожоги провоцируются ионизирующим излучением, инфракрасными или ультрафиолетовыми лучами.
Особой формой лучевого ожога глаз является снежная слепота – повреждение глаз ультрафиолетовым излучением на большой высоте. Отек при ожогах сочетается со слезотечением, светобоязнью, болями, покраснением кожи век, конъюнктивы. В тяжелых случаях образуются очаги некроза. При термическом воздействии структуры глаза могут оставаться интактными из-за рефлекторного смыкания глазной щели.
Кроме того, выраженная отечность, периорбитальные гематомы наблюдаются при переломах близлежащих костных структур: верхней челюсти, скуловой кости, костей носа. Особо нужно выделить переломы основания черепа (средней черепной ямки), при которых симптом очков – кровоизлияния, отек периорбитальной зоны появляются не сразу, а через 12-24 часов после травмы.
Специфические инфекции
Поражения с отечностью глаз могут быть связаны с инфицированием бактериями, вирусами, внутриклеточными паразитами, которые вызывают ИППП. Заражение хламидиями трахоматис происходит контактным путем – возбудитель попадает в глаза через руки, салфетки, носовые платки, полотенца. Вызывает трахому, которая вначале протекает с симптомами конъюнктивита (паратрахомы), а затем осложняется поражением роговицы.
Бленнорея у взрослых в 2/3 случаев провоцируется гонококками, иногда выявляются ассоциации с хламидиями. Отмечаются отек, покраснение, гноетечение из глаз. Возможно формирование язв роговицы, развитие эндофтальмита, панофтальмита. Офтальмогерпес вызывается вирусом простого герпеса, возникает при случайном инфицировании или персистенции возбудителя в организме. Отек сочетается с проявлениями конъюнктивита, увеита, иридоциклита.
Паразитозы
Перечень паразитарных инфекций с отеком глаз включает следующие заболевания:
- Лоаоз. Жжение, припухлость век, гиперемия конъюнктивы, слезотечение, ощущение движения паразита возникают на фоне полного здоровья, проходят при проникновении червя в периорбитальную клетчатку.
- Дерматобиаз. При попадании личинки овода в глаз развивается офтальмомиаз, сопровождающийся отеком, болями, нарушениями зрения, ощущением шевеления под кожей.
- Дирофиляриоз. Мелкие круглые черви чаще проникают в клетчатку век и конъюнктиву. Внешние проявления болезни напоминают ангионевротический отек. Наряду с припухлостью отмечается снижение подвижности века, сильный зуд, слезотечение.
- Трихинеллез. Личинки трихинелл распространяются по всему организму, поэтому наблюдается ярко выраженная общая симптоматика: слабость, гипертермия, боли в мышцах, нарушения пищеварения.
Аллергия
Внезапно возникающий отек, зуд, жжение, покраснение конъюнктивы обнаруживаются при аллергическом конъюнктивите и блефароконъюнктивите. В период цветения растений часто выявляется поллинозный конъюнктивит. В другое время года припухлость век и другие симптомы могут объясняться аллергией на салицилаты, домашнюю пыль, шерсть животных. Ярко выраженный отек глаз в сочетании с отечностью лица, затруднениями дыхания наблюдается при отеке Квинке.
Аутоиммунные патологии
Псевдотумор орбиты чаще всего диагностируется у пациентов, страдающих аутоиммунными заболеваниями: СКВ, узелковым периартериитом, болезнью Вегенера. В зависимости от локализации поражения (глазодвигательные мышцы, слезные железы, кровеносные сосуды) отек может сочетаться с диплопией, экзофтальмом, болью, птозом, гиперемией кожи и слизистых.
Эндокринная офтальмопатия развивается у больных с аутоиммунными патологиями щитовидной железы. Проявляется отечностью периорбитальной области, светобоязнью, слезотечением, ощущением давления, «песка» в глазах. Возможно возникновение одностороннего или ассиметричного экзофтальма. Течение патологии хроническое прогрессирующее, увеличение отека дополняется диплопией, головными болями, инъекцией конъюнктивы.
При пластическом ревматическом увеите отек появляется на начальной стадии, вместе с признаками конъюнктивита. В дальнейшем присоединяются изменения со стороны зрачка, боли, фотофобия, слезотечение. При других формах ревматического увеита отечность может отсутствовать.
Другие причины
Наряду с заболеваниями глаз и их придатков отек может провоцироваться следующими патологическими состояниями:
- Острые инфекции. Легкая пастозность лица и век наблюдается при многих острых инфекционных болезнях, сопровождающихся повышением температуры, общей интоксикацией. Наиболее ярко отек выражен при дифтерийном, коревом, аденовирусном конъюнктивите.
- Поражения почек: гломерулонефрит, амилоидоз, различные варианты нефропатии, ХПН. Отеки под глазами мягкие, подвижные, возникают после ночного сна, сочетаются с желтоватым оттенком кожи. При незначительном нарушении функции почек быстро проходят после изменения положения тела, перехода к режиму дневной активности. При значительном снижении функции уменьшаются, но не исчезают.
- Сердечно-сосудистые болезни: пороки сердца, кардиомиопатии, констриктивный перикардит, кардиосклероз, гипертоническая болезнь, амилоидоз, ревматизм. Под глазами обнаруживается достаточно плотный отек, который появляется или нарастает ближе к вечеру. Кожа прохладная, с синюшным оттенком.
- Эндокринные патологии: гипотиреоз, микседема. Припухлость сохраняется постоянно, наблюдаются сухость, ломкость волос, желтоватый оттенок кожных покровов. У больных микседемой из-за выраженного отека возникает сужение глазных щелей.
- ЛОР-болезни: синуситы и орбитальные осложнения синуситов. При этмоидите отекают внутренние отделы верхнего и нижнего века, при фронтите – верхнее веко, при гайморите преобладает отек нижнего века. Из-за гематогенного или контактного распространения инфекции развиваются абсцессы и флегмоны век, флегмона орбиты, остеопериостит глазницы с выраженным диффузным отеком, острой болью, интоксикацией.
- Заболевания кожи. Дерматит век выявляется при некоторых инфекциях, аллергических реакциях, под воздействием физических, химических факторов. Проявляется диффузным отеком, гиперемией, зудом, жжением, высыпаниями на веках.
Диагностика
Выяснением причины отека глаз занимаются врачи-офтальмологи. По показаниям пациентов направляют на консультацию к челюстно-лицевому хирургу, отоларингологу, терапевту, другим специалистам. Врач уточняет время и обстоятельства появления симптома, устанавливает иные признаки заболевания, проводит внешний осмотр. Для оценки состояния глаз выполняются следующие диагностические процедуры:
- Визометрия. Базовое исследование, осуществляемое в начале диагностического поиска. Позволяет оценить остроту зрения либо исследовать светоощущение путем определения светопроекции.
- Бесконтактная тонометрия. Внутриглазное давление определяют на обоих глазах, измеряют центральную толщину роговицы. Повышение или понижение ВГД может свидетельствовать о наличии проникающего ранения, иридоциклита, других патологий.
- Офтальмоскопия. Осмотр глазного дна проводится под мидриазом, дает возможность оценить состояние сетчатки, прозрачность оптических сред глаза.
- Диафаноскопия. Подтверждает наличие абсцессов, рубцов, инородных тел.
- УЗИ глаза. Визуализирует структуры глаза, сосуды, мышцы, нервы. Используется для обнаружения инородных тел, кровоизлияний, помутнения роговицы.
- Рентгенография. Рентгенологическое исследование орбиты производится при рентгеноконтрастных инородных телах, подозрении на перелом стенки глазницы. Для изучения состояния протоков слезной железы осуществляется дакриоцистография.
- Лабораторные исследования. Показанием к проведению микробиологического анализа являются гнойные процессы. Для обнаружения хламидий, гонококков, ВПЧ назначается ПЦР.

Лечение
Помощь на догоспитальном этапе
При ожогах следует промыть глаз проточной водой. Использовать щелочи и кислоты для нейтрализации действия химических веществ запрещается. Пациентам с травмами необходимо наложить повязку для обеспечения покоя, исключения движений глаз и зрительной нагрузки. Самостоятельно удалять инородные тела нельзя, чтобы не усугубить повреждение. При всех заболеваниях глаз важно соблюдать правила личной гигиены.
Консервативная терапия
Тактика консервативного лечения определяется причиной отека под глазами. Возможно использование следующих препаратов:
- Обезболивающие средства. Анальгетики в каплях вводят для уменьшения болей в процессе обследования. В последующем назначают таблетированные формы.
- Антибиотики. В первые дни применяют антибактериальные средства широкого спектра действия. После получения результата микробиологического исследования корректируют схему терапии с учетом антибиотикочувствительности.
- Антисептики. Показаны при конъюнктивитах, после удаления поверхностно расположенных инородных тел.
- Стимуляторы репарации. Необходимы при повреждениях роговицы вследствие ран, эрозий, посттравматических дефектов.
- Антигистаминные средства. Рекомендованы при аллергических заболеваниях.
По показаниям осуществляют парабульбарные, ретробульбарные, субконъюнктивальные инъекции. Применяют физиотерапевтические методики, проводят массаж век.
Хирургическое лечение
С учетом характера патологии могут выполняться следующие хирургические вмешательства:
- Травматические повреждения: наложение швов на веко, конъюнктиву или роговицу, удаление инородных тел конъюнктивы и роговицы, некрэктомия и кератопластика при ожогах.
- Гнойные процессы: вскрытие ячменя, дакриоцисториностомия, витрэктомия, эвисцерация, энуклеация глазного яблока.
- Другие болезни глаз: сквозная кератопластика, трансплантация роговицы.
В отдаленном периоде после травм и гнойных заболеваний некоторым пациентам требуются устранение птоза, исправление выворота или заворота века, антиглаукоматозные операции при вторичной глаукоме, другие вмешательства.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
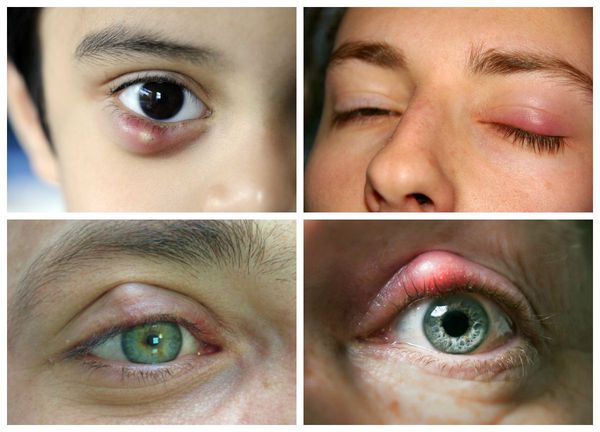
Ячмень и халязион: причины появления, симптомы, диагностика и способы лечения.
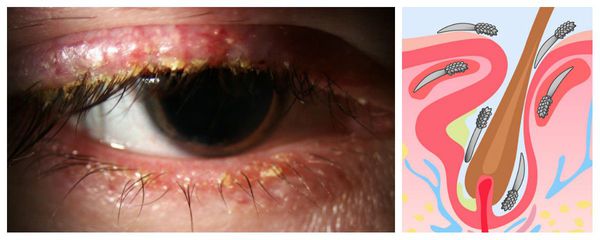
Ячмень, гордеолум - это острое гнойное воспаление, возникающее в результате попадания инфекции в сальные или потовые железы, расположенные по краям века (наружный ячмень), или в мейбомиевые железы, которые находятся в толще века (внутренний ячмень).
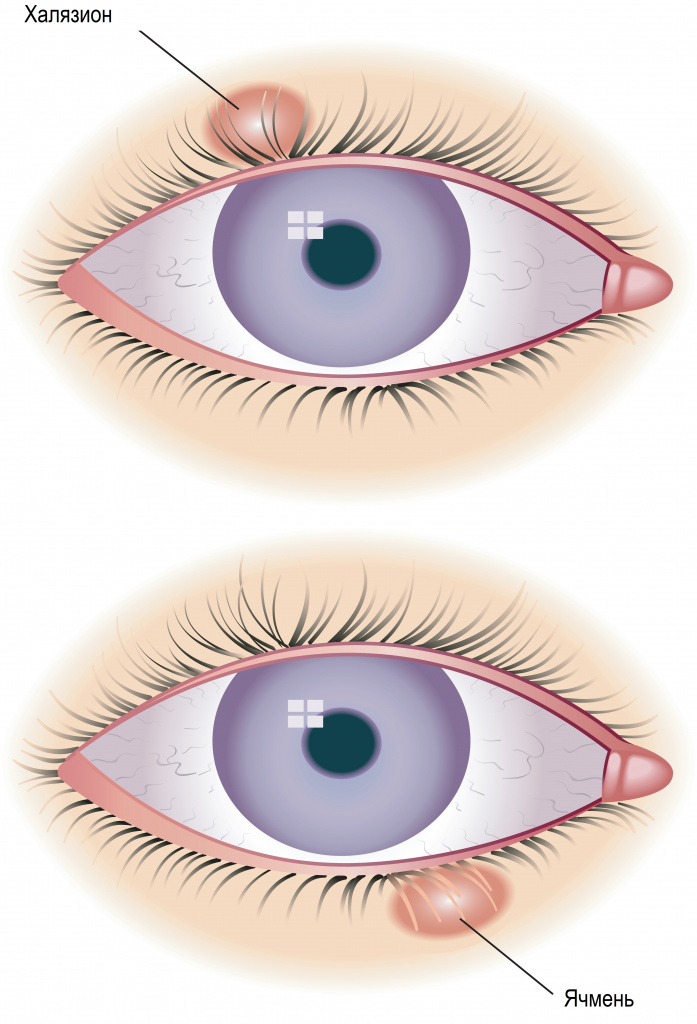
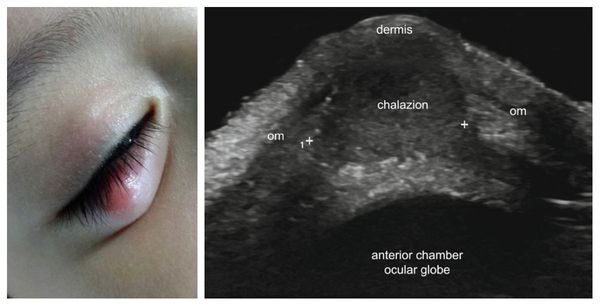
Часто ячмень путают с халязионом, поскольку внешне они действительно похожи. Однако это два совершенно разных заболевания, и объединяет их только локализация – кожа век. Халязион – это неинфекционное хроническое воспаление хряща вокруг мейбомиевой железы.
![Халязион_ячмень.jpg]()
Причины появления ячменя и халязиона
Непосредственной причиной развития гордеолума является бактериальная инфекция. В 90% случаев его возбудителем служит золотистый стафилококк. Попадание микроорганизмов внутрь железы века приводит к закупорке выводного протока и скоплению гнойного секрета. Развитию инфекционного процесса способствуют нарушения правил гигиены при использовании контактных линз, привычка тереть глаза руками, расчесывание век, использование грязного полотенца, а также применение некачественной косметики и обсемененных приспособлений для нанесения макияжа.
Нередко ячмень развивается у пациентов с сахарным диабетом, различными иммунодефицитными состояниями, при гиповитаминозах, хронических заболеваниях желудочно-кишечного тракта.
Отмечается предрасположенность к формированию ячменя у людей с жирной кожей, угревой сыпью, фурункулезом.
Халязион не связан с инфекционным воспалением и возникает в результате закупорки выводного протока мейбомиевой железы; что приводит к ее растяжению с последующим прорывом секрета в окружающие ткани хряща. В результате в толще века формируется плотно-эластичный безболезненный узелок (гранулема) размером до горошины. Кожа над узелком подвижна, не изменена.
Классификация ячменя, халязиона
Ячмень и халязион могут быть как единичными, так и множественными.
В зависимости от локализации ячмень классифицируют как наружный и внутренний.
Наружный ячмень располагается на ресничном крае века с внешней стороны, связан с гнойным воспалением сальных или потовых желез.
Внутренний ячмень, или мейбомит, формируется на внутренней стороне века в результате гнойного воспаления мейбомиевых желез и встречается значительно реже, чем наружный.
В зависимости от глубины поражения различают поверхностный халязион (воспаление присутствует только в мейбомиевой железе) и глубокий (воспаление развивается в хряще века). Клинические проявления при этом никак не различаются.
Симптомы ячменя и халязиона
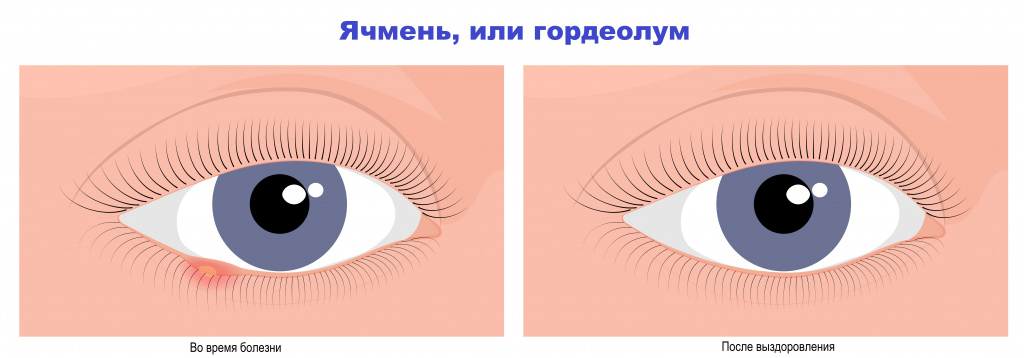
Ячмень. В самом начале заболевания при зажмуривании у пациента появляется ощущение дискомфорта у свободного края века. По мере развития воспалительного процесса возникают боль, покраснение и отек участка века. Интенсивность боли обычно соответствует степени выраженности отека. Через 1-3 дня в центре очага формируется гнойничок, который через 2-3 дня прорывается наружу. После самопроизвольного вскрытия и при адекватной терапии воспалительные явления (покраснение, отечность, болезненность) постепенно стихают, наступает излечение.Внутренний ячмень можно увидеть только при вывороте века. Отмечаются локальный отек и воспаление конъюнктивы (слизистой оболочки) века.
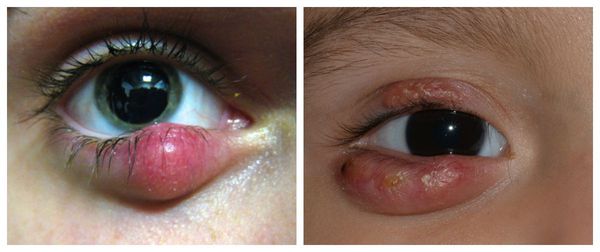
Халязион представляет собой безболезненное локальное подкожное образование в форме шарика. При неосложненном течении кожа над ним обычно не изменена.
Диагностика ячменя и халязиона
Диагноз устанавливается на основании жалоб и данных осмотра пациента.В случае ячменя при осмотре выявляют локальную гиперемию (покраснение) и отек края века в области волосяного фолликула ресницы. При пальпации века пациент жалуется на боль.
При неосложненном халязионе болезненность и покраснение века, как правило, не обнаруживаются.
В начале заболевания клинические проявления внутреннего ячменя и халязиона могут быть схожи. От ячменя халязион отличается лишь большей плотностью, отсутствием признаков острого воспаления, а кожа над ним легко смещается.
Установить правильный диагноз и назначить адекватное лечение может только врач.
Лабораторная и инструментальная диагностика в большинстве случаев не требуется.
К каким врачам обращаться
Лечением пациентов с воспалительными заболеваниями век занимаются офтальмологи.Лечение ячменя и халязиона
Во избежание осложнений категорически не рекомендуется выдавливать или прокалывать ячмень. Поскольку причина гордеолума – бактериальная инфекция, основа лечения – антибактериальные средства. Используют глазные капли и мази, содержащие антибиотик. Как и при любом другом лечении антибиотиком, крайне важным является соблюдение кратности использования и продолжительности курса, согласно рекомендациям врача.
![До и после.jpg]()
Несоблюдение схемы назначения антибиотиков может привести к формированию антибиотикорезистентности (устойчивости бактерии к данному антибиотику), неэффективности терапии и необходимости повторного курса уже другого лекарственного препарата.
Лечение халязиона включает применение противовоспалительных средств – глюкокортикостероидов в форме мазей для обработки век или введение раствора в толщу халязиона. Врачом могут быть рекомендованы теплые компрессы, массаж век. При крупных размерах халязиона, а также при неэффективности медикаментозной терапии применяют хирургическое лечение – удаление халязиона, в том числе лазерным методом.
Осложнения ячменя, халязиона
Осложнения, которые могут развиться из-за выдавливания ячменя – распространение инфекции на окружающие ткани: конъюнктивит, флегмона глазницы, менингит и даже сепсис. Кроме того, описаны случаи воспалительных изменений в сосудах с развитием их закупорки (тромбоз вен в области глаза).
Халязион может осложниться бактериальным воспалением, а халязион крупных размеров - вызвать нарушение зрения.
Профилактика ячменя, халязиона
Основа профилактики формирования ячменя и халязиона - соблюдение правил личной гигиены: необходимо пользоваться только личной косметикой и личным полотенцем, правильно хранить контактные линзы, не прикасаться грязными руками к глазам.Для предупреждения рецидивов халязиона может быть рекомендован массаж век для улучшения оттока секрета мейбомиевых желез, очищение век с помощью специальных косметических средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина
![Нежибовская Юлия Валерьевна, офтальмолог (окулист), детский офтальмолог - Севастополь]()
Определение болезни. Причины заболевания
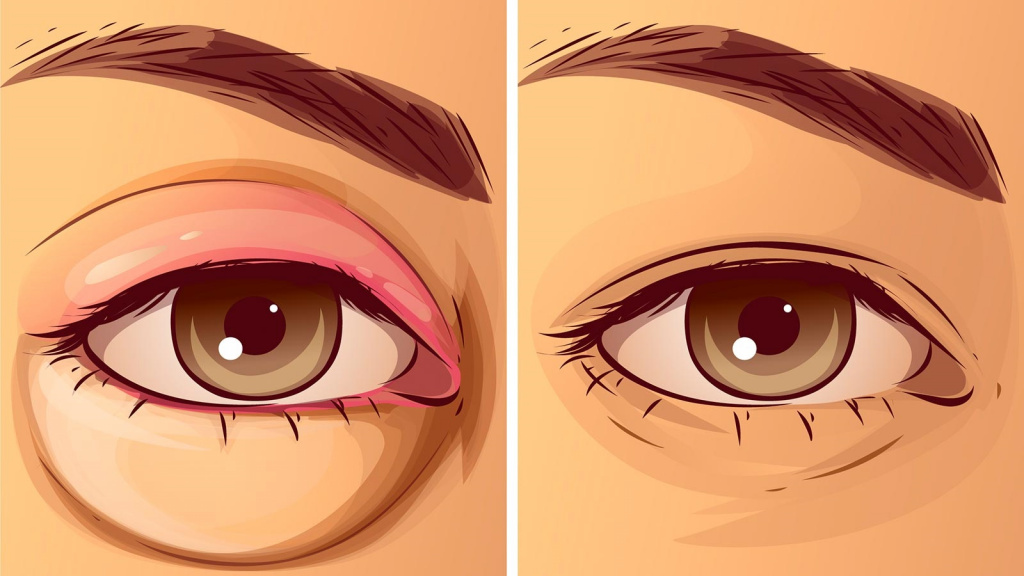
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
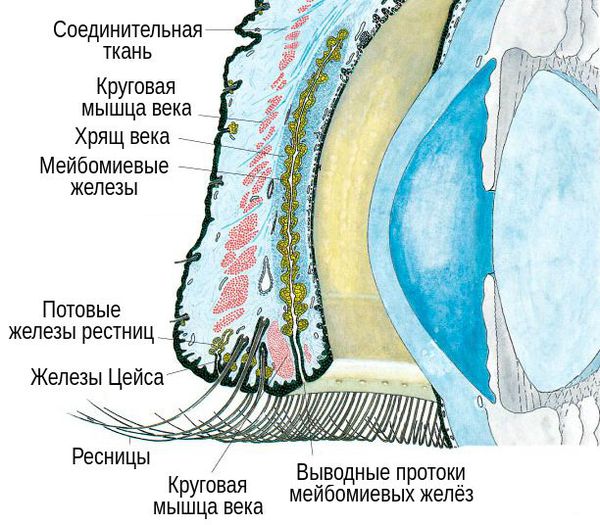
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
![Строение верхнего века]()
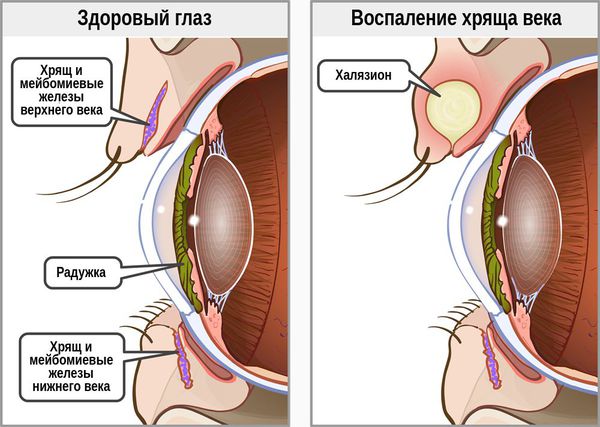
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
![Воспаление хряща верхнего века]()
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
![Поражение верхнего века клещом демодекс]()
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
![Признаки халязиона]()
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
![Большой одиночный халязион нижнего века (слева) и множественный халязион (справа)]()
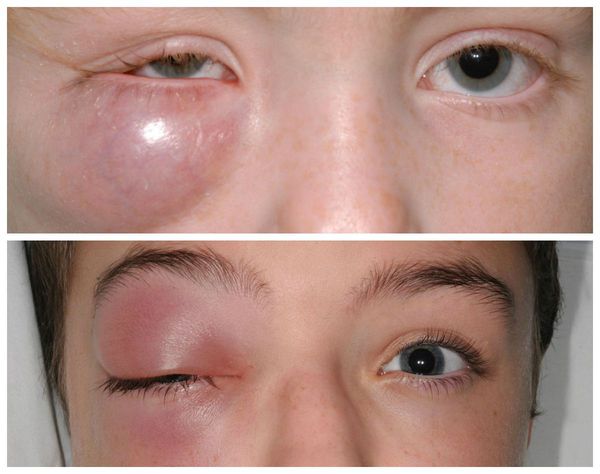
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
![Пресептальный целлюлит]()
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
![УЗИ халязиона]()
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
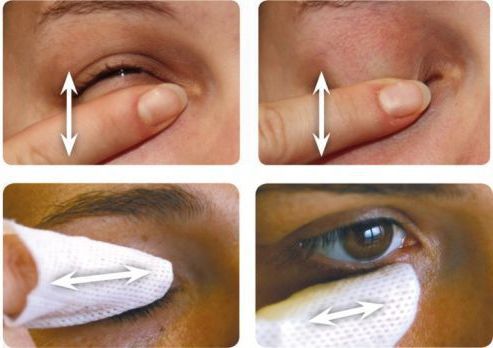
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
![Гигиенический массаж век]()
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
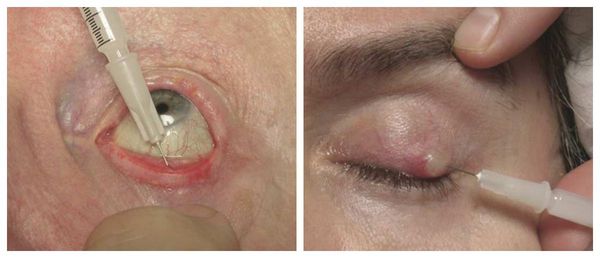
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
![Интралезиональная стероидная инъекция]()
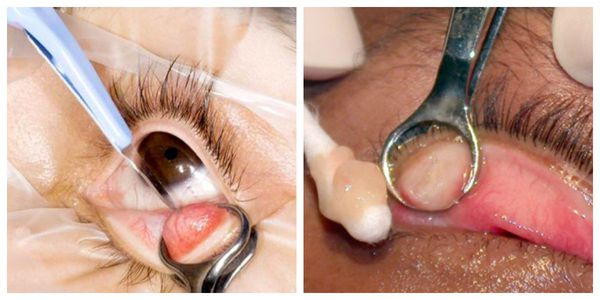
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
![Операция по удалению халязиона]()
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
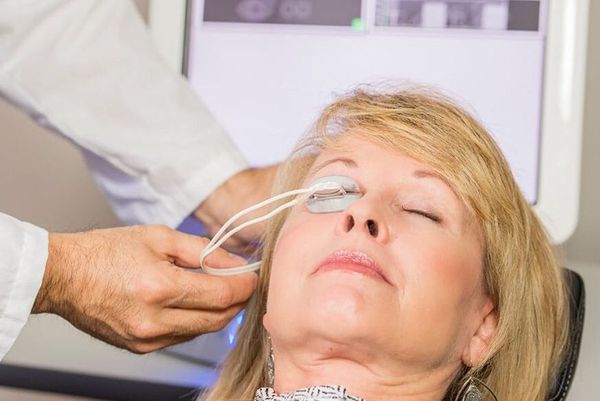
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
![Профилактика халязиона аппаратом LipiFlow]()
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Читайте также: