Определение инвалидности при склеродермии у ребенка
Обновлено: 24.04.2024
Если вам отказывают в направлении на МСЭ, то должны выдать справку об отказе в направлении на МСЭ, что дает вам право подать документы на МСЭ самостоятельно без направления (п. 19 Правил признания лица инвалидом, утвержденные Постановлением Правительства РФ от 20.02.2006 №95).
Что делать если пациент не в состоянии прибыть на освидетельствование в учреждение МСЭ?
Если получатель государственной услуги не может явиться в бюро и необходимо провести МСЭ на дому, дополнительно представляется соответствующее заключение медицинской организации, оказывающей лечебно-профилактическую помощь (п. 90 Регламента по предоставлению государственной услуги по проведению медико-социальной экспертизы).
Как устанавливается инвалидность?
При установлении инвалидности учитывается количественная оценка степени выраженности стойких нарушений функций организма человека при новообразованиях. Она основывается преимущественно на оценке локальных факторов прогноза: локализация и размер опухоли, анатомическая форма роста, темп роста, степень прорастания стенки органа (степень инвазии), гистологическое строение и степень дифференцировки, степень злокачественности, характер поражения регионарных лимфатических узлов, наличие или отсутствие отдаленных метастазов, стадия опухолевого процесса (по системе TNMG). Учитывается также возможность адаптации и компенсации, наличие осложнений.
Что такое ИПРА инвалида?
ИПРА инвалида - комплекс оптимальных для инвалида реабилитационных мероприятий, включающий в себя отдельные виды, формы, объемы, сроки и порядок реализации медицинских, профессиональных и других реабилитационных мер, направленных на восстановление, компенсацию нарушенных функций организма, формирование, восстановление, компенсацию способностей инвалида к выполнению определенных видов деятельности.
Как внести изменения в ИПРА инвалида?
При необходимости внесения дополнений или изменений в ИПРА инвалида, оформляется новое направление на медико-социальную экспертизу и составляется новая ИПРА инвалида.
Обязан ли работник, после установления ему группы инвалидности, сообщать об этом работодателю?
Обязанность работника представлять документы, подтверждающие его инвалидность, работодателю нормативно не предусмотрена. Работник может представить такие документы по собственному желанию, причем как при приеме на работу, так и в процессе трудовой деятельности.
Может ли работник отказаться от реабилитационных мероприятий, указанных в ИПРА?
Работник вправе отказаться от того или иного вида, формы и объема реабилитационных мероприятий, указанных в ИПРА (ИПР), а также от реализации программы в целом. В этом случае работодатель освобождается от ответственности за ее исполнение. (ч. 5 ст. 11 Закона N 181-ФЗ, ч. 7 ст. 11 Закона N 181-ФЗ.)
Какие права имеет инвалид на работе?
- Продолжительность рабочего времени инвалидов и оплата их работы - не более 35 часов в неделю с сохранением полной оплаты труда (для инвалидов I и II группы);
- Привлечение инвалидов к сверхурочной работе, работе в выходные, праздничные дни, а также в ночное время допускается только с их письменного согласия и при условии, что это не запрещено им по состоянию здоровья в соответствии с медицинским заключением;
- Продолжительность ежегодного оплачиваемого отпуска инвалидов увеличена и должна составлять не менее 30 календарных дней (ч. 5 ст. 23 Закона N 181-ФЗ);
- Работодатель обязан предоставить работнику-инвалиду по его письменному заявлению отпуск без сохранения заработной платы продолжительностью до 60 календарных дней в году (абз. 5 ч. 2 ст. 128 ТК РФ, письмо Роструда от 16.04.2014 N ПГ/3387-6-1);
- Работодатель обязан создавать и оснащать (оборудовать) специальные рабочие места для трудоустройства инвалидов. (ч. 1 ст. 22 Закона N 181-ФЗ.);
- Установление легкого труда для инвалидов.
Если инвалид, в соответствии с ИПРА не может больше работать на прежней работе?
Работника, нуждающегося в переводе на другую работу в соответствии с медицинским заключением с его письменного согласия работодатель обязан перевести на другую имеющуюся работу, не противопоказанную работнику по состоянию здоровья (ст. 73 ТК РФ), за работником сохраняется прежний средний заработок в течение одного месяца со дня перевода. Также, согласно п. 9 Правил признания лица инвалидом, утвержденные Постановлением Правительства РФ от 20.02.2006 №95, инвалидность I группы устанавливается на два года, а инвалидность II и III групп - на один год. Таким образом, если работник-инвалид, нуждающийся в более легкой работе, предоставил работодателю документы, подтверждающие установление инвалидности на указанный срок, оформляется временный перевод.
Если работник отказывается в переводе на другую работу в соответствии с его медицинским заключением?
Если в соответствии с медицинским заключением работник нуждается во временном переводе на другую работу на срок более четырех месяцев или в постоянном переводе, то при его отказе от перевода либо отсутствии у работодателя подходящей работы трудовой договор прекращается в соответствии с п. 8 ч. 1 ст. 77 ТК РФ. Увольняемому работнику в таком случае выплачивается выходное пособие в размере двухнедельного среднего заработка (ч. 3 ст. 178 ТК РФ).
Что такое ВМП и сколько это стоит?
ВМП – высокотехнологичная медицинская помощь.
ВМП оказывается в соответствии с Перечнем видов ВМП, включенных в базовую программу ОМС, и Перечнем видов ВМП, не включенных в базовую программу ОМС. Независимо от вида ВМП является бесплатной, поскольку включена в Программу государственных гарантий бесплатного оказания гражданам медицинской помощи и финансируется ФФОМС.
Как получить высокотехнологичную медицинскую помощь?
Шаг 1. Обратитесь к лечащему врачу.
Шаг 2. Дождитесь оформления талона на ВМП.
Шаг 3. Дождитесь решения комиссии медицинской организации, оказывающей ВМП, и госпитализации в принимающую медицинскую организацию.
Шаг 4. По завершении оказания ВМП получите рекомендации.
Как узнать статус талона на ВМП?
Статус талона можно посмотреть на официальном сайте Минздрава России: ссылка
Что делать, если врач отказывается направлять пациента для получения высокотехнологичной медицинской помощи?
- Обращение с заявлением или жалобой к иному уполномоченному лицу направляющей медицинской организации;
- Обращение с заявлением или жалобой в Росздравнадзор или орган государственной власти субъекта РФ в сфере здравоохранения;
- Обращение в страховую медицинскую организацию или территориальный фонд ОМС;
- Обращение в суд с заявлением о признании незаконным бездействия медицинских работников или отказа в направлении для оказания ВМП.
Каков срок действия квоты и где ее можно получить?
Квота выдается в департаменте здравоохранения по месту жительства в конкретное лечебное учреждение и действительна с момента ее выдачи до 31 декабря текущего года.
Будет ли действительна квота при повторной госпитализации?
При повторной госпитализации необходимо взять новую квоту на лечение, даже если госпитализация планируется в текущем году.
Что делать, если рецепт есть, но в аптеке лекарства нет?
Нужно поставить рецепт на отсроченное обслуживание в аптеке. Там его обязаны зарегистрировать в журнале неудовлетворенного спроса. Такой журнал должен быть в каждой аптеке, которая занимается выдачей лекарств по льготным рецептам. После регистрации рецепта аптека должна сформировать заявку на препарат в уполномоченную за поставку льготных лекарств в регион фармацевтическую компанию и предоставить препарат пациенту в течение 10-15 дней. Отсроченное обслуживание - это не выбор аптеки - это установленная законодательством обязанность аптеки, и она должна организовать отсроченное обслуживание.
Рецепты выписываются сроком действия 30 дней. Можно ли выписывать рецепт на более длительный срок действия?
Для лечения хронических заболеваний указанным категориям граждан рецепты на лекарственные препараты могут выписываться на курс лечения до 90 дней. (Приложение N 1 к приказу Минздрава России от 20 декабря 2012 г. N 1175н)
ВАЖНАЯ ИНФОРМАЦИЯ ПО ЛЕКАРСТВЕННОМУ ОБЕСПЕЧЕНИЮ!
- О раке
- Рак и его типы
- Рак головы и шеи
- Рак желудка
- Рак кишечника
- Рак легкого
- Диагностика рака лёгкого
- Методы лечения рака лёгкого
- Разновидности рака молочной железы
- Симптомы рака молочной железы
- Тройной негативный рак молочной железы
- Лечении рака молочной железы. Анти-HER2 терапия
- Химиотерапия
- О лекарственных препаратах
- Анти-HER2 терапия в лечении рака молочной железы
- Иммунотерапия
- Ингибиторы ангиогенеза
- Хирургическое лечение
- Новые методы лечения рака
- Набор в клинические исследования
- Что такое клинические исследования и для чего они проводятся?
- Кто может принять участие в клиническом исследовании?
- Как проводятся клинические исследования?
- Что такое информированное согласие?
- Для чего используется плацебо при проведении клинических исследований?
- Где проводятся клинические исследования и как я могу получить информацию об исследованиях, в которых я могу принять участие?
- Ингибиторы ароматазы
- Препараты, подавляющие рецепторы эстрогена
- Другие модуляторы рецепторов эстрогена
- Обезболивание: что важно знать
- В Москве стартовала программа обучения психоонкологической помощи
- Алгоритм действий для эффективного обезболивания
- Анемия
- Инфекционные осложнения, лейкопения и нейтропения
- Кровотечения и тромбоцитопения
- Тошнота и рвота
- Выпадение волос
- Повреждение кожи и её придатков
- Стоматит
- Видео для пациентов
- Симптомы рака
- Диагностика
- Анализы крови
- Общий (клинический) анализ крови
- Биохимический анализ крови
- Мутации BRCA
- В каких случаях стоит проходить генетическое тестирование?
- Генетическое тестирование в России: национальная программа
- СА-125
- Возраст и наследственность
- Вредные привычки и образ жизни
- Хроническое воспаление и инфекции
- Гормоны
- Ультрафиолетовое и радиоактивное излучение
- Реабилитационные учреждения
- Денис Смоляков
- Психологическая помощь
- Проект СО-действие
- Психотерапевтическое отделение ГКБ №5
- Эмоционально-образная терапия онкологических пациентов
- Проект "О.П.О.Р.А"
- Установление инвалидности онкологическим больным
- Как оформить инвалидность
- Как получить льготные лекарства
- Как вернуть деньги за голосообразующий аппарат
- Инструкция о порядке прохождения и обжалования медико-социальной экспертизы (МСЭ) при установлении инвалидности
- АльфаСтрахование
- Реабилитационные учреждения
- ФГБУ "НМИЦ РК"
- Лечебно-реабилитационный клинический центр "Юдино"
- Реабилитационная школа-интернат № 32
- Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина
- «Шередарь» г. Владимир
- «Лазори». г. Липецк
- «Барретстаун» Ирландия
- «Лесные пираты» Германия
- «Мираклион» г. Светлогорск
«Анкор» пригласил Клуб Победителей онкозаболеваний - отметить четырёхлетие со дня своего основания
Тренинг реабилитация "Возвращение к женственности" для женщин, перенесших мастэктомию
Поздравляем Лейлу Владимировну Адамян и Геннадия Тихоновича Сухих с вручением главной награды в России в области медицины – премии «Призвание»
На Череповецком металлургическом комбинате пройдёт акция всероссийского проекта «Онкопатруль»
Склеродермия - одно из наиболее часто встречающихся диффузных заболеваний соединительной ткани ("коллагеноз"), обусловленное иммунопатологической природой с наличием аутоиммунного процесса, характеризующееся системным поражением соединительной ткани по типу фиброза и сосудистой патологией по типу облитерирующего эндоартериита, рецидивирующим характером и прогрессированием.
Склеродермия стоит на втором месте по частоте встречаемости после ЮРА.
Заболевать могут дети любого возраста. Чаще болеют девочки, особенно при системных формах.Этиология и патогенез: этиология неизвестна. Преобладает гипотеза о генетической мультифакториальной предрасположенности в сочетании с неблагоприятными факторами, к которым относят вирусные инфекции, охлаждение, нарушение нейроэндокринной регуляции.
В патогенезе имеют значение иммунный и сосудистый механизм: образование антител к коллагену вызывает цикличный иммунопатологический процесс, поражение эндотелия сосудов приводит к облитерирующему эндоартериолиту.Классификация: - по клинической форме:
1. ограниченная (очаговая) склеродермия:
а) кольцевидная (бляшечная);
б) линейная;
2. системная склеродермия:
а) диффузная;
б) лимитированная;
3.перекрестный синдром (сочетание с другими иммунопатологическими состояниями);
- по течению: острое, подострое, хроническое;
- по степени активности: минимальная, умеренная, максимальная.Клиническая картина: При бляшечной очаговой склеродермии на ранних стадиях наблюдают появление желтовато-розовых эритематозных бляшек, которые эволюционируют в твердые, восковидные или желто-белые очаговые поражения, иногда с фиолетовым ободком.
Чаще очаги располагаются на конечностях и туловище.
Линейная склеродермия характеризуется вначале похожими изменениями, однако очаги быстро приобретают линейную конфигурацию, которая выглядит как широкая полоса, часто располагаясь вдоль сосудисто-нервного пучка любой из конечностей. Особая локальная форма склеродермии располагается на лбу и волосистой части головы и носит название "удар саблей".В патологический процесс, кроме кожи, вовлекаются все лежащие под ней ткани: клетчатка, мышцы, фасции, кости, что приводит к большим деформациям. Поражение лица и головы может сопровождаться увеитом и эпилептическими припадками.
Заболевание часто сопровождается артритами с утренней скованностью, но без выраженных воспалительных явлений, синдромом Рейно, нарушением моторики пищевода; эти изменения не стойкие и не могут свидетельствовать о наличии системной склеродермии.Системная склеродермия встречается у детей редко и вначале проявляется появлением синдрома Рейно, ощущениями онемения и парестезий конечностей, лица, туловища, скованностью в кистях, контрактурой пальцев рук, необоснованными повышениями температуры до субфебрильных цифр, потерей массы тела.
Затем появляется диффузное утолщение кожи пальцев кистей и стоп - патогномоничный признак, отличающий системную и локальную формы склеродермии.
Затем развивается диффузное поражение всех кожных покровов, сопровождающееся телеангиэктазиями и подкожными кальцификатами, особенно в пальцах и локтевых суставах.
Раньше всего поражаются лицо и руки, затем кожа шеи, груди, живота, ног. Цвет кожи меняется от бледного, алебастрового, до коричневого, бронзового. В процесс вовлекаются внутренние органы: пищевод (эзофагит), легкие (фиброз легочной ткани), сердце (миокардит, перикардит), почки (злокачественная гипертония).
Очаговые формы склеродермии не трансформируются в системные и не дают распространения.Осложнения: потеря зрения, эпилепсия, деформации конечностей с нарушением двигательных функций, уродующие нарушения, фибрози- рующий апьвеолит с развитием хронической, легочной недостаточности, адгезивный перикардит и злокачественная гипертония с развитием хронической сердечной недостаточности.
Лабораторные и инструментальные методы, подтверждающие диагноз: 1.клинический анализ крови (признаки воспаления);
2. биохимия крови (повышение уровня острофазовых белков воспаления);
3. дополнительные методы обследования при развитии осложнений - по показаниям.Лечение: при очаговых формах: местное использование средств, улучшающих микроциркуляцию (гепариновая мазь, димексид), глюкокортикоидньпс мазей (адвантан); при больших площадях поражения - антиагреганты (аспирин 10-15 мг/кг массы тела в сутки), курантил, препараты, содержащие никотиновую кислоту.
При прогрессировании кожного поражения и системной склеродермии назначаются глюкокортикоиды в умеренной дозе (преднизолон в дозе 0,5-1,0 мг/кг), иммунодепрессанты (D-пеницилламин, азатиоприн, циклоспорин и метотрексат).
Прогноз: течение заболевания хроническое, однако очаговые формы не трансформируются в системные и не имеют тенденцию к распространению; при системной склеродермии и распространенной линейной склеродермии прогноз серьезный, особенно при развитии осложнений.
Склеродермия - первично хроническое иммунопатологическое заболевание, сопровождающееся стойкими нарушениями иммунных функций, при очаговых формах - незначительными нарушениями со стороны кожи, без ОЖД.
Вовлечение внутренних органов с нарушением их функций (хроническая дыхательная недостаточность, сердечная недостаточность 1Б степени, ХПН, потеря зрения, деформация конечностей с нарушением двигательных функций, уродующие изменения лица с нарушением жевания, речевыми нарушениями) приводит к ОЖД по категориям передвижения, обучения, самообслуживания по возрасту, общения соответствующей степени.
СКЛЕРОДЕРМИЯ — одно из наиболее часто встречающихся ДБСТ (коллагеноз), обусловленное иммунопатологической природой с наличием аутоиммунного процесса, характеризующееся системным поражением соединительной ткани по типу фиброза и поражением сосудов по типу облитерирующего эндоартериита, рецидивирующим характером и прогрессированием.
Рубрика МКБ X: М 34.
Эпидемиология: частота коллагенозов у детей 0,01—0,03%, склеродермия стоит на 2-м месте по частоте встречаемости после ювенильного хронического артрита. Заболевать могут дети любого возраста. Чаще болеют девочки, особенно системными формами.
Этиология и патогенез. Этиология неизвестна. Преобладает гипотеза о генетической мультифакторной предрасположенности в сочетании с неблагоприятными факторами, к которым относят вирусные инфекции, охлаждение, нарушение нейроэндокринной регуляции. В патогенезе имеют значение иммунный и сосудистый механизмы: образование AT к коллагену вызывает цикличный иммунопатологический процесс, поражение эндотелия сосудов приводит к облитерирующему эндартериолиту.
Классификация.
По клинической форме:
1) ограниченная (очаговая) склеродермия:
—кольцевидная (бляшечная);
—линейная;
2) системная склеродермия:
—диффузная;
—лимитированная;
3) перекрестный синдром (сочетание с другими иммунопатологическими состояниями).По течению:
— острое;
— подострое;
— хроническое.По степени активности:
— минимальная;
— умеренная;
— максимальная.Клиническая каргина. При бляшечной очаговой склеродермии на ранних стадиях наблюдают появление желтовато-розовых эритематозных бляшек, которые эволюционируют в твердые, восковидные или желто-белые очаговые поражения, иногда с фиолетовым ободком. Чаще очаги располагаются на конечностях и туловище.
Линейная склеродермия характеризуется вначале похожими изменениями, однако очаги быстро приобретают линейную конфигурацию и выглядят как широкая полоса, часто располагающаяся вдоль сосудисто-нервного пучка любой из конечностей. Особая локальная форма склеродермии располагается на лбу и волосистой части головы и носит название «удар саблей». В патологический процесс, кроме кожи, вовлекаются все лежащие под ней ткани: клетчатка, мышцы, фасции, кости, что приводит к большим деформациям. Поражение лица и головы может сопровождаться увеитом и эпилептическими припадками. Заболевание часто сопровождается артритами с утренней скованностью, но без выраженных воспалительных явлений, синдромом Рейно, нарушением моторики пищевода; эти изменения нестойкие и не могут свидетельствовать о наличии системной склеродермии.
Системная склеродермия встречается у детей редко и вначале проявляется появлением синдрома Рейно, ощущениями онемения и парестезий в области конечностей, лица, туловища, скованностью в кистях, контрактурой пальцев рук, «необоснованными» повышениями температуры тела до субфебрильных величин, уменьшением массы тела. Затем появляется диффузное утолщение кожи пальцев кистей и стоп — патогномоничный признак, отличающий системную и локальную формы склеродермии. Затем развивается диффузное поражение всей кожи, сопровождающееся телеангиэктазиями и подкожными кальцификатами, особенно в пальцах и локтевых суставах. Раньше всего поражаются лицо и руки, затем кожа шеи, груди, живота, ног. Цвет кожи меняется от бледного, алебастрового, до коричневого, бронзового. В процесс вовлекаются внутренние органы: пищевод (эзофагитХ легкие (фиброз), сердце (миокардит, перикардит), почки (злокачественная АГ).
Очаговые формы склеродермии не трансформируются в системные и не распространяются.
Осложнения: потеря зрения, эпилепсия, деформации конечностей с нарушением двигательных функций, уродующие нарушения. фиброзирующий альвеолнт с развитием хронической легочной недостаточности. адгезивный перикардит и злокачественная А Г с развитием хронической СН.
Лабораторные и инструментальные методы, подтверждающие диагноз:
1) клинический анализ крови (признаки воспаления);
2) биохимический анализ крови (повышение уровня острофазовых белков воспаления):
3) дополнительные методы обследования при развитии осложнений — по показаниям.Критерии клинико-лабораторной диагностики склеродермии.
Основные критерии;
1) поражение кожи проксимальных пястно-фаланговых или плюснефаланговых суставов;
2) остеолиз;
3) склеродерм ическое поражение органов пищеварения;
4) кальциноз;
5) синдром Рейно и рубчики на дистальных фалангах пальцев;
6) 6азальный пневмофиброз;
7) крупноочаговый кардиосклероз;
8) суставно-мышечный синдром с контрактурой;
9) острая склеродермическая нефропатия;
10) наличие специфических антинуклеарных АТ;
11) капилляроскопические признаки.Дополнительные критерии:
1)гиперпигментация кожи;
2) теаеангиэктазии;
3) трофические нарушения;
4) полиартралгии;
5) полимиалгия, полимиозит;
6) полисерозит (чаше адгезивный);
7) хроническая нефропатия;
8) полиневрит;
9) уменьшение массы тела;
10) увеличение СОЭ (более 20 мм/ч);
11) гиперпротеинемия (более 85 г/л);
12) гипергаммаглобулинемия (более 23%);
13) наличие AT к ДНК и АНФ;
14) наличие ревматоидного фактора.Наличия трех основных критериев или сочетания одного из трех первых с тремя и более вспомогательными критериями достаточно для того, чтобы поставить достоверный диагноз склеродермии.
Лечение. При очаговых формах: местное использование средств, улучшающих микроциркуляцию (гепариновая мазь, димоксид), глюкокортикоидных мазей (адвантан); при больших площадях поражения — антнагреганты (аспирин, 10—15 мг/кг массы тела в суткиX курантнл, препараты, содержащие никотиновую кислоту. При прогрессированин поражения кожи и системной склеродермии назначают глюкокортнкоиды в умеренной дозе (преднизолон в дозе 0,5—1 мг/кг в сутки), иммунодепрессанты (D-пеницилламин, азатиоприн, циклоспорин и метотрсксат).
Прогноз. Течение заболевания хроническое, однако очаговые формы не трансформируются в системные и не имеют тенденции к распространению; при системной склеродермии и распространенной линейной склеродермии прогноз серьезный, особенно при развитии осложнений.
Критерии инвалидности: вовлечение в патологический процесс внутренних органов с нарушением их функций (хроническая ДН, СН IIА степени, ХПН от IIА ст и выше), потеря зрения, деформация конечностей с нарушением двигательных функций, уродующие изменения лица с нарушением жевания, речи.
У меня системная склеродермия акт.3 положена ли мне группа инвалидности?
Ответы на вопрос:
---на этот вопрос даст ответ МСЭ.
---Для установления группы инвалидности, нужно обратиться к лечащему врачу с просьбой заполнить посыльный лист на МСЭ бланк Формы №080/у. Получаете этот лист и обходите всех указанных в нём врачей, а затем. проходите МСЭ, согласно Постановления Правительства РФ № 95 от 20.02.2006 г. "О порядке и условиях признания лица инвалидом". Форма №080/у-06 подписывается заведующим отделением, в качестве председателя Врачебной комиссии. А при отказе в установлении группы инвалидности, обжалуете отказ в суде в течении 3 месяцев со дня его получения.
Оксана, на Ваш вопрос нельзя ответить однозначно, т.к. признание гражданина инвалидом осуществляется при проведении медико-социальной экспертизы исходя из комплексной оценки состояния организма гражданина, в каждом случае решение бюро МСЭ выносится индивидуально. Изучаются не только представленные медицинские документы, но также анализируются социально-бытовые, профессионально-трудовые, психологические данные гражданина.
Согласно п. 5 Постановления Правительства РФ от 20.02.2006 N 95 "О порядке и условиях признания лица инвалидом", инвалидность устанавливается не по конкретному диагнозу, а при наличии как минимум двух условий признания гражданина инвалидом:
а) нарушение здоровья со стойким расстройством функций организма;
б) ограничение жизнедеятельности (полная или частичная утрата гражданином способности или возможности осуществлять самообслуживание, самостоятельно передвигаться, ориентироваться, общаться, контролировать свое поведение, обучаться или заниматься трудовой деятельностью);
в) необходимость в мерах социальной защиты, включая реабилитацию.
Для получения направления на освидетельствование в территориальное бюро МСЭ пациенту нужно обратиться к своему лечащему врачу, который подготовит все необходимые документы и передаст их на рассмотрение врачебной комиссии.
Если врачебная комиссия откажет в направлении на МСЭ, пациенту выдается справка, с которой можно самостоятельно обратиться в Бюро МСЭ.
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
МКБ-10
![Очаговая склеродермия]()
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).
![Очаговая склеродермия]()
Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
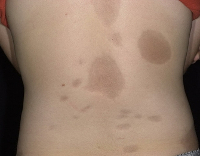
Симптомы
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
- Лабораторные. В анализах крови выявляются эозинофилия, повышение уровня ревматоидного фактора, гаммаглобулинов, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Наличие антител к топоизомеразе (анти-Scl 70) свидетельствует в пользу системного процесса. При развитии «склеродермической почки» в моче появляются белок и эритроциты.
- Инструментальные. При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным ФЭГДС могут встречаться признаки эзофагита, стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда обнаруживаются нарушения ритма сердца, на ЭхоКГ – зоны гипокинеза, выпот в перикардиальную полость. На рентгенографии или компьютерной томографии легких отмечаются интерстициальные изменения.
- Гистологическое исследование биоптата кожи. Заключительный этап, позволяющий достоверно поставить диагноз. Проводится при сомнительных результатах предыдущих исследований. Характерны следующие признаки - инфильтрация лимфоцитами, плазмоцитами и эозинофилами в ретикулярном слое дермы, утолщенные коллагеновые пучки, набухание и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт – 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. –2009.
Читайте также:
- Анализы крови
- Рак и его типы