Операция при свище урахуса
Обновлено: 19.04.2024
Мочевой проток (урахус) – анатомическое образование, которое имеется у эмбриона и служит для выведения мочи из мочевого пузыря в околоплодные воды. Примерно с 5 месяца внутриутробного развития этот проток начинает зарастать и к рождению превращается в шнур из фиброзной соединительной ткани. Отныне это не проток, а срединная пупочная связка.
Иногда некоторая часть урахуса остается открытой. В таких случаях формируется одна из четырех аномалий:
- Пупочный свищ формируется, когда не зарастает наружная часть мочевого протока.
- Дивертикул мочевого пузыря возникает, если не зарастает часть урахуса, отходящая от мочевого пузыря.
- Киста урахуса – замкнутая полость. Она развивается, когда участок с незакрывшимся просветом находится на протяжении урахуса.
- Пузырно-пупочный свищ – по сути сохранившийся мочевой проток, когда урахус не закрылся на всем протяжении.
Сложнее всего диагностировать кисты урахуса, потому что они находятся внутри, не соединяются ни с кожей, ни с мочевым пузырем и, если не возникло осложнений, не проявляются какими-либо симптомами. Поэтому их зачастую диагностируют, когда человек уже становится взрослым.
Киста урахуса протекает бессимптомно. Но ситуация меняется, если она инфицируется. Возникают такие симптомы, как:
- Боли в нижней части живота
- Повышение температуры тела, лихорадка;
- Боль во время мочеиспускания
- Примесь крови в моче
- Может присоединиться инфекция мочевыводящих путей
- Иногда в результате инфекции и воспаления формируется свищевой ход, из пупка выделяется прозрачная жидкость или гной
Все эти симптомы напоминают проявления мочеполовых инфекций, поэтому не всегда удается сразу установить правильный диагноз.
При обнаружении у себя даже нескольких из перечисленных симптомов, рекомендуем незамедлительно обратиться к врачу за помощью. Если у вас уже поставлен диагноз и необходимо провести операцию — запишитесь к нам на прием.
Киста урахуса – эмбриональный порок развития. В настоящее время причины ее возникновения не изучены. Известно, что патология встречается у мужчин в три раза чаще, чем у женщин. К инфицированию кисты и развитию воспалительного процесса чаще всего приводят такие микроорганизмы, как стафилококки, стрептококки, кишечные палочки и псевдромонады.
Обычно выявить кисту мочевого протока помогает ультразвуковое исследование. В сложных случаях врач может назначить компьютерную томографию, магнитно-резонансную томографию. Если сформировался свищ, проводят фистулографию: в отверстие в пупке вводят специальные вещества, которые прокрашивают свищевой ход и помогают его визуализировать.
Инфицированная киста урахуса может приводить к серьезным осложнениям. Если гной прорывается в брюшную полость, развивается перитонит – состояние, опасное для жизни.
Неосложненную кисту удаляют хирургическим путем, лапароскопически или через разрез. После операции и окончания восстановительно периода необходимости в дальнейшем лечении и наблюдении у врача нет.
При осложненной – инфицированной – кисте урахуса операция будет двухэтапной:
- Во время первого хирургического вмешательства кисту, представляющую собой по сути гнойник, вскрывают, дренируют (очищают). После операции пациенту назначают курс антибиотикотерапии.
- Во время второй операции полностью иссекают урахус – от пупка до мочевого пузыря, при этом удаляют часть последнего.
В настоящее время пока еще ведется дискуссия о том, стоит ли проводить операцию, если патология протекает без осложнений и симптомов. Вместе с тем, стоит помнить, что есть риски инфицирования и перерождения кисты в злокачественную опухоль.
Операция продолжается 40–60 минут, ее проводят под эндотрахеальным наркозом. Пациент может быть выписан из стационара уже через 2–3 дня.
Рекомендации после операции:
- реабилитационный период продолжается 1–2 недели;
- в течение 1 месяца противопоказаны физические нагрузки;
- нужно придерживаться диеты, рекомендованной врачом.
Опытные врачи клиники «Новая Мировая Хирургия» выполняют хирургические вмешательства при кистах урахуса у детей и взрослых. Доверьтесь нашему опыту и профессионализму
Евсеев М.А., Фомин В.С., Владыкин А.Л., Зайратьянц Г.О., Стручков В.Ю. В статье приводится демонстрация возможностей лапароскопии в лечении аномалий урахуса с обзором литературы. Инфицирование кисты происходит из мочевого пузыря, из свища, а также лимфогенным и гематогенным путем. Нагноение кист урахуса может симулировать любое острое хирургическое заболевание органов брюшной полости.


Введение.
Незаращение мочевого протока является крайне редкой аномалией, безусловно чаще всего регистрируемой в педиатрической практике. У взрослого населения подобная картина встречается с частотой до 1: 5000 по данным аутопсий, что ввиду нередкой асимптомности на протяжении всей жизни остается незамеченным медицинским сообществом (Pedro P. J. et al. , 2013). С момента первого описания данной патологии в работах Cabriolus (1550г. ) в мировой литературе имеются лишь немногочисленные упоминания данного страдания с редкими обзорами более 10 клинических наблюдений (Yalavar R. et al. , 2014). Применение малоинвазивных технологий в лечении патологии урахуса является прогрессивным, хотя при использовании ключевых слов «laparoscopy, urachus, adult» в базе «Pubmed» на 11 февраля 2015 года найдено всего лишь 53 литературных ссылки, что прежде всего указывает на низкую частоту встречаемости патологии (Araki M. , et al. , 2012).
Симптомное течение не заращённого мочевого протока у взрослого населения представляется крайне вариабельным со стороны клинической картины, различных анатомических вариантов, а также редкостью манифестации ввиду малой частоты встречаемости (Ольшанецкий А. А. и соавт. , 2014; Ekwueme K. C. et. al. , 2009).
В данной работе нами приводится клиническое наблюдение осложненного течения кисты урахуса у пациента 38 лет.
Клиническое наблюдение.
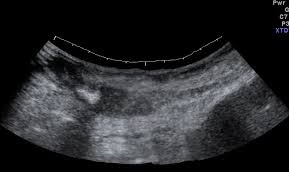
Больной М. , 38 лет поступил в хирургической отделение в экстренном порядке с жалобами на острые боли в нижних отделах живота и правой подвздошной области, а также общую слабость. Данные жалобы появились около двух недель назад с постепенной прогрессией, вследствие чего бригадой скорой медицинской помощи был доставлен в приемное отделение стационара. При объективном обследовании у больного отмечалась локальная болезненность в нижних отделах живота больше справа с отрицательными аппендикулярными и перитонеальными симптомами. Проводилась дифференциальная диагностика между аппендикулярным инфильтратом атипичной локализации и почечной коликой справа. Консультирован урологом: острой урологической патологии на момент осмотра не выявлено. В клиническом анализе крови умеренный лейкоцитоз до 12, 4*109/л без сдвига лейкоцитарной формулы. При проведении УЗИ органов брюшной и области почек была выявлена гепатомегалия, увеличение размера и утолщение паренхимы левой почки, объёмное образование брюшной полости - детализация последнего затруднена: над дном мочевого пузыря между петлями кишечника и сальником лоцируется объёмное образование 45*28мм, гипоэхогенное, однородное, с ровным нечетким контуром, сливающееся с однородным объёмным образованием над брюшиной размером 38*34мм, анэхогенным с неровным контуром.
На основании жалоб, анамнеза развития заболевания, данных лабораторных и инструментальных методов исследования был выставлен диагноз: Киста урахуса с признаками воспаления.
Было принято решение о проведении консервативного лечения с целью купирования воспаления. Проводилась антибактериальная, противовоспалительная терапия, однако спустя 12 часов боли в гипогастрии резко усилились, температура тела поднялась до 38. 0С0, появились симптомы раздражения брюшины, в клиническом анализе крови лейкоцитоз до 20, 9*109/л. Было выполнено УЗИ органов брюшной полости: в брюшной полости визуализируется инфильтрат без четких контуров, с вовлечением петель кишечника. Перистальтика на этих участках не определяется, межпетельно визуализируется свободная жидкость, в малом тазу до 230 мл однородной жидкости. В мезогастрии слева – участок тонкой кишки, расширенный до 33 мм, без прослеживаемой перистальтики.
Принимая во внимание отрицательную динамику клиническо-инструментальной картины было принято решение о проведении диагностической лапароскопии с расширением объема операции по результатам интраоперационных находок.
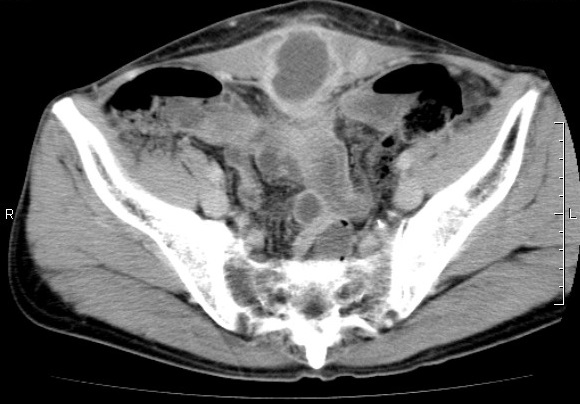
Ход операции: под эндотрахеальным наркозом в параумбиликальной области был выполнен вход в брюшную полость по методу Hassan, введен 10-мм троакар, наложен пневмоперитонеум, введена оптическая система; дополнительно установлены два 5-мм троакара в правой и левой подвздошных областях и 10-мм троакар в эпигастрии. При ревизии: в гипогастрии, правом латеральном канале, правом поддиафрагмальном пространстве до 150мл гноевидного экссудата; в гипогастрии в проекции срединной линии определяется инфильтрат, распространяющийся от параумбиликальной области до паравезикальной клетчатки, включающий в себя большой сальник, петлю подвздошной кишки, переднюю брюшную стенку. Выполнено разделение инфильтрата, при этом выделилось до 30 мл сливкообразного гноя. На входе в полость малого таза при мобилизации инфильтрированных тканей вскрылся абсцесс объемом до 100мл с мутной жидкостью. Установлено, что инфильтрат сформирован вокруг нагноившейся кисты урахуса размерами 7, 0х4, 0см (рис. 2). Дополнительно осмотрен купол слепой кишки с червеобразным отростком, последний – без острых воспалительных изменений. Иной патологии в брюшной полости не выявлено.
Интраоперационное заключение: Нагноившаяся киста урахуса. Абсцесс брюшной полости. Распространенный гнойный перитонит.
Ход операции: Выпот из брюшной полости эвакуирован; произведено лапароскопическое иссечение урахуса от пупочного кольца до паравезикальной клетчатки, при этом истечения мочи не выявлено, препарат удален из брюшной полости в эндоконтейнере; произведена санация брюшной полости 3 литрами физиологического раствора; в полость малого таза, непосредственно к области иссечения урахуса и в подпеченочное пространство установлены 3 силиконовых дренажа через контрапертуры в подвздошных областях и правой мезогастральной области; троакары, инструменты удалены, десуфляция брюшной полости, ушивание операционных ран.
В послеоперационном периоде пациенту проводилась антиангинальная, антибактериальная, противовоспалительная терапия.
Гистологическое заключение (рис. 3а-е): Стенка кисты представлена фиброзной (б, д) и грануляционной тканью различной степени зрелости с большим количеством вновь образованных сосудов (а, г). В стенке признаки хронического воспаления с диффузной умеренной лимфоплазмоцитарной инфильтрацией (а, б, г, д), определяются единичные гигантские многоядерные клетки рассасывания инородных тел (г). Имеются участки, характерные для гнойного воспаления, характеризующиеся скоплением полиморфноядерных лейкоцитов, макрофагов (в, е). Заключение: киста урахуса с абсцедированием.
Течение послеоперационного периода без осложнений. Выписан на 6 сутки послеоперационного периода в удовлетворительном состоянии с заживление операционных ран per prima. Осмотрен через 1 месяц. Жалоб нет. Здоров.
Мочевой проток, также, как и верхняя часть мочевого пузыря формируются из брюшной части клоаки, при этом с 5-го месяца развития плода происходит дистопия мочевого пузыря книзу. Данное опущение затрагивает и мочевой проток с формированием канала, который постепенно ликвидируется во время внутриутробного развития с образованием волокнистого тракта в начале взрослой жизни (Campbell Begg R. , 1930; Yalawar R. et al. , 2014).
Аномалии мочевого протока регистрируются с двукратным преобладанием лиц мужского пола, хотя достоверно указывать частоту встречаемости и гендерное распределение затруднительно ввиду редкости патологии. По современным представлениям (Корейба К. А. , 2007; Ekwueme K. C. et al. , 2009) всё многообразие аномалий урахуса можно подразделить на ряд основных типов (рис. 4а-г):
- пузырно-пупочный свищ (а) - полное незаращение урахуса. Данный вид характеризуется постоянным выделением из ранки пупка мочи и отмечается как наиболее частый вид аномалии у детей (до 50% наблюдений) и крайне редко первично манифестирует у взрослого населения;
- пупочный свищ (б) - незаращение части урахуса, находящейся в области пупка. Проявляется такая аномалия постоянным мокнутием ранки пупка с частотой встречаемости до 15%;
- дивертикул мочевого пузыря (в) представляет собой незаращение части урахуса, отходящей от мочевого пузыря и регистрируется в 3-5% случаев;
- киста урахуса (г) является самой частой находкой у взрослого населения, представляя собой не заращение средней части мочевого протока. Подобная аномалия отмечается у 1/3 пациентов.
Следует особо подчеркнуть на отдельно выделяемую рядом авторов группу аномалий мочевого протока, а именно так называемый «реверсивный» тип урахуса, при котором имеет место пузырно-пупочный свищ с переменным дренированием как проксимально, так и дистально (Ekwueme K. C. et al. , 2009; Castanheira de Oliveira M. et al. , 2012).
У взрослого населения наиболее часто встречаются кисты урахуса, манифестирующие как правило абсцедированием за счет гематогенного, лимфогенного или прямого (восходящего) инфицирования. Наиболее часто высеваемыми культурами микроорганизмов из кистозной жидкости являются E. coli, Enterococcus faecium, Klebsiella pneumonia, Proteus или Streptococcus viridans (Castanheira de Oliveira M. et al. , 2012) .
Клинические признаки и симптомы не являются специфичными, поскольку кисты урахуса до момента инфицирования протекают бессимптомно. Тем не менее, наличие триады симптомов, включающей болезненное напряжение или инфильтрацию в параумбиликальной зоне, гиперемию или мокнутье пупка, а также лихорадку, должно вызывать настороженность в отношении патологии мочевого протока (Ольшанецкий А. А. и соавт. , 2014; Ekwueme K. C. et. al. , 2009).
Сонография позволяет в 77% верифицировать диагноз (Yoo K. H. et al. , 2006), хотя зачастую лишь МСКТ, как и в нашем случае, позволяет установить диагноз и определить отношение образования к окружающим структурам.
Методом выбора при лечении кист урахуса по мнению большинства хирургов является одноэтапное вмешательство с иссечением мочевого протока на всем протяжении и последующей антибиотикотерапией в раннем послеоперационном периоде. Полноценная эксцизия является архиважной, так как сохранение даже минимальной культи несёт риск ее малигнизации (Cutting C. W. et al. , 2005; Joung H. J. et al. , 2013), а также в 30% наблюдений возможно рецидивное течение процесса (Castanheira de Oliveira M. et al. , 2012). Помимо вышеописанного подхода имеются данные о применении двухэтапной тактики с первичным наружным дренированием полости абсцесса или вскрытием последнего через «экономный» доступ с последующим радикальным вмешательством по стиханию воспаления (Yoo K. H. , et al. , 2006; Ekwueme K. C. et. al. , 2009).
Заключение.
Кисты урахуса являются редкой аномалией у взрослого населения. Клиническая симптоматика крайне неспецифична и вариабельна, однако наличие триады симптомов (болезненное напряжение или инфильтрация в параумбиликальной зоне, гиперемия или мокнутье пупка, а также лихорадка) должно вызывать настороженность в отношении патологии мочевого протока. Операцией выбора как при неосложненной, так и при нагноившейся кисте следует считать ее радикальное иссечение вместе с мочевым протоком, что позволяет избежать как рецидивов, так и малигнизации при сохранении культи.
Список литературы:
Yoo K. H. , Lee S. J. , Chang S. G. Treatment of infected urachal cysts // Yonsei Med. J. – 2006. – Vol. 47. – PP. 423–427.

Киста урахуса – частичное незаращение эмбрионального мочевого протока (урахуса) с формированием в его средней части кистозной полости, заполненной слизистым секретом. В случае инфицирования кисты урахуса в нижней части живота образуется пальпируемая опухоль, появляются боли, дизурические расстройства, лихорадка, явления общей интоксикации. При абсцедировании киста урахуса может прорываться в мочевой пузырь, брюшную полость или через переднюю брюшную стенку наружу с формированием пупочного свища. Диагностика включает проведение цистографии, УЗИ мочевого пузыря, КТ. При обострении проводится антибактериальное и физиотерапевтическое лечение; при стихании воспаления показано иссечение кисты урахуса.
В урологии киста урахуса расценивается как эмбриональный порок развития мочевой системы. Урахус служит мочевым эмбриональным протоком, служащим в период внутриутробного развития для соединения мочевого пузыря с околоплодными водами. У зародыша урахус представляет трубчатое образование, которое в норме зарастает к 5-6 месяцу развития, образуя срединную пупочную связку. У новорожденных и взрослых на месте урахуса определяется облитерированный бесполостной тяж, тянущийся от верхушки мочевого пузыря к пупку между поперечной фасцией и брюшиной.
В том случае, если к рождению облитерации протока не происходит, в нем могут развиваться различные патологические процессы: при полном незаращении – пузырно-пупочный свищ; при облитерации проксимального и дистального концов, но несращении срединного отдела – киста урахуса; при незаращении околопузырного отдела – дивертикул мочевого пузыря.
Киста урахуса, как остаточное эмбриональное образование, содержит в себе слизь, серозный экссудат, мочу, меконий. Киста урахуса может длительно не увеличиваться в размерах и не проявляться клинически, обнаруживаясь только во взрослом возрасте. Инфицирование кисты урахуса опасно развитием нагноения и септических осложнений.
По статистике, кисты урахуса у лиц мужского пола встречаются в 3 раза чаще, чем у женского.
Киста урахуса может достигать величины мужского кулака взрослого мужчины. Чаще всего полость является замкнутой; реже может сообщаться с мочевым пузырем или наружной средой посредством тонкого свищевого хода. В последнем случае моча выделяется наружу через пупок.
Симптомы кисты урахуса
Небольшие кисты урахуса со стерильным содержимым, как правило, бессимптомны и не обнаруживаются при физикальном осмотре.
В случае инфицирования и абсцедирования кисты урахуса развивается клиника гнойно-воспалительного процесса. При этом кистозное образование значительно увеличивается в размерах, сдавливает мочевой пузырь или кишечник, вызывая дизурические расстройства, запоры, метеоризм.
Для осложненного течения кисты урахуса характерны подъем температуры тела, общая интоксикация, абдоминальные боли, отечность и болезненность передней брюшной стенки, гиперемия кожи под пупком.
Нагноившаяся киста урахуса может прорваться в свободную брюшную полость (с развитием клиники перитонита), мочевой пузырь (с образованием свища мочевого пузыря) или через переднюю брюшную стенку (с формированием пупочного свища). Наличие пупочного свища проявляется периодическими выделениями гноя из околопупочного отверстия, мокнутием и раздражением кожи, упорным течением омфалита, не поддающегося терапии. При надавливании на область пупочного кольца или при натуживании количество гнойного отделяемого увеличивается.
Диагностика кисты урахуса
Кисту урахуса большой величины удается пальпировать через переднюю брюшную стенку в виде опухолевидного образования, расположенного между лобком и пупком.
В процессе диагностики важно отличить кисту урахуса от дивертикула мочевого пузыря, пупочной кисты, грыжи передней брюшной стенки. С этой целью в диагностический алгоритм включается проведение цистографии, цистоскопии, УЗИ мочевого пузыря, МРТ или КТ. Чтобы выяснить, сообщается ли незаросший мочевой проток с мочевым пузырем, после стихания воспалительных явлений выполняется фистулография.
В случае нагноения или перфорации кисты крахуса пациенты нередко поступают в стационар с клиникой острого живота, и установить правильный диагноз удается только в процессе диагностической лапароскопии или лапаротомии.
Лечение кисты урахуса
Лечение симптоматического незаращения мочевого протока — оперативное, заключающееся во внебрюшинном иссечении кисты урахуса. В случае абсцедирования кисты урахуса требуется незамедлительное вскрытие и дренирование полости абсцесса; затем, в холодном периоде, производится стандартная операция.
При образовании пупочного свища и развитии омфалита вначале проводится курс консервативной терапии (антибиотики, УФО, перевязки), а после стихания воспаления — хирургическое вмешательство.
МКБ-10


Общие сведения
Точные статистические данные по распространенности свищей пупка отсутствуют, что связано со сложностью выявления неполных форм заболевания и отсутствием четких диагностических критериев. Половые и расовые отличия заболеваемости не установлены. В практической неонатологии специалисты редко сталкиваются с подобными аномалиями развития, а самым распространенным вариантом поражения пупка у новорожденных считается омфалит. Однако свищи не теряют своей актуальности в современной медицине и требуют усовершенствования методов оперативной коррекции.

Причины
Этиологическая структура свищей пупка на сегодня остается неизвестной. Предполагается связь заболевания с воздействием тератогенных влияний во втором триместре беременности. К таким факторам относят:
- вредные материнские привычки;
- плохую экологию;
- наличие патологий беременности и экстрагенитальных заболеваний у матери.
Незаращение желточного протока чаще встречается у недоношенных детей, сочетается с врожденными пороками других внутренних органов.
Патогенез
Под действием различных тератогенных факторов процессы внутриутробного развития нарушаются, вследствие чего возможна неполная или замедленная облитерация одного из протоков. При формировании свища пупка наблюдается незаращение протока по всей его длине либо только с дистального края. От этого зависит форма заболевания, клиническая картина и тяжесть состояния ребенка.

Классификация
В детской хирургии большое значение имеет разделение свищей на две группы с учетом особенностей их строения. Своевременное определение типа аномалии помогает правильно выбрать тактику лечения для устранения всех анатомо-функциональных нарушений. Возможны следующие варианты пупочных фистул:
Симптомы свища пупка
Заболевание проявляется в первый день после рождения или сразу после отпадания пуповины. Основным признаком свища является мокнутие пупка – постоянное выделение небольших количеств слизи и отсутствие заживления пупочной ранки. Интенсивность симптоматики определяется анатомическим вариантом аномалии. Неполные свищи имеют скудные клинические проявления, поэтому в первые несколько недель жизни младенца они могут протекать под видом омфалита.
При полном свище желточного протока из пупочной ранки выделяется зеленоватое содержимое тонкого кишечника новорожденного. С учетом размеров свищевого отверстия количество отделяемого варьирует от нескольких капель до нескольких миллилитров и более. При осмотре пупка удается обнаружить ярко-красную слизистую диаметром 0,5-1 см, которая представляет собой участок кишечной стенки.
При функционировании пузырного свища в постнатальном периоде после отпадения пуповины наблюдается постоянное подтекание мочи. Жидкость выделяется каплями, при натуживании и беспокойстве младенца начинает течь тонкой струйкой. Кожа вокруг выходного отверстия протока постоянно воспалена и отечна, со временем наблюдается ее огрубение из-за действия кислой среды мочи.
Осложнения
Свищи нередко сопровождаются омфалитом – бактериальным воспалением кожи и подкожно-жировой клетчатки вокруг пупочного кольца. В этом случае усиливается покраснение и отечность тканей возле свищевого хода, сосуды передней стенки живота расширяются и становятся доступными для пальпации. Общее состояние ребенка ухудшается, наблюдается вялость, частые срыгивания, отказ от еды. Гнойный омфалит является фактором риска неонатального сепсиса.
При крупных кишечных свищах бывают значимые потери белков, воды и электролитов. У младенцев нарушаются процессы переваривания грудного молока, что способствует медленному набору массы тела, ухудшению показателей физического развития. К тяжелым осложнениям полного свища пупка относят выпадение и выворот петли кишечника, инвагинацию подвздошной кишки. При пузырно-пупочном свище есть риск проникновения инфекции извне с развитием цистита, пиелонефрита.
Диагностика
Первичный осмотр младенцев с подозрением на свищ пупка проводится врачом-неонатологом, при необходимости к обследованию подключается детский хирург. Обнаружение воспаления и патологического отделяемого пупочной ранки служит показанием к расширенной инструментальной диагностике. Для подтверждения диагноза врожденной аномалии используются следующие методы исследования:
- Зондирование свища. При неполной форме свища пуговчатый зонд удается провести через отверстие пупка на глубину 1-2 см, после чего он упирается в эластичное препятствие. Проникновение инструмента глубоко в брюшную полость указывает на формирование полного свища. С целью уточнения диагноза выполняется фистулография безопасным контрастным веществом.
- УЗИ органов брюшной полости. Свищ визуализируется как гипоэхогенный тяж протяженностью несколько сантиметров, который отходит от пупка кзади вдоль передней брюшной стенки. При выполнении ультразвукового исследования также удается выявить сопутствующие аномалии органов пищеварения.
- Рентгенография брюшной полости. Для получения дополнительной диагностической информации назначается лучевая диагностика с применением контрастного вещества, которое водится в свищевой ход. Исследование показано при подозрении на полный свищ.
- Лабораторные анализы. Для оценки общего состояния здоровья ребенка назначается гемограмма, биохимический анализ крови с определением острофазовых показателей. При наличии гнойного отделяемого проводится посев на питательные среды для определения возбудителя и его чувствительности к антибиотикам.
Дифференциальная диагностика
Дифференциальную диагностику неполных свищей проводят с катаральным и гнойным омфалитом. При обследовании новорожденного необходимо исключить другие варианты аномалий пупочной области:
Обязательно учитывается возможность одновременного существования Меккелевого дивертикула и неполного свища пупка, соединенных между собой фиброзным тяжом.

Лечение свища пупка
Хирургическое лечение
Абсолютными показаниями к оперативному вмешательству являются полные свищи урахуса или желточного протока, неполные свищи после неудачи консервативной терапии. Задачей детских хирургов является полное иссечение патологического образования, ушивание дефектов тонкокишечной или пузырной стенки. На современном этапе развития хирургии большую популярность приобретают малотравматичные лапароскопические методы операции.
Консервативная терапия
Медикаментозное лечение является методом выбора при неполных свищах. Для ликвидации воспаления и профилактики вторичных бактериальных осложнений проводится ежедневная обработка наружного отверстия свищевого хода антисептиками. Во избежание натирания и мокнутия пупка для новорожденного используются специальные подгузники с вырезом, открывающие пупочную ранку. При благоприятных условиях облитерация занимает несколько месяцев.
Консервативное лечение показано детям в послеоперационном периоде для ускорения сроков реабилитации. С этой целью выполняется регулярная обработка послеоперационных швов и гигиена области пупка. Родителям необходимо поддерживать пупочную ранку в чистоте, по возможности избегать ее загрязнения мочой и каловыми массами. С учетом состояния младенца проводится естественное грудное вскармливание или применяется сцеженное молоко (молочная смесь).
Прогноз и профилактика
При своевременной диагностике свища пупка и проведении хирургического лечения удается полностью ликвидировать анатомическую аномалию. У ребенка восстанавливаются функции органов пищеварения и мочевыделительной системы, дальнейшее развитие происходит согласно возрасту. Превентивные меры включают рациональное ведение беременности, исключение тератогенных влияний на плод, комплексную профилактику преждевременных родов.
3. Полный свищ пупка, осложненная флегмонозным омфалитом, у ребенка 8 месяцев/ Боднар Б.М., Микитинський Є.М. и др.// Клиническая анатомия и оперативная хирургия. – Т. 12, N2. – 2013.
4. Early diagnosis and treatment of children weeping navel/ Matyakub, Chuliev, et al.// International scientific review. – №2 (33). – 2017.
Киста урахуса – это полость, которая остается на месте эмбрионального мочевого протока. Патология связана с нарушением процесса облитерации во внутриутробном периоде.
О заболевании
Урахус – это структура, которая в норме присутствует только в эмбриональном периоде и соединяет верхушку мочевого пузыря с пупочным канатиком. Примерно на 5-7-м месяцев внутриутробного этапа происходит заращение этого мочевого протока и на его месте формируется средняя пузырная связка. Если облитерации не происходит, то на месте урахуса может образоваться кистозная полость.
При проникновении бактерий в кистозное образование повышаются риски воспалительных осложнений. При вовлечении пупочного кольца развивается омфалит или абсцесс (локализованное гнойное воспаление). В этом случае показано хирургическое лечение, которое позволяет предупредить возможные рецидивы в будущем.
Локализация кист урахуса может быть различной. Выделяют следующие виды:
- околопузырные – располагаются в непосредственной близости к мочевому пузырю;
- параумбиликальные – располагаются ближе к пупочному кольцу;
- промежуточные – занимают срединное положение.
Симптомы патологии киста урахуса
Киста урахуса у взрослых может никак себя не проявлять и быть случайно обнаруженной при проведении инструментальных обследований (ультразвуковое сканирование, цистоскопия, цистография) или операций на органах брюшной полости. Однако могут встречаться клинически значимые случаи, связанные с нагноением, формированием дивертикулов или других осложнений.
Чаще всего клинические симптомы кисты урахуса появляются у тех пациентов, у которых патологическое образование сообщается с пупком и/или мочевым пузырем. В этом случае достаточно часто происходит воспаление эмбрионального мочевого протока, основными проявлениями которого являются:
- боль и покраснение кожных покровов над опухолевидным образованием;
- подъем температуры тела;
- возрастание численности лейкоцитов и ускорение реакции оседания эритроцитов (по данным общеклинического анализа крови).
Если в результате нагноения кисты урахуса происходит расплавление стенки и формирование свища, то клиническая картина видоизменяется. В области пупка выделяется гной, количество которого увеличивается при надавливании на переднюю стенку живота ниже пупка.
У пациентов, у которых нагноившаяся киста урахуса сообщается с мочевым пузырем, воспаление переходит на его стенки. Так развивается гнойный цистит, который проявляется болями в надлобковой области, учащенным и болезненным мочеиспусканием, а также появлением большого количества лейкоцитов в моче (по данным общеклинического анализа урины).
У пациентов с иммунодефицитом воспаление кисты урахуса может приводить к разлитому гнойному воспалению передней брюшной стенке. Если же происходит разрыв кисты, то создаются условия для развития разлитого перитонита (воспаления брюшины).
Причины кисты урахуса
Причины кисты урахуса окончательно не установлены. После отпадения пуповинного остатка у некоторых детей мочевой проток остается открытым (частично или полностью). Киста образуется после заращения наружного и внутреннего отдела урахуса. Со временем переходный эпителий урахуса трансформируется в цилиндрический, который способен секретировать серозную жидкость. Она постепенно заполняет просвет мочевого протока, тем самым еще больше расширяя его.
В кистозное образование могут проникнуть микроорганизмы, что приводит к его воспалению. Основными путями инфицирования могут быть – кровеносный, лимфогенный и контактный (через свищевой ход).
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Читайте также:

