Онемело лицо из за чего и как вылечить
Обновлено: 04.05.2024
Онемение подбородка возникает на фоне невралгии тройничного нерва, травм и опухолей. Наблюдается при остеохондрозе, мигрени, опоясывающем лишае, В12-дефицитной анемии, психических расстройствах. Причину устанавливают на основании данных внешнего осмотра, стоматологического и неврологического обследования, рентгенографии, МРТ, КТ, лабораторных исследований. Лечение онемения подбородка включает антиконвульсанты, НПВС, антигистаминные средства, антибиотики, физиотерапию, хирургические вмешательства.
Почему немеет подбородок
Невралгия тройничного нерва
Основным признаком невралгии являются болевые пароксизмы, провоцируемые бритьем, напряжением мимических и жевательных мышц, контактом с ветром, холодной водой и воздухом. Для вовлечения ствола тригеминального нерва характерно онемение всей половины лица, развивающееся при хроническом течении патологии. Онемение подбородка отмечается при изолированном поражении 3 ветви (n.mandibularis).
Наряду со снижением чувствительности в зоне подбородка наблюдается онемение нижней части щеки, нижней губы, зоны нижней челюсти, слизистой щеки, десен, зубов, нижней части половины языка и полости рта. Клиническая картина дополняется периферическим параличом жевательных мышц, сопровождающимся асимметрией лица. Возможно отклонение нижней челюсти в сторону поражения.
В 95% случаев невралгия развивается в результате сдавления нерва. Причиной компрессии может стать изменение диаметра прилегающего сосуда при артериальной гипертензии и церебральном атеросклерозе. Другим провоцирующим фактором являются опухоли мозга и костей черепа. Иногда болезнь провоцируется сужением костных каналов вследствие хронических ЛОР-заболеваний, черепно-мозговых травм или стоматологических патологий.
Травматические повреждения
Онемение подбородка при травмах обусловлено нарушением целостности или сдавлением нижнечелюстного нерва. К возникновению симптома могут привести повреждения мягких тканей лица в проекции малых коренных зубов – в этом месте из канала нижней челюсти выходит веточка нерва, обеспечивающая чувствительность подбородка и нижней губы. При ушибах и гематомах обычно наблюдается сдавление, симптоматика быстро исчезает после уменьшения отека.
При открытых ранах возможно пересечение ветви с долговременным сохранением онемения. При переломе нижней челюсти отмечаются сдавление или разрыв n. alveolaris inferior, расположенного во внутрикостном канале. Травма сопровождается болями, отеком, кровоизлияниями в кожу и слизистую, нарушениями артикуляции, асимметрией лица. Могут обнаруживаться ступенчатость зубного ряда, подвижность и вывихи зубов.

Остеомиелит нижней челюсти
Инфекционно-воспалительный процесс развивается вследствие болезней зубов и десен, гнойных ран, открытых переломов, фурункулов и карбункулов лица, некоторых ЛОР-заболеваний, распространения инфекции из отдаленных очагов. Сопровождается болями, лихорадкой, выделением гнойного содержимого из десневых карманов, ограничением открывания рта, нарушениями дыхания. Онемение подбородка может сочетаться с ощущением покалывания или ползания мурашек.
Опухоли нижней челюсти
Причиной онемения подбородка становится рак нижней челюсти. Возникновение симптома чаще обусловлено прорастанием нерва. Для патологии характерно раннее появление болевого синдрома, быстрое усиление болей до нестерпимых, нарушение смыкания и размыкания зубов, инфильтрация щек и дна полости рта, изъязвление, кровоточивость. Иногда симптом провоцируется некоторыми внутрикостными или местно-деструирующими доброкачественными неоплазиями: амелобластомой, остеомой, остеобластокластомой.
Болезни шейного отдела позвоночника
В ряде случаев онемение подбородка вызывается мышечным напряжением и сдавлением задних корешков спинного мозга на фоне патологий позвоночника: остеохондроза, протрузии, межпозвонковой грыжи, спондилоартроза и пр. Наблюдаются боли, вынужденное положение головы. Возможно онемение верхней конечности на стороне поражения.
Мигрень с аурой
Одним из вариантов ауры при мигрени являются транзиторные нарушения чувствительности в пальцах руки с распространением онемения на всю конечность, половину шеи, лица и подбородка. В последующем формируется типичная клиническая картина мигрени с давящей или пульсирующей болью в половине головы, незначительным головокружением, тошнотой, повышенной чувствительностью к световым и звуковым раздражителям.
Опоясывающий лишай
Заболевание развивается на фоне персистирования вируса герпеса, диагностируется у людей, которые в прошлом перенесли ветряную оспу. Наряду с невритами межреберных, лицевого и тройничного нервов наблюдаются кожные высыпания по ходу перечисленных нервных стволов. У детей может выявляться катаральное воспаление верхних дыхательных путей. Симптомы опоясывающего лишая сохраняются в течение 2-3 недель.
Другие заболевания
Иногда онемение подбородка определяется при следующих патологиях:
- Рассеянный склероз. Характерной особенностью болезни является поражение чувствительных путей и отдельных черепных нервов, в том числе – тройничного. Наблюдаются парезы, оптический неврит, атаксия, нарушения функции тазовых органов.
- Пернициозная анемия. Онемение подбородка сочетается с расстройствами чувствительности в области лица и конечностей, мышечной слабостью, изменениями походки. Выявляются тахикардия, гепатоспленомегалия, «лакированный язык».
- Психические расстройства. Симптом чаще всего возникает при истерии. Обнаруживается в необычном контексте, не вписывающемся в клиническую картину определенного соматического заболевания. В отдельных случаях отмечается при депрессии.
Диагностика
Диагноз устанавливается врачом-неврологом. По показаниям пациента направляют к стоматологу, челюстно-лицевому хирургу или гематологу. Для уточнения причины онемения подбородка проводятся следующие диагностические процедуры:
- Неврологический осмотр. При невралгии определяются триггерные точки в местах выхода ветвей нерва. Комплексное исследование чувствительности, рефлексов и силы мышц позволяет обнаружить неврологический дефицит, указывающий на поражение мозговых структур.
- Стоматологический осмотр. Информативен при травмах, остеомиелите челюсти. Дает возможность подтвердить наличие перелома, выявить заболевание, спровоцировавшее развитие патологического процесса в кости.
- Рентгенография. При травмах ЧЛО, остеомиелите выполняют снимки нижней челюсти. При подозрении на поражение позвоночного столба осуществляют рентгенографию шейного отдела.
- Компьютерная томография. Применяется для уточнения объема и локализации травматических и воспалительных очагов в области черепа и нижней челюсти, обнаружения дегенеративных процессов в позвоночнике. Эффективна при выявлении сужений каналов, через которые проходит тригеминальный нерв.
- Магнитно-резонансная томография. Рекомендована при церебральных опухолях. Визуализирует кисты и новообразования. Для подтверждения сосудистой этиологии сдавления нерва назначается МР-ангиография.
- Лабораторные анализы. При пернициозной анемии показан биохимический анализ крови, тесты на антитела к внутреннему фактору Кастла и париетальным клеткам желудка. При опухолях необходимо морфологическое исследование для установления характера и степени дифференцировки неоплазии. При воспалительных процессах требуется посев отделяемого для определения микрофлоры.

Лечение
Консервативная терапия
Тактика лечения зависит от причин онемения подбородка. Больным невралгией тройничного нерва назначают антиконвульсанты. Дозировку постепенно наращивают до достижения терапевтического эффекта. Прием продолжают на протяжении нескольких месяцев, в последующем дозу постепенно снижают. Схему дополняют антигистаминными препаратами, спазмолитиками, средствами для улучшения микроциркуляции. По показаниям выполняют блокады. В числе физиотерапевтических методик результативны диадинамические токи, гальванизация, ультрафонофорез.
Для купирования приступа мигрени используют НВПС, в тяжелых случаях – средства из группы триптанов. При многократной рвоте применяют противорвотные. Для предупреждения пароксизмов проводят длительное лечение антидепрессантами и антиконвульсантами. При опоясывающем герпесе осуществляют противовирусную терапию ацикловиром. Психические расстройства корректируют при помощи психотерапии, иногда – в сочетании с психотропными средствами.
Антибиотики показаны при ранах, открытых переломах, остеомиелите челюсти. Вначале используют антибактериальные препараты широкого спектра действия, в дальнейшем медикамент заменяют с учетом антибиотикочувствительности возбудителя. Пациентам с пернициозной анемией необходимо пожизненное лечение препаратами В12, устранение состояний, приведших к развитию авитаминоза.
Хирургическое лечение
Тактика оперативного вмешательства определяется причиной появления симптома. Применяются следующие методики:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Онемение лица происходит при нарушении чувствительности рецепторов кожи и мышц к воздействию различных импульсов. Этот симптом может развиваться постепенно или появиться внезапно. Нарушение чувствительности лица описывают как жжение, покалывание, иногда боль, а в некоторых случаях как полное отсутствие ощущений. При онемении лица может поменяться цвет кожи над пораженным участком в виде бледности или покраснения.
В тяжелых случаях нарушение чувствительности сопровождается снижением двигательной функции мышц лица.
Разновидности онемения лица
Любое внешнее воздействие, будь то тепло или холод, легкое прикосновение или сильное нажатие, ведет к активации рецепторов кожи и мышечных структур. Каждый рецептор связан с определенным типом нервных волокон, передающих конкретный вид чувствительности (ощущение давления на кожу, вибрации, растяжения кожи, а также температурная чувствительность). В рецепторе образуется импульс, который по нервным волокнам с высокой скоростью направляется в нервные узлы, представляющие собой совокупность чувствительных нейронов. Здесь происходит первичная обработка информации для активации жизненно важных рефлексов. В дальнейшем импульс идет в головной мозг, где в специальных нервных центрах обрабатывается, и человек чувствует боль, давление, вибрацию и т.д. Таким образом, мы можем говорить о следующих разновидностях нарушения чувствительности:
- Нарушение поверхностной чувствительности возникает при поражении рецепторов (температурных, тактильных, болевых и т.д.) и нервных волокон кожи лица.
- Нарушение глубокой чувствительности возникает при поражении рецепторов и нервных волокон мышц лица.
- Нарушение сложных видов чувствительности. Подобный вид нарушения возникает при поражении коры головного мозга. Отсутствует узнавание двух различных раздражителей, которые одновременно воздействуют на кожу, или человек не может определить место прикосновения.
Это происходит из-за сдавливания нервных волокон и временного нарушения проводимости импульса. Появляется ощущение жжения и покалывания в пораженной области. Частичная потеря чувствительности наблюдается при длительном нахождении на холоде из-за спазма сосудов. После постепенного согревания кожи чувствительность восстанавливается.
Однако онемение лица может быть симптомом серьезного заболевания.
Острое нарушение мозгового кровообращение, или инсульт – частая причина внезапного онемения лица в сочетании с нарушением мимической активности. Происходит кровоизлияние или закупорка тромбом (кровяным сгустком) сосудов головного мозга, развивается острый дефицит кислорода и повреждение нейронов с нарушением их функций. Симптомы развиваются неожиданно, иногда сопровождаются головной болью.
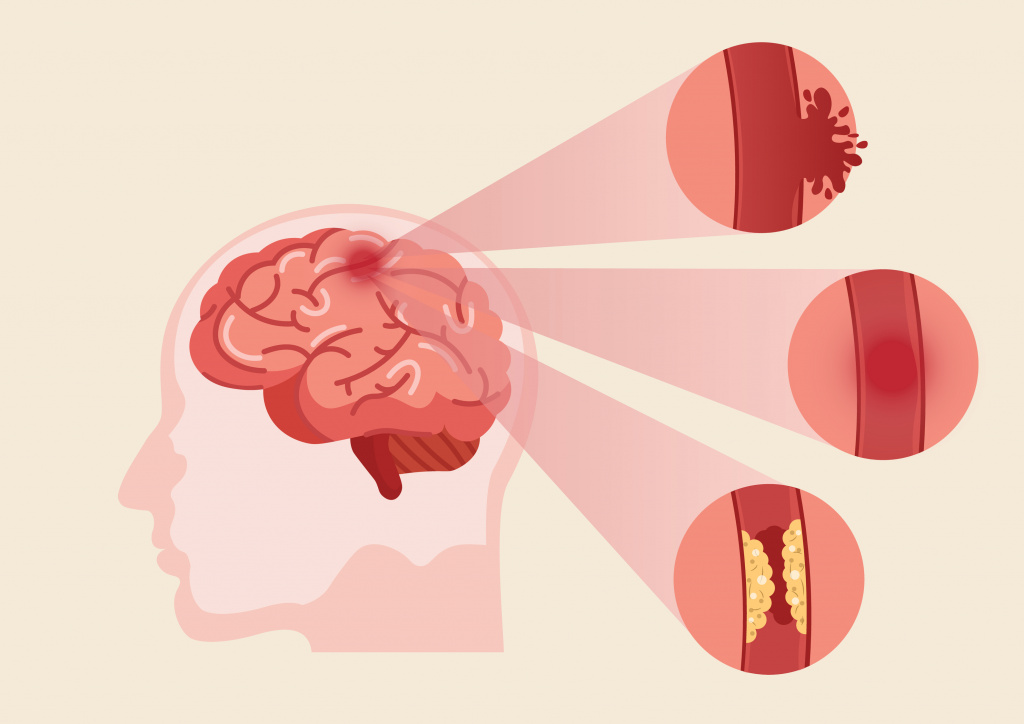
Основными признаками инсульта являются: онемение лица, конечностей с одной или двух сторон, внезапная слабость, нарушение речи (невозможность четко выговорить слова), опущение уголка / уголков рта, раскоординация движений. При появлении этих симптомов необходимо срочно обратиться за медицинской помощью.
Аневризма сосудов головного мозга может быть причиной онемения лица при сдавлении нервных волокон и чувствительных центров головного мозга. Обычно развивается постепенно, в дебюте заболевания симптомы могут вовсе отсутствовать. Онемение сначала затрагивает одну область лица (например, периоральную), а при дальнейшем росте аневризмы площадь поражения постепенно расширяется. Также могут изменяться ощущения: от покалывания, жжения вначале – до полного отсутствия ощущений впоследствии.
Существует опасность разрыва аневризмы сосуда головного мозга, в этом случае симптомы схожи с признаками инсульта и появляются быстро.
Неврит тройничного нерва часто сопровождает воспалительные заболевания полости рта (кариес, пародонтит), уха (отиты), околоносовых придаточных пазух носа (гайморит, фронтит, этмоидит), околоушных желез (паротит). Происходит раздражение ветвей тройничного нерва, которое чревато онемением соответствующих зон лица.
Нарушение чувствительности при повышенном тонусе жевательных мышц возникает из-за сдавления ветвей тройничного нерва мышечными волокнами. Гипертонус жевательных мышц характерен для поражения височно-нижнечелюстного сустава при артритах и артрозах, неправильно подобранных брекетах, некоторых заболеваниях глотки, например при паратонзиллярном абсцессе.
Сахарный диабет – при этом заболевании нарушается процесс утилизации глюкозы из крови, что приводит к повреждению сосудистой стенки и нарушению питания нервных пучков. При отсутствии поддерживающей терапии может наблюдаться покалывание и частичная потеря чувствительности тех зон, где нарушено кровоснабжение.
Онемение лица при рассеянном склерозе возникает вследствие демиелинизации (исчезновения наружной оболочки) нервных волокон тройничного нерва. Часто онемению предшествует выраженная боль не только в области лица, но и в конечностях.
Опухоли головного мозга и его оболочек приводят к нарушению чувствительности в области лица вследствие сдавления сосудисто-нервных пучков или прорастания в них опухоли.
К каким врачам обращаться при онемении лица?
При онемении лица следует обратиться к неврологу или терапевту. В некоторых случаях может потребоваться консультация отоларинголога, эндокринолога, стоматолога.
Диагностика и обследования при онемении лица
В зависимости от предполагаемой причины, вызвавшей онемение лица, могут потребоваться следующие лабораторно-инструментальные исследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
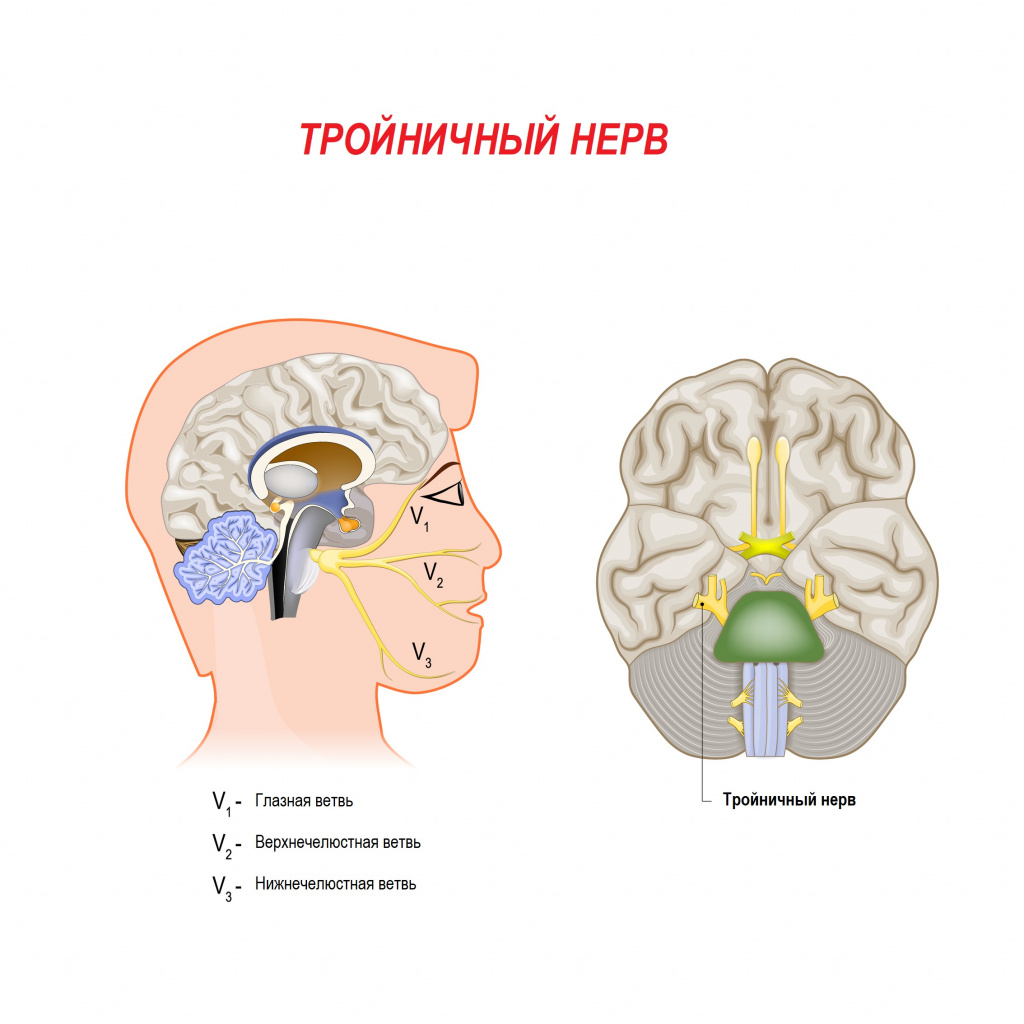
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
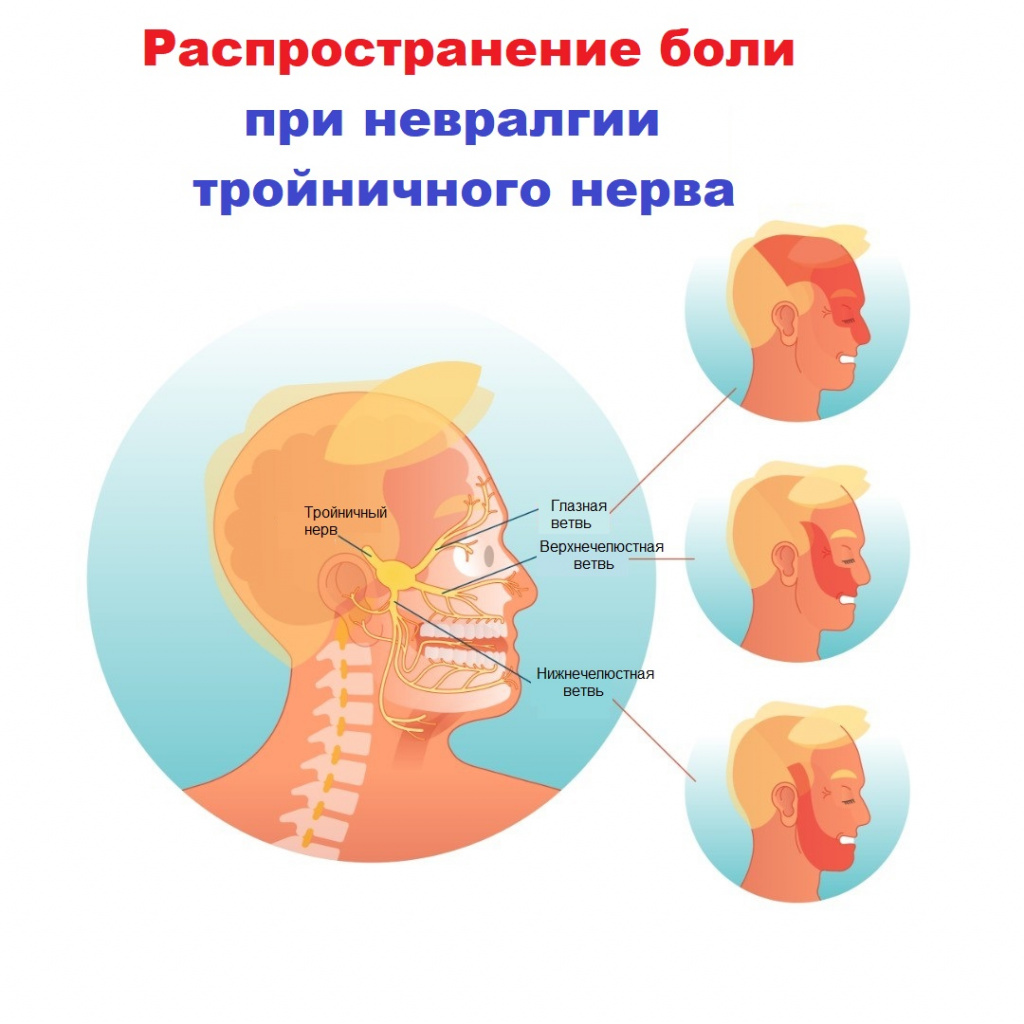
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
-
методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Исследование, позволяющее выявлять различные патологии ЛОР-органов.
Магнитно-резонансная томография шейного отдела позвоночника и головного мозга для постановки диагноза и выбора оптимального варианта лечения.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к врачу-неврологу , поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.

Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. - М.:ГЭОТАР-Медив. 2009. 1040с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение, или парестезия – это расстройство чувствительности тканей тела, которое возникает вследствие поражения периферической нервной системы.
Оно может сопровождаться различными ощущениями: от покалывания, мурашек по коже до общего снижения чувствительности какого-либо участка тела, чаще всего конечностей.
Любые тактильные воздействия пациент ощущает, как через слой ваты.
Разновидности
В зависимости от продолжительности и локализации различают несколько видов парестезий. Временная, или преходящая парестезия может быть обусловлена ослаблением кровотока (ишемическая). Такой тип онемения возникает при спазме или пережатии сосудов конечности. Возможна также постоянная парестезия при пересечении либо сдавлении нервных волокон во время операции, травмы, при онкологических заболеваниях и дегенеративных изменениях опорно-двигательного аппарата.
Причины появления
Примером преходящих парестезий может служить нарушение чувствительности при гипертоническом кризе. Это состояние характеризуется внезапным повышением артериального давления и сопровождается такими симптомами, как резкая головная боль, головокружение, тошнота, рвота, нарушения зрения, «мушки» перед глазами, парестезия конечностей.
При этом следует отметить, что клиническая симптоматика криза может наблюдаться даже при невысоких значениях давления, основную роль играет внезапность и разность перепада систолического и диастолического давления.
Синдром Рейно – эпизодическое нарушение циркуляции крови в конечностях из-за резкого спазма периферических сосудов в ответ на холодовое воздействие или эмоциональный стресс, достаточно часто служит причиной потери их чувствительности. Чаще всего поражаются пальцы рук, которые от воздействия холода приобретают практически белый или синевато-фиолетовый оттенок и теряют чувствительность. После прекращения спазма (обычно через 15-20 минут) кровоток в конечностях восстанавливается, о чем свидетельствует нормализация окраски и чувствительности кожи.
Туннельные, или компрессионные синдромы относятся к наиболее частым причинам развития онемения конечностей. Компрессия (сжатие) нервного волокна, располагающегося в узком пространстве между костью и мышцами конечности, происходит вследствие отека, который возникает при травмах суставов и связочного аппарата.
Первыми симптомами такого состояния бывают боль, иногда ощущение прохождения тока (электрический прострел), онемение, слабость и нарушение функции, которые впоследствии приводят к атрофии мышц и потере двигательной способности конечности.
Сдавление нервных корешков (радикулопатия) вследствие грыжи межпозвонковых дисков, опухолей также сопровождается онемением конечности. В зависимости от того, на каком уровне позвоночника происходит защемление нерва, могут возникать боль и онемение на определенных участках конечности, нарушение рефлексов, мышечная слабость, скованность в позвоночнике, боль в проекции пораженного корешка при кашле или чихании.
Вызывать онемение конечностей могут полинейропатии различного генеза. Признаком полинейропатии служит симметричное поражение конечностей. Множественное поражение периферических нервов происходит из-за снижения питания нервных волокон (метаболическая полинейропатия). Типичным примером поражения периферических нервов является диабетическая полинейропатия. Она отличается медленным прогрессированием и постепенным развитием двигательных и чувствительных расстройств. Гораздо быстрее развивается алкогольная полинейропатия.
К ее характерным симптомам относятся онемение и потеря чувствительности в нижних конечностях, начиная со стоп, болезненность икроножных мышц. В дальнейшем к этим симптомам присоединяются слабость и парез (снижение мышечной силы) конечностей.
Парестезия может возникать при лекарственной полинейропатии при приеме некоторых препаратов, при уремической полинейропатии у пациентов с хронической почечной недостаточностью, а также при других заболеваниях.
Парестезия, чувство онемения и мурашки – основные признаки дефицита витаминов группы В. В частности, при недостатке тиамина (В1) развивается полинейропатия, которая проявляется ощущением «покалывания иголками».
Дефицит цианокобаламина (В12) приводит к дегенеративным изменениям спинного мозга, которые сопровождаются чувством онемения, покалывания в конечностях, нарушением походки, потерей памяти и выпадением сухожильных рефлексов.
Точно так же при гипокальциемии (недостатке кальция в крови) парестезии и судороги являются ведущими клиническими проявлениями заболевания. Дефицит кальция может развиваться на фоне панкреатита, сепсиса, гормональных нарушений (в частности, при гипопаратиреозе), кровопотери при массивных операциях и травмах.
К числу демиелинизирующих поражений, которые вызывают онемение конечностей, относят рассеянный склероз.
При этом заболевании в различных участках центральной нервной системы происходит демиелинизация (разрушение миелиновой оболочки) нервных волокон, что в значительной степени нарушает проведение импульсов по нейронам.
Нарушение чувствительности относится к числу самых первых и частых симптомов рассеянного склероза. У пациента возникает преходяще чувство онемения, «ползанья мурашек» по различным частям тела, чаще в кончиках пальцев ног или рук. Это нарушение чувствительности носит очаговый характер.
Нарушение чувствительности в конечностях, онемение возникают при ревматической полимиалгии. Это воспалительное заболевание костно-мышечной системы, которое развивается в возрасте после 50 лет. Выраженные боли в симметричных мышцах плеч, бедер, шеи при этом сочетаются с острым воспалительным процессом. Боли усиливаются при движении и не стихают даже ночью. Характерна мышечная скованность и в утренние часы, и после длительной неподвижности. Поражение мышц сочетается с периферическим артритом, чаще с одной стороны, что сопровождается незначительным нарушением чувствительности и парестезиями.
Профессиональные вредности, воздействие ультразвука также приводят к чувствительным и сосудистым расстройствам. У людей, длительно подвергающихся воздействию вибрации, развивается повышенная чувствительность рук к холоду, периодически возникает онемение пальцев. Кожа приобретает цианотичную, мраморную окраску, становится холодной и влажной на ощупь. Со временем дистрофические изменения распространяются на нервные волокна, мышцы, кости.
Диагностика и обследование
Диагностику заболевания, сопровождаемого онемением, начинают с опроса пациента, что позволяет уточнить локализацию и характер нарушения чувствительности. Для исключения метаболической природы заболевания необходимы анализы крови (общий клинический и биохимический), определение уровня гликированного гемоглобина, мочевины в крови, печеночных ферментов), содержания кальция, витамина В12 и метилмалоновой кислоты, С-реактивного белка и общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Неврастения – одна из форм невроза, сущностью которой является истощение нервной системы на фоне сильного или систематического стресса и переутомления, физического или психического. «Благоприятный» возраст для развития заболевания – 20–40 лет. По статистике неврастения чаще встречается у мужчин, чем у женщин.
Неврастения или астенический невроз хорошо поддается лечению, если пациенту оказывается квалифицированная помощь. Однако многое зависит и от самого больного, в частности, создание благоприятной атмосферы.
Почему развивается
Впервые понятие неврастении ввел американский врач Георг Бирд в 1869 году. Затем случаи заболевания были выявлены в Германии и Франции. В России о расстройстве узнали в 1899 году. В то время оно описывалось как состояние периодической усталости в юношеском возрасте. Постепенно признаки неврастении ограничили более узкими рамками.
Главной причиной расстройства становится стресс и переутомление. Стресс может быть:
- одномоментным, но высокой интенсивности – смерть близкого человека, потеря работы, развод.
- систематическим, но меньшей интенсивности, например, уход за тяжелым больным, психологический прессинг со стороны начальника и другие повторяющиеся конфликты, неспособность найти выход из сложившейся ситуации.
Особая роль отводится переутомлению, как физическому, так и умственному, а также дефициту сна и эмоциональному напряжению.
Важным звеном является способ мышления человека, манера поведения и сложившаяся система ценностей, поскольку нередко нервное напряжение, переживания возникают на фоне идущих вразрез потребностей и возможностей больного с реалиями действительности. Однако в данной ситуации стоит учитывать уровень адаптивности к изменяющимся условиям, ведь каждый человек реагирует на одно и то же обстоятельство по-разному: кто-то справляется легко, практически без усилий, другой испытывает большие сложности и напряжение.
Таким образом, причиной неврастении становятся состояния, приводящие к дисгармонии нервной системы, нарушающие баланс между процессами возбуждения и торможения, вызывающие ее истощение.
Ведущая роль принадлежит профессиональному стрессу, сформированному тремя факторами: большой объем важной информации, обязательный к усвоению, нехватка времени, высокие амбиции. Подобная ситуация характерна для людей, занимающих руководящие должности, требующие высокой ответственности, или трудовая деятельность которых проходит в условиях конкуренции. Такой вид неврастении известен под различными названиями: информационный, экспериментальный невроз; синдром менеджера, белых воротничков.
Помимо основных причин, существуют и предрасполагающие факторы:
- инфекции;
- тяжелые, истощающие хронические заболевания;
- интоксикации;
- эндокринные заболевания;
- нарушение распорядка дня – недостаточный отдых;
- недоедание, авитаминоз;
- вредные привычки– алкоголь, курение, наркотики;
- черепно-мозговая травма;
- заболевания головного мозга – опухоли, нейроинфекции;
- внутричерепная гипертензия.
Астеническому неврозу нередко подвергаются люди с астенической конституцией (худощавость, тонкие удлиненные конечности, узкие плечи и грудная клетка). Они характеризуются быстрой утомляемостью и неспособностью переносить длительные интенсивные нагрузки, сниженным психическим тонусом и физической слабостью.
Общие симптомы расстройства
Астенический невроз может проявляться в таких формах:
- гиперстеническая;
- гипостеническая;
- раздражительная слабость.
Каждая из них сопровождается собственным симптомокомплексом, но существуют признаки заболевания, общие для всех видов:
- головная боль;
- головокружение;
- расстройство сна;
- недомогание;
- плохая память;
- неуверенность в себе;
- соматические нарушения.
Головная боль нарастает обычно к концу дня, носит расплывчатый характер. Появляется ощущение сдавления головы, как будто на нее надет массивный шлем. Явление получило название «каска неврастеника».
Головокружение проявляется чувством вращения внутри, но не окружающих предметов. Нередко оно сопровождает ситуации, сопряженные с физической усталостью, нарастающим волнением, переменой погоды.
Среди соматических симптомов распространены:
- ощущение ускоренного сердцебиения;
- учащенный пульс;
- гипертония;
- бледность, гиперемия лица;
- боль в грудной клетке давящего, колющего характера;
- запоры, поносы;
- газообразование, изжога, тяжесть в желудке;
- повышенное потоотделение;
- чувство жара в теле;
- озноб;
- учащение позывов к мочеиспусканию при эмоциональном напряжении, нормализация состояния в покое;
- половая дисфункция: преждевременное семяизвержение, импотенция, аноргазмия, фригидность.
Соматические нарушения могут возникать изолированно или в комплексе неожиданно, в любое время, особенно в момент психического напряжения.
Механизм развития соматических симптомов связан с перестройкой работы высшей нервной деятельности. Когда на мозг длительно или резко с высокой интенсивностью воздействует негативный фактор, первый, чтобы повысить сопротивляемость организма, перестраивается, внося коррективы в деятельность нервной системы. В ВНД формируется доминанта, направляющая мозг на борьбу или игнорирование повреждающего фактора.
Работа внутренних органов регулируется нервной системой, где особая роль отводится балансу между процессами возбуждения и торможения. Дисбаланс их взаимодействия приводит к сбоям правильного функционирования НС, в результате чего органы получают ошибочные сигналы, нарушающие их работу. В первую очередь «сдает позиции» самый уязвимый орган, который до воздействия стрессового фактора уже имел проблемы функционирования.
Важно разграничивать неврастеническую и обычную физиологическую усталость. Последняя возникает вследствие чрезмерных физических или умственных нагрузок, нарушении режима работы и отдыха, смене климатических поясов. Физиологическая усталость развивается одноразово и исчезает после достаточного отдыха. Неврастеническая усталость отличается постепенным развитием, не проходит даже после длительного отдыха.
Пример из жизни
Больная, 43 года, жалуется на головные боли в лобной области, плохое настроение, чрезмерную беспочвенную раздражительность. Присутствует постоянное чувство страха сойти с ума, заразиться сифилисом, из-за чего больную сопровождает чувство пугливости.
Симптомы беспокоят женщину на протяжении 6 месяцев. Она отмечает у себя присутствие таких, как обидчивость, застенчивость, впечатлительность.
В школе училась хорошо, трудолюбива, усидчива, много работает, отличается хорошей выносливостью.
Дважды была замужем, первый муж погиб. Второй супруг злоупотреблял алкоголем и проявлял по отношению к ней физическое насилие. Когда заразил женщину сифилисом, больная чрезмерно переживала этот факт как позор.
Очень переживала по поводу взаимоотношений с мужем и развода, много и напряженно работала. Вскоре начала систематически испытывать головные боли, появился шум, боль и зуд в ушах. По этому поводу пришлось обратиться к ЛОР-врачу. Было проведено лечение, но осталось ощущение, что в ушах образовались язвы. Стала раздражительной, нарушился сон, пребывала практически постоянно в плохом настроении. Головные боли нарастали.
Обратилась к другому специалисту. Тот долго и пристально всматривался в больную и молчал, из-за чего женщина сделала вывод, что сифилис вернулся. Ей стало очень страшно, по ночам вообще перестала спать, постоянно ходила по врачам.
Состояние ее ухудшалось, нарастало беспокойство, появились неописуемые ощущения в голове, взрывалась по малейшему поводу. В какой-то момент решила, что сходит с ума, и обратилась за помощью к психиатру. После должного обследования ей был выставлен диагноз: неврастения с навязчивостями.
Навязчивые ощущения при неврастении – довольно частый симптом. Как правило, они вытекают из ипохондрических мыслей, приобретающих устойчивый, тяжелый характер.
Гиперстеническая форма неврастении
- возбудимость и раздражительность;
- низкая работоспособность за счет невнимательности;
- сон поверхностный, прерывистый.
Данный вид расстройства, в первую очередь, определяется повышенной возбудимостью с преимущественной раздражительностью. Больного способно привести в раздражение что угодно: посторонний звук (капающая вода, колебание форточки, тиканье часов, скрип дверей), разговоры, любое движение, собрание людей. Легкая «воспламеняемость» передается на окружающих. Больные часто беспочвенно кричат на близких, коллег, оскорбляют, не задумавшись, быстро теряют самообладание, зачастую им бывает трудно сдерживать себя.
Наблюдается снижение работоспособности. Но связано это не с переутомлением, а с ослаблением концентрации внимания. Больному сложно сосредоточиться на объекте. Он становится рассеянным, несобранным, неспособен длительное время фокусировать внимание на нужном объекте или процессе.
Пациенту сложно проследить мысль собеседника, дочитать текст, прослушать лекцию и до конца вникнуть в ее смысл. Немного поработав, он отвлекается, переключается на другую деятельность, что вынуждает тратить большое количество времени впустую. В результате продуктивность неврастеника очень низкая.
Сон – с затрудненным засыпанием. Во время сна просыпается, затем снова засыпает, цикл повторяется несколько раз за ночь. Такая цикличность носит название кивающего сна. Возникают яркие сновидения с картинками прожитого дня. С утра больной встает с трудом, разбитый, с «тяжелой» головой. Уже сразу после пробуждения ощущает усталость, обессиленность, раздражительность, подавленность. Симптомы «отпускают» только к вечеру.
Головная боль носит особый, многообразный характер. Описывается как стягивающая, давящая, покалывающая, возникает ощущение несвежей головы. Она сопровождается звоном или шумом в ушах, головокружением с чувством неустойчивости. При поворотах - иррадиирует в позвоночник, туловище, конечности. Болевые ощущения усиливаются с умственным напряжением, при проезде в транспорте, изменении погоды. Интенсифицируются во время касаний к голове, расчесывании волос.
Гипостеническая форма
- масштабная астения;
- заниженное настроение.;
В картине гипостенической формы расстройства преобладает апатия и упадническое настроение. Характерна вялость, безразличие, адинамия, ощущение хронической усталости. Больные не способны настроить себя на какую-либо деятельность. Долго собираются, чтобы приступить к работе. Процесс продвигается очень медленно и малопродуктивно. В данном случае работоспособность снижена именно из-за постоянного ощущения усталости, слабости, мышечного переутомления даже при небольшой нагрузке. Присутствует постоянная напряженность, не получается расслабиться.
У больного нет заинтересованности в чем-либо, хобби, но явные признаки тоски или тревоги отсутствуют. Настроение сниженное, неустойчивое. Состояние сопровождается слезливостью. Происходит зацикливание на собственных чувствах и мыслях. Анализируя их, пациенты еще больше углубляются в свою апатию. Часто появляется ипохондрическая симптоматика: больные жалуются на сбои в работе внутренних органов.
Гипостеническая форма заболевания способна формироваться самостоятельно у людей, имеющих слабый тип нервной системы: тревожных, мнительных, астеничных, или выступать в качестве третьей фазы астении.
Раздражительная слабость
Данное состояние – промежуточный этап между гиперстенической и гипостенической фазами. Оно формируется у людей, обладающих уравновешенным типом нервной системы, с холерическим экспрессивным темпераментом, по прошествии ими гиперстенической фазы и отсутствия должного лечения.
На данном этапе для неврастеника характерна противоположность симптомов. Например, раздражительность резко сменяется апатией. Больной быстро заводится, начинает кричать, а затем резко возбудимость сменяется торможением. Он ощущает себя обессиленным, испытывает обиду и отчаяние, способен расплакаться, даже если раньше ему это было несвойственно.
Из других присущих данному состоянию черт выделяют суетливость, нетерпеливость, бесконтрольность собственных эмоций. Появляется рассеянность, проблемы с памятью.
Сон – поверхностный, с затрудненным засыпанием. Днем ощущается сонливость, а ночью сопровождает бессонница. Сон не выполняет своего прямого назначения – отдых, расслабление, восстановление. Проснувшись, люди с неврастенией лишены бодрости и прилива энергии.
Постепенно состояние переходит в следующую стадию, когда «опускаются руки», ничего не хочется делать, сложно сосредоточиться. Приступая к выполнению любой работы, пациент быстро устает, теряет ясность восприятия, у него усиливаются головные боли. Из-за испытываемой слабости он бросает начатое дело, при этом ощущая досаду из-за собственного бессилия. Через некоторое время снова предпринимает попытку что-то сделать и опять бросает по причине того же истощения.
В промежутках между такими этапами энергия и психический баланс не восстанавливаются. Их многочисленные повторы изрядно выматывают больного, доводя до полнейшего изнеможения. Наблюдается фиксация на телесных ощущениях. Появляется убежденность в наличии заболеваний внутренних органов, основанная на испытываемых вегетативных симптомах. Крайней степенью состояния становится появление депрессивных мотивов в поведении: мрачность, вялость, безразличие.
Диагностика и лечение
Диагноз «астенический невроз» устанавливает невролог. Врач собирает анамнез жизни и болезни пациента, учитывает жалобы.
Особенность постановки данного диагноза заключается в характере симптомов: они достаточно неспецифичны и могут сопровождать множество расстройств. Поэтому обязательно проводится дифференциальная (то есть сравнительная) диагностика неврастении с депрессивными состояниями, ипохондрией, астении в рамках шизофренического расстройства.
Обязательно исключается присутствие органических патологий, при которых неврастения может являться одним из симптомов: опухоли ГМ, нейроинфекции, а также травмы черепа. Для этого используют объективные методы обследования:
- МРТ, КТ, другие инструментальные методы;
- анализ крови, мочи;
- бактериологические анализы;
- консультации узких специалистов.
Если неврастения развивается как отдельное расстройство, ее симптомы отчетливо выражены. Когда же это проявления основного заболевания, признаки уходят на второй план.
Для определения наличия астенического состояния применяется «Шкала астенического состояния», являющаяся вариацией MMPI – Миннесотского многомерного личностного перечня.
Терапию расстройства начинают с определения его причины и устранения травмирующего фактора. Важным, одним из первостепенных мероприятий является налаживание режима дня пациента:
- установление правильного режима труда и отдыха;
- создание благополучного микроклимата внутри семьи;
- спокойная, располагающая обстановка на работе;
- полноценное питание, обогащенное витаминами;
- умеренные физические нагрузки;
- прогулки на свежем воздухе;
- по возможности смена обстановки;
- обязательно обеспечение полноценного сна.
Едва ли можно переоценить значение правильного режима дня и благополучной обстановки вокруг пациента. Положительный психологический климат и рациональное распределение нагрузки позволят гармонизировать состояние нервной системы, восстановить равновесие между процессами возбуждения и торможения.
Медикаментозное лечение допускается с назначения врачей. Прописывают общеукрепляющие средства для поднятия тонуса организма:
- гопантеновая кислота;
- глицерофосфат кальция;
- препараты железа;
- кофеин;
- боярышник, валериана, пустырник – для поддержания сердечно-сосудистой системы;
- препараты брома – бромкамфора. Она эффективна при доминировании процесса возбуждения в ЦНС, усиливает тормозные процессы, позволяя уравновесить возбуждение и торможение, снижая повышенную возбудимость. Улучшает сон, восстанавливает его структуру.
Из психотропных средств используют:
- транквилизаторы (при повышенной возбудимости) – «Нитразепам»
- снотворные (при расстройствах сна);
- ноотропы (в гипостенической фазе) – улучшают обменные процессы в мозге, активизируют нейронные связи;
- транквилизаторы в небольших дозах при гипостении – «Диазепам» (для снятия мышечного и эмоционального напряжения, нормализации сна);
- «Тиоридазин» – препарат из группы нейролептиков. В малых дозах проявляет себя как антидепрессант, стимулируя работу нервной системы. В данном качестве применяется в гипостенической фазе. Большие дозы «Тиоридазина» оказывают седативное воздействие, назначаются в гиперстенической фазе неврастении.
Для поднятия тонуса рекомендуется пить чаи на основе женьшеня, китайского лимонника, корня аралии маньчжурской.
Назначают физиотерапевтическое лечение:
- массаж;
- рефлексотерапия;
- электросон;
- ароматерапия.
Следует отметить потенциальные риски, возникающие при использовании психотропных препаратов без назначения врача. Возможны побочные явления как со стороны внутренних органов, так и ЦНС. Например, самолечение фенобарбиталом приводит к развитию брадикардии, снижению давления, усиливает головные боли и головокружение, угнетает дыхательный центр и провоцирует сонливость, повышает нервозность, развивает тревогу.
Главным методом лечения неврастенических состояний является психотерапия. Предпочтение отдается рациональной психотерапии и аутотренингам. Психотерапевтические методы помогают осознать больному, что его состояние вызвано реально существующими причинами. Это не просто лень или неумение держать себя в руках, а результат травмирующего опыта, который можно проработать и избавиться от проблемы, таким образом, нормализовав свое состояние и взаимоотношения с социумом.
Аутотренинг – инструмент первой помощи. Он позволяет настроиться на «нужную волну», помочь себе самостоятельно в трудной эмоциональной ситуации.
В целом, только комплексное лечение, объединяющее психотерапию, фармакотерапию и правильный режим дня, позволяют избавиться от неврастении.
Читайте также:

